Остеомиелит Причины Клиника Диагностика Лечение Осложнения
Остеомиелит позвоночника
- Все
- А
- Б
- В
- Г
- Д
- И
- К
- Л
- М
- Н
- О
- П
- Р
- С
- Т
- Ф
- Х
- Ц
- Э
У детей, остеомиелит чаще всего поражает длинные кости ног и верхней части руки, в то время как у взрослых более часто происходит развитие остеомиелита костей позвоночника (позвонков). У людей, страдающих диабетом, может развиваться остеомиелит в нижних конечностях, если имеются трофические язвы на ногах.
Если раньше остеомиелит считался неизлечимым заболеванием, то в настоящее время это заболевание успешно лечится. Большинству пациентов с остеомиелитом требуется операция по удалению омертвевших костных тканей на фоне интенсивной антибиотикотерапии (сильные антибиотики вводятся парентерально в течение минимум 6 недель). При остеомиелите позвоночника происходит инфицирование позвонков. Это довольно редкая причина болей в спине, особенно у молодых здоровых взрослых людей.
Как правило, инфекция попадает в тело позвонка гематогенно (с током крови). Вены в нижней части позвоночника дренируют также таз (венозное сплетение Ватсона) и таким образом инфекции легко попадают в позвоночник. Поэтому, в большинстве случаев причиной остеомиелита позвонков является инфекции, которые возникают после урологических процедур (например, цистоскопии).
Факторы риска
Костная ткань, как правило, устойчива к инфекции. Для возникновения остеомиелита необходимы условия, которые увеличивают уязвимость костей к инфекции.
Наличие травм или операций, которые произошли недавно. При тяжелых переломах костей или глубоких пункциях происходит проникновение инфекции в кость или близлежащую ткань. Хирургическая репозиция костных отломков или операции по эндопротезированию могут также случайно способствовать заносу инфекции в кости.
Нарушение кровообращения.Когда кровеносные сосуды повреждены или нарушен ток крови по ним, то возникают условия для дефицита иммунных клеток отвечающих за противодействие микробам и не позволяющих небольшому количеству случайно попавших микробов в ткани размножаться. То, что начинается как небольшой разрез, может прогрессировать до глубокой язвы, которая может охватить глубжележащие ткани и даже кости. Заболевания, которые приводят к нарушению циркуляции крови, включают в себя:
- Сахарный диабет
- Заболевания периферических артерий, часто связанных с курением
- Серповидно-клеточная анемия
Медицинские катетеры
Медицинский катетер соединяет внешний мир с внутренними органами. И хотя эти катетеры необходимы для некоторых состояний они могут служить проводниками инфекций в организм. Поэтому катетеры увеличивают риск инфицирования, в том числе и остеомиелита. Примеры включают в себя:
- Катетеры для диализа
- Катетеры мочевого пузыря
- Внутривенные катетеры, которые необходимо для длительного введения медикаментов (месяцы или даже годы)
Внутривенное введение наркотиков
Люди, которые употребляют наркотики внутривенно, имеют большой риск развития остеомиелита, потому что они обычно используют нестерильные иглы и не обрабатывают кожу перед инъекциями.
Частые причины остеомиелита.
Наиболее подвержены развитию остеомиелита следующие группы людей:
- Пациенты пожилого возраста
- Наркоманы, употребляющие наркотики внутривенн
- Пациенты с наличием ослабленной иммунной системы
Иммунная система может ослабляться в результате следующих состояний:
- Длительное применение кортикостероидов для лечения системных заболеваний, таких как ревматоидный артрит.
- Инсулинозависимый сахарный диабет
- Пациенты с наличием пересаженных органов
- Синдром приобретенного иммунодефицита (СПИД)
- Недоедание
- Рак
Внутривенные употребление наркотиков вызывает увеличение числа пациентов с инфекцией позвоночника. Как правило, микроорганизмом чаще всего поражающим позвоночник является золотистый стафилококк, а у наркоманов, использующих внутривенное введение наркотиков, нередко и синегнойная палочка является возбудителем спинальной инфекции. Для лечения этих двух возбудителей требуется различное лечение антибиотиками.
В недавнем прошлом микобактерия туберкулеза часто являлась причиной инфекции позвоночника. В настоящее же время в развитых странах туберкулез позвоночника практически не встречается и распространен он только в бедных отсталых странах с низким уровнем жизни. Но у наркоманов возможен туберкулезный генез инфекции.
Большинство инфекций тел позвонков встречаются в поясничном отделе позвоночника из-за особенности венозного кровотока. При туберкулезном поражении позвонков чаще страдает шейный и грудной отдел позвоночника.
Симптомы
Первым симптомом инфекции позвоночника является боль, но этот симптом бывает и при других заболеваниях позвоночника, и поэтому инфекция позвоночника развивается почти незаметно и в течение длительного времени. Кроме болей в спине могут быть симптомы общей интоксикации и воспаления организма, такие как повышение температуры, ознобы, потливость, похудание, усиление болей в ночные часы. Спинальная инфекция редко вовлекает нервные структуры.
Тем не менее, инфекция может перейти в спинномозговой канал и вызвать развитие эпидурального абсцесса, который в свою очередь может оказывать давление на нервные элементы. Если это происходит в шейном или грудном отделе позвоночника, это может привести к параплегии или квадриплегии.
Диагностика
Подчас поставить диагноз остеомиелита позвоночника на ранних стадиях довольно затруднительно. При подозрении на остеомиелит позвоночника необходимо провести диагностические инструментальные и лабораторные исследования. Иногда может потребоваться пункция для забора материала для бактериологического анализа и выявления культуры бактерий.
Диагностические исследования
Процесс диагностики позвоночника инфекция обычно начинается с рентгенографии.
Рентгенография может быть нормальной в течение 2-4 недель после начала инфекции. Для визуализации повреждений костной ткани требуется разрушение 50-60 % костной ткани позвонков. При вовлечении межпозвонковых структур (дисцита) отмечается уменьшение расстояния между позвонками и разрушение концевых пластин.
Наиболее информативно для диагностики остеомиелита МРТ исследование с контрастом. Инфекция приводит к увеличению кровотока в теле позвонка, и соответственно контраст будет больше накапливаться в поврежденных инфекцией позвонках.
Иногда применяется сцинтиграфия но, к сожалению, это метод не позволяет дифференцировать опухоль или другие заболевания от инфекции.
Лабораторные исследования
Посев крови позволяет определить возбудителя инфекции и соответственно подобрать необходимый антибиотик. Но посев крови позволяет высеять микроорганизм не более чем в половине случаев. Некоторые анализы (воспалительные маркеры) позволяют предположить наличие инфекции. Особенно это касается такого анализа, как СОЭ (скорость оседания эритроцитов), который будет повышен при остеомиелите в 80-90% случаев. Также имеет диагностическую ценность анализ лейкоцитарной формулы крови.
Если эти маркеры являются нормальными, то очень маловероятно, что у пациента есть инфекция.
Если эти маркеры повышены, то они играют диагностическую роль, а также являются критериями эффективности лечения. Снижение маркеров воспаления является хорошим показателем адекватности лечения инфекции.
Биопсия ткани может быть назначена при необходимости определить возбудитель инфекции, и проводится биопсия с помощью пункционной иглы и под контролем КТ. В отдельных случаях для диагностики может также потребоваться открытая биопсия.
Лечение
Лечение остеомиелита, как правило, консервативное и базируется в основном на использовании внутривенного лечения антибиотиками. Иногда может применяться хирургическое лечение для декомпрессии нервных структур, для санации поврежденной костной ткани, удаления некротизированной ткани или для стабилизации позвоночника.
Консервативное лечение включает в себя антибиотикотерапию общеукрепляющие препараты и покой.
В большинстве случаев остеомиелит позвоночника вызван Staphyloccocus Aureus, который, как правило, очень чувствителен к антибиотикам. Внутривенное лечение антибиотиками обычно занимает около четырех недель, а затем обычно назначается двухнедельный курс антибиотиков, которые принимают перорально. При инфекциях, вызванных туберкулезом, требуется прием антибиотиков в течение года. Фиксация позвоночника (с помощью корсета) необходима на период в течение 6-12 недель, пока на рентгене не будет отмечена положительная динамика. Предпочтение отдается жестким корсетам.
Хирургическое лечение
Хирургическая декомпрессия необходима, если эпидуральный абсцесс оказывает давление на нервные структуры. В связи с тем, что хирургическая декомпрессия часто дестабилизирует позвоночник еще больше, то обычно вместе с ней выполняют фиксацию позвонков. Хирургическая санация очагов инфекции необходима при резистентности к проводимой антибиотикотерапии.
Хирургическое лечение также может быть необходимо, если есть много костных разрушений с последующей деформацией и болью. Реконструкция костных элементов и стабилизация позвоночника могут помочь уменьшить боль и предотвратить дальнейшее разрушение позвоночника.
Осложнения
Остеомиелит может вызвать следующие осложнения:
- некроз костной ткани. Инфекция в костной ткани может приводить к нарушению циркуляцию крови в кости, что приводит к омертвению костной ткани. Если участки некроза небольшие, то их хирургическое удаление может привести к восстановлению ткани. При большом некрозе требуется удаление всей некротизированной ткани или конечности, если речь идет об остеомиелите конечностей.
- септический артрит. В некоторых случаях инфекция в костной ткани может распространиться на близлежащие суставы.
- Нарушение роста костей. У детей наиболее распространенной локализацией очагов остеомиелита являются зоны роста трубчатых костей, что может в дальнейшем приводить к нарушению роста костей..
- рак кожи. Если остеомиелит привел к открытой ране с выделением гноя, то резко увеличивается риск развития плоскоклеточного рака.
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
Остеомиелит
«Остеомиелит» — инфекционно-воспалительное поражение костной ткани (остит), костного мозга (миелит), надкостницы (периостит) и окружающих мягких тканей. Остеомиелит определяют также как инфекцию в кости.
 Остеомиелит — местный воспалительный процесс, развивающийся в ответ на инвазию и пролиферацию микробных тел. Главным пусковым моментом гематогенного остеомиелита служит эндогенная инвазия микробных тел в костномозговой канал; при экзогенном остеомиелите микробная инвазия происходит в результате травмы кости или окружающих тканей. Нагноение вокруг спиц и стержней, а также «спицевой» остеомиелит остаются наиболее распространёнными осложнениями при проведении остеосинтеза аппаратами внешней фиксации. В мире ежегодно производят около 1 млн операций протезирования коленного и тазобедренного сустава – отдельной большой проблемой является остеомиелит, возникающий после эндопротезирования.
Остеомиелит — местный воспалительный процесс, развивающийся в ответ на инвазию и пролиферацию микробных тел. Главным пусковым моментом гематогенного остеомиелита служит эндогенная инвазия микробных тел в костномозговой канал; при экзогенном остеомиелите микробная инвазия происходит в результате травмы кости или окружающих тканей. Нагноение вокруг спиц и стержней, а также «спицевой» остеомиелит остаются наиболее распространёнными осложнениями при проведении остеосинтеза аппаратами внешней фиксации. В мире ежегодно производят около 1 млн операций протезирования коленного и тазобедренного сустава – отдельной большой проблемой является остеомиелит, возникающий после эндопротезирования.
Острый остеомиелит характеризуется как гнойная инфекция, сопровождаемая отёком, сосудистым стазом и тромбозом мелких сосудов. В остром периоде болезни вследствие локального воспаления внутрикостное и периостальное кровоснабжение нарушаются, формируются большие фрагменты мёртвой кости (секвестры). Существование инфицированных, нежизнеспособных тканей и неэффективной реакции макроорганизма, а также неадекватное лечение приводят к хронизации болезни. Наличие мёртвой кости часто служит причиной образования свищей, через которые гной поступает в окружающие мягкие ткани и в конечном счёте выходит на поверхность кожи, формируя хронический свищ.

В настоящее время для диагностики хронического остеомиелита, уточнения локализации и объёма поражения, а также для определения эффективности лечения используют лабораторные, бактериологические, морфологические и лучевые методы исследования. В условиях отделения гнойной хирургии ГКБ29 Вы можете получить весь спектр необходимого обследования – анализ крои на маркеры воспаления (уровень лейкоцитоза, С-реактивный белок, СОЭ и др.), бактериологический анализ раневого отделяемого с определением чувствительности возбудителя к антибиотикам – с целью назначения адекватной антимикробной терапии; рентген, а при необходимости КТ исследования пораженного сегмента конечности в динамике.
В условиях стационара ведущим является комплексный подход в лечении остеомиелита с участием специалистов по химиотерапии, травматологии, и, при необходимости, других врачей-консультантов. В отделении гнойной хирургии ГКБ29 оказывается широкий спектр оперативных пособий в рамах лечения остеомиелита (см.услуги отделения), в каждом конкретном случае тактика хирургического лечения определяется индивидуально.
Государственная клиническая больница №29 им. Н.Э.Баумана – это современная многопрофильная высокотехнологичная больница с уникальной полуторавековой историей и традицией, оказывающая высококачественную медицинскую помощь в круглосуточном режиме.
Остеомиелит
В настоящее время под этим названием объединяют поражение всех частей кости: воспаление кости (остит), костного мозга (миелит) и надкостницы (периостит).
Различают гематогенный остеомиелит, развивающийся в результате заноса микробов в кость через кровь, и посттравматический остеомиелит, который является вторичным и развивается как осложнение раневого процесса, оперативного лечения закрытых переломов.
Посттравматический остеомиелит развивается после открытых переломов. Основная причина – обширные разрушения мягких тканей и нарушение кровоснабжения кости с развитием очагов некроза и нагноения.
Как частный случай можно рассматривать огнестрельный и послеоперационный остеомиелит.
Основное лечение – хирургическое. Оно заключается в удалении нежизнеспособных участков кости. Иногда достаточно радикальной хирургической обработки, иногда приходится прибегать к обширным резекциям костей. Образующиеся поле этого дефекты замещаются. Для этого выполняются пластические операции с использованием микрохирургической техники и метода Илизарова. Комплексное лечение предполагает применение антибактериальной и общеукрепляющей терапии, физиотерапии, гипербарической оксигенации, санаторно-курортного лечения.
Гематогенный остеомиелит чаще встречается у детей и подростков мужского пола. Процесс обычно локализуется в бедренной и большеберцовой костях и реже во всех остальных. Из первичного очага (фурункулы, карбункулы, панариции, флегмоны, абсцессы, рожа, инфицированные ссадины и раны, кариозные зубы, тонзиллиты, хронические воспалительные процессы в придаточных полостях носа и уха и др.) микробы попадают в костный мозг через ток крови и вызывают воспаление. Различают следующие факторы, влияющие на развитие остеомиелита: 1) анатомо-физиологические, 2) биологические и иммунобиологические, 3) предрасполагающие. По клиническому течению выделяются хронический остеомиелит, который в подавляющем большинстве случаев является исходом острого, но может протекать и как первично хронический.
Острый гематогенный остеомиелит. Симптомы и течение. В первые 1-2 дня больной отмечает общее недомогание, ломоту в конечностях, мышечные боли, головную боль. Затем появляется потрясающий озноб со стойким повышением температуры до 39 градусов, и выше, слабость, разбитость, головная боль, иногда рвота. Общее состояние становится тяжелым, сознание затемняется, появляется бред, симптомы раздражения мозговых оболочек, а иногда и судороги. Аппетит исчезает, язык обложен, сухой. Лицо становится бледным, глаза западают, губы и слизистые оболочки цианотичны, кожа сухая, с желтушным оттенком, тургор ее снижен. Артериальное давление понижено, тоны сердца глухие, пульс частый, слабого наполнения и, как правило, соответствует температуре. Дыхание учащенное, поверхностное. В легких иногда обнаруживаются симптомы бронхопневмонии. Печень и селезенка увеличены, болезненны при пальпации. Иногда болезненна область почек, мочи мало, в моче — белок и цилиндры. С 1-2 дня заболевания появляется строго локализованная сильная боль в пораженной конечности, носящая рвущий, сверлящий, распирающий характер. Больные, особенно дети, при малейших движениях пораженной конечностью, толчках кровати, перекладывании нередко кричат от усиления болей. Чтобы уменьшить боль, они лежат совершенно неподвижно. В связи с глубоким расположением очага важное значение в таких случаях приобретает методическая пальпация, которую необходимо проводить осторожно. Она позволяет обозначить участок наибольшей болезненности, соответсвующий центру процесса. Метод ранней диагностики – поколачивание по пятке или по локтю, что вызывает сильные боли в месте поражения. В последующие 1-2 суток местные явления выступают отчетливее. Несмотря на то, что рентгенологическое исследование в этот период еще не дает никаких данных, диагноз становится довольно ясным. Припухлость конечности быстро увеличивается, начинают просвечивать расширенные вены, увеличиваются регионарные лимфатические узлы. В конце 1 недели у детей и недели через две у подростков в центре болезненной и плотной припухлости начинает определяться флюктуация. При развитии межмышечной флегмоны общее состояние больного несколько улучшается, если же остается тяжелым, необходимо искать те или иные осложнения (переход процесса на близлежащий сустав, множественное поражение костей, образование пиемических очагов и др.). Без хирургического лечения межмышечная флегмона может самостоятельно вскрыться с последующим образованием свища. В более неблагоприятных случаях она прогрессирует и приводит к вторичному гнойному артриту, параартикулярной флегмоне и сепсису. Течение острого гематогенного остеомиелита зависит от своевременности начатого лечения, в частности применения антибиотиков. На это указывают врачебная практика, отмечающая увеличение за последнее время «подострых» форм и значительное сокращение числа острых и септических случаев.
Причиной перехода острого остеомиелита в хронический является продолжающийся некроз инфицированного участка губчатого или компактного слоя кости. Образовавшийся секвестр является одним из основных патологоанатомических субстратов, поддерживающих реактивное воспаление окружающей костной ткани. Слабое развитие регенеративных процессов, вызванное резким нарушением питания кости и надкостницы, способствует хроническому течению.
Клинические симптомы у больных, страдающих хроническим остеомиелитом при наличии свища или без него, большей частью незначительны и усиливаются только при обострении воспалительного процесса. Они возникают при ослаблении сопротивляемости организма гнездящейся в кости инфекции (травма, охлаждение, общее тяжелое заболевание и др.).
Распознавание. Рентгенологическое исследование ценно для определения локализации и протяженности очага поражения, помогает установить характер имеющихся патологоанатомических изменений. Первые рентгенологические симптомы начинают выявляться с 10-14 дня заболевания. В ряде неясных случаев целесообразно применение томографии. При хроническом остеомиелите, протекающем с образованием свищей, важное место занимает фистулография. Она позволяет уточнить локализацию секвестра и выявить, когда обычные снимки оказываются недостаточно четкими. При фистулографии применяют контрастные вещества (йодолипол, сергозин, диодон и др.). Наиболее точно зону поражения кости удается определить методом радиоактивного сканирования с применением радиоактивного технеция, что чрезвычайно важно для решения вопроса об объеме операции.
Лечение. Высокая эффективность применения антибиотиков значительно улучшила исходы при консервативном лечении и уменьшила необходимость операций. Лечение гематогенного остеомиелита состоит из мероприятий общего воздействия на организм больного и местного – на очаг инфекции. Иммобилизация, проводимая с первых же дней заболевания, способствует ограничению процесса, уменьшает боли и улучшает общее самочувствие больного. Операция (к ней приходится прибегать редко) показана при запущенных процессах с развитием флегмоны в тех случаях, когда консервативное лечение не дает успеха, и для удаления секвестров.
Остеомиелит челюсти
 В хирургической стоматологии одной из наиболее распространенных патологий считается остеомиелит челюсти — гнойно-некротический патологический процесс, поражающий костную ткань верхней или нижней челюсти. Это серьезная болезнь, которая без своевременного лечения способна привести к тяжелым последствиям. В группе риска находятся молодые мужчины до 40 лет.
В хирургической стоматологии одной из наиболее распространенных патологий считается остеомиелит челюсти — гнойно-некротический патологический процесс, поражающий костную ткань верхней или нижней челюсти. Это серьезная болезнь, которая без своевременного лечения способна привести к тяжелым последствиям. В группе риска находятся молодые мужчины до 40 лет.
Почему развивается это заболевание, как вовремя его распознать и в чем заключается лечение – рассмотрим подробнее в нашей статье.
Из-за чего возникает заболевание
Главный виновник недуга – патогенные микроорганизмы. Преимущественно это стрептококки и анаэробные бактерии, которые присутствуют в ротовой полости человека. Именно они запускают инфекционный процесс, который поражает челюсть. Но как болезнетворные бактерии попадают именно в костную ткань? Существует несколько способов:
- Запущенный кариозный процесс, который разрушил твердые ткани зуба и добрался до пульпы.
- Травма зуба – трещина, дефект пломбы, надлом. Но не каждое механическое повреждение станет очагом инфекции. Повреждение должно быть серьезным и глубоким. Сюда также относится перелом челюсти. Но в этом случае обычно причиной воспаления становится стафилококковая инфекция.
- Хронический инфекционный очаг в другом органе. Вредоносные бактерии способны пробраться к челюсти по лимфатическим узлам или кровеносным сосудам из близлежащего органа (ухо, горло, нос).
Чаще всего заболевание диагностируется на нижней челюсти, так как зубы нижнего ряда больше подвержены кариесу и различным травматическим воздействиям.
 Риск развития остеомиелита возрастает при наличии иммунодефицитного состояния, а также заболеваний кровеносной системы. Это связано с тем, что у человека с такими патологиями плохо заживают раны, а организм не в состоянии противостоять инфекциям.
Риск развития остеомиелита возрастает при наличии иммунодефицитного состояния, а также заболеваний кровеносной системы. Это связано с тем, что у человека с такими патологиями плохо заживают раны, а организм не в состоянии противостоять инфекциям.
К другим провоцирующим болезнь факторам относят:
- курение;
- злоупотребление алкоголем;
- диабет;
- голодание или плохое питание;
- сифилис;
- курсы химиотерапии.
Если острое развитие болезни не вылечить до конца, то развивается хронический остеомиелит челюсти. Он тяжелее поддается консервативной терапии, а также чаще приводит к осложнениям.
Классификация патологии
В зависимости от способа инфекционного заражения, выделяют следующие виды:
- Гематогенный– бактерии распространяются по кровеносной системе из других инфекционных очагов. Такой путь характерен для вторичного остеомиелита верхней челюсти, который развивается на фоне другого заболевания. Это может быть скарлатина, гнойный отит, тонзиллит, заболевания гортани. Сначала инфекция поражает костную ткань челюсти, а потом только зубы и десны.
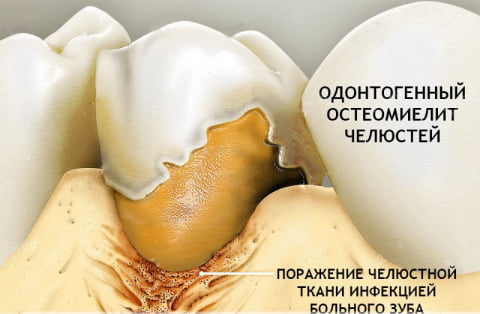
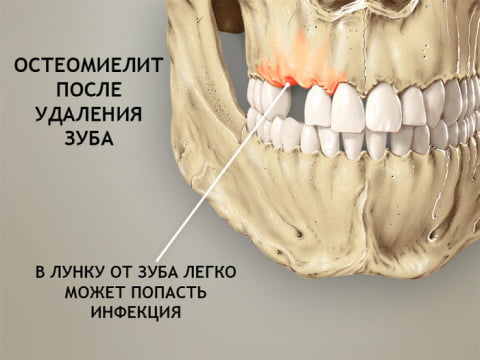
- Одонтогенный – внешний путь заражения. Причиной является инфицированная пульпа или корень зуба. К предрасполагающим факторам относят запущенные стоматологические заболевания. Это пульпит, периодонтит, наличие кистозных образований, альвеолит.
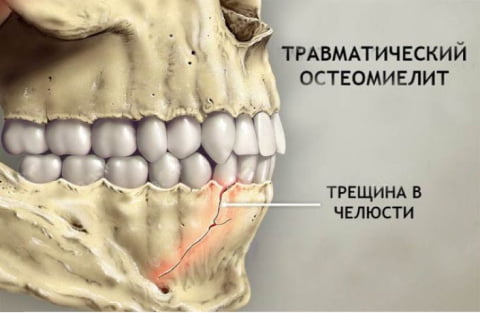
- Травматический – переломы и травмы челюстного сустава с повреждением мягких тканей и наличием отломков зубного ряда. Часто возникает из-за позднего обращения за врачебной помощью.
По течению и характеру проявления симптомов патология может быть острой, подострой и хронической. По площади распространения выделяют локальную (ограниченную) и расплывчатую (диффузную) формы.
Остеомиелит верхней челюсти: симптомы и диагностика
 Заболевание развивается медленно. Первым симптомом вялотекущего хронического воспалительного процесса становится болевой синдром в области поврежденного зуба.
Заболевание развивается медленно. Первым симптомом вялотекущего хронического воспалительного процесса становится болевой синдром в области поврежденного зуба.
Далее присоединяются следующие проявления:
- по мере распространения инфекции боль усиливается, и охватывает область нескольких зубов или всю челюсть;
- отек и покраснение десны;
- подвижность зуба;
- локальная боль в области виска, в ухе;
- онемение подбородка;
- затрудненность процессов глотания и жевания;
- нарушения речи из-за онемения или жжения челюсти;
- гнилостный запах изо рта;
- увеличение лимфатических узлов как реакция на сильное воспаление;
- изменение формы лица (отек со стороны патологического процесса).
Симптоматика возникает постепенно при хроническом течении.
Острый остеомиелит нижней челюсти развивается резко. Сопровождается высокой температурой тела, ознобом. Если нарушается отток гнойного содержимого, то формируются гнойные абсцессы, возможно образование околочелюстных флегмон. Такие образования опасны, и требуют оперативного вмешательства. Нередко эту стоматологическую патологию путают с другим острым инфекционным заболеванием — эпидемическим паротитом (свинкой).
Важно! При резком ухудшении здоровья необходимо вызвать бригаду скорой помощи.
В среднем острый период длится 7–14 дней. Затем симптоматика стихает, и начинается подострый период. Он возникает после образования свищевого хода для выделения гноя из очага инфекции. В эту фазу общее состояние улучшается, боль становится терпимой. Но подвижность зубов не только сохраняется, но и усугубляется. Это приводит к проблемам с пережевыванием пищи и становится фактором риска для развития желудочно-кишечных заболеваний.
Подострая форма нередко переходит в хроническую с вялым течением, которое может продолжаться несколько месяцев. Исходом становится отторжение всех некротизированных участков костной ткани с образованием секвестров (фрагментов омертвевшей ткани). Они удаляются через образовавшийся свищ. Это благоприятный исход, при котором все же необходим осмотр и лечение у специалиста. Однако зачастую отток гнойного содержимого затруднен, что приводит к поражению мягких тканей, деформации челюсти и распространению гнойного процесса.
К какому врачу обращаться: диагностика заболевания
 При появлении зубной боли неясного характера, а также при патологических изменениях тканей пародонта нужно обратиться к стоматологу–терапевту.
При появлении зубной боли неясного характера, а также при патологических изменениях тканей пародонта нужно обратиться к стоматологу–терапевту.
При необходимости он направит вас к узкому специалисту – ортодонту, хирургу или ортопеду.
Начальная стадия патологии может еще не визуализироваться при помощи рентгенологических методов диагностики. Поэтому используется сбор и изучение анамнеза, внешний осмотр.
Врач обращает внимание на следующие моменты:
- Степень подвижности зубов.
- Состояние слизистой оболочки ротовой полости и десен.
- Наличие болезненного синдрома при простукивании.
Так как остеомиелит – это гнойный инфекционный процесс, затрагивающий многие процессы в организме, то целесообразно назначение лабораторных общих анализов крови и мочи. Также для точного определения типа патогенного возбудителя проводится бакпосев гнойного содержимого.
При запущенной форме заболевания (хроническая или подострая стадия) изменения костной ткани уже значительны и заметны, поэтому рекомендуется рентген или компьютерная томография челюсти. Такие методы помогают увидеть образовавшиеся участки омертвевшей ткани (секвестры), а также понять насколько глубоко распространился воспалительный процесс.
При наличии свищевого хода с гнойным содержимым, берется биоматериал для лабораторного исследования. Это необходимо для исключения актиномикоза челюстно-лицевой области.
Важно! Острую форму остеомиелита необходимо дифференцировать от похожих патологий: гнойный периостит, нагноившаяся киста, острый периодонтит. Поэтому здесь важен опыт и профессионализм врача.
Прогноз и возможные осложнения
При своевременном обращении к врачу, точной диагностике и правильно подобранной терапии прогноз благоприятный.
В противном случае, патологический процесс способен распространиться по нисходящему и восходящему пути. Это грозит развитием следующих осложнений:
- Менингит
- Абсцесс головного мозга.
- Флегмона глазницы.
- Гайморит.
- Тромбофлебит лицевой вены.
- Сепсис.
- Абсцесс легкого.
- Медиастинит.
Эти состояния имеют острое начало и требуют немедленной медицинской помощи. Промедление нередко заканчивается летальным исходом для пациента.
Хроническая форма с вялотекущим воспалением негативно влияет на состояние мягких тканей и костей челюсти, и сопровождается:
- переломами,
- деформацией височно-челюстного сустава;
- образованием внутрисуставных спаек;
- формированием рубцовых контрактур жевательных мышц.
Эти патологии значительно ограничивают подвижность челюсти или приводят к ее полной неподвижности.
Методы лечения
Эффективность лечения зависит от причины возникновения болезни. Поэтому важно провести не только стоматологическое обследование пациента, а также выявить другие возможные инфекционные очаги. Для этого рекомендуется консультация узких специалистов.
- Санация ротовой полости антисептическими препаратами. Это помогает предотвратить распространение инфекционного процесса на соседние ткани и зубы. Также осуществляется удаление всех отмерших участков мягких тканей.
- Прием противовоспалительных препаратов. Цель – уменьшить общую интоксикацию. организма.
- Если имеется перелом с отломками челюсти, то необходима их срочная иммобилизация. При наличии зуба в щели перелома, проводится его удаление.
Обязательным пунктом является прием антибактериальных препаратов, независимо от причины возникновения. В редких случаях врач может рекомендовать процедуру внутрикостного промывания. Этот метод эффективен при угрозе развития осложнений, так как позволяет быстро купировать патологический процесс и предотвратить его распространение.
При наличии свища требуется оперативное вмешательство. Если на рентгене видны множественные участки отмершей костной ткани (секвестры), то проводится секвестрэктомия. Суть которой удалить все патологические ткани кости. Проводится эта процедура под местным или общим обезболиванием, это зависит от площади поражения.
При незначительной подвижности зубов требуется время для их укрепления. Зачастую после полного излечения, десны укрепляются и зубы встают на место. Но это редкий случай. Обычно зубы требуют ортодонтического лечения, которое заключается в шинировании.
После устранения основных симптомов рекомендуется физиотерапия. Также эффективен прием витаминных комплексов и иммуномодуляторов.
Основная профилактика остеомиелита заключается в своевременном обращении к стоматологу и лечении заболеваний ротовой полости. Также важно заботиться об общем здоровье – укреплять иммунитет, не запускать хронические заболевания, стараться избегать травмоопасных ситуаций.
Остеомиелит
Остеомиелит — это гнойная инфекция, поражающая костную ткань (остит), окружающую кость надкостницу (периостит) и костный мозг (миелит). Впервые возникший остеомиелит называют острым. В случае длительного течения заболевания с периодами обострения и ремиссии говорят о развитии хронического остеомиелита.
Причины
Остеомиелит развивается в результате попадания бактерий в костную ткань, надкостницу или костный мозг.
Инфицирование кости может произойти эндогенным (внутренним) путем, когда бактерии попадают в костную ткань с током крови по кровеносным сосудам. Такой остеомиелит принято называть гематогенным (в переводе с греческого языка — порожденный из крови). Острый гематогенный остеомиелит чаще встречается в грудном, детском и юношеском возрасте, взрослые болеют им редко.
Гнойное воспаление костей может возникнуть при проникновении микроорганизмов из окружающей среды – это экзогенный остеомиелит. Примером экзогенного остеомиелита является инфекция кости, развившаяся в результате открытого перелома, огнестрельного ранения или после травматологической операции (называют также посттравматический остеомиелит). Другой разновидностью экзогенного остеомиелита является контактный остеомиелит, возникающий при переходе гнойного воспаления на кость с окружающих ее мягких тканей.
Способствуют развитию остеомиелита следующие состояния: злоупотребление алкоголем, курение, употребление внутривенных наркотических средств, атеросклероз сосудов, варикозная болезнь и хроническая венозная недостаточность, сахарный диабет, частые инфекции (3-4 раза в год), нарушение функции почек и печени, злокачественные заболевания (опухоли), перенесенная спленэктомия (удаление селезенки), пожилой и старческий возраст, низкая масса тела, плохое питание.
Симптомы
Клиническая картина обычно характеризуется сверхострым началом болезни с септическими, токсическими симптомами. Температура высокая, у детей старшего возраста остеомиелит начинается ознобом; пульс учащенный, ребенок очень вялый и производит впечатление тяжело больного. В первые дни местные симптомы остеомиелита иногда не выражены, тяжелое общее состояние полностью определяет клиническую картину. Больной обычно жалуется на боли в кости; боль усиливается, пораженная кость становится чувствительной к давлению. Местное покраснение и отек не являются ранними симптомами остеомиелита, но через 2-3 дня от начала при возникновении субпериостального абсцесса эти признаки бросаются в глаза.
При прорыве абсцесса, расположенного под надкостницей, боли уменьшаются и выявляются покраснение, отек, флюктуация.
Диагностика
При осмотре проводят аккуратную пальпацию (ощупывание пальцами) болезненного участка, при этом отмечается состояние кожи (горячая, имеется покраснение и припухлость, образуются волнообразные движения тканей) и общий внешний вид поврежденной зоны (натянутые кожные покровы, «глянцевый» блеск, отечность). С помощью осторожной перкуссии (постукивания) определяют очаг инфекции по усилению боли в конкретном месте припухлости.
Помимо оценки клинических проявлений и ручного осмотра применяются лабораторные методы исследования. Общий анализ крови с лейкоцитарной формулой в развернутом виде показывает сдвиг влево. Это означает, что воспаление в организме вызвано бактериальной природой.
Общий анализ мочи показывает наличие воспаления и почечной недостаточности (при генерализованных формах болезни) путем появления белка, увеличения некоторых показателей.
Биохимический анализ крови показывает воспалительный процесс и отмечает почечную и печеночную недостаточность. При этом изменяются параметры билирубина, белка, снижается показатель глюкозы, а количество некоторых элементов увеличивается.
Наряду с лабораторными способами используются инструментальные методы обследования:
- Ультразвуковое исследование применяют для оценки размеров и формы мышечного поражения.
- Инфракрасное сканирование может показать наличие острых скрытых форм остеомиелита, определив участки с повышенной температурой.
- Рентгенография – самый распространенный вариант диагностирования остеомиелита. С помощью снимков можно определить локализацию некротических процессов, объем и степень выраженности инфекционного очага. С помощью рентгена можно выявить болезнь на ранних стадиях. По мере роста воспаления изменяется характер изображения на снимках, поэтому время протекания болезни можно обозначить с высокой точностью.
- Компьютерная томография – наиболее информативный способ диагностики остеомиелита в любых его проявлениях. С помощью объемных изображений можно получить не только данные о локализации и интенсивности инфекции, но и создать реконструкцию окружающих мышечных тканей и спрогнозировать течение болезни.
Для точного диагноза, который имеет определяющее значение в лечении остеомиелита, необходимо сочетание лабораторных и инструментальных способов исследования.
Лечение
Лечение острого остеомиелита проводится только в стационаре в отделении травматологии. Выполняют иммобилизацию конечности. Проводят массивную антибиотикотерапию с учетом чувствительности микроорганизмов. Для уменьшения интоксикации, восполнения объема крови и улучшения местного кровообращения переливают плазму, гемодез, 10% раствор альбумина. При сепсисе применяют методы экстракорпоральной гемокоррекции.
Обязательным условием успешного лечения острого остеомиелита является дренирование гнойного очага. На ранних стадиях в кости делают трепанационные отверстия с последующим промыванием растворами антибиотиков и протеолитических ферментов.
При гнойных артритах выполняют повторные пункции сустава для удаления гноя и введения антибиотиков, в некоторых случаях показана артротомия. При распространении процесса на мягкие ткани образовавшиеся гнойники вскрывают с последующим открытым промыванием.
В лечении хронического остеомиелита операция показана при наличии остеомиелитических полостей и язв, гнойных свищей, секвестров, ложных суставах, частых рецидивах с интоксикацией, выраженной болью и нарушением функции конечности, малигнизации, нарушении деятельности других органов и систем вследствие хронической гнойной инфекции.
Выполняют некрэктомию – удаление секвестров, грануляций, остеомиелитических полостей вместе с внутренними стенками и иссечение свищей с последующим промывным дренированием. После санации полостей проводят костную пластику.
Остеомиелит челюсти
Остеомиелит челюсти — заболевание костной ткани, разновидность остеомиелита. Диагностируется в 70% от числа всех случаев остеомиелита. Поскольку заболевание имеет симптомы, сходные с интоксикацией, оно при ошибках диагноза определяется как отравление.
Классификация
Остеомиелит классифицируют несколькими видами, дифференцируя их по характеру инфицирования и по особенностям клинической картины.
Причины развития травматического остеомиелита — любые раны или переломы, благодаря которым в организм попадает патогенная микрофлора.
Одонтогенный остеомиелит челюсти возникает как осложнение среднего кариеса зубов. Выявляется в 75% случаев. Начинает прогрессировать, когда инфекция из кариозной полости попадает в пульпу и переходит на корень зуба. Чаще поражение затрагивает именно нижнюю челюсть. Возбудители заболевания — анаэробные бактерии, стрептококки и стафилококки. В организм они проникают по лимфоузлам или канальцам кости.
Гематогенный остеомиелит образуется при заражении костной ткани. Инфекция попадает в кость по кровотоку из какого-либо отдаленного очага воспаления. Этот вид остеомиелита челюсти вызывается действием хронического тонзиллита и других инфекционных заболеваний — скарлатины, дифтерии и пр. Для гематогенного остеомиелита характерно предварительное поражение части костной ткани. Гематогенный остеомиелит диагностируется в 10% случаев.
Профилактика
Профилактические меры — это укрепление иммунитета организма, лечении поверхностного кариеса и своевременного протезирования. Посещать стоматологическую клинику важно не менее раза за полугодие.
Симптоматика
В числе ранних признаков остеомиелита челюсти — боль, слабость и повышение температуры. Острая форма заболевания переносится различными людьми в зависимости от индивидуальных особенностей организма.
Одонтогенный остеомиелит начинает проявляться острой болью при любоме внешнем воздействии на причинный зуб. Устойчивость зуба теряется. Зуб начинает расшатываться, двигая соседние зубы. Возможны отеки слизистой оболочки, которая прилегает к зубу. Возможно формирование поднадкостничного абсцесса.
Возникает воспаление зубного периодонта. Боли иррадируют в глазницу, висок или в ухо. Нередки случаи, когда остеомиелит нижней челюсти вызывает нарушение чувствительности подбородка, слизистой ротовой полости и нижней губы. При гнойном воспалении мягких околочелюстных тканей боль выходит за границы челюсти.
Шейные лимфоузлы пациента увеличиваются, при пальцевом исследовании они проявляются болезненными ощущениями. Организм реагирует на заражение ухудшением состояния кожного покрова.
Пожелтения склеры глаз говорит, что селезенка и печень затронуло воспаление. Есть вероятность поражения почек, на это указывает повышенный уровень эритроцитов и белка в моче. Уровень артериального давления изменятся. Остеомелит плохо диагностируется, имея многие, общие для многих болезней симптомы.
Острая форма остеомиелита сменяется подострой. Эта форма приносит некоторое облегчение, связанное с самопроизвольным вскрытием абсцесса и выходом части гноя из кости. Однако это временное облегчение ситуации, так как воспаление в целом сохраняет свои позиции и разрушение костной ткани продолжается с прежней скоростью.
Хронический остеомиелит протекает нескольких месяцев. В периоды улучшения требуется в стоматологическую клинику для устранения воспаления. Если противном случае возникнут новые свищи и отторжение организмом некрозированных участков костной ткани. В дальнейшем это затянет процесс лечения.
Осложнения
Остеомиелит дает многие осложнения:
- менингит;
- менингоэнцефалит;
- гнойные очаги в легких;
- острая легочная недостаточность (ГЛН);
- сепсис;
- септический шок как реакция организма на заражение;
- тромбофлебит лицевых вен;
- образование ложного сустава;
- деформация челюстных костей;
- контрактура нижней челюсти.
Диагностика
Диагностика остеомиелита челюсти включает изучение клинической картины заболевания, уточнение локализации и размеров поражения. Для этого в стоматологических клиниках используются различные лабораторные, бактериологические и лучевые методы исследования.
Информативный метод диагностики — рентгенологическое исследование, которое позволяет выявить начало разрушения кортикального слоя кости. Как правило, эти изменения проявляются именно в хронической стадии. Первые видимые изменения в костной ткани выявляются на рентгене через 10-15 дней после начала заболевания. На снимке регистрируются как изменения в структуре костей, так и появление очагов некроза тканей. Проведение же рентгенологических исследований в остром периоде позволяет узнать причину развития остеомиелита по появлению особых признаков хронического периодонтита.
Лечение
У лечению остеомиелита челюсти переходят после диагностики и постановки диагноза. Это позволит ограничить область распространения инфекции и избежать дальнейшего развития заболевания.
Если у пациента одонтогенная форма остеомиелита, удаляют зуб с воспалением. Рану орошают антисептическими препаратами. Если удаление затронуло соседние зубы, их укрепляют брекетами.
Лечение травматической или гематогенной форм начинается с устранения инфекционных очагов. Например у пациента с острым одонтогенным остеомиелитом вскрывается и дренируется абсцесс в челюстной кости. При наличии флегмоны или околочелюстных абсцессов мягкие ткани вскрываются для проведения диализа.
Пациентам с острым или хроническим остеомиелитом челюсти назначается противовоспалительная терапия антибиотиками, которая делается с хирургическими манипуляциями.
При лечении острого остеомиелита назначается курс симптоматической терапии для укрепления сил организма. Это, как правило, комплексы с содержанием аскорбиновой кислоты и витаминов группы B.