Паракератоз шейки матки — что это такое признаки лечение
Паракератоз шейки матки — что это такое признаки лечение
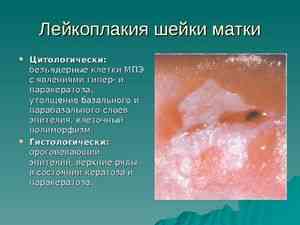
Лейкоплакия, или кератоз, занимает особое место среди всех заболеваний шейки матки. Это процесс ороговения клеток эпителия. Пока достоверные причины его возникновения остаются до конца неизвестными. Давайте ознакомимся с основными видами лейкоплакии и методикой ее лечения.
Сопуствующие заболевания
Патология выглядит как белое пятно, с хорошо заметными границами. Нередко врач может увидеть кератоз шейки матки не только при помощи колькоскопии, но и невооруженным глазом.
Данное состояние характерно для следующих болезней:
- Рак шейки матки;
- Незрелая метаплазия;
- Хроническая травма;
- ВПЧ-инфекция;
- Кератинизированная CIN.
Разновидности
Гиперкератоз шейки матки & это патологический процесс ороговения клеток многослойного плоского эпителия. К сожалению, причины развития кератозов до конца не изучены. Есть мнение, что ороговение может развиться из-за нехватки гормона эстрогена.
Шансы победить гиперкератоз шейки матки, лечение которого проводится комплексно, очень высоки.Так как симптомы практически отсутствуют, часто диагноз ставится при профосмотре или посещении гинеколога в связи с другими жалобами.
Лечение гиперкератоза шейки матки включает в себя электро-, лазеро- и криохирургический методы. Как способ местного воздействия, применяется препарат «Солковагин», дающий хорошие результаты, особенно у нерожавших женщин. Кроме хирургических продедур по удалению очага ороговения, необходима антибактериальная, гормональная и иммуностимулирующая терапия.
Другой разновидностью является паракератоз шейки матки. Так называется патологическое ороговение слизистых тканей, при котором клетки слоя эпидермиса теряют способность вырабатывать кератогиалин.
Факторы, влияющие на его развитие:
- Как следствие прижигания эрозии;
- Инфекции.
Чтобы поставить диагноз и назначить правильное лечение паракератоза шейки матки, необходимо провести следующие исследования:
- Цитология;
- Соскоб эпителиальных клеток на микробиоценоз;
- Колькоскопия.
Цитологическое исследование рекомендуется провести также через 3 недели после завершения лечения.
Есть еще такая разновидность лейкоплакии, как дискератоз шейки матки. Этот тип представляет собой ороговение кератиноцитов . Из-за уменьшения количества кератина в клетках образуются так называемые зерна. Другими словами, создается как бы наслоение клеток.
Лечение дискератоза шейки матки производится при помощи лазера или радиоволнового метода. Эта патология является предраковым состоянием, поэтому дискератоз требует серьезного наблюдения и выполнения всех рекомендаций врача.
Берегите себя, находите время для заботы о своем здоровье. Помните, что онкологические заболевания репродуктивной системы можно предупредить, если регулярно посещать врача и следить за изменениями в своем организме.
После статьи Гиперкератоз шейки матки читают
- Огуречная диета Ксении Бородиной
- Витамины Мерц
- Уреаплазмоз у женщин
- Лечение топинамбуром
эктопия, паракератоз?
Женщина. 30 лет, 170/55, не рожала, беременностей не было. цикл с 14 лет нерегулярный. кровотечения от недели до 3-х недель. с перерывами от 2-х недель до трёх месяцев. обратилась к гинекологу-эндокринологу, в результате обследования поставили диагноз СПКЯ и назначили диане-35, пью его 2 года, цикл регулярный.
посетила недавно гинеколога, она сказала, что шейка матки не в порядке, эрозия + подозрение на полип шейки, отправила на УЗИ — полипов не обнаружено.
после я сдала анализы на все ЗППП, ничего не обнаружено, кроме ВПЧ 39 типа. далее врач назначила мне биопсию шейки матки.
вот что написано в заключении биопсии: цервикальная эктопия с явлениями эпидермизации и очаговым паракератозом шейки матки.
скажите, пожалуйста, что это означает? звучит как-то угрожающе
доктор приняла решение делать. кажется, криодеструкцию.
скажите, обязательна ли в моём случае эта процедура? на форуме я читала, что эрозия не всегда требует лечения?
Паракератоз шейки матки
Паракератоз — это ороговение слизистого слоя шейки матки, связанное с воздействием внешних или внутренних травмирующих факторов. К ним можно отнести любые медицинские манипуляции с расширением шейки матки либо инфекции. Из последних паракератоз могут вызывать бактериальные факторы, половые заболевания, вирусы, в том числе вирус папилломы человека.
Что такое паракератоз шейки матки?
Строго говоря, паракератоз — это не диагноз, а симптом, свидетельствующий о заболевании шейки матки. Цитологическая картина, типичная для паракератоза, характерна для лейкоплакии шейки матки, которая относится к предраковым состояниям шейки матки.
При обнаружении в мазке признаков паракератоза необходимо провести дополнительные анализы: онкоцитологию, жидкостную цитологию. кольпоскопию. Под паракератозом плоского эпителия шейки матки в нижнем слое могут находиться атипичные клетки.
При подтвержденном паракератозе рекомендовано встать на учет к онкогинекологу для назначения адекватной терапии. При отсутствии лечения участки шейки матки с паракератозом покрываются ороговевшими белыми пятнами, состоящими из склерозированных тканей. А это уже — признак лейкоплакии шейки матки. которая характеризуется наличием белых бляшек на поверхности шейки матки.
Лечение паракератоза шейки матки
Для лечения паракератированных тканей проводят выскабливание слизистой шейки матки с последующим исследование материала на предмет наличия атипичных клеток. Иногда используют лечение с прижиганием участка с паракератозом при помощи лазера.
Лечение кератоза шейки матки домашними способами — спринцеваниями, тампонами, ваннами — нежелательно, так как при наличии под слоем паракератозных клеток атипии она может начать активно развиваться под воздействием питательной среды народных средств лечения.
Гиперкератоз шейки матки
Многие врачи данную патологию считают предраковым состоянием шейки матки. Лейкоплакия или гиперкератоз шейки матки – это два названия одного и того же заболевания, представляющего собой отвердение эпителия органа.
Код по МКБ-10
Причины гиперкератоза шейки матки
Сегодня медики готовы выделить несколько источников, которые способны привести к рассматриваемой в этой статье патологии. Причины гиперкератоза шейки матки могут быть такими:
- Пренебрежение правилами личной гигиены.
- Изменение гормонального фона.
- Сбой в работе эндокринной системы.
- Неразборчивость в половых связях, приверженность грубому сексу.
- Рак шейки матки – практически треть случаев.
- Инфекционное поражение репродуктивной системы женщины. Это может быть, например, папилломовирус.
- Бактериальный след поражения. Например, гонорея, хламидиоз и другие.
- Снижение иммунного статуса женщины.
- Травмы. Например, родовое травмирование, заживление, последствий которого проходило без контроля специалистов.
- Воспалительный процесс, протекающий в области органов малого таза.
- Синдром хронической усталости.
- Неправильное фиксирование средств контрацепции. Например, спирали.
- Аборт, а, возможно, и не один. Орган получает механическую травму.
Но стоит помнить, что сам механизм и прямая взаимосвязь с перечисленными выше причинами до конца, на сегодняшний день, так и не установлена. Но если у женщины присутствует хотя бы один из данных факторов, ее необходимо быть более внимательной к своему здоровью, фиксируя появление новой симптоматики. Обращение на прием к акушеру – гинекологу обязательно.
Чтобы наиболее эффективно лечить то или иное заболевание, необходимо знать не только причину, его вызвавшую, но и патогенез развития болезни. В данном случае патология прогрессирует на фоне слабовыраженного хронического воспалительного процесса. Постоянное раздражение слизистой и вызывает те негативные изменения, которые и приводят к болезни. Особенно высока вероятность трансформации в злокачественные структуры, если наблюдается неравномерность цветового окраса пораженного участка.
Что такое &паракератоз&?
6 Декабрь 2012 г.
Здравствуйте. Мне 25 лет, пол женский. Недавно сдавала анализ на цитологию, и вот какой результат:
Слизь, нейтрофильный распад, смешанная флора, клетки секретирующего железистого, а также поверхностного и промежуточного эпителия с дистрофическими изменениями, паракератозом, единичные койлоциты.
Уважаемая Светлана! Паракератоз-это патологическое ороговение слизистой , которое возникает под воздействием внешних или внутренних факторов. По результатам цитологического исследования отмечаются признаки воспаления слизистой шейки матки, сопровождающиеся осложнениями . Которые могут быть вызваны бактериальной инфекцией, половыми инфекциями в т.ч. ВПЧ. Для уточнения причины состояния рекомендовано выполнить соскоб эпителиальных клеток из цервикального канала на микробиоценоз в режиме реального времени и урогенитальные инфекции , выполнить кольпоскопию и обратиться к гинекологу для определения тактики лечения. И через 3 недели после проведенного лечения рекомендуем повторить цитологическое исследование шейки матки . Более подробную информацию о ценах на исследования и подготовке к ним можно узнать на сайте Лаборатории ИНВИТРО в разделах: «Анализы и цены» и «Профили исследований». а так же по телефону 363-0-363 .
Кто сталкивался с cin 3?
Еще до Б у меня обнаружили сin 2-3. Развился он на фоне эрозии. Пошло перерождение клеток. Плюс к этому положительные ВПЧ 16 и 18 типа. Уже плохо помню лечение.
Сначала поднимали иммунитет. Точно ставили уколы неовир. Пила Изопринозин. И какие то свечи были.
Все это было направлено на поднятие иммунитета. Т.к. ВПЧ не лечится, а только заглушить его можно. Пока не приглушишь, нельзя было прижигать эрозию. Месяца через три повторный анализ на ВПЧ показал, что его нет. Тогда прижгли эрозию лазером и сделали крио цервикального канала.
С тех пор родила дочь и ежегодно обследуюсь. Пока ттт. Счас опять пойду на проверку. Дай Бог все будет хорошо.
Но у меня было такое серьезное лечение почти на год, т.к. у меня не было еще детей и отрезать я была ничего не готова. Спасибо врачам, все удалось.
И ты не вешай нос и выполняй все предписания. Все будет хорошо.
П.с. я всегда склонна больше доверять бесплатным анализам
Признаки и лечение паракератоза шейки матки

- Признаки
- Причины
- Диагностика
- Лечение
Признаки
В зависимости от степени поражения слизистых тканей различают:
- поверхностный паракератоз, поражающий только верхний слой эпителиальной ткани на небольшом участке;
- очаговый паракератоз, сопровождающийся поражением нескольких крупных областей и глубоких слоев эпителия, что чревато развитием новообразований.
Патология продолжительное время протекает бессимптомно, что мешает диагностике на ранних этапах. Помимо неприятных ощущений во время сексуальных контактов, клиническая картина включает:
- увеличение объема и изменение запаха выделений из влагалища;
- маточные боли ноющего характера;
- выделение крови из-за микротравм после полового акта;
- жжение и зудящие ощущения в генитальной зоне.
Причины
Выраженный паракератоз выступает симптомом многих опасных заболеваний, включающих:
- лейкоплаксию;
- вирусные инфекции (вирус папилломы человека);
- дисплазию и рак шейки матки;
- бактериальные поражения (гонорея, хламидиоз).
Также причинами патологических изменений могут быть следующие факторы:
- стрессовые ситуации затяжного характера;
- эрозии и псевдоэрозии на слизистых тканях;
- частые и грубые половые акты с разными партнерами;
- воспалительные процессы органов малого таза;
- снижение иммунитета;
- несоблюдение рекомендаций по приему гормональных препаратов;
- травмирование шейки матки во время родов, абортов, других гинекологических процедур или вследствие неправильной установки спирали;
- пренебрежение правилами личной гигиены;
- нарушение менструального цикла и гормональные сбои.
Для выяснения точной причины необходимо пройти полную диагностику у гинеколога.
Диагностика
Диагностические процедуры позволяют локализировать очаг ороговения, установить причину и подобрать индивидуальную схему лечения.
После сбора анамнеза и гинекологического осмотра проводится:
- исследование анализа крови, выявляющее наличие вирусного или бактериального агента и уровень гормонов;
- взятие соскоба, демонстрирующего патологические изменения в эпителиальных тканях;
- биопсия, обнаруживающая атипичные клетки в нижнем слое плоского эпителия шейки матки;
- кольпоскопия, используемая для обнаружения локальных очагов патологии.
Лечение
Вне зависимости от степени поражения и скорости развития болезни, главные задачи терапии включают:
- устранение первопричины;
- ликвидацию ороговевших участков.
Медикаментозная терапия определяется причиной и может включать прием витаминных комплексов, антифлогистических, противовирусных и антимикробных препаратов. Действующие вещества устраняют инфекцию, оказывают противовоспалительный эффект и стимулируют работу иммунных клеток.
Для удаления обширных патологических очагов используется аппаратное лечение, включающее:
- диатермокоагуляцию – воздействие высокочастотного переменного тока;
- аргоноплазменную коагуляцию – бесконтактное воздействие высокочастотного тока через струю инертного газа аргона;
- лазерную вапоризацию – использование лазерного луча;
- криодеконструкцию – замораживание жидким азотом;
- конизацию – иссечение хирургическим скальпелем.
Запущенный паракератоз чреват ухудшением работы репродуктивной системы и развитием онкологических заболеваний. Во избежание осложнений важно не пропускать профилактические осмотры и своевременно обращаться к гинекологу при любых тревожных симптомах.
Гиперкератоз шейки матки: лечение

Паракератозом называют нарушения ороговения эпителиального слоя эпидермиса или слизистой выстилки органа. Именно поэтому возникает как в ротовой полости, так и в шейке матки. Паракератоз, акантоз и гиперкератоз шейки матки часто наблюдается параллельно и являются признаками развития лейкоплакии матки.
Паракератоз — это не диагноз, то есть не заболевание, а изменение слизистого слоя, сопутствующее какому-то патологическому процессу в шейке матки. Часто возникает на фоне травматичных медицинских манипуляций и хронических инфекций.
Общая характеристика
Паракератоз можно описать как неполное ороговение. Развивается он как следствие нарушения (снижения) выработки кератогиалина (предшественника кератина). Характеризуется нарушением морфологии слизистой оболочки:
- Утолщением рогового слоя.
- Отсутствием зернистого слоя.
- Присутствием в клетках рогового слоя палочковидных ядер.
При этом пораженный участок цервикса выглядит сморщенным из-за нарушения эластичности ткани. Такие островки более грубые. И так как способность их растягиваться минимальна, часто повреждаются. Например, в процессе полового акта.
Гиперкератоз шейки матки — это усиленное ороговение верхнего слоя ее слизистой оболочки, состоящего из плоского эпителия. Иногда ороговевшие участки слизистой состоят из нескольких десятков неслущившихся слов. В его возникновении могут быть задействованы 2 механизма:
- Чрезмерный синтез кератина с утолщением зернистого и шиповатого слоя эпителия.
- Истончение зернистого и шиповатого слоев с недостаточным их отшелушиванием.
В процессе ороговения слизистая выстилка органа, в норме гладкая и розовая, покрывается белесоватыми плотными, слегка выступающими над поверхностью здоровой ткани структурами.
Паракератоз встречается реже, чем гиперкератические изменения. Оба нарушения редко диагностируют как самостоятельные проявления. Обычно их вместе с акантозом относят к признакам лейкоплакии. Акантоз — это нарушение (утолщение) слизистой оболочки цервикса, сопровождающееся удлинением межсосочковых отростков.
Визуально лейкоплакия выгладит как образование бляшек белесого цвета на слизистой влагалищной зоны шейки матки (экзоцервиксе), реже в эндоцервиксе (в глубине цервикального канала). Заболевание чаще встречается у женщин, по возрасту способных к деторожднению. Его коварство заключается в том, что грубые (пролиферативные) формы лейкоплакии охотно трансформируются в злокачественные опухоли. В этом случае нарушается дифференцировка тканей, обнаруживается появление измененных элементов в тканях не только верхнего слоя слизистой, но и парабазального, и базального слоев. Диагноз формулируют как дисплазию тканей шейки матки и предлагают лечение.
Ради справедливости следует заметить, что нежная, или простая лейкоплакия, выражающаяся лишь гипер-, паракератозом не склонна к озлакачествлению. При диагностировании такого развития патологии пациентке рекомендуется лишь постоянное наблюдение у гинеколога.
Почему возникает?

Причины заболевания могут быть внешними (эндогенными) или внутренними (экзогенными). К внешним относят:
- Частое хирургическое прерывание беременности.
- Неправильная установка механических средств контрацепции (спиралей).
- Диагностические выскабливания (чистка).
- Разрушающие методы лечения эрозии (прижигание, диатермокоагуляция).
- Неразборчивый и грубый секс.
- Вирусные и бактериальные инфекции, передающиеся половым путем. Чаще всего это фоновые болезни: уреа-, микоплазмоз, герпес- и папилломовирусные инфекции, хламидиоз, протекающие в хронической форме.
- Неспецифические экзо- и эндоцервициты и вагиниты.
- Эктопии склонные к рецидивам и т. д.
Дополнительными факторами, усугубляющими влияние основных, являются: снижение общей резистентности организма, длительные заболевания, истощающие организм, голодовки, переутомление физическое и эмоциональное, экология.
К внутренним факторам относят нарушение работы гипофизарно-гипоталамарной системы и яичников. В результате ановолуции, абсолютной или относительной гиперэстрогении, недостатка прогестерона появляется склонность к гиперпластическим изменениям в женских половых органах.
Все описанные факторы даже по отдельности могут запустить механизмы кератинизации (гиперкератоз) и нарушение кератинизации (паракератоз) эпителия цервикса. В норме многослойный эпителий в области шейки матки вообще ороговевать не должен. Но в результате целого ряда нарушений образуются роговые, не содержащие гликоген, чешуйки (гиперкератоз). И участки малоэластичной ткани (паракератоз). Очаги могут быть мелкими и единичными или множественными, сливаясь в большие измененные области.
Симптомы

Чаще всего пара- и гиперкератоз шейки матки никак себя не проявляют или протекают с минимальной симптоматикой, которую женщина игнорирует, как незначимую. Иногда симптомы паракератоза незаметны на фоне проявлений основного заболевания (воспаления, хронической бактериальной, грибковой или вирусной инфекции). Эти заболевания протекают с выраженными болью и зудом, и слабые симптомы гипер- и паракератоза за ними трудно заметить.
Выявляются изменения чаще всего в процессе планового осмотра гинекологом. При массированных изменениях могут быть следующие симптомы:
Заметить подобные изменения самостоятельно практически невозможно. Поэтому женщина и рекомендован ежегодный гинекологический осмотр в клинике.
Диагностическое исследование
Диагностика включает в себя определения типа нарушения процессов ороговения слизистой выстилки шейки матки и выяснение его причины. То есть диагностику основного заболевания. В целях верной постановки диагноза используется целая батарея методов исследования:
- Опрос и гинекологический осмотр пациентки.
- Цитология и гистология тканей.
- Ножевая биопсия.
- Кольпо- и видеокольпоскопия.
- Проба Шиллера.
- Микроскопия мазков на бактериальную инфекцию.
- Анализ крови на наличии ИППП (обычно ПЦР-методом).
- Определения уровня гормонов.
- Иммунологические исследования.
Осмотр шейки матки с помощью зеркал позволяет врачу обнаружить измененные участки тканей. Чаще всего это округлые бляшки с ороговевшими чешуйками (гиперкератоз) или уплотненный сморщенный эпителий (паракератоз). Для подтверждения типа изменений у женщины берут соскоб тканей для цитологического исследования.
Измененный цилиндрический эпителий при заборе материала не позволяет попасть в соскоб клеткам из глубоких слоев слизистой выстилки шейки матки. Поэтому нет возможности судить о нарушении дифференциации клеток этих слоев или появлению в них атипичных элементов, то есть о начале перерождения в рак. Поэтому врачи рекомендуют ножевую биопсию с проведением гистологического анализа. Эта процедура дает возможность исключить/подтвердить рак.
Кольпоскопические методы позволяют уточнить объем поражения, его локализацию. Это могут быть единичные, практически точечные изменения. Либо патологическим процессом могут быть охвачены большие площади слизистой цервикса.
Шиллер-тест, который обычно проводят при кольпоскопии — это все лишь йодная проба. Нормальный эпителий окрашивается с помощью раствора йода. Йодонегативные участки свидетельствую о патологии глубину и тяжесть которой нужно выяснять.
Анализы крови могут помочь выяснить причину изменений слизистой оболочки. Выявить вирусную или бактериальную инфекцию или нарушение уровня гормонов.
При выявлении паракератоза пациенткам может потребоваться консультация онколога или эндокринолога.
Лечение

Терапия зависит от причины патологического изменения тканей, его глубины и выраженности. Она планируется в 2 направлениях:
- Терапия основного заболевания.
- Удаление патологических очагов.
Для устранения причин, вызвавших паракератоз, может понадобиться антибактериальная и противовирусная терапия, противовоспалительные препараты. В зависимости от размера очага, дополнительных изменений, выявления неоплазии глубоких слоев (предракового состояния), пациентке могут быть предложенные разные методы деструкции очагов:
- Лазерная вапоризация (выпаривание).
- Аргоноплазменная коагуляция.
- Криодеструкция.
- Диатермокоагуляция и другие методы.
При отсутствии неоплазии и небольшой площади поражения женщине рекомендуется наблюдение и лечение основного заболевания, приведшего к трансформации тканей шейки матки.
При обнаружении пара- и гиперкератоза, неоплазии и рубцовой деформации шейки матки может быть показано инвазивное вмешательство (канонизация или ампутация) на шейке матки.
Заболевания шейки матки
Все заболевания шейки матки можно разделить на фоновые, предраковые (дисплазия) и рак шейки матки.
Фоновые процессы: псевдоэрозия ( эктопия , именно то, что чаще всего называют эрозией шейки матки), лейкоплакия без атипии, полипы, кондиломы.
Предраковый процесс (дисплазия): легкая, умеренная, тяжелая.
Эрозия шейки матки
Шейка матки — это нижняя часть матки, которая соединяет ее тело с влагалищем. Термин «эрозия» в гинекологии понятие собирательное, обозначающее участок ярко-красного цвета, расположенный на шейке матки и видимый невооруженным глазом при осмотре. Внутри шейки матки проходит канал, соединяющий ее с полостью матки. Стенки этого канала выстланы так называемым цилиндрическим эпителием. Влагалищная часть шейки матки покрыта многослойным плоским эпителием. Этот же тип эпителия выстилает стенки влагалища. Место перехода цилиндрического эпителия цервикального канала в многослойный плоский эпителий поверхности шейки матки носит название переходной зоны. Иногда зона перехода между двумя типами эпителия может смещаться, и при этом цилиндрический эпителий цервикального канала покрывает небольшой участок влагалищной части шейки матки. В таких случаях говорят о так называемых псевдоэрозиях (многослойный плоский эпителий, покрывающий в норме влагалищную часть шейки матки, имеет розовато-серый цвет, а цилиндрический эпителий цервикального канала — красный; отсюда и термин эрозия или псевдоэрозия).
Причина частых заболеваний шейки матки связана с ее анатомическим расположением — она выступает во влагалище, поэтому при любой инфекции воспаление переходит на нее. Даже при излечении инфекции влагалища (кольпит, вагинит) внутри канала шейки матки возбудители могут оставаться. Эрозия шейки матки, состоящая целиком из цилиндрического эпителия, поддерживает воспаление, поэтому при ее наличии часто бывает недостаточно ограничиться приемом антибиотиков, необходимо убрать сам очаг инфекции. Во время полового акта шейка матки травмируется, и повышается риск передачи инфекции. Большинство инфекций, возбудители которых поражают шейку матки, передаются именно половым путем.
Причины возникновения псевдоэрозии
Во-первых, это половые инфекции, дисбактериоз влагалища и воспалительные заболевания женской половой сферы. Хламидии, микоуреаплазмы, кишечная палочка, стафилококки, стрептококки, энтерококки и другие микроорганизмы постоянно «терроризируют» слизистую оболочку, в результате чего она начинает реагировать повышением своей активности.
Во-вторых, это раннее начало половой жизни. Слизистая оболочка женских половых органов окончательно созревает к 20-23 годам. Если в этот тонкий процесс вмешивается инфекция, псевдоэрозии практически не миновать.
В-третьих, это травмы шейки матки. Основной причиной таких травм, конечно, являются роды и операции.
Еще одна причина — нарушения менструального цикла вследствие нарушений гормонального фона.
Дисплазия шейки матки
Эктопия или дисплазия шейки матки, симптомы которой чаще носят скрытый характер, проявляется тем, что в толще покровного эпителия шейки матки образуются клетки с различной степенью атипии (нарушение дифференцировки клеток). Их появление приводит к последующим изменениям слоистости эпителия. Дисплазию еще называют цервикальной интраэпителиальной неоплазией (СIN).
Такая патология как эрозия шейки матки может существовать у женщины долгие годы. Легкая степень дисплазий может поддаваться обратному развитию. Умеренная и тяжелая дисплазия чаще переходит в рак. Дисплазия – это атипия эпителия шейки матки с нарушением слоистости, но без вовлечения в процесс поверхностного слоя и стромы. Дисплазия шейки матки относится к предраковым заболеваниям, то есть заболеваниям, которые в отсутствие лечения могут перейти в рак. Поэтому, если у вас диагностирована эрозия шейки матки, на вопрос, лечить ее или нет, любой врач ответит – лечить.
Одной из основных причин дисплазии шейки матки в настоящее время считается инфицирование вирусом папилломы человека (ВПЧ). ДНК вируса ВПЧ обнаруживается у более чем 90% больных. У людей, инфицированных ВПЧ дисплазия возникает в 10 раз чаще, чем у неинфицированных. Известно более 20 типов вируса, которые поражают половые органы, однако, только некоторые их них вызывают дисплазию.
К факторам риска дисплазии шейки матки относят:
— инфицирование ВПЧ;
— неоднократные беременности и/или роды, особенно в возрасте до 20 лет;
— беспорядочные половые связи;
— хронический цервицит;
— заболевания, передаваемые половым путём.
Часто дисплазия шейки матки протекает без каких-либо проявлений. При наличии инфекции ВПЧ могут выявлять остроконечные кондиломы вульвы, влагалища или заднего прохода.
Как определить дисплазию шейки матки?
Диагностика заболеваний шейки матки производится гинекологом и включает:
— осмотр с помощью гинекологических зеркал;
— мазок со слизистой оболочки шейки матки с последующим цитологическим исследованием;
— кольпоскопию (осмотр шейки матки в специальный микроскоп и окраска различными химическими агентами);
— мазок со слизистой оболочки для проведения ПЦР на вирус папилломы человека, типирование вирусной ДНК;
— обследование на наличие других урогенитальной инфекции (вирус простого герпеса, хламидии и др.);
— биопсию и выскабливание цервикального канала по показаниям.
Только профессиональная диагностика эрозии шейки матки позволяет определить степень и форму заболевания.
Лейкоплакия шейки матки

ЛШМ (лейкоплакия шейки матки), наряду с такими патологиями как псевдоэрозия, истинная эрозия, эритроплакия, полипы, кондиломатоз, относится к фоновым процессам шейки матки. Эти процессы могут иметь воспалительное, посттравматическое, дисгормональное или вирусное происхождение.
Это заболеваеие морфологически определяют как процедуру пролиферации (разрастания) и чрезмерного утолщения рогового слоя (гиперкератоза) имеющего несколько слоев эпителия экзоцервикса (внешней части шейки матки), сопровождающийся паракератозом и акантозом плоского эпителия. При этом отсутствуют признаки его нетипичного изменения.
Симптомы и особенности лейкоплакии шеи матки
Выделяют 2 формы ЛШМ:
- Перемены касаются верхних слоев эпителия простая.Такого рода лейкоплакию эксперты относят к фоновым переменам, при каких клетки базального и парабазального слоев эпителия не поражены.
- Пролиферативная(патологические изменения затрагивают все слои эпителия, в том числе, в них появляются атипичные клетки). Пролиферативный вид лейкоплакии шеи матки расценивается экспертами равно как предраковая.
Клинически болезнь представлена белесоватыми грубыми бляшками, возвышающимися над поверхностью эпителия органа что не изменяется, которые обычно не вызывают болей и прочих осложнений у представительниц женского пола. Иногда эти образования могут локализоваться и в цервикальном канале.
Косвенными признаками патологии считаются бели с неприятным запахом, кровянистые выделения после полового акта.
Коварство болезни заключается в том, что если она не будет своевременно диагностирована и не будет грамотного лечения, то возможна злокачественная трансформация тканей шейки матки, что почти всегда приводит к раку. Следовательно каждой женщине возрастом от двадцати пяти до сорока лет нужно уделять большое внимание профилактике и ранней диагностике фоновых и предраковых болезней женской репродуктивной сестеме. Для этого нужно не пренебрегать ежегодными осмотроми у гинеколога, в рамках которых грамотный гинеколог может предложить провести дополнительные исследования, а именно:
- видеокольпоскопия с пробой Шиллера;
- лабораторные исследования (цитология, биопсия с последующей гистологией, мазок на ВПЧ с типированием);
Обнаружим какие вероятные первопричины происхождения лейкоплакии шейки матки
- нарушение гормонной регуляции (дисбаланс женских половых гормонов);
- инфекционно-воспалительные процессы (хламидиоз, микоплазмоз, герпес, кольпиты, цервициты, эндомериты, аднекситы, возникающие на фоне, например, папилломавирусной инфекции);
- понижение иммунитета;
- хаотические половые связи;
- различные повреждения шейки матки травматическим способом или химическим (например, при абортах, выскабливаниях, диатермокоагуляции и т.д.).
Всё это — причины, на фоне которых может произойти запуск механизмов, что вызывают кератинизацию клеток многослойного эпителия внешней части шейки матки (в норме не ороговевающих).
Основным заданием специалиста при проведении лечения лейкоплакии шейки матки — безусловная ликвидация источников патологии ткани, и — ликвидацыя фоновых факторов (т.е. поиск причины и воздействие на клинические проявления заболевания). Именно такого подхода к лечению лейкоплакии шейки матки а так же других фоновых болезней, позволяющего предотвратить рецидив, придерживаются специалисты медицинского центра «ЛазерВита».
Иными словами, терапия обязана быть комплексной (содержать в себе и радикальное удаление патологических источников, и антибактериальную, противовирусную а так же противовоспалительную терапию).
Для уничтожения источников ЛШМ в области гинекологии есть несколько методик:
- Криотерапия (воздействие на источники лейкоплакии низких температур, что приводит к разрушению пораженных тканей).
- Радиоволновая деструкция (прижигание источников патологии высокими радиоволнами).
- Лазерная вапоризация («выпаривание» патологических источников с помощью хирургического или СО2 -лазера).
- Конизация (хирургическое удаление шейки матки).
- Фотодинамическая терапия (ФДТ).
ФДТ есть наиболее эффективным, прогрессивний методикой лечения фоновых и предраковых процессов шейки матки. При выборе методики лечения лейкоплакии специалисты центра «ЛазерВита» предпочитают именно этот метод, поскольку при данной терапии нет побочных эффектов, является органосохраняющим методом (позволяет сохранить целостность цервикального канала и архитектонику шейки матки, а значит, и репродуктивную функцию женщины). Кроме этого, этот метод является единственным радикальным методом лечения, приводящим к элиминации ВПЧ.
Клиника «ЛазерВита» является специализированной клиникой, профилирующейся на лечении фоновых, предраковых и онкологических заболеваний шейки матки методом ФДТ.
Записаться на прием к специалисту можно по телефону ежедневно с 9-00 до 21-00.
Телефоны клиники: +7-495-717-10-18; +7-495-717-09-54 .
WhatsApp; Viber: +7-903-509-64-69.
Эндоцервикоз — что это такое
В этой статье описан медицинский термин «Эндоцервикоз» — что это такое в гинекологии, первые признаки, симптоматика, диагностика и лечение заболевания.
Эндоцервикоз характеризуется смещением гладкого эпителия в канале шейки матки на цилиндрический. Сама шейка имеет сложную цилиндрическую форму, внутри которая покрыта эпителиальной тканью. В цервикальном канале эпителиальная ткань состоит из цилиндрического эпителия, который выполняет продуцирующую функцию. С помощью цилиндрического эпителия продуцируется прочная слизь, меняющая свой характер в зависимости от менструального цикла.
Части шейки матки ближе к влагалищной части называется экзоцервикс. Внутри нее расположена многослойный плоский эпителий, таким же, как и влагалище и слизистая половых губ. Этот неороговевающий эпителий быстро восстанавливается и обновляется.
Эндоцервикоз или эктопия диагностируется в том случае, если происходит замещение этих двух видов эпителиальной ткани.

Как диагностировать эктопию
Предшественником патологии становится истинная эрозия, которая возникла в результате воспаления шейки матки. Также причиной появления патологии считают:
- нарушение гормонального фона;
- врожденное смещение эпителиальной ткани;
- механические повреждения при родах и во время операций.
Эндоцервикоз появляется вследствие повышенного содержания эстрогена — женского гормона.
Врожденная форма псевдоэрозии не подвергается лечению. Но если к патологии присоединяется бактериальная, вирусная инфекция или другое заболевание, может потребоваться терапия.
Смещение эпителиальной ткани приводит к снижению местного иммунитета, снижению защитной функции шейки матки от инфекций. Неправильное лечение и отсутствие лечение приводят к появлению рака и дисплазии на месте эндоцервикоза.
Виды эндоцервикоза
Патологии различают на несколько видов. У них одинаковые симптомы, но разное протекание болезни и лечение. Именно поэтому после постановки диагноза врачу необходимо знать, какая именно псевдоэрозия у пациентки.
- Стационарный эндоцервикоз — патология локализуется в верхней части шейки матки, не меняет область распространения. Патология быстро лечится и не угрожает организму женщины при своевременном лечении. Такой вид патологии зачастую протекает без воспаления слизистой и эпителиальной ткани.
- Прогрессирующий — наблюдается в нетипичном месте, характеризуется увеличением области разрастания, при диагностировании устанавливаются множественные кисты. Такой вид эндоцервикоза нередко вызывает предраковые формы заболевания, поэтому требуют тщательного контроля.
- Заживающий — если многослойная ткань разрастается под цилиндрической, а после покрывает эктопию, такой участок называют эпидермизирующимся. Он не требует терапии.
- Осложненный — появляется на фоне цервитита и вагинита, а также при воспалительных процессах в местах патологии. Этот вид эктопии тяжело протекает и требует обязательного лечения.
- Хронический — диагностируется при длительном отсутствии лечения эндоцервикоза, характеризуется появлением гноя и инфекции.
Хронический эндоцервикоз
При этой патологии женщина лишь иногда замечает выделения непонятной этиологии или кровянистые выделения. Эта форма опасна для женщины, если в ее организме есть вирус папилломы человека, который провоцирует дисплазию и дальнейшее развитие рака.
Хроническую эктопию лечат медикаментозным методом и малоинвазивной терапией. Женщине важно постоянно следить за своим здоровьем, так как именно хронический эндоцервикоз становится причиной для появления атипичных изменений и онкологии.
Если у пациентки выявлена хроническая форма эктопии, ей следует особо тщательно следить за интимным здоровьем. Обострить течение заболевания может неразборчивая половая жизнь, многочисленные аборты, «недолеченные» гинекологические патологии.
Симптоматика заболевания
При эктопии, как правило, не беспокоят боли внизу живота. Самыми частыми признакакми являются: обильные слизистые выделения, которые не зависят от дня менструального цикла; «контактные» кровотечения во время и после полового акта.
В этом случае опасно заниматься самолечением и покупать вагинальные свечи самостоятельно. Рекомендуется при появлении описанных симптомов обратиться к лечащему врачу для проведения кольпоскопии с целью определения тяжести процесса.
Если псевдоэрозия диагностируется вследствие гормонального нарушения, помимо перечисленных симптомов девушка может заметить частую смену настроения, апатию, набор веса, депрессию и т.д.
Как узнать точную форму патологии
Чтобы назначить грамотное лечение эктопии, доктор назначает необходимые исследования:
- мазок (для исследования состояния слизистой шейки матки);
- мазок на атипические (раковые) клетки;
- кольпоскопия (для рассмотрения шейки матки под 30 кратным увеличением);
- анализ на вирус папилломы человека (вызывает онкологию, поэтому при обнаружении вируса в крови пациента можно заранее назначить терапию);
- взятие биопсии пораженных органов (для исключения злокачественных новообразований);
- определение уровня женских половых гормонов (проверка эстрогена).
Регулярно проходите осмотр гинеколога. Ежегодный осмотр и взятие мазков поможет предотвратить появление и осложнение многих гинекологических заболеваний.
Лечение патологии
Лечебная терапия подбирается с учетом выявленной формы и вида эктопии. Врач назначает препараты против воспаления, антимикробные средства и противовирусные медикаменты. Нередко лечение может включать в себя удаление пораженных тканей, устранение воспалительного процесса и стимуляцию иммунитета. Также после удаления пораженных тканей эффективны свечи с комбинированным эффектом. Они улучшают процессы регенерации и имеют заживляющее действие.
На данный момент используется несколько современных методов хирургического лечения патологии шейки матки:
- Диатермокоагуляция
Прижигание тканей шейки матки электрическим током. Операция имеет свои недостатки в виде потери эластичности и появления рубцов на матке. Операцию не рекомендуют проводить нерожавшим девушкам. Во время процедуры возможно возникновение болевых ощущений и появление неприятного запаха.
- Радиоволновая терапия
Это бесконтактный метод удаления тканей, который подходит и нерожавшим девушкам. Пациентка не чувствует боли и неприятных ощущений. Клетки разрушаются и испаряются с помощью радиоволн.
Замораживание пораженных тканей жидким азотом. Операция безболезненна и эффективна, так как после замораживания ткани отмирают.
- Лазерная вапоризация
Считается одним из самых безопасных методов удаления тканей. Исключает появление рубцов, спаек и рецидивов. Имеет основной недостаток: невозможность взятия патологической ткани на исследование.
Главная задача гинеколога — удалить пораженные ткани, чтобы на их месте образовался эпителий, типичный для этого участка шейки матки. Для пациента важно вовремя обратиться в поликлинику и обязательно соблюдать все рекомендации лечащего врача.
Полип и эктопия — одно и то же
Многие путают такие заболевания как полип шейки матки и эндоцервикоз. Это разные патологии, которые тесно связаны между собой. Полип и эктопия могут протекать одновременно и независимо друг от друга.
Полип образуется из эпителия шейки матки и растет в ее просвет, а эктопия произрастает из цервикального канала во влагалище. Симптомы у обеих патологий могут быть одинаковы, и отличить полип от эндоцервикоза поможет кольпоскопия в сочетании с ультразвуковым исследованием.
Стоит помнить, что для лечения полипов лекарственные препараты, которые прописывают при эктопии, малоэффективным. Полипы рекомендовано удалять. Как и эктопия, полип может перерасти в рак, если не проводить лечение. Однако, до появления онкологии полип должен пройти несколько стадий развития заболевания (степени дисплазии).
Помните о своем здоровье и вовремя проходите осмотр гинеколога. Эндоцервикоз можно вылечить еще до наступления серьезных осложнений. Если начать лечение на ранних стадиях развития патологии, пациентка не чувствует сильного дискомфорта и ущерба здоровью. Будьте здоровы.