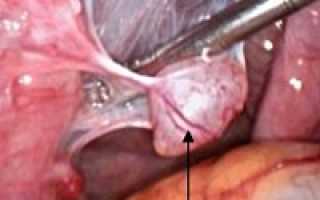
Параовариальная киста яичника симптомы диагностика и лечение
Параовариальная киста яичника симптомы диагностика и лечение
 Параовариальная киста – опухолеподобное полостное образование, формирующееся из придатка яичника. Параовариальная киста может протекать бессимптомно или вызывать периодические боли в животе и пояснице; иногда киста сопровождаться нарушением менструального цикла и бесплодием. Осложнениями могут служить нагноение параовариальной кисты, перекрут ножки, разрыв капсулы. Диагностируется параовариальная киста с помощью влагалищного исследования и УЗИ. Лечение заключается в вылущивании кисты с сохранением яичника и маточной трубы.
Параовариальная киста – опухолеподобное полостное образование, формирующееся из придатка яичника. Параовариальная киста может протекать бессимптомно или вызывать периодические боли в животе и пояснице; иногда киста сопровождаться нарушением менструального цикла и бесплодием. Осложнениями могут служить нагноение параовариальной кисты, перекрут ножки, разрыв капсулы. Диагностируется параовариальная киста с помощью влагалищного исследования и УЗИ. Лечение заключается в вылущивании кисты с сохранением яичника и маточной трубы.
- Характеристика параовариальной кисты
- Симптомы параовариальной кисты
- Диагностика параовариальной кисты
- Лечение параовариальной кисты
- Осложнения параовариальной кисты
- Прогноз при параовариальной кисте
Параовариальная киста располагается интралигаментарно, в пространстве, ограниченном листками широкой маточной связки, между яичником и фаллопиевой трубой. Параовариальная киста обычно выявляется в период половой зрелости, в возрасте от до 20 до 40 лет, реже – в пубертате. В гинекологии параовариальные кисты встречаются в 8-16% среди всех выявляемых дополнительных образований яичников.
Характеристика параовариальной кисты
Параовариальная киста представляет собой гладкостенное образование овальной или округлой формы, тугоэластической консистенции, расположенное сбоку или над маткой. Стенки параовариальной кисты тонкие (1- 2 мм) и прозрачные, внутри имеют выстилку из однорядного плоского, кубического и цилиндрического эпителия. Паровариальная киста заключает в себе однородную по характеру, прозрачную водянистую жидкость с большим количеством белка и малым содержанием муцина.
Вдоль верхнего полюса параовариальной кисты проходит расширенная маточная труба; у задненижней поверхности располагается яичник. Кровоснабжение полостного образования осуществляется сосудами брыжейки, фаллопиевой трубы и собственными сосудами стенки кисты. Ножка параовариальной кисты образована листком широкой связки, иногда – собственной связкой яичника и маточной трубой.
Параовариальная киста малоподвижна, растет медленно и длительно может иметь незначительные размеры. Увеличение кисты происходит вследствие накопления содержимого и растяжения ее стенок. Средние размеры симптомных параовариальных кист – 8-10 см; в редких случаях величина кисты может достигать головки новорожденного. Параовариальные кисты никогда не малигнизируются.
Увеличению и росту параовариальной кисты могут способствовать воспаления яичника и придатка матки (оофориты, аднекситы), эндокринные заболевания (в т. ч., гипотиреоз), раннее половое развитие, неоднократное хирургическое прерывание беременности, ИППП, бесконтрольная гормональная контрацепция, инсоляция (загар в солярии или под солнцем), локальная гипертермия (горячие общие ванны, прогревания). Тенденция к увеличению параовариальной кисты наблюдается в период беременности.
Симптомы параовариальной кисты
Параовариальные кисты небольших размеров (диаметром 0,5-2,5 см) не имеют клинической симптоматики. Симптомы обычно появляются, когда параовариальная киста достигает размеров 5 и более см. При росте кисты наблюдаются периодические ноющие или распирающие боли в боку и крестце, не связанные с менструацией и овуляцией, усиливающиеся при активности и нагрузке и спонтанно купирующиеся.
Сдавливание мочевого пузыря или кишечника вызывает дизурические расстройства, запоры или часты позывы к дефекации; может отмечаться диспаурения и увеличение живота. В некоторых случаях на фоне параовариальных кист развиваются нарушение менструального цикла и бесплодие. При осложненных вариантах параовариальной кисты (перекруте ножки, разрыве капсулы) развивается симптоматика острого живота.
Диагностика параовариальной кисты
Обнаружение параовариальной кисты чаще происходит во время планового УЗИ или консультации гинеколога, иногда – при выполнении диагностической лапароскопии по поводу бесплодия. При бимануальном гинекологическом исследовании сбоку или над маткой пальпируется одностороннее безболезненное опухолеподобное образование, имеющее гладкие контуры, эластическую консистенцию, ограниченную подвижность.
В процессе трансвагинального УЗИ определяется округлое или овоидное тонкостенное образование с однородным анэхогенным содержимым, реже — с мелкодисперсной взвесью внутри. Эхоскопическим критерием параовариальной кисты служит визуализация интактного яичника. Параовариальную кисту дифференцируют с внематочной беременностью, кистой яичника, истинными опухолями яичника.
Лечение параовариальной кисты
 В отличие от функциональных ретенционных образований яичника (кисты желтого тела, фолликулярной кисты) параовариальные кисты самостоятельно не исчезают. Бессимптомная параовариальная киста малых размеров может быть оставлена под динамическое наблюдение. Однако в связи с тем, что параовариальные кисты диагностируются у пациенток репродуктивного возраста, нередко осложняются и не всегда правильно дифференцируются, в их отношении предпочтительна хирургическая тактика – энуклеация кисты. Также плановое удаление параовариальной кисты требуется перед планированием беременности или ЭКО.
В отличие от функциональных ретенционных образований яичника (кисты желтого тела, фолликулярной кисты) параовариальные кисты самостоятельно не исчезают. Бессимптомная параовариальная киста малых размеров может быть оставлена под динамическое наблюдение. Однако в связи с тем, что параовариальные кисты диагностируются у пациенток репродуктивного возраста, нередко осложняются и не всегда правильно дифференцируются, в их отношении предпочтительна хирургическая тактика – энуклеация кисты. Также плановое удаление параовариальной кисты требуется перед планированием беременности или ЭКО.
Удаление параовариальной кисты, как правило, производится в ходе оперативной лапароскопии, реже — лапаротомии. При неосложненном течении параовариальной кисты в ходе операции рассекается передний листок широкой маточной связки, и киста вылущивается из интралигаментарного пространства. Яичник и маточную трубу при энуклеации параовариальной кисты сохраняют. После удаления параовариальной кисты благодаря ретракционным свойствам деформированная маточная труба сокращается и принимает прежнюю форму. В исключительных случаях возможно проведение прицельной пункции параовариальной кисты с аспирацией серозного содержимого и одномоментным введением в нее спирта, способствующего облитерации полости.
Осложнения параовариальной кисты
При интенсивной физической нагрузке, резких изменениях положения тела, чрезмерной инсоляции или локальном гипертермическом воздействии параовариальная киста может осложняться перекрутом ножки, нагноением содержимого, разрывом капсулы.
При перекруте ножки кисты происходит пережатие маточной связки, нервных и сосудистых стволов, нередко – маточной трубы. В этом случае развивается некроз параовариальной кисты, который сопровождается резким ухудшением самочувствия: схваткообразными болями по всему животу, не снимающимися приемом анальгетиков; напряжением переднем брюшной стенки, задержкой газов, тахикардией, падением АД, бледностью кожи, липким холодным потом.
Нагноение параовариальной кисты бывает вызвано лимфогенным или гематогенным заносом болезнетворной микрофлоры. Данное осложнение проявляется лихорадкой с t° до 38-39 ºС, интоксикацией, резкой разлитой болезненностью в животе, рвотой. При разрыве параовариальной кисты отмечаются общие явления шока, резкие боли, признаки внутреннего кровотечения. Все осложнения параовариальной кисты требуют экстренного оперативного вмешательства в объемах, диктуемых клинической ситуацией (например, оофорэктомия, аднексэктомия).
Прогноз при параовариальной кисте
Зачатие на фоне параовариальной кисты вполне вероятно, однако, с увеличением матки и ее выходом за пределы малого таза возрастают риски перекрута ножки кисты. Ведение беременности у пациенток с параовариальной кистой требует постоянного динамического отслеживания состояния образования.
После хирургического лечения параовариальной кисты рецидивов не отмечается, поскольку рудиментные ткани, из элементов которых формируется образование, целиком удаляются. Современная гинекология рекомендует планировать беременность не ранее, чем через 3-4 менструальных цикла после проведенной операции.
Киста яичника
— Врачи Клинического госпиталя на Яузе могут диагностировать кисты яичников на гинекологическом осмотре с помощью грамотного сбора анамнеза, УЗИ органов малого таза с цветным допплеровским картированием, клинического обследования.
— В ряде случаев необходимо применить дополнительные методы исследования, такие как КТ или МРТ и тесты на половые гормоны.
— В большинстве случаев функциональные кисты яичника через некоторое время исчезают самостоятельно. В противном случае наши специалисты назначают лечение – консервативное или хирургическое.
Киста яичника — доброкачественное образование, заполненное каким-либо содержимым. По статистике, киста яичника встречается в течение жизни у 30–50% женщин репродуктивного возраста.
Виды кист яичника
Самый распространенный вид кист яичников — это функциональные, которые подразделяются на фолликулярные и кисты желтого тела. Причинами их развития в большинстве случаев являются гормональные нарушения, вызванные дисфункцией яичников. Наличие хронических воспалительных заболеваний и наследственная предрасположенность так же увеличивают риск их возникновения.
Фолликулярная киста возникает из фолликула, в котором не произошла овуляция и представляет собой жидкостное образование с тонкими стенками. Размер данного вида кисты обычно не превышает 5–6 см.
Киста жёлтого тела. После того как яйцеклетка выходит из фолликула, он перерождается в желтое тело. Если беременность не наступает, желтое тело разрушается. В некоторых случаях оно может заполниться кровью или жидкостью и на некоторое время остаться в яичнике. Так формируется киста желтого тела. Размер кисты обычно не более 6–8 см.
Чаще всего функциональные кисты исчезают естественным образом и требуют динамического наблюдения и минимального лечения. Но возможны и осложнения, связанные с их прекрутом, разрывом и, как следствие, возможным кровотечением.
Параовариальные кисты развиваются из тканей, окружающих яичник и наполнены серозной жидкостью. Это однокамерное тонкостенное доброкачественное образование. Они располагаются рядом с яичником или маточной трубой, не рассасываются и могут достигать 20 см в диаметре.
Дермоидные кисты формируются из остатков эмбриональной ткани. Могут включать зубы и волосы, жировые клетки, косную и хрящевую ткань.
Эндометриоидные кисты развиваются из очагов эндометриоза в яичниках. Во время менструации выделяют небольшое количество крови, которое заполняет кисту густой тёмной жидкостью.
Серозные и муцинозные кисты могут возникать из эпителиальных клеток яичника.
Все кисты могут достигать больших размеров, нарушая репродуктивную функцию, вызывая болевой синдром.
Симптомы кисты яичника
Чаще всего заболевание протекает бессимптомно, изредка могут беспокоить:
- боли внизу живота, которые могут отдавать в прямую кишку,
- нарушения менструального цикла, маточные кровотечения, связанные с дисфункцией яичников, задержки менструации,
- болезненные ощущения во время полового акта,
- иногда – увеличение живота (при большой кисте),
- киста яичника, особенно эндометриоидная, может являться причиной бесплодия.
Чем опасно это заболевание?
Киста может осложняться: перекрутом её ножки, разрывом образования, распространением эндометриоза. Эти ситуации требуют экстренной госпитализации в стационар для проведения операции.Также возможна малигнизация (озлокачествление) некоторых видов длительно существующих кист.
Диагностика
Врачи Клинического госпиталя на Яузе диагностируют кисту яичника на гинекологическом осмотре с помощью ультразвукового исследования. В ряде случаев для уточнения диагноза, выяснения причин образования кисты необходимо проводить КТ или МРТ органов малого таза, анализы на онкомаркеры СА-125, тесты на половые гормоны.
Любые образования на яичниках требуют дифференциальной диагностики с онкологическим процессом.
Лечение
Чаще всего функциональные кисты яичника в течение 2-3 месяцев самостоятельно исчезают, если же этого не происходит, наши специалисты назначают лечение.
Консервативная терапия
В большинстве случаев врач прописывает консервативную противовоспалительную терапию и, в случае необходимости, прием оральных контрацептивов, после чего состояние пациентки контролируется при помощи УЗИ.
Если требуется оперативное вмешательство, то женщина направляется на лапароскопию — эффективный и малотравматичный метод удаления кист. После операции для успешного восстановления организма и предотвращения повторного появления кисты яичника наши специалисты назначают специальную фармакотерапию.
Лапароскопические операции при кисте яичника
Если киста яичника (эндометриоидная, серозная, муцинозная, дермоидная или параовариальная) достигает значительных размеров (более 4–5 см), вызывает болевой синдром и разрушает здоровые ткани яичника или нарушает его функцию и функции соседних органов, ее необходимо удалить. Это делается с помощью лапароскопической операции.
- Операция проводится под общим наркозом. Брюшная полость наполняется углекислым газом.
- Хирург видит операционное поле и все свои действия на мониторе компьютера с большим увеличением.
- В ходе малоинвазивной операции кисту аккуратно отделяют от здоровых тканей яичника, максимально сохраняя его овариальный резерв (количество способных к оплодотворению яйцеклеток).
- Бережное вмешательство сводит к минимуму риск осложнений и ускоряет послеоперационную реабилитацию.
- Через некоторое время после операции функция яичника восстанавливается.
- В последующем после лапароскопической операции на теле практически не остаётся значимых послеоперационных рубцов.
Фото. Лапароскопическая операция по поводу бесплодия выполнена врачом Лисичкиной Е.Г. (аппендэктомия выполнена пациентке в детстве другим врачом)
Своевременное выявление и лечение кист яичников позволяет пациентам максимально быстро вернуться к обычному образу жизни.
Наши преимущества
- В нашем медицинском центре принимают врачи, имеющие богатый практический опыт.
- У нас особая инновационная конструкция операционных: устойчивые к инфекциям бесшовные монолитные блоки, 5 уровней стерильности, благодаря сложной системе вентиляции.
- Отделение гинекологии оснащено оборудованием последнего поколения — хирургической техникой признанных мировых производителей медицинского оборудования — «Karl Storz», «Covidien», «Erbe» и др.
- Все процедуры проводятся в максимально комфортных для пациентки условиях. price 294 — Стоимость услуг—>
Цены на услуги Вы можете посмотреть в прайсе или уточнить по телефону, указанному на сайте.
Статья проверена врачом акушером-гинекологом, к.м.н. Сазоновой Ю.М., носит общий информационный характер, не заменяет консультацию специалиста.
Для рекомендаций по диагностике и лечению необходима консультация врача.
Киста яичника лечение
Качалина Татьяна Симоновна

доктор медицинских наук, профессор Заслуженный врач Российской Федерации, врач высшей квалификационной категории по специальности «акушерство и гинекология»
Основные направления деятельности в клинике «Визус-1»:
— Консультативный прием по вопросам акушерства и гинекологии
Родилась 24.05.1941 г.
1964 г. — закончила Горьковский медицинский институт им. С.М. Кирова впо специальности «лечебное дело».
1991 г. — защищена докторская диссертация.
1991 г. — заведующий кафедрой акушерства и гинекологии.
1993 г. — присвоено звание профессор .
1998 г. — присвоено звание Заслуженного врача РФ
Опубликовала 147 научных работ, автор 10 патентов РФ на изобретения.
Область научных интересов: новые технологии в акушерстве и гинекологии.
Общий стаж работы: 56 лет.
Качалина Ольга Владимировна

врач акушер-гинеколог высшей квалификационной категории, доктор медицинских наук доцент кафедры акушерства и гинекологии НижГМА
Основные направления деятельности в клинике «Визус-1»:
— Консультативный прием по вопросам акушерства и гинекологии
1994 г. — окончила Нижегородскую государственную медицинскую академию по специальности «лечебное дело»
2003 г. — кандидат медицинских наук, тема кандидатской диссертации «Научное обоснование применения медицинского озона в профилактике и лечении воспалительных осложнений после гинекологических операций».
2013 г. — доцент кафедры акушерства и гинекологии ФПКВ.
С 2017 г. — врач акушер-гинеколог клиники «Визус-1».
Корноухова Наталья Валерьевна

врач акушер-гинеколог высшей квалификационной категории
Основные направления деятельности в клинике «Визус-1»:
— Консультативный прием, диагностика и лечение гинекологических заболеваний:
— УЗИ-диагностика гинекологических заболеваний;
— Ведение беременности;
— Диагностика заболеваний шейки матки;
— Проведение расширенной кольпоскопии;
— Консультации по вопросам контрацепции (подбор современных индивидуальных методов контрацепции);
— Диагностика и лечение инфекций, передающихся половым путем;
— Консультации по вопросам назначения менопаузальной гормонотерапии.
Родилась 27.05.1960 г. в г. Челябинске.
1983 г. — закончила с отличием Горьковский медицинский институт им. Кирова в году.
1983 — 1984 гг. — интернатура по специальности «акушерство и гинекология».
1984 — 1987 гг. — клиническая ординатура на базе родильного дома №4 обл. больницы им. Н.А. Семашко.
1987 — 1993 гг. – врач акушер-гинеколог женской консультации родильного дома №1.
1993 — 1995 гг. – врач акушер –гинеколог МЧС завода РУМО.
1995 — 2000 гг. – врач акушер-гинеколог МЛПУ «Женская консультация №3» Нижегородского района г. Нижнего Новгорода.
2000 — 2006 гг. — заведующая отделением МЛПУ «Женская консультация №3» Нижегородского района г.Нижнего Новгорода.
2006 — 2012 гг. – главный врач МЛПУ «женская консультация №2 Советского района г. Нижнего Новгорода.
2010 г. — повышение квалификации по специальности «ультразвуковая диагностика» на базе ГОУ ВПО » НижГМА Росздрава».
2011 г. — повышение квалификации по теме «Контроль (экспертиза) качества медицинской помощи в медицинских учреждениях» на базе ГБОУ ВПО НижГМА.
2013 г. – врач акушер-гинеколог клиники «Визус-1».
2013 г. — повышение квалификации по специальности «Патология шейки матки и кольпоскопия» на базе ГБОУ ВПО Нижегородская ГМА Минздрава России.
2014 г. — повышение квалификации по специальности «акушерство и гинекология» на базе ГБОУ ВПО НижГМА Минздрава России.
2014 г. — повышение квалификации по теме «медикаментозное прерывание беременности» на базе МЗНО Нижегородская государственная медицинская академия.
2014 г. — повышение квалификации по теме «Репродуктивное здоровье женщины. Генитальные инфекции и патология шейки матки» на базе ФГБУ «Учебно-научный медицинский центр».
2014 г. — повышение квалификации по теме «Миома матки» на базе ГБОУ ВПО «Нижегородская государственная академия» МЗ РФ.
Общий стаж работы: 31 год.
Киста яичника лечение в Визус-1
Киста яичника представляет собой небольшое образование (выпячивание в виде «пузырька»), заполненное жидкостью. Это доброкачественное новообразование в организме женщины, которое можно отнести к опухолям. Заболевание нередко диагностируется у женщин молодого возраста и гораздо реже оно встречается зрелых женщин.
Киста яичника — округлое выпячивание, которое образуется на поверхности яичника в виде тонкостенной полости, заполненной жидкостью. Размеры кисты яичников могут достигать от нескольких сантиметров до 15-20 см в диаметре.
Кисты яичников функциональные следует отличать от кист яичников, которые имеются при синдроме поликистозных яичников, так как причины появления кист и лечение значительно отличаются друг от друга. Кроме функциональных кист, которые формируются в яичнике из созревающих фолликулов (на них приходится более 90 % всех случаев кист яичников) могут быть кисты дизонтогенетические. Они образуются в процессе нарушения формирования, роста яичников и кисты-кистомы-опухоли.
Киста яичника причины
Причины появления кист яичника (функциональных)различны, но риск развития высок при:
-не регулярном менструальном цикле;
-гипотиреозе и других гормональных нарушениях;
-при приеме препарата Тамоксифен;
-сбое в системе созревания фолликулов;
-сбое в работе эндокринной системы;
-при раннем наступлении менструации(11 лет и ранее) и др.
В созревающем фолликуле накапливается большое количество жидкости, за счет чего он сильно увеличивается в размерах. Если фолликул не разрывается и яйцеклетка не освобождается, фолликулярная киста может сохраниться и расти еще некоторое время. После разрыва фолликула и высвобождения яйцеклетки на месте фолликула образуется «желтое тело»-участок тканей яичника, активно вырабатывающий прогестерон.
В желтом теле, также как и в созревающем фолликуле может скапливаться жидкость. В таком случае формируется киста желтого тела. Если киста фолликула или желтого тела по какой-то причине наполняется большим количеством крови (например, при разрыве кровеносного сосуда внутри кисты),киста называется геморрагической.
Таким образом, функциональные кисты могут образовываться из фолликула, либо из желтого тела. Подавляющее большинство кист яичника являются доброкачественными образованиями, то есть не являются истинными опухолями, способными к агрессивному росту. Другие виды доброкачественных кист яичников включают дермоидную кисту, эндометриому, муцинозную кисту, кистозную аденому, параовариальную кисту.
Дермоидная киста -это дизонтогенетическая киста, которая, обычно, появляется у молодых женщин. Может достигать больших размеров. Внутри нее иногда могут находиться элементы зародышевых листков, образцы соединительной ткани (волосы, зубы, жир и пр.).
Эндометриома-может появиться у женщин, страдающих эндометриозом, и образуется в яичнике из тканей эндометрия.
Кистозная аденома (цистаденома) образуется из тканей яичника. Может достигать очень больших размеров (до 30 см и более).
Внутри муцинозных кист обычно скапливается слизь. Такой вид кисты характеризуется достаточно большими размерами и наличием нескольких камер. Муцинозные и эндометриоидные кисты с течением времени могут перерастать в опухоли яичников, имеющие злокачественную природу.
Параовариальная киста возникает из придатка, находящегося прямо над яичником. Новообразование может иметь различные размеры. В большинстве случаев яичник не повреждается.
Киста яичника симтомы
Если у Вас киста яичника симптомы могут отсутствовать и обнаруживаются кисты только во время ультразвукового обследования малого таза. Однако, в некоторых случаях, киста яичника может проявляться наличием одного или нескольких симптомов:
-боль внизу живота (может быть сильная, острая);
-ощущения тяжести в животе или в области таза;
-длительная боль внизу живота во время менструации;
-боль внизу живота после энергичной тренировки или после полового акта;
-боль во влагалище и кровянистые выделения из влагалищ;
-нарушение работы желудочно-кишечного тракта или мочевыделительной системы;
-увеличение окружности живота (при больших размерах опухоли);
При появлении данных симптомов кисты яичника(одного или нескольких) необходимо сразу обратиться к врачу.
Для диагностики наличия кисты яичника проводят медицинские исследования (УЗИ малого таза, компьютерную томографию или ЯМР обследование, лапароскопическую операцию, анализ на маркер СА-125, анализы на гормоны, пункцию заднего свода влагалища при необходимости и др.).
Большинство кист яичников не представляют никакой опасности для здоровья женщины, не требуют никакого лечения и самостоятельно проходят в течение нескольких менструальных циклов.
В редких случаях киста яичника может осложниться разрывом или кровотечением, может перекрутиться или давить на соседние органы, что требует оказания адекватной медицинской помощи (хирургическое вмешательство).
Тактику ведения больной и лечения кисты определяет только врач.
Прогноз для женщины с кистой яичника зависит от вида и размера кисты, а также возраста женщины.

В клинике ведется прием по полису добровольного медицинского страхования (ДМС). Посмотреть список страховых компаний.
Киста яичника
Болезни женской репродуктивной системы часто могут иметь бессимптомное течение и поэтому обнаруживаются случайно при визите к врачу. К такой патологии относятся кисты яичников. Это распространенное заболевание, которое чаще всего встречается у женщин до периода менопаузы. Может иметь тяжелые осложнения и даже привести к бесплодию. Поэтому для своевременного выявления важно регулярно проходить профилактические осмотры у гинеколога.
Что это, виды кист и чем опасны
Киста — это опухолевидное, доброкачественное образование с жидкостным компонентом. Возникает в толще нормальной ткани органа, ограничена четкой капсулой. К наиболее распространенным разновидностям относят:
- Функциональные кисты. Возникают в процессе нормального менструального цикла. Бывает лютеиновая и фолликулярная кисты. Формируются при нарушении процесса овуляции. Фолликулярная возникает когда созревший фолликул не разрывается. Размер ее варьирует от 3 до 8 см. Чаще всего клинически никак себя не проявляет, односторонняя. Лютеиновая образуется при скоплении жидкости в желтом теле, которое формируется после овуляции.
- Эндометриоидная. Формируется при наличии эндометриоза яичника. Ее полость заполнена кровянистым содержимым. Имеет яркие клинические проявления.
- Параовариальная. Образуется около яичника. Развивается очень медленно, тонкостенная, односторонняя.
- Дермоидная. Возникает при нарушении эмбриогенеза. Она формируется, если в ткани яичника попадают клетки покровного эпителия. Окружена плотной капсулой, может содержать различный секрет.
- Текалютеиновая. Может возникать при беременности. Обычно двусторонняя, формируется под действием хорионического гонадотропина. Может быть двухкамерной.
Опасность данного заболевания в том, что течение его практически всегда бессимптомное. Некоторые кисты вызывают нарушение менструального цикла, разрываются, перекручиваются. Такие осложнения сопровождаются выраженным болевым синдромом, требуют экстренной медицинской помощи.

Причины возникновения
Развитию кист предшествует нарушение нейроэндокринной регуляции. Возникает дисбаланс между лютеинизирующий и фоликулостимулирующим гормонами. Это приводит к нарушению процессов нормальной овуляции с образованием кист. Также к факторам риска развития патологии относят:
- Раннее или позднее наступление менархе.
- Частое невынашивание, бесплодие.
- Отягощенная наследственность (опухоли яичников, наличие эндометриоза у близких родственников)
- Хронические воспалительные заболевания органов малого таза.
- Наличие в анамнезе операций на яичника.
Также часто кисты возникают у женщины страдающих болезнями обмена веществ, эндокринной патологией, гормональными заболеваниями.
Симптомы и признаки
На первых стадиях заболевания клинических симптомов чаще всего не наблюдаются. Также некоторые кистозные образования со временем исчезают самостоятельно. Больные предъявляют неспецифические жалобы:
- Боль в нижней части живота. Обычно она тупая, ноющая, иррадиирует в паховую область, в зону поясницы.
- Нарушение менструального цикла. Изменяется длительность, интенсивность менструаций, возможны задержки.
- Дизурический являения. Учащение, дискомфорт во время мочеиспускания.
- Увеличение живота. Характерно только при больших размерах кист.
- Отсутствие овуляции.
В некоторых случаях патология проявляется острой болью внизу живота, тошнотой, рвотой. Это может свидетельствовать о развитии осложнений, которые требуют экстренной госпитализации.
Диагностика заболевания
Для постановки диагноза проводится влагалищное исследование, осмотр в зеркалах. Также проводят трансвагинальную эхографию. Для постановки более точного диагноза может выполняться пункция яичника под контролем УЗИ. Для дифференциальной диагностики требуется исследование уровней онкомаркеров.

Методики лечения
Большинство функциональных кисты исчезают самостоятельно, поэтому если диагностируется бессимптомные кисты размером до 6 см то рекомендуется наблюдение за состоянием женщины в течение 60 дней. Кисты, которые регрессировали в течение этого периода, требуют контрольного УЗИ. В иных случаях применяются различные методики лечения.
Хирургическое лечение
Подход к выбору объема оперативного вмешательства и доступа к месту операции сугубо индивидуален. Решение принимается по результатам обследования и обсуждается с пациенткой до операции, однако во время операции возможны коррективы.
Показания к операции:
- Любое образование, существующее в яичнике более 3-х месяцев, не исчезнувшее без лечения или на фоне гормональной терапии.
- Образования в яичниках, обнаруженные в менопаузу.
- Осложнения кисты: нагноение, кровоизлияние, разрыв её, а также перекрут ножки.
- Злокачественный процесс.
Основным методом лечения кист яичников является лапароскопия, которая предполагает удаление кисты с помощью 3-4 небольших надрезов кожи на живота. Виды лапароскопических операций:
- Вылущивание капсулы кисты с сохранением неизмененной ткани яичника. Это вмешательство называется цистэктомия.
- Резекция яичника. При этом вмешательстве удаляется часть яичника вместе с кистой.
- Удаление образования и яичника полностью называется овариэктомией. Труба при этом сохраняется.
- Аднексэктомия подразумевает удаление яичника с патологическим образованием и маточной трубы со стороны поражения.
Медикаментозное лечение
При небольших функциональных кистах показана терапия с помощью лекарственных средств. Могут использоваться:
- Многофазные или двухфазные оральные контрацептивы. Они влияют на уровень гормонов, индуцируют развитие кистозного образования.
- Прогестерон или его аналоги – приводит к снижению уровня эстрогенов в организме пациентки и создания условий для препятствия овуляции. Это позволяет запустить процессы, которые будут способствовать обратному развитию кисты и предотвращать образование новой кисты.
- Симптоматические средства. Показано применение обезболивающих, противовоспалительных средств, витаминотерапия.
Киста яичника может протекать бессимптомно длительное время. Но под воздействием различных провоцирующих факторов возможно развитие тяжелых осложнений. К ним относят:
- Перекрут кисты.
- Разрыв капсулы кисты с кровотечением в брюшную полость.
- Нагноение кисты.
Такая патология требует экстренной хирургической помощи и послеоперационного лечения.
Профилактика заболевания
Так, как течение болезни часто бессимптомное, кисты обнаруживаются случайно. Поэтому важно ежегодно проходить профилактический осмотр у гинеколога, для обнаружения данной проблемы. Также нужно придерживаться таких принципов:
- Своевременно, по схеме применять комбинированные оральные контрацептивы.
- Предупреждение и лечение воспалительных заболеваний органов малого таза.
- Нормализация гормонального фона.
- Отказ от привычных интоксикаций (алкоголь, курение).
Вывод
Киста яичника распространенная патология. Может возникать при нейроэндокринных нарушениях, хронических заболеваниях органов малого таза, гормональных сбоях. Часто клинически никак не проявляется и может исчезать самостоятельно. Для лечения может использоваться медикаментозный или хирургический методы.
Параовариальная киста яичника и беременность
Параовариальная киста яичника – это округлое опухолевидное образование, заполненное прозрачной жидкостью (секретом) и образующееся в связках, соединяющих матку и яичники.
Параовариальная киста встречается примерно в 10% случаев кист яичников. На фоне этого заболевания проблем с зачатием у женщин не возникает, но если беременность уже наступила, то риск осложнений параовариальной кисты яичника несколько возрастает. Кроме того, параовариальная киста никогда самостоятельно «не рассасывается». Скорость ее роста и максимальный размер не предсказуемы. Поэтому кисту лучше диагностировать и в случае необходимости удалить еще до наступления беременности. Но если ее обнаружили у женщины, которая уже находится в положении, впадать в панику не стоит!
Обратитесь за консультацией к опытному врачу-гинекологу!
Причины образования параовариальной кисты
В подавляющем большинстве случаев параовариальная киста яичника образуется только с одной стороны матки. В связи с этим врачи различают:
- параовариальную кисту левого яичника,
- параовариальную кисту правого яичника.
Параовариальная киста появляется обычно у женщин детородного возраста. Спровоцировать ее образование могут:
- сбои в работе яичников,
- неправильное созревание фолликул,
- нарушения в функционировании эндокринной системы,
- инфекционные заболевания,
- медицинские аборты в прошлом.
Параовариальные кисты часто достигают больших размеров у представительниц прекрасного пола, ожидающих ребенка. Причина – колебание гормонального фона, в частности, значительное повышение уровня женских гормонов. В этом случае, необходимо регулярно наблюдаться у гинеколога, чтобы врач следил за ростом кисты и в случае необходимости имел возможность быстро принять меры по ее удалению.
Симптомы и диагностика
Часто параовариальная киста не достигает больших размеров (ее диаметр обычно колеблется от нескольких миллиметров до 2-х сантиметров) и практически никак себя не проявляет, поэтому ее находят случайно во время планового ультразвукового обследования.
А вот при разрастании киста может сдавливать кишечник или мочевой пузырь, вызывая тянущие, ноющие боли в области живота и крестца, неприятные ощущения во время интимной близости. Большие параовариальные кисты, как левого яичника, так и правого гинеколог легко обнаружит и без УЗИ во время пальпации.
Осложнения параовариальной кисты
Обычно при параовариальной кисте яичника нет угрозы для беременности или развития плода. Большие кисты не перерастают в злокачественные опухоли и разрываются довольно в редких случаях, но, тем не менее, требуют постоянного наблюдения со стороны гинеколога, поскольку несут другую опасность. В отличие от маленьких большие параовариальные кисты у беременных женщин смещаются по мере роста матки и формируют ножку, которая может перекручиваться и вызывать резкую боль в области малого таза. Перекручивание способствует также развитию некроза (омертвлению) самой кисты. В этом случае, скорее всего, потребуется оперативное вмешательство.
Лечение параовариальной кисты яичника
При параовариальной кисте яичника небольшого размера терапия не нужна. Если же киста постоянно растет или в ходе обследования выявлен воспалительный процесс, то потребуется хирургическое вмешательство. Поэтому операцию нужно делать либо при планировании беременности до зачатия, либо после беременности.
Раньше проводили обширную полосную операцию с большим разрезом внизу живота (лапаротомия). Современный метод хирургического лечения – лапароскопическая операция, которая проводится через 3 небольших прокола в животе и практически не оставляет после себя косметических дефектов.
По всем вопросам, связанным с диагностикой и лечением, а также удалением параовариальной кисты Вы можете в любое время обратиться к врачам-гинекологам нашего центра! Записаться на прием можно как по телефону (495) 223-22-22, так и заполнив online форму, приведенную ниже.
- Лечение
- Анализы
- Консультация гинеколога по беременностиот 4 100 ₽
Во избежание возможных недоразумений, советуем уточнять стоимость услуг на день обращения в регистратуре или в колл-центре по многоканальному номеру телефона +7 495 223-22-22
- Анализы при кисте яичникаот 480 ₽
Во избежание возможных недоразумений, советуем уточнять стоимость услуг на день обращения в регистратуре или в колл-центре по многоканальному номеру телефона +7 495 223-22-22
Параовариальная киста яичника симптомы диагностика и лечение
Лапароскопия Кистэктомия.
Новообразование яичника(киста)- это образование с тонкими стенками, заполненное жидкостью или полужидким содержимым, располагается в толще яичника или на его поверхности.
Среди прочих гинекологических заболеваний кисты яичников занимают по распространенности от 8 до 20%
К факторам, увеличивающим риск возникновения и развития кисты яичника, относят раннее начало менструаций, бесплодие, снижение функции щитовидной железы, прием некоторых фармацевтических препаратов.
Кисты яичников могут иметь разное строение и происхождение, соответственно для каждой из них есть свои методы лечения, от гормональной и противовоспалительной терапии до оперативного вмешательства.
Виды кист яичников:
- Фолликулярная;
- Киста желтого тела
- Серозная
- Эндометриоидная («шоколадная»)
- Дермоидная (тератома)
- Синдром поликистозных яичников.
Клиническая картина при данной патологии зависит от этиологии кисты.
К основным симптомам при данном диагнозе можно отнести следующее: тянущие, режущие боли в низу живота, боль в животе при половом акте, боль, отдающая в задний проход, нарушение менструального цикла.
При осложнениях: разрыв кисты, перекрут кисты, появляются такие симптомы, как слабость, головокружение, обморочное состояние, рвота. При появлении данных симптомов требуется госпитализация в гинекологическое отделение в неотложном порядке.
Для диагностики кист яичников применяют УЗИ, МРТ малого таза, лапароскопию, исследование гормонального баланса крови, пункция полости малого таза. Также проводится анализ крови на присутствие онкомаркеров.
В НМЦ Парацельс за один день можно провести полную диагностику для выявления кист яичников, определения причины их появления и получить консультацию гинеколога-эндокринолога, гинеколога-хирурга для выбора метода лечения.
В НМЦ Парацельс проводится оперативное лечение кист яичников любых размеров и этиологии( кроме злокачественных новообразований).
Оперативное вмешательство при данной патологии проводится путем лапароскопии, лапаротомии.
Выбор доступа и объема оперативного вмешательства определяется на консультации гинеколога-хирурга.
Лапароскопия — современный метод хирургии, при котором операции на внутренних половых органах проводят через небольшие (обычно 0,5—1,5 см) отверстия на передней брюшной стенке
Лапароскопический доступ- это наиболее щадящий метод оперативного вмешательства, приводящий к быстрой реабилитации пациенток, минимизирующий вероятность возникновения послеоперационных спаек. Операция на органах малого таза осуществляется из нескольких небольших разрезов, куда вводятся специальные инструменты.
Предварительно брюшная полость наполняется стерильным газом, который позволяет отодвинуть внутренние органы друг от друга. Обзор осуществляется с помощью видеокамеры, которая также вводится в брюшную полость.
С помощью введенных инструментов хирург проводит удаление кисты яичника, параовариальной кисты. Удаляется только стенка кисты, с максимальным сохранением здоровых тканей.
В Нашем МЦ Парацельс во время лапароскопических операций используется оборудование фирмы Karl Storz (производитель №1 в мире лапароскопии), электрокоагуляция проводится биполярным электродом, что исключает электротравму пациентки во время операции, минимизирую термическую травму внутренних половых органов, что очень важно для сохранения репродуктивного резерва яичников.
После осмотра и очищения(санации) брюшной полости, контроля отсутствия кровотечения, инструменты удаляются. Выводится газ и брюшной полости.
На сегодняшний день существует ряд специальных гелей, который хирург вводит в брюшную полость для профилактики спайкообразования
Показания:
- Наличие доброкачественного новообразования яичников или широкой связки(параовариальная киста), диаметром более 30мм, неподдающиеся консервативному лечению.
- Наличие доброкачественного новообразования яичников в постменопаузе.
- Наличие доброкачественного новообразования яичников у пациенток, требующих назначение гормональных препаратов для лечения рака молочной железы.
Обследование на оперативное вмешательство и срокидействия результатов обследования:
Весь объем предоперационного обследования Вы можете пройти в Нашем МЦ Парацель за один день!
- кольпоскопия-12мес
- УЗИ органов малого таза
- УЗИ вен нижних конечностей — 3мес
- Мазок на флору -10дн
- онкоцитология с шейки матки – 6мес
СА крови(онкомаркер)-3мес - Общий анализ мочи-10 дн,
Общий анализ крови и ретикулоциты -10 дн, - Электрокардиограмма с расшифровкой -14дн,
- Кровь на ВИЧ, Гепатит В, Гепатит С, Сифилис 3мес.
- Биохимический анализ крови: общий, прямой, непрямой Билир., Общий Белок, альбумин,
- мочевина, глюкоза, креатинин, мочевая кислота, АСТ,АЛТ, ЩФ, натрий и калий крови,холестерин -10дн
- Коагулограмма — 10дн
- Группа Крови и резус фактор
- Флюрография — 6мес.
- Маммография -24мес (после 36 лет до 50лет),12мес (после 50 лет)
УЗИ молочных желез (до 36 лет) -12мес - Консультация Терапевта, анестезиолога и других специалистов по показаниям.
По показаниям могут быть добавлены другие обследования.
Обезболивание:
Данные операции проводятся под эндотрахеальным наркозом. При этом методе обезболивания пациентка полностью расслаблена, во время проведения операции спит.
Болевые ощущения после пробуждения минимизируются путем введения специальных препаратов.
Противопоказания:
Плановое вмешательство не проводят при клинически значимых нарушениях свертываемости крови, острых инфекциях, декомпенсированных соматических заболеваниях (гипертонии, нестабильной стенокардии, тяжело протекающем сахарном диабете, выраженной анемии).
После проведения оперативного лечения в Нашем МЦ Парацельс с 1х послеоперационных суток пациентки начинают физиолечение, что благоприятно сказывается на послеоперационном течении и профилактирует образование спаек.
Нахождение в стационаре после кистэктомии 2-3 дня.