Причины симптомы и профилактика окклюзи артерий ног
Атеросклероз
Атеросклероз – поражение артерий, сопровождающееся холестериновыми отложениями во внутренних оболочках сосудов, сужением их просвета и нарушением питания кровоснабжаемого органа. Атеросклероз может привести к инвалидизации и преждевременной смерти. В последние годы заболеваемость атеросклерозом приобрела угрожающие масштабы, опередив по риску развития потери работоспособности, инвалидизации и смертности такие причины как травмы, инфекционные и онкологические заболевания. С наибольшей частотой атеросклероз поражает мужчин старше 45-50 лет (в 3-4 раза чаще, чем женщин), но встречается у пациентов более молодого возраста.
Считается, что в своем развитии атеросклероз проходит несколько стадий:
I cтадия – липидного (или жирового) пятна. Для отложения жиров в сосудистой стенке существенную роль играют микроповреждения стенок артерий и локальное замедление кровотока. Наиболее подвержены атеросклерозированию участки разветвлений сосудов. Продолжительность стадии липидного пятна различна. Такие жировые пятна видимы только под микроскопом, их можно обнаружить даже у грудных детей.
II стадия – липосклероза. Характеризуется разрастанием в участках жировых отложений молодой соединительной ткани. Постепенно идет формирование атеросклеротической бляшки, состоящей из жиров и соединительнотканных волокон. На данном этапе атеросклеротические бляшки еще жидкие и могут быть подвергнуты растворению. С другой стороны, они представляют опасность, так как их рыхлая поверхность может разрываться, а фрагменты бляшек – закупоривать просвет артерий. Стенка сосуда в месте прикрепления атероматозной бляшки теряет свою эластичность, трескается и изъязвляется, приводя к образованию тромбов, также являющихся источником потенциальной опасности.
III стадия – атерокальциноза. Дальнейшее формирование бляшки связано с ее уплотнением и отложением в ней солей кальция. Атеросклеротическая бляшка может вести себя стабильно или постепенно расти, деформируя и сужая просвет артерии, вызывая прогрессирующее хроническое нарушение кровоснабжения питаемого пораженной артерией органа. При этом высока вероятность острой закупорки (окклюзии) просвета сосуда тромбом или фрагментами распавшейся атеросклеротической бляшки с развитием участка инфаркта (некроза) или гангрены в кровоснабжаемой артерией конечности или органе.
Факторы развития атеросклероза
Факторы, влияющие на развитие атеросклероза, разделяются на три группы: неустранимые, устранимые и потенциально устранимые.
К неустранимым факторам относятся те, которые нельзя исключить с помощью волевого или медицинского воздействия. В их число входят:
- Возраст. С возрастом риск развития атеросклероза возрастает. Атеросклеротические изменения сосудов в той или иной мере наблюдаются у всех людей после 40-50 лет.
- Пол. У мужчин развитие атеросклероза происходит на десять лет раньше и превышает показатель заболеваемости атеросклерозом среди женщин в 4 раза. После 50-55 лет уровень заболеваемости атеросклерозом среди женщин и мужчин выравнивается. Это объясняется снижением продукции эстрогенов и их защитной функции у женщин в период менопаузы.
- Отягощенная семейная наследственность. Нередко атеросклероз развивается у пациентов, чьи родственники страдают этой болезнью. Доказано, что наследственность по атеросклерозу способствует раннему (до 50 лет) развитию заболевания, в то время как после 50 лет генетические факторы не оказывают ведущей роли в его развитии.
Устранимыми факторами атеросклероза считаются те, которые могут быть исключены самим человеком посредством изменения привычного образа жизни. К ним относятся:
- Курение. Его влияние на развитие атеросклероза объясняется отрицательным воздействием никотина и смол на сосуды. Многолетнее курение в несколько раз увеличивает риск гиперлипидемии, артериальной гипертензии, ИБС.
- Несбалансированное питание. Употребление в пищу большого количества жиров животного происхождения ускоряет развитие атеросклеротических изменений сосудов.
- Гиподеномия. Ведение малоподвижного образа жизни способствует нарушению жирового обмена и развитию ожирения, сахарного диабета, атеросклероза сосудов.
К потенциально и частично устранимым факторам риска относят те хронические нарушения и заболевания, которые возможно скорректировать посредством назначенного лечения. Они включают:
- Артериальную гипертонию. На фоне повышенного артериального давления создаются условия для повышенного пропитывания сосудистой стенки жирами, что способствует формированию атеросклеротической бляшки. С другой стороны, снижение эластичности артерий при атеросклерозе способствует поддержанию повышенного кровяного давления.
- Дислипидемию. Нарушение жирового обмена в организме, проявляющееся повышенным содержанием холестерина, триглицеридов и липопротеидов, играет ведущую роль в развитии атеросклероза.
- Ожирение и сахарный диабет. Повышают вероятность атеросклероза в 5-7 раз. Это объясняется нарушением жирового обмена, лежащего в основе данных заболеваний и являющегося пусковым механизмом атеросклеротического поражения сосудов.
- Инфекции и интоксикации. Инфекционные и токсические агенты оказывают повреждающее воздействие на сосудистые стенки, способствуя их атеросклеротическим изменениям.
Знание факторов, способствующих развитию атеросклероза, особенно важно для его профилактики, т. к. влияние устранимых и потенциально устранимых обстоятельств можно ослабить или совсем исключить. Устранение неблагоприятных факторов позволяет существенно замедлить и облегчить развитие атеросклероза.
Клинические симптомы атеросклероза зависят от вида пораженных артерий.
Ø Проявлением атеросклероза коронарных сосудов служат стенокардия, инфаркт миокарда и кардиосклероз, последовательно отражающие стадии недостаточности кровообращения сердца.
Ø Течение атеросклероза аорты длительное и долгое время бессимптомное, даже в тяжелых формах. Клинически атеросклероз грудной аорты проявляется аорталгией – давящими или жгучими болями за грудиной, иррадиирующими в руки, спину, шею, верх живота. В отличие от болей при стенокардии аорталгия может длиться по несколько часов и дней, периодически ослабевая или усиливаясь. Снижение эластичности стенок аорты вызывает усиление работы сердца, приводя к гипертрофии миокарда левого желудочка.
Ø Атеросклеротическое поражение брюшной аорты проявляется болями в области живота различной локализации, метеоризмом, запорами. При атеросклерозе бифуркации брюшной аорты наблюдается онемение и похолодание ног, отек и гиперемия стоп, некрозы и язвы пальцев ног, перемежающаяся хромота.
Ø Проявлениями атеросклероза мезентериальных артерий служат приступы «брюшной жабы» и нарушение пищеварительной функции вследствие недостаточности кровоснабжения кишечника. У пациентов отмечается появление резких болей спустя несколько часов после еды. Боли локализуются в области пупка или верхних отделах живота. Продолжительность болевого приступа от нескольких минут до 1-3 часов, иногда болевой синдром купируется приемом нитроглицерина. Появляются вздутие живота, отрыжка, запор, сердцебиение, повышение артериального давления. Позднее присоединяются зловонные поносы с фрагментами непереваренной пищи и неусвоенным жиром.
Ø Атеросклероз почечных артерий ведет к развитию артериальной гипертензии. В моче определяются эритроциты, белок, цилиндры. При одностороннем атеросклеротическом поражении артерий отмечается медленное прогрессирование гипертонии, сопровождающееся стойкими изменениями в моче и стойко высокими цифрами АД. Двустороннее поражение почечных артерий вызывает злокачественную артериальную гипертонию.
Ø При атеросклерозе сосудов головного мозга отмечается снижение памяти, умственной и физической работоспособности, внимания, интеллекта, головокружение, нарушения сна. В случаях выраженного атеросклероза сосудов мозга изменяется поведение и психика пациента. Атеросклероз артерий мозга может осложняться острым нарушением мозгового кровообращения, тромбозами, кровоизлияниями.
Ø Проявлениями облитерирующего атеросклероза артерий нижних конечностей служат слабость и боли в икроножных мышцах голени, онемение и зябкость ног. Характерно развитие синдрома «перемежающейся хромоты» (боли в икроножных мышцах возникают при ходьбе и стихают в покое). Отмечаются похолодание, бледность конечностей, трофические нарушения (шелушение и сухость кожи, развитие трофических язв и сухой гангрены).
При лечении атеросклероза придерживаются следующих принципов:
- ограничение поступающего в организм холестерина и уменьшение его синтеза клетками тканей;
- усиление выведения холестерина и его метаболитов из организма;
- использование заместительной терапии эстрогенами у женщин в менопаузу;
- воздействие на инфекционных возбудителей.
Ограничение поступающего с пищей холестерина производится назначением диеты, исключающей холестеринсодержащие продукты. Для медикаментозного лечения атеросклероза используют индивидуально подобранные группы препаратов в зависимости от клинических симптомов и особенности течения заболевания у конкретного пациента. Проведение хирургического лечения при атеросклерозе показано в случаях высокой угрозы или развития окклюзии артерии бляшкой или тромбом. При выраженном атеросклерозе сосудов сердца, угрожающем развитием инфаркта миокарда, проводят операцию аортокоронарного шунтирования.
Прогноз и профилактика атеросклероза
Прогноз атеросклероза во многом определяется поведением и образом жизни самого пациента. Устранение возможных факторов риска и активная медикаментозная терапия позволяют задержать развитие атеросклероза и добиться улучшения в состоянии пациента. При развитии острых расстройств кровообращения с образованием очагов некроза в органах прогноз ухудшается.
С целью предупреждение атеросклероза необходим отказ от курения, исключение стрессового фактора, переход на нежирную и бедную холестерином пищу, систематическая физическая активность соразмерно возможностям и возрасту, нормализация веса. Целесообразно включение в рацион продуктов, содержащих клетчатку, растительных жиров (льняного и оливкового масел), растворяющих холестериновые отложения. Прогрессирование атеросклероза можно замедлить приемом холестеринснижающих лекарственных препаратов.
Окклюзия: причины заболевания, основные симптомы, лечение и профилактика

Состояние, обусловленное внезапным тромбозом либо тромбоэмболией периферических артерий, проявляющееся острым нарушением кровообращения в конечности.
Причины
Острая окклюзия сосудов конечностей – термин объединяющий в себе случаи внезапно возникших нарушений периферического кровотока и артериальной недостаточности, обусловленные острым тромбозом, спазмом, эмболией либо травматическим поражением сосудов.
Основной причиной окклюзии является тромбоэмболия. Артериальные тромбоэмболии развиваются вследствие закупорки сосуда жировыми, воздушными, тканевыми, микробными и опухолевыми частицами, либо фрагментами первичного тромба, которые из главного очага проникают на периферию.
Острая окклюзия может развиться вследствие ишемических поражений сердца, дефектов сердца, инфаркта миокарда, аритмии, гипертензии, аневризмы аорты и атеросклероза.
Эмбологенными очагами являются опухоли расположенные в сердце и легких. Иногда может наблюдаться развитие пародоксальной эмболии обусловленной, попаданием тромба в просвет артерий большого круга через открытое овальное окно, аномалии межжелудочковой и межпредсердной перегородки.
Кроме этого, нарушение может возникнуть после операции на артериях, электротравмах и отморожениях, системных поражениях крови, спазме сосудов и экстравазальной компрессии.
Симптомы
Больные отмечают, что для патологии характерно развитие внезапных болей на некотором удалении от области локализации окклюзии. Если коллатеральное кровообращение сохранено, то боли могут иметь не выраженный характер либо вовсе отсутствовать. Боль характеризуется тенденцией к прогрессированию и имеет разлитой характер. При непроизвольном разрушении окклюзии боль стихает.
Важный клинический признак заболевания – это отсутствие пульсации артерии ниже места поражения. В начале возникновения окклюзии кожа конечности бледнеет, но через какое-то время она становится синюшной и приобретает мраморный оттенок. Происходит постепенное снижение температуры конечности. При визуальном осмотре можно заметить симптомы, характерные для хронической ишемии: повышенную сухость кожных покровов, выраженную морщинистость кожи, повышенную ломкость ногтей и волос.
В пораженной конечности может возникнуть онемение, покалывание, уменьшение чувствительности и мышечной силы, невозможность совершать привычные движения, а со временем и полная обездвиженность.
Диагностика
Для подтверждения диагноза потребуется выполнение некоторых лабораторных, физикальных и инструментальных исследований.
Сначала специалист проверяет отсутствие пульсации в типичных местах ниже поражения и устанавливает ее сохранность выше места поражения. При обследовании рекомендовано проведение маршевой пробы и определение области реактивной гиперемии.
Лечение
При предположении окклюзии потребуется немедленная госпитализация больного и обеспечение ему корректного медикаментозного лечения, заключающегося в применении тромболитиков, фибринолитических препаратов, спазмолитиков и антиагрегантов. При недостаточной выраженности терапевтического эффекта в течение суток проводят оргносохраняющую операцию – тромбэмболэктомию. На запущенных стадиях нарушения, когда не возможно ничего сделать, проводят ампутацию ноги.
Профилактика
Для предупреждения развития нарушения кровотока в сосудах необходимо своевременное удаление источников тромбоэмболии, а также профилактическое употребление антикоагулянтов.
Заболевания периферических артерий
Описание
Заболевания периферических артерий (ЗПА) или облитерирующий эндартериит – воспалительное заболевание, поражающее чаще всего артерии нижних конечностей, реже — верхних, при котором сужаются кровеносные сосуды (атеросклероз), нарушается нормальный кровоток, приводящий к недостаточному кровоснабжению тканей нижних конечностей. ЗПА ног различается по трем видам в зависимости от их локализации: тазовое (подвздошная артерия), бедренное (бедренные артерии) и голени (артерии голени и ступней).
Тромбоз инфраренального отдела брюшной аорты, известный как синдром Лериша, приводит к нарушению кровообращения обеих ног с болевыми ощущениями в области ягодиц и бёдер. У мужчин при этом может развиться импотенция. Периферийная артериальная окклюзия встречается довольно часто. В основном этим недугом страдает до 10% населения Германии в возрасте старше 50 лет, но только в одной трети случаев болезнь имеет выраженные симптомы, причем у мужчин она встречается в четыре раза чаще, чем у женщин.
Симптомы
В зависимости от вида и степени тяжести симптомов ЗПА подразделяется, согласно Фонтейну, на четыре стадии.
- Стадия I: отсутствие жалоб – длина проходимого больным расстояния не ограничена.
- Стадия II: если в результате спазма в периферических сосудах происходит недостаточное снабжение мышц кислородом, то это может привести к так называемой перемежающейся хромоте, характеризующейся болевыми ощущениями в нижних конечностях, которые возникают в процессе ходьбы и утихают при прекращении движения. При этом люди вынуждены через определенное время делать остановки во время ходьбы, чтобы избавиться от болей. Этот этап также делится на дополнительные стадии, в зависимости от пройденного человеком расстояния.
- Стадия IIа: длина расстояния при безболезненной ходьбе составляет более 200 метров;
- Cтадия IIв: расстояние, пройденное человеком без болевых ощущений — менее 200метров;
- Стадия III: ощущение боли в состоянии покоя;
- Стадия IV: разрушение тканей (некроз) с появлением язв и ран в связи с большой нехваткой кислорода в тканях.
Наряду с болями появляется и ряд других признаков нарушения кровообращения в нижних конечностях: бледность кожного покрова конечностей и ощущение холода в ногах, отсутствие пульсации в пораженных конечностях, мышечная слабость во время физических упражнений, незаживающие язвы и раны из-за сужения (стеноза) кровеносных сосудов и недостаточного снабжения мышц кислородом.
Причины и риски
Главной причиной заболевания периферических артерий считается, в основном, атеросклероз. Гораздо реже ЗПА возникает на основе травм, воспалительных заболеваний, эмболий, воспаления крупных кровеносных сосудов вследствие нарушения кровообращения. К основным факторам риска развития атеросклероза и ЗПА относятся: курение, сахарный диабет (Diabetes mellitus),повышенное кровяное давление (артериальная гипертония), нарушение обмена веществ из-за ожирения. Среди других факторов риска называют также половой признак (мужчины страдают атеросклерозом чаще, чем женщины), возраст, наследственность, неправильное питание (например, чрезмерное употребление жиров, мяса и недостаточное – овощей и фруктов), лишний вес (ожирение), отсутствие движения и физических нагрузок.
Обследование и диагноз
С целью подтверждения диагноза при подозрении на ЗПА врачу необходимо провести ряд тестов: медицинский осмотр, включающий в себя проверку цвета кожного покрова конечностей, нарушения кровообращения, контроль частоты пульса, температуры тела, прослушивание на предмет потока шумов, тестирование сенсорики и моторики, клинические исследования (эргометрия для определения пройденного расстояния на беговой дорожке, допплерография, осциллографирование, цветное дуплексное УЗИ, цифровая ангиография, КТ-ангиография (КТА), магнитно-резонансная ангиография (МРА) и лабораторные исследования на определение СК миоглобина и С-реактивного белка (СРБ).
Лечение
Лечение ЗПА следует проводить в соответствии со стадиями болезни. На первой стадии уместно консервативное лечение – в первую очередь, устранение факторов риска сердечно-сосудистых заболеваний. Успешный результат при этом во многом зависит от сотрудничества пациентов с врачом. Чем активнее будут их действия (например, отказ от курения, контроль артериального давления и т.д.), тем успешнее они смогут остановить прогрессирование болезни и избежать таких осложнений, как инфаркт или инсульт. На второй стадии, наряду с корректировкой факторов риска, рекомендуется медикаментозное лечение и увеличение уровня физической нагрузки для ног и сосудов. В качестве лекарственной терапии зачастую применяются такие вазоактивные вещества, как цилостазол, и антитромбоцитарные препараты, например, клопидогрель. Решающую роль в лечении играют движение и ходьба. Они стимулируют образование и развитие коллатерального кровообращения, приводящего к улучшению кровоснабжения пораженных нижних конечностей. На стадииях II — IV, в дополнение к лекарственной терапии, можно применять и реваскуляризационные методы лечения, что означает либо открытое хирургическое вмешательство, либо катетерную процедуру. Последняя предполагает введение в суженный или закупоренный кровеносный сосуд катетера, снабженного стентом, который расширяет проходимость артерии и способствует восстановлению нормального кровообращения. В хирургии зачастую проводятся шунтирующие операции: вшивание дополнительного сосуда в обход пораженной артерии. В случае разрушения большого участка ткани (IV стадия заболевания), и когда реваскуляризационные методы лечения не приносят желаемых результатов, используется, как правило, последняя мера для спасения жизни больного — ампутация конечности.
Течение болезни и прогноз
Течение заболевания зависит от множества факторов и, в частности, от того, насколько успешно можно справиться с главной причиной сужения сосудов — атеросклерозом. В значительной степени это зависит от самого пациента, от того, насколько активно и последовательно он сам будет бороться с факторами риска. Это, прежде всего, отказ от курения и контроль возможного заболевания сахарным диабетом с помощью лекарственных препаратов. Несмотря на то, что атеросклероз полностью излечить невозможно, процесс болезни всё же можно замедлить или даже остановить.
Комментарии
ЗПА зачастую перекликается с другими сердечно – сосудистыми заболеваниями, например, ишемической болезнью сердца или церебрально-артериальным облитерирующим эндартериитом. В связи с этим, врачу рекомендуется не только обследовать пациента по поводу ЗПА, но и быть в курсе имеющихся у больного проблем с сердцем и центральной нервной системой.
Облитерирующий атеросклероз артерий нижних конечностей

Облитерирующий атеросклероз – болезнь, возникающая при утолщении стенок артериальных сосудов из-за отложений липидов и холестерина, которые формируют атеросклеротические бляшки, вызывающие постепенное сужение просвета артерии и приводящие к ее полному перекрытию (окклюзии) на конкретном участке артерии, что препятствует нормальному приливу крови к тканям. В результате ткани не получают питательных веществ и кислорода, необходимых для их нормального функционирования.
Вначале развивается состояние под названием ишемия. Оно сигнализирует о том, что ткани страдают от недостатка питания, и если это состояние не устранить, произойдет отмирание ткани (некроз или гангрена). При поражении сосудов конечностей возникает их гангрена, поражение сосудов головного мозга приводит к инсульту, поражение сосудов сердца чревато инфарктом. Атеросклеротические изменения сосудов нижних конечностей и аорты присутствуют у большинства людей средней возрастной группы, однако на первом этапе болезнь никак себя не проявляет.
Симптомами, свидетельствующими об артериальной недостаточности, являются болезненные ощущения в ногах при ходьбе. Среди мужчин заболевание встречается в 8 раз чаще, чем среди женщин. Дополнительные факторы риска, приводящие к более раннему и тяжелому течению болезни: сахарный диабет, курение, чрезмерное увлечение жирной пищей.
Для атеросклероза сосудов нижних конечностей характерно постоянное прогрессирование, ведущее к гангрене нижней конечности, что влечет за собой хирургическую ампутацию ноги, необходимую для спасения жизни больного. Предотвратить развитие гангрены может только своевременное лечение и вовремя предпринятые меры по нормализации кровотока.
Основной симптом, характерный для закупорки артерий нижних конечностей, это так называемая «перемежающаяся хромота» — боль в мышцах ног, появляющаяся при ходьбе и проходящая после небольшого отдыха. Чаще всего эти ощущения пациенты описывают словами «сковывает», «сжимает», «деревенеет». В большинстве случаев боль чувствуется в икроножных мышцах, но иногда, при закупорке крупных сосудов (подвздошных артерий, брюшного отдела аорты), может ощущаться в ягодичной области и мышцах бедер. Характерным является усиление боли при беге, быстрой ходьбе, подъеме по лестнице.
Степень нарушения циркуляции крови в ногах можно определить по расстоянию, которое пациент способен пройти без болевых ощущений. На начальном этапе развития болезни пациент в силах преодолеть около 500-1000 м до появления боли в нижних конечностях. Признаками заболевания могут быть также ощущения холода и онемения в пальцах ног. Кожный покров стопы и голени становится бледным, волосяной покров на ноге уменьшается, а затем исчезает полностью, рост ногтей замедляется. С течением времени дистанция безболевой ходьбы становится все меньше, боль возникает уже через каждые 50-100 м, кожа на нижних конечностях может стать багрово-синюшного цвета, замедляется скорость заживления небольших ран на ногах.
Для следующей стадии характерно появление болей в состоянии покоя, которые ощущаются особенно сильно при горизонтальном положении ног. Если больной опускает ноги вниз, то наступает временное облегчение. Подобная зависимость болевых ощущений от положения ног часто приводит к тому, что пациенты пытаются спать сидя, но вскоре сон полностью нарушается из-за сильных болей. На кожном покрове голени, стопы и пальцев возникают некрозы и почернения из-за омертвения тканей, появляется отек стопы и незаживающие, часто инфицирующиеся раны – трофические язвы.
На заключительном этапе развивается гангрена ноги, и спасти жизнь пациента может только оперативное лечение — ампутация конечности.
Все эти стадии обычно развиваются постепенно, помимо случаев, когда на фоне атеросклероза возникает острый артериальный тромбоз. Тогда в месте сужения артерии появляется тромб и мгновенно полностью перекрывает просвет артерии. Так как это происходит внезапно, то пациент чувствует резкое ухудшение своего состояния, его нога бледнеет и становится холодной. В этом случае следует срочно обратиться за помощью к специалисту – сосудистому хирургу, потому что счет идет на часы и промедление с лечением может завершиться потерей конечности.
Атеросклероз на фоне сахарного диабета имеет свои особенности. Зачастую при таком сочетании заболеваний избежать ампутации, а иногда и просто спасти жизнь пациента, возможно лишь при немедленной квалифицированной помощи.
Инструментальные методы диагностики заболевания
Диагностика заболеваний сосудов проводится при помощи ультразвукового дуплексного сканирования артерий (УЗДС). Этот метод дает возможность увидеть стенки сосуда и ткани, которые его окружают, скорость и направление движения крови в сосуде, а также препятствия, нарушающие нормальную циркуляцию крови (тромбы, бляшки).
Артериография сосудов ног – метод, при котором рентгенконтрастный состав вводят в просвет артериального сосуда и делают рентгеновские снимки, позволяющие запечатлеть просвет артерии на всем протяжении.
Лечение атеросклероза нижних конечностей
Тактика лечения зависит от протяженности, степени и уровня поражения артерий, а также от наличия у пациента сопутствующих болезней.
При атеросклерозе нижних конечностей начальной стадии (на этапе «перемежающейся хромоты») лечение может быть консервативным.Консервативное лечение состоит из медикаментозного и физиотерапевтического, включает в себя пневмопресстерапию, дозированную ходьбу и лечебную физкультуру. Медикаментозное лечение заключается в применении препаратов, которые снимают спазм с периферических мелких артериальных сосудов, разжижают и уменьшают вязкость крови, помогают защитить стенки артерий от дальнейших повреждений, оказывают стимулирующее влияние на развитие коллатеральных ветвей. Курс медикаментозного лечения нужно проводить 2 раза в год, некоторые лекарства необходимо принимать постоянно.
При очень длинных участках закупорки (окклюзии) чаще используют хирургические методы, направленные на восстановление кровотока в нижних конечностях:
— Протезирование участка закупоренной артерии искусственным сосудом (аллопротезом);
— Шунтирование – метод, при котором кровоток восстанавливают, направляя движение крови в обход закупоренного участка артерии через искусственный сосуд (шунт). В качестве шунта иногда применяют сегмент подкожной вены больного;
— Тромбэндартерэктомия — удаление из пораженной артерии атеросклеротической бляшки.
Появление язв или гангрены – признак протяженных артериальных окклюзий, многоуровневого атеросклероза сосудов со слабым коллатеральным кровообращением. При гангрене и множественных некрозах тканей нижней конечности, невозможности сделать операцию по восстановлению кровотока, проводится ампутация нижней конечности.
Для профилактики прогрессирования болезни в будущем пациентам рекомендуется: контролировать уровень холестерина в крови и свое артериальное давление, соблюдать необходимую диету и режим двигательной активности, бросить курить — то есть исключить все факторы риска, которые могут спровоцировать дальнейшее развитие заболевания. Помимо этого, следует обязательно принимать медикаменты, которые назначил вам лечащий врач, особенно если вы перенесли операцию на артериях конечностей. Только при соблюдении всех этих мер результат лечения атеросклероза ног будет долговременным.
Заведующая хирургическим отделением
КДЦ№1 СибФНКЦ ФМБА России
Ольга Ивановна Свинтицкая
Хроническая ишемия нижних конечностей
Состояние, при котором поступление кислорода к тканям нижних конечностей недостаточно вследствие нарушенного кровотока в артериях. В >97 % случаев причиной является атеросклероз артерий нижних конечностей; другие причины хронической ишемии нижних конечностей →Дифференциальная диагностика.
В зависимости от интенсивности симптомов различают стадии течения болезни →табл. 2.27-1. Часто сосуществуют симптомы атеросклероза других артерий: коронарных, черепных или почечных; иногда аневризма брюшной аорты.
1. Субъективные симптомы: на начальном этапе без жалоб, со временем появляется быстрая утомляемость конечностей, повышенная чувствительность к холоду, парестезии. Больные чаще всего обращаются к врачу по поводу перемежающейся хромоты — боли, появляющейся с достаточно постоянной регулярностью после выполнения определённой мышечной работы (прохождения определённой дистанции). Боль (иногда описываемая больными как онемение, затвердение мышц) в мышцах ниже места стеноза/окклюзии артерии, не иррадиирующая, заставляющая больного остановиться и самостоятельно исчезающая через несколько десятков секунд или несколько минут отдыха. Чаще всего боль локализирована в мышцах голени. Хромота стопы (глубокая боль в срединной части стопы [короткие мышцы стопы]) выступает редко, чаще всего при облитерирующем тромбангиите (болезни Бюргера) и сахарном диабете. У больных с окклюзией аорты или бедренных артерий возможно появление синдрома Лериша — перемежающаяся хромота, отсутствие пульсации в паху, нарушения эрекции.
2. Объективные симптомы : кожа стоп бледная или цианотичная (особенно в вертикальном положении тела), холодная, на запущенных стадиях с трофическими изменениями (депигментация, потеря оволосения, изъязвления и некроз); атрофия мышц, слабая, отсутствующая или асимметрическая пульсация артерий ниже места стеноза/окклюзии, иногда сосудистый шум над крупными артериями конечностей. Больной с сильной болью старается уложить ишемизированную конечность как можно ниже (обычно свешивая её с кровати). На нижних конечностях пульсацию оценивают на таких артериях: артерии тыльной поверхности стопы (на тыльной поверхности между I и II костью плюсны; у 8% здоровых людей не прощупывается), задней большеберцовой (позади медиальной лодыжки), подколенной (в подколенной ямке), бедренной (в паху, несколько ниже Пупартовой связки).
Дополнительные методы исследования
1. Лодыжечно -плечевой индекс (син. индекс лодыжка-плечо, ЛПИ ): соотношение значений систолического давления, измеренного на стопе с помощью доплеровского детектора непрерывной волны, и систолического давления на плече (при различных значениях на обоих плечах, следует брать во внимание высшее); правильный 8,9–1,15; 1,3 говорит о патологической жёсткости сосудов (напр. у больных с сахарным диабетом). При невозможности прижатия артерий голени из-за их жесткости → пальце-плечевой индекс (ППИ): принцип измерения идентичен измерению ЛПИ, измерение систолического давления проводится на большом пальце; давление, измеренное на большом пальце, в норме ниже на ≈10 мм рт. ст. от давления, измеренного на уровне лодыжек; в норме ППИ >0,7 — меньшие значения свидетельствуют о возможной ишемии нижней конечности.
2. Маршевый тест на беговой дорожке: при диагностических сомнениях, особенно при граничных величинах ЛПИ, а также для объективной оценки дистанции прохождения, вызывающей хромоту, перед нагрузкой и на пике нагрузки измеряется ЛПИ; если причиной боли, заставляющей прервать тест, является ишемия, то давление на уровне лодыжек должно быть значительно ниже, чем перед нагрузкой (часто 3. Визуализирующие исследования : УЗИ артерий — основной метод начальной диагностики у больных, отобранных к инвазивному лечению, а также мониторинга результатов оперативного лечения (проходимость протезов и шунтов) и внутрисосудистых вмешательств; этот метод обследования необходимо использовать всегда после подробного объективного обследования, а также после измерения ЛПИ. Ангио-КТ и ангио-МРТ позволяют оценить всю сосудистую систему и характер изменений в стенке сосуда, а также провести отбор пациента к соответствующему инвазивному вмешательству; не используется в качестве скринингового обследования. Артериография проводится при диагностических сомнениях или во время проведения лечебной процедуры.
На основании субъективных и объективных симптомов, а также величины ЛПИ (возм. с маршевым тестом). Если артерии на уровне лодыжек невозможно прижать или ЛПИ >1,40 → необходимо использовать альтернативные методы (напр. ППИ или анализ доплеровской волны). Критическая ишемия конечности диагностируется у больного с хронической ишемией при наличии боли в состоянии покоя, некроза или изъязвления (III/IV стадия по Фонтейну).
1. Другие причины хронической ишемии нижних конечностей, за исключением атеросклероза : облитерирующий тромбангиит, коарктация аорты, болезнь Такаясу, перенесённая механическая травма артерии, радиационное повреждение артерии (особенно бедренных артерий после радиотерапии опухолей брюшной полости или таза), периферические эмболии (эмболический материал может происходить из сердца [фибрилляция предсердий, порок митрального клапана] или из проксимального отдела артериальной системы [напр. из аневризмы аорты]; обычно возникает острая ишемия), синдром захвата подколенной артерии, сдавление подколенной кистой (киста Бейкера), аневризма подколенной артерии (с вторичной периферической эмболией), фиброзная дисплазия наружной бедренной артерии, pseudoxanthoma elasticum , открытая седалищная артерия, синдром бедренного сустава у велосипедистов.
2. Дифференциальная диагностика перемежающейся хромоты (табл. 2.27-2): невралгия седалищного нерва, коксартроз, заболевание вен (боль в состоянии покоя, нарастает в вечернее время и часто исчезает во время небольшой мышечной нагрузки).
1. Стратегия лечения подбирается индивидуально, в зависимости от степени тяжести заболевания, общего состояния и возраста пациента, уровня его активности (в т. ч. вида профессиональной деятельности) и сопутствующих заболеваний. наверх
2. Лечение включает:
1) вторичную профилактику сердечно-сосудистых заболеваний;
2) лечение, увеличивающее дистанцию прохождения до возникновения хромоты — нефармакологические, фармакологические и инвазивные методы.
1. Изменения образа жизни, соответствующие вторичной профилактике сердечно-сосудистых заболеваний →разд. 2.3; чрезвычайно важным является прекращение курения.
2. Регулярные маршевые тренировки : удлиняют дистанцию прохождения до возникновения хромоты; интенсивность марша должна подбираться соответственно жалобам (не может провоцировать боли); можно порекомендовать больному напр. каждодневные прогулки по 3 км или езду на велосипеде по 10 км; положительный эффект исчезает после прекращения тренировок, поэтому их следует выполнять непрерывно.
1. Для профилактики сердечно-сосудистых событий каждый больной должен постоянно принимать антитромбоцитарное ЛС — ацетилсалициловую кислоту 75–150 мг/сут, в случае противопоказаний — клопидогрел 75 мг/сут (препараты →табл. 2.5-9) или тиклопидин 250 мг × в день, а также статин , который дополнительно может удлинить дистанцию прохождения, вызывающую хромоту.
2. Эффективность ЛС в удлинении дистанции прохождения, вызывающей хромоту, невысока (напр. цилостазол и нафтидрофурил) или данные относительно эффективности имеют низкий уровень достоверности (L-карнитин, пентоксифиллин).
3. При критической ишемии нижних конечностей у больных, которые не были отобраны к инвазивной реваскуляризации или у которых инвазивное лечение оказалось неэффективным, можно использовать стабильный аналог простациклина — илопрост или простагландин Е 1 — алпростадил альфадекс 40–60 мкг/сут. в/в.
1. Показания: критическая ишемия нижних конечностей (III и IV стадия по Фонтейну), изменения в проксимальных отделах артерий во II стадии по Фонтейну, короткая дистанция прохождения до возникновения хромоты, при которой выполнение профессиональной деятельности или самообслуживание невозможно, а консервативное лечение оказалось неэффективным.
2. Методы лечения: чрескожные внутрисосудистые вмешательства (с имплантацией стента или без), оперативное лечение (вшивание обходного шунта, реже эндартерэктомия).
3. После операции : после имплантации металлического стента ниже паха рекомендуется двойная антитромбоцитарная терапия (АСК + клопидогрел) в течение ≥1 мес. При повышенном риске тромбоза в шунте (напр., перенесенные случаи тромбоза, полицитемия) показано длительное антикоагулянтное лечение АВК (аценокумарол или варфарин). Клинический контроль и УЗИ проводят через 1, 3 и 6 мес. после вмешательства, в последующем через каждые 6 мес.
Облитерирующий атеросклероз артерий нижних конечностей (ОАСНК)
Облитерирующий атеросклероз сосудов нижних конечностей — хроническое заболевание артерий ног, которое может поначалу проявляться незначительной хромотой или чувством онемения и похолодания в стопах. При прогрессировании болезни и отсутствии своевременного лечения возможно развитие гангрены конечности, что может привести к потере ноги. Своевременное обращение к специалисту, качественная консультативная, лекарственная, а при необходимости и хирургическая помощь позволяет заметно облегчить страдания и повысить качество жизни больного, сохранить конечность и улучшить прогноз при этой тяжёлой патологии.
Что такое «облитерирующий атеросклероз сосудов нижних конечностей»
Облитерирующий атеросклероз сосудов нижних конечностей (ОАСНК) или, как его ещё ошибочно называют, облитерирующий эндартериит сосудов нижних конечностей — это заболевание артерий ног, при котором происходит частичное или полное прекращение кровотока в нижних конечностях вследствие закупорки сосудов атеросклеротическими бляшками или тромбами.
Как развивается ОАСНК
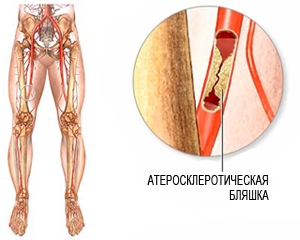 Внутренняя стенка здоровых сосудов гладкая и ровная. Это позволяет крови течь в просвете сосуда без каких-либо затруднений. При атеросклерозе внутренняя стенка артерии становится неровной и утолщённой за счет отложений холестерина (холестериновые бляшки). Этот патологический процесс и называется атеросклерозом. При дальнейшем развитии заболевания происходит сужение или полная закупорка артерий, что приводит к значительному уменьшению поступления крови к ногам. Следствием этого является появление болей в икроножных мышцах при ходьбе (перемежающаяся хромота), онемение, зябкость в стопах. При прогрессировании заболевания боли в ногах становятся постоянными. В конечном счете появляются трофических язвы и некрозы в области стопы. Если не предпринято никаких лечебных мер, то следующей стадией заболевания может стать гангрена (омертвение) конечности.
Внутренняя стенка здоровых сосудов гладкая и ровная. Это позволяет крови течь в просвете сосуда без каких-либо затруднений. При атеросклерозе внутренняя стенка артерии становится неровной и утолщённой за счет отложений холестерина (холестериновые бляшки). Этот патологический процесс и называется атеросклерозом. При дальнейшем развитии заболевания происходит сужение или полная закупорка артерий, что приводит к значительному уменьшению поступления крови к ногам. Следствием этого является появление болей в икроножных мышцах при ходьбе (перемежающаяся хромота), онемение, зябкость в стопах. При прогрессировании заболевания боли в ногах становятся постоянными. В конечном счете появляются трофических язвы и некрозы в области стопы. Если не предпринято никаких лечебных мер, то следующей стадией заболевания может стать гангрена (омертвение) конечности.
Кто чаще болеет атеросклерозом нижних конечностей
В настоящее время, ОАСНК встречается примерно у 10 % населения в возрасте 65 лет и старше. Больше всего данному заболеванию подвержены курящие мужчины старшей возрастной группы (старше 50 лет), хотя заболевание может встречаться и у лиц более молодого возраста.
Факторы риска ОАСНК
Для атеросклероза сосудов нижних конечностей характерны те же факторы риска, что и для других заболеваний артерий, например: ишемической болезни сердца и сосудистой недостаточности головного мозга.

- Высокое артериальное давление (гипертония),
- Высокий уровень холестерина крови,
- Курение,
- Малоподвижный образ жизни,
- Ожирение,
- Отягощённая наследственность.
Несколько слов о курении. Необходим полный отказ от любой формы табака. Курение даже 1 сигареты в сутки самого лёгкого типа является неблагоприятным фактором риска, вызывающим прогрессирование облитерирующего атеросклероза нижних конечностей и развитие его тяжёлых осложнений. Никотин, содержащийся в табаке, заставляет артерии спазмироваться, тем самым мешая крови двигаться по сосудам и увеличивая риск появления в них тромбов.
Симптомы ОАСНК
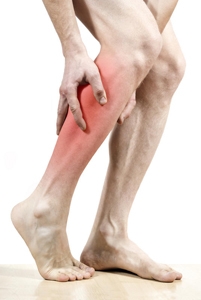
- Боли в ноге в состоянии покоя, лишающие пациента сна;
- Боли или чувство усталости в мышцах ног при ходьбе (как правило, в икроножных мышцах) — этот симптом является одним из ранних признаков атеросклероза сосудов ног;
- Непривычное чувство зябкости и онемения в стопе, усиливающиеся при физической нагрузке (ходьба, подъем по лестнице;
- Наличие незаживающей ранки или трофической язвы, обычно распологающейся в области стопы или нижней трети голени;
- Потемнение кожи, часто в виде темно-бурого или черного некроза пальцев стопы (гангрена);
- Разница в температуре кожи между конечностями (страдающая нога прохладнее, чем здоровая).
Стадии развития атеросклероза нижних конечностей
Проявлений той или иной симптоматики зависит от стадии атеросклероза артерий нижних конечностей. В связи с чем выделяют следующие стадии (в нашей стране классификация по А.В.Покровскому, 1976 г.):
- I стадия – боль в нижних конечностях проявляется при большой физической нагрузке, ходьба на расстояние более 1 км.,
- II А стадия – боли в конечности возникают при прохождении обычным шагом более чем 200 м.,
- II Б стадия — боли в конечности возникают при прохождении обычным шагом менее чем 100-200 м.,
- III стадия – боли в конечности возникают в покое или прохождении менее 25 м.,
- IV стадия – боли носят постоянный характер, имеются язвенно- некротические изменения ткани.
Чаще всего уровень поражения сопровождается жалобами характерной локализации.
При атеросклероз аорты и подвздошных артерий развивается т.н. синдром Лериша, при этом боли локализованы в ягодичных мышцах, мышцах бедра, отсутствует пульсация на бедренных артерях, либо резко ослаблена. У мужчин также наблюдается импотенция.
При облитерирующем атеросклерозе бедренных и подколенных артерий боли локализованы в мышцах голеней и стоп.
Методы диагностики ОАСНК
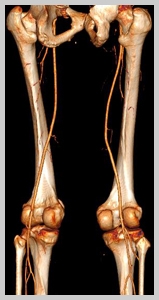 При подозрении на атеросклероз артерий нижних конечностей необходимо дообследование с целью подтверждения (или исключения) диагноза ОАСНК, установления стадии заболевания и определения лечебной тактики. С этой целью проводится следующий ряд диагностических мероприятий:
При подозрении на атеросклероз артерий нижних конечностей необходимо дообследование с целью подтверждения (или исключения) диагноза ОАСНК, установления стадии заболевания и определения лечебной тактики. С этой целью проводится следующий ряд диагностических мероприятий:
- Осмотр сосудистого хирурга с определением пульсации магистральных артерий конечностей, шеи и брюшной полости, а также выслушивание шумов в проекции крупных сосудов;
- Ультразвуковое дуплексное сканирование
- Рентгеноконтрастная ангиография;
- Компьютерная томография в ангиорежиме;
- Магнитно-резонансная томография в ангиорежиме.
Посредством вышеперечисленных исследований выявляется локальное поражение, либо мультифокальный (многоуровневый, многоэтажный) атеросклероз магистральных артерий, атеросклероз аорты и артерий нижних конечностей. Могут обнаруживаться участки полного закрытия просвета (окклюзия) артерии, тромбозы.
Лечение атеросклероза сосудов нижних конечностей
Лечением атеросклероза аорты и артерий нижних конечностей занимается сосудистый хирург.
Лечение облитерирующего атеросклероза сосудов нижних конечностей зависит от стадии заболевания и его распространённости. При начальных стадиях может быть достаточным устранение факторов риска заболевания:
- Коррекция веса при полноте или ожирении;
- Контроль и коррекция уровня сахара крови у пациентов с сахарным диабетом;
- Контроль артериального давления с его поддержанием на рекомендуемом уровне (не более 140/90 мм.рт.ст.);
- Отказ от вредных привычек (в первую очередь, курения);
- Регулярная физическая активность (тренировочная ходьба, упражнения на велотренажёре, посещение бассейна и др.). Лечебная ходьба при атеросклерозе нижних конечностей имеет большое значение для развития коллатералей. Необходимо постепенное ежедневное увеличение физической нагрузки;
- Соблюдение диеты с пониженным содержанием холестерина и жиров животного происхождения;
- Снижение уровня холестерина в крови до рекомендуемых врачом значений.
Медикаментозное лечение облитерирующего атеросклероза артерий нижних конечностей
Чаще всего, для профилактики склеивания тромбоцитов (клеток крови участвующих в образовании тромба), врачом прописываются препараты содержащие аспирин или препараты содержащие клопидогрель.
Лекарственные средства улучшающие коллатеральное (окольное) кровообращение- пентоксифиллин содержащие препараты.
Также используются статины – это препараты направленные на снижение уровня холестерина крови, тем самым замедляется рост атеросклеротической бляшки.
Лекарственные средства улучшающие периферическое кровообращение посредством расширения сосудов – препараты на основе простаноидов.
Хирургическое лечение облитерирующего атеросклероза
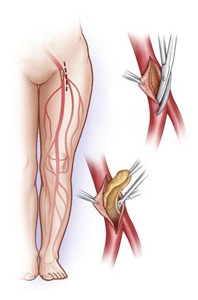 Хирургическое лечение при атеросклерозе артерий нижних конечностей применяется в тех случаях, когда проводимое консервативное лечение неэффективно, имеются признаки прогрессирования заболевания, а также при запущенных стадиях болезни:
Хирургическое лечение при атеросклерозе артерий нижних конечностей применяется в тех случаях, когда проводимое консервативное лечение неэффективно, имеются признаки прогрессирования заболевания, а также при запущенных стадиях болезни:
- Баллонная ангиопластика;
- Протезирование;
- Стентирование;
- Шунтирование;
- Эндартерэктомия.
- Поясничная симпатэктомия – операция разрушения симпатических нервных волокон и удаления поясничных симпатических ганглиев, способных сокращать мышечную стенку артерий. Операция выполняется с целью увеличения притока крови к тканям и уменьшения болевого синдрома. Это операция выполняется также с целью уменьшения избыточного потоотделения стоп.
Запишитесь на прием
Сосудистый центр им. Т.Топпера оказывает квалифицированную помощь по всем видам заболеваний сосудов.
Для того, чтобы попасть на прием к сосудистому хирургу или пройти обследование просто позвоните по телефону +7 (812) 962-92-91 и согласуйте удобное для вас время.
Как подготовиться к операции
Вам предстоит оперативное лечение в нашем Центре. Подготовка к хирургическому вмешательству заключается в выполнении комплекса предоперационного обследования. По указанным ниже ссылкам Вы можете ознакомиться с перечнем необходимых исследований.



