Симптомы и лечение инфекционного мононуклеоза у детей
Симптомы и лечение инфекционного мононуклеоза у детей
Инфекционный мононуклеоз у детей
Мононуклеоз — это инфекционное заболевание вирусной природы, которое поражает печень, селезенку и лимфоидную ткань. Наиболее подвержены этой инфекции дети от 3 до 10 лет, но взрослые также могут заболеть.
Инфекционный мононуклеоз в большинстве случаев протекает в легкой форме, а его симптомы напоминают ангину или простуду, поэтому не всегда удается своевременно поставить диагноз. Самый сложный в диагностике — атипичный мононуклеоз, его симптомы могут маскироваться под другие заболевания.
Для инфекционного мононуклеоза характерен воздушно-капельный путь распространения, то есть он передается при чихании, кашле, поцелуе. Инфекция проникает в организм человека через слизистую верхних дыхательных путей — рот, нос и горло. Это приводит к отеку миндалин и локальных лимфатических узлов, после чего возбудитель распространяется по всему организму.
У детей симптомы острого мононуклеоза появляются резко. Инкубационный период заболевания заканчивается повышением температуры тела до высоких показателей: 38–39°С.
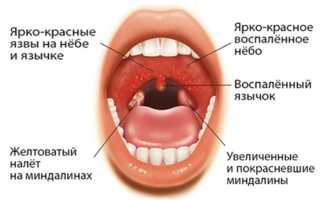
При мононуклеозе у детей бывают такие симптомы:
- увеличение лимфатических узлов, в первую очередь шейных заушных;
- боли в области увеличенных лимфоузлов;
- отек слизистой горла, затрудненное дыхание;
- гиперемия (переполнение кровью сосудов) горла;
- боли в горле;
- заложенность носа;
- общая слабость;
- озноб;
- нарушение аппетита;
- боли в мышцах и суставах;
- белый налет и на слизистых языка, нёба, миндалинах и задней стенке глотки;
- спленомегалия (увеличение селезенки);
- гепатомегалия (увеличение печени);
- мелкая красная и густая сыпь в области лица, шеи, груди или спины;
- отек век, языка;
- светобоязнь и другие.
Самое опасное осложнение инфекционного мононуклеоза — разрыв капсулы селезенки, для которого характерны внезапно возникающие симптомы:
- сильная боль в животе;
- потеря сознания;
- рвота;
- головокружение;
- выраженная общая слабость.
Эти симптомы требуют срочного обращения в хирургический стационар!
Инфекционный мононуклеоз вызывает вирус Эпштейна – Барра четвертого типа, который принадлежит к семейству герпесвирусов. Источник инфекции при мононуклеозе — больной или бессимптомный носитель вируса.
Инкубационный период мононуклеоза, то есть его начальный этап, занимает от одной до четырех недель при остром течении и от одного до двух месяцев при хроническом течении заболевания. Во время этой стадии в В-лимфоцитах происходит размножение вируса. Больной заразен в течение всего инкубационного периода, то есть до клинических проявлений и в течение пяти дней разгара заболевания.
Алгоритм диагностики инфекционного мононуклеоза у детей состоит из нескольких шагов:
- опрос больного и сбор анамнеза заболевания;
- осмотр пациента;
- оценка лимфатических узлов, размеров печени и селезенки;
- лабораторная диагностика — общий анализ крови, биохимический анализ крови, исследование крови для определения антител к вирусу Эпштейна – Барра;
- инструментальная диагностика — ультразвуковое обследование органов брюшной полости, в том числе печени и селезенки.
Вести ребенка с инфекционным мононуклеозом можно в домашних условиях симптоматическими средствами под руководством врача-педиатра и при необходимости врача-инфекциониста.
Специфического лечения мононуклеоза нет. Организм в силах самостоятельно справиться с инфекцией. Антибактериальное лечение назначается только при присоединении бактериальной флоры. При выраженной интоксикации, значительном увеличении селезенки, ростом в динамике уровня мононуклеаров крови возможен короткий курс гормональных препаратов в стационарных условиях.
Состояние больного улучшается через неделю после нормализации температуры тела, хотя увеличение лимфоузлов может сохраняться до шести месяцев.
Период восстановления после инфекционного мононуклеоза занимает от двух недель до нескольких месяцев, его длительность зависит от тяжести заболевания и от того, были ли последствия. После выздоровления вирус остается в организме ребенка и может при неблагоприятных условиях снова начать размножаться, что чревато рецидивом болезни примерно в течение двух лет.
Атипичный мононуклеоз может протекать с нечеткой симптоматикой, бессимптомно или только с признаками поражения внутренних органов.
После перенесенного инфекционного мононуклеоза в тяжелой форме, с большим увеличением селезенки, ребенка освобождают от больших физических нагрузок на 4–6 недель — эта мера нужна как профилактика риска разрыва селезенки.
Инфекционный мононуклеоз
1. Этиологический фактор : в 90 % случаев типичного мононуклеоза вирус Эпштейна-Барр (ВЭБ [EBV] [семейство Herpesviridae ]).
2. Патогенез : вирус проникает в эпителиальные клетки слизистых оболочек полости рта → инфицирует B лимфоциты, благодаря которым распространяется по всему организму (трансформация B лимфоцитов в иммортальные плазматические клетки, стимуляция поликлонального синтеза гамма-глобулинов, определяемых как неспецифические гетерофильные антитела) → активированные В лимфоциты, стимулируют пролиферацию Т лимфоцитов (что, в свою очередь, отвечает за увеличение лимфатических узлов, миндалин, селезенки и печени). После первичного инфицирования ВЭБ остается в организме в латентной форме в В-лимфоцитах и эпителиальных клетках ротовой полости; реактивация может приводить к моноклональной неконтролируемой лимфопролиферации.
3. Резервуар и путь передачи : люди — единственный резервуар; источник инфекции — больной или инфицированный человек (вирус присутствует в слюне, после первичного инфицирования периодически выделяется на протяжении всей жизни). Заражение через контакт со слюной (необходим тесный контакт, напр., поцелуй), и загрязненные ею объекты (чаще всего, путем обмена едой, питьём из одного стакана или бутылки); возможно также при переливании крови, трансплантации кроветворных клеток или целостных органов.
4. Инкубационный период и контагиозность : инкубационный период 30–50 дней; низкая контагиозность (необходим прямой контакт со слюной больного) сохраняется 6 мес., в некоторых случаях до 1,5 лет.
Часто инфекция протекает бессимптомно или с неспецифическими симптомами (особенно у младенцев и детей младшего возраста, а также людей пожилого возраста). наверх
1. Продромальные симптомы : гриппоподобные симптомы (1–2 нед.), развиваются постепенно.
2. Фарингит и тонзиллит : сильная боль в горле, затруднение глотания, температура тела до 40 °С (обычно проходит через 1–2 нед., в исключительных случаях может сохраняться 4–5 нед.); миндалины увеличены, покрыты характерным экссудатом (картина напоминает стрептококковую ангину →рис. 3.3-1), покраснение горла, часто петехии на нёбе, неприятный запах изо рта. Дополнительно отек век, основания носа и бровей (чаще у детей).
3. Увеличение селезенки и лимфатических узлов : узлы достигают больших размеров, даже >3 см, эластичные, подвижные, болезненные, не спаяны между собой, часто с отёком перинодулярной ткани; лимфаденопатия — это самый долго сохраняющийся симптом (даже до 6 мес. после острого периода болезни). У детей, как правило, генерализированная; у подростков и взрослых — чаще всего заднешейные, переднешейные и поднижнечелюстные, реже генерализованная лимфаденопатия с привлечением подмышечных и паховых узлов. Увеличение селезёнки на 2–3 нед. у 50 % больных; проходит через 7–10 дней.
4. Гепатит: (20–90 % больных), обычно без желтухи, может протекать с увеличением печени (10–15 %), длится до 4 недель.
5. Кожная сыпь: макулярная и/или папулёзная (5 % пациентов); может появиться полиморфная, узелковая эритема или синдром Gianotti-Crosti (мономорфные, не сливающиеся, не зудящие фолликулярные изменения, которые меняют цвет от розового до темно-красного, распологающиеся симметрично на лице, ягодицах и разгибательных частях конечностей, которые сохраняются на протяжении нескольких недель; возникает у детей в возрасте до 15 лет, редко после 20 лет). После введения ампициллина (80–90 % случаев), амоксициллина или других антибиотиков (макролиды, цефалоспорины) возникает макулопапулёзная, кореподобная, зудящая сыпь — появляется через 7–10 дней после первой дозы антибиотика, вероятно, вызвана иммунными комплексами, охватывает кожу и слизистые оболочки (спорадически синдром Стивенса-Джонсона, язвы половых органов).
6. Другие неспецифические симптомы : головная боль (типично ретроорбитальная), боль в животе, тошнота и рвота; в период выздоровления слабость, недомогание, усталость, чувство истощения, проблемы с концентрацией внимания, иногда так называемый синдром хронической усталости (в течение даже >6 мес.).
7. Лимфопролиферативный синдром : встречается у людей с иммунодефицитом (особенно у больных СПИДом и реципиентов трансплантатов); спектр симптомов: от увеличения лимфатических узлов и других лимфоидных органов, включая лимфоцитарную интерстициальную пневмонию, до лимфом.
8. Хроническая активная инфекция ВЭБ (CAEBV): редкая форма инфекции с пролиферацией Т лимфоцитов или НК (NK); широкий спектр симптомов, сохраняющихся >6 месяцев (среди прочих, лихорадка, увеличение лимфатических узлов и селезенки, гепатит, панцитопения, интерстициальная пневмония, увеит, опоясывающий герпес, чрезмерная реакция на укусы комаров).
Дополнительные методы исследования
1. Идентификация этиологического фактора:
1) серологические исследования →табл. 18.1-1;
2) обнаружение ДНК EBV (ПЦР; материал: сыворотка, кровь [лимфоциты], клетки тканей): рекомендуется у пациентов с иммунодефицитом (отсутствие специфических антител) или с целью выявления EBV в новообразованиях, в том числе лимфопролиферативных, а также подтверждение диагноза CAEBV.
2. Другие: общий анализ крови — воспалительные изменения, в 98 % случаев умеренный лейкоцитоз (до 20000/µл) с высоким процентом лимфоцитов (>50 %); ≥10% (или ≥1000/µл), атипичных мононуклеаров в мазке (свободный хроматин, эксцентрично расположенное ядро).
Клиническая картина классического мононуклеоза (чаще у детей) является характерной; у взрослых инфицирование ВЭБ чаще протекает нетипично. Требует подтверждения в случае длительного фарингита с экссудатом на миндалинах, неподдающегося стандартному лечению и сопровождающегося спленомегалией и высокой реактивностью лимфоузлов.
Цитомегаловирус (ЦМВ [CMV]) — очень похожая клиническая картина; стрептококковый фарингит (β-гемолитические стрептококки группы А), дифтерия, инфицирование HSV, острый ретровирусный синдром (ВИЧ), краснуха, вирусный гепатит, острый лейкоз, медикаментозные реакции (особенно после фенитоина и сульфаниламидов), токсоплазмоз.
Противовирусные препараты не рекомендуются. Только при лимфопролиферативном синдроме можно рассмотреть ганцикловир или ацикловир (их эффективность не подтверждена надёжными исследованиями).
1. Общие рекомендации: отдых, избегание травм и чрезмерной физической нагрузки при увеличенной селезенке (возможен разрыв!); сильное увеличение селезёнки может требовать больничного наблюдения.
2. Фармакологическое лечение: при отсутствии осложнений обычно не требуется:
1) жаропонижающие и болеутоляющие препараты в случае необходимости (парацетамол, НПВП);
2) ГКС (преднизон 1 мг/кг массы тела, макс. 60 мг/сут. в течение 4–7 дней, с последующим постепенным снижением дозы) — в случае прогрессирующей обструкции верхних дыхательных путей вследствие опухоли лимфоидной ткани горла (миндалин) или у больных с анемией или аутоиммунной тромбоцитопенией; или в ходе аллергической реакции (прогрессирующая сыпь с поражением слизистой оболочки) после применения полусинтетических пенициллинов;
3) иммунная терапия (в случае вторичных иммунодефицитов) — уменьшение дозы иммуносупрессивных препаратов.
Случаются редко, могут иметь тяжелое течение:
1) вторичные бактериальные инфекции (горла, лёгких) — в лечении не показаны полусинтетические пенициллины;
2) дыхательная система — обтурация дыхательных путей (вследствие увеличенных лимфатических узлов), инфильтрат легочной ткани, эпиглоттит;
3) гематологические — анемия, тромбоцитопения, редко гранулоцитопения, гемофагоцитарный синдром; ЦНС — повреждение черепно-мозговых нервов (чаще всего VII), лимфоцитарный менингит и энцефалит, поперечный миелит, эпилептические припадки, синдром Гийена-Барре, психоз; сердце — миокардит, перикардит, атриовентрикулярная блокада I степени, коронароспазм; разрыв селезенки, в основном субкапсулярный (0,5 % случаев) — на 2 и 3 нед. болезни, ему предшествует сильная боль в животе; может требовать хирургического лечения; злокачественные новообразования — позднее осложнение; связь инфицирования ВЭБ с лимфомой Ходжкина, лимфомой Беркитта, NK-клеточным лейкозом, экстранодальной NK/T-клеточной лимфомой назального типа, лимфопролиферативными синдромами, связанными с иммунодефицитом, раком носоглотки.
В значительном большинстве случаев положительный — болезнь проходит самостоятельно, но некоторые симптомы только после нескольких месяцев. Очень редкие гематологические и неврологические осложнения имеют тяжелый прогноз. Летальный исход случается редко, чаще всего вследствие разрыва селезёнки, вторичных бактериальных инфекций или миокардита.
Вакцинация: не существует.
1. Люди, которые недавно перенесли подтвержденное инфицирование ВЭБ, либо перенесли болезнь, напоминающую инфекционный мононуклеоз, не должны сдавать кровь и органы для трансплантации.
2. Обязанность сообщения в органы исполнительной власти региона в сфере здравоохранения и управления Роспотребнадзора по субъекту Федерации : нет.
Мононуклеоз у ребенка – симптомы, последствия, лечение
Как лечить инфекционный мононуклеоз у детей: симптомы и лечение
У детей в возрасте старше 2-3 лет и взрослых до 40 лет к распространенным болезням принадлежит инфекционный мононуклеоз. В народе его часто называют болезнью заласканных детей или “поцелуйной”. Это объясняется тем, что вирус Эпштейна-Барра, который провоцирует заболевание, распространяется в основном через тесный телесный контакт. Чаще всего главные пути передачи – поцелуи, грязные игрушки, посуда. Здоровый человек может заразиться в связи с переливании крови, если донор является носителем вируса, младенец – воздушно-капельным путем, интранатально – от матери.
Это острое инфекционное заболевание, характеризующееся поражением лимфоидной ткани, что провоцирует воспаление миндалин, лимфоузлов, увеличение печени, селезенки. Кроме того, в периферической крови больного увеличивается количество вироцитов (атипичных мононуклеаров).
Многие родители могут даже не знать, что их малыш переболел, так как зачастую заболевание проходит в легкой форме. Но необходимо знать, как лечить инфекционный мононуклеоз у детей, симптомы и лечение в различных ситуациях.
Симптомы могут быть следующими:
- повышение температуры от 37 до 39° C и выше, основном держится от 5 до 10 дней;
- увеличение лимфоузлов, чаще всего шейных;
- воспаление аденоидов;
- отечность век, заложенность носа, храп во сне;
- увеличение печени, селезенки;
- появление сыпи без четкой локализации – в основном на лице и груди;
- общая слабость, вялость.
Инфекционный мононуклеоз у детей: фото симптомов

Инфекционный мононуклеоз у детей: последствия и особенности
Мононуклеоз у ребенка длится 2-3 недели, почти незаметно и не имеет серьезных последствий. После выздоровления может наблюдаться иммунодефицит. Вирус поражает лимфоидную систему, которая непосредственно связана с иммунитетом. Поэтому иммунологическая реактивность в результате нарушается.
При развитии заболевания могут подключаться стрептококковая или стафилококковая инфекции. Тогда с осложнениями протекает инфекционный мононуклеоз у детей. Последствия данного инфекционного заболевания могут быть такие:
- гнойная, фолликулярная ангина;
- бронхит, отит;
- пневмония;
- затруднение дыхания вследствии обструкции верхних дыхательных путей;
- тромбоцитопения.

Лечение инфекционного мононуклеоза у детей – обращайтесь в МОЦ Фортис
Лечение мононуклеоза у детей не имеет особой специфики. Заключается в проведении общеукрепляющей терапии и очищении организма от влияния токсических веществ. Больному рекомендован постельный режим. Если несколько инфекций возникают одновременно, назначается также антибактериальная терапия для профилактики гнойно-воспалительных осложнений. Стоит помнить, что независимо от возраста, особенностей течения заболевания, только доктор может назначить правильное лечение инфекционного мононуклеоза. У детей протокол будет в основном симптоматическим, так как специального препарата для борьбы с вирусом нет.
Для того, чтобы точно знать об особенностях лечения, при первых симптомах следует записаться на консультацию к специалисту. Это позволит избежать тяжелых последствий болезни. Доктор назначит проведение клинического анализа крови, чтоб выявить наличие или отсутствие специфических клеток – атипичных мононуклеаров. Дополнительно используется вирусологическая диагностика при помощи метода ПЦР-анализа.
При появлении первых симптомов болезни запишитесь на консультацию к врачу-педиатру медицинского оздоровительного центра Фортис. Рекомендуем перед записью ознакомиться с прайс-листом и графиком работы медцентра. Если остались вопросы – воспользуйтесь формой обратной связи.
Приходите по адресу – Харьков, проспект Независимости, д. 10 (второй этаж), стеклянный выход станции метро ”Университет”. Мы работаем с понедельника по пятницу – 8.00-21.00, субботу – 8.00-18.00. Обращайтесь – будем рады вам помочь!
Особенности мононуклеоза у детей
У взрослых эту болезнь называют «поцелуйной» болезнью, а у детей – болезнью заласканных детей. Об особенностях протекания и лечения мононуклеоза у ребенка мы поговорили с врачом-инфекционистом клиники «Борис» Викторией Бычок.
Мононуклеоз – острое инфекционное заболевание, которое вызывается вирусом Эпштейн-Барр, но может вызываться и цитомегаловирусом.
Распространенные симптомы заболевания:
повышение температуры, при этом температура может быть разной: от субфебрильной до фебрильной, держится от 5 до 10 дней;
увеличение периферических лимфоузлов, чаще всего шейных лимфоузлов (размером с горошину или даже с грецкий орех);
увеличение печени и селезенки;
характерное изменение в общем клиническом анализе крови: появление в крови атипичных мононуклеаров;
сухой ринит. Этот симптом более характерен для детского мононуклеоза. При этом наблюдается заложенность носа, ночной храп, отек век и подкожной клетчатки лица. Кроме того, к детскому симптому относят воспаление лимфоидной ткани аденоидов и небных миндалин (тонзиллит).
В раннем возрасте (до 3 лет) чаще всего наблюдается атипичное течение мононуклеоза. Заболевание происходит малосимптомно, при этом наблюдаются:
катаральные явления (наблюдаемые при обычном ОРВИ);
умеренное увеличение печени и селезенки;
умеренное воспаление задних шейных лимфоузлов:
при это более выраженное воспаление аденоидов;
могут возникать различные высыпания на коже. При этом сыпь не имеет четкого характера, она появляется на разных участках тела, чаще всего на лице и груди.
Читайте также:
Как возникает заболевание
Это заболевание мало контагиозно. Следовательно, эпидемий мононуклеоза не бывает в связи с тем, что это заболевание относится к группе герпетических инфекций. Вирус не стойкий во внешней среде, поэтому заражение происходит при близком контакте. Инфицирование вирусом происходит воздушно-капельным путем. Заразить мононуклеозом может как больной, так и вирусоноситель. В детсаду малыши могут заражаться, попробовав на зуб игрушку, обслюнявленную ребенком-вирусоносителем. Либо заразить ребенка может взрослый при поцелуях. Период между проникновением вируса и первыми симптомами заболевания может быть от нескольких дней до двух недель.
Заражение мононуклеозом влечет за собой такие осложнения:
Иммунодефицит. Вирусы мононуклеоза лимфотропные, то есть поражают клетки лимфоидной ткани – лимфоциты, отвечающие за лимфоидную систему. А поскольку лимфоидная система непосредственно связана с иммунитетом, то в связи с поражением лимфоидной системы наблюдаются явления иммунодефицита.
Присоединение бактериальной флоры. При заражении вирусом может присоединяться вторичная бактериальная флора (стрептококковая или стафилококковая инфекции). В этом случае возможны гнойные или фолликулярные ангины, которые в следствие иммунодефицита имеют затяжное течение (7-10 дней). Кроме этого, могут изредка возникать отит, бронхит или пневмония.
Поражаются клеток печени. Это приводит к гепатиту, вызванным Эпштейн-Барр вирусом. При этом встречаются как желтушные, так и безжелтушные формы гепатита.
Читайте также:
Очень редко:
Если мононуклеоз возникает на фоне более серьезного заболевания, связанного с иммунодефицитом (ВИЧ, онкологические заболевания), возникают заболевания крови: малокровие, уменьшение количества тромбоцитов, выраженные изменения в формуле крови и т.д.;
крайне редко у детей со слабой иммунной системой могут быть заболевания центральной нервной системы;
увеит – заболевание глаз;
Диагностика мононуклеоза
Чаще всего симптомы заболевания ярко выражены, что позволяет выявить его при обычном осмотре. Более наглядно подтвердить предварительный диагноз помогут анализы:
выявление в формуле крови атипичных мононуклеаров. Они могут в зависимости от тяжести заболевания присутствовать в количестве от 5 до 50% и более;
выявление в формуле крови увеличения количества лимфоцитов и моноцитов;
определение ИФА антител иммуноглобулин M и G, которые появляются к вирусу Эпштейн-Барр и к цитомегаловирусу в период обострения или при остром процессе;
определение методом ПЦР циркуляции в крови фрагментов вирусов Эпштейн-Барр и цитомегаловируса.
Если мать ВИЧ-инфицирована и у ребенка появляется острая форма инфекционного мононуклеоза, через 3-6 месяцев после заболевания требуется сдать кровь на ВИЧ, потому что первая стадия ВИЧ-инфицирования – это мононуклеозоподобный синдром.
Лечение мононуклеоза
Лечение должен назначить врач в зависимости от возраста, тяжести заболевания и в соответствии с тем, какие органы поражаются. Специального препарата, побеждающего вирус мононуклеоза, нет, поэтому лечение назначают симптоматическое. Врач может назначить сосудосуживающие капли в нос, лейкоцитарный интерферон в нос, виферон в свечах, иммуномодуляторы (подбираются индивидуально). Противовирусные препараты назначаются только при очень тяжелом течении заболевания. Есть еще группа препаратов – кортикостероиды, которые могут назначаться коротким курсом только при тяжелом ходе заболевания. При увеличении печени и селезенки назначается диета, в зависимости от тяжести поражения печени назначаются растительные препараты-гепатопротекторы.
На фоне проводимой терапии заболевание может протекать 10 дней, может и удлиняться лечение болезни. После лечения мононуклеоза, как правило, наступает астенизация, присутствует вторичный иммунодефицит. Это значит, что дети после инфекционного мононуклеоза с более слабым иммунитетом, более подвержены простудными заболеваниям. При этом восстановление печени и селезенки идет очень медленно. Остаточные явления после мононуклеоза могут сохраняться до полугода, пока не завершится процесс полного восстановления.
Внимание! Дети, у которых длительное время сохраняются изменения в общем анализе крови, должны наблюдаться у гематолога.
Если лечение не проводится или проводится неверно, дети могут оставаться вирусоносителями. При этом вирус может выделяться до 18 месяцев. Если же вирус циркулирует в крови дольше 6 месяцев, иногда может возникать хроническое течение инфекции. В этом случае вирус Эпштейн-Барр может оседать в других органах и вызывать их воспаление. Поэтому после прохождения лечения желательно путем анализа ПЦР убедиться, что вирус в крови отсутствует. Зато после перенесенного заболевания сохраняется постинфекционный иммунитет.
Инфекционный мононуклеоз

Инфекционный мононуклеоз – острое проявление вирусного заболевания, клинически затрагивающее ротовую область, глотку, селезенку, печень и лимфоузлы. Провокатор его возникновения – герпесвирус Эпштейна-Барра, встречающийся как у взрослых, так и среди детей.
Распространенность недуга не зависит от времени года или пола человека. Впрочем, исследователи выявили некоторую закономерность: у подростков, проходящих пубертатный период, болезнь определяется чаще.
Основные причины
Причина инфекционного мононуклеоза одна – вирус Эпштейна-Барра. Им можно заразиться после контакта с заболевшим человеком. Так как частицы вируса сохраняются в слюне носителя, то основной способ передачи его – воздушно-капельный.
Поймать вирус можно, воспользовавшись одними предметами обихода с зараженным носителем. Часто передача происходит половым путем, а также через поцелуи, невымытые руки, посуду и т.д.
В некоторых случаях вирус передается в момент переливания крови, а также от матери к малышу в период вынашивания.
Наиболее подвержены болезни люди с ослабленным иммунитетом, острой нехваткой полноценного сна и рационального питания.
Симптоматика недуга
Симптомы инфекционного мононуклеоза проявляются не сразу: инкубационный период может колебаться в промежутке от 5 до 45 дней. В некоторых случаях заболевший может отмечать у себя следующие первичные признаки:
- общее физическое недомогание;
- слабость в теле, упадок сил;
- легкую заложенность носа.
Постепенно проявления увеличивают свою интенсивность, к ним добавляются такие симптомы:
- рост температуры тела до отметки на термометре 37,6 градусов;
- боль в горле;
- увеличение миндалин, лимфоузлов.
Спустя время заболевший замечает:
- сильную лихорадку;
- головную боль;
- ломоту в теле;
- острую боль в горле в момент глотания.
Если обратиться к врачу, то тот может обратить внимание на увеличение размеров селезенки и печени и симптомы фолликулярной, катаральной или язвенно-некротической ангины. К ним относятся увеличение миндалин, желтоватый налет на стенках глотки, возможна легкая кровоточивость.
Инфекционный мононуклеоз у детей по своим проявлениям схож с данным недугом у взрослых, отличаясь лишь повышенной скоростью развития.
После того, как печень и селезенка увеличиваются, они сразу дают сигнал об этом пожелтением глазных склер и кожи, а также более темным цветом мочи заболевшего. Могут наблюдаться кожные высыпания, сопровождающиеся легким зудом.
Возможные осложнения
Инфекционный мононуклеоз у взрослых и тем более детей игнорировать нельзя, так как он чреват осложнениями:
- сохраняясь в организме пациента, вирус периодически дает рецидив болезни;
- велика вероятность развития инфекции – стрептококковой или стафилококковой. Попадая в ослабленный организм, бактерии обеспечивают особенно агрессивное проявление;
- менингоэнцефалит – серьезное неврологическое заболевание, затрагивающее церебральное вещество головного мозга;
- увеличившиеся миндалины способны спровоцировать затруднение дыхания и обструкцию верхних дыхательных путей;
- в качестве осложнения инфекционного мононуклеоза у детей возможен гепатит, инфильтрация легких;
- тромбоцитопения – в крайне редких случаях.
Диагностика недуга
Диагностика инфекционного мононуклеоза весьма обширная. После осмотра пациента терапевт, инфекционист или педиатр (у детей) назначает сдачу общего анализа крови. В нем о наличии недуга говорит слабый лейкоцитоз и смещение формулы лейкоцитов в левую сторону.
В крови обнаруживаются атипичные мононуклеары. К слову, именно из-за них пациенту рекомендуется три раза с определенными промежутками времени проходить серологическое обследование, так как эти вещества характерны и для ВИЧ-инфекции.
Дополнительно сдается ПЦР для определения вируса Эпштейна-Барра и его активности в организме пациента. Могут быть дополнительно найдены М-иммуноглобулины.
При инфекционном мононуклеозе с характерными признаками ангины рекомендуется дополнительно осмотр отоларинголога.
Лечение заболевания
В зависимости от особенности протекания лечение инфекционного мононуклеоза может проходить в условиях стационара или дома. Больному полагается соблюдение постельного режима, а в некоторых случаях – еще и специальной диеты.
Комплекс лечения направлен на снятие интоксикации организма, симптомов, приведение его в стабильное состояние. Наряду с этим назначается витаминная терапия (качественное питание, витаминные комплексы по возрасту).
Тяжелые случаи инфекционного мононуклеоза с явно выраженными некротизирующими процессами требуют участия антибиотиков. В случае если имеет место разрыв селезенки, то в экстренном порядке осуществляется ее полное удаление.
Профилактические меры
Если заболевание проходит без серьезных осложнений и под наблюдением врача, прогноз благоприятный. После выздоровления в течение года рекомендуется несколько раз сдавать общий анализ крови и анализ на определение активности вируса Эпштейна-Барра.
К другим мерам профилактики инфекционного мононуклеоза относятся:
- рациональное закаливание;
- прием витаминных комплексов в осенне-зимний период;
- длительные прогулки на свежем воздухе;
- умеренная физическая активность;
- тщательная дезинфекция всех личных вещей и помещений, в которых находился заболевший.
Ответы на распространенные вопросы
Как не заболеть инфекционным мононуклеозом?
К сожалению, полностью оградить себя от этого заболевания невозможно. Однако можно предпринять профилактические меры, чтобы снизить риск осложнений. В период простудных заболеваний желательно избегать мест большого скопления людей.
Какие могут быть последствия этой болезни?
Последствия инфекционного мононуклеоза – это осложнения, с которыми сталкивается ослабленный организм или тот, который не получил должного лечения. К ним относятся дополнительная бактериальная инфекция, менингоэнцефалит, гепатит. В большинстве основное последствие заболевания – падением иммунитета.
Инфекционный мононуклеоз: чем лечить?
Лечение подбирается врачом в индивидуальном порядке. Важно снять симптомы и токсическую нагрузку на организм. При наличии бактериальной инфекции – использовать антибиотики.
Мононуклеоз
Такое заболевание, как инфекционный мононуклеоз – у детей оно встречается особенно часто – бывает спровоцировано проникновением в организм человека вируса Эпштейн-Барра. Он относится к разряду вирусов герпеса. Для этого вируса характерно скрытое пребывание в организме человека на протяжении длительного времени.
Чаще всего встречается именно мононуклеоз у детей. Впрочем, пациенты взрослого возраста – от 20 до 40 лет — также порой вынуждены страдать от проявлений этого заболевания. Особенно высок риск проявления этой болезни осенью. Инфекционный мононуклеоз относится к разряду таких заболеваний, которыми болеют один раз в жизни – стойкий иммунитет у того, кто уже переболел, защищает его от повторного заражения.
Как происходит заражение?
Источником заражения может являться как пациент в острой фазе заболевания, так и вирусоноситель, присутствие возбудителя болезни в организме которого никак не проявляется. Для того, чтобы вирус был передан от больного человека здоровому, необходим их достаточно тесный контакт. Это может быть не только объятие, поцелуй или сон в одной кровати, но и поездка в общественном транспорте в час пик, и использование чужого платка. Зарегистрированы случаи заражения мононуклеозом вследствие переливания крови.
Чаще всего жертвами становятся дети и подростки, иммунитет которых по каким-либо причинам снижен. Это может быть следствием перенесенного стресса, а также чрезмерной нагрузки на организм – как физической, так и умственной.
Мононуклеоз: симптомы болезни
Вот наиболее характерные признаки этого заболевания:
- повышение температуры;
- покраснение и отечность слизистой зева;
- увеличение размеров челюстных и шейных лимфоузлов;
- увеличение миндалин;
- боли в горле – как при глотании, так и неприменительно к нему;
- с распространением инфекции по организму могут увеличиться в объемах селезенка и печень пациента;
- человек может страдать от болей – головных, мышечных и суставных;
- на второй-четвертый день болезни на коже пациента может появиться характерная сыпь, которая через несколько дней исчезает сама собой;
- к вышеперечисленным симптомам мононуклеоза могут присоединиться также и нарушения работы органов ЖКТ – тошнота, рвота, боль в животе, жидкий стул и т.д.
Выявление и лечение мононуклеоза в «ОН КЛИНИК в Рязани»
Несмотря на то, что это заболевание является широко распространенным, постановка диагноза может повлечь за собой определенные трудности. Заподозрив у пациента инфекционный мононуклеоз по результатам общего осмотра и сбора анамнеза, доктор может назначить лабораторное исследование крови и слюны пациента для выявления в них вируса.
Что касается лечения мононуклеоза, то оно предусматривает прежде всего направленную на устранение симптоматики этой болезни терапию. Это могут быть жаропонижающие и сосудосуживающие препараты, предписанные лечащим врачом. Кроме того, он может назначить больному прием по схеме какого-либо иммуномодулятора, а также противовирусных средств.
Покой и постельный режим, а также обильное питье помогут максимально облегчить течение болезни. В некоторых случаях – при вовлечении в патологический процесс печени – может понадобиться консультация с врачом-гепатологом.
Вас интересует цена лечения мононуклеоза в Рязани в нашей семейной клинике? Позвоните нам! Наши администраторы с радостью ответят на вопросы, связанные с оказанием нашими специалистами услуг.