Хронический аппендицит проявления и способы лечения
Симптомы и признаки аппендицита, лечение
Аппендицит — это неспецифическая патология червеобразного отростка воспалительного характера, вызываемая рядом неблагоприятных внутренних факторов. В наши дни среди заболеваний желудочно-кишечного тракта, требующих оперативного вмешательства, наибольшее число случаев приходится на аппендицит.
Какие виды заболевания можно встретить?
Классифицируют острое и хроническое воспаление аппендикса. Острый аппендицит — это острый воспалительно-некротический процесс придатка слепой кишки, который создает угрозу здоровью и жизни пациента. Может быть простым (поверхностным, катаральным) и деструктивным (с острогнойным процессом, с некротическим процессом, с прободением стенки отростка, с абсцессом или с инфильтратом).
В хроническую стадию патология переходит после перенесенного острого аппендицита. Для него характерны атрофия в результате замены нормальной ткани соединительной. Это приводит к развитию разного рода воспалительных и деструктивных патологий. Хронический аппендицит может быть простым, рецидивирующим или резидуальным.
Причины возникновения и механизм развития
Основная причина развития аппендицита — воздействие инфекционного агента. Активизация его патогенной составляющей происходит под воздействием некоторых внутренних факторов.
Причины аппендицита:
- обструкция просвета аппендикса, которая вызывает застой содержимого червеобразного отростка, формирование замкнутой полости;
- сосудистые патологии, которые ведут к развитию сосудистого застоя, тромбозу сосудов, некротизированию отдельных участков;
- нейрогенные патологии с усилением перистальтики, перерастяжением отростка, повышенным слизеобразованием и нарушениями микроциркуляции.
Обструкцию аппендикса могут вызвать: лимфоидная гипертрофия, копролиты, гельминты, слизистые пробки, каловые камни, инородные тела, деформация и перегиб отростка.
Что способствует развитию аппендицита?
- нарушение питания, патологии всасывания питательных веществ и т.д.;
- наличие в организме инфекционного очага;
- состояния иммунодефицита;
- повышенная аллергизация организма.
В основе механизма возникновения заболевания лежат закупорка и воспаление придатка слепой кишки. В развитии процесса принимают участие условно патогенные микроорганизмы, в норме присутствующие у каждого человека. На развитие воспаления влияют кишечная палочка, стрептококки, стафилококки, энтерококки, анаэробные микроорганизмы. Патогены проникают в стенку червеобразного отростка из его просвета.
Застойные явления и вторичное инфицирование развиваются вследствие узости просвета отростка, а копролит его сужает еще больше. Давление внутри просвета повышается, в результате чего в сосудах стенки отростка возникает стаз. Это ведет к усиленному росту и размножению микроорганизмов и снижению иммунного ответа организма к действию инфекционных агентов.
Клинические проявления
Симптомы и признаки аппендицита имеют самые разнообразные проявления, поэтому аппендицит часто сравнивают с хамелеоном.
Все симптомы аппендицита сводятся к ряду характерных состояний:
- воспалительного;
- болевого;
- диспептического;
- перитонеального.
Если вышеперечисленные состояния сопровождают типичные для аппендицита симптомы, это является признаком характерной картины патологии.
Боль является обязательным и важнейшим проявлением острого аппендицита. Болезненные ощущения появляются на фоне абсолютно нормального состояния и постепенно нарастают. Боли характеризуются как умеренно интенсивные, ноющие, постоянные, усиливающиеся при кашле, любом изменении положения тела, ходьбе.
Чаще всего боль локализуется в правой подвздошной области, однако может быть выражена в эпигастральной или околопупочной области с перемещением (через несколько часов) в правую подвздошную область. Очень часто боль сопровождается сильным мышечным напряжением и повышенной кожной чувствительностью.
Признаки аппендицита:
- в первые часы воспаления аппендикса бывает рвота (1-2 раза);
- во время дыхания наблюдается отставание правой части живота от левой;
- при дальнейшем развитии воспалительного процесса рвота учащается, наблюдается расстройство стула;
- синдром Щеткина-Блюмберга (если нажать на живот и отпустить, в ответ возникает более интенсивная боль, нежели при нажатии);
- потеря аппетита;
- слабость, озноб;
- выраженная тахикардия;
- сухость во рту;
- повышение температуры тела до 37,5-38 градусов (происходит не всегда);
- вздутие живота в правой подвздошной области;
- напряжение мышц живота.
Последствия аппендицита
Острый аппендицит является наиболее частой причиной развития острого живота. Неблагоприятные последствия аппендицита связаны с разрушением тканей отростка и последующим распространением гноя на близлежащие органы. Переход гнойного процесса на окружающие ткани вызывает периаппендицит, а на брыжейку — мезентериолит. Перфорация стенки отростка ведет к развитию разлитого или ограниченного перитонита.
Осложнения острого аппендицита
В первые двое суток осложнения, как правило, не развиваются. На 3-5 день появляются:
- Прободения отростка
- Местное воспаление брюшины
- Воспаление стенок вен брыжейки аппендикса с образованием тромбов
- Скопление инфильтрата в аппендиксе
В позднем периоде (на 6-е сутки с момента появления признаков заболевания) наблюдаются:
- тотальное воспаление брюшины и забрюшинного пространства;
- абсцессы в стенках аппендикса;
- пилефлебит (воспаление и образование тромбов в воротной вене);
- абсцессы печени;
- попадание в кровь гноеродных бактерий и токсинов с последующим сепсисом.
Иногда после воспалительно-деструктивного аппендицита на месте червеобразного отростка образуется киста.
Диагностика
При подозрении на острый аппендицит необходима срочная госпитализация в хирургический стационар. До установления точного диагноза нельзя назначать обезболивающие, седативные или антибактериальные препараты.
Для диагностики аппендицита хирург опирается на присутствующие симптомы, данные лабораторной диагностики (общий анализ крови и мочи, биохимический анализ крови и др.), инструментальные исследования.
Инструментальная диагностика включает:
- ультразвуковую диагностику органов брюшной полости;
- видеолапароскопию;
- компьютерную томографию (КТ).
Диагностика аппендицита предполагает обследование для исключения целого ряда состояний, требующих хирургического вмешательства, которые могут проявляться аналогично: перфоративная язва желудка и 12-перстной кишки, холецистит и панкреатит в острой форме, острый аднексит, мочекаменная болезнь, мезаденит. При диагностике аппендицита необходимо также исключить подозрение на дивертикул Меккеля, инфаркт миокарда, правостороннюю пневмонию, дизентерию, гастроэнтериты.
Лечение
В наши дни единственным способом лечения аппендицита остается оперативное вмешательство. Подготовка к операции, выбор хирургического метода лечения и анестезии, особенности реабилитационного периода зависят от локализации, распространенности и стадии аппендикулярного перитонита.
Подготовка к оперативному вмешательству включает: снижение гиперемии, зондирование желудка, обеззараживание зоны предстоящего вмешательства, опорожнение кишечника и другие мероприятия.
Экстренная аппендэктомия (удаление аппендицита) запрещена при скоплении жидкости в аппендиксе без признаков гнойного воспаления и прободения. В таком случае сначала проводится медикаментозная терапия. Оперативное вмешательство откладывается на 2-3 месяца и проводится в плановом порядке. При нагноении жидкостного содержимого хирург проводит его вскрытие и дренирование.
Хирургическое лечение аппендицита проводится лапароскопическим методом или посредством прямой операции.
Профилактика
Развитие острого аппендицита можно предотвратить, соблюдая простые и доступные рекомендации.
Профилактика аппендицита включает:
- регулярные профилактические осмотры;
- своевременное лечение инфекционных процессов в организме;
- прием антибактериальных средств только под врачебным контролем;
- правильное питание (достаточное количество продуктов с достаточным количеством клетчатки);
- предотвращение запоров.
Врачи
Пройти качественное и быстрое лечение аппендицита в Киеве можно в филиалах клиники МЕДИКОМ на Оболони и Печерске. По телефонам, указанным на сайте клиники, вы можете узнать стоимость операции и необходимых обследований, вызвать неотложную медицинскую помощь, которая быстро доставит пациента в хирургический стационар.
Бывает ли аппендицит хроническим?
Аппендицит по–прежнему остается опасным хирургическим заболеванием и чаще всего носит характер острого воспалительного процесса. Долгое время среди врачей не утихали споры о том, может ли аппендицит быть хроническим. На сегодняшний день на этот вопрос получен утвердительный ответ. Хронический аппендицит представляет собой вялотекущую форму воспаления в червеобразном отростке слепой кишки и связан, как правило, с приступом ранее перенесенного острого аппендицита (аппендикулярного инфильтрата), закончившегося выздоровлением без оперативного вмешательства. Следует отметить, что данное заболевание встречается весьма редко — не более чем в 1% случаев.
Выделяют три формы хронического аппендицита — резидуальную (или остаточную), рецидивирующую и первично–хроническую. «Остаточный» аппендицит развивается в тех случаях, когда после острого приступа воспалительные явления в аппендиксе и боль в животе купировались лишь частично. В этих случаях, как правило, сохраняются все условия для возникновения повторной «атаки» заболевания: перегибы отростка, спайки, сращения и другие причины, затрудняющие опорожнение отростка. Рецидивирующая форма хронического аппендицита характеризуется чередованием периодов обострения и стадии ремиссии с незначительными клиническими проявлениями (умеренными болями в правой подвздошной области). Во время обострения у человека могут повышаться температура тела, уровень лейкоцитов в крови и СОЭ. Факт развития первично–хронического аппендицита, когда заболевание развивается постепенно и ему не предшествует острый приступ, подвергается сомнению. В подобных случаях диагноз может быть поставлен только после исключения других возможных болезней, как органов брюшной полости, так и урологических, гинекологических и даже психоневрологических заболеваний.
 Симптомы хронического аппендицита, в отличие от острого, не столь ярко выражены и часто бывают смазанными. Обычно пациент предъявляет жалобы на ощущение тяжести, дискомфорта и тупую ноющую боль в правой половине живота, которые могут быть постоянными или эпизодическими, например, при нарушении диеты или после физической нагрузки. Кроме того, беспокоят периодическое вздутие живота, тошнота, понос или запор. Температура тела в вечернее время иногда повышается до 38°С.
Симптомы хронического аппендицита, в отличие от острого, не столь ярко выражены и часто бывают смазанными. Обычно пациент предъявляет жалобы на ощущение тяжести, дискомфорта и тупую ноющую боль в правой половине живота, которые могут быть постоянными или эпизодическими, например, при нарушении диеты или после физической нагрузки. Кроме того, беспокоят периодическое вздутие живота, тошнота, понос или запор. Температура тела в вечернее время иногда повышается до 38°С.
Диагностика заболевания часто затруднена, что связано с отсутствием специфических симптомов и объективных признаков хронического аппендицита. Наряду с лабораторными тестами для его обнаружения используются разные инструментальные методы: эндоскопическое и рентгенологическое исследование толстой кишки, ультразвуковое обследование и компьютерная томография органов брюшной полости. При подозрении на хронический аппендицит у женщин обязательным является гинекологический осмотр.
В том случае если сохраняется стойкий болевой синдром в правой подвздошной области и была исключена другая, не «аппендикулярная» патология, лечение хронического аппендицита проводится в плановом порядке хирургическим путем — посредством открытого или лапароскопического удаления аппендикса. В ходе операции также выполняют ревизию органов брюшной полости для выявления других возможных причин боли в правой подвздошной области. Лапароскопия, кроме того, может служить методом окончательной диагностики заболевания и выполняется посредством небольших проколов, способствуя быстрому восстановлению пациента после операции с прекрасным косметическим эффектом. После проведенной операции наступает полное выздоровление, но, естественно, в том случае если диагноз был поставлен правильно. В любом случае показания к операции должны быть хорошо взвешенными и продуманными.
К сожалению, в настоящее время ничего не известно об эффективных способах предотвращения развития хронического аппендицита, и предлагаемые мероприятия носят общий рекомендательный характер: употреблять достаточное количество жидкости, включать в рацион питания фрукты и свежие овощи, придерживаться активного образа жизни, выполнять упражнения, способствующие укреплению передней брюшной стенки, укреплять иммунную систему, бороться с запорами.
В заключение необходимо отметить, что прежде чем искать у себя хронический аппендицит необходимо обратиться к специалисту, который постарается исключить в первую очередь все другие заболевания, сопровождающиеся схожими симптомами.
Владимир ХРЫЩАНОВИЧ, доктор медицинских наук.
Советская Белоруссия № 134 (25016). Четверг, 14 июля 2016
Мифы про удаление аппендицита
Аппендицит – это воспаление червеобразного отростка (аппендикса, слепой кишки) в связи с закупориванием отверстия прямой кишки. Это может быть связано с накоплением гнойной слизи или каловых масс. В более редких случаях аппендикс разрывается, потому что находящаяся внутри него лимфоидная ткань меняет свою структуру. Это то, что происходит на самом деле. А теперь рассмотрим популярные мифы про аппендицит и опровергнем или подтвердим их.
Номер 1. Аппендицит от семечек и жвачки – миф или реальность?
Семена подсолнечника содержат массу полезных для человека компонентов – витамин Е, магний, жирные кислоты. Очищенное семя легко усваивается, а шелуха перевариться не может. Многие люди утверждают, что именно после употребления семечек возник приступ. Мнение врачей таково: у всех людей организм отвечает на это по-своему, поэтому лучше кожуру не проглатывать в качестве перестраховки, а есть только «косточки», то есть сами семена. Так что можно сделать вывод, что отчасти это не легенда, а правда.
Номер 2. Употребление мяса повышает риск
Доля правды в этом утверждении есть, потому что избыток мяса в рационе приводит к усилению процессов гниения и брожения в кишечнике. Однако без него человеку обходиться очень трудно, потому что организму нужны белки, аминокислоты, микроэлементы, содержащиеся в мясе. Поэтому выбирать что-то одно – растительную пищу или мясо – не стоит, все хорошо в меру и во всем нужен баланс.
Номер 3. Болеют только дети и подростки
Воспаление аппендикса находится на верхних строчках «хит-парада» болезней брюшной полости и среди поводов обращения к хирургу. Этому заболеванию подвержены и дети, и старики. Даже в 80 лет может случиться приступ. Однако маленькие дети более уязвимы перед аппендицитом, потому что часто проглатывают жвачки, детали игрушек, косточки, волосы и даже песок.
Номер 4. Симптомы одинаковы у всех
Сначала появляется боль под ложечкой, потом она смещается к правой подвздошной области, затем поднимается температура тела, появляется тошнота, был эпизод рвоты – это типичные симптомы и последовательность развития приступа. Однако далеко не всегда это происходит именно так. Аппендицит даже получил название «обезьяна брюшной полости», ввиду того, что заболевание может «выскочить» где угодно. Чтобы поставить диагноз врач осматривает и опрашивает больного, проводится УЗИ и при необходимости КТ.
Номер 5. Нужно сразу оперировать
При подтверждении диагноза нужна экстренная операция. В некоторых иностранных работах обсуждается возможность применения антибактериальной терапии или временного отказа от хирургического вмешательства в ночное время. Однако принятая в России тактика удерживает цифры летальности очень низкими, поэтому, по нашему мнению, она верна.
Номер 6. Аппендицит бывает хроническим
Хроническим это заболевание не бывает. Исходов может быть два:
- Аппендикс разрывается и развивается перитонит.
- Воспаленный аппендикс отгораживается от брюшной полости тканями тела больного. Так формируется плотный инфильтрат, который либо гноится с последующим абсцессом, что требует экстренной операции, либо на фоне консервативного лечения рассасывается. Во втором случае все равно нужно удалить аппендикс через 4 месяца в плановом порядке.
Номер 7. Полезно раннее удаление
Лучшая операция – это несделанная операция, как сказал один хирург. Поэтому удалять аппендикс заранее сегодня полностью прекратили, чтобы исключить другие осложнения.
Номер 8. Перитонит и аппендицит – это одно и то же
Нет, перитонит – это осложнение аппендицита, то есть воспаления аппендикса, которое вызывает обширное воспаление в брюшной полости.
Доброкачественные образования гортани не дают метастазов, после их удаления отсутствуют рецидивы, они не прорастают в окружающие ткани. Однако некоторые виды опухол.
- Хирургия
- О центре
- Врачи
- Лицензии
- Операционный блок
- Стационар
- Отзывы
- Контакты
- Цены
- Наши ресурсы
- Многопрофильный центр СМ-Клиника
- Педиатрическое отделение
- Центр пластической хирургии
- Хирургическое отделение
- Центр вакансий
- СМ-Клиника г. Москва
- Для слабовидящих
- Общая информация
- О холдинге
- Юридическая информация
- Карта сайта
- Статьи
- Контакты
e-mail: Этот адрес электронной почты защищён от спам-ботов. У вас должен быть включен JavaScript для просмотра.
Адреса в Санкт-Петербурге:
Дунайский пр-т, дом 47
пр-т Ударников, дом 19, корп. 1
ул. Маршала Захарова, дом 20
Выборгское шоссе, дом 17, корп. 1


This site is protected by reCAPTCHA and the Google Privacy Policy and Terms of Service apply.
Аппендицит

Аппендицит – острая патология, которая требует немедленного хирургического вмешательства. Если не предпринять меры по устранению аппендикса из тела человека, могут возникнуть опасные для жизни осложнения, например, перитонит.
Воспаление может возникнуть в любом возрасте, но чаще встречается у людей от 10-19 лет. Воспаляется червеобразный отросток толстой кишки. Орган влияет на работу иммунной системы и помогает организму бороться с инфекцией.
Причины развития аппендицита
Точные причины развития воспалительного процесса до сих пор неясны. Но существует несколько распространенных вариантов:
Нарушение баланса микрофлоры – бактерии, которые в нормальной среде являются безопасными, становятся ядовитыми и вызывают воспаление.
Спазм сосудов – вызывает ухудшение питания тканей. Некоторые участки отмирают и становятся очагом инфекции.
Застой в кишечнике – каловые массы, инородные тела, новообразования или паразиты могут закрывать просвет отростка. В месте закрытия скапливается слизь, где начинает размножаться микробиом. Сужение и сдавливание отростка нарушает процессы кровообращения, приток лимфы, что приводит к быстрой прогрессии воспаления и некрозу тканей аппендикса.
Предрасполагающим фактором будут частые запоры, которые формируют каловые камни.
Симптомы аппендицита
 Аппендикс расположен в нижней части живота. Первый симптом – это нестерпимая боль, которая появляется в области пупка и распространяется на нижнюю правую часть живота. Боль усиливается в течение короткого времени, при движении, глубоком вдохе, кашле или чихании.
Аппендикс расположен в нижней части живота. Первый симптом – это нестерпимая боль, которая появляется в области пупка и распространяется на нижнюю правую часть живота. Боль усиливается в течение короткого времени, при движении, глубоком вдохе, кашле или чихании.Другие типичные симптомы:
тошнота, вплоть до рвоты
снижение или полное отсутствие аппетита
запор или, наоборот, диарея
метеоризм, болезненное вздутие живота
повышение температуры, озноб, симптомы интоксикации
позывы к акту дефекации
Признаки воспалительного процесса аппендикса у мужчин и женщин могут отличаться. Так, например, у женщин появляется тошнота, рвота и повышение температуры. В начале развития болезни боль давящая, тянущая и даже необязательно с правой стороны, что ошибочно может распознаваться как гинекологические проблемы.
Затем боль может стать схваткообразной, такие симптомы чаще всего возникают в вечернее или ночное время.
У мужчин при остром воспалении возникает сильная боль в области живота, самопроизвольное подтягивание правого яичка. При оттягивании мошонки возникает дискомфорт и боль в области ануса и выраженный позыв к опорожнению кишечника.
У пожилых людей симптомы аппендицита могут проявляться менее отчетливо: незначительные боли, несильная тошнота. При этом аппендицит у пожилых людей часто отличается тяжелым течением и развитием осложнений.
У детей до 5 лет симптомы аппендицита выражены не так ярко, как у взрослых. Боли часто не имеют четкой локализации. Распознать аппендицит у маленького ребенка можно по повышению температуры тела, диарее и наличию на языке налета.
Виды патологии
Острый аппендицит – развивается стремительно, проявляется ярко выраженными симптомами. При бездействии боли усиливаются и воспаление может привести к серьезным осложнениям.
По своему характеру острый аппендицит может быть осложненным и неосложненным. Неосложненная патология в свою очередь имеет 2 формы: катаральная (воспаляется только слизистая оболочка), деструктивная (поражаются более глубокие слои).
Хронический – достаточно редкая форма. В большинстве случаев развивается вследствие перенесенного острого аппендицита при отсутствии лечения. Имеет те же симптомы, но они проявляют себя очень вяло. Свойственны периоды обострения и ремиссии, как и любому хроническому заболеванию.
Хронический аппендицит также разделяется на подвиды:
Резидуальный – последствие перенесенного острого аппендицита, закончившегося самоизлечением. Проявляется тупыми ноющими болями в правой подвздошной области.
Рецидивирующий – носит приступообразный характер: время от времени происходят обострения, сменяющиеся ремиссией.
Первично-хронический – развивается самостоятельно, без предшествия острого аппендицита.
Диагностика аппендицита
Первое, с чего начинается обследование пациента, — осмотр и сбор анамнеза. Врач просит рассказать о том, когда появились симптомы и как долго длятся неприятные ощущения. Это важно понимать для того, чтобы отличить заболевание от чего-то другого.
Важно учесть и другие факторы, которые могли стать причиной для развития аппендицита:
Хирургические операции в области живота, перенесенные в недавнем прошлом.
Прием лекарств или добавок.
Вредные привычки, злоупотребление алкоголем, наркотиками и др.
Ощупывание живота поможет определить локализацию и интенсивность боли, её характеристики. Может понадобиться тазовое и ректальное обследование. Окончательный диагноз ставится только после сдачи лабораторных анализов. Анализ крови и мочи помогут обнаружить признаки воспаления или иные проблемы со здоровьем.
Могут потребоваться и визуальные методы обследования – УЗИ органов брюшной полости, КТ или МРТ. Они позволят:
определить состояние аппендикса и оценить его целостность
обнаружить признаки воспаления
оценить закупорку внутри аппендикса
выявить абсцесс или другие осложнения
Как лечить аппендицит?
Патология требует незамедлительного лечения, так как отросток может лопнуть и его содержимое выльется в брюшную полость и начнется перитонит. Поэтому единственное решение – удаление аппендикса хирургическим путем.
Аппендэктомия – хирургическая операция по удалению аппендикса. Она может проводиться двумя способами:
классическим – полостная операция
лапароскопическим, когда крупные разрезы отсутствуют
Полостная операция проводится в случае разрыва аппендикса и, если его содержимое разлилось в брюшную полость, а также если разрыв вызвал абсцесс.
Лапароскопия считается самым современным методом удаления аппендикса в силу разных причин: меньшая инвазивность, быстрое восстановление, да и количество осложнений меньше.
Операция проводится следующим образом:
хирург делает небольшие разрезы, через которые появляется доступ к аппендиксу
вводится камера с подсветкой
другими инструментами происходит удаление отростка
обрабатываются участки для обеззараживания инфекционного материала
осматривается прооперированная область, накладываются швы
Профилактика аппендицита
Особой профилактики не существует, аппендицит может случиться с каждым. Лучше всего отказаться от вредных привычек, соблюдать правильное питание. Достаточное содержание клетчатки, свежих овощей и фруктов, кисломолочных продуктов поддерживает нормальную работу кишечника, предотвращает запоры.
Также к профилактическим мерам можно отнести своевременное лечение любых инфекционных и воспалительных заболеваний, патологий ЖКТ и глистных инвазий.
Лечение аппендицита в Красноярске
 Чтобы пройти диагностику и лечение аппендицита, обращайтесь в медицинский центр «Медюнион». У нас работают опытные врачи, которые проведут полный осмотр и обследование, дружелюбный медицинский персонал.
Чтобы пройти диагностику и лечение аппендицита, обращайтесь в медицинский центр «Медюнион». У нас работают опытные врачи, которые проведут полный осмотр и обследование, дружелюбный медицинский персонал.Записаться вы можете одним из удобных для вас способов:
Онлайн на нашем сайте medyunion.ru. Заполните электронную форму, указав ваши контактные данные, специализацию врача, удобные дату и время для приема.
Закажите обратный звонок, указав ваше имя и номер телефона. Наши менеджеры перезвонят вам в течение 15 минут и ответят на интересующие вас вопросы.
Позвоните в регистратуру медицинской клиники по номеру телефона +7 391 203-01-01.
7 мифов про аппендицит развенчивает хирург
Врачи телемедицинского центра провели более 820 тысяч консультаций
В Москве стартовала вакцинация против COVID-19 горожан из основных групп риска

Самые популярные мифы в отношении аппендицита развенчивает заместитель главного врача по хирургии московской Городской клинической больницы № 1 им. Пирогова Игорь Лебедев.
Миф 1. Причина — семечки и жвачка
Одна из теорий возникновения острого аппендицита — нарушение моторики кишечника в области илеоцекального угла (часть кишки и аппендикс), что, в свою очередь, приводит к двум процессам: нарушению микроциркуляции (кровоснабжения) и активации процессов брожения и гниения. Как следствие — рост «плохой» кишечной флоры. В результате возникает воспаление, которое распространяется со слизистой отростка на всю его толщу. Другие теории острого аппендицита — механическая (закупоривание просвета отростка каловым камнем либо гельминтами), эндокринная, инфекционная. В конечном итоге что именно запускает процесс — неизвестно. Иначе, убрав эти факторы, можно было бы навсегда избавить мир от аппендицита.
Миф 2. Мясо повышает риск
Употребление избыточного количества мясной пищи приводит к усилению процессов брожения и гниения в кишечнике. Однако это не повод отказываться от мяса. Отсутствие в рационе необходимых аминокислот, микроэлементов приводит к невозможности синтеза организмом различных белков, что в результате запускает каскад иных патологий. Так что в диете стоит придерживаться здравого смысла.
Миф 3. Это детский недуг
Да, аппендицитом преимущественно заболевают пациенты молодого и среднего возраста, женщины чаще, чем мужчины. Однако он может случиться и в 80 лет. В старшем возрасте это заболевание опаснее, ведь человек к этому времени, как правило, имеет другие сопутствующие патологии.
Миф 4. Симптомы одинаковы у всех
Появилась боль под ложечкой, потом сместилась и локализовалась в правой подвздошной области (между нижними рёбрами и костями таза), поднялась температура, был эпизод тошноты, рвоты — такова классическая картина аппендицита. Но заболевание не всегда протекает типично. Не зря аппендицит называют «обезьяной брюшной полости»: она может «вылезти» в любом месте. Основа диагноза — опрос и осмотр больного. Далее выполняется УЗИ брюшной полости, при необходимости — компьютерная томография.
Миф 5. Резать сразу
Существуют различные формы острого аппендицита. При подтверждении диагноза показана экстренная операция. В ряде зарубежных работ обсуждаются вопросы, касающиеся возможности консервативного лечения (антибактериальная терапия) данной патологии либо временного отказа от операции в ночное время. По моему мнению, принятая в России единая тактика лечения пациентов с острым аппендицитом позволяет сохранить низкими цифры летальности в течение многих лет.
Миф 6. Аппендицит бывает хроническим
Нет. Возможна другая ситуация. Если у пациента случился аппендицит, но он вовремя не обратился в стационар, вероятны два исхода. Либо отросток разрывается и развивается перитонит, то есть гнойное воспаление в брюшной полости. Либо воспалённый отросток отграничивается от брюшной полости собственными тканями пациента, образуется плотный инфильтрат, который, в свою очередь, либо нагнаивается, и формируется абсцесс, требующий экстренной операции, либо на фоне консервативной терапии рассасывается. В этом случае по прошествии четырёх месяцев рекомендуется аппендэктомия в плановом порядке.
Миф 7. Полезно раннее удаление
Ранее такое мнение бытовало, однако сегодня от подобной практики полностью отказались. Более того, современные технологии позволили сократить число «напрасных» (необоснованных) аппендэктомий, что дало возможность избавить пациентов от других осложнений.
Острое воспаление червеобразного отростка (аппендицит)
Острое воспаление червеобразного отростка является одной из самых частых причин острого живота. Обычно бывает вызвано закупоркой просвета отростка образующимся в нём фекальным камнем, с последующим увеличением секреции в просвет и прекращением реабсорбции, что приводит к увеличению давления в просвете отростка, сегментарной остановке кровотока в стенках кишечника и некрозу, сначала слизистой оболочки, а затем всей стенки на полную толщину. Размножающиеся в просвете отростка бактерии (преимущественно анаэробные) мигрируют через повреждённую стенку отростка в полость брюшины. При отсутствии лечения болезнь чаще всего приводит к перфорации стенки отростка и разлитому перитониту. Реже формируется периаппендикулярный инфильтрат, который может рассосаться, если вовремя наступит самопроизвольное выделение из отростка, или формируется локальный абсцесс.
1. Субъективные симптомы:
1) боль в животе — обычно является первым симптомом, местонахождение которого изначально сложно определить, как правило, разлитая в области пупка, по мере развития перитонита в течение от нескольких до 10–20 часов чаще всего (>80 %) локализируется над правым подвздошным гребнем; на поздних сроках беременности может возникнуть в правом верхнем квадранте, при забрюшинном расположении аппендикса может локализироваться также в других местах;наверх
2) потеря аппетита, тошнота и рвота.
2. Объективные симптомы: локальная мышечная защита (при надавливании пальцами или постукивании), местная боль при попытке кашля, симптом Щеткина-Блюмберга (усиление боли при быстром снятии пальпирующей руки мягко надавливающей на брюшную стенку), учащение пульса, повышение температуры тела до ≈38 °C. Боль во время кашля и симптом Щеткина-Блюмберга свидетельствуют о переходе воспалительного процесса на брюшину. Пальцевое ректальное исследование не показывает конкретных нарушений, но не следует им пренебрегать, так как оно может выявить другие причины боли.
Диагноз и показания к хирургическому вмешательству необходимо определить как можно быстрее — в случае локальных симптомов до 12–24 ч от начала заболевания.
Дополнительные методы исследования
1. Анализ крови: в 80–85 % случаев лейкоцитоз с нейтрофилией; повышение уровня СРБ через 6–12 ч; если симптомы длятся >24 ч, нормальный уровень СРБ не свидетельствует в пользу диагноза острого воспаления.
2. Общий анализ мочи: может навлечь подозрение на другую причину недомогания, но микрогематурия может сопутствовать воспалению червеобразного отростка, прилегающего к мочеточнику или мочевому пузырю.
3. Визуализирующие исследования : УЗИ методом постепенной компрессии с большой вероятностью подтверждает диагноз, если выявляется образование диаметром >6 мм, на которое не удаётся надавить, без перистальтики и окруженное слоем жидкости (неизмененный отросток обычно не выявляется на УЗИ). Значение имеет только положительный результат. Обследование проводится преимущественно у беременных женщин и детей. КТ бывает полезна у пациентов с нетипичными симптомами, но она не должна задерживать решение о лечении.
1. Основным методом является хирургическое удаление червеобразного отростка лапароскопическим или открытым способом. Запрет на применение болеутоляющих препаратов перед операцией не является обоснованным, так как они не маскируют объективные симптомы. Для уменьшения риска нагноения раны и развития сепсиса перед операцией в/в вводится антибиотик широкого спектра в сочетании с лекарственным препаратом, активным в отношении анаэробных бактерий, напр. гентамицин 2 мг/кг (у детей 6–7,5 мг/кг/сут) и метронидазол 7,5 мг/кг (у детей 15–30 мг/кг/сут, макс. 2 г/сут). наверх
2. Периаппендикулярный абсцесс необходимо дренировать.
3. Периаппендикулярный инфильтрат необходимо лечить в больнице антибиотиками в/в до момента облегчения симптомов и значительного уменьшения сопротивления над гребнем подвздошной кости; затем продолжают антибиотикотерапию п/о на дому, и обычно через 8 нед. проводится плановое удаление червеобразного отростка.
4. Симптомы острого воспаления червеобразного отростка могут пройти вследствие интенсивного лечения антибиотиками, но у ≈40 % больных симптомы быстро возвращаются. Поэтому консервативное лечение применяется исключительно в том случае, когда незамедлительное проведение операции невозможно.







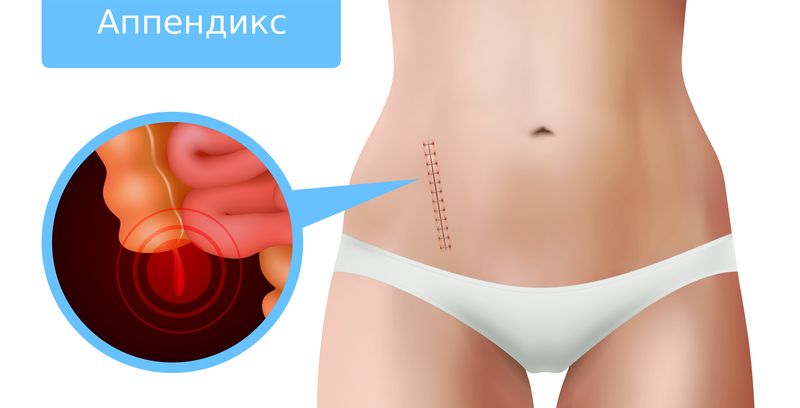
 Аппендикс расположен в нижней части живота. Первый симптом – это нестерпимая боль, которая появляется в области пупка и распространяется на нижнюю правую часть живота. Боль усиливается в течение короткого времени, при движении, глубоком вдохе, кашле или чихании.
Аппендикс расположен в нижней части живота. Первый симптом – это нестерпимая боль, которая появляется в области пупка и распространяется на нижнюю правую часть живота. Боль усиливается в течение короткого времени, при движении, глубоком вдохе, кашле или чихании. Чтобы пройти диагностику и лечение аппендицита, обращайтесь в медицинский центр «Медюнион». У нас работают опытные врачи, которые проведут полный осмотр и обследование, дружелюбный медицинский персонал.
Чтобы пройти диагностику и лечение аппендицита, обращайтесь в медицинский центр «Медюнион». У нас работают опытные врачи, которые проведут полный осмотр и обследование, дружелюбный медицинский персонал.