Пульс у детей по возрасту когда обращаться к врачу
Синусовая брадикардия сердца
Брадикардия представляет собой разновидность аритмии, когда частота сокращений сердечной мышцы составляет менее 60 ударов в минуту. Она может встречаться в качестве нормы у спортсменов, однако зачастую брадикардия свидетельствует о различных сердечных пато логиях. Одним из характерных проявлений являются слабость, полуобморочные состояния и кратковременная потеря сознания, холодный пот, боли в области сердца, головокружения, нестабильность артериального давления. Если у пациента наблюдается выраженная форма заболевания (менее 40 ударов сердца в минуту), может развиться сердечная недостаточность. В таком случае для эффективного лечения брадикардии сердца показана операция по вживлению электрокардиостимулятора.
Симптомы и признаки
 Брадикардия имеет клинические симптомы и объективные признаки. Объективные признаки брадикардии – частота пульса и изменения показаний ЭКГ. Клинические проявления представлены различными жалобами на плохое состояние здоровья. Среди симптомов брадикардии можно выделить наиболее распространенные:
Брадикардия имеет клинические симптомы и объективные признаки. Объективные признаки брадикардии – частота пульса и изменения показаний ЭКГ. Клинические проявления представлены различными жалобами на плохое состояние здоровья. Среди симптомов брадикардии можно выделить наиболее распространенные:
- чувство недостаточности воздуха;
- отеки;
- понижение артериального давления;
- обмороки;
- бледность слизистых оболочек и кожи;
- состояние общей слабости;
- судороги;
- быстрая утомляемость;
- кратковременное нарушение зрения;
- одышка;
- головокружения;
- низкая концентрация внимания, рассеянность.
Представленные выше симптомы брадикардии, как правило, имеют различный уровень выраженности. Стоит отметить, что при брадикардии развиваются как все перечисленные симптомы, так и только некоторые из них. Они не являются специфическими, поэтому зачастую принимаются больными за признаки других болезней или старения. Если синусовая брадикардия держится на уровне 40 – 59 ударов в минуту, человеке не отмечает никаких клинических симптомов. Если нарушение сердечного ритма достигает показателей 30 – 40 уд/мин, возникает утомляемость, слабость, ухудшается внимание и память, появляется одышка, отеки, головокружение, нарушается зрение, кожа бледнеет. Когда пульс уменьшается до 30 и менее уд/мин, человек может испытать судороги или обморок. При потере сознания на фоне выраженной брадикардии, следует оказать срочную медицинскую помощь, чтобы не случилась остановка дыхания с дальнейшим смертельным исходом.
Причины
Наиболее частая причина возникновения брадикардии – атриовентрикулярная блокада синусового узла. Причина такого процесса кроется в дегенеративном изменении мышечных волокон, которые отвечают за возбуждение и проведение электрических импульсов. Важно учитывать, что брадикардия может быть связана с ревматизмом, хроническими заболеваниями сердца, миокардитом и другими болезнями.
В истории болезни пациента с синусовой брадикардией может быть информация об использовании лекарственных средств, замедляющих частоту сокращений сердца (ЧСС). Также могут иметься данные о нарушенном кровообращении мозга по причине заболевания сосудов. Напрямую на возникновение заболевания влияет дистальная блокада.
Причины брадикардии могут быть не только специфическими, ее может вызывать:
- излишнее давление на сонную артерию (галстук или тугой воротник) или глазные яблоки (рефлекс Ашнера);
- увеличенное внутричерепное давление (менингит, ушибы, отек или опухоль мозга);
- язва двенадцатиперстной кишки и желудка.
Различают лекарственную разновидность синусовой брадикардии, которая появляется из-за приема различных препаратов, в том числе сердечных.
Еще одна форма заболевания – последствия отравления организма фосфорорганическими соединениями, гепатитом, сепсисом, брюшным тифом, уремией, химическими веществами. Интоксикации способствуют замедлению проведения электрических сигналов к сердцу. К этой же категории относят брадикардию, которую провоцируют нарушения калиевого баланса или уровня кальция в организме.
Одними из наиболее распространенных причин являются:
- ишемическая болезнь сердца (ИБС), острый инфаркт миокарда, порок сердца, артериальная гипертензия.
- изменения в области сердечной мышцы, возникающие с возрастом.
- рефлекторные влияния, в частности пребывание в холодной воде, мощные удары в область грудной клетки или шеи.
- медикаментозная передозировка.
Последствия брадикардии
Среди последствий синусовой брадикардии можно выделить следующие:
- резкая остановка сердца;
- обморок;
- нестабильность артериального давления;
- стенокардия;
- ИБС;
- хроническая недостаточность кровообращения.
Диагностика
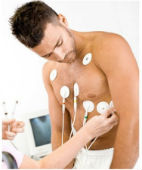 Характерные признаки синусовой брадикардии можно выявить при опросе пациента и последующем объективном обследовании. Осмотр позволяет определить редкий пульс, дыхательную аритмию. Пациентам, имеющим более явную степень развития заболевания, рекомендуется консультация кардиолога.
Характерные признаки синусовой брадикардии можно выявить при опросе пациента и последующем объективном обследовании. Осмотр позволяет определить редкий пульс, дыхательную аритмию. Пациентам, имеющим более явную степень развития заболевания, рекомендуется консультация кардиолога.
Благодаря электрокардиографическому исследованию удается установить редкую ЧСС, наличие атриовентриуклярной или синоатриальной блокады. В том случае, если при регистрации ЭКГ эпизодов брадикардии выявлено не было, используется метод суточного ЭКГ-мониторирования.
Если это органическая (не вызванная внешними факторами) синусовая брадикардия, назначается УЗИ сердца. Нагрузочная велоэргометрия позволяет оценить прирост ЧСС в соответствии с заданной физической нагрузкой.
Когда невозможно выявить преходящие блокады за счет ЭКГ и холтеровского мониторирования, врач назначает чреспищеводное электрофизиологическое исследование проводящих путей сердца. С его помощью удается определить функциональный или органический характер течения синусовой брадикардии.
Лечение
Лечения брадикардии осуществляется индивидуально с опорой на конкретно присутствующую патологию, а также особенности перенесения данной болезни пациентом.
Если снижение ритма сердца незначительное и синусовая брадикардия проявляется умеренно, терапия не требуется, остальные случаи (органическая, экстракардиальная, токсическая формы) предполагают переход к лечению заболевания, которое провоцирует брадикардию. Лекарственная разновидность может быть ликвидирована отменой препаратов или коррекцией их дозировки.
Для перехода к активной фазе лечения брадикардии выделяют основополагающие проявления – желудочковая аритмия, стенокардия, артериальная гипотония, сердечная недостаточность.
Если больной испытал обморок на фоне выявленной синусовой брадикардии, необходимо проконсультироваться с кардиологом о необходимости установки электрокардиостимулятора, играющего роль искусственного усилителя ритма биения сердца в соответствии со стандартной физиологической частотой. Электрокардиостимулятор позволяет возвратить все гемодинамические показатели в норму. Чтобы диагностировать синусовую брадикардию, необходимо пройти консультацию не только у кардиолога, но и у терапевта.
Профилактика
Синусовая брадикардия нуждается в постоянной профилактике. Для этого нужно раз в год посещать кардиолога, чтобы своевременно обнаружить и заняться лечением брадикардии сердца.
С целью уменьшить риск появления заболевания необходимо придерживаться простых правил:
- отказ от курения;
- нормализация артериального давления;
- контроль диабета и поддержка в крови уровня сахара, близкого к норме;
- уменьшение повышенного уровня холестерина;
- поддержка нормального веса;
- употребление полезных для сердца продуктов;
- максимальное ограничение употребления алкоголя;
- ежедневные физические упражнения;
- снижение риска стрессовых факторов.
Если Вас беспокоит пониженный сердечный ритм, то не следует откладывать посещение врача. Любые нарушения работы сердца могут привести к серьезным последствиям. Именно поэтому не стоит откладывать медикаментозное лечение брадикардии. Запишитесь на прием в нашу поликлинику. С Вами будут работать высокопрофессиональные врачи, имеющие обширный опыт в лечении брадикардии. Узнать подробности о расположении наших отделений Вы можете на странице «Адреса клиник», а также по телефону +7 (495) 223-38-83.
Тахикардия сердца
 Тахикардией называется одно из наиболее распространенных нарушений ритма сердечных сокращений. Основной механизм развития патологии заключается в повышении автоматизма синусового узла. При этом ЧСС увеличивается до более чем 90 ударов в минуту. Тахикардия может не иметь субъективных проявлений. Чаще всего ощущается как усиленное сердцебиение. При наличии патологий сердечно-сосудистой системы данный вид аритмии может ухудшать общее состояние и провоцировать развитие осложнений. Поэтому лечение тахикардии должно назначаться и строго контролироваться специалистом.
Тахикардией называется одно из наиболее распространенных нарушений ритма сердечных сокращений. Основной механизм развития патологии заключается в повышении автоматизма синусового узла. При этом ЧСС увеличивается до более чем 90 ударов в минуту. Тахикардия может не иметь субъективных проявлений. Чаще всего ощущается как усиленное сердцебиение. При наличии патологий сердечно-сосудистой системы данный вид аритмии может ухудшать общее состояние и провоцировать развитие осложнений. Поэтому лечение тахикардии должно назначаться и строго контролироваться специалистом.
Причины тахикардии
Учащение или усиление сердцебиения далеко не всегда означает наличие проблем с сердечно-сосудистой системой. Например, в дошкольном возрасте оно считается нормой и не требует специальной помощи. Симптомы тахикардии сердца могут появляться и у практически здоровых людей в результате активации физиологических компенсаторных механизмов, то есть как ответ организма на воздействие того или иного внешнего фактора. Реакция нервной и сердечно-сосудистой систем, сопровождаемая выбросом в кровь адреналина, и становится причиной учащения сердечных сокращений. Возникновение тахикардии могут спровоцировать следующие факторы:
- стресс, физические нагрузки и эмоциональное возбуждение;
- повышение температуры окружающего воздуха;
- употребление кофеиносодержащих напитков, алкоголя, некоторых лекарственных препаратов;
- резкая смена положения тела и т. д.
При прекращении действия провоцирующего фактора сердечный ритм постепенно приходит в норму.
Однако тахикардия нередко сопровождает наличие некоторых патологических состояний. Она может быть проявлением различных сердечно-сосудистых заболеваний – артериальной гипертензии, инфаркта миокарда, порока сердца (ревматического или врожденного), кардиосклероза и т. д. Кроме того, тахикардия может иметь неврогенный характер, то есть быть связанной с нарушениями работы вегетативной нервной системы и головного мозга. Среди других причин – лихорадка, развивающаяся на фоне инфекционно-воспалительного процесса (пневмонии, ангины и т. п.).
Симптомы заболевания
Для тахикардии, являющейся признаком какого-либо заболевания, характерны следующие симптомы.
- Ощущение перебоев и/или «провалов» в работе сердца – самые распространенные проявления.
- Одышка (нехватка воздуха), которая возникает при незначительной физической нагрузке или даже в состоянии покоя.
- Боли в области сердца (сопровождают приступ тахикардии при вегето-сосудистой дистонии и некоторых других заболеваниях).
- Головокружение и потемнение в глазах, предобморочное состояние и даже обморок (это связано с нарушением кровоснабжения мозга).
В целом, проявление клинических симптомов тахикардии зависит от характера основного заболевания, а также от степени выраженности и продолжительности самой аритмии.
Последствия тахикардии
Физиологическая тахикардия, возникающая у здоровых людей даже при наличии выраженных субъективных проявлений, не несет опасности для жизни и имеет хорошие прогнозы. У пациентов же, страдающих заболеваниями сердца, последствия могут быть довольно серьезными. Главными и тяжелыми осложнениями являются развитие сердечной недостаточности, состояния потери сознания и даже внезапная смерть. Кроме того, наличие тахикардии повышает риск образования тромбов, что, в свою очередь, приводит к частым сердечным приступам и развитию инсульта. Поэтому так важно своевременное оказание помощи при тахикардии.
Диагностика тахикардии
Электрокардиография
ЭКГ играет ведущую роль в дифференциальной диагностике тахикардии и помощи в выявлении ее причин. Данный метод позволяет определить вид патологии, а также ритмичность и частоту сердечных сокращений. При усилении степени выраженности симптомов сердечной тахикардии целесообразно провести суточное мониторирование ЭКГ по Холтеру. Данный метод является высокоинформативным. Он позволяет выявлять и анализировать любые нарушения ритма сердца в течение 24 часов. Мониторирование по Холтеру помогает определить ишемические изменения при обычной физической активности.
Эхокардиография
Является стандартным методом обследования, позволяющим исключить патологию сердца при любых нарушениях ритма. Благодаря эхокардиографии врач получает данные о размере камер сердца, толщине стенок миокарда, изменениях клапанного аппарата. Данное обследование позволяет выявить нарушения локальной сократимости.
Электрофизиологическое исследование
Это инвазивный метод обследования пациентов с сердечной патологией. Электрофизиологическое исследование применяется при соответствующих показаниях перед оперативным вмешательством для лечения аритмии. Используется для диагностирования разных видов тахикардии у ограниченного круга больных. Данный метод сводится к определению характера распространения электрического импульса по миокарду, позволяя определить механизмы тахикардии или нарушений проводимости сердца.
Дополнительные обследования
Дополнительные методы исследования применяются с целью выявления причин сердечной патологии. Специалист может назначить анализ крови (общий и на гормоны щитовидной железы), электроэнцефалографию. В редких случаях проводится МРТ сердца, обычно для выявления врожденной патологии.
Лечение тахикардии
Лекарственное
Для лечения тахикардии используются препараты, относящиеся к следующим группам.
- Антиаритмические. Это лекарства с различными механизмами действия. Назначать их может только лечащий врач, основываясь на клинических данных. Самолечение опасно, поскольку одни и те же медикаменты могут быть эффективны при одном типе тахикардии и противопоказаны – при другом.
- Успокоительные. Чаще всего это синтетические препараты или средства на основе трав. Они назначаются для лечения тахикардии, связанной с вегето-сосудистой дистонией. Такие средства помогают нормализовать работу нервной системы и в результате – снизить частоту приступов аритмии.
Если тахикардия сопровождается падением артериального давления, обычно назначаются прессорные амины, позволяющие повысить его до уровня 100-110 мм рт. ст.
Хирургическое
К распространенным радикальным методам лечения тахикардии относят малоинвазивную хирургию. Она проводится под местной анестезией. Это может быть радиочастотная катетерная абляция, установка искусственного кардиостимулятора и др. Среди основных причин, требующих серьезной хирургической помощи, можно назвать следующие.
- Гормональные нарушения. Распространенными причинами тахикардии являются тиреотоксикоз (избыток гормонов щитовидной железы) и феохромоцитома (гормонально активная опухоль в области почек или надпочечников). В таких случаях обычно рекомендуется хирургическое удаление новообразования или участка железы, вырабатывающей избыток гормонов.
- Структурно-функциональные изменения. Кардиохирургическая операция проводится при наличии грубых врожденных пороков сердца, выраженного нарушения кровоснабжения (ИБЦ), для устранения последствий ревматизма и т. д.
В отдельных случаях аритмия не требует специального лечения, если является симптомом анемии, обусловлена наличием злокачественного заболевания крови (например, лейкоза), возникает на фоне лихорадки и т. д. Для вызванной такими причинами тахикардии лечением является устранение основного заболевания.
Профилактика тахикардии
 Своевременная помощь при обнаружении тахикардии позволяет избежать появления ее приступов в дальнейшем. Поэтому важно, прежде всего, обратиться к врачу, который назначит правильное лечение. Профилактика данного заболевания заключается в ее раннем диагностировании, терапии сердечной патологии, а также устранении влияния внесердечных факторов, которые провоцируют развитие нарушений ЧСС.
Своевременная помощь при обнаружении тахикардии позволяет избежать появления ее приступов в дальнейшем. Поэтому важно, прежде всего, обратиться к врачу, который назначит правильное лечение. Профилактика данного заболевания заключается в ее раннем диагностировании, терапии сердечной патологии, а также устранении влияния внесердечных факторов, которые провоцируют развитие нарушений ЧСС.
Нормализация питания
Важно ограничить или совсем исключить потребление продуктов, содержащих кофеин, алкоголя. Вместо крепкого кофе или чая можно пить травяные настои, оказывающие седативный эффект. Следует ограничить потребление сладкой и жирной пищи, соблюдать принципы здорового питания. Наиболее правильным и полезным выбором для людей, страдающих сердечной патологией, станет растительно-молочная диета. Важно также присутствие в рационе фруктовых и овощных соков.
Прием витаминов и микроэлементов
Для профилактики учащенного сердцебиения рекомендуется прием магния, регулирующего эффекты кальция в клетках сердца. Данный микроэлемент способствует налаживанию ритмичных сокращений и расслаблений сердечной мышцы. Для правильной работы органа также важен калий. Обращаем Ваше внимание, что все препараты должны назначаться врачом исходя из причин заболевания и провоцирующих факторов.
Ведение активного образа жизни
Занятия спортом и разумные физические нагрузки стимулируют работу сердца и одновременно повышают устойчивость всего организма к высвобождению избытка адреналина. В результате нормализуется общий эмоциональный фон, уменьшается раздражительность. Важно строго дозировать нагрузки, избегая перенапряжения. Снизить частоту появления приступов тахикардии помогает регулярное и длительное пребывание на свежем воздухе. Ежедневно на прогулку следует выделять минимум полчаса.
Помните, что диагностировать заболевание и назначать лечение тахикардии сердца может только врач. Если Вас беспокоят перечисленные симптомы, обращайтесь за консультацией к специалистам клиники «ABC-медицина». Чтобы связаться с нами, наберите номер +7 (495) 223-38-83.
Пульс у детей по возрасту когда обращаться к врачу

Сердечно-сосудистые заболевания до сих пор остаются главной причиной смертности во всем мире. Более того, они имеют тенденцию к «омоложению» — если раньше инфаркт у людей в возрасте 25-30 лет был редкостью, то сейчас, к сожалению, такое явление встречается часто. Это связано с высоким уровнем стресса, плохой экологией, продуктами питания, нерациональной физической активностью и психоэмоциональным истощеним. Чтобы сохранить здоровье желательно раз в году проходить профилактические осмотры у кардиолога, даже при отсутствии жалоб. А если сердце начинает беспокоить, то нужно обращаться к врачу как можно скорее. Своевременная диагностика и лечение помогают не только сохранить здоровье, но и продлить жизнь.
Тревожные симптомы – повод обратиться к врачу-кардиологу
Существуют признаки возможных патологий сердечно-сосудистой системы, при которых нельзя надолго откладывать консультацию кардиолога. Вот основные из них:
- боль в области сердца;
- учащенный или замедленный пульс;
- отечность ног;
- появление одышки;
- повышение артериального давления;
- головокружение в состоянии покоя или при незначительной физической активности.
Боль в области сердца может быть разной: от легкой ноющей до острой. Если боль резкая и возникла внезапно – лучше вызвать скорую помощь, так как это может быть симптомом острого заболевания сердечно-сосудистой системы (например, инфаркта). Если же боль тянущая, это может свидетельствовать о хронической патологии или о наличии проблем с другими органами и системами. Иногда боль в груди – это признак невралгии или остеохондроза. Но чтобы исключить заболевания сердца, поход к кардиологу в этом случае обязателен.
Нарушения пульса могут приводить к проблемам кровоснабжения важных органов. И замедление, и учащение пульса в большинстве случаев не являются нормой. У профессиональных спортсменов частота сердечных сокращений может значительно снижаться из-за тренировок, но если такое случается у других людей – это повод обратиться к врачу. Частый пульс – тоже не нормальное явление. Помимо того, что он может свидетельствовать о проблемах с сердцем, иногда это симптом эндокринных или неврологических нарушений.
При нарушениях работы сердца могут возникать одышка и отеки нижних конечностей, которые усиливаются в вечернее время. При этом отеки симметричны и не связаны с приемом большого количества жидкости. Из-за патологий сердца и органов дыхания одышка может возникать даже в состоянии покоя (вплоть до эпизодов во время сна). Выяснить причину этих нарушений и подобрать оптимальное лечение может помочь компетентный кардиолог.
Кардиограмма (ЭКГ) и ЭХО – информативные методы обследования в кардиологии
Прием кардиолога начинается со сбора анамнеза и снятия ЭКГ. Если у Вас есть результаты ранее сделанной кардиограммы, обязательно возьмите их с собой. Врач сравнит результаты исследования и сделает вывод о динамике изменений. ЭКГ – это доступный и очень информативный метод исследования сердца. После снятия кардиограммы на пленке остается график сокращения и расслабления сердечных мышц.
Благодаря ЭКГ можно:
- обнаружить нарушения сердечного ритма (тахикардия, брадикардия, экстрасистолии и т.д.);
- выявить ишемию и инфаркт миокарда;
- диагностировать нарушения проводимости и блокады;
- найти косвенные признаки увеличения левого желудочка сердца;
- обнаружить признаки дистрофических изменений.
Кардиограмма – самый простой способ диагностики в кардиологии. Но иногда ее недостаточно, и доктор может порекомендовать сделать УЗИ сердца. Во время этой процедуры (второе ее название — ЭХО) можно оценить размеры сердца, структурные особенности, выявить врожденные пороки и аномалии. Помимо этого с помощью УЗИ можно обнаружить воспалительный процесс, аневризмы и другие сосудистые патологии. На ЭХО видны опухолевидные новообразования и нарушения кровотока.
ЭКГ и ЭХО отличаются друг от друга и в большинстве случаев не являются взаимозаменяемыми. Поэтому целесообразно проводить 2 процедуры в комплексе, если врач назначит их.
Если Вам нужна консультация кардиолога на Позняках, и Вы хотите найти врача, которому можно доверять – обращайтесь в «MD clinic». В нашем медицинском центре ведут прием высококвалифицированные специалисты, в том числе кандидаты наук. Мы желаем Вам никогда не болеть и обращаться к врачам только с профилактической целью! Во многих случаях предупредить болезнь намного проще, чем лечиться, поэтому планируйте визиты к кардиологу заранее.
Тахикардия
Тахикардия: причины появления, основные симптомы и признаки, современные методы диагностики и лечения
Тахикардия — это увеличение частоты сердечных сокращений, которое может быть нормальной реакцией организма на физическую нагрузку, стресс, высокую температуру тела, либо является симптомом некоторых заболеваний сердца, легких, щитовидной железы и т.д.
Основные проявления тахикардии это: ощущение частого пульса, перебоев в работе сердца, головокружение, слабость и пр. В зависимости от того, какие симптомы сопровождают тахикардию можно предположить причину ее возникновения.
Для уточнения причины тахикардии используются следующие методы диагностики: электрокардиограмма, УЗИ сердца, анализ крови на гормоны и др.
Лечение тахикардии зависит от причины ее развития.
Какова частота сердечных сокращений в норме?
Для того чтобы определить частоту сердечных сокращений, измерьте свой пульс. Частоту пульса следует измерять в течение одной минуты, в спокойном эмоциональном и физическом состоянии, не ранее чем через 2 часа после последнего приема пищи, в положении сидя или лежа.
Понятие «нормального» пульса крайне индивидуально и зависит от возраста человека, его телосложения, массы тела, физической формы, типа питания и т.д. Так, у спортсменов частота сердечных сокращений может составлять до 40 ударов в минуту, и это считается вариантом нормы.
Согласно Американской Ассоциации Кардиологов для взрослого человека считается нормальной частота пульса от 50 до 100 ударов в минуту.
Таким образом, тахикардия — это состояние, когда частота пульса превышает 100 ударов в минуту.
Как понять когда тахикардия является нормой, а когда симптомом заболевания?
У здорового человека частота сердечных сокращений может повышаться в различных ситуациях, например, во время физической активности (бега, плавания, быстрой ходьбы и т.д.), эмоциональных стрессов (радость, огорчение, гнев и т.д.), при чувстве боли, в душных помещениях и т.д.
Итак, в каких случаях тахикардия не является признаком заболевания?
- Тахикардия возникла после физической нагрузки, эмоционального стресса, в душном помещении. Учащенное сердцебиение также наблюдается при повышении температуры тела: как правило, при увеличении температуры тела на 1 градус частота сердцебиений увеличивается на 10 ударов в минуту.
- Во время тахикардии у здорового человека нет таких симптомов, как одышка, боли в области сердца, головокружение, потемнение в глазах, обморок и т.д.
- Частота сердечных сокращений не превышает максимальную для вашего возраста. Для того чтобы определить максимальную частоту сердечных сокращений, отнимите от 220 ваш возраст в годах (так например, для человека 40 лет максимальный пульс не должен превышать 180 в минуту).
- Частота сердечных сокращений самостоятельно приходит в норму через некоторое время после устранения нагрузки. Для нормализации пульса здоровому человеку требуется не более 5 минут.
Симптомы и признаки тахикардии
Если тахикардия является признаком какого-либо заболевания, то она обычно вызывает появление следующих симптомов:
- Ощущение перебоев, «провалов» в работе сердца.
- Одновременно с тахикардией возникает головокружение и потемнение в глазах, связаные с нарушением кровоснабжения мозга. Иногда тахикардия может привести к обмороку.
- Одышка — ощущение нехватки воздуха при незначительной физической нагрузке или в покое.
- Боли в груди и области сердца могут сопровождать приступ тахикардии при некоторых заболеваниях (например, при вегето-сосудистой дистонии).
Причины «патологической» тахикардии
Существует множество причин тахикардии: это заболевания сердца, нервной, эндокринной системы, опухоли, инфекции и т.д. Сочетание тахикардии с другими симптомами может предположительно указать на причину тахикардии. Тем не менее, уточнить диагноз может только врач-терапевт или кардиолог после специальных обследований.
Приступы учащенного сердцебиения, сопровождающиеся головокружением, потемнением в глазах, потерей сознания, одышкой, слабостью, тошнотой и болями в груди
Такая комбинация симптомов указывает на возможное наличие пароксизмальной тахикардии. Пароксизмальная тахикардия — это заболевание, которое проявляется внезапными приступами учащенного сердцебиения. Приступы этого заболевания могут быть спровоцированы курением, употреблением кофе, алкоголя, наркотиков и некоторых лекарств.
В зависимости от того, в какой части сердца появился источник, посылающий импульсы к частому сокращению сердца, различают наджелудочковую (если импульсы возникают в предсердиях сердца) и желудочковую (если импульсы возникают в желудочках сердца) тахикардию. Уточнить тип тахикардии позволяет электрокардиография (ЭКГ). Клинически (то есть только на основании симптомов) тип тахикардии уточнить невозможно .
Другой причиной появления указанных выше симптомов может являться нарушение ритма работы сердца — аритмия. Существует множество различных видов аритмий, некоторые из них являются врожденными, другие обусловлены заболеваниями сердца (например, ишемическая болезнь сердца, ревматизм и др.)
Одной из наиболее частых видов аритмий, вызывающих тахикардию, является мерцательная аритмия, которая характеризуется частыми сокращениями отдельных групп клеток предсердий и неритмичными частыми сокращениями желудочков. Мерцательная аритмия, как правило, развивается у пожилых людей с ишемической болезнью сердца, однако встречается и в молодом возрасте при заболеваниях щитовидной железы (гипертиреоз), врожденных пороках сердца и др.
Только на основании симптомов невозможно установить причину тахикардии или тип аритмии, поэтому для уточнения диагноза всегда требуются консультация специалиста и дополнительные обследования.
Если тахикардия сочетается с головокружением, потемнением в глазах, слабостью, повышенной утомляемостью, сухостью и бледностью кожи, то возможной причиной является анемия (низкое содержание эритроцитов и гемоглобина в крови). Повышенный риск развития анемии отмечается у женщин с обильными менструациями и у беременных. Другой причиной появления этих симптомов может являться злокачественное заболевание крови — лейкемия. Общий анализ крови, как правило, позволяет врачу уточнить диагноз.
Если тахикардия возникла на фоне или через некоторое время после большой кровопотери, (например, маточное кровотечение, травмы и т.д.), либо обильной рвоты, диареи, обезвоживания, то вероятной причиной является обезвоживание и снижение объема циркулирующей крови. Основными признаками обезвоживания являются: одышка, слабость, бледность кожи, головокружение, потемнение в глазах, жажда.
Если тахикардия появилась давно, сопровождается снижением массы тела, чрезмерной раздражительностью, возбудимостью, дрожанием рук, отсутствием менструации у женщин (аменорея), то возможной причиной является повышенная функция щитовидной железы, или гипертиреоз.
Тахикардия в сочетании с частой головной болью, повышением артериального давления, повышенной потливостью, дрожью в руках, может указывать на феохромоцитому — опухоль, вырабатывающую адреналин.
Приступы тахикардии в сочетании с головокружением, страхом смерти, приступами паники, одышкой, болями в груди могут указывать на вегето-сосудистую дистонию (ВСД). Подробнее об этом читайте в статье Все о ВСД и ее лечении. Следует учитывать, что под признаками вегето-сосудистой дистонии могут скрываться другие заболевания, например, пароксизмальная тахикардия, гипертиреоз и др. (см. выше)
Тахикардия у детей
Нормальная частота сердечных сокращений у ребенка зависит от возраста, температуры тела, температуры окружающей среды, состояния сна или бодрствования и т.д. Незначительные колебания частоты пульса у ребенка не должны вызывать панику у родителей, так как являются совершенно нормальными и указывают на хорошую способность сердца ребенка приспосабливаться к меняющимся потребностям организма.
В зависимости от возраста, нормальная частота пульса у ребенка составляет:
Нормальная частота сердечных сокращений в минуту, ЧСС
Тахикардия и аритмия
Что такое аритмия и как ее распознать?
Сердечный ритм регулируется синусовым узлом, расположенным в передней верхней части правого предсердия. Нормальный ритм сердца называется синусовым ритмом. В состоянии покоя нормальная частота сердечных сокращений может находиться в диапазоне от 40 до 100 ударов в минуту.
- На частный приём ➝
- Прейскурант ➝
- По направлениям ➝
- Главная
- ➝
- Полезно знать
- ➝
- Тахикардия и аритмия
Что такое аритмия и как ее распознать?
Сердечный ритм регулируется синусовым узлом, расположенным в передней верхней части правого предсердия. Нормальный ритм сердца называется синусовым ритмом. В состоянии покоя нормальная частота сердечных сокращений может находиться в диапазоне от 40 до 100 ударов в минуту.
- На частный приём ➝
- Прейскурант ➝
- По направлениям ➝
Сердечный ритм регулируется синусовым узлом, расположенным в передней верхней части правого предсердия. Нормальный ритм сердца называется синусовым ритмом. В состоянии покоя нормальная частота сердечных сокращений может находиться в диапазоне от 40 до 100 ударов в минуту.
Возраст, физическая форма и многие другие факторы влияют на ЧСС в состоянии покоя. Если ЧСС превышает 100 уд./мин., речь идет о тахикардии, или увеличении ЧСС, которая обычно ощущается в форме пульсации. В большинстве случаев тахикардия представляет собой нормальное явление учащения сердечного ритма, вызванного физической нагрузкой.
Высокая температура тела, обезвоживание, тревожное состояние, испуг или прием некоторых лекарств (например, бронхолитики, различные препараты от кашля, средства от насморка) могут стать причиной учащенного сердечного ритма.
Если сердце «стучит» без причины, возможно, имеет место аритмия. Приступы тахикардии у молодых людей и людей трудоспособного возраста часто вызваны врожденными аномалиями электрофизиологических свойств проводящей системы сердца. Пульсация начинается и заканчивается внезапно, при этом ритм равномерный и быстрый, зачастую от 150 до 200 уд./ мин., иногда даже выше. Как правило, приступ длится несколько минут, но может тянуться и несколько часов.
Аритмия — когда обращаться к врачу?
Наиболее распространенное длительное нарушение сердечного ритма — фибрилляция предсердий, или мерцательная аритмия. Оно редко встречается у людей младше 60 лет, и при этом имеется у 10 % лиц старше 75 лет. Прочие болезни сердца, особенно сердечная недостаточность, способствуют возникновению мерцательной аритмии, но приблизительно треть регистрируемых случаев приходится на проявления так называемой самостоятельной аритмии, которая не связана ни с одним другим заболеванием.
Мерцательная аритмия характеризуется быстрой и хаотичной электрической и механической активностью (предсердия «мерцают»). Во время фибрилляции ЧСС обычно повышается и становится нерегулярной. У одних мерцательная аритмия не вызывает никаких симптомов, другие могут испытывать значительный дискомфорт, например, боль в груди, одышку, головокружение и недомогание. Даже если фибрилляция предсердий протекает бессимптомно, важно установить ее причину, поскольку без надлежащего лечения, она может привести к инсульту.
Другим распространенным нарушением сердечного ритма является экстрасистолия, которая ощущается в форме замирания в груди. Экстрасистолы — распространенное и безопасное явление, которое встречается и у людей со здоровым сердцем, но частые приступы экстрасистолии также могут быть первым признаком заболевания сердца. Поэтому важно установить, идет ли речь о безопасном проявлении в здоровом сердце, или этот симптом вызван каким-либо другим заболеванием, требующим лечения.
Симптомы аритмии всегда требуют проведения обследования. Выполнение электрокардиограммы, или ЭКГ, для диагностики аритмии играет важную роль в выявлении симптомов. Иногда ЭКГ может показать последствия механизма нарушения ритма, даже если приступ аритмии уже прошел. Обычно срочные обследования не требуются. Если симптомы аритмии сопровождаются потерей сознания, сильной болью в груди или одышкой, следует немедленно вызвать скорую помощь.
Во всех случаях важно установить причину аритмии.
Меню РКДЦ
Нюансы детской кардиологии
Новости






20 ноября отмечается Всемирный День Ребенка в странах, которые являются членами ООН. В 1959 году Генеральная Ассамблея приняла Декларацию прав ребенка, а в 1989 году – Конвенцию о правах ребенка.
День педиатра, Международный праздник детских врачей естественным образом переплелся с Днем ребенка и празднуется именно 20 ноября. К этому дню приурочены обсуждения вопросов развития ребенка и проблемы педиатрии.
Особенности детского сердца
Сердце новорожденного ребенка больше, чем у взрослого человека, если сравнивать с общей массой тела, постепенно масса сердца увеличивается параллельно росту ребенка: к трем годам в три раза, к шести годам – в одиннадцать раз. В результате интенсивного обмена веществ сократимость сердечной мышцы ребенка увеличена, поэтому нормальный пульс у новорожденных 120-140 ударов в минуту. С возрастом постепенно происходит урежение пульса до нормы взрослого – 60-80 ударов в минуту. Кроме того, нормальный детский пульс необычен: на вдохе он учащается, на выдохе становится реже (дыхательная аритмия). Систолическое артериальное давление у новорожденного в среднем равно 70 мм рт. ст. , далее оно постепенно возрастает с ростом ребенка, достигая к 18 годам среднего показателя, характерного для взрослых – 120 мм рт. ст. В детском возрасте существуют относительно широкие отверстия между отделами сердца и магистральными сосудами, облегчающие циркуляцию крови по сосудам и камерам сердца.
По каким причинам обращаются к детскому кардиологу?
Самой частой причиной обращения к детскому кардиологу является выявление шума при выслушивании сердца ребенка. Иногда заболевание сердца проявляется как слабость, утомляемость, отставание в физическом развитии от сверстников, бледность и/или посинение кожных покровов при беге, плаче, крике; обморочное состояние, головная боль. Дети редко жалуются на боли в сердце, одышку и другие симптомы. В раннем возрасте они просто не могут ещё разговаривать; постарше не знают, как обозначить и назвать происходящие с ними изменения, а при наличии патологии с рождения даже не подозревают, что может быть иначе, т.к. не жили со здоровым сердцем. Только чуткие и внимательные к здоровью своего ребенка родители замечают подобные изменения.
Почему возникают шумы в сердце ребенка?
Ребенок с выявленными шумами в сердце должен быть обследован у детского кардиолога, причем, чем более ранний возраст, тем раньше.
Причины сердечных шумов у детей:
– кардиты на фоне различных вирусных и бактериальных инфекций;
– ревмокардит и приобретенные пороки сердца;
– «малые» аномалии развития сердца и сосудов;
– врожденные пороки сердца и сосудов.
Кардит
Кардит возникает, как у новорожденных, так и более старших возрастных группах. У всех пациентов прослеживается связь заболевания с наличием патогенного фактора. Всё чаще в последнее время замечается внутриутробная передача инфекции от матери к плоду. Особая восприимчивость клеток сердца отмечается к респираторно-сентициальному вирусу, цитомегаловирусу, вирусу герпеса, аденовирусу, норовирусу, энтеровирусу, вирусу гриппа, вирусу краснухи. В дошкольном и младшем школьном возрасте к детям с ослабленной иммунной системой всё чаще присоединяется бактериальная инфекция в виде стафилококков, стрептококков, гемофильной палочки, синегнойной палочки и множества условно-патогенных микроорганизмов, которые приводят к длительному, хроническому течению заболеваний с частыми обострениями, трудно поддающимися лечению.
Кардит проявляется выраженной слабостью, проявлениями сердечной недостаточности, нарушениями ритма и проводимости сердца, изменениями на ЭКГ, ЭХОКГ, рентгенографии сердца и требует продолжительного наблюдения и лечения. Внешние изменения некоторые родители расценивают у ребенка как «ленивость», «капризность», «повышенная сонливость», «перегрузка». Лучше всего, провести у такого ребенка обследование у детского кардиолога!
Профилактика кардита:
– главное, при подготовке к беременности каждой женщине необходимо тщательно выявить и пролечить все очаги хронической инфекции в организме!
– за 2-3 месяца до предполагаемого зачатия будущим родителям нужно прекратить все вредные привычки и правильно, полноценно питаться, для укрепления иммунитета своего ребенка и его окружения.
– после рождения и на протяжении всего развития ребенка важно выполнять все рекомендации педиатра и родительские обязанности, приобщаться совместно к здоровому образу жизни.
Ревмокардит
При данном заболевании кардит обусловлен определенным возбудителем носоглоточной инфекции – бета-гемолитическим стрептококком группы А.
Ревмокардит является проявлением ревматизма, поэтому в процесс часто вовлекаются изменения суставов, иногда — нервной системы, кожи, легких, почек, крови. При ревматизме, как правило, наблюдается семейственность, наследственная предрасположенность. Самое опасное, что после непролеченного ревмокардита развиваются приобретенные пороки сердца. Пороки сердца приводят к стойким прогрессирующим нарушениям кровообращения в организме. Иногда требуется неотложная операция на клапанах сердца уже в подростковом возрасте!
Профилактика ревмокардита:
– настойчивое лечение носоглоточной инфекции;
– длительное, регулярное наблюдение у ревматолога с проведением анализов на ревматизм, ЭКГ, ЭхоКГ;
– отказ от вредных привычек, здоровый образ жизни, укрепление иммунитета.
«Малые» аномалии развития сердца
Это врожденные изменения сердца и сосудов, не приводящие к грубым нарушениям функции сердечно-сосудистой системы. В медицинской литературе описано до 40 таких аномалий. Наиболее часто встречаются: эктопические трабекулы («ложные» хорды), пролапсы митрального и трикуспидального клапанов, открытое овальное отверстие, аневризма межпредсердной перегородки. Данные изменения иногда сочетаются с малыми аномалиями развития со стороны других органов и сгруппированы в понятие «дисплазия соединительной ткани».
В функциональном отношении, несмотря на небольшие анатомические изменения, в период быстрого роста ребенка они создают множество разнообразных нарушений, постепенно исчезающих с возрастом.
На приеме у детского кардиолога большую часть пациентов составляют именно пациенты с «малыми» аномалиями развития сердца. К сожалению, в последнее время наблюдается тенденция к количественному росту данной патологии.
Профилактика аномалий развития сердца:
– максимально исключить воздействие различных экологических факторов, обладающих особенно неблагоприятным влиянием на половые клетки будущих родителей и на внутриутробный рост плода!
В современном обществе отмечается продолжительное и массированное воздействие на людей неестественных факторов и их важно знать. Кроме того, ежегодно нарастают нервно-психические перегрузки.
Химические факторы:
– Искусственные пищевые добавки (усилители вкуса, цвета, запаха, антиокислители и др.) присутствующие во многих готовых продуктах питания длительного хранения, особенно в так популярных среди молодежи жевательных резинках, сладостях, снеках;
– косметическая продукция (средства декоративной косметики, краски для волос, средства ухода за кожей и для татуировок, лаки и гели для ногтей, особенно непроверенных производителей);
– средства для борьбы с насекомыми и садовые химикаты;
– мебель, содержащая синтетические смолы и клей;
– искусственные материалы для ремонта и отделки квартир.
Физические факторы:
– воздействие средств мобильной связи, компьютеров, особенно в период их работы;
– рентгенологическое и радиационное воздействие;
– кислородное голодание (проживание на высокогорье);
– резкое изменение барометрического давления (полеты на самолетах);
– повышенный уровень ультрафиолетовой радиации (загар, солярии).
Врожденные пороки сердца и сосудов
Это врожденные дефекты внутриутробного развития плода, ведущие к нарушениям внутрисердечного кровотока и стойкой недостаточности кровообращения в различной степени. Согласно статистике, около 1% новорожденных рождаются с врожденным пороком сердца на основании той или иной генетической аномалии. Чаще остальных пороков встречаются дефекты межпредсердной и межжелудочковой перегородки, частичный аномальный дренаж легочных вен, открытый артериальный проток, коарктация аорты. Среди более тяжелых пороков – тетрада Фалло, транспозиция магистральных сосудов. В 90% случаев диагноз можно установить при проведении безопасного и доступного метода исследования – ЭХОКГ. Дальнейшее наблюдение у детского кардиолога обязательно! Только врач назначает адекватное вспомогательное терапевтическое лечение и определяет сроки хирургической коррекции дефекта. При тяжелых пороках операция должна быть проведена в наиболее ранние, оптимальные сроки для того, чтобы предотвратить системное кислородное голодание организма, приводящее к значительному физическому и умственному отставанию в развитии ребенка от сверстников.
Профилактика врожденных пороков:
При высоком риске рождения в семье ребенка с врожденным пороком сердца (имелись пороки сердца среди ближайших кровных родственников, профессиональные вредности, возраст беременной старше 40 лет) особое внимание следует уделить предотвращению воздействия химических и физических факторов, перечисленных выше, в разделе ««Малые» аномалии развития сердца», а так же:
– до зачатия (за 3-4 мес.) прекратить употребление тератогенных медикаментов – антибиотиков, химиотерапевтических средств, нестероидных противовоспалительных препаратов, иммунодепрессантов, цитостатиков, некоторых противовирусных средств, нитратов, лития, талидомида и т.д.;
– возможно, стоит прервать беременность (после консультации с врачом-генетиком!) на фоне перенесённого гриппа, краснухи, кори, некоторых инфекционных заболеваний, антигены которых являются биологическими мутагенами;
– необходим безусловный и полный отказ от курения (бензпирен) и приема алкоголя (спирт), являющимися сильными химическими мутагенами!