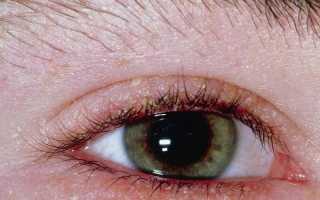
Почему краснеют глаза причины появления симптома 12 фото
Воспалительные заболевания глаз
Воспалительные заболевания – это самая частая патология глаз. Воспаление может быть вызвано попаданием в глаз инфекции, аллергией, травмой глаза, чрезмерным воздействием ультрафиолетового излучения, системными заболеваниями, авитаминозами и т.д.
Лечение должно проводиться врачом-офтальмологом. Назначаются лекарственные препараты различных групп, осуществляется подбор адекватной дозировки и способа введения лекарственных средств – в соответствии с причиной заболевания и степенью выраженности симптомов воспаления.
Самые распространенные виды воспалительных заболеваний:
- Блефарит
- Ячмень и халязион века
- Конъюнктивит
- Кератит
- Иридоциклит
Блефарит
Блефарит — воспаление краев век.

Заболевание характеризуется появлением зуда, отечности и покраснения краев век. Между ресницами можно обнаружить серовато-желтоватые корочки-чешуйки.
Причинами блефаритов являются заболевания желудочно-кишечного тракта, аллергические состояния, сахарный диабет, витаминная недостаточность, неправильно подобранные очки.
Лечение проводится комплексное – назначается местное лечение, осуществляется подбор адекватной коррекции зрения, производится нормализация функционирования желудочно-кишечного тракта, оценивается степень компенсации сахарного диабета. Соответственно обследование и лечение проводится не только врачом – офтальмологом, но и по показаниям – гастроэнтерологом, аллергологом-иммунологом, эндокринологом, инфекционистом и терапевтом.
Ячмень и халязон века
Ячмень – это воспаление волосяной луковицы, находящейся на краю века.

Заболевание характеризуется появлением болезненного инфильтрата на ресничном крае века, покраснением и отечностью века в области воспаления.
Халязион – это глубокий воспалительный процесс века — воспаление хряща века вокруг мейбомиевой (сальной) железы. Мейбомиевы железы вырабатывают жировой секрет, который способствует сохранению слезной пленки на поверхности глаза.

Из-за закупорки канала мейбомиевой железы выделяемый железой секрет накапливается и при попадании в просвет железы инфекционного агента развивается воспалительный процесс.

Симптомами халязиона являются появление на веке болезненного уплотнения (размером от 2 мм и более), отек и покраснение века в области воспаления.
Лечение:
- Консервативное лечение – антибактериальное и противовоспалительное (в зависимости от течения воспалительного процесса местное лечение может назначаться с системной антибактериальной терапией);
- Кортикостероидная терапия;
- Хирургическое вмешательство.
Консервативное лечение эффективнее на начальных стадиях заболевания. Хирургическое вмешательство показано в случае безуспешной консервативной терапии.
Конъюнктивит
Конъюнктивит – воспаление слизистой оболочки глаза. Слизистая оболочка является второй (после век) линией защиты от вредного воздействия окружающей среды, инфекций и других повреждающих факторов.

Симптомы:
- покраснение глаз;
- отёчность век;
- зуд, жжение, ощущение инородного тела, «песка» в глазу;
- слипание ресниц по утрам;
- слезотечение;
- слизистое или слизисто-гнойное отделяемое.
Причины конъюнктивита:
- инфекции (бактериальные, вирусные, грибковые, хламидийные, паразитарные)
- аллергия (пыльца, домашняя пыль, косметика, лекарства)
- воздействие химических веществ, вредных факторов окружающей среды, бытовая химия
Все конъюнктивиты требуют обращения за консультацией к врачу-офтальмологу, который назначит необходимое в каждом конкретном случае лечение. Самолечение может вызвать различные осложнения: переход острого конъюнктивита в хронический, снижение зрения за счет распространения воспалительного процесса на роговицу.
Кератит
Кератит – воспаления роговой оболочки.
Среди вирусных кератитов наиболее распространенными являются герпетический и аденовирусный. Герпетический кератит часто сопровождается высыпанием пузырьков герпеса на губах или на коже носа и век. Аденовирусный может возникнуть после перенесенного простудного заболевания.


Симптомы:
- Боль в глазу;
- Светобоязнь (при бактериальной или грибковой инфекции), при вирусном кератите отмечается наоборот – снижение чувствительности роговицы;
- слезотечение;
- ощущение инородного тела;
- снижается острота зрения;
- При бактериальных кератитах отмечается гнойное отделяемое из глаза.
Категорически запрещается заниматься самолечением. Следует немедленно обращаться к офтальмологу, который назначит правильное лечение. При необходимости проводится госпитализация в глазное отделение. Неправильно леченый кератит может привести к проникновению инфекции внутрь глаза и к частичной или полной потере зрения.
Иридоциклит
Иридоциклит – это воспаление радужки (цветной оболочки глаза) и цилиарного тела (патологический процесс захватывает весь передний отдел сосудистого тракта).

Заболевание начинается остро. В глазу возникают ломящие боли, появляются светобоязнь, слезотечение, глаз краснеет, резко снижается зрение.
При симптомах иридоциклита необходимо срочное обращение к офтальмологу, который назначит необходимое лечение. Как правило, требуется лечение и обследование в условиях стационара.
Неправильное лечение иридоциклита может привести к серьезным осложнениям (развитие осложненной катаракты, повышение внутриглазного давления и т.д.). При своевременно начатом лечении исход иридоциклита благоприятный.
Почему у ребенка появляются заеды?
Практически каждую ранку в области наружной и внутренней поверхности губ, а также уголка рта можно назвать заедой. Исключение составляют травматические повреждения кожи и слизистых, которые у деток встречаются довольно часто. Такие ранки хоть и напоминают заеды, но имеют совсем другое происхождение.
Если говорить кратко, то заеды у ребенка могут возникать вследствие инфицирования, аллергических реакций, дефицита витаминов. В большинстве случаев заеды у детей вызваны стрептококками.
Хотя по мнению педиатров, самой распространенной причиной появления заед у ребенка является дефицит рибофлавина, который необходим для здоровья кожи и нормального роста волос и ногтей. Также часто заеды возникают из-за снижения иммунитета и некоторых заболеваний. У многих детей, страдающих заедами, встречаются также в анамнезе хронический тонзиллит, кариес, частые простудные и вирусные заболевания. Среди причин заед у ребенка могут быть также стафилококки, стрептококки, грибковые заболевания, глистные инвазии. Своевременное лечение подобных поражений кожи помогает избавиться от таких неприятных последствий.
В этиологии истинной заеды у детей имеют значение несколько факторов. Самыми главными из них являются:
- Микробы;
- Аллергические реакции;
- Различные заболевания и патологические отклонения в организме;
Не зависимо от первопричины возникновения заеды у деток, все равно, центральным её звеном является микробный фактор. При этом возбудителями становятся обычные микроорганизмы, которые в норме обитают на поверхности кожи. Но, когда организм ребенка здоров, то такие микробы не вызывают никаких проявлений. Как только происходит снижение защитных сил, они сразу же начинают активно размножаться, вызывая воспаление кожи с образованием ранок на губах или в уголках рта (заеды).
В отношении конкретных видов возбудителей, провоцирующих образование заеды, основная роль принадлежит стрептококковой и грибковой инфекции. Именно эти два класса микробов обитают на поверхности кожи у детей и способны вызвать воспалительное поражение поверхностных слоев кожи, которое заканчивается образованием небольшой язвенной поверхности, которую и называют заедой.
 Важно! Для возникновения заеды должно произойти снижение иммунной функции детского организма, на фоне которой активизируется условно-патогенная микрофлора (грибки и стептококки). Иногда подобное состояние возникает в результате инфицирования этими микробами из окружающей среды.
Важно! Для возникновения заеды должно произойти снижение иммунной функции детского организма, на фоне которой активизируется условно-патогенная микрофлора (грибки и стептококки). Иногда подобное состояние возникает в результате инфицирования этими микробами из окружающей среды.
Привести к этому самому снижению иммунного надзора способны такие факторы:
- Простудные заболевания;
- Повышение температуры тела;
- Аллергические реакции;
- Инфицированные патогенными микробами продукты питания, игрушки и предметы, которые ребенок тянет в рот;
- Анемия различных видов и происхождения;
- Гиповитаминоз;
- Заболевания иммунной системы;
- Болезни системы крови;
- Химиотерапия в анамнезе.
Самое важное, что заеды у деток – явление не частое. Но, если они возникают, то как правило, носят длительное течение. Больше всего склонны к их появлению дети в переходные возрастные периоды (6-8 лет и 13-17 лет).
Симптомы заед у ребенка
Среди первых симптомов заед у ребенка в уголках рта появляются пузырьки небольшого размера, которые со временем лопаются, а на их месте образуется эрозия. Кожа уголков губ становится влажной и кровоточит, появляются микротрещинки. Эрозия то заживает, то снова воспаляется. Дети могут испытывать болезненные ощущения, мешающие принимать им пищу и разговаривать.
Лечение заед у ребенка
Лечение заед должно быть комплексным. Перед началом лечения проводят лабораторную диагностику для выявления возбудителя и осуществления более эффективного лечения. Делают также общий анализ крови, посев кала на энтеробиоз и дисбактериоз, обследуют щитовидную железу. Помимо антибактериальных мазей и антисептических примочек, назначают поливитамины, иммуностимуляторы, лечат дисбактериоз. Проводят коррекцию рациона питания: увеличивают потребление молочных продуктов, овощей и фруктов.
Если у ребенка не проходят заеды
 Иногда случается так, что заеды длительное время не поддаются местному лечению. Такое возможно, даже несмотря на использование разных комбинаций средств, действие которых направлено на разные причины и механизмы развития этой проблемы. Подобная ситуация однозначно свидетельствует о серьезном ослаблении иммунных и защитных ресурсов организма. Поэтому каждая мама обязана учитывать этот факт. Ведь дети с таким проблемами подлежат тщательному обследованию:
Иногда случается так, что заеды длительное время не поддаются местному лечению. Такое возможно, даже несмотря на использование разных комбинаций средств, действие которых направлено на разные причины и механизмы развития этой проблемы. Подобная ситуация однозначно свидетельствует о серьезном ослаблении иммунных и защитных ресурсов организма. Поэтому каждая мама обязана учитывать этот факт. Ведь дети с таким проблемами подлежат тщательному обследованию:
- Осмотр педиатра;
- Консультация дерматолога;
- Общий анализ крови и мочи;
- Биохимические исследования крови;
- Посев из заеды на микрофлору и её чувствительность к действию конкретных препаратов;
Это поможет установить истинную причину образования заед у ребенка и их устойчивости к местному лечению.
За длительно незаживающей заедой всегда скрыты серьезные проблемы со здоровьем. Главное вовремя их выявить. Это не только избавит от заеды, но и предотвратит прогрессирование причинного заболевания.
Дополнительные меры
При стойких к лечению ранках в сочетании с местными препаратами могут быть назначены:
- Антибиотики для системного применения: азитромицин, флемоксин, аугментин в небольших дозировках;
- Противогрибковые средства: фуцис, флуконазол, нистатин;
- Средства для укрепления иммунитета;
- Витаминные препараты: витамины А, Е, С, В, мульти-табс, киндер биовиталь.
Нельзя заниматься самолечением,обязательна консультация врача-стоматолога.
Герпес: причины, симптомы, и лечение вируса
«Простуда» на губах знакома практически каждому. Стоит подхватить насморк или перенервничать, как тут же появляется неприятный предвестник – покалывание где-нибудь у рта.
Вирус простого герпеса присутствует в организме 95% людей. И лишь немногие имеют невосприимчивость, причины которой до сих пор непонятны.
Вирус попадает в организм в раннем детстве: в 3 — 4 года, когда истощаются антитела против вируса герпеса, переданные младенцу матерью. Чаще всего заражение происходит, если ребенка целуют носители инфекции. Кроме поцелуя, вирус может проникнуть в организм, к примеру, со слюной. Он внедряется в слизистые, доходит до нервных окончаний, поднимается в полость черепа, где «прячется» в нервном сплетении, именуемом, тройничным ганглием и «спит» там до момента повторной активации.
Герпес «просыпается» при снижении иммунитета
Причины рецидивов герпеса на губах: стресс или эмоциональное расстройство; различных других болезней, в частности простуды, гриппа, сахарного диабета, ВИЧ; отравление или интоксикация; употребление алкоголя, кофеина и курение; избыточное ультрафиолетовое облучение; переохлаждение или перегревание; наступление менструация; переутомление и истощение; недостаточное питание/диета или расстройство желудка; другие индивидуальные для каждого человека факторы.
После «пробуждения» вирус направляется обратно к коже. При движении через нерв вирус вызывает воспаление ткани нерва.
Развитие герпеса можно условно поделить на несколько этапов. На первом этапе человек испытывает недомогание. В месте появления «лихорадки» появляется боль, пощипывание., кожа краснеет. На стадии воспаления образуется небольшой болезненный пузырек, заполненный жидкостью. Через некоторое время пузырек лопается и из него вытекает бесцветная жидкость, содержащая миллиарды вирусных частиц. На его месте появляется язвочка. На заключительном этапе язвочка покрывается корочкой.
Чаще всего герпес появляется на губах, но поражения могут появляться и на лице, в области ушей или в полости рта.

Что делать если у Вас появилась «простуда» на губах
В настоящий момент не разработано лекарственных средств и методов лечения, которые полностью уничтожали бы вирус простого герпеса в организме человека. Но несколько советов страдающих герпесом дать можно.
Строго соблюдайте правила личной гигиены! Поскольку герпес заразен, необходимо мыть руки с мылом, пользоваться отдельной посудой и полотенцем.
Не подносите руки к глазам! И не увлажняйте линзы слюной! Герпес может поразить слизистую глаза.
Не рекомендуется дотрагиваться до вирусного высыпания, целоваться. Вирус может передаться при пользовании одной помадой или курени одной сигареты.
Если пытаться удалить волдырь или корочку над язвой вирус может распространиться на другие части тела.
Откажитесь от орального секса! Вирус с пораженных губ может стать причиной генитального герпеса у партнера.
Молодой маме необходимо также соблюдать определенные меры предосторожности, чтобы уберечь малыша от заражения герпесом. Если у Вас есть герпетические высыпания, необходимо каждый раз перед тем, как прикоснуться к ребенку, вымыть руки с мылом. И ни в коем случае не допускать контакта пораженной поверхности с кожей ребенка.
Как свести неприятные ощущения к минимуму
Начинать использовать противогерпесные препараты необходимо начать, как только вы почувствовали пощипывание. Лекарства не избавят Вас от вируса, но позволят остановить его развитие и ускорить выздоровление. Существуют препараты, предотвращающие развитие вируса: таблетки, мази для наружного применения, которые помогают заживлению пузырьков и язв, уменьшению неприятных ощущений.
При нанесении мази используйте ватные палочки, что бы избежать передачу вируса с губ на кожу пальцев.
Герпес требует внимания специалистов! «Простуда» на губах может оказаться симптомом серьезных заболеваний: резкого снижения иммунитета, онкологических заболеваний, ВИЧ-инфекции.
Если Вас мучают рецедивы герпеса – обратитесь к врачу. Специалист не только избавит Вас от лишних волнений и исключит опасность для здоровья, но и поможет подобрать комплексную программу профилактики и лечения герпеса.
Красные галаза симптом какой болезни?
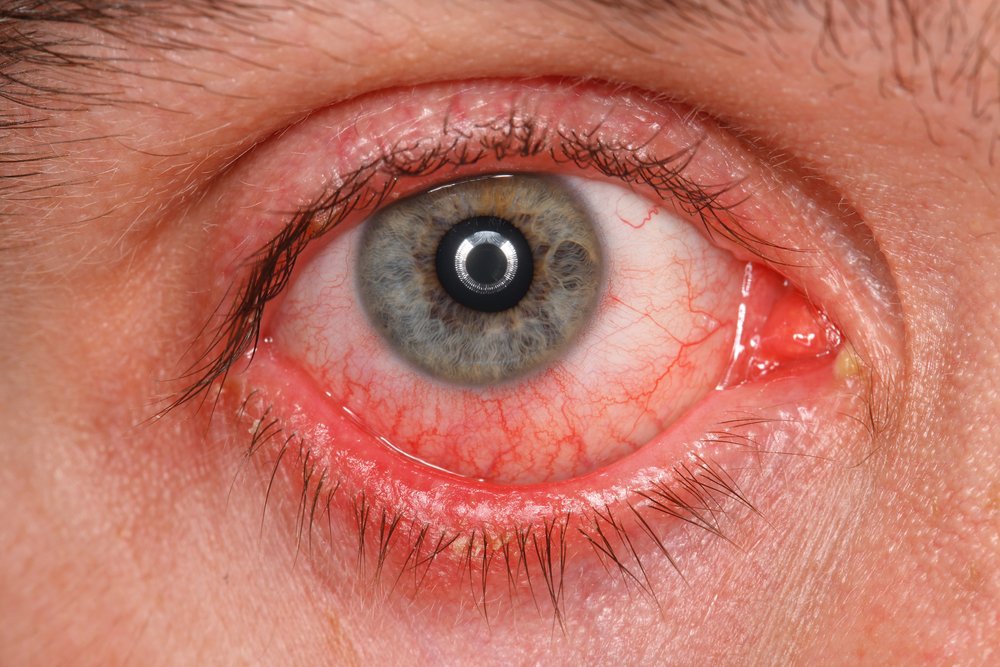 Красные глаза являются результатом повышения в поверхностных сосудах кровяного давления. Сосуды расширяются, могут возникнуть повреждения и разрывы, и на слизистой оболочке глаза образуются кровавые пятна. Зачастую такое происходит из-за перенапряжения и усталости. Но если вместе с покраснением появляются боль, обильные выделения, нарушается зрение – это говорит о медицинской проблеме.
Красные глаза являются результатом повышения в поверхностных сосудах кровяного давления. Сосуды расширяются, могут возникнуть повреждения и разрывы, и на слизистой оболочке глаза образуются кровавые пятна. Зачастую такое происходит из-за перенапряжения и усталости. Но если вместе с покраснением появляются боль, обильные выделения, нарушается зрение – это говорит о медицинской проблеме.
Способы лечения
Наиболее частыми причинами покраснения глаз являются:
усталость, перенапряжение вследствие продолжительной работы. Необходимо устроить отдых от компьютера, смартфона, но не смотреть при этом телевизор и не читать, обеспечив покой глазам;
бессонница, хроническое недосыпание. Требуется нормализовать график сна и постараться спать не менее 8 часов в сутки;
скачки артериального давления. Следует не допускать их появления и контролировать нормальные показатели;
попадание инородного тела в глазное яблоко – соринки, пыли, насекомого и т.п. Его необходимо найти и извлечь;
нехватка слезной жидкости для увлажнения поверхности глазного яблока, так называемый синдром сухого глаза. Помимо перенапряжения, нередко виной тому становятся кондиционеры. Требуется дополнительное увлажнение глаз;
аллергическая реакция на пыль, бытовую химию, косметику, сигаретный дым, пыльцу, лекарства, глазные капли. Следует выяснить источник аллергии и начать лечение;
реакция на сухой или холодный воздух, яркий солнечный свет, сильный ветер. Требуется по возможности ограничить пребывание на улице при таких погодных условиях;
неправильно подобранные очки или контактные линзы. Следует обратиться к специалисту для их замены;
злоупотребление алкоголем. Необходимо сократить количество алкогольных напитков, а лучше всего отказаться от них.
После выяснения причин покраснения глаз можно воспользоваться каплями на основе натуральной слезы. Они помогут увлажнить поверхность глазного яблока и снять раздражение. Также действенным средством являются холодные компрессы и примочки. Они производят мягкий сосудосуживающий эффект. Для приготовления можно использовать кипяченую или бутилированную воду, отвары трав, тонкие кусочки огурцов. Хорошим способом укрепления стенок кровеносных сосудов может стать контрастное чередование холодных и теплых компрессов.
Если после устранения возможных причин расширение сосудов и красный белок глаз сохраняются, необходимо обратиться к врачу-офтальмологу. Особенно при наличии дополнительных симптомов – боли, воспаления, зуда, обильных выделений и слезотечения, чувства распирания глаза изнутри. Это говорит о возможном возникновении болезней. Специалист установит верный диагноз и назначит адекватное лечение. Проведение самолечения крайне нежелательно. Оно может привести к чрезвычайно негативным последствиям для здоровья.
Профилактика
 Чтобы избежать покраснения глаз, следует тщательно соблюдать режим гигиены и график сна и отдыха. Не стоит забывать о том, что человеческому организму требуется около восьми часов сна в сутки для восстановления сил. Долгое сидение за компьютером, телевизором, напряженная физическая и умственная деятельность являются утомляющими факторами, поэтому не следует пренебрегать отдыхом. Также рекомендуется пользоваться натуральной косметикой, избегать контакта с аллергенами, уделять время прогулкам на свежем воздухе, ограничить употребление алкогольных напитков и курение.
Чтобы избежать покраснения глаз, следует тщательно соблюдать режим гигиены и график сна и отдыха. Не стоит забывать о том, что человеческому организму требуется около восьми часов сна в сутки для восстановления сил. Долгое сидение за компьютером, телевизором, напряженная физическая и умственная деятельность являются утомляющими факторами, поэтому не следует пренебрегать отдыхом. Также рекомендуется пользоваться натуральной косметикой, избегать контакта с аллергенами, уделять время прогулкам на свежем воздухе, ограничить употребление алкогольных напитков и курение.
Для профилактики покраснения глаз следует регулярно проходить медицинские осмотры в целях предупреждения или ранней диагностики различных патологий. Также необходимо следить за артериальным давлением, особенно людям с гипертонической болезнью. Его скачки крайне негативно влияют не только на сосуды глаз, но и на весь организм в целом.
Особое внимание следует уделить питанию. Оно должно быть сбалансированным и содержать большое количество витаминов, минералов и микроэлементов, которые благотворно влияют на стенки сосудов. Очень полезно регулярное употребление свежих овощей и фруктов желтого и оранжевого цветов из-за содержания в них витаминов А, С, орехов, которые содержат полинасыщенные жиры и витамин Е, рыбы, содержащей омега-3 кислоты, черники, богатой большим количеством витаминов и имеющей в своем составе антиоксидант антоцианин, который способствует укреплению стенок капилляров.
При отсутствии противопоказаний – воспалительных заболеваний глаз, отслоения сетчатки, оперативных вмешательств по лазерной коррекции зрения или замене хрусталика – рекомендуется регулярно, несколько раз в день делать гимнастику для глаз:
чистыми теплыми руками делать массаж век. Массировать кончиками пальцев закрытые глаза несколько минут, сжатыми в кулаки руками потереть веки около 30 секунд;
аккуратно совершать вращательные движения глазами по и против часовой стрелки. Упражнение можно делать с открытыми и закрытыми глазами в течение двух минут;
«рисовать» взглядом цифры или геометрические фигуры в течение нескольких минут;
«рисовать» носом с закрытыми глазами цифры, геометрические фигуры, «писать» слова в течение десяти минут. Это эффективно способствует расслаблению глазодвигательных мышц, снятию напряжения;
-концентрироваться на различных предметах в руках, плавно приближая и отдаляя их, закрывая поочередно оба глаза около десяти раз;
интенсивно моргать в течение 30 секунд до и после каждого упражнения.
Аллергическое покраснение глаз
Аллергическое покраснение глаз — это воспалительное поражение, иммунный ответ организма на контакт с аллергеном.
Аллергия на глазах может сопровождаться отеком век, зудом и жжением глаз, светобоязнью и слезотечением, сочетаться с аллергическим ринитом или другими заболеваниями.
Покраснение белков глаз и кожи вокруг них причиняет больному массу дискомфортных ощущений, поэтому затягивать с лечением не стоит — при первых признаках раздражения нужно обратиться за помощью к офтальмологу. Врач выяснит причину заболевания и подберет адекватную терапию.
ПРИЧИНЫ ПОКРАСНЕНИЯ ГЛАЗ
Органы зрения уязвимы к воздействию аллергенов. В качестве последних могут выступать:
• бытовая химия, токсические вещества, находящиеся в воздухе;
• шерсть животных, перья птиц;
• шовные материалы, используемые в ходе недавно проведенной операции на органах зрения;
• вирусы, грибки, бактерии.
Поскольку у большинства пациентов симптомы и признаки аллергического покраснения глаз возникают летом, можно сделать вывод, что самая распространенная причина заболевания — пыльцевые аллергены, которые содержатся в воздухе в период цветения злаковых, деревьев или трав. Если же краснота белков глаз время от времени дает о себе знать в любое время года, говорят не о сезонной, ао круглогодичной аллергической реакции. Ее провокаторы — соединения, с которыми человек контактирует изо дня в день.
КАК ПРОЯВЛЯЕТСЯ ПОКРАСНЕНИЕ ГЛАЗ
Среди основных симптомов аллергии на глазах врачи называют:
• ощущение инородного тела в обоих или только в одном глазу;
• боязнь яркого искусственного либо дневного света;
• воспаление кожи вокруг глаз.
Веки больного могут отекать, глазные яблоки — краснеть. Количество отделяемой слезной жидкости заметно увеличивается.
ПОКРАСНЕНИЕ ГЛАЗ У ДЕТЕЙ
У детей аллергическая реакция на глазах может развиваться сразу после контакта с аллергеном или с небольшой задержкой. Веки ребенка отекают, из глаз выделяется жидкое содержимое. Малыш жалуется, что ему тяжело открыть глаза, смотреть на свет.
Покраснение глаз или вокруг них у ребенка может сопровождаться сильным насморком. В тяжелых случаях на роговой оболочке формируются небольшие язвочки. Тогда маленький пациент испытывает боль.
ПОКРАСНЕНИЕ ГЛАЗ У ВЗРОСЛЫХ
Взрослые люди обычно легче детей переносят аллергию на глазах. Довольно часто их вообще ничего не беспокоит, кроме покрасневших белков. Поскольку смотрится это неэстетично, они пробуют решить проблему с помощью сосудосуживающих капель. Это только усугубляет ситуацию, так как кровоснабжение оболочек глаза может ухудшиться.
Покраснение глаз у взрослых может сопровождаться жжением, зудом и светобоязнью, отеком, выделением большого количества слезной жидкости. Если симптоматика выражена сильно и долго не проходит, необходимо обратиться к врачу.
ПОКРАСНЕНИЕ ГЛАЗ ПРИ АЛЛЕРГИЧЕСКИХ ЗАБОЛЕВАНИЯХ
Существует большое количество офтальмологических заболеваний аллергической и не аллергической природы, для которых характерен один общий симптом — покраснение белков. Поэтому офтальмологии аллергологи-иммунологи всегда уделяют максимум внимания симптоматике и диагностике.
Наиболее часто во врачебной практике встречаются такие аллергические патологии, как:
• Аллергический конъюнктивит. Вызывает покраснение белков, слезотечение, отек слизистых оболочек, светобоязнь. Может протекать в острой, подострой и хронической форме, быть сезонным и круглогодичным.
• Аллергический дерматит. Результат применения лекарств или косметики. На коже век и лица появляются воспаленные очаги, отеки. Возникает зуд и жжение. Глаза краснеют.
• Непереносимость холода. Глаза отекают и выглядят воспаленными после прогулки на улице зимой. При этой форме могут также наблюдаются кожные высыпания.
Но это не все заболевания, которые поражают глаза. Токсико-аллергические кератиты, увейты — это тоже диагнозы, при которых белки краснеют. Встречаются они редко.
ЛЕЧЕНИЕ ЗАБОЛЕВАНИЙ, ПРОЯВЛЯЮЩИХСЯ ПОКРАСНЕНИЕМ ГЛАЗ
Вне зависимости от того, по какой причине возникла аллергия, лечение заболевания будет проводиться по общей схеме. Сначала нужно установить аллерген и исключить дальнейший контакт с ним. Если этого не сделать, аллергические признаки все равно время от времени будут напоминать о себе, на стабильную ремиссию пациент сможет рассчитывать только в период приема лекарств.
Следующий этап — подбор медикаментозной терапии. Врач может назначить средства из следующих групп:
• Антагонисты рецепторов гистамина, стабилизаторы мембран тучных клеток. Не дают высвобождаться аллергенам, благодаря чему симптомы заболевания сходят на нет.
• Кортикостероиды. Эффективны при тяжелых формах аллергии. Снимают отек, устраняют зуд и жжение. Уменьшают выраженность воспаления.
• Сосудосуживающие капли. Используются с целью сужения сосудов глаз, минимизации глазного отека.
• НПВС. Нужны для уменьшения воспаления, боли. Обычно включаются в состав комплексной терапии.
При лечении аллергических заболеваний глаз могут применяться офтальмологические мази, капли, гели, а также таблетки. Следовательно, лечение может быть общим, местным или комбинированным. Часто наилучшего эффекта можно достичь, если сочетать препараты местного воздействия с таблетками.
«Эриус»
При лечении аллергического ринита, сопровождающегося покраснением глаз, может использоваться препарат последнего поколения «Эриус», действующим веществом которых является дезлоратадин.
Эриус способствует устранению 10 симптомов аллергии, включая покраснения глаз:
- 1. Покраснение глаз
- 2. Заложенность носа
- 3. Слезотечение
- 4. Сыпь на коже
- 5. Зуд глаз
- 6. Чихание
- 7. Зуд в носу
- 8. Зуд неба
- 9. Кожный зуд
- 10. Выделения из носа
Дезлоратадин — это активный метаболит лоратадина, который не дает гистамину, высвободившемуся из тканей, взаимодействовать с рецепторами на клетках-мишенях. За счет этого аллергическая реакция не развивается.
Помимо этого, дезлоратадин не позволяет высвобождаться интерлейкинам, запускающим воспаление. Как следствие, белки глаз приобретают здоровый цвет. Слезоточивость, зуд и жжение перестают беспокоить пациента.
Что важно, лекарственное средство «Эриус» активно сразу в трех направлениях — антигистаминном, противовоспалительном и противоаллергическом. Эффект от его использования сохраняется на протяжении суток.
Выпускается препарат в двух формах: таблетки и сироп. Первая предназначена для лечения аллергических заболеваний у пациентов в возрасте старше 12 лет, вторая может применяться, даже если симптомы аллергии возникли у полугодовалого малыша.
Более того «Эриус» не вызывает сонливость, не влияет на скорость психомоторных реакций. Его можно принимать даже в те моменты, когда необходима максимальная концентрация и скорость принятия решений.
ПРОФИЛАКТИКА
Чтобы снизить риск развития аллергического покраснения глаз, необходимо:
• исключить контакт с аллергеном;
• отказаться от вредных привычек;
• приобретать только качественные гипоаллергенные косметические средства.
Если человек знает, что белки его глаз краснеют из-за пыльцы определенных растений, ему нужно начинать прием антигистаминных таблеток до начала их цветения. Время приема должен определить лечащий врач.
Почему краснеют глаза причины появления симптома 12 фото
БУЗ УР «Республиканская детская клиническая больница МЗ УР»
Памятка для родителей
Рак у детей. Симптомы
Онкологические заболевания в детском возрасте встречаются крайне редко, но это не повод полностью исключать возможность развития ракового процесса. Есть множество причин, которые провоцирую развитие опухоли в раннем возрасте. Разберем, какие симптомы могут указывать на онкологию, и какие меры при этом предпринимать?
Причины и ранняя диагностика
Онкология у детей чаще всего связанна с генетическим фактором, врожденными заболеваниями и негативным влиянием внешней среды. На развитие заболевания может повлиять курение родителей, радиационное воздействие, проведение облучения, а также негативное воздействие солнечных лучей. Другие причины, это травма при родах, хронические процессы, связанные с воспалением и наличием инфекции.
Генетические аномалии, как причина рака тоже имеют место, но их роль в развитии рака будет зависеть от факторов риска, раздражителей внешней среды, сопутствующих заболеваний и образа жизни родителей. Повышенный риск у детей, страдающих такими врожденными заболеваниями, как синдром Дауна, анемия Фанкони, синдром Кляйнфельтера, все они могут стать причиной рака.
Родители должны внимательно наблюдать любые изменения поведения и состояния, а также найти возможную причину для ее устранения.
Для всех онкологических заболеваний присущ комплекс типичных симптомов, который позволяет диагностировать рак:

- ухудшение общего состояния, бледность кожи, симптомы интоксикации;
- снижение веса, потеря аппетита;
- капризность и плаксивость;
- быстрая беспричинная утомляемость;
- неконтролируемый подъем температуры тела;
- бессонница и ночные кошмары;
- страх, отстраненность от людей, замкнутость.
Эти признаки могут быть первыми проявлениями опухолевого процесса, но часто остаются незамеченными родителями и врачами, что приводит к тому, что опухоль диагностируется уже на поздней стадии, когда она неоперабельна или возникли метастазы.
Виной такой невнимательности можно считать, в том числе, отсутствие у родителей и педиатров онкологической настороженности в отношении детей, ведь злокачественные заболевания традиционно считаются патологией старшего возраста.
Наибольшему риску подвержены дети до 4 лет – именно в отношении них нужно проявлять предельную онкологическую настороженность. Родители должны помнить о вероятности развития злокачественного новообразования у ребенка и знать первые настораживающие симптомы (помимо общего симптомокомплекса).
Основные виды рака у детей
Детская онкология насчитывает около 10 форм рака, среди них лейкоз, опухоль головного мозга, нефробластома, нейробластома, рабдимиосаркома, ретинобластома, остеогенная саркома, саркома Юинга, заболевание Ходжкина или лимфогранулематоз.
Симптомы лейкоза у детей
Лейкоз составляет около 35% от всей онкологии в детском возрасте, симптомы заболевания связаны со снижением количества определенных клеток в крови, костный мозг замещается патологическими разрастаниями. Первые признаки, это снижение активности, кожа бледнее, больной становится беспокойным, перестает нормально питаться, уже можно наблюдать незначительное снижение веса. Лейкоз провоцирует кровотечение из носа без каких-либо причин, печень увеличивается, появляется ломота в костях и суставах
Сопровождается все головной болью, кашлем, приступами рвоты, нарушением ориентации в пространстве, ухудшением зрения.
Симптомы опухоли мозга у детей
Опухоль спинного и головного мозга развивается чаще в мозжечке и стволе головного мозга. Признаки рака при этом наблюдаются преимущественно утром, и это головная боль, усиливающая при наклонах головы вниз и сторону, ребенок беспокойный, рост опухоли приводит к тому, что он хватается за голову, трет лицо, пытаясь избавиться от дискомфорта или нарастающей боли. Также могут присоединяться нарушения со зрением, судороги, наблюдается изменение почерка, что может указывать на появления тремора, нарушение координации при поражении мозжечка.
Симптомы нефробластомы у детей
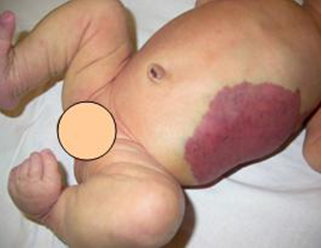
Это злокачественный процесс сосредоточен в почках. Чаще бывает в возрасте до 3-х лет, в 6% случаев наблюдается двустороннее поражение органа. Определить это заболевание получается путем пальпации, иногда случайно выявляется родителями. Признаки этого вида рака сосредоточены на симптомах общей интоксикации, изменяется асимметрия чревной полости, повышается температура тела, снижается аппетит, нарушается дыхание, появляется сильная болезненность, возможна анорексия. Опухоль больших размеров может привести к кишечной непроходимости.
Симптомы нейробластомы у детей
Нейробластома чаще возникает у новорожденных и в возрасте до 9 лет. Признаки локализуются в районе живота, он увеличивается. Название нейробластома получила за счет схожести патологических клеток и нервных клеток плода на раннем этапе его развития.
Основные признаки:
ощущение распирания живота;
дискомфорт и болезненность;
локализованная боль не распространяется на другие органы при пальпации;
Нейробластома приводит к болезненности в костях, онемению и даже параличу, ребенок мучается от ощущения общей слабости, постоянно плачет. Нарушается нормальное функционирование мочеполовой системы и кишечника. На коже появляются красные или голубоватые пятна, что может говорить о поражении нейробластомой кожи.
Симптомы ретинобластомы у детей
Ретинобластома – это злокачественный процесс, локализированный на глазной сетчатке. Случается у детей дошкольного возраста по невыясненным причинам.
Первые признаки:
нарушение зрения, болезненность;
косоглазие и кровоизлияние в глазное яблоко;
покраснение за счет мелких кровоизлияний;
на последней стадии происходит полная потеря зрения.
Симптомы остеосаркомы у детей
Остеосаркома поражает кости и встречается довольно часто у подростков. Основной симптом – это боль в районе поражения, особенно усиливающаяся в ночное время. На раннем этапе болезненность продолжается недолго, есть небольшая припухлость, которая со временем приходит. Диагноз можно поставить на основе рентгенологического исследования костной ткани, компьютерной томографии и биохимического анализа крови.
Симптомы саркомы Юинга у детей
Саркома Юинга возникает обычно в возрасте до 16 лет, поражает кости лопатки, ключицу, трубчатые кости. Симптомы схожи с остеосаркомой, но при этом наблюдается повышение температуры тела, потливость в ночное врем, сильная утомляемость, перепады настроения и увеличение регионарных лимфатических узлов.
Лечение онкологии в детск ом возрасте
Лечение рака у детей проводится как и у взрослых, но при этом по возможности исключается химиотерапия, так как несформированная иммунная система, ослабленная онкологическим процессом, может не справиться с сильными лекарственными препаратами.
Основным методом лечения остается хирургическое лечение. На сегодня лечение проводится по протоколам, разработанным для каждой отдельной патологии. Лечение рака кроветворных органов проводится консервативными методами (лучевая терапия), иные формы рака поддаются оперативному удалению.
После основного лечения дети проходят продолжительный реабилитационный курс поддерживающей терапии. За пациентом ведется специальное наблюдение, при необходимости проводится корректировка лечения, дополнительная диагностика, назначаются новые препараты.
Большая ответственность ложится на плечи родителей, которые должны контролировать условия проживания ребенка, следить за изменениями ее состояния, постоянно давать необходимые препараты. Задача родителей также заключается в отказе от вредных привычек, особенно от курения, ведь одной из причин рака выступает пассивное курение. Диета в лечении может несколько изменяться, в зависимости от состояния, и это тоже контролируется родителями.
Прогноз лечения
При своевременной диагностике и рациональном лечении шансы на выздоровление значительно повышаются. На нулевой стадии прогноз выживаемости 100% при адекватном лечении, на первой стадии 95%.
Помните, здоровье ваших детей в ваших руках!