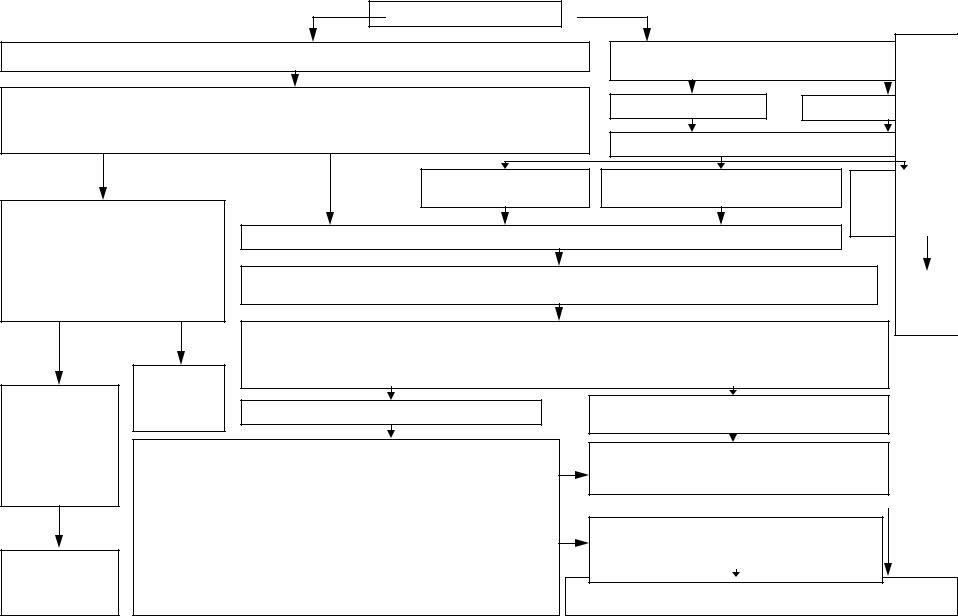
Алгоритм 14 Пароксизмальная мерцательная аритмия
КЛИНИЧЕСКАЯ ЭФФЕКТИВНОСТЬ И ВОЗМОЖНЫЙ РИСК ПРОТИВОРЕЦИДИВНОЙ ТЕРАПИИ ПАРОКСИЗМАЛЬНОЙ ФИБРИЛЛЯЦИИ ПРЕДСЕРДИЙ: НЕОБХОДИМОСТЬ УЧЕТА ВЕГЕТАТИВНЫХ ВЛИЯНИЙ НА СЕРДЦЕ


echocardiography, quality of life, paroxysmal atrial fibrillation, physical working capacity


Analysis of clinical course showed that besides vagal and adrenergic forms of paroxysmal atrial fibrillation there is a mixed form. Treatment, diagnostics and preventive antitachyarrhythmic therapy adjustments in accordance to the status of autonomic nervous system are discussed.


ВА-N7 от 09/03/1998, стр. 20-26 /.. Оригинальные исследования


Часто рецидивирующие пароксизмы фибрилляции предсердий (ФП) значительно снижают трудоспособ ность и качество жизни больных, требуя проведения дифференцированной фармакологической профилакти ки. Ухудшение гемодинамических параметров с развитием сердечной недостаточности (СН) отмечается не только при постоянной форме мерцательной аритмии (МА)[1], включая и лиц без органической кардиальной патологии [2]. Оно также характерно для больных с пароксизмальной ФП [3].
Риск тромбоэмболических осложнений при пароксизмальной ФП лишь незначительно меньше, чем при постоянной форме МА [4, 5]. Клинические проявления пароксизмов (учащенное неритмичное сердцебиение, одышка, резкая слабость, ангинозная боль, обмороки и другие проявления), а также мероприятия по их купированию (вызов бригады скорой медицинской помощи, в/в введение препаратов и их побочные эффекты, госпитализация, электрическая дефибрилляция предсердий) являются тяжелой психологической травмой для пациента, ведущей к ограничению его жизненной активности.
Новые немедикаментозные методы лечения (хирургические операции, имплантация кардиовертера-дефибриллятора, катетерная модификация атриовентрикулярного (АВ) соединения) стоят крайне дорого и сложны, что делает их недоступными для подавляющего большинства пациентов [6]. При отсутствии эффективной медикаментозной терапии пароксизмальная ФП имеет тенденцию к переходу в постоянную ее форму, что влечет за собой значительное ухудшение прогноза [7].
Большинство проведенных исследований посвящалось медикаментозной профилактике рецидивов после восстановления синусового ритма (СР) у пациентов с длительно существовавшей МА. При этом не удалось доказать, что поддержание СР с помощью антиаритми ческих препаратов (ААП) может улучшить прогноз [8].
Многие авторы отметили даже его ухудшение на фоне лечения некоторыми ААП вследствие развития проаритмического действия особенно у больных с СН [9, 10, 11, 12, 13]. B.W.Karlson et al. [14] в обзоре ряда исследований указывают на удовлетворительный профилактический эффект в отношении рецидива пароксизмальной МА препаратов подклассов Iа (хинидин, дизопирамид), Iс (флекаинид, пропафенон) и III класса (амиодарон, соталол), однако индивидуальный подбор антиаритмической терапии (ААТ) в этих работах не использовался, что, возможно, послужило причиной сравнительно невысокой результативности лечения.
Таким образом, несмотря на обоснованность превентивной ААТ пароксизмальной ФП, соотношение риска и выгоды такого лечения требует дальнейшего изучения. Цель настоящего исследования — оценить эффективность и безопасность противорецидивной фармакотерапии больных с частыми пароксизмами ФП предсердий, подобранной индивидуально с учетом вегетативных влияний на сердце.
МАТЕРИАЛ И МЕТОДЫ
В исследование включено 106 больных (59 мужчин и 47 женщин) в возрасте от 41 до 72 лет (в среднем 56,9±3,0 года), с частыми (в среднем 6,4±2,1 раза в месяц) пароксизмами ФП. У 41 (38,8%) пациента аритмия осложняла течение ИБС, из них у 32 (30,2%) — в сочетании с гипертонической болезнью, у 28 (26,4%) — мягкой артериальной гипертензии, у 23 (21,7%) — алкогольной миокардиодистрофии, у 14 (13,2%) была диагностирована идиопатическая ее форма.
Пациенты с пороками сердца и синдромом слабости синусового узла (СССУ) исключались из исследования. У 70 (66%) больных имела место СН I-III функциональных классов по NYHA. Контрольную группу составили 20 лиц без сердечно-сосудистой патологии, существенно не отличавшиеся по возрасту (в среднем 54,6±2,7 года) от обследованных больных.
Обследование начинали в межприступном периоде после отмены всех препаратов с кардиотропным действием (кроме нитроглицерина для купирования приступов стенокардии) через пять периодов их полувыведения. С помощью кардиоинтервалографии (компьютеризированный комплекс «Поликардиометр МТК-20») определяли максимальное значение кардиоинтервала — RRmax, минимальное значение кардиоинтервала RRmin, моду — Mo, амплитуду моды — AMo, среднее квадратич ное отклонение (сигма), вариационный размах — (D), индекс напряжения — T, коэффициент вариации — V.
Протокол чреспищеводной электростимуляции левого предсердия (электрокардиостимулятор «Cordelectro-4», Литва) включал определение общепринятых показателей (корригированного времени восстановления функции СУ — КВВФСУ, эффективного рефрактерного периода АВ-соединения, точки Венкебаха — ТВ) и индуцирование пароксизма ФП с помощью программирован ной, сверхчастой или ЭКС с плавно возрастающей частотой навязанного ритма, в том числе с использованием пробы Вальсальвы и в/в капельного введения изопротеренола по описанной ранее методике [15].
Одномерную в М-режиме и допплер-эхокардиог рафию проводили на аппарате «Acuson 128 XP/10» (США), определяя общепринятые параметры систолической и диастолической функции левого желудочка: индексы конечного систолического (иКСО) и конечного диастолического объемов (иКДО), фракцию выброса (ФВ), максимальную скорость потока раннего диастолического наполнения (Е), максимальную скорость наполнения левого желудочка в предсердную систолу (А), коэффициент Е/А, время изоволюмического расслабле ния (ВИР) левого желудочка. Холтеровский мониторинг ЭКГ выполняли с помощью системы «Кардиотехника 4000» в основном для исключения проаритмического действия ААП.
Толерантность к физической нагрузке (ТФН) оценивали по результатам велоэргометрического теста (ВЭМ), проводившегося методом непрерывной ступенчато возраставшей нагрузки. Качество жизни изучали на основе компьютерной системы «Медитест».
Чреспищеводную ЭКС сердца по описанному протоколу повторяли на 3-4 день приема аллапинина (75-150 мг/сутки), этацизина (150-200 мг/сутки), пропафенона (450-900 мг/сутки), хинидина дурулес (400-800 мг/сутки), пропранолола (60-120 мг/сутки), назначавших ся в случайной последовательности и через 7 дней лечения амиодароном (1200 мг/сутки). В первые сутки приема каждого ААП повторно выполняли суточное мониторирование ЭКГ. Препарат, в наибольшей степени затруднявший индуцирование пароксизма ФП, назначали для длительной противорецидивной терапии.
Тест с физической нагрузкой и оценку качества жизни проводили повторно через 6 и 12 месяцев лечения, а ритмокардиоинтервалографию и чреспищевод ную ЭКС — при ускользании от антиаритмического действия с последующим назначением другого эффективного ААП или их комбинации. Больным с хронической сердечной недостаточностью и (или) артериальной гипертензией в дополнение к ААП назначали эналаприл (10-20 мг/сутки). Для достижения антигипертензивно го и/или антиангинального эффекта при исходной тенденции к брадикардии также использовали адалат SL (20-40 мг/сутки), при тенденции к тахикардии — изоптин SR (240 мг/сутки).
Алгоритм 14 «Пароксизмальная мерцательная аритмия»
Мерцательная аритмия – ЭКГ
Постоянная форма и повторный пароксизм
длительностью более 48 часов
Прокаинамид 10 % – 5-10 мл в 0,9% растворе натрия
хлорида в/в медленно под контролем АД (возможно в
0,5% – 2–4 мл, морфином 1%
одном шприце с 1% раствором фенилэфрина
– 1 мл (тримеперидин 2%-1
0,1-0,3-0,5мл) или в/в верапамил 2-4 мл 0,25% раствора
мл) с оксигенотерапией
хлорида в/в струйно
при наличии медицинского документа об эффективности
дообследование и лечение в
Доставка в стационар (ОИТАР, минуя
поликлинике по месту
Доставка в стационар по профилю заболевания
Противопоказания к восстановлению синусового ритма на догоспитальном этапе:
— впервые выявленный пароксизм мерцательной аритмии;
— длительность пароксизма мерцания предсердий более суток;
— доказанная дилатация левого предсердия (передне-задний размер 4,5 см по данным эхокардиографии);
— наличие тромбов в предсердиях и тромбоэмболические осложнения в анамнезе;
— развитие пароксизма на фоне выраженных электролитных нарушений;
Алгоритм 15 «Острый коронарный синдром»
Характер ангинозного приступа, анамнез заболевания
Нитроглицерин 0,5 мг под язык (под контролем АД),
ацетилсалицловая кислота 0,25 разжевать и рассосать
при физической нагрузке
(быстрой ходьбе, подъеме на этаж),
купировались остановкой и (или) приемом нитроглицерина (до 2-3 минут), нет постоянных болевых
ощущений, зависящих от позы, положения тела и дыхания. Имеется отрицательная динамика переносимости
физических нагрузок. Изучение медицинской документации.
ЭКГ-диагностика (дистанционная консультация)
Подъем сегмента ST, остро
Депрессия ST, отрицательный зубец Т и
(или) появление патологического зубца Q
— расслаивающей аневризмой аорты;
Острый коронарный синдром
Обеспечение оксигенотерапии, при необходимости – респираторная поддержка, ВИВЛ кислородом 50-100%.
Установка периферического катетера, при необходимости – двух.
1 ) Обезболивание (морфин 1 мл 1% раствора в 20 мл 0,9% раствора натрия хлорида внутривенно дробно до достижения
эффекта или появления побочных эффектов – гипотензии, рвоты, угнетения дыхания → налоксон 0,5 мл 0,5% раствора).
2) нитроглицерин (глицерил тринитрат, изосорбит динитрат) 10 мл 0,1% раствора в 200 мл 0,9% раствора натрия хлорида
в/в капельно от 5 до 20 капель в минуту под контролем АД (при САД ≤ 90 мм рт. ст. инфузия прекращается).
Возможный мелкоочаговый инфаркт миокарда
Возможный крупноочаговый инфаркт миокарда
или нестабильная стенокардия
(метамизол 2-3 мл
Оценить противопоказания к ТЛТ:
Гепарин в/в болюсом 4 000-5 000 МЕ на 10 мл 0,9%
— внутренние кровотечения, оперативные вмешательства, травмы (до 14 дней);
раствора натрия хлорида или высокомолекулярные
— ОНМК, травмы, оперативные вмешательства на головном мозге (в течение
гепарины (надропарин 0,6 мл (5700 МЕ) подкожно)
— острая хирургическая патология;
— патология свертывающей системы крови;
капельно в течение 30-60 минут 1,5 млн. МЕ, после
введение 90 мг преднизолона под контролем АД и
— повторное введении стрептокиназы (до 2 лет);
При условии купирования болевого синдрома и осложнений доставка в
— терминальная стадия хронических заболеваний, в том числе онкозаболеваний;
— АД больше 180/100 мм рт. ст.
стационар (ОИТАР, минуя приемное отделение)
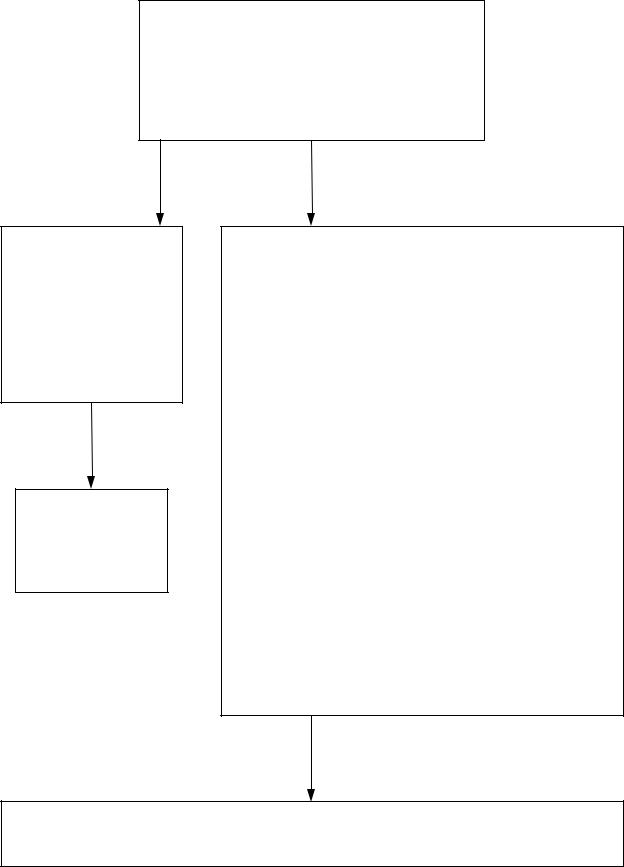
Алгоритм 16 «Кардиогенный шок»
— бледность и влажность кожных покровов;
— острый инфаркт миокарда;
— токсические поражения миокарда;
— тромб в предсердиях;
Неотложная помощь в соответствии с выявленной патологией
— уложить больного с приподнятыми ногами;
— оксигенотерапия 100% кислородом; респираторная поддержка;
— обязательная установка катетера в периферическую и (или) в центральную (при необходимости) вену;
— ввести 400 мл 0,9% раствора натрия хлорида или 5% раствора глюкозы;
— ввести допамин 200 мг в/в капельно, увеличивая скорость введения с 10 капель в минуту до достижения минимально возможного уровня САД (не менее 100 мм рт. ст.);
— при выраженном ангинозном приступе ввести 1мл 1% раствора морфина или 1-2 мл 0,005% раствора фентанила;
— профилактика тромбоэмболических нарушений (10-15 тыс. ЕД гепарина в/в в 20 мл 0,9% раствора натрия хлорида и 0,25 ацетилсалициловой кислоты разжевать во рту).
При САД более 90 мм рт. ст. возможно введение 250 мг добутамина в 200 мл 0,9% раствора натрия хлорида. При присоединении клинических признаков острой дыхательной недостаточности – частота дыхания более 40 или менее 8 в 1 мин – алгоритм 3 «Острая дыхательная недостаточность».
Положение тела пациента лежа с приподнятым ножным концом носилок. Обязательная доставка в ближайший стационар по профилю основного заболевания (в ОИТАР, минуя приемное отделение).
Алгоритм 14 Пароксизмальная мерцательная аритмия
Нарушения ритма сердца и его проводимости носят название аритмий и представляют собой состояния, когда сердечный ритм становится меньше нормы (менее 60 в минуту) или больше нормы (более 80 в минуту). Также аритмией является состояние, когда ритм является нерегулярным (неправильным, или несинусовым), то есть исходит из любого участка проводящей системы, но только не из синусового узла.
Разные виды нарушений ритма встречаются в разном процентном соотношении:
- Так, согласно статистике, львиную долю среди нарушений ритма с наличием основной сердечной патологии составляют предсердная и желудочковая экстрасистолия, которые встречаются в 85% случаев у пациентов с ИБС.
- На втором месте по частоте пароксизмальная и постоянная форма мерцания предсердий, которая встречается в 5% случаев у лиц старше 60 лет и в 10% случаев у лиц старше 80 лет.
Тем не менее, еще чаще встречаются нарушения работы синусового узла, в частности, тахикардия и брадикардия, возникшие без патологии сердца. Наверное, каждый житель планеты испытывал учащенное сердцебиение, вызванное нагрузкой или эмоциями. Поэтому эти виды физиологических отклонений статистической значимости не имеют.
Классификация
Все нарушения ритма и проводимости классифицируются следующим образом:
- Нарушения ритма сердца.
- Нарушения проводимости по сердцу.
В первом случае, как правило, происходит ускорение сердечного ритма и/или нерегулярное сокращение сердечной мышцы. Во втором же отмечается наличие блокад различной степени с урежением ритма или без него.
В целом к первой группе относятся нарушение образования и проведения импульсов:
В синусовом узле, проявляющееся синусовой тахикардией, синусовой брадикардией и синусовой аритмией — тахиаритмией или брадиаритмией.
По ткани предсердий, проявляющееся предсердной экстрасистолией и пароксизмальной предсердной тахикардией,
По атрио-вентрикулярному соединению (АВ-узлу), проявляющееся атриовентрикулярной экстрасистолией и пароксизмальной тахикардией,
По волокнам желудочков сердца, проявляющееся желудочковой экстрасистолией и пароксизмальной желудочковой тахикардией,
В синусовом узле и по ткани предсердий или желудочков, проявляющееся трепетанием и мерцанием(фибрилляцией) предсердий и желудочков.
Причины нарушений сердечного ритма
Нарушения ритма могут быть обусловлены не только серьезной патологией сердца, но и физиологическими особенностями организма. Так, например, синусовая тахикардия может развиться при быстрой ходьбе или беге, а также после занятий спортом или после сильных эмоций. Дыхательнаябрадиаритмия является вариантом нормы и заключается в учащении сокращений при вдохе и урежении сердцебиения при выдохе.
Однако, такие нарушения ритма, которые сопровождаются мерцательной аритмией (мерцанием и трепетанием предсердий), экстрасистолией и пароксизмальными видами тахикардий, в подавляющем большинстве случаев развиваются на фоне болезней сердца или других органов.
Заболевания,при которых возникают нарушения ритма
Патология сердечно-сосудистой системы, протекающая на фоне:
- Ишемической болезни сердца, в том числе стенокардии, острых и перенесенных инфарктов миокарда,
- Артериальной гипертонии, особенно с частыми кризами и длительно существующей,
- Пороков сердца,
- Кардиомиопатий(структурных изменений нормальной анатомии миокарда) вследствие вышеперечисленных заболеваний.
Внесердечные заболевания:
- Желудка и кишечника, например, язва желудка, хронический холецистит и др,
- Острые отравления,
- Активная патология щитовидной железы, в частности гипертиреоз (повышенная секреция гормонов щитовидной железы в кровь),
- Обезвоживание и нарушения электролитного состава крови,
- Лихорадка, сильное переохлаждение,
- Отравление алкоголем,
- Феохромоцитома — опухоль надпочечников.
Кроме этого, выделяют факторы риска, способствующие появлению нарушений ритма:
- Ожирение,
- Вредные привычки,
- Возраст более 45 лет,
- Сопутствующая эндокринная патология.
Одинаково ли проявляются нарушения ритма сердца?
Все нарушения ритма и проводимости клинически проявляют себя по разному у разных пациентов. Часть больных никаких симптомов не ощущает и узнает о патологии только после планового проведения ЭКГ. Эта часть больных незначительна, так как в большинстве случаев пациенты отмечают явную симптоматику.
Так, для нарушений ритма, сопровождающихся учащенным сердцебиением (от 100 до 200 вмин), особенно для пароксизмальных форм, характерно резкое внезапное начало и перебои в сердце, нехватка воздуха, болевой синдром в области грудины.
Некоторые нарушения проводимости, например пучковые блокады, ничем не проявляются и распознаются только на ЭКГ. Синоатриальная и атрио-вентрикулярная блокады первой степени протекают с незначительнымурежением пульса (50-55 в мин), из-за чего клинически могут проявляться лишь незначительной слабостью и повышенной утомляемостью.
Блокады 2 и 3 степени проявляются выраженной брадикардией (меньше 30-40 вмин) и характеризуются кратковременными приступами потери сознания, называемыми приступами МЭС.
Кроме этого, любое из перечисленных состояний может сопровождаться общим тяжелым состоянием с холодным потом, с интенсивными болями в левой половине грудной клетки, снижением артериального давления, общей слабостью и с потерей сознания. Эти симптомы обусловлены нарушением сердечной гемодинамики и требуют пристального внимания со стороны врача скорой помощи или поликлиники.
Как диагностировать патологию?
Установление диагноза нарушения ритма не представляет труда, если пациент предъявляет типичные жалобы. До первичного осмотра врача пациент может самостоятельно подсчитать у себя пульс и оценить те или иные симптомы.
Однако непосредственно вид нарушений ритма устанавливается только врачом после проведения ЭКГ, так как у каждого вида свои признаки на электрокардиограмме.
Кроме ЭКГ, которое может быть выполнено уже по приезду бригады медицинской скорой помощи на дому у пациента, могут понадобиться дополнительные методы обследования. Они назначаются в поликлинике, если пациент не был госпитализирован стационар, или в кардиологическом (аритмологическом) отделении стационара, если у пациента были показания для госпитализации. В большинстве случаев пациенты госпитализируются, потому что даже легкое нарушение сердечного ритма может стать предвестником более серьезного, жизнеугрожающего нарушения ритма. Исключение составляет синусовая тахикардия, так как она часто купируется с помощью таблетированных препаратов еще на догоспитальном этапе, и угрозы для жизни в целом не несет.
Из дополнительных методов диагностики обычно показаны следующие:
- Мониторирование артериального давления и ЭКГ в течение суток (по Холтеру),
- Пробы с физической нагрузкой (ходьба по лестнице, ходьба на беговой дорожке — тредмил-тест, езда на велосипеде — велоэргометрия),
- Чрезпищеводная ЭКГ для уточнения локализации нарушения ритма,
- Чрезпищеводное электрофизиологическое исследование (ЧПЭФИ) в случае, когда нарушение ритма не удается зарегистрировать с помощью стандартной кардиограммы, и приходится простимулировать сердечные сокращения и спровоцировать нарушение ритма, чтобы выяснить его точный тип.
В некоторых случаях может потребоваться проведение МРТ сердца, например, если у пациента подозреваются опухоль сердца, миокардит или рубец после инфаркта миокарда, не отражающийся на кардиограмме. Такой метод, как УЗИ сердца, или эхокардиоскопия, является обязательным стандартом исследования для пациентов с нарушением ритма любого происхождения.
Лечение нарушений ритма
Терапия нарушений ритма и проводимости различается в зависимости от вида и от причины, вызвавшей его.
Так, например, в случае ишемической болезни сердца пациент получает нитроглицерин, препараты, разжижающие кровь (тромбоАсс, аспирин кардио) и средства для нормализации повышенного уровня холестерина в крови (аторвастатин, розувастатин). При гипертонии оправдано назначение гипотензивных препаратов (эналаприл, лозартан и др). При наличии хронической сердечной недостаточности назначаются мочегонные препараты (лазикс, диакарб, диувер, верошпирон) и сердечные гликозиды (дигоксин). Если у пациента имеется порок сердца, ему может быть показана хирургическая коррекция порока.
Вне зависимости от причины, неотложная помощь при наличии нарушений ритма в виде мерцания предсердий или пароксизмальной тахикардии, заключается во введении пациенту ритмовосстанавливающих (антиаритмиков) и ритмоурежающих препаратов. К первой группе относятся такие препараты, как панангин, аспаркам, новокаинамид, кордарон, строфантин для внутривенного введения.
При желудочковой тахикардии внутривенно вводится лидокаин, а при экстрасистолии — беталок в виде раствора.
Синусовая тахикардия может быть купирована приемом анаприлина под язык или эгилока (конкора, коронала и др) внутрь в таблетированной форме.
Брадикардия и блокады требуют совершенно иного лечения. В частности, внутривенно пациенту вводятся преднизолон, эуфиллин, атропин, а при низком уровне артериального давления — мезатон и допамин вкупе с адреналином. Эти препараты «разгоняют» сердечный ритм и заставляют сердце сокращаться чаще и сильнее.
Прогноз нарушений ритма при отсутствии осложнений и при отсутствии органической патологии сердца благоприятный. В противном же случае прогноз определяется степенью и тяжестью основной патологии и видом осложнений.
Аритмия сердца
Случается, что сердце начинает биться «неправильно».
«Неправильно» — это слишком медленно или слишком быстро, или удары следуют один за другим через разные промежутки времени, а то вдруг появится внеочередное, «лишнее» его сокращение, или, наоборот, пауза, «выпадение». В медицине такие состояния называются аритмиями сердца. Они появляются из-за неполадок в проводящей системе сердца, обеспечивающей регулярные и согласованные сокращения сердечной мышцы.
В зависимости от того, в каком отделе сердца возникают нарушения, все аритмии делят на синусовые, предсердные и желудочковые.
Другой характеристикой аритмии является частота сердечных сокращений.
Если частота пульса превышает 80 ударов в минуту, говорят о тахикардии. Частота сердечных сокращений может увеличиваться при физической или эмоциональной нагрузке (это нормальная реакция здорового сердца). Повышение температуры тела также вызывает тахикардию. Считается, что увеличение температуры тела на 1 градус приводит к увеличению частоты сердечных сокращений на 10 ударов. Тахикардия может быть признаком очень многих болезней, но может быть и вариантом нормы.
Брадикардия
Состояние, при котором частота пульса меньше 60 ударов в минуту, называется брадикардией. Брадикардия также может быть у абсолютно здоровых людей. Она, как правило, отмечается у спортсменов. Умеренная брадикардия создает благоприятные условия для кровоснабжения мышцы сердца, поскольку кровь к ней может поступить только тогда, когда она находится в состоянии расслабления (т.е. между сокращениями). От брадикардии следует отличать брадисфигмию — редкий пульс при нормальной частоте сердечных сокращений. Брадисфигмия отмечается, когда сокращения сердца не порождают ощущаемых пульсовых волн.
Пароксизмальные нарушения ритма
Выделяют также так называемые пароксизмальные нарушения ритма (пароксизм — приступ, внезапно возникшее состояние). У внешне здорового человека вдруг появляется крайне частое сердцебиение — ритмичное или неритмичное, попытка подсчитать пульс просто невозможна для неопытного лица, частота его превышает 150−200 ударов в минуту. Состояние человека при этом в зависимости от типа пароксизма может варьировать от слабости и общего недомогания до быстрой потери сознания. Часто приступ сердцебиения кончается так же внезапно, как и начался, некоторые пароксизмы требуют немедленной медицинской помощи. Если считать аритмии сигналом опасности, то пароксизмальные нарушения являются самыми серьезными из них.
В том случае, когда аритмия существует длительное время, говорят о постоянном нарушении ритма. Этих критериев достаточно для описания тех аритмий, при которых сокращения сердца наступают через равные промежутки времени, например, пароксизмальной предсердной тахикардии.
Если сердце бьется неравномерно
Однако существует множество аритмий, при которых сердце бьется неравномерно.
Вот самые распространенные из них.
Экстрасистолия
Если в правильный ритм сердечных сокращений вплетается преждевременное сокращение, говорят об экстрасистолии. Наиболее частыми ее причинами являются вегето-сосудистая дистония, перенесенный миокардит, заболевания желчного пузыря, курение или стресс. Нередко экстрасистолии возникает без видимой причины. В норме у здорового человека в сутки может произойти до 1500 экстрасистол, не требующих лечения и не влияющих на самочувствие.
Мерцательная аритмия
При одной из самых распространенных аритмий — мерцательной аритмии— пропадает одна из фаз сердечного цикла, а именно — сокращение предсердий. Их мышечные волокна теряют способность работать синхронно. В результате предсердия лишь хаотически подергиваются — мерцают. От этого и желудочки начинают сокращаться неритмично. Нарушения ритма сердца при храпе и синдроме обструктивного апноэ сна носят весьма специфический характер. В момент остановки дыхания развивается брадикардия (замедление ритма сердца), а в вентиляционную фазу после апноэ отмечается тахикардия (ускорение ритма сердца). Иногда диапазон колебаний составляет 30−40 ударов в минуту, причем эти скачки могут повторяться каждую минуту, а то и чаще. При тех аритмиях, для которых характерны быстрая смена частоты и регулярности сердечного ритма или резкое его замедление, работа всего сердца нарушается существенно — настолько, что снижается объем крови, выбрасываемой в аорту. В таких случаях человек нуждается во врачебной помощи, поскольку они могут быть опасны для жизни.
Диагностика
Для определения причины аритмии по назначению врача-аритмолога проводятся запись электрокардиограммы (ЭКГ) человека, ЭКГ-атропиновые пробы (это метод, основанный на снятии кардиограммы после введения в вену атропина — вещества, которое вызывает изменение регуляции сердечного ритма), ЭКГ в состоянии физической нагрузки, ЭКГ-мониторинг в течение суток и ультразвуковое исследование сердца — эхокардиографию.
Лечение
Если аритмия развивается как осложнение другого заболевания, она может пройти после устранения основной болезни, послужившей ее причиной, хотя иногда требуется дополнительное назначение антиаритмических препаратов. Когда аритмия является самостоятельным заболеванием, лекарства, нормализующие ритм, становятся основным способом лечения. В некоторых случаях по направлению кардиолога для восстановления сердечного ритма проводят чреспищеводную электростимуляцию сердца — этот метод также используется для диагностики аритмии. Если аритмия является постоянным симптомом и не может быть вылечена лекарственным путем, то человеку вживляют кардиостимулятор — исскуственный водитель ритма. Для аритмий, связанных с анатомическими аномалиями проводящей системы, существуют хирургические способы лечения.
Если вы страдаете приступами аритмиями, то следует позаботиться о том, чтобы по возможности предупредить их. Например, людям, страдающим аритмиями, во время солнечной активности — магнитных бурь, — нужно тщательно соблюдать предписания врачей и всегда иметь при себе свои лекарства.
Способ лечения аритмии для каждого больного должен выбираться специалистом с учетом причины, вида и степени аритмии после всех необходимых исследований.
Запомните, попытка самостоятельного лечения аритмии — необоснованная и опасная практика!
Фибрилляция предсердий или мерцательная аритмия
Фибрилляция предсердий (ФП, синоним — мерцательная аритмия) нерегулярные и нередко частые сокращения сердца, повышающие риск развития инсульта, сердечной недостаточности и другие кардиальные осложнения.
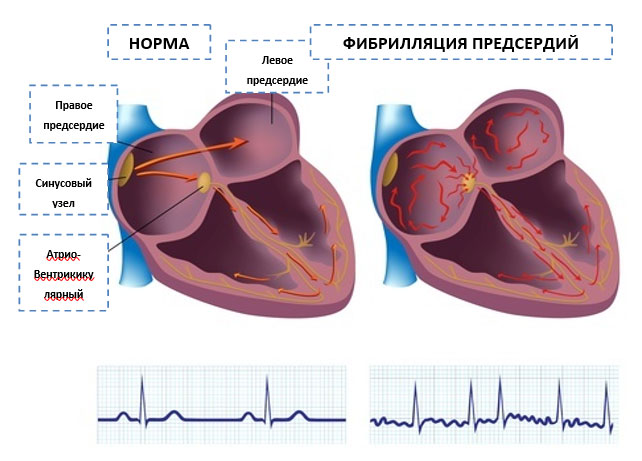
При фибрилляции предсердий «верхние» сердечные камеры — предсердия сокращаются хаотично и нерегулярно, при этом нарушается их нормальная координация с сокращениями двух «нижних» камер сердца – желудочками.
Симптомами ФП чаще всего становятся ощущения сердцебиений, одышка и общая слабость.
Эпизоды (приступы, пароксизмы) ФП могут быть короткими иногда бессимптомными (немыми – «silence»), но могут продолжаться несколько дней, месяцев и более и расцениваться как постоянная форма. Сама по себе ФП, как правило, не является угрожающим жизни состоянием, но может привести к развитию тяжелой клинической ситуации, требующей оказания экстренной медицинской помощи.
Этот вид аритмии может привести к развитию серьезных осложнений, таких как образование тромбов в полости сердца, которые по направлению тока крови переносятся в сосуды других органов, в первую очередь, головного мозга, вызывая закупорку просвета и прекращение кровотока по сосуду, соответственно, развитие ишемии, вплоть до инфаркта органа.
Лечение ФП может быть медикаментозным и/или интервенционным, воздействующим на проводящую систему сердца.
Симптомы: Некоторые люди не чувствуют симптомов ФП и аритмия выявляется только при медицинском осмотре . Но у некоторых симптомы могут быть следующими:
- Сердцебиения, ощущаемые как нерегулярные, неприятные, или «перевороты»
- Слабость, усталость,
- Предобморочные состояния, головокружения
- Снижение переносимости (толерантности) нагрузок.
- Одышка, чувство нехватки воздуха
- Боли в грудной клетке
Любой первый эпизод ФП, подтвержденный документально (ЭКГ, Холтеровское мониторирование ЭКГ) считают впервые выявленной ФП независимо от длительности и тяжести симптомов.
Фибрилляция предсердий может быть:
Пароксизмальной — синусовый ритм восстанавливается самостоятельно, обычно в течение 48 ч. Хотя пароксизмы ФП могут продолжаться до 7 дней, ключевое значение имеет данный срок.
Персистирующая — длительность эпизода превышает 7 дней, при этом для восстановления ритма необходима медикаментозная или электрическая кардиоверсия.
Длительно персистирующая — персистирующая ФП продолжается в течение ≥1 года и выбрана стратегия контроля ритма.
Постоянная — пациент и врач считают возможным сохранение ФП. Проводится постоянная медикаментозная терапия по контролю ритма. Соответственно, кардиоверсия у таких пациентов по определению не проводится. Если предполагается восстановление ритма, то аритмию называют «длительной персистирующей ФП».
Когда нужно встретиться с доктором? Если Вы чувствуете симптомы ФП, тем более, если нарастает одышка, появились боли в грудной клетке следует немедленно обратиться к врачу.
Возможные причины ФП:
- Повышенное артериальное давление –артериальная гипертензия
- Болезнь клапанов сердца – пороки сердца приобретенные и врожденные
- Болезни щитовидной железы и другие нарушения метаболизма
- Употребление вредных веществ – курение, алкоголь, наркотики
- Синдром слабости синусового узла (естественного водителя ритма сердца)
- Патология легких
- Перенесенная хирургическая операция на сердце
- Инфекции
- Стресс в связи с перенесенными тяжелыми хирургическими операциями
- Синдром сонного апноэ
- Ишемическая болезнь сердца – стенокардия, перенесенный инфаркт миокарда
Трепетание предсердий
Трепетание предсердий (ТП), состояние похожее на ФП, но ритм сердца при нем менее хаотичен и более упорядочен. Иногда может совмещаться или трансформироваться в ФП и наоборот. Осложнения и прогнозы аналогичны таковым при ФП.
ФП и ТП если их правильно лечить не влияют на продолжительность жизни человека
Факторы риска
- Возраст, чем старше человек, тем больше риск развития ФП.
- Болезни сердца
- Артериальная гипертензия
- Хронические заболевания — сахарный диабет, заболевания щитовидной железы, хроническая болезнь почек, легочные заболевания и дрDrinkingalcohol. For some people, drinking alcohol can trigger an episode of atrial fibrillation. Binge drinking may put you at an even higher risk.
- Ожирение
- Наследственность.
Осложнения:
- Инсульт , риск зависит от возраста (чем старше, тем больше риск), сопутствующей патологии (см. выше), повышения артериального давления, истории предшествующих инсультов, наличия сердечной недостаточности и др.
- Сердечная недостаточность — ситуация, когда ваше сердце не может обеспечить циркуляцию такого количества крови, которое необходимо тканям организма.
Лечение ФП
Медикаментозное лечение должно проводиться по назначению и под контролем врача с учетом всех факторов, симптомов, рисков и особенностей течения патологии . В целом задачи лечения заключаются в:
- Контроль за частотой сердечных сокращений
- Профилактике образования тромбов
- Уменьшения риска инсульта
Иногда методом выбора лечения становятся катетерные или хирургические процедуры
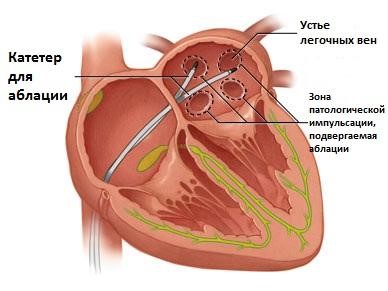
Есть несколько хирургических методик лечения ФП, наиболее часто применяемым и эффективным является абляция. Абляция – это малоинвазивная операция, суть которой состоит в прижигании небольшого участка сердца при помощи специального катетера. Для того чтобы точно установить тот участок, где возникает аритмия, перед операцией проводится электрофизиологическое исследование. Прижигание проводится радиочастотным методом. После прижигания происходит рубцевание миокарда, что препятствует проведению электрического сигнала, вызывающего неправильные сокращения предсердий. При абляции все функции мышечной ткани, окружающей рубец, сохраняются, синусовый ритм сердца восстанавливается.
Решение о выборе хирургических или медикаментозных методов лечения следует принимать совместно с Вашим лечащим врачом- кардиологом.
Мерцательная аритмия
Что такое мерцательная аритмия
Мерцательная аритмия, или фибрилляция предсердий (ФП) – одна из самых распространенных форм нарушения сердечного ритма. Отличается быстрыми и нерегулярными сокращениями сердца. Пульс возрастает до 300 уд/мин и больше. Частые приступы грозят образованием тромбозов и приводят к инсультам. В зону риска попадают люди преклонного возраста, в большей степени женщины.
Причины возникновения
Патология возникает на фоне кардиальных (сердечных) или экстракардиальных (внесердечных) заболеваний, вследствие ранее проводимых хирургических операций.
- артериальная гипертония;
- ишемия;
- митральный стеноз;
- недостаточность митрального клапана;
- кардиомиопатия;
- перикардит;
- новообразования в сердце;
- пороки сердца;
Экстракардиальные факторы, которые влияют на развитие мерцательной аритмии:
- заболевания легких (пневмония, злокачественные опухоли, легочная эмболия, саркоидоз);
- обструктивное ночное апноэ (сопровождается храпами и частичной остановкой дыхания);
- ожирение;
- заболевания щитовидной железы.
Симптомы мерцательной аритмии
Основной симптом мерцательной аритмии — учащенное сердцебиение. Частые и нерегулярные сердечные сокращения возникают при физических нагрузках или эмоциональном стрессе. Может протекать бессимптомно, если патология появляется на фоне другого заболевания.
При обращении к врачу пациенты отмечают:
- учащенное сердцебиение;
- боли в груди;
- одышка при физических нагрузках;
- нехватка воздуха, удушье;
- головокружение и потеря сознания;
В зоне риска находятся пациенты с перенесенным инсультом или ишемической атакой головного мозга. Вместе с высокими показателями артериального давления (АД), сахарным диабетом, сердечной недостаточностью и ревматизмом риск возникновения аритмии повышается.
Люди, страдающие постоянными приступами учащенного сердцебиения, могут перестать замечать симптомы. Поэтому важно своевременно распознать заболевание и купировать его. Чтобы не упустить развитие патологии, необходимо наблюдаться у кардиолога и следить за работой сердца. В центре ФНКЦ ФМБА вы можете пройти комплексную проверку сердца, получить консультацию и рекомендации врача.
Диагностика
Диагностировать мерцательную аритмию возможно уже при физикальном осмотре. На патологию указывают упорядоченный пульс, неритмичность сердечных тонов, существенное колебание их громкости. Обнаружив данные отклонения, врач направляет пациента на инструментальные исследования. В кардиологическом центре ФНКЦ ФМБА диагностику проводят с помощью:
- снятие ЭКГ во время приступа аритмии;
- суточного ХМ-ЭКГ с зафиксированной аритмией (ЭКГ по методу Холтера);
- данных электрофизиологического исследования сердца;
- МРТ или МСКТ сердца.
Профилактика мерцательной аритмии
Основная цель профилактики заболевания – лечение аритмии с целью предотвращения ее развития и прогрессирования. Людям с подтвержденным диагнозом необходимо своевременно посещать врача, следовать его назначениям и рекомендациям. Дополнительные меры заключаются в корректировках привычного образа жизни:
- правильное и сбалансированное питание;
- подвижный образ жизни и умеренные физические нагрузки;
- снятие эмоционального напряжения;
- отказ от вредных привычек (курение, употребление спиртных и тонизирующих напитков, переедание).
Для поддержания хорошего самочувствие также рекомендуем ежегодно посещать врача и кардиолога. С программами по обследованию сердца в нашем центре вы можете ознакомиться тут. Своевременное диагностирование проблемы поможет оперативно принять меры по лечению недуга и предотвратить его появление. Специалисты ФНКЦ ФМБА обязательно дадут свои рекомендации, помогут подобрать кардиологическую диету и выбрать тактику лечения.
Лечение мерцательной аритмии
Лечение направлено на восстановление синусового ритма и профилактику рецидива. В зависимости от состояния пациента и формы заболевания врач определяет метод лечения.
После проведенных исследований и взятия анализов, вам может быть предложена консервативная терапия или катетерная аблация.



