Лфк при стенокардии противопоказания — Все про гипертонию
Гипертония
Что такое артериальное давление?
Артериальное давление – это сила, с которой поток крови оказывает давление на стенки артерий. Причиной повышения артериального давления является сужение периферических сосудов с увеличением их сопротивления, что заставляет сердце работать с большим усилием.
При измерении артериального давления регистрируется два значения. «Верхнее» – систолическое и «нижнее» – диастолическое артериальное давление. Систолическое артериальное давление отражает давление в артериях на пике сокращения сердца, когда происходит максимальный выброс крови в кровеносное русло организма. Диастолическое давление отражает давление в момент, когда сердце расслабляется.
Диагноз артериальной гипертонии основывается на неоднократно зафиксированных цифрах повышенного артериального давления. Уровень артериального давления 140/90 мм рт.ст. и выше считается повышенным и является основанием для обследования по поводу артериальной гипертонии. Практическое значение имеет классификация артериального давления по уровню:
Оптимальное составляет 120/80 мм рт. столба.
Нормальное находится в пределах 120/80–129/84.
Пограничное – 130/85–139/89.
Артериальная гипертензия 1 степени – 140/90–159/99.
Артериальная гипертензия 2 степени – 160/100–179/109.
Артериальная гипертензия 3 степени – от 180/110 и выше.
Отдельно выделяют изолированную систолическую гипертензию, когда систолическое давление выше 140 мм рт ст, а диастолическое ниже 90 мм рт ст.
По классификации Всемирной организации здравоохранения (ВОЗ) выделяют три стадии гипертонической болезни:
I стадия – характеризуется отсутствием каких-либо патологических нарушений со стороны «органов-мишеней» (сердце, мозг, почки, глаза, артерии шеи, периферические артерии, аорта и т.д.);
II стадия – допускает одну или несколько небольших патологий со стороны «органов-мишеней»;
III стадия – определяется, когда существуют ассоциированные состояния — поражение нескольких органов или систем организма.
Как измерять артериальное давление? Вам следует знать, что автоматические тонометры могут давать большую ошибку, если есть нарушение ритма (неровное сердцебиение, перебои) – в этих случаях гораздо надежнее обычный ручной тонометр. Измеряют артериальное давление (АД) в положении сидя после 5-минутного отдыха дважды с интервалом в 2 минуты. Рука, на которой проводится измерение, должна находиться на уровне сердца. АД на правой и левой руках могут различаться на 5-10-15 мм рт. ст. (например, у правшей АД чаще более высокое на правой руке, и наоборот). Тогда дальнейшие измерения проводят на той руке, на которой АД постоянно выше. Однако следует обратить внимание, если имеет место постоянная разница в давлении на одной руке более чем на 20 мм рт. ст. Обязательно сообщите об этом врачу! Такая разница может быть симптомом серьезного заболевания, при котором повышение АД вторично и не корригируется таблетками. Врач назначит необходимые обследования.
Манжета накладывается так, чтобы ее нижний край находился выше локтевого сгиба на 2 см. Как правило, манжета стандартная, может регулироваться по объему и подходит для большинства людей (объем плеча до 31 см). Но если у Вас полная рука, в аптеке можно приобрести специальную манжету, большего диаметра и ширины, что позволит Вам удобно измерять давление и получать правильные результаты. Если манжета не подходит, Вы рискуете регулярно получать заниженные (если манжета велика) или завышенные (если мала) результаты. Воздух в манжету необходимо закачивать быстро, до уровня АД, превышающего обычный на 30 мм рт. ст. Спускать воздух из манжеты необходимо медленно, выслушивая фонендоскопом в локтевой ямке тоны сердца (их называют тонами Короткова). При появлении тонов регистрируют систолическое, а при исчезновении – диастолическое АД.
Как часто следует измерять артериальное давление? Артериальное давление следует измерять, по крайней мере, один раз в год (для здоровых людей). Если у Вас высокое или низкое артериальное давление измерение необходимо проводить так часто, как рекомендует Вам Ваш лечащий доктор.
С целью точного подбора гипотензивной терапии производится мониторирование А/Д в течение 24 часов. Исследование необходимо проводить через неделю после начала гипотензивной терапии. Далее, мониторирование А/Д проводится два раза в год, всем пациентам принимающим гипотензивные препараты. Компактный современный прибор, не доставляет неудобств и не мешает в повседневной жизни. Прибор самостоятельно измеряет А/Д через определенные промежутки времени (от 50 до 200 измерений в сутки) и сохраняет данные в памяти. Компьютерная программа обрабатывает полученные данные и строит кривую динамики АД в течение суток. На основании полученной кривой, кардиолог подбирает и меняет режим приема гипотензивных препаратов, а также контролирует их безопасность.
Если у Вас или Ваших родных и близких зарегистрировано несколько эпизодов повышения артериального давления — НЕ МЕДЛИТЕ!
ЗАПИШИТЕСЬ НА ПРИЁМ К КАРДИОЛОГУ!
Самолечение при повышении артериального давления может закончиться трагедией.

С использованием материалов статьи Н.С. Веселковой
Читайте также:
Дайте что-нибудь от давления! О том какие основные лекарственные препараты используются для лечения гипертонической болезни, как правильно принимать препараты из разных фармакологических групп, при каких сопутствующих болезнях противопоказан тот или иной препарат.
ОБУЗ «Центр общественного здоровья и медицинской профилактики»
комитета здравоохранения Курской области

- СВЕДЕНИЯ О МЕДИЦИНСКОЙ ОРГАНИЗАЦИИ
- Историческая справка
- ВЫШЕСТОЯЩИЕ И КОНТРОЛИРУЮЩИЕ ОРГАНЫ
- ИНФОРМАЦИЯ ДЛЯ ПАЦИЕНТОВ
- Территориальная программа государственных гарантий бесплатного оказания гражданам медицинской помощи
- Диспансеризация
- Платные услуги
- Права и обязанности граждан в сфере охраны здоровья
- Инвалидам и маломобильным гражданам
- Правила подготовки к диагностическим исследованиям
- СТРАХОВЫЕ ОРГАНИЗАЦИИ
- МЕДИЦИНСКИЕ РАБОТНИКИ
- ВАКАНСИИ
- ЛЕКАРСТВЕННОЕ ОБЕСПЕЧЕНИЕ
- ОТЗЫВЫ ПАЦИЕНТОВ
- АНКЕТИРОВАНИЕ
- КОНТАКТНАЯ ИНФОРМАЦИЯ
- ДОКУМЕНТЫ
- ИНФОРМАЦИЯ ДЛЯ СПЕЦИАЛИСТОВ
- Порядки

Баннеры

ЛФК при гипертонической болезни
При гипертонической болезни лечебная физкультура дает существенный положительный результат. Однако при выполнении физических упражнений, предусмотренных комплексом, следует учитывать: перед началом занятий проконсультироваться с врачом, чтобы определить интенсивность занятий и допустимую нагрузку, обязательно вести дневник самоконтроля, если самочувствие будет ухудшаться, нужно прекратить занятия, внимательно относится к своему организму, учитывать его потребности, получать наслаждение от занятий физической культурой.
ЛФК имеет и ряд противопоказаний, среди которых следует выделять: общие противопоказания, повышение артериального давления или его значительное снижение, состояние после гипертонического криза, развитие приступа стенокардии, резкая слабость, появление одышки.
Методы воздействия
Методика ЛФК зависит от стадии заболевания, преобладания различных ее проявлений. Общее требования к методике заключается в сочетании упражнений на общее развитие со специальными упражнениями. Специальные включают в себя: дыхательные, на расслабление различных групп мышц, упражнения для вестибулярного аппарата. Общеразвивающие упражнения способствуют снижению артериального давления, а дыхательные и на расслабление позволяют снизить тонус артерий. Выделяют специальный комплекс упражнений на расслабление мышечных групп, координацию, развитие равновесия, дыхательные динамические упражнения и упражнения с дозированным усилением динамического характера. Больным гипертонической болезнью следует избегать упражнений, предусматривающих большую амплитуду движения для туловища и головы, а также быстро и резко выполняемых упражнений, для которых характерно длительное статическое усилие.
Действие ЛФК при гипертонической болезни — общая информация
Лечебная физкультура при гипертонической болезни 1 степени состоит из трех частей. Цель ЛФК на вводном этапе – адаптация организма к возрастающим объемам физической нагрузки. Основная часть занятия: цель проводимых упражнений – стимуляция функции внешнего дыхания, периферического кровообращения, тренировка вестибулярного аппарата, улучшение функций ЦНС, повышение реактивности сосудистой системы, тренировка дыхательной, опорно-двигательной и сердечно-сосудистой системы, стимуляция обмена веществ, создание положительного эмоционального фона. Заключительный этап: целью является снижение психоэмоциональной и физической нагрузки.
ЛФК: гипертоническая болезнь 2 степени.
Общая длительность занятий составляет 18-20 минут. Состоит из трех частей: вводной, основной и заключительной. Вводная часть: целью является стимуляция обмена, функций внешнего дыхания, периферического кровообращения. Основной раздел: целью является улучшение лимфо- и кровообращения в брюшной и тазовой области, увеличение подвижности диафрагмы, уменьшение венозного застоя, стимуляция органов пищеварения. Заключительный раздел: цель – снижение нагрузки на организм.
Выполнение упражнений
Примерный комплекс упражнений при гипертонической болезни 2 стадии:
- Исходное положение – сидя на стуле. Руки развести в стороны и вдох, вернуться в исходное положение и выдох.
- Исходное положение – такое же, руки поднести к плечам, локти развести в стороны. Осуществить вращение рук в плечевых суставах в разные стороны.
- Исходное положение – сидя на стуле, ноги выпрямить вперед, пятки на полу. Осуществить вращение стоп в одну, затем в другую сторону.
- Исходное положение – сидя на стуле. Вернуть туловище вправо, правую руку отвести в сторону, левая рука должна коснуться спинки стула справа, выдох, вернуться в исходное положение и вдох. Повторить то же, но в другую сторону.
- Исходное положение – то же. Правую ногу выпрямить вперед, левую согнуть в коленном суставе. Семенить положение ног.
- Исходное положение – сидя на краю стула, облокотиться на спинку, ноги выпрямить вперед, правую руку проложить на грудь, а левую на живот. Применяется диафрагмальное грудное дыхание.
- Обычная ходьба с высоким подниманием коленей.
- Исходное положение – основная стойка. Мышцы ног расслаблены, легкое потряхивание одной, затем другой ногой.
- Исходное положение – то же. Подняться на носки, руки плавно скользят по туловищу к подмышечным впадинам – вдох, вернуться в исходное положение – выдох.
- Исходное положение – ноги на ширине плеч, руки на поясе, стоя. Переносим тяжесть тела на одну ногу, сгибая ее в коленном суставе, руку в сторону – вдох, вернуться в исходное положение и выдох.
- Исходное положение – такое же. Левую руку за голову, выполнить наклон вправо – вдох, вернуться в исходное положение и выдох.
- Исходное положение – стоя, одна рука на спинке стула. Выполнить махи ногой вперед и назад. Мышцы ноги при этом расслаблены.
- Ходьба
- Исходное положение – лежа на спине, правую руку на грудь, левую на живот. Выполнить диафрагмальное-грудное дыхание.
- Исходное положение – на спине. Ногу согнуть в колене, подтянуть к животу – выдох, исходное положение – вдох.
- Исходное положение – такое же. Сгибаем руки в локтевых суставах, одновременно сжимаем пальцы в кулак, сгибаем стопы, вдох, в исходное положение – выдох.
- Исходное положение – то же. Поочередно поднимаем ноги.
- Исходное положение – то же, ноги согнуть в коленях и тазобедренных суставах с опорой стопами. Расслабить мышцы ног, потрясти.
- Исходное положение – на спине. Приподнять и отвести ноги в сторону.
- Повторить упражнение №14.
- Исходное положение – на спине. Правая рука на пояс, левая к плечу, вернуться в исходное положение, левая рука на пояс, правая к плечу, исходное положение, правая рука на пояс, левая нога согнута, исходное положение, левая рука на пояс, правая нога согнута, исходное положение.
- Исходное положение – на спине, глаза закрыты. Поочередно расслабить мышцы правой, затем левой руки.
Магнитная терапия
Магнитотерапия — одна из популярных методик неинвазивного терапевтического лечения. Выполняется путем воздействия на организм постоянным или переменным низкочастотным магнитным полем. Наиболее подверженными влиянию магнитных волн считаются эндокринная, сосудистая и нервная системы.
В нашей клинике работают специалисты высшей квалификационной группы под руководством заместителя главного врача по реабилитации – Контаревой Марии Ивановны. Отделение физиотерапии нашей клиники считается одним из образцовых. Поэтому любые процедуры назначаются после проведения необходимой диагностики и проводятся под чутким контролем лечащего врача.
Курс лечения составляется индивидуально с необходимой для пациента дозировкой и периодичностью процедур. Такой подход позволяет достигать хороших результатов в комфортном для пациента режиме.
Безусловно всех наших пациентов волнует вопрос о цене процедуры. И это правильно. Предлагаем вам ознакомиться с прайс-листом на магнитотерапию и убедиться в том, что ценовая политика нашей клиники – лояльна. При этом, мы гарантируем, что результат после курса процедур вас удовлетворит.
- Прайс-лист на все услуги
- Спецпредложения
Основные показания к проведению магнитотерапии
- гипертония
- язвенные болезни желудочно-кишечного тракта
- остеохондроз
- начальные симптомы цереброваскулярной недостаточности
- боли в спине и шее различного характера и происхождения
- фантомные боли
- ишемия сердца
- все виды воспалений гинекологического и урологического характера
- асептический некроз головки кости в тазобедренном суставе
- невриты
- панкреатит
- любые виды артритов и артрозов
- стенокардия
- механические повреждения коленного, голеностопного, локтевого, плечевого или других суставов
- проблемы с сосудистой системой (атеросклероз сосудов нижних конечностей, варикозное расширение вен, флебит)
- бронхиальная астма и хроническая пневмония
- функциональные нарушения мозгового кровообращения.
Абсолютные противопоказания для влияния магнитными волнами:
- туберкулез в активной форме
- острая почечная или печеночная недостаточность
- наличие вживленного кардиостимулятора или эндопротезов
- низкий уровень свертываемости крови (гемофилия)
- злокачественная онкология
- патологии с образованием гноя (флегмоны, фурункулы, карбункулы и т.п.)
- острая форма воспалительных или инфекционных заболеваний.
Мы находимся в центральном районе Москвы в пятиминутной доступности от станции метро Фрунзенская. Наши пациенты-москвичи, а также жители московской области оценили расположение клиники на 9.6 баллов. Для наибольшего комфорта наших пациентов и их родственников предусмотрен бесплатный подземный паркинг. А также, с 11.00 открыт ресторан домашней кухни.
О врачах клиники, графике их работы и стоимости услуг можно узнать, позвонив по телефону: 8 495 775060-33 или оставив заявку на сайте.
Как проходит физиопроцедура магнитотерапия?
Благодаря стимуляции биохимических и биофизических реакции магнитным полем, в организме человека естественным образом налаживается функционирование всех внутренних органов и систем, ускоряется обмен веществ, улучшается общее самочувствие. Для терапии используются магнитные поля двух типов:
- постоянные;
- переменные (делятся на высокочастотные и низкочастотные).
Также в медицине выделяют несколько видов магнитной физиотерапии:
- Общая. Магнитные волны направляются на все тело для оказания общеукрепляющего воздействия.
- Местная. Действие аппарата оказывается на отдельные части тела (суставы, органы).
Необходимый лечебный эффект достигается за счет влияния определенного полюса. На каждом магните есть положительный (южный) и отрицательный (северный) полюса. Магнитотерапия выполняется посредством нескольких видов приборов: портативных и стационарных аппаратов ОМТ. Есть множество моделей и комплектующих для приборов, чтобы процедура оказала долгосрочный эффект.
Магнитотерапия не требует специальной подготовки и не занимает много времени (сеанс длится от 15 до 40 минут).
Во время процедуры больной лежит на медицинской кушетке, которая оснащена устройством в виде широкой сферы. На область воздействия магнитного поля закрепляются специальные пояса — они усиливают концентрацию волн. Пациент ощущает только небольшую вибрацию, которая не вызывает дискомфорта и болезненных ощущений. Наилучший результат использования метода достигается при проведении курса: от 10 до 15 сеансов, по 2-3 раза в неделю. Стоимость лечения в Хамовниках определяется в соответствии с этими параметрами.
Полезное воздействие магнитной терапии на организм человека
Терапия вызывает широкий спектр положительных изменений. Среди них:
- лечение позвоночника и благотворное влияние на опорно-двигательную систему в целом
- активизация работы желез внутренней секреции (особенно надпочечников и щитовидной железы)
- улучшение венозного оттока
- восстановление мышечной ткани в области шейного, грудного и поясничного отделов спины
- повышение трудоспособности и активности
- снятие болевого синдрома
- снятие напряжения в шейно-воротниковой зоне
- снятие отечности при сердечных или почечных заболеваниях
- оказание противовоспалительного действия
- успокаивающее влияние на нервную систему
- ускорение заживления ран, рубцов и ожогов
- ускорение срастания переломов
- стимуляция лимфатических сосудов, что способствует выведению из вредных веществ
- улучшение самочувствия при любых хронических воспалительных процессах.
Особенно эффективный результат показывает магнитофорез, при котором значительно улучшается усвояемость лекарственных препаратов.
Лечебная физическая культура при гипертонической болезни
педагогические науки
- Галеева Регина Камилевна , магистр, студент
- Башкирский государственный университет
- Шамсутдинов Шамиль Абдуллович , кандидат наук, доцент, доцент
- Стерлитамакский филиал Башкирского государственного университета
- ГИПЕРТОНИЯ
- ЛЕЧЕБНАЯ ФИЗИЧЕСКАЯ КУЛЬТУРА
Похожие материалы
- Как сохранить своё здоровье, молодость и красоту при сидячем образе жизни
- Использование средств физической культуры и спорта в учебной деятельности студентов СФ БашГУ
- Возрастающая роль различных видов оздоровительной физической активности человека
- Занятия фитнесом в домашних условиях
- Занятия фитнесом в домашних условиях
Заболевания сердечно-сосудистой системы являются в настоящее время основной причиной смертности и инвалидности наделения экономически развитых стран. С каждым годом частота и тяжесть этих болезней неуклонно нарастают, все чаше заболевания сердца и сосудов встречаются и в молодом, творчески активном возрасте.
К болезням сердечно-сосудистой системы относятся: дистрофия миокарда, миокардит, эндокардит, пороки сердца, перикардит, атеросклероз, ишемическая болезнь сердца (стенокардия, инфаркт миокарда), гипертоническая и гипотоническая болезни, облитерирующий эндартериит, тромбофлебит, варикозное расширение вен и др. Особого внимания заслуживает гипертония, так как она наиболее чаще из всех сердечно-сосудистых заболеваний встречается у студентов.
Гипертоническая болезнь — повышение артериального давления от устья аорты до артериол включительно. В основе лежит функциональное сужение артериол, которое обусловлено усилением тонуса гладкой мускулатуры артериальных стенок. Ведущим симптомом является высокое артериальное давление. Гипертоническая болезнь приводит к утрате трудоспособности, преждевременному старению, а нередко и к летальному исходу (тромбозы, инсульты и др.).
Механизмы повышения АД изучены недостаточно. Собственно этиологическими факторами, приводящими к повышению АД, являются психическое перенапряжение и психическая травматизация, избыточное потребление поваренной соли, алкоголя, курение, ожирение и другие факторы.
Характерными признаками гипертонии являются головные боли, шум в голове, нарушение сна, изредка возникают носовые кровотечения, наблюдаются и другие симптомы.
Консервативное лечение включает соблюдение режима труда и отдыха, ограничение приема поваренной соли, прием диуретиков (мочегонных), индивидуальную лекарственную терапию, массаж, ЛГ, дозированную ходьба, лыжные прогулки и др.
Данное заболевание может возникать вследствие различных причин: например, психических травм, нервно-психического перенапряжения, как правило, связанного с отрицательными эмоциями, а также вследствие закрытой травмы головного мозга. Помимо этого, к заболеванию предрасполагают неблагоприятная наследственность, ожирение, сахарный диабет, избыточное применение поваренной соли (с пищей).
Лечебная физкультура при гипертонии делается с учетом состояния здоровья пациента, формы и стадии болезни. Кроме того, вместе с ЛФК рекомендованы дыхательные упражнения для снижения артериального давления. Но, когда выполняется ЛФК при гипертонии больному нужно избегать:
- подъемов в верх, а особенно с грузом;
- ритмической гимнастики;
- выполнения упражнений в условиях чересчур высокой либо низкой температуры;
- подъема тяжестей;
- упражнений, сопровождавшихся мышечным сокращением без движения рук, ног и туловища.
Комплекс ЛФК при гипертонии делается для общего укрепления организма и активизации функционирования сердечно-сосудистой системы, ЦНС и прочего. Кроме того, лечебная гимнастика восстанавливает тонус сосудов, нормализует моторно-сосудистые рефлексы и запускает обменные процессы, благодаря чему замедляется прогрессирование атеросклероза.
Физкультура при гипертонии подбирается с учетом стадии заболевания и присутствия той либо иной симптоматики. Но в общем при выполнении гимнастики нужно сочетать общеразвивающие, когда задействованы все группы мышц, и специальные упражнения (дыхательные, расслабляющие и прочее).
Комплекс физических упражнений при артериальной гипертензии любой степени нужно выполнять свободно, без задержки дыхания и перенапряжения. При этом лечебная гимнастика должна сочетаться с массажем надплечья, головы и воротниковой зоны, который должен проводиться после тренировки.
Комплекс ЛФК для гипертоников:
- Выпады вперед с палкой. Гимнастическую палку взять за концы, сделать выпад правой ногой вперед, палку поднять вверх — вдох, принять исходное положение — выдох. То же самое повторить с другой ногой.
- Наклоны. Ноги вместе, руки с палкой внизу. Поднять палку вверх, наклон вправо — вдох, исходное положение — выдох. То же повторить влево.
- Руки с палкой вытянуты вперед. Поднять правое колено, дотронуться ним до палки — вдох, исходное положение — выдох. То же повторить с левой ногой.
- Палка за спиной. Прогнуться, отвести палку как можно дальше — вдох, исходное положение — выдох.
- Палка вертикально, руки на ее верхнем конце. Подняться на носки, опираясь на палку — вдох, присесть, разводя колени в сторону — выдох.
- Отвод ноги в сторону. Ноги вместе, руки внизу. Отвести правую прямую ногу в сторону — вдох, принять исходное положение — выдох. Это же повторить с левой ногой.
Следует помнить, что лечебная физкультура должна быть строго индивидуализирована — необходимо принимать во внимание уровень тренировки и физического состояния больного, стадии заболевания, состояние мозгового и коронарного кровообращения. Помимо этого, при выборе характера физической нагрузки, ее типа, интенсивности и длительности следует учитывать желания и вкусы человека, его индивидуальные интересы — вид спортивных занятий должен быть приятным и приносить удовлетворение, только в этом случае будет польза от физических упражнений.
Хотя соревновательные виды спорта (теннис, волейбол, футбол) интереснее и более эффективны, при артериальной гипертонии их следует избегать из-за эмоциональной напряженности и угрозы резкого подъема давления. Наиболее подходящими для больных гипертонией являются ходьба и бег. Семь-восемь километров в день — это та минимальная норма, которую физиологи считают обязательной для поддержания крепкого здоровья и работоспособности.
Исследования показали, что умеренные (адекватные возрасту, полу и физическому состоянию) физические нагрузки способствуют снижению уровня холестерина в крови, уменьшают (снижают) риск развития атеросклероза у людей, ведущих подвижный образ жизни. Систематические (3—4 раза в неделю по 35—45 мин) умеренные занятия физкультурой способствуют развитию приспособительных реакций, устойчивости к внешним факторам окружающей среды. Умеренные физические нагрузки способствуют усилению метаболизма в тканях, адаптации к гипоксии, экономизации работы сердца, нормализации свертывающей и противосвертывающей системы крови у больных с сердечно-сосудистыми заболеваниями.
Список литературы
- Бирюкова В. С., Быкова Е. В. ЗДОРОВЫЙ ОБРАЗ ЖИЗНИ СТУДЕНТА //Здоровье сбережение как инновационный аспект современного. – С. 84.
- Дубровский В.И. Лечебная физическая культура (кинезотерапия): Учеб. для студ. высш. учеб, заведений. —— 2-е изд., стер. — М.: Гуманит. изд. центр ВЛАДОС, 2001. — 608 с.
- Марков В. В. Основы здорового образа жизни и профилактика болезней. – М. : ИЦ» Академия», 2001.
- Милюкова И.В., Евдокимова Т.А. Лечебная физкультура. Новейший справочник / под общей ред. проф. Т.А. Евдокимовой. — СПб: Сова; — М.: Изд-во Эксмо, 2003.
- Амосов Н.М., Муравов И.В. Физические упражнения и сердце. — М: Физкультура и спорт., 2007.-51 с.
Завершение формирования электронного архива по направлению «Науки о Земле и энергетика»
- 23 ноября 2020
Создание электронного архива по направлению «Науки о Земле и энергетика»
- 29 октября 2020
Электронное периодическое издание зарегистрировано в Федеральной службе по надзору в сфере связи, информационных технологий и массовых коммуникаций (Роскомнадзор), свидетельство о регистрации СМИ — ЭЛ № ФС77-41429 от 23.07.2010 г.
Соучредители СМИ: Долганов А.А., Майоров Е.В.
Гипертония (Артериальная гипертензия)

Резкое повышение артериального давления, имеющее единовременный характер, доставляет человеку немало неудобств, но не считается заболеванием. Если же патология приобретает стойкий характер, и уровень давления не опускается ниже пределов 130/90, врачи диагностируют гипертонию. Ее опасность – в негативном влиянии на работу внутренних органов, резком ухудшении самочувствия и ограничения работоспособности. Заболевание имеет быстро прогрессирующий характер, и в избавлении от неприятных симптомов не обойтись без квалифицированной медицинской помощи.
Причины развития гипертонии
Мелкие сосуды, пронзающие все тело человека, со временем становятся меньше, и кровоток в них затрудняется. При сохранении обычного давления крови механическое воздействие на сосудистые стенки увеличивается, и сердцу приходится предпринимать больше усилий, чтобы обеспечить полноценный кровоток по всему телу. Результат – повышение артериального давления, чувство общей слабости и ухудшение самочувствия.
Сужение мелких сосудов наблюдается:
- у пациентов любого пола от 55 лет и старше;
- при увеличении уровня холестерина в крови до 6,5 ммоль на литр;
- у курящих пациентов;
- у лиц с избыточной массой тела;
- под влиянием наследственного фактора;
- при развитии сахарного диабета;
- в случае гиподинамии и малоподвижного образа жизни пациента.
Характерные симптомы гипертонии
Признаками артериальной гипертензии выступают:
- шум в ушах из-за прилива крови к голове;
- головные боли, головокружения;
- учащенное сердцебиение;
- отечность;
- состояние озноба на фоне обильного потовыделения;
- нарушение пульсации;
- приступы тревоги и раздражительности;
- чувство усталости и недосыпания;
- отечность и онемение пальцев на ногах и руках.
Симптомы гипертонии носят периодический характер и проходят в состоянии покоя. При отсутствии своевременной медицинской помощи перечень признаков заболевания дополняют:
- падение остроты зрения;
- ухудшение памяти и качества умственной деятельности;
- сбои в работе сосудов и почек
- слабость в руках и ногах;
- изменения походки;
- снижение чувствительности.
Степени артериальной гипертензии

Проявления заболевания отличаются в зависимости от конкретной стадии патологии:
- на первой стадии давление поднимается до 180/105 мм, отмечается непродолжительный шум в ушах и головные боли, внимание становится рассеянным;
- на второй стадии повышение давления становится устойчивее, сопровождается болями в области сердца, снижением зрения, у пациента отмечаются признаки повреждения головного мозга и поражения почек с одновременным нарушением деятельности сердечной мышцы;
- на третьей стадии артериальное давление достигает 230/150 мм, кровообращение ухудшается, наблюдаются признаки стенокардии и микроинсультов, отмечается сильное поражение глаз и симптомы энцефалопатии.
Возможные осложнения
При отсутствии контроля и лечения гипертонии у пациента может развиться гипертонический криз, нарушение мозгового кровообращения, отек легких, инсульт или инфаркт. Под влиянием последствий заболевания наблюдается частичная или полная инвалидизация пациента.
Методы диагностики гипертонии
Основой диагностики является наблюдение за пациентом в домашних условиях после нагрузок и в состоянии физического покоя с помощью манометров. Кроме того, говорить об артериальной гипертензии позволяют результаты:
- фиксации факторов риска;
- суточного мониторинга артериального давления;
- электрокардиограммы;
- заключений нефролога, эндокринолога и невролога;
- анализов крови и мочи;
- УЗИ почек и сердца;
- рентгенограммы грудной клетки.
Способы лечения гипертонии
Тактика лечения подбирается в зависимости от возраста пациента, степени развития заболевания, причин возникновения признаков гипертонии и т.д.
- Консервативное лечение с помощью препаратов, стабилизирующих давление. Курс составляет до нескольких недель и проводится под наблюдением специалиста.
- Немедикаментозное лечение. Здесь подразумевается специальная диета при гипертонии с целью снижения калорийности рациона, лечебная гимнастика и занятия физической культурой. Также в числе клинических рекомендаций при артериальной гипертензии коррекция питьевого режима, уменьшение потребления соли, методы психотерапии и стабилизации психоэмоционального состояния пациента.

Методы профилактики гипертонии
Избежать стабильного резкого повышения артериального давления пациенту позволят:
- ежедневная физическая нагрузка;
- отказ от вредных привычек;
- пересмотр рациона в пользу низкокалорийных продуктов с повышенным содержанием витаминов;
- регулярный осмотр врача;
- курсы массажа и т.д.
Частые вопросы
Берут ли в армию с гипертонией?
Решение по данному вопросу будет принято на медкомиссии призывников. Но о своем недуге нужно уведомить врачей, проводящих осмотр, и иметь при себе документ с подтверждением диагноза. Если заболевание прогрессирует, возможен полный или временный медицинский отвод, либо прохождение альтернативной службы.
Как понять, что у меня гипертония?
Главный симптом заболевания – повышение и сохранение высокого давления с одновременным резким ухудшением самочувствия, головными болями, тошнотой, учащенным сердцебиением и т.д. Даже редкое повторение подобных случаев должно стать поводом для обращения к врачу. Окончательный диагноз можно поставить только после полноценного обследования пациента.
К какому типу болезней относится гипертония?
Патология имеет отношение к заболеваниям сердечно-сосудистой системы, т.к. связана с кровотоком и работой сердечной мышцы. Однако опасность артериальной гипертензии – в ее способности влиять на другие органы: почки, глаза, головной мозг, легкие, нервную и гормональную систему и т.д. Поэтому к наблюдению за пациентом и разработке лечебного курса одновременно с кардиологом привлекаются нефролог, эндокринолог, невролог, окулист и т.д.
Аритмия сердца
Что такое аритмия сердца?
Аритмией называется нарушение сердечного ритма. Основными причинами, вызывающими сбой, являются:
- интоксикация организма в результате употребления спиртного, наркотиков и табакокурения;
- стресс;
- сужение сосудов;
- недостаток гемоглобина в крови;
- сильный выброс адреналина;
- нарушение электролитного баланса;
- заболевания сердца (сердечная недостаточность, инфаркт, порок сердечной мышцы);
- гормональный дисбаланс;
- физическое и психическое истощение.
К основным причинам нарушения сердечного ритма относятся:
- Врожденный или приобретенный порок сердца.
- Наличие у человека хронической сердечной недостаточности.
- Ишемическая болезнь сердца.
- Наследственная кардиомиопатия.
- Гипертоническая болезнь.

Симптомы аритмии
Основными симптомами аритмии являются:
1. Тахикардия. Это учащенное сердцебиение (выше 90 ударов в минуту).
2. Брадикардия. Снижение частоты сердцебиений (менее 50 ударов).
3. Экстрасистолия. Неритмичное биение сердца (несвоевременное сокращение сердечных камер).
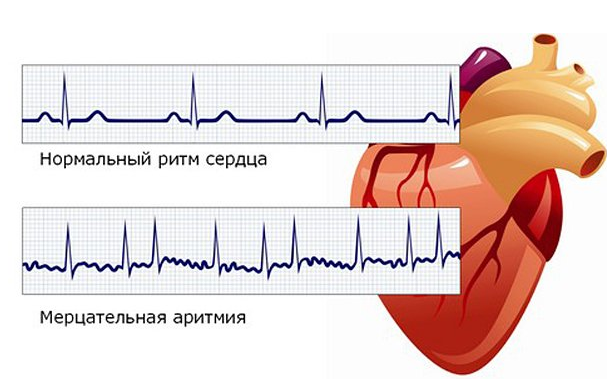
4. Мерцательная аритмия. Разновидность тахикардии, проявляющаяся фибрилляцией предсердий.
5. АВ-блокада. Разновидность брадикардии, характеризующаяся нарушением проведения импульса из предсердий в желудочки.
Профилактика аритмии сердца должна проводиться только после консультации с врачом, который точно определит, имеется ли сбой в ритме сердечной мышцы и чем он вызван.
При аритмии у человека изменяется частота сердечных сокращений. Нарушение ритма довольно редко является самостоятельным заболеванием. В большинстве случаев аритмия сигнализирует о наличии у человека различных болезней сердца.
Говоря об аритмии сердца важно помнить опасность данного заболевания. И лучшим решением будет своевременная профилактика аритмии сердца. При этом очень важно отнестись к данному мероприятию, так как около 35–40% внезапных смертей происходят из-за бессимптомной аритмии сердца.
Профилактику такого заболевания как аритмия сердца необходимо начинать с лечения сердечнососудистых заболеваний. Ведь зачастую расстройство ритма сердца начинается именно из-за более серьезных болезней. Начиная курс лечения важно навсегда отказаться от злоупотребления вредных привычек (алкоголь).
Аритмия сердца — это не приговор, а болезнь, представляющая собой нарушение частотности, последовательности и ритмичности сокращений сердца. Определить заболевание можно только после проведения обследования при помощи прибора ЭКГ и ультразвукового исследования сердца.
Причины аритмии. Провокаторами болезни для вполне здоровых людей могут являться чрезмерное употребление пищи, стесненная одежда, лекарственные препараты, запоры, укусы насекомых, стрессовые ситуации. Для людей, страдающих сахарным диабетом, избыточным весом и высоким артериальным давлением риск проявления аритмии сердца возрастает.
Симптомы аритмии. Как правило, заболевание аритмии сердца соответствует следующим симптомам: медленное, или наоборот, слишком частое сердцебиение; пропущенные или лишние удары сердца; частая утомляемость, состояние слабости организма, одышка, боль в сердце.
Народные средства для лечения аритмии. Врачи кардиологи не рекомендуют пользоваться советами народной медицины при аритмии. Почему? Не забывайте, что аритмия — это заболевание сердца, органа, жизненно важного для человека. Нужно оперативно поставить правильный диагноз и назначить грамотное лечение. Народные средства при аритмии, как показывает врачебная практика, бессильны.
Профилактика аритмии. Чтобы снизить вероятность заболевания аритмией, старайтесь поддерживать активный образ жизни: занимайтесь оздоровительной и лечебной физкультурой, проводите прогулки на свежем воздухе, старайтесь не перетруждать себя работой. Профилактикой аритмии также является своевременный визит к врачу. Как только вы почувствуете первые признаки заболевания, или у вас просто возникнут подозрения, обратитесь в медицинское учреждение.
Лечение аритмии. Лечение аритмии проводится в совокупности с противоаритмическими процедурами. Стоит помнить, что разновидностей аритмии выделяют большое количество. Именно от вида болезни и зависит тип лечения, применение различных препаратов и процедур.
Самое главное, не стоит отчаиваться и пессимистично настраиваться к лечению. Аритмия вылечивается. Нужно только лишь соблюдать рекомендации врача, вовремя употреблять лекарственные препараты, больше времени уделять физическим нагрузкам.
Спорт для профилактики появления аритмии
Человеку не надо изнурять себя непосильной физическими нагрузками. Можно заниматься плаванием или оздоровительным бегом на небольшие дистанции. При катании на лыжах или выполнении несложных гимнастических упражнений состояние сердечно-сосудистой системы заметно улучшается.
Можно делать такие простые физические упражнения, как отжимания или приседания. Приседания способствуют улучшению тонуса сосудов, активизируют кровообращение в организме. Главное правило заключается в том, что при выполнении упражнения надо держать спину ровно.
Организм должен адаптироваться к физической нагрузке. С течением времени человек сможет перейти к более сложным упражнениям.
Соблюдение сбалансированной диеты
При наличии нарушений сердечного ритма пересмотрите свое питание. Из пищи исключите жиры и слишком соленые, копченые, острые блюда. Отдайте предпочтение свежим овощам, фруктам, кашам из цельной крупы. В рационе почетное место отдается продуктам, содержащим необходимые сердечной мышце витамины и микроэлементы. Человеку надо отдавать предпочтение продуктам, содержащим калий и магний. Эти полезные микроэлементы оказывают благоприятное воздействие на сердечно-сосудистую систему.
Сердцу необходим калий, магний, цинк, кальций для полноценного перекачивания крови. Большое количество калия содержится в бананах, семечках подсолнечника, в картофеле, запеченном в «мундире».
Источником кальция считаются молочные и кисломолочные продукты. Полезно включать в рацион кунжутные семечки, богатые цинком, гречневую кашу, бобовые, разнообразные орехи, смородину, свеклу, запеченную в духовке, кукурузу. Все эти продукты положительно влияют на работу сердечной мышцы. Потребность организма в магнии и калии увеличивается под воздействием различных факторов. К ним относятся: тяжёлая физическая работа, переутомление, стресс, повышенное потоотделение, умственное перенапряжение.
Продукты, богатые калием и магнием, перечислены в таблице № 1
Продукты, содержащие много калия
В рационе человека должны преобладать овощи, фрукты и блюда из цельных злаков. Нужно избегать переедания.
Человеку, у которого имеется предрасположенность к аритмии, стоит отказаться и от спиртных напитков. Они способствуют резкому сокращению кровеносных сосудов: это негативно сказывается на работе органов сердечно-сосудистой системы.
Препараты для профилактики аритмии сердца
Народные средства и изменение привычек питания помогают нормализовать ритм сердца. Если нарушение сердечного ритма связано с психическими причинами, депрессивными состояниями, то для лечения назначают седативные препараты. В профилактических целях средства можно покупать без рецепта врача.
Амиодарон
Помогает быстро снять приступ аритмии и подходит в качестве поддерживающей терапии для профилактики возникновения перебоев сердечного ритма. Показан при трепетании предсердий, мерцательной аритмии, синусовой тахикардии.
Показан препарат при выраженной аритмии в сочетании с сердечной недостаточностью, ишемической болезнью сердца. Противопоказан препарат при аритмии в сочетании с атриовентрикулярной блокадой. Больные переносят лекарство хорошо, побочные эффекты возникают редко.
Применяют Амиодарон для профилактики по 200–400 мг в сутки, разделяя эту дозу на 3 приема. Курс составляет 7–14 дней.
Хинидин
Мембраностабилизирующий препарат предназначен для профилактики мерцательной аритмии, фибрилляции желудочков. Понижает артериальное давление, ослабляет работу миокарда. Суточная доза приема средства составляет 3 грамма. Ее разделяют на 4–5 приемов. Препарат не применяют при непереносимости хинина, а также совместно с Верапамилом и антикоагулянтами.
Прокаинамид
Принимают препарат для профилактики аритмии по 250–500 мг несколько раз в день (максимальная суточная доза составляет 4 грамма). Противопоказан при бронхиальной астме, тяжелых нарушениях в работе почек, печени, при атеросклерозе и после инфаркта миокарда.
Ибутилид Соталол
Бета-адреноблокатор. Подходит для профилактики тахиаритмии. Доза суточного приема составляет 80 грамм. Препарат имеет низкое распределение в тканях и органах, поэтому подходит для профилактики аритмии у пациентов, имеющих заболевания печени и почек.
Верапамил
Профилактика мерцательной аритмии сердца часто проводится с применением этого препарата. Принимают его несколько раз в сутки во время еды. Профилактическая доза составляет 48 мг. Не применяют препарат с другими противоаритмическими средствами, при наличии гипотонии, сердечной недостаточности в стадии декомпенсации.
Панангин
Применяется для профилактики аритмии, в том числе вызванной передозировкой сердечными гликозидами в качестве средства, восполняющего недостаток калия и магния. Назначают по 1–2 таблетки 3 раза в день. Профилактический курс составляет 3–4 недели. Противопоказаниями являются период беременности и лактации, пониженное давление, обезвоживание организма.
Анаприлин
Популярный антиаритмический адреноблокатор, в составе которого имеется пропранолол. Разовая доза средства не должна превышать 80 грамм. Принимают средство дважды в сутки. Противопоказаниями к приему препарата является брадикардия, хроническая сердечная недостаточность, непереносимость пропранолола.
Метопролол
Бета-блокатор, который назначается для профилактики аритмии, ишемической болезни сердца, повышенного давления. Для профилактики рекомендовано принимать по 1 таблетке дважды в день. Противопоказаниями являются: брадикардия, стойкая гипертензия, стенокардия, возраст до 18 лет, период вынашивания ребенка и лактации.
Лечение мерцательной аритмии необходимо проводить только под руководством врача, так как это состояние серьезно угрожает жизни больного. Для профилактики принимайте различные сердечные препараты в терапевтической дозе для поддержания нормальной работы сердечной мышцы.