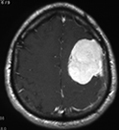
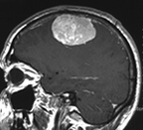
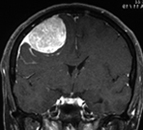
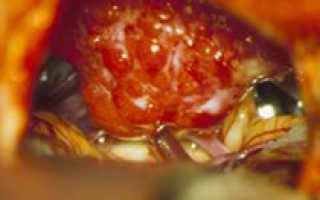
Менингиома — доброкачественная опухоль головного мозга
ОПУХОЛЬ ГОЛОВНОГО МОЗГА, ОПУХОЛЬ МОЗГА
Опухоли головного мозга – это новообразования, прорастающие внутри черепа и происходящие из нервной ткани или мозговых оболочек. В зависимости от того, из какой ткани развиваются опухоли, они, в частности, подразделяются на менингиомы, невриномы и глиомы. В отличие от других органов, в головном мозге трудно чётко разделять между доброкачественной и злокачественной опухолью. Даже доброкачественные опухоли, которые не образуют метастазов, из-за их прорастания в мозг могут быть смертельно опасны.
Самые распространённые опухоли головного мозга – это глиомы, менингиомы и невриномы. Глиомы относятся к злокачественным опухолям головного мозга и развиваются из опорной ткани в мозге. Сами глиомы также ещё подразделяются на астроцитомы, олигодендроглиомы, глиобластомы и смешанные глиомы. Глиомы могут появляться в любом возрасте. Глиобластома самая часто встречаемая злокачественная опухоль головного мозга у взрослых людей.
Менингиомы произрастают из клеток мозговых оболочек. Среди менингиом встречаются злокачественные и менее злокачественные варианты. Менингиомы появляются практически всегда только во взрослом возрасте. Чаще всего это возраст между 40 и 60 годами жизни.
Невриномы произрастают из клеток, которые образуют миелиновую оболочку нервного волокна. Чаще всего внутричерепные невриномы возникают в области нахождения слухового нерва. Такую невриному сообразно с этим называют акустической невриномой (невриномой слухового нерва). Как правило, невриномы — это доброкачественные опухоли, которые, однако, как и другие внутричерепные опухоли, своим ростом могут повредить окружающую нервную ткань.
Причина возникновения различных опухолей головного мозга досконально не известна. Имеет ли электромагнитное излучение влияние на их возникновение, до сих пор достоверно не подтверждено.
Картина жалоб при опухолях головного мозга может быть абсолютно различной, в зависимости от локализации опухоли. Акустическая невринома проявляется преимущественно в форме нарушений слуха и равновесия (неустойчивость). В случае других разновидностей опухоли головного мозга жалобы менее специфичны. Головные боли, головокружение и тошнота также могут быть признаками опухоли мозга. Хотя такие жалобы намного чаще могут быть обусловлены и вполне безобидными причинами. Внезапно появившиеся, ничем не объяснимые жалобы или устойчивые жалобы, которые продолжают беспокоить пациента длительное время, — несомненно являются поводом, чтобы обследоваться у специалиста.
Иногда опухоль головного мозга может проявляться в форме нарушений речи, явлений пареза и паралича, нарушений чувствительности, мышечной слабости или судорожных припадков.
Для диагностики опухоли мозга проводят различные исследования и обследования. К этим исследованиям несомненно относятся неврологические исследования, а также компьютерная томография или МРТ. В некоторых случаях требуется проведение люмбальной пункции для исследования спинномозговой жидкости или измерение биопотенциалов головного мозга при помощи электроэнцефалограммы.
Выбор схемы лечения зависит от того, из какой ткани произрастает опухоль, и от её точной локализации. Во всех случаях, когда это возможно, опухоль пытаются удалить хирургическим путём. В случае доброкачественной опухоли, в частности, невриномы или некоторых разновидностей менингиомы, операция позволяет достичь излечения. Для операций на головном мозге применяются специальные современные нейрохирургические техники, такие, как лазерная хирургия, роботизированные хирургические системы / операционные или радиохирургия.
В случае некоторых злокачественных опухолей или при невозможности проведения операции из-за локализации опухоли, в качестве терапевтической опции прибегают к использованию лучевой терапии (облучения) или химиотерапии.
Клиенты выбирают «Хирсланден»
Специалисты «Хирсланден», крупнейшей группы частных клиник Швейцарии, имеют многолетний опыт работы и обладают узкоспециализированными знаниями для лечения Вашего заболевания.
Комфортабельность помещений и современность инфраструктуры настолько же естественны для нас, как и высочайшие стандарты медицины и ухода.
Мы окажем полную поддержку на протяжении всего Вашего пребывания и предложим дополнительные услуги, например, услуги перевода, трансфера, бронирования номера в отеле для Вас и Ваших родственников, а также консультирования по любым административным вопросам.
Ваше персональное контактное лицо из команды «Хирсланден Интернэшнл» позаботится обо всем необходимом: от первой записи на прием и согласования встреч до завершения Вашего лечения.
Свяжитесь с нами — мы будем рады Вам помочь!
Meningeome
Meningeome sind Tumoren, die von den Hirnhäuten ausgehen und in der Regel (> 95 %) gutartig sind. Sie machen ca. 20 — 30 % aller Hirntumoren aus und sind damit recht häufig. Sie wachsen meist sehr langsam und verdrängen initial das Hirngewebe, ohne es zu zerstören. Dadurch können sie eine beträchtliche Größe erreichen, bevor sie klinisch auffällig werden. Die Tumoren treten meist im 5. ? 7. Lebensjahrzehnt auf und sind bei Frauen häufiger als bei Männern (Verhältnis 2,5 : 1).
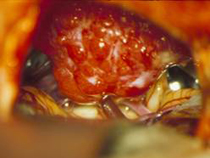
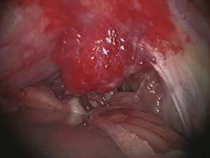
Mikroskopisches (A) und endoskopisches (B) Bild eines Meningeoms
Symptome:
Die Symptome können sehr vielfältig sein. Sie richten sich nach der Tumorgröße (Hirndrucksymptomatik bei großen Tumoren) und der Tumorlokalisation (z. B. Halbseitenlähmung bei Tumor in der motorischen Zentralregion (Abb. 2), Hirnnervenstörungen bei Schädelbasistumoren (Abb. 3C). Aber auch sehr kleine Tumoren können bei ungünstiger Lage Symptome hervorrufen (Abb. 3A). Meningeome können auch zu einer Blockade der Nervenwasserwege mit der Folge des Nervenwasseraufstaus und der Entwicklung eines Hydrozephalus (Wasserkopf) führen. Die typische Symptome sind dann Kopfschmerzen, Überkeit, Erbrechen oder bei chronischer Entwicklung geistiger Abbau und Gangstörungen. Große Tumoren im Stirnhirnbereich verursachen meist langsam fortschreitende Wesensveränderungen, die aufgrund der langsamen Entwicklung weder vom Patienten selbst als auch von den Angehörigen wahrgenommen werden.
Diagnostik:
Die Kernspintomographie (MRT) mit Kontrastmittelgabe ist die Untersuchung der Wahl. Diese Technik erlaubt die Darstellung auch sehr kleiner Tumoren (Abb. 2A). Neben der Bildgebung sind eine neurologische Untersuchung sowie je nach der Tumorlokalisation eine HNO- und augenärztliche Vorstellung zur Untersuchung des Gehörs, des Gleichgewichts und des Sehvermögens wichtig.
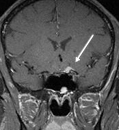
Kernspintomographie eines Meningeoms in der Präzentralregion, das eine Halbseitenlähmung verursachte.
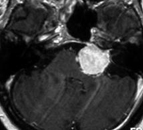
A: Kleines Meningeom (Pfeil), das in den linken Sehnervenkanal einwächst und zu einer Erblindung führte. B: Meningeom im Hinterhauptsloch mit Kompression des Hirnstammes, das eine Lähmung von Armen und Beinen verursachte. C: Meningeom im Kleinhirnbrückenwinkel, das zu Ohrgeräuschen und einer Hörminderung führt
Behandlung:
Die komplette Tumorentfernung ist die Therapie der Wahl. Durch die Operation ist eine Heilung möglich. Rezidive sind nach kompletter Tumorentfernung selten (in unserer Serie ca. 5%). Jedoch wird nicht um jeden Preis eine komplette Tumorentfernung angestrebt. Infiltriert der Tumor funktionell wichtige Strukturen und eine vollständige Tumorentfernung würde mit Sicherheit zu schweren neurologischen Defiziten führen (z. B. Lähmungen, Doppelbilder), werden kleine Tumorreste belassen und anschließend mit regelmäßiger MRT-Bildgebung kontrolliert. Bei Tumorwachstum erfolgt eine Präzisionsstrahlentherapie (z. B. Radiochirurgie). Nicht alle Meningeome müssen unbedingt sofort operiert werden. So kann man bei kleinen Tumoren, die durch Zufall entdeckt werden und keine Symptome verursachen, durchaus abwarten und den Befund kontrollieren (insbesondere bei älteren Patienten). Eine primäre Bestrahlung wird nur bei kleinen Tumoren und OP-Kontraindikation (z. B. hohes Narkoserisiko aufgrund von Herz- oder Lungenerkrankung) oder bei ausdrücklichem Patientenwunsch durchgeführt.
Bei der Operation von Schädelbasismeningeomen hat sich die endoskopisch-assistierte mikrochirurgische Technik sehr bewährt. Durch den Einsatz von Endoskopen kann um Nerven und Gefäße sowie um knöcherne Ecken der Schädelbasis ?herum?gesehen werden. Dadurch wird das Ausmaß der chirurgischen Präparation reduziert. Ausgedehnte Schädelbasiszugänge, bei denen große Teile der Schädelbasis abgefräst werden, können vermieden werden. Häufig gelingt es auch größere Tumoren über kleine schonende Schädelöffnungen (Schlüssellochchirurgie) zu entfernen (Abb. 4). Insgesamt resultiert aus dem Einsatz der endoskopisch-assistierten Technik eine weniger invasive Operation.
1. Fallbeispiel (mit Video):
Die 61jährige Patientin klagte über eine progrediente Visusminderung. Die augenärztliche Untersuchung ergab eine nahezu vollständige Erblindung links und eine hochgradige Gesichtsfeldeinschränkung rechts. Im MRT zeigte sich ein großes Meningeom der Frontobasis mit Verlagerung und Kompression der Sehnerven. Über einen Augenbrauenschnitt und eine kleine, ca. 2 x 2,5 cm große Kraniotomie wurde der Tumor unter mikroskopischer und endoskopischer Sicht vollständig entfernt. Dabei musste der Tumor scharf von der vorderen Hirnarterie abpräpariert werden. Mit dem Endoskop wurde in den Sehnervenkanal gesehen und dort Tumor unter endoskopischer Sicht entfernt. Die Sehschärfe hat sich rechts gebessert bei weiterhin bestehender Hemianopsie. Linksseitig ergab sich erwartungsgemäß keine Besserung, da der Sehnerv schon schwer geschädigt war (papierdünner Restnerv). Das kosmetische Ergebnis des Augenbrauenschnittes ist exzellent mit kaum sichtbarer Narbe.
Вызов принят: опухоли головного мозга и их лечение
Фото: ТАСС/Сергей Бобылев
Головной мозг человека – исключительно сложный орган. Многие его особенности до сих пор как следует не изучены, и над разгадкой тайн мозга бьются лучшие исследователи планеты. А для человека одним из самых страшных диагнозов в наши дни является предложение из трех слов – опухоль головного мозга. Так ли они страшны на самом деле, как их лечат и какие шансы на выздоровление – в материале m24.ru.
Общественное мнение поспешило наделить опухоли головного мозга – независимо от их типа и локализации – неким смертельным ореолом. С экранов телевизоров, из газетных статей можно сделать только один вывод: такой диагноз равносилен приговору. Но это далеко не так. Давайте разберемся поподробнее.
Опухоли головного мозга являются не самым частым типом новообразований в человеческом теле. Гораздо чаще можно встретить злокачественные образования в легких, молочных железах у женщин, желудке и кишечнике, поджелудочной железе. Однако самыми убийственными все равно считаются опухоли мозга, на долю которых приходится всего около полутора процентов от всех новообразований. Так ли это?
Если верить сухой статистике – далеко не так. Самые опасные опухоли «проживают» в человеческом теле далеко не в мозге, а в легких. А если быть еще точнее – в самой верхушке легких. Если подобное образование носит злокачественный характер, что чаще всего и бывает, медикам остается только поставить диагноз «опухоль Панкоста» и назначить обезболивающие. Оперировать подобные новообразования зачастую невозможно из-за крайне неудачного местоположения – вблизи от жизненно важных органов средостения и нервных узлов.
Фото: ТАСС/Сергей Бобылев
Что касается опухолей мозга, то они достаточно разнообразны и, как следствие, весьма сильно различаются как по течению заболевания, вызванного ими, так и по прогнозу.
Какие бывают опухоли
Любой человек знает, что опухоли бывают злокачественными и доброкачественными. Подобная классификация вполне справедлива для ряда органов, но совершенно не подходит для головного мозга. Здесь опухоли принято классифицировать по типу ткани, из которой они развились.
Наиболее часто опухоли головного мозга развиваются непосредственно из ткани мозга. Такие новообразования называются нейроэпителиальными опухолями, на их долю приходится около 60 процентов всех случаев. Чаще всего у людей встречается глиома – опухоль, развившаяся из клеток глии – опорной ткани мозга.
Глиомы могут быть как доброкачественными, так и злокачественными – в этом случае их квалифицируют как глиобластомы. Последний вид практически не поддается лечению. Основная сложность состоит в том, что глиобластомы прорастают в окружающие ткани, зачастую добираясь до жизненно важных центров, которые ни в коем случае нельзя затрагивать при операции.
Второй по распространенности является менингиома – опухоль, развившаяся из мозговых оболочек. Менингиомы являются доброкачественными, растут медленно и зачастую совершенно бессимптомно. По этой причине обнаружить такую опухоль в ранней стадии весьма затруднительно. Как правило, менингиомы удается удалить.

«Стиль жизни»: Каковы симптомы опухоли головного мозга
Реже встречаются опухоли гипофиза и черепных нервов, а также метастазы из других органов, где возникли новообразования.
Признаки заболевания
Все зависит от локализации опухоли. Самым частым признаком заболевания является головная боль. Обычно она носит разлитый характер, то есть нельзя определить, где именно болит. Головная боль при опухолях мозга возникает из-за повышения внутричерепного давления.
Для опухолей мозга характерны сильные головные боли утром, когда внутричерепное давление выше, чем в течение дня.
Часты нарушения слуха и зрения, головокружения, при опухолях лобных долей возможно возникновение проблем с памятью. При поражениях мозжечка болезнь часто начинается с шаткой походки и потери координации движений.
Наиболее разнообразны симптомы поражения ствола головного мозга, что может вызвать проблемы с дыханием, сердечной деятельностью и глотанием.
Нередко опухоли развиваются бессимптомно (особенно менингиомы) и обнаруживаются только на томографии или обследовании глазного дна.
Фото: ТАСС/Анатолий Семехин
Лечение
В некоторых случаях лечение опухолей головного мозга вообще не требуется. Например, маленькие менингиомы у пожилых людей не удаляют, поскольку серьезной опасности для здоровья они не представляют, а вырасти просто не успеют.
В ряде случаев проводятся хирургические операции, комбинированные с лучевой терапией. Иногда достаточно просто обойтись лучевой терапией – такой метод часто применяют при шванномах (доброкачественные опухоли).
Сложнее всего обстоит дело с лечением агрессивно растущих глиобластом. Это уже действительно приговор, в таких случаях врачи, как правило, делают прогноз не о шансах на выздоровление – они близки к нулю, а о выживаемости. Больные глиобластомой редко живут дольше года, однако удаление части опухоли позволяет продлить срок жизни.
Дело в том, что злокачественные опухоли мозга не имеют четких границ и прорастают в окружающие ткани. Таким образом, удалить полностью новообразование не представляется возможным, особенно если оно достигло больших размеров. Продлить жизнь пациенту позволяет удаление свыше 95 процентов объема глиобластомы, а основная беда заключается в том, что оставшиеся пять или менее процентов все равно разрастаются.

«Специальный репортаж»: Как жить после потери памяти
Очень многое зависит от локализации опухолей. Наиболее серьезные проблемы возникают у пациентов с опухолями ствола головного мозга, а особенно продолговатого мозга. Провести операцию и удалить опухоль оттуда нельзя – в продолговатом мозгу находятся жизненно важные центры, отвечающие за дыхание и сердечную деятельность, а также ядра части черепных нервов. Любое оперативное вмешательство может привести к немедленной смерти или развитию тяжелых поражений.
Такие опухоли пытаются лечить лучевой терапией. Впрочем, здесь тоже палка о двух концах. В краткосрочной перспективе такая терапия позволяет замедлить рост опухоли и убить часть ее клеток, но в долгосрочной – может спровоцировать рост опухоли или даже возникновение другого новообразования.
Почему возникают опухоли
Это самый интересный вопрос, однозначного ответа на который пока нет. Медики сообщают о нескольких факторах риска, главным из которых является радиация.
Считается, что возникновению новообразований способствуют частые разговоры по мобильному телефону, работа на вредных производствах по изготовлению пластмассы и даже частое употребление газировки, в которой содержится подсластитель аспартам. Однако подтверждения этой информации нет – больше половины пациентов не являлись любителями газированных напитков и не жили с телефонной трубкой у уха.
На развитие опухолей мозга не оказывают никакого влияния ни курение, ни алкоголь. Образования возникают одинаково часто у работников физического и умственного труда, жителей городской и сельской местности.
А вот на что следует обратить внимание, так это на распространенность различных видов опухолей в возрастных группах. Чаще всего опухоли мозга, особенно глиобластомы, возникают у мужчин в возрасте от 40 до 70 лет. Причем в молодом возрасте заболевание носит особенно неблагоприятный характер – опухоли растут быстрее.
Опухоли головного мозга сами по себе не являются приговором. Процент выздоравливающих после успешно проведенных операций достаточно высок, люди возвращаются к нормальной жизни и не испытывают серьезных проблем.
Основная трудность заключается в том, что опухоли на начальном этапе очень трудно диагностировать, поэтому, как правило, к нам обращаются люди, у которых объемный процесс в мозгу зашел уже достаточно далеко.
В некоторых случаях оперативное вмешательство противопоказано, тогда мы назначаем лучевую терапию и принимаем меры для снижения внутричерепного давления. В частности, опухоли в стволе головного мозга, как правило, трогать нельзя. Исключение составляют так называемые поверхностные опухоли, когда процесс не ушел глубоко и можно провести операцию без серьезного ущерба для мозговых структур ствола.
Известно немало случаев, когда люди выздоравливали после постановки диагноза «неоперабельная опухоль мозга». Не нужно отчаиваться, резервы человеческого организма способны творить настоящие чудеса, удивляя как нас, так и пациентов.
Самый серьезный прогноз ставится при агрессивно растущих глиобластомах. Такую опухоль невозможно удалить целиком, поскольку она не имеет четких границ, в таких случаях врачи стараются продлить жизнь больного доступными им способами.
В ближайшем будущем возможно внедрение новых технологий лечения опухолей. Например, еще пятнадцать лет назад было трудно представить себе широкое распространение операций по удалению аденомы гипофиза трансназальным путем (через носовые проходы). Сейчас эта операция уже весьма широко практикуется во многих клиниках планеты.
Так что не спешите отчаиваться, опухоль головного мозга – это еще не приговор.
Менингиомы
Менингиомы – опухоли, растущие из арахноидальной оболочки, окружающей головной мозг. В большинстве своем это доброкачественные новообразования, представляют собой хорошо отграниченный узел, нередко плотно спаянный с твёрдой мозговой оболочкой. Основным методом их лечения является хирургическое удаление. В большинстве случаев радикальное удаление менингиомы обеспечивает фактически «излечение» или снижает риск повторного образования опухоли (рецидива) практически до нуля.
Риски хирургической операции определяются часто близким расположением опухоли к функционально значимым отделам мозга, крупным сосудам и нервам. Кроме того , менингиомы являются опухолями с хорошо развитой системой патологически измененных кровеносных сосудов, что обуславливает высокий риск кровопотери. Учитывая особенности менингиом, в нашем Центре осуществляется тщательное предоперационное планирование оперативного вмешательства с проведением КТ-ангиографии с определением питающих сосудов опухоли, ее топографического расположения относительно функционально значимых зон, важных вен, артерий головного мозга. При выявлении интенсивного кровоснабжения опухоли при удалении опухоли есть риск массивной интраоперационной кровопотери, поэтому первым этапом ангиохирургами нашего Центра проводится эмболизация сосудов опухоли микроэмболами.
Клинический пример №1
Пациентка поступила в отделение нейрохирургии (церебральное подразделение) ФГБУ «ПФМИЦ» Минздрава России 03.07.2015 с жалобами на головную боль, слабость в левых конечностях, головокружение. Анамнез заболевания: болеет около 3 месяцев. Лечилась консервативно у терапевта по месту жительства, без эффекта. Выполнила МРТ головного мозга, на котором выявлено объемное образование правой лобной доли с распространением на левую лобную долю. Проходил стационарное обследование и лечение по месту жительства. Направлена в ФГБУ «ПФМИЦ» Минздрава России для оперативного лечения.
В неврологическом статусе: сознание – формально ясное, неадекватна, заторможена, дезориентирована в месте и времени, критика к своему состоянию снижена. Память, внимание снижены. Левосторонний гемипарез. Сила мышц D>S, снижена в левых конечностях до 4-х баллов. Шкалы Карновского/ECOG 50/3.
МРТ головного мозга (14.04.15): в правой лобной доле объемное кистозно-солидное образование неправильной округлой формы, с четкими неровными контурами, распространяющееся в левую лобную долю, размерами 5,6х6х5,5 см. Срединные структуры на уровне прозрачной перегородки смещены влево на 18 мм.
КТ головного мозга (06.07.15): гигантская двухсторонняя опухоль нижнего края фалькса, задне-лобно-теменной области. Стадия декомпенсации. Перитуморальный отек. Опухоль достигает 3 желудочка.



Выполнено предоперационное планирование с учетом данных КТ-ангиографии.


07.07.2015 была выполнена операция: Микрохирургическое удаление опухоли под контролем нейронавигации и применения нейрофизиологического мониторинга.

Опухоль обрастала переднюю мозговую артерию и перикаллезные артерии. После рассечения фалькса удалена опухоль с левой гемисферы, где опухоль также обрастала переднюю мозговую артерию слева, ее также удалось выделить и сохранить. Опухоль слева удалена. Осложнений во время операции не было. Гемостаз и закрытие раны проведены по общим принципам.
КТ головного мозга (08.07.2015): не выявило признаков кровоизлияния или каких-либо других хирургических осложнений в области оперативного вмешательства.




В неврологическом статусе после оперативного вмешательства положительная динамика полного регресса исходной симптоматики, нового неврологического дефицита не выявлено. Шкалы Карновского/ECOG 80/2. Гистологическое заключение: менингиома.
В данном случае мы продемонстрировали возможности микронейрохирургии в удалении больших менингиом свода черепа с двухсторонним ростом и прорастанием нижнего сагиттального синуса. Опухоль была удалена с хорошим клиническим результатом.
Клинический пример №2
Пациентка поступила в отделение нейрохирургии (церебральное подразделение) ФГБУ «ПФМИЦ» Минздрава России 29.10.2015 с жалобами на головную боль, головокружение, наличие эпиприступа, периодическое чувство онемения в конечностях, снижение внимания, памяти, зрения. Анамнез заболевания: считает себя больной с июня 2015 года. На МРТ выявлено объемное образование головного мозга парасагиттальной локализации. Лечилась амбулаторно и стационарно по месту жительства. Направлена в ФГБУ ПФМИЦ Минздрава России для проведения оперативного лечения.
В неврологическом статусе: сознание — ясное, 15 баллов по ШКГ. Зрачки D=S, обычной величины. Фотореакция прямая и содружественная живая. Движения глазных яблок в полном объеме. Чувствительность на лице сохранена. Лицо симметричное. Небный и глоточный рефлекс не нарушены. Язык по средней линии. Обоняние, вкус сохранены. Активные движения в конечностях сохранены. Сила мышц S >D, снижена до 4 баллов, справа положителен симптом Баре. Сухожильные и периостальные рефлексы D=S, оживлены. Тонус мышц диффузно повышен, D=S. Симптом Кернига отрицательный. Ригидности затылочных мышц не выявлено. Патологической симптоматики не выявлено. В позе Ромберга пошатывание. Пальце-носовая проба с интенцией с обеих сторон. Эмоционально лабильна, критика к своему состоянию сохранена, ориентирована в месте, времени, собственной личности. Шкалы Карновского/ECOG 70/2.
КТ ангиография головного мозга (22.10.15): в левой лобно-теменной области парасагиттально, прилегая к мозговым оболочкам, определяется интенсивно накапливающее контраст и обильно кровоснабжаемая опухоль, размером 53х40,7х37мм. Смещение срединных структур 5,8 мм.



Учитывая высокую васкуляризацию опухоли и риск массивной интраоперационной кровопотери, принято решение о проведении эмболизации сосудов опухоли микроэмболами.
Ротационная ангиография артерий головного мозга (22.10.15): выявлено кровоснабжение менингиомы из бассейнов правой и левой наружной и левой внутренней сонных артерий.

28.10.2015 была выполнена операция: эндоваскулярная эмболизация микроэмболами ветвей обеих наружных сонных артерий, питающих опухоль.
Катетер установлен в левую бедренную артерию. Выполнена серия ангиограмм. При помощи микрокатетера поэтапно кататеризированы эмболизированы микроэмболами вначале слева, а затем справа питающие опухоль сосуды. На контрольных ангиограммах кровотока по данным артериям не выявлено, опухоль не кровоснабжается.
Выявление питающих опухоль сосудов
Состояние после эмболизации – кровенаполнения опухоли не выявлено




29.10.2015 была выполнена операция: микрохирургическое удаление опухоли под контролем нейронавигации и применения нейрофизиологического мониторинга.
В положении больной на спине с учетом данных безрамной нейронавигации определена область доступа. Опухоль слева удалена тотально единым блоком после выделения опухоли по границе роста зоне. Кровотечений и осложнений во время операции не было. Гемостаз и закрытие раны проведены по общим принципам.
КТ головного мозга (30.10.2015): состояние после КПТЧ и микрохирургического удаления объемного образования головного мозга. Постоперационная киста, пневмоцефалия.




В неврологическом статусе после оперативного вмешательства положительная динамика полного регресса исходной симптоматики, нового неврологического дефицита не выявлено. Шкалы Карновского/ECOG 90/1. Гистологическое заключение: менингиома.
В данном случае мы продемонстрировали возможности микронейрохирургии в удалении высоковаскуляризированных менингиом свода с предварительным выключением кровотока в опухоли при помощи микроэмболов. Опухоль была удалена с хорошим клиническим результатом.
Лечение менингиомы головного мозга
Менингиома — опухолевое новообразование, формирующееся из клеток паутинной мозговой оболочки. Чаще всего она доброкачественная и находится на поверхности органа. Растет медленно и может никак не проявлять себя, пока не достигнет больших размеров и не начнет давить на соседние мозговые структуры. В клинической неврологии этот тип опухоли мозга довольно распространен. В редких случаях бывают множественными.
Причины возникновения
На сегодняшний день доказано, что менингиома мозга может развиться из-за:
- генетических мутаций. Если в 22 гене хромосомы есть дефект, может появиться опухоль мозга;
- гормональных сбоев. Дисбаланс гормонов обусловливает серьезные нарушения в протекании метаболических реакций и может провоцировать аномальный рост и распространение атипичных клеток.
Также лечение менингиомы головного мозга чаще требуется лицам, у которых были черепно-мозговые травмы, и людям, подвергшимся радиационному облучению.
Замечено, что с необходимостью удаления менингиомы чаще сталкиваются лица 35–70 лет, особенно женщины. У детей этот вид опухоли диагностируется редко — в 1,5% случаев.

Классификация заболевания
Условно менингиомы принято классифицировать на три большие группы:
- доброкачественная менингиома – имеет четкие границы, бугристую поверхность, растет медленно. Со временем изменяет свою структуру — становится более мягкой, а затем гелеобразной. Часто располагается вдоль венозных синусов непосредственно на поверхности мозга;
- атипичная менингиома — ее также называют полудоброкачественной. По своему строению напоминает доброкачественную, но клетки в ней разные по размеру и форме, имеются небольшие некротизированные, то есть мертвые зоны;
- злокачественная менингиома — в клетках неправильно формируется набор хромосом, они неоднородны по размеру и форме, в больной ткани нарушена структура, в ней находится большое количество омертвевших участков. Эти опухоли агрессивны, быстро увеличиваются в размерах и дают метастазы.

Признаки менингиомы головного мозга
При небольших образованиях человек может не замечать изменений в своем самочувствии. Часто доброкачественную менингиому выявляют случайным образом в ходе проведения КТ или МРТ, назначенных по другому поводу. Но когда опухоль увеличивается, она начинает давить на определенные структуры мозга. Тогда физическое состояние больного резко ухудшается.
Симптомы менингиомы головного мозга принято дифференцировать на:
- общемозговые — наблюдаются почти при всех опухолевых новообразованиях;
- очаговые — определяются особенностью локализации новообразования в черепе.
Среди общемозговых признаков следует назвать:
- головные боли;
- тошноту и рвотные позывы, несвязанные с приемом пищи;
- мышечную дистрофию;
- галлюцинации;
- бессонницу.
То, какие очаговые проявления будут беспокоить больного, напрямую зависит от места образования опухоли в черепе:
- лобная доля — нарушаются когнитивные способности, появляются судороги, больной жалуется на вялость, безразличие к происходящему и апатию;
- задняя ямка черепа — доминирующими симптомами являются ухудшение слуха, сложности с координацией и изменение походки;
- затылочная доля — обнаруживаются проблемы со зрением.

Диагностика менингиомы
Менингиому небольшого размера можно обнаружить случайно во время обследования по поводу других заболеваний. Если она уже достаточно большая, возникает неблагоприятная симптоматика, которая заставляет человека обратиться за врачебной помощью. Иногда комплекс симптомов приводит к ошибочной постановке диагноза, поэтому желательно использовать магнитно-резонансную томографию (МРТ) — на сегодняшний день это наиболее информативный метод при обследовании мозга.
При менингиоме операцию назначают практически всегда. Лекарственные противоопухолевые средства при этом виде образований не могут обеспечить положительную динамику, но используются препараты для устранения симптомов: мочегонные, противорвотные, противосудорожные и т.д.
Если хирургическое вмешательство невозможно (опухоль является неоперабельной), больному предлагают пройти стереотаксическую лучевую терапию менингиомы.
Лечение менингиомы головного мозга без операции
Если размер новообразования в черепе составляет до 3,5–4 см, возможно его удаление безоперационным путем — методом стереотаксической радиохирургии. Для этого используется «КиберНож» — аппарат, который точно воздействует на клетки опухоли и разрушает их, не затрагивая окружающие здоровые ткани.
Применение этой методики при менингиоме характеризуется следующими преимуществами:
- максимальная точность обработки новообразования — до сотых долей миллиметра.
- короткий реабилитационный период. Сеансы проводятся в амбулаторных условиях, почти сразу после них больной может отправляться домой. Его самочувствие после терапии не ухудшается;
- полная безболезненность. Возможен лишь незначительный дискомфорт;
- минимальный риск осложнений в период восстановления после пройденной терапии.
«КиберНож» — это современный неинвазивный способ удаления менингиомы. Он не требует выполнения хирургических разрезов, введения анестезии. Метод прост, но очень эффективен.
Если вы хотите проконсультироваться по поводу удаления опухоли с помощью системы «КиберНож», звоните в наш клинику «ОнкоСтоп» по телефону +7 (495) 215-00-49 или 8 (800) 5-000-983.
| Стоимость лечения | |
| Опухоли головного мозга от 270 000 |
Точная стоимость лечения определяется только после консультации с врачом
- О центре
- Специалисты
- Новости
- Партнеры
- Отзывы
Пациенту
- Запись на приём
- Стоимость лечения
- Консультация
- Диагностика
- FAQ
- Статьи
- Аппарат Кибернож
- Уникальность системы
- Показания к лечению
- Противопоказания
- Как происходит лечение
- Сравнение методов
Лучевая терапия
- Дистанционная
- Комбинированное лечение
- Лечение
- Опухоли головного мозга
- Рак легкого
- Рак печени
- Рак почки
- Рак предстательной железы
- Рак носоглотки
- Опухоль спинного мозга
- Опухоль ЦНС у детей
- Рак поджелудочной железы
- Опухолевое поражение костей
- Метастазы
- Невралгия тройничного нерва
- Пяточная шпора
Адрес: 115478 г. Москва, Каширское ш., 23 стр.4
(территория ФГБУ «Национальный медицинский исследовательский центр онкологии им. Н.Н. Блохина» Минздрава России)
© 1997-2020 ООО «ОнкоСтоп». Авторские права на материалы принадлежат компании ООО «ОнкоСтоп».
Использование материалов сайта разрешено только с обязательным размещением ссылки на источник (сайт).
Публикации в СМИ
Менингиома
Менингиома — медленно растущая обычно доброкачественная опухоль, тесно сращенная с твёрдой мозговой оболочкой и состоящая из неопластических менинготелиальных (арахноидальных) клеток.
Классификация (в скобках указана степень злокачественности): • Менингиомы с низким риском рецидивирования •• Менинготелиоматозная (ВОЗ–1) •• Фибробластическая (ВОЗ–1) •• Смешанная (ВОЗ–1) •• Псаммоматозная (ВОЗ–1) •• Ангиоматозная (ВОЗ–1) •• Микрокистозная (ВОЗ–1) •• Секреторная (ВОЗ–1) •• Метапластическая (ВОЗ–1) • Менингиомы с агрессивным поведением и высоким риском рецидивирования •• Атипическая (ВОЗ–2) •• Прозрачноклеточная (ВОЗ–2) •• Хордоидная (ВОЗ–2) •• Рабдоидная (ВОЗ–3) •• Папиллярная (ВОЗ–3) •• Анапластическая (ВОЗ–3).
Эпидемиология. Менингиомы составляют 13–26% всех первичных опухолей головного мозга. Соотношение мужчины/женщины среди больных составляет 2/3. Пик заболеваемости отмечают в возрасте 50–59 лет.
Анатомическая локализация. Большинство менингиом располагается в полости черепа, их локализация разнообразна: конвекситальные, парасагиттальные, области ольфакторной ямки, крыльев основной кости, намёта мозжечка, петрокливальные, области большого затылочного отверстия, параселлярные. Злокачественные менингиомы могут метастазировать гематогенным путём в лёгкие, кости, печень.
Клиническая картина зависит от локализации, характеризуется длительным медленным нарастанием симптоматики. Кроме локального неврологического дефицита к типичной симптоматике можно отнести медленно нарастающие признаки внутричерепной гипертензии и эписиндром.
Диагностика: КТ и/или МРТ. Менингиомы имеют характерный вид: опухоль с широким основанием, прилежит к твёрдой мозговой оболочке, хорошо накапливает контраст, иногда вызывает гиперостоз надлежащей кости, обычно имеет чётко выраженную границу опухоль/мозг.
Лечение: радикальное удаление — основной метод. Риск операции и возможность радикального удаления опухоли зависят от её локализации. С этой точки зрения менингиомы основания черепа (петрокливальные, параселлярные и т.д.) имеют наихудший прогноз. Лучевая терапия показана в качестве адъювантного метода только при злокачественных менингиомах (ВОЗ–3).
Прогноз. Усреднённый показатель 5-летней выживаемости для менингиом составляет 91,3%. Кроме гистологического типа менингиомы прогноз во многом зависит от радикальности удаления. При радикальном удалении опухоли через 10 лет она рецидивирует лишь у 4% пациентов, а при частичном/субтотальном — более чем у 60%. Продолжительность жизни больных при злокачественных менингиомах (ВОЗ–3) составляет чуть более 2 лет при использовании всех лечебных мероприятий.
Синонимы • Арахноидэндотелиома • Ацервулома • Псаммома • Менингобластома • Менинготелиома • Лептоменингиома • Менингеальная фибробластома
МКБ-10 • C71 Злокачественное новообразование головного мозга • D33 Доброкачественное новообразование головного мозга и других отделов центральной нервной системы
Код вставки на сайт
Менингиома
Менингиома — медленно растущая обычно доброкачественная опухоль, тесно сращенная с твёрдой мозговой оболочкой и состоящая из неопластических менинготелиальных (арахноидальных) клеток.
Классификация (в скобках указана степень злокачественности): • Менингиомы с низким риском рецидивирования •• Менинготелиоматозная (ВОЗ–1) •• Фибробластическая (ВОЗ–1) •• Смешанная (ВОЗ–1) •• Псаммоматозная (ВОЗ–1) •• Ангиоматозная (ВОЗ–1) •• Микрокистозная (ВОЗ–1) •• Секреторная (ВОЗ–1) •• Метапластическая (ВОЗ–1) • Менингиомы с агрессивным поведением и высоким риском рецидивирования •• Атипическая (ВОЗ–2) •• Прозрачноклеточная (ВОЗ–2) •• Хордоидная (ВОЗ–2) •• Рабдоидная (ВОЗ–3) •• Папиллярная (ВОЗ–3) •• Анапластическая (ВОЗ–3).
Эпидемиология. Менингиомы составляют 13–26% всех первичных опухолей головного мозга. Соотношение мужчины/женщины среди больных составляет 2/3. Пик заболеваемости отмечают в возрасте 50–59 лет.
Анатомическая локализация. Большинство менингиом располагается в полости черепа, их локализация разнообразна: конвекситальные, парасагиттальные, области ольфакторной ямки, крыльев основной кости, намёта мозжечка, петрокливальные, области большого затылочного отверстия, параселлярные. Злокачественные менингиомы могут метастазировать гематогенным путём в лёгкие, кости, печень.
Клиническая картина зависит от локализации, характеризуется длительным медленным нарастанием симптоматики. Кроме локального неврологического дефицита к типичной симптоматике можно отнести медленно нарастающие признаки внутричерепной гипертензии и эписиндром.
Диагностика: КТ и/или МРТ. Менингиомы имеют характерный вид: опухоль с широким основанием, прилежит к твёрдой мозговой оболочке, хорошо накапливает контраст, иногда вызывает гиперостоз надлежащей кости, обычно имеет чётко выраженную границу опухоль/мозг.
Лечение: радикальное удаление — основной метод. Риск операции и возможность радикального удаления опухоли зависят от её локализации. С этой точки зрения менингиомы основания черепа (петрокливальные, параселлярные и т.д.) имеют наихудший прогноз. Лучевая терапия показана в качестве адъювантного метода только при злокачественных менингиомах (ВОЗ–3).
Прогноз. Усреднённый показатель 5-летней выживаемости для менингиом составляет 91,3%. Кроме гистологического типа менингиомы прогноз во многом зависит от радикальности удаления. При радикальном удалении опухоли через 10 лет она рецидивирует лишь у 4% пациентов, а при частичном/субтотальном — более чем у 60%. Продолжительность жизни больных при злокачественных менингиомах (ВОЗ–3) составляет чуть более 2 лет при использовании всех лечебных мероприятий.
Синонимы • Арахноидэндотелиома • Ацервулома • Псаммома • Менингобластома • Менинготелиома • Лептоменингиома • Менингеальная фибробластома
МКБ-10 • C71 Злокачественное новообразование головного мозга • D33 Доброкачественное новообразование головного мозга и других отделов центральной нервной системы