Предсердная тахикардия причины классификация анатомия прогноз
Предсердная тахикардия причины классификация анатомия прогноз
Атриовентрикулярная узловая реципрокная тахикардия (АВУРТ)
Атриовентрикулярная узловая реципрокная тахикардия (АВУРТ) – наджелудочковая тахиаритмия с механизмом re-entry, использующим подступы к атриовентрикулярному (АВ) узлу и компактный АВ-узел. Пульс при тахикардии, как правило, в пределах 140-250 уд/мин.
Эпидемиология
АВУРТ самая частая форма наджелудочковой тахиаритмии (НЖТ) и обычно не связана со структурным заболеванием сердца.
Распространенность
Примерно 70% пациентов с АВУРТ являются женщинами. У женщин АВУРТ впервые начинает проявляться в более молодом возрасте (29±16 лет), чем у мужчин (39±16 лет). Сопутствующие органические заболевания сердца существуют только приблизительно в 15% случаев.
Причины, по которым АВУРТ чаще развивается у женщин, нежели у мужчин, неясны. Cabrera J.A. и соавторы (1998г.) наблюдали у пациентов с АВУРТ анатомические особенности строения сердца (широкий коронарный синус, который принимает воронкообразную форму при венографических исследованиях).
Классификация и механизмы
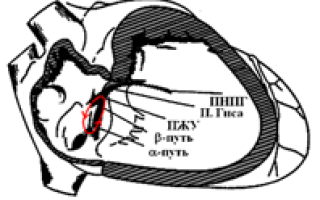
АВ-узловое проведение функционально разделено на быстрый и медленный пути проведения с различными электрофизиологическими свойствами. Различные электрофизиологические свойства двух групп волокон в этой области являются основой для формирования повторного входа возбуждения (ре-ентри) и существования тахикардии. При внеочередном сокращении предсердий (например при предсердной экстрасистоле) возникает блокада проведения в быстрой части и импульс по медленному каналу проводится через пучок Гиса к желудочкам, а по быстрому каналу проведение идет назад к предсердиям, а затем вновь на «медленную». Таким образом, формируется петля ре-ентри, которая лежит в основе АВУРТ.
Существуют три основные формы АВУРТ. Типичная АВУРТ использует медленный проводящий путь антероградно и быстрый проводящий путь ретроградно (slow-fast, или медленный-быстрый тип). Редкими формами являются fast-slow (быстрый-медленный тип) и slow-slow (медленный-медленный тип) АВУРТ.
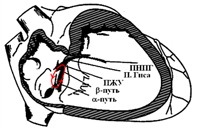
Схема круга риентри при типичной АВ узловой реципрокной тахикардии
Во время типичной АВУРТ медленный путь (slow pathway) выступает в качестве антеградного участка петли, в то время как быстрый (fast) канал – это ретроградное колено (т.е. slow-fast re-entry атриовентрикулярного узла). Импульс по медленному каналу проводится через пучок Гиса к желудочкам, а по быстрому каналу проведение идет назад к предсердиям, в результате чего появляется зубец Р продолжительностью 40 мс, который накладывается на комплекс QRS или возникает сразу после него (менее 70 мс), что часто приводит к появлению псевдо-r’ в отведении V1.
В редких случаях (5-10%) петля тахикардии имеет обратное направление, т.е. проведение осуществляется антеградно по быстрому каналу и ретроградно по медленному каналу (fast-slow re-entry атриовентрикулярного узла, или атипичная АВУРТ), приводя к появлению длинного интервала R-P. Зубец Р, отрицательный в отведениях III и aVF, регистрируется перед QRS. Бывают редкие случаи, когда оба участка круга тахикардии состоят из медленно проводящей ткани (slow-slow re-entry ПЖУ), зубец Р´ регистрируется после QRS (т.е. интервал RP больше или равен 70 мс).
Клиника АВУРТ
Заболевание протекает в виде приступов частого ритмичного сердцебиения, которое начинается и прекращается внезапно. Продолжительность пароксизма АВУРТ от нескольких секунд до нескольких часов, а частота их появления от ежедневных приступов аритмии до 1-2 раз в год. Пульс при тахикардии, как правило, в пределах 140-250 уд/мин. Приступ АВУРТ сопровождается сердцебиением, головокружением, пульсацией в области шеи.
Диагностика
Электрокардиография (ЭКГ) в 12 отведениях позволяет диагностировать АВУРТ. При нормальном синусовом ритме, как правило, на ЭКГ не выявляется каких-либо изменений. Во время приступа типичного АВУРТ на ЭКГ регистрируется тахикардия с частотой желудочковых сокращений от 140 до 250 в мин. Ретроградный зубец Р продолжительностью 40 мс накладывается на комплекс QRS или возникает сразу после него (менее 70 мс), что часто приводит к появлению псевдо-r’ в отведении V1.
Проведение электрофизиологического исследования в современной кардиологии является абсолютным показанием у пациентов с АВУРТ.
Лечение приступа тахиаритмии при АВУРТ
Приступ может быть эффективно купирован проведением рефлекторных приемов (проба Вальсальвы, массаж каротидных синусов). Из фармакологических средств препаратами выбора являются верапамил, аденозин, обзидан, новокаинамид. Лекарства могут назначаться как перорально, так и парентерально.
Лечение АВУРТ
На сегодняшний день радиочастотная катетерная абляция (РЧА) АВУРТ является наиболее действенным способом терапии этой аритмии, который позволяет пациенту полностью отказаться от приема антиаритмических препаратов. Эффективность РЧА АВУРТ составляет 98-99%. Осложнения в виде развития АВ-блокады высоких степеней при модификации медленной части методом РЧА встречается в 1%. В основе лежит деструкция волокон «медленной» части в нижней части треугольника Коха. РЧА АВУРТ является абсолютным показанием у пациентов, страдающих этой аритмией. Противопоказанием к проведению этой операции является предпочтение самим пациентом проведения постоянной антиаритмической терапии.
Источник:
Ревишвили А.Ш. В кн.: Бокерия Л.А., Голухова Е.З. (ред.) Клиническая кардиология: диагностика и лечение. М.: Издательство НЦССХ им. А.Н. Бакулева; 2011
Тахикардия у детей
Содержание статьи
- Что значит тахикардия у ребенка?
- Разновидности нарушений ритма сердцебиения
- Причины заболевания
- Грудные младенцы и дошкольники
- Дети школьного возраста
- Подростки
- Симптомы тахикардии у детей
- Методы диагностики
- Лечение заболевания
- Что делать, если у ребенка приступ тахикардии, до приезда врачей?
- Профилактика болезни
Тахикардия – это нарушение у ребенка ритма сердца, учащенное сердцебиение. У детей разных возрастов – разные нормы по числу сердечных сокращений в минуту:
- новорожденные дети – 110-170;
- 1 год – до 162;
- 1-2 года – 154;
- 2-4 года – 140;
- 4-6 лет – 126;
- 6-8 лет – 118;
- 9-10 лет – 108.
Что значит тахикардия у ребенка?
Детские кардиологи считают заболеванием, когда число ударов сердца в минуту превышает норму на 20-30.

На заметку! В синусовом узле в правом предсердии зарождается импульс, который распространяется на предсердия и заставляет их сокращаться. Импульс на короткое время задерживается в атриовентрикулярном узле между желудочками и предсердиями и передается на желудочки, вызывая их сокращение. Синусовый узел самостоятельно создает импульсы внутри себя с определенной частотой. Это называется «синусовый ритм».
Тахикардия – это не самостоятельное заболевание, а признак какой-то другой патологии. Однако бывает физиологическая тахикардия, которая возникает при физической нагрузке, эмоциональном возбуждении, во время еды, при подъеме температуры тела. Это состояние совершенно неопасно и не угрожает жизни ребенка. Тахикардия может возникать даже у новорожденного ребенка, если он смеется, старается совершать новые для него движения и др.
Разновидности нарушений ритма сердцебиения
Тахикардия делится на три основных типа:
- Синусовая – наиболее распространенная. При ней увеличивается ЧСС в синусовом узле. Чаще всего появляется во время физических нагрузок. Однако может быть первым признаком вегетососудистой дистонии по гипертоническому типу и других болезней сердечно-сосудистой системы.
- Пароксизмальная (эктопическая) – резкое увеличение числа сердечных сокращений в два или три раза. Проявляется одышкой, болью в животе, синюшностью кожи и слизистых оболочек. Источник:
Е.Л. Бокерия Эктопическая предсердная тахикардия у детей: клиника, диагностика и лечение // Анналы аритмологии, 2006, №3, с.16-19 - Хроническая – состояние, при котором у ребенка снижается артериальное давление, бывают судороги, удушье, боль в грудной клетке. Лечение обычно представляет собой изменение образа жизни. Родители должны оберегать ребенка от психоэмоциональных и физических нагрузок, следить за его режимом дня, обеспечить правильное питание и общее закаливание организма.
Причины заболевания
Рассмотрим отдельно причины патологии у грудных детей и дошкольников, школьников, подростков.
Грудные младенцы и дошкольники
У грудных детей выраженной тахикардией считается ЧСС более 200 в минуту. У дошкольников – в зависимости от возраста, более чем:
- полгода – 185;
- 1 год – 160;
- 2 года – 150;
- 3 года – 140;
- 4 года – 135;
- 5 лет – 120;
- 6 лет – 115.
Причинами могут быть:
- гипоксия плода во время родов;
- анемия;
- обезвоживание организма;
- лихорадка;
- перегрев;
- простудные заболевания;
- врожденные пороки сердца, которые диагностируются еще до рождения и требуют постоянного наблюдения. Источник:
А.И. Сафина, И.Я. Лутфуллин, З.А. Гайнуллина Нарушения ритма сердца у новорожденных // Практическая медицина, ноябрь 2010, №6(45), с.75-79

Часто дошкольники не хотят делать ЭКГ и вообще идти к врачу, они капризничают, беспокоятся, плачут. В таких условиях электрокардиограмма обязательно покажет, что у ребенка тахикардия. Поэтому исследование лучше проводить во время сна или после максимального успокоения.
Дети дошкольного возраста
Показатели выраженной тахикардии – следующие (более чем ударов в минуту):
- 7 лет – 110;
- 8-10 лет – 105;
- 11 лет – 104;
- 12 лет – 102.
Основные причины повышения ЧСС в этом возрасте – это эмоциональные и физические нагрузки. Однако есть ряд заболеваний, которые дают такую симптоматику в этой возрастной группе:
- миокардит;
- ревматическая лихорадка первичной формы;
- синдром длинного интервала Q-T;
- синдром Вольфа-Паркинсона-Уайта.
При двух последних синдромах тахикардия не синусовая. При синдроме Вольфа-Паркинсона-Уайта она суправентрикулярная, а ЧСС повышается до показателей более 140 ударов в минуту. При удлиненном интервале Q-T появляются пароксизмы (усиление) желудочковой тахикардии, при этом могут случаться обмороки, а ЧСС увеличивается до более чем 140 в минуту. Источник:
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6595346/ Ranjit I. Kylat and Ricardo A. Samson Permanent junctional reciprocating tachycardia in infants and Children // J Arrhythm. 2019 Jun; 35(3): 494–498
Подростки
О выраженной тахикардии в этом возрасте говорят, когда пульс становится больше, чем (ударов в минуту):
- 13 лет – 100;
- 14-15 лет – 98.
Основные причины повышения значений ЧСС у подростка:
- быстрый рост, вызывающий железодефицитную анемию;
- увлечение диетами;
- психофизическая утомляемость;
- вредные привычки;
- плохая физическая подготовка;
- избыточная выработка гормонов щитовидной железы;
- повышенное артериальное давление;
- хронические патологии сердца и легких.
Симптомы тахикардии у детей
Симптоматика и ее интенсивность варьируются, в зависимости от вида заболевания и его продолжительности.
Основные проявления:
- неопределенный дискомфорт в области сердца;
- ощущение сердцебиения, стук сердца в ушах;
- нехватка воздуха, одышка;
- бледность или посинение кожи и слизистых (в тяжелых случаях);
- слабость, быстрая утомляемость, вялое сосание у новорожденных;
- тошнота на фоне головокружений;
- плач, беспокойство;
- эмоциональное возбуждение;
- предобморочное состояние, потеря сознания;
- потливость.
Методы диагностики
- Электрокардиография (ЭКГ) . Изучив распечатку, врач уже сможет определить тип тахикардии и увидеть, например, сердечную недостаточность.
- Суточное мониторирование по Холтеру – предназначено для выявления пароксизмальной тахикардии. К коже ребенка прикрепляют электроды, соединенные с компактным аппаратом, который круглосуточно снимает показания. Бывает, что нужно более суток.
- УЗИ сердца (Эхо-КГ) – позволяет увидеть строение сердца, нарушение структуры, визуализировать крупные сосуды и сердечные клапаны и камеры, толщину стенок органа, оценить его сократительную функцию. УЗИ позволяет увидеть пороки сердца.
- Клинический анализ крови, направленный на выявление анемии. При ней происходит компенсаторное ускорение ЧСС.
- Биохимический анализ крови на уровень глюкозы и электролитный состав.
- Анализ крови на гормоны щитовидки.
- Электроэнцефалография (ЭЭГ).
- МРТ сердца – в редких случаях.
- Электрофизиологическое исследование (ЭФИ) сердца – нужно, чтобы оценить электрическую активность и найти источник импульсов при пароксизмальном типе тахикардии.
Лечение заболевания
Как лечить тахикардию, будет понятно после того, как у ребенка выявят ее причину. Лечением такой патологии занимается кардиолог и другие узкопрофильные специалисты, в зависимости от результатов обследования. Например, при проблемах со щитовидной железой это будет эндокринолог.

Важно! Если вы обнаружили у ребенка тахикардию, то до консультации с врачом исключите из его рациона любые стимуляторы – чай, кофе, шоколад, максимально оградите от стрессов.
Терапия подбирается индивидуально с учетом основного заболевания, вызывавшего тахикардию. Если у ребенка нарушения функции ЦНС, то врач-невролог назначит успокоительные препараты. При патологиях сердца терапию проводит кардиолог. При этом заболеваний сердца очень много, поэтому и подходы к лечению различаются. Так, если инфекция спровоцировала миокардит, то нужно будет принимать антибиотик. При аутоиммунных заболеваниях, приведших к аритмии, назначают цитостатики и глюкокортикостероиды. Также при любом заболевании, вызвавшем тахикардию, кардиолог может в любом случае назначить препарат, который сделает сердечный ритм реже, чтобы снять нагрузку с сердца.
Что делать, если у ребенка приступ тахикардии, до приезда врачей?
Пока не приехала «скорая», есть несколько способов облегчить состояние ребенка:
Самое главное – успокоить ребенка, открыть окно или форточку, чтобы в помещение шел свежий воздух. Затем можно принять следующие меры:
- Обтереть лицо ребенка холодной водой, а затем положить ему на лицо ткань, смоченную в холодной воде.
- Пусть ребенок закроет глаза, после чего вы аккуратно на несколько секунд надавите ему на глазные яблоки. Это спровоцирует рефлекс, при котором снижается ЧСС.
- Проведите пробу Вальсальвы – ребенок должен плотно закрыть рот и нос и натужиться, как будто хочет сделать выдох.
- Помассируйте каротидный синус, то есть место, в котором сонная артерия разделяется на две ветви – наружную и внутреннюю. Находится это место примерно там, где щитовидный хрящ с обеих сторон шеи. Нащупать щитовидный хрящ легко, у мужчин это называется «кадык». После этого проведите пальцами чуть вниз, и сразу под кадыком вы почувствуете каротидный синус по характерной пульсации. Надавите на него и в течение нескольких минут массируйте. Источник:
Л.А. Балыкова, И.С. Назарова, А.Н. Тишина Лечение аритмий сердца у детей // Практическая медицина, сентябрь 2011, №(53), с.30-37
Профилактика болезни
Чтобы не только сердце, но и весь организм был крепким и здоровым, нужно в первую очередь нормализовать рацион. Необходимо исключить все кофеинсодержащие напитки, а также шоколад, жареную пищу и уменьшить количество сахара. Самая лучшая диета – растительно-молочная. Полезны фруктовые соки, свежие овощи. Подкрепить эффект от диеты помогут витаминные комплексы. Ребенку обязательно нужно принимать магний и калий, которые нормализуют сердечный ритм. Предварительно проконсультируйтесь с врачом. И обязательно включите в дневной распорядок ребенка умеренные физические нагрузки, например утреннюю гимнастику. Она стимулирует работу сердца и повышает его стойкость к выбросу избыточного количества адреналина. В итоге снижается раздражительность, нормализуется эмоциональный фон. При этом нельзя перенапрягаться, любые занятия должны быть умеренными. Очень полезно, например, плавание.
Пароксизмальная желудочковая тахикардия
- О заболевании
- Цены
- Записаться
Пароксизмальная желудочковая тахикардия (ПЖТ) — абсолютно жизнеугрожающее нарушение ритма, требующее немедленной госпитализации.
Наряду с фибрилляцией желудочков, желудочковая тахикардия — ведущая причина остановки кровообращения и внезапной смерти в России и в мире.
ПРИЧИНЫ РАЗВИТИЯ ПАРОКСИЗМАЛЬНОЙ ЖЕЛУДОЧКОВОЙ ТАХИКАРДИИ
Причины развития ПЖТ:
1. тяжёлые заболевания сердечно-сосудистой системы:
- инфаркт миокарда
- кардиомиопатии
- пороки сердца
- сердечная недостаточность
- миокардит (тяжёлое течение)
- частая алкоголизация в значительных количествах
- вдыхание паров клея
- наркотические вещества
3. травма сердца
4. лекарственные средства: сердечные гликозиды, антидепрессанты, флекаинид , фторхинолоны
5. врожденные аномалии проводящей системы сердца (синдром Бругада)
6. идиопатическая ЖТ – причина развития неясна


ГРУППЫ РИСКА ПАРОКСИЗМАЛЬНОЙ ЖЕЛУДОЧКОВОЙ ТАХИКАРДИИ
В группе риска развития болезни, в первую очередь — пациенты, перенесшие инфаркт миокарда. А также имеющие врожденные аномалии развития проводящей системы сердца и тяжёлое токсическое поражение миокарда.
СИМПТОМЫ ПАРОКСИЗМАЛЬНОЙ ЖЕЛУДОЧКОВОЙ ТАХИКАРДИИ И ПЕРВАЯ ПОМОЩЬ
В случае развития у таких пациентов остановки кровообращения нужно немедленно начать реанимационные мероприятия и проводить их до прибытия врачей. Единственный эффективный способ прерывания этой аритмии — дефибрилляция (то есть подача электрического тока специальным устройством-дефибриллятором). Но в ожидании бригады реанимации, каждый должен уметь помочь таким пациентам.
Клинически ПЖТ проявляется внезапной потерей сознания и остановкой кровообращения, то есть такие пациенты не дышат, у них нет пульса и сознания. В этой ситуации необходимо немедленно нанести удар кулаком по грудине пациента (узкая плоская кость в центре грудной клетки) и начать непрямой массаж сердца (НМС).
Как проводится НМС:
- пациент должен лежать на твердой поверхности
- оказывающий помощь интенсивно надавливает на грудную клетку пациента с частотой 100 нажатий в минуту и на глубину 5-6 см
- реанимацию проводят до приезда медицинской бригады
Непрямой массаж сердца выполняет функцию насоса и руки реанимирующего, по сути, заменяют собой остановившееся сердце пациента.
Нередко пароксизмы ЖТ проявляется рецидивирующими (то есть повторяющимися) обмороками, со спонтанным (то есть самостоятельным) восстановлением сознания.
МЕХАНИЗМЫ РАЗВИТИЯ ПАРОКСИЗМАЛЬНОЙ ЖЕЛУДОЧКОВОЙ ТАХИКАРДИИ
Почему останавливается сердце пациента при ПЖТ?
Механизм развития этого нарушения ритма сердца следующий. В силу повреждающего фактора в миокарде (мышце сердца) возникают очаги повреждения, по типу микроинфарктов, меняющие общий «электрический фон» сердца.
В этой связи вокруг таких очагов или в них самих заводятся маленькие «торнадо» — пароксизмы желудочковой тахикардии. Они заставляют биться сердце с высокой частотой и основной источник этой аритмии в миокарде желудочков сердца.
В отличие от предсердий, желудочки «рассчитаны» на работу с частотой 60-80-100 в минуту. При ЖТ частота сердечных сокращений превышает 200 в минуту и сердце, конечно, не может долго работать в таком режиме. И тогда оно останавливается. Это и есть внезапная сердечная смерть.
Спасти такого пациента может вовремя поданный разряд тока на грудную клетку через дефибриллятор. Во многих странах мира запущена программа по профилактике внезапной сердечной смерти и обучению населения навыкам первой медицинской помощи, в том числе и при внезапной остановке кровообращения. К сожалению, в нашей стране этой манипуляцией владеют лишь медицинские работники.
ЛЕЧЕНИЕ ПАРОКСИЗМАЛЬНОЙ ЖЕЛУДОЧКОВОЙ ТАХИКАРДИИ
При развитии ЖТ необходима экстренная госпитализация и немедленное восстановление синусового ритма. Ритм восстановливается либо медикаментозно, либо методом электроимпульсной терапии (ЭИТ).
Внутривенно вводится антиаритмический препарат (амиодарон (кордарон). Затем, для профилактики повторного развития аритмии, пациент принимает этот препарат в монотерапии или с другими препаратами.
В случае ЭИТ используется разряд тока, подаваемый через грудную клетку. Пациента погружают в медикаментозный сон, затем накладывают электроды дефибриллятора и подают разряд тока. Этот метод основан на том, что основой развития ПЖТ является электрическая нестабильность миокарда.
Разряд тока производит своеобразную «встряску» миокарда, подавляя «несанкционированные» очаги аритмии. После проведения ЭИТ, также для профилактики рецидива (повторного развития) аритмии, пациент принимает антиаритмические препараты.
На принципе ЭИТ основано применение имплантируемых кардиовертеров-дефибрилляторов (ИКД) при ПЖТ. Небольшое устройство, напоминающее электрокардиостимулятор, вживляется под кожу, а электроды от него «спускаются» в сердце по сосудам. Если аритмии нет, то это устройство «молчит».


Если развивается пароксизм желудочковой тахикардии, то ИКД срабатывает и подает разряд тока на сердце, тем самым подавляя очаг аритмии. Благодаря ИКД пациент защищен от риска внезапной остановки сердца и, по сути, носит в себе постоянно маленький дефибриллятор. Имплантацией этих устройств занимаются сердечно-сосудистые хирурги в специализированных аритмологических центрах, к каким относится МО «Новая больница».
Имплантация ИКД не требует наркоза, проводится через маленький разрез на коже, уже на следующий день после операции пациент может заниматься привычной деятельностью. Однако, после имплантации ИКД пациент должен находиться под наблюдением кардиохирурга-аритмолога и такое наблюдение доступно и в нашей клинике.
Пароксизмальная желудочковая тахикардия может быть неустойчивой, т.е кратковременной, и проходить самостоятельно. Но требуется наблюдение и лечение, поскольку есть риск ее повторного развития и угрозы для жизни пациента.
Иногда кардиохирурги прибегают к аблации очагов ПЖТ, то есть «прижигают» аритмогенный очаг с помощью холодового воздействия (криодеструкции), либо лазером. Эти манипуляции также выполняются в кардиохирургических стационарах. И требуется дальнейшее наблюдение и лечение под руководством кардиохирурга-аритмолога.
Особая разновидность ЖТ — пароксизмы этого нарушения ритма на фоне врождённых аномалий проводящей системы сердца (например, при синдроме Бругада). Проводящая система сердца (ПСС) – «электрическая проводка» в сердце, превращающая электрический импульс в сокращение миокарда. При синдроме Бругада, пациент рождается с «предуготованностью» развития жизнеугрожающих аритмий, в т.ч. ПЖТ.
«Проводка» у таких пациентов «искрит». Это — пароксизм аритмии. До воздействия провоцирующего фактора (например, приема лекарств) пациент здоров, но в случае контакта с этим фактором реализуется предуготованность к аритмии, и она развивается. Нередко первый и последний раз в жизни.
Поэтому такое внимание уделяют кардиологи и аритмологи семейному анамнезу. При наличии врождённых аномалий ПСС настораживает факт смерти в молодом возрасте от неизвестных причин кого-то из родственников, особенно первой – второй линии родства.
Наличие электрокардиограммы (ЭКГ), снятой на скорости 50 мм/cек — обязательная часть любой консультации кардиолога и аритмолога. Уже при анализе обычной ЭКГ врач распознает признаки синдрома Бругада и вовремя помогает своему пациенту.
ДИАГНОСТИКА ПАРОКСИЗМАЛЬНОЙ ЖЕЛУДОЧКОВОЙ ТАХИКАРДИИ
Диагностируется ПЖТ при регистрации обычной ЭКГ, а также при холтеровском мониторировании ЭКГ (суточного мониторинга электрокардиограммы).
ПРОФИЛАКТИКА ПАРОКСИЗМАЛЬНОЙ ЖЕЛУДОЧКОВОЙ ТАХИКАРДИИ
- Знание семейного анамнеза. Если были внезапные смерти в семье (особенно у родственников первой-второй линии в молодом возрасте), то обратитесь к кардиологу для выявления риска развития ПЖТ.
- Профилактика развития сердечно-сосудистых заболеваний (инфаркт, кардиомиопатия): контроль артериального давления, отказ от курения, профилактика и лечение вирусных заболеваний
- Здоровый образ жизни (отказ от курения, алкоголя)
- Прием антиаритмических средстви установка имплантируемых кардиовертеров-дефибрилляторов
Пациенты с этой патологией наблюдаются и лечатся у кардиологов-аритмологов и кардиохирургов. Все эти услуги доступны в нашей клинике «Новая больница».
ЭКГ пример узловая тахикардия
Зубцы Р наслаиваются на комплексы QRS и потому не видны. Комплекс QRS узкий, частота сокращений желудочков 150-200 в минуту. Данная форма наджелудочковой тахикардии встречается в основном у лиц молодого возраста, страдающих вегетососудистой дистонией. У людей с болезнями сердца эта форма нарушения ритма сердца встречается довольно редко. Наиболее частой формой наджелудочковой тахикардии является реципрокная АВ-узловая тахикардия; очаг, который инициирует и поддерживает тахикардию, располагается выше уровня желудочков, в частности, в АВ-узле. Полагают, что в АВ-узле в результате так называемой продольной диссоциации образуются два пути проведения возбуждения: медленно проводящий, или альфа-путь с коротким рефрактерным периодом и быстро проводящий, или бета-путь с длительным рефрактерным периодом. Такое расщепление дает возможность кругового движения волны возбуждения, когда возбуждение распространяется с одного пути (альфа-пути) на другой (бета-путь) и совершает быстрое круговое движение. При анализе ЭКГ обращают на себя внимание узкие комплексы QRS, быстро следующие друг за другом. Частота сокращений желудочков обычно составляет 120-220 в минуту.
Схема, поясняющая патогенез реципрокной тахикардии АВ-узловой re-entry тахикардии:
а Полагают, что в АВ-узле имеются 2 пути проведения: медленный (альфа-путь) и быстрый (бета-путь). В норме возбуждение распространяется в дистальном направлении по быстрому пути (а).
Когда оно достигает альфа-пути, происходит взаимное погашение возбуждения, распространяющегося по этим двум путям.
b Предсердные экстрасистолы, особенно очень ранние, гасятся в быстром пути проведения, в то время как по медленному пути возбуждение проводится к желудочкам, вызывая позднее их сокращение.
Но возбуждение может распространиться также ретроградно по быстрому пути, вызвать сокращение предсердий и затем вновь распространиться антеградно и вызвать сокращение желудочков (феномен RP
Если этот круг повторного входа волны возбуждения сохраняется какое-то время, то возникает реципрокная АВ-узловая тахикардия.
с Если предсердные экстрасистолы редкие, они могут блокироваться в медленном пути. Возбуждение распространяется по быстрому пути к желудочкам и вызывает их сокращение.
Однако возбуждение может распространиться также ретроградно по медленному пути проведения и вызвать запоздалое возбуждение предсердий (феномен RP>PR).
Зубцы Р, хотя и регистрируются, бывают отрицательными и из-за высокой частоты сокращений не видны или видны нечетко. Это объясняется тем, что зубцы Р наслаиваются на комплексы QRS или регистрируются сразу после этих комплексов. Комплексы QRS и ST-T вначале не изменяются. Только при аберрантном желудочковом проведении комплексы QRS могут быть уширены, как при блокаде ножек пучка Гиса (ПГ). Точно определить границы зубца Р иногда бывает трудно. Поэтому раньше говорили просто о «наджелудочковой тахикардии», не делая различий между предсердной и АВ-узловой тахикардией. Примечательно, что эта тахикардия часто возникает у лиц юного возраста, особенно у девушек, внезапно, без видимой причины или после физической нагрузки и так же внезапно прекращается. Эти особенности имеют важное клиническое значение. Реципрокная АВ-узловая тахикардия может возникать и у лиц с больным сердцем. Тем не менее, в большинстве случаев общее состояние больных, несмотря на быстрые сокращения желудочков, остается относительно удовлетворительным, так как АД, а также ударный и минутный объемы сердца снижаются незначительно. Известно, что после приступа реципрокной АВ-узловой тахикардии часто отмечается обильное мочеиспускание, обусловленное высвобождением предсердного натрийуретического пептида. Лечение реципрокной АВ-узловой тахикардии часто начинают с массажа каротидного синуса, просят больного натужиться (проба Вальсальвы), дают ему выпить холодной воды, если необходимо, вводят внутривенно верапамил, сердечные гликозиды, блокаторы бета-адренергических рецепторов или флекаинид, а при отсутствии эффекта от перечисленных мер рассматривают вопрос о выполнении катетерной аблации. Дифференциальная диагностика и лечение тахикардии с нормальными желудочковыми комплексами представлены на рисунке ниже.
Особенности ЭКГ при реципрокной АВ-узловой тахикардии:
Реципрокная АВ-узловая тахикардия. Вегетососудистая листания. Зубец Р в отведении V1 виден сразу после комплекса QRS (типичная, или «slow-fast» форма: RP