Плюсы и минусы сдачи анализов крови при менструации
Регулярный менструальный цикл — показатель женского здоровья
Одним из симптомов нарушения в гинекологии женщины является сбой цикла, или его нерегулярность. С подобной жалобой к врачу-гинекологу обращается большинство женщин, где нерегулярность менструации осложняется рядом дополнительных симптомов: болями в животе, обильными менструациями, межменстуральными кровотечениями, невозможностью зачать ребенка и т.д.
Сбой менструального цикла – это один из признаков появления проблем в работе органов малого таза.
И нарушение это проявляется как у девочек-подростков, так и у зрелых женщин.
Если девушка или женщина заметила отклонения в цикле, такие как длительность цикла, объем менструальных кровотечений, болезненность или мазня в середине цикла, следует срочно посетить прием гинеколога. Следует установить причину отклонений, чтобы снизить последствия.
Продолжительность цикла
 Женский цикл считают от первого дня менструации до начала следующей. Нормой считается цикл от 21 до 31 дня. Среднее значение – 28 дней. Менструация длится обычно от трех до семи дней. Если женщина имеет цикл короче 21 дня, или следующая менструация начинается позже чем через месяц, то следует выяснить причину подобного отклонения. Особенно это важно, когда до этого факта длительность укладывалась в норму.
Женский цикл считают от первого дня менструации до начала следующей. Нормой считается цикл от 21 до 31 дня. Среднее значение – 28 дней. Менструация длится обычно от трех до семи дней. Если женщина имеет цикл короче 21 дня, или следующая менструация начинается позже чем через месяц, то следует выяснить причину подобного отклонения. Особенно это важно, когда до этого факта длительность укладывалась в норму.
Изменение цикла – это не всегда болезнь, это может быть перестройка организма или индивидуальная особенность женщины. Но установить это можно лишь после проведенного обследования. Конечно, не все женщины отмечают приход менструации день в день. Но отклонения в 1-2 дня укладываются в норму.
Не забывайте, что может быть небольшое нарушение в случае перемены климата или перенесенного стресса. Даже простуда или грипп могут повлиять на цикл. Если женщина садится на диету и резко сокращает калорийность рациона, то это также может повлечь сбой. В особо тяжелых случаях, при сильном похудении, менструации могут отсутствовать совсем, и у женщины диагностируют аменорею.
Что может повлечь сбой в менструальном цикле?
Естественные причины сбоя
В женской жизни существует два промежутка возраста, когда нерегулярный цикл считается нормой:
- Период начала менструальных кровотечений у девочки-подростка – обычно это первый год
- Начало менопаузы у женщины – индивидуально, обычно в промежуток от 40 до 50 лет
Все остальные отклонения – повод посетить гинекологическую консультацию или записаться на прием в медицинский центр.
Еще одна причина задержки менструации – это наступление беременности. Но тут вам поможет выяснить обычный тестер из аптеки. Но следует знать, что тестер покажет беременность лишь спустя 10 дней после зачатия. До этого уровень ХГЧ в организме слишком мал, чтобы его показал тестер.
Естественными считаются нарушения, когда женщина перенесла роды, гистероскопию, диагностическое выскабливание или аборт. Но спустя время, цикл налаживается.
Патологии
Что же считается патологией и следует лечить?
- Так нарушение цикла вызываются гормональным сбоем организма: неправильной работой щитовидной железы, надпочечников, гипоталамуса. Яичников
- Опухоли доброкачественные и злокачественные, в том числе полипы и дисплазия
- Кисты
- Поликистоз яичников
- Эндометриоз и аденомиоз
- Воспаления в малом тазу
- Половые инфекции
- Сахарный диабет
- Болезни крови
- Неподходящий контрацептив
Диагностика
Первоначально следует посетить прием гинеколога и пройти осмотр. При жалобах на нерегулярность цикла пациентку направляют на анализ крови и мочи, берут мазок на флору, рекомендуют сдать анализы на половые инфекции и пройти УЗИ. Это минимальное обследование. Если же вышеперечисленные методы не дали результата, то сдают анализ крови на гормоны, направляют к эндокринологу.
Гематокрит
Гематокрит – отношение объема эритроцитов к объему жидкой части крови.
Определение гематокрита является неотъемлемой частью общего анализа крови и отдельно не производится.
Ht, Hct, Hematocrit, Crit, Haematocrit, PCV, Packed Cell Volume.
Какой биоматериал можно использовать для исследования?
Венозную или капиллярную кровь.
Общая информация об исследовании
Гематокрит определяет объем крови, который занимают в кровяном русле эритроциты. Этот показатель выражается в процентах. Например, гематокрит 45 % означает, что в 100 миллилитрах крови содержится 45 миллилитров эритроцитов.
Повышение гематокрита происходит, если увеличивается количество эритроцитов либо уменьшается объем жидкой части крови, что бывает при избыточной потере жидкости организмом (например, при диарее). Снижение данного показателя наблюдается, наоборот, при уменьшении количества эритроцитов (допустим, из-за их потери, разрушения или уменьшения их образования) или при гипергидратации – когда человек получает слишком много жидкости (например, при избыточном введении внутривенных растворов).
Гематокрит отражает не только количество эритроцитов, но и их размер. Если размер эритроцитов уменьшается (как при железодефицитной анемии), гематокрит тоже будет снижаться.
Для чего используется исследование?
- При диагностике анемий и полицитемий и для оценки эффективности их лечения.
- Для того чтобы определить степень дегидратации.
- Как один из критериев при решении о необходимости переливания крови.
- Для оценки эффективности гемотрансфузий.
Когда назначается исследование?
Данный тест входит в рутинный общий анализ крови, который проводится как планово, так и при различных болезнях и патологических состояниях, перед хирургическими вмешательствами.
Кроме того, он может проводиться повторно и через определенные промежутки времени:
- при динамическом наблюдении и оценке эффективности лечения анемий и полицитемий,
- после состояний, вызвавших обезвоживание,
- при повторяющихся кровотечениях для комплексной оценки степени их тяжести.
Что означают результаты?
Возраст
Пол
Гематокрит, %
Как правило, уровень гематокрита соответствует количеству эритроцитов, однако это справедливо только для тех случаев, когда размер эритроцитов в норме. Если количество эритроцитов нормального размера увеличивается, то повышается и гематокрит. В случаях же крупных или маленьких эритроцитов это не всегда так. Например, при дефиците железа эритроциты уменьшаются и гематокрит будет снижен, однако количество эритроцитов в единице крови может быть в норме и даже немного выше.
Уровень гематокрита выше 55 % требует выяснения причины и дальнейшего диагностического поиска.
Причины понижения гематокрита:
- железо-, B12— или фолиево-дефицитная анемия,
- острое или хроническое кровотечение (во время кровотечения или сразу после него уровень гематокрита и гемоглобина будет повышен),
- нарушения синтеза гемоглобина (серповидно-клеточная анемия, талассемия),
- цирроз печени,
- разрушение эритроцитов в результате гемолиза – разрушения эритроцитов внутри организма (он может происходить по разным причинам – из-за наследственного дефекта эритроцитов, в результате появления антител к собственным эритроцитам или токсического действия при малярии),
- онкологические заболевания костного мозга или метастазы других опухолей в костный мозг, приводящие к уменьшению синтеза эритроцитов,
- избыточная гидратация организма – введение больших объемов внутривенных жидкостей.
Причины повышения гематокрита:
- дегидратация (обезвоживание) любого происхождения – из-за диареи, обильной рвоты, при диабете, после ожогов,
- истинная полицитемия в результате избыточной продукции эритроцитов в костном мозге,
- хроническая обструктивная болезнь легких,
- хроническая сердечная недостаточность.
Что может влиять на результат?
- Уровень гематокрита в норме снижен у беременных из-за физиологического увеличения объема жидкой части крови.
- У лиц, поднимающихся на большую высоту, наблюдается увеличение количества эритроцитов и, соответственно, гематокрита, так как их организм адаптируется к пониженной концентрации кислорода.
- У курильщиков может быть увеличен гематокрит вследствие кислородного голодания тканей и повышенной выработки эритроцитов.
- У новорождённых уровень гематокрита повышен, так как у них в крови довольно много крупных эритроцитов.
- Количество эритроцитов, гемоглобин и гематокрит в большой степени связаны со степенью гидратации организма. Если объем жидкой части крови уменьшается при избыточной потере жидкости, данные показатели будут увеличиваться. Однако абсолютное количество эритроцитов и гемоглобина при этом не меняется.
Кто назначает исследование?
Врач общей практики, терапевт, гематолог, нефролог, хирург.
Посев на культуре клеток (ВПГ, ЦМВ)
Описание
Посев на культуре клеток (ВПГ, ЦМВ) — не только выявляет вирус, но и даёт информацию о его активности (агрессивности). Анализ результатов посева на фоне лечения, позволяет делать заключение об эффективности проводимой терапии.
Вирус простого герпеса (ВПГ), или герпес, бывает двух видов: вирус простого герпеса первого типа (ВПГ-1) и вирус простого герпеса второго типа (ВПГ-2). Обе формы вируса — высококонтагиозны.
Основной путь передачи герпеса: воздушно-капельный, контактный, половой, внутриутробный, гемотрансфузионный, при пересадке органов. Первичная герпевирусная инфекция и реактивация инфекции (в гораздо меньшей степени) в период беременности могут вызывать патологию беременности или внутриутробное инфицирование плода. Причиной внутриутробного инфицирования плода чаще бывает ВПГ-2, но не исключено заражение и ВПГ-1. Кроме того, роженицы могут передать вирус новорождённому при родах, что может вызвать неонатальный герпес — редкое заболевание с летальным исходом.
ВПГ-1 (Herpes Simplex virus I) — передаётся через оральный контакт и зачастую вызывает «простуду» на губах (оролабиальный герпес).
К типичным симптомам ВПГ-1 относят:
- высыпание на губах и слизистой оболочке рта группы скученных мелких пузырьков (везикул), наполненных прозрачным содержимым;
- воспалённость, отёчность кожи и слизистой в области высыпаний.
ВПГ-1 также может вызвать генитальную форму заболевания. Заболевание губ, вызванное вирусом I типа, постепенно может перейти и на другие слизистые, в том числе, и на половые органы. Заражение может произойти в результате непосредственного контакта с инфицированными половыми органами при половом сношении, при трении половых органов друг о друга, при орально-генитальном контакте, анальном половом акте или орально-анальном контакте. И даже от больного полового партнёра, у которого внешние признаки болезни пока отсутствуют.
ВПГ-2 — относится к числу инфекций, передаваемых половым путем, которые могут вызвать генитальный герпес.
Распространяется, главным образом, половым путём при кожном контакте.
Вирус генитального герпеса Herpes simplex 2 типа поражает, преимущественно, покровные ткани (эпителий) шейки матки у женщин и полового члена у мужчин, вызывая боль, зуд, появление прозрачных пузырьков (везикул) на месте которых образуются эрозии/язвочки. Однако при оральных контактах возможно поражение покровной ткани губ и ротовой полости.
HSV и беременность
У беременных: вирус может проникнуть через плаценту в плод и вызвать у него врождённые дефекты. Герпес может вызвать также самопроизвольный аборт или преждевременные роды. Но особенно вероятна опасность заражения плода в процессе родов, при прохождении через шейку матки и влагалище при первичной или рецидивирующей генитальной инфекции у матери. Такое заражение на 50% повышает смертность новорождённых или развитие у них тяжёлых повреждений головного мозга или глаз. При этом определённый риск инфицирования плода существует даже в тех случаях, когда у матери ко времени родов отсутствуют какие-либо симптомы генитального герпеса. Ребёнок может заразиться и после рождения, если у матери или у отца имеются поражения, во рту, или получить вирус с материнским молоком.
Цитомегаловирус (или ЦМВ) — это разновидность из группы герпесвирусов (Herpesvirus), относящаяся к роду Cytomegalovirus подсемейства 3-herpesviridae. Встречается везде. Статистика частоты встречаемости очень вариативна — вероятно, из-за того, что у значительной массы носителей вируса заболевание протекает бессимптомно. Способов полного излечения от герпеса пока нет, т.е. заражённый человек остается носителем возбудителя на всю жизнь.
ЦМВ — это инфекция, сходная с герпесом или ветрянкой, только с гораздо более серьёзными и неожиданными последствиями — от повреждения внутренних органов до необратимых изменений ЦНС. Определить данное заболевание на ранних стадиях проблематично, его точный инкубационный период пока неизвестен. Проявления инфекции могут быть приняты за воспаление органов мочеполовой системы, обычные недомогания типа ОРВИ (острая респираторная вирусная инфекция) и прочие обычные болезни. Весьма часто ЦМВ приводит к возникновению многочисленных воспалений сразу в нескольких внутренних органах.
При беременности вирус не всегда передаётся от больной матери к ребёнку. Но если инфицирование ЦМВ произошло в период беременности или болезнь усилилась, то вероятность передачи заболевания плоду значительно возрастает.
Цитомегаловирусная инфекция передаётся половым путем, через слюну, материнское молоко, при беременности (от матери к ребёнку), через общую мочалку, полотенце, посуду и т.д.
Наиболее часто цитомегаловирусная инфекция проявляется как острая респираторно-вирусная инфекция. От больных поступают жалобы на общее недомогание, насморк, быструю утомляемость. Происходит увеличение и воспаление слюнных желёз, сопровождающееся беловатым налётом на языке и дёснах, а так же обильным выделением слюны.
При генерализованной форме ЦМВ-инфекции, наблюдается поражение паренхиматозных (внутренних) органов. Воспаляются почки, поджелудочная железа, печёночная ткань, селезёнка, надпочечники. Это сопровождается «беспричинными», на первый взгляд, бронхитами и пневмониями, которые плохо поддаются лечению антибиотиками. У больных снижается иммунный статус, в периферической крови становится меньше тромбоцитов. Довольно часто наблюдаются поражения стенок кишечника, периферических нервов, сосудов глаз и головного мозга. Увеличиваются подчелюстные и околоушные слюнные железы, воспаляются суставы. Могут появиться высыпания на коже.
У женщин и мужчин поражение мочеполовой системы даёт симптомы хронического не специфического воспаления. В этом случае, если не обнаружена вирусная природа патологии, лечение заболевания при помощи антибиотиков будет малоэффективно.
Самые серьёзные и опасные осложнения цитомегаловируса — это патология беременности, плода и новорождённого. Если произошло инфицирование плода во время беременности, то риск развития этой патологии будет максимальным. Однако, не стоит забывать, что проблемы могут возникнуть так же у беременных при активации латентной ЦМВ-ифекции, когда вирус попадает в кровь, впоследствии заражая плод. Согласно статистике, ЦМВ является наиболее частой причиной не вынашивания беременности. Внутриутробная цитомегаловирусная инфекция является причиной поражений центральной нервной системы (тугоухость и отставание в умственном развитии). В 20–30% случаев заканчивается смертью ребёнка.
Симптомы герпеса у разных людей могут значительно отличаться. Если у Вас наблюдаются признаки инфекции, рекомендуем Вам пройти исследование «Посев на культуре клеток (ВПГ, ЦМВ)» для выявления герпесвируса на протяжении 48 часов с момента их возникновения.
Преимущества посева на культуре клеток
Главным преимуществом посева на культуре клеток является высокая точность исследования в случае положительного результата. Кроме того, по культуре клеток можно определять, вирусом герпеса какого типа — первого, второго или ЦМВ, была вызвана инфекция. Если результат лабораторной диагностики на культуре клеток окажется у вас положительным, можете быть уверенным, что у вас вирус герпеса.
Основным недостатком посева на культуре клеток является высокий процент ложноотрицательных результатов. Поскольку для посева вирус должен находиться в активном состоянии, если герпетический пузырёк или язвочка маленького размера или уже начинает заживать, то для нормального исследования количества вируса может быть недостаточно. При проведении диагностики позднее, чем через 48 часов после появления симптомов, высока угроза ложноотрицательного результата. Посев вируса на культуре клеток бывает еще менее достоверным при диагностике во время рецидивов (положительные результаты получают лишь в 30% случаев повторных вспышек герпеса).
Подготовка
Специальная подготовка не требуется. Рекомендуется взятие крови не ранее чем через 4 часа после последнего приёма пищи. Кровь берется в пробирку с ЭДТА.
Сбор мочи
Накануне сдачи анализа не рекомендуется употреблять в пищу овощи и фрукты, которые могут изменить цвет мочи (свёкла, морковь, клюква и т.п.), принимать диуретики.
Перед сбором мочи необходимо провести тщательный гигиенический туалет внешних половых органов. Собирают строго утреннюю порцию мочи, выделенную сразу же после сна. Женщинам не рекомендуется сдавать анализ мочи во время менструации; во избежание попадания в мочу выделений из влагалища, рекомендуется ввести во влагалище тампон.
За сутки до сдачи исключить приём алкоголя и половой акт.
Материал собирается в стерильный пластиковый контейнер. Собирается средняя порция утренней мочи. При первом утреннем мочеиспускании небольшое количество мочи (первые 3–5 сек) выпустить в унитаз, а затем, не прерывая мочеиспускания, собрать среднюю порцию мочи в чистую ёмкость. Продолжить мочеиспускание в унитаз. Ёмкость закрыть, промаркировать.
Нужно постараться максимально сократить срок доставки материала в лабораторию. Длительное хранение приводит к размножению бактерий.
Доставить контейнер с мочой в медицинский офис необходимо как можно скорее с момента взятия биоматериала. Моча в стерильном пластиковом контейнере для посева стабильна не более 2 часов при температуре 18–20°С, не более 6 часов при температуре хранения 4–8°С.
Подготовка ко взятию слюны:
- желательно собирать утром;
- зубы не чистить, не есть как минимум 4 часа;
- слюна собирается в стерильный контейнер.
Мазок из урогенитального тракта женщины
Сдача мазка не допускается в дни менструации. За трое суток до взятия необходимо отказаться от применения вагинальных свечей, тампонов, спермицидов, за сутки исключить половые контакты. Нельзя спринцеваться накануне проведения обследования. После УЗИ-исследования с применением вагинального датчика, кольпоскопии, биопсии должно пройти не менее 48 часов.
Мазок из урогенитального тракта мужчины
За 1–2 суток до взятия мазка, необходимо исключить половые контакты. Нельзя мочиться в течение 1,5–2 часов до процедуры.
Интерпретация результатов
Результат исследования выдаётся в процентах. В норме данные вирусы на культуре клеток не обнаруживаются.
Интерпретация результатов должна проводиться лечащим врачом.
Заместительная гормональная терапия при менопаузе
Специальное предложение для женщин!
- Медцентр на Коломенской
Программы обследования для женщин (3 варианта)
- Медцентр г. Видное
Прием гинеколога +УЗИ малого таза
- Медцентр г. Видное
Маммолог, Гинеколог, УЗИ – диагностическая программа
- Медцентр г. Видное
Здоровье женщины- диагностическая программа
- Медцентр г. Видное
Женское здоровье – комплексное обследование
- Медцентр на Коломенской
Менопауза – так в медицинской практике называют период прекращения менструальных циклов у женщин (последняя менструация более 12 месяцев назад). Бессимптомно эта фаза не проходит, обычно пациентки ощущают головокружение, приливы жара, озноб, головную боль, расстройство мочеполовой системы, ухудшается состояние кожи и волос. Кроме того, наблюдается быстрая утомляемость, тревожное состояние, повышается раздражительность и т. п. Происходит все это из-за сбоя гормонального баланса: эстроген и прогестерон перестают синтезироваться в организме.
Наступают гормональные изменения после 50 лет, не выходит за рамки норм, когда симптомы встречаются и у пациенток в 40 летнем возрасте. Менопауза является обычным физиологическим процессом, но пережить этот период жизни некоторым женщинам довольно тяжело. Рекомендуется обращаться к врачу, который после детального обследования он подберет подходящую терапию, чтобы облегчить самочувствие.

Заместительная гормональная терапия
Заместительная гормональная терапия (ЗГТ) – прием гормональных препаратов для восстановления правильного баланса гормонов в организме. Эффективность этого метода лечения доказана годами, однако пациенты нашей страны не спешат принимать прописанные врачом гормональные препараты, поскольку боятся располнеть. На самом деле все ужастики гормонотерапии, обсуждаемые в интернете, по типу появления лишнего веса и развития онкологических заболеваний являются мифами.
При правильно подобранном лечении ЗГТ уменьшает последствия менопаузы: снижает риск развития многих заболеваний, которые прогрессируют при дефиците половых гормонов; улучшает самочувствие пациенток; «тормозит» старение организма.
Гормональную терапию разделяют на два вида, зависит от длительности курса лечения:
- Кратковременная ЗГТ – назначается для устранения ранних симптомов недостаточности яичников, нарушений в работе мочевой системы, а также психоэмоциональных расстройств. Длительность лечения в каждом случае подбирает врач, в среднем это 6-12 месяцев, иногда прием препаратов может длиться до 2 лет.
- Долгосрочная терапия – применяется для профилактики развития болезней органов малого таза, сердечно-сосудистых заболеваний, остеопороза. Курс лечения около 4-10 лет.
Схему лечения и гормональные препараты для приема должен подбирать только врач.
Преимущества заместительной гормональной терапии
Заместительная гормональная терапия в отличие от других методик способна полностью устранить вазомоторные (учащенное сердцебиение, приливы и т. п.) и психоэмоциональные расстройства. Систематическое лечение конъюгированными эстрогенами, а также эстрадиолом быстро нормализует состояние человека, уже через месяц неприятные симптомы реже проявляются или становятся менее ощутимыми.
Стойкий эффект при лечении психических, а также эмоциональных расстройств достигается после четырехмесячной терапии. Важно принимать гормоны полный курс, а не до наступления первого улучшения состояния.
ЗГТ не противопоказана при сахарном диабете (начальная стадия), варикозе, пролактиноме и других заболеваниях. Целесообразность применения гормональных препаратов обязательно обсуждается с врачом.
Какие обследования нужно пройти перед назначением заместительной гормональной терапии
Женщина должна сдать анализы и пройти обследование на специализированном медицинском оборудовании, только после этого врач сможет назначить грамотное лечение.
Список обязательных процедур:
- денситометрия;
- УЗИ органов малого таза;
- коагулограмма;
- клинический анализ крови;
- осмотр эндокринолога;
- общий анализ мочи;
- консультация маммолога;
- мазки на онкологию.
В некоторых случаях могут понадобиться и другие диагностические данные: липидный спектр крови, частота сердечных сокращений и показания АД.
Противопоказания к назначению ЗГТ
Гормонотерапия позволяет улучшить состояние пациентки без урона для здоровья, но не всем категориям женщин для лечения менопаузы можно назначать гормоны. Гормональные препараты противопоказаны при остром тромбофлебите, тяжелых формах сахарного диабета, опухолях матки и яичников, тромбоэмболических расстройствах, маточных кровотечениях непонятного происхождения, почечной недостаточности и других.
Обращайтесь в медицинские центры «Президент-Мед» для получения подробных консультаций и назначения лечения заместительной гормональной терапией
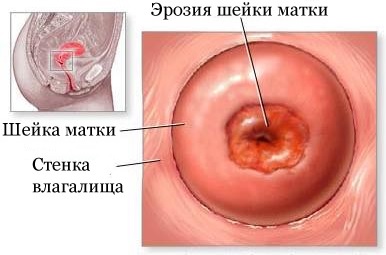
Эрозия шейки матки: выбираем правильный метод лечения

Многие женщины, которым поставили диагноз «эрозия шейки матки», не спешат лечиться или, что еще хуже, занимаются самолечением. И тот, и другой вариант потенциально опасен для здоровья, а порой и жизни женщины. Что же это за болезнь такая и как её лечить — вы узнаете из нашей статьи.
Что представляет собой эрозия.
Согласно медицинскому словарю, термин «эрозия» означает некий дефект слизистой оболочки шейки матки. Вот, казалось бы, так просто. Но, к сожалению, это только кажется. Этот дефект портит сон и нервы многим женщинам и требует незамедлительного лечения. Но обо всем по порядку.
Если вам диагностировали врожденную эрозию (что бывает достаточно редко), вам очень повезло. В этом случае нежная и ранимая ткань из канала шейки (цилиндрический эпителий) из-за гормональных нарушений (чаще всего у подростков) «поселилась» на наружной поверхности шейки матки. Такая ситуация проходит сама собой после родов или другого гормонального всплеска. Но, несмотря на это, требует постоянного наблюдения специалиста.
Есть еще истинная эрозия (когда на эпителии появляется ранка), которая встречается тоже не часто. Такая ранка обычно заживает сама за несколько недель.
Но самая распространенная – это ложная или псевдоэрозия. Она появляется так же, как и врожденная, только не заживает сама. Нежная ткань канала шейки (цилиндрический эпителий), которая от природы не одарена защитными функциями, поддается губительному влиянию агрессивной среды и различных инфекций. Закончиться это может плачевно. В данном случае, безусловно, необходимо лечение.
Причины возникновения.
Согласно медицинским исследованиям, никто не сможет точно сказать, чем вызывается этот дефект тканей шейки матки, но перечень причин его возникновения приблизительно такой:
Во-первых, эрозия может быть спровоцирована гормональными нарушениями. Это как раз и происходит у девочек в возрасте от 13 лет. Гормональное становление, возрастные изменения в организме могут вызвать появление эрозии.
Вторая причина – раннее начало половой жизни. Для несозревшей слизистой оболочки шейки матки попадание любой инфекции, даже самой, казалось, безобидной, может быть губительным и в 99% случаев вызывает эрозию. Обостряются инфекции особенно на фоне пониженного иммунитета, поэтому бороться приходится с целой цепочкой болезней.
Третья причина – воспалительные процессы органов женской половой сферы. Вот почему лечение обычно начинают c лечения воспалений.
Четвертая причина – механические повреждения. Чаще всего имеются ввиду роды, аборты, да и просто травмы во время секса. Вследствие появившихся разрывов или трещин тканей шейки матки и возникает эрозия.
Симптомы эрозии шейки матки.
Мы привыкли к тому, что болезнь проявляет себя болью. По сути, боль для многих – тот самый толчок, после которого мы заставляем себя идти к доктору. Эрозия же чаще всего протекает безболезненно. Её трудно диагностировать по симптомам, так как они сопутствуют еще многим заболеваниям. Эрозия диагностируется гинекологом только при осмотре. Но все же, хочется перечислить симптомы протекания болезни. Надеюсь, их появление насторожит женщин и ускорит визит к гинекологу. Итак, любые кровянистые выделения, в особенности, появляющиеся после полового акта – это первый признак эрозии. Такие выделения являются еще и признаками срыва беременности или предракового состояния половых органов, поэтому поспешите к врачу. Несмотря на то, что чаще всего женщины, у которых находят эрозию, чувствуют себя абсолютно здоровыми, у них все-таки появляются периодически тянущие боли внизу живота, боли при половом акте, обильные беловатые выделения. К симптомам можно отнести и сбои менструального цикла.
Хочется еще раз сделать акцент на необходимости скорейшего посещения гинеколога в случае проявления любого из названных симптомов. И не бойтесь, всё, что диагностировано на ранних стадиях – лечится!
Лечить или не лечить?
Милые девушки и женщины, эрозия – не насморк и сама по себе не проходит! Это доказанный многолетней врачебной практикой факт. Более того, неправильное лечение (в том числе и самолечение «как подружка рассказала»), или полное отсутствие лечения может рано или поздно плачевно закончиться – эрозия перерастет в злокачественную опухоль или другие, не менее страшные заболевания. Единственный случай, после которого эрозия исчезнет без лечения – роды (опять же в случае врожденной эрозии). После родов все ткани матки и шейки матки обновляются. И даже здесь 100% гарантии излечения нет.
На сегодняшний день существует несколько методов лечения. У каждого из них есть свои плюсы и минусы, так что выбирать вам и вашему лечащему врачу.
Методы лечения.
Прежде чем назначить лечение, доктору нужно достоверно изучить, с чем он имеет дело. Поэтому вам придется сдать некоторые анализы. Прежде всего, это осмотр доктора, обязательно кольпоскопия (осмотр эрозии в увеличительных приборах), мазки на состав флоры, обследование на инфекции, анализы крови на сифилис, ВИЧ. Перечень необходимых определит врач. Прежде чем лечить эрозию, нужно устранить видимую причину, если таковая имеется исходя из результатов анализов. Например, излечить воспаление, возникшее на фоне инфекций, передающихся половым путем, и непосредственно сами эти инфекции. А после этого доктор подберет наилучший для вас метод воздействия непосредственно на эрозию.
Методы воздействия на эрозию бывают следующие:
1. Диатермокоагуляция
В простонародье, прижигание эрозии электрическим током, в результате чего образуется ожог, а после и рубец на шейке матки. Её разновидность – диатермоконизация, при которой ткань не только прижигается, но и полностью удаляется с зоны эрозии. Еще в 18 веке лекари пользовались для прижигания чем-то вроде паяльника. До наших времен мало что изменилось. Диатермокоагуляция – самый распространенный метод лечения, в плане того, что аппарат для прижигания есть практически в любой женской консультации. Да и сравнительно недорого провести такую процедуру. На этом плюсы прижигания электрическим током заканчиваются. Процедура явно не из приятных. Хоть и говорят что прижигание не очень болезненно, а слухи о нестерпимых муках распространяют мнительные женщины, не верьте. Процесс длится до 20 минут и с каждым разрядом тока матка очень сильно сокращается. Напоминает это самые сильные родовые схватки, в месте прикосновения чувствуется жар. Да и запах, витающий в воздухе, напоминает запах жженого мяса.
После процедуры около месяца идут очень обильные прозрачные, а иногда кровянистые выделения, часто ноет поясница, мучает слабость.
Вот как все происходит. Но и это не все. С первого раза эрозия может не исчезнуть и потребуется повтор процедуры. Помимо этого возможны осложнения: проблемы с вынашиванием детей, бесплодие, обострение воспалений, кровотечения, гематомы. Думаю, мало кому захочется испытать на себе диатермокоагуляцию. Тем более сейчас от этого метода постепенно уходят, а за рубежом изредка используют только диатермоконизацию для лечения рака.
Полное заживление за 6-7 недель.
Применение у нерожавших: запрещено.
2. Криотерапия
Суть данного метода в том, что ткани участка, пораженного эрозией, разрушаются под действием потока жидкого азота из специального криозонда. Участок выбирается предельно точно и здоровые ткани практически не повреждаются, рубец на шейке матки не образуется. Процедура длится около 10 минут. Она безболезненна, ощущаешь лишь то, что внутри что-то происходит, немного живот тянет. Никакого запаха. Этот метод бескровный и очень щадящий. Но он не всегда применим в случаях глубокой эрозии. Довольно часто может понадобиться повторная криотерапия.
Полное заживление за 4-6 недель.
Применение у нерожавших: возможно.
3. Лазеротерапия
Новый современный метод. Единственный бесконтактный метод. Его считают эффективным и наименее опасным. Суть процедуры – участок эрозии поддается прицельному воздействию лазерным лучом, полностью контролируется глубина деструкции. Рубцов не остается.
Полное заживление месяц.
Применение у нерожавших: рекомендуется.
4. Радиоволновая хирургия
Воздействие происходит радиоволной. Она стимулирует внутреннюю энергию клетки, которая в свою очередь разрушает и испаряет клетку. Метод быстрый и безболезненный. Рубец не возникает, правда, возможны сукровичные выделения.
Полное заживление месяц.
Применение у нерожавших: рекомендуется.
5. Химическая коагуляция Применяется только при незначительных размерах эрозии (меньше 2-х копеечной монеты). По сути это обработка эрозии специальными препаратами (такими как солковагин), которые губят цилиндрический эпителий. Требуется несколько (до пяти) процедур.
Не гарантирует полное заживление.
Полное заживление индивидуально.
Оптимальны метод лечения подбирает лечащий доктор исходя из Ваших индивидуальных данных.
Записаться на прием к гинекологу можно в разделе «Запись на прием» или по тел: 8 (3412) 65-51-51.
Кроме того, Вы можете записаться на Онлайн-консультацию гинеколога и получить полноценную консультацию врача, не выходя из дома.
Установка внутриматочной спирали
Внутриматочная спираль — современный и надежный метод контрацепции, эффективность которого составляет не менее 98%. В зависимости от типа спирали контрацептивный эффект сохраняется от 3 до 10 лет.
Основной принцип действия — торможение сперматозоидов, направляющихся в полость матки. Спираль сокращает длительность жизни яйцеклетки, и противостоит прикреплению уже оплодотворенной яйцеклетки к стенке маточной трубы.
Внутриматочную спираль может установить и извлечь только врач-гинеколог.
Разновидности внутриматочных спиралей
Внутриматочные контрацептивы бывают двух видов: медьсодержащие и гормональные.
Медьсодержащие спирали имеют Т-образную форму, ее стержень и «усики» обмотаны медной проволокой. Введенное в полость матки инородное тело (спираль) не позволяет полости матки смыкаться. Кроме того, медь, вызывает небольшую местную воспалительную реакцию, в результате чего сперма теряет способность к оплодотворению.
Внутриматочные гормональные системы содержат в своем составе гормон прогестин (левоноргестрел). Этот тип спирали также имеют Т-образный корпус. На корпусе расположена гормонально-эластомерная сердцевина, покрытая полупрозрачной мембраной, регулирующей поступление левоноргестрела в полость матки. Контрацептивный эффект таких спиралей обусловлен самой формой устройства и действием гормона прогестина.

Плюсы и минусы установки внутриматочных спиралей
Многие врачи являются сторонниками установки внутриматочной спирали, опираясь на следующие преимущества этого метода контрацепции:
- простота установки и удаления;
- длительный контрацептивный эффект;
- высокий процент эффективности;
- отсутствие необходимости ежедневного контроля;
- отсутствие негативного влияния гормональных препаратов, содержащих эстрогены;
- подходит для использования во время лактации;
- уже через 10 дней после снятия спирали полностью восстанавливается фертильность.
Для пациенток, страдающих ожирением, преимуществом метода является нейтральное воздействие ВМС на углеводный и жировой обмены, а также на систему гемокоагуляции и фибринолиза. Согласно рекомендациям ВОЗ медьсодержащие ВМС могут использоваться женщинами с ожирением без ограничений, вне зависимости от наличия макро- и микрососудистых осложнений, а также длительности заболевания Источник:
Макаров И.О. Контрацепция у пациенток с ожирением / И.О. Макаров, Е. И. Боровкова // Акушерство. Гинекология. Репродукция. — 2013. — Т.7. — № 1. — С. 36-40. .
К минусам можно отнести: невозможность защиты от венерических заболеваний, врачи не рекомендуют ставить спираль нерожавшим женщинам, остаётся возможность внематочной беременности, возможные межменструальные кровотечения, очень обильная потеря крови во время менструации.
Противопоказания к установке ВМС
Противопоказаниями к установке внутриматочной спирали могут стать:
- заболевания матки и ее шейки, особенно злокачественные опухоли;
- вагинальные инфекции;
- выделения из половых путей, обычно кровянистые, неустановленной этиологии;
- беременность;
- заболевания (воспалительные) органов малого таза;
- бесплодие.
Не рекомендуется устанавливать внутриматочную спираль женщинам, имеющих рубцовую деформацию шейки матки после родов. Это связано с тем, что спираль не держится, поскольку сокращения матки выталкивают ее. Женщина может не почувствовать выпадения спирали, и может произойти зачатие Источник:
Махатова Г.М. Внутриматочная спираль как один из методов контрацепции /
Г.М. Махатова // Вестник хирургии Казахстана. — 2011. — № 3. — С. 74. .
Подготовка к процедуре
Решившись на установку внутриматочной спирали, женщина должна пройти общеклиническое обследование, влагалищное исследование, УЗИ органов малого таза, расширенную кольпоскопию и бактериоскопическое исследование отделяемого из влагалища, осмотр молочных желез. Необходимо исключить онкологическую патологию органов женской половой сферы, беременность и инфекции, передающиеся половым путем. Все воспалительные гинекологические заболевания ко времени установки должны быть полностью излечены.
Установка внутриматочной спирали в «СМ-Клиника»
Если вы решились обезопасить себя, воспользовавшись внутриматочной спиралью, стоит обратиться к специалисту. Гинекологи «СМ-Клиника» успешно практикуют эту процедуру, используя только качественные спирали известных производителей.
Умелый персонал, новейшее оборудование, проверенные медикаменты и дневной стационар обеспечивают эффективное выполнение любой медицинской процедуры, в том числе постановки внутриматочной спирали.
Запишитесь на прием, и мы поможем вам!
| Наименование услуги (прайс неполный) | Цена (руб.) | В расср.* (руб.) |
|---|
| Подбор контрацепции | 800 | — |
| Введение внутриматочного контрацептива (при BMC) | 4050 | — |
| Удаление внутриматочного контрацептива, инородного тела из влагалища I кат. сложности | 1400 | — |
* Ознакомиться подробнее с условиями можно здесь — Лечение в кредит или рассрочку.



