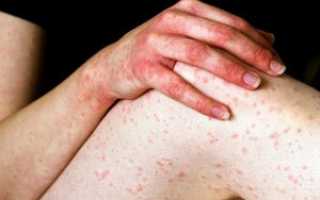
Геморрагическая крапивница или уртикарный васкулит
Васкулит геморрагический
Одно из самых распространенных геморрагических заболеваний, в основе которого лежит множественный микротромбоваскулит, поражающий сосуды кожи и внутренних органов.
Причины и факторы риска. Геморрагический васкулит относится к иммунокомплексным заболеваниям, при которых микрососуды подвергаются асептическому воспалению с более или менее глубоким повреждением стенок, тромбированием и образованием циркулирующих иммунных комплексов. Причиной развития данной патологии является образование в кровотоке циркулирующих иммунных комплексов. Данные вещества оседают на внутренней поверхности кровеносных сосудов, вызывая тем самым их неспецифическое повреждение.
Факторы, способные спровоцировать заболевание:
вирусные и бактериальные (стрептококковые) инфекции,
Болезнь нередко встречается в детском возрасте и среди детей моложе 14 лет (частота 23-25 на 10 000).
Крапивница и другие аллергические сыпи. Могут поражаться сосуды любой области, в том числе легких, мозга и его оболочек.
Кожный синдром: симметричное поражение конечностей, ягодиц, реже — туловища. Возникает папулезно-геморрагическая сыпь, иногда с волдырями. Высыпания однотипные, сначала имеют отчетливую воспалительную основу, в тяжелых случаях осложняются центральными некрозами и покрываются корочками, надолго оставляют пигментацию. При надавливании элементы сыпи не исчезают.
Суставной синдром: возникает часто вместе с кожным или спустя несколько часов (дней) в виде болей разной интенсивности в крупных суставах: коленных, локтевых, тазобедренных. Через несколько дней боль проходит, но при новой волне высыпаний может возникнуть опять. В ряде случаев суставное поражение бывает стойким и упорным, напоминает ревматоидный полиартрит .
Абдоминальный синдром: чаще наблюдается в детском возрасте (у 54-72% больных), приблизительно у 1/3 он преобладает в клинической картине, в ряде случаев предшествует кожным изменениям, что очень затрудняет диагностику. Основной признак — сильные боли в животе, постоянные или схваткообразные, иногда настолько интенсивные, что больные не находят себе места в постели и в течение многих часов кричат. Боль обусловлена кровоизлияниями в стенку кишки.
Диагностика. Диагноз ставится на основании клинических данных и не требует дополнительных исследований для подтверждения. В анализе периферической крови обнаруживают разной степени выраженности лейкоцитоз, увеличенное СОЭ, нейтрофилез (увеличение количества нейтрофильных лейкоцитов), эозинофилия (увеличение количества эозинофилов), тромбоцитоз (увеличение количества тромбоцитов). Учитывая частое поражение почек, всем больным необходимо систематически делать анализы мочи.
При абдоминальном синдроме сравнительная диагностика может вызывать определенные сложности — это связано с тем, что сам геморрагический васкулит может стать причиной ряда хирургических заболеваний органов брюшной полости. Трудности дифференциальной диагностики в подобной ситуации приводят к тому, что часть больных геморрагическим васкулитом подвергается необоснованным хирургическим вмешательствам.
Лечение. Обязательным условием терапии является госпитализация и соблюдение постельного режима не менее 3 недель, затем его постепенно расширяют, так как возможны обострения.
Больному следует всячески избегать:
Дополнительной аллергизации больных пищевыми продуктами и лекарственными препаратами. Из рациона исключают какао, кофе, шоколад, цитрусовые, свежие ягоды (земляника, клубника) и блюда из них, а также индивидуально непереносимые виды пищи;
Применения антибиотиков, сульфаниламидов и других аллергизирующих препаратов (в том числе всех витаминов), способных поддерживать геморрагический васкулит или способствовать его обострению.
Малоаллергизирующие антибиотики (цепорин, рифампицин) назначают лишь при фоновых или сопутствующих острых инфекционных заболеваниях (например, крупозной пневмонии). Суставной синдром, увеличение температуры тела, лейкоцитоз и повышение СОЭ не являются показанием для назначения антибиотиков и других антибактериальных препаратов, поскольку они характеризуются иммунным асептическим воспалением.
Энтеросорбенты: активированный уголь, холестирамин или полифепан внутрь.
Пантотенат кальция, рутин, средние дозы аскорбиновой кислоты,
Часто применяется фитотерапия.
Эффективность вышеперечисленных препаратов в лечении данной патологии остается весьма сомнительной.
Наблюдение. Заболевание переходит в состояние ремиссии и требует диспансерного наблюдения.
Уртикарный васкулит: алгоритм диагностики
И.В. ДАНИЛЫЧЕВА, кандидат медицинских наук, старший научный сотрудник; Н.Г. БОНДАРЕНКО, врач отделения аллергологии и иммунотерапии, ГП ГНЦ Институт иммунологии ФМБА России; О.А. КУПАВЦЕВА, врач, Институт ревматологии РАМН
Уртикарный васкулит (УВ) — васкулит кожи с преимущественным?поражением венул, проявляющийся рецидивирующими уртикарными высыпаниями с гистопатологическими признаками лейкоцитокластического васкулита. УВ является частным случаем васкулита кожи, симптомом которого, помимо уртикария, может быть пурпура, геморрагические пузырьки, язвы, узелки, ливедо, инфаркт или гангрена пальцев. Кожный васкулит является частым и значительным компонентом многих системных сосудистых синдромов, например, при системной красной волчанке (СКВ), при ANCA-ассоциированном первичном васкулите (ANCA — антинейтрофильные цитоплазматические аутоантитела) у больных синдромом Чарджа—Стросса. Главная задача врача — отличить первичный васкулит от вторичного. Первичный васкулит кожи — форма васкулита, поражающая исключительно кожу. Вторичный васкулит кожи связан с системными формами васкулита. Таким образом, вторичным васкулитом называется воспаление сосудов любого органа (в данном случае кожи) в добавление к клиническим симптомам мультисистемного заболевания. В зависимости от состояния системы комплемента и клинических проявлений заболевание можно назвать синдромом гипокомплементемического УВ (ГУВ), нормокомплементемическим УВ. Синдром ГУВ — термин, используемый для описания больных с гипокомплементемией, УВ, разнообразными системными находками. ГУВ описывает больных с гипокомплементемией, УВ и с единичными симптомами (или без симптомов) системной патологии.Нормокомплементемический УВ обозначает часто нетяжелое течение заболевания у больных УВ и нормальным уровнем комплемента. Предполагается, что возможно продолжительное течение болезни с последовательным переходом из одной формы в другую.
Приблизительно 5% пациентов с хронической крапивницей страдают УВ. Чаще встречается у женщин (60—80%), пик заболеваемости приходится на четвертое десятилетие жизни, дети болеют УВ редко. Средний возраст болеющих — 48 лет. Во многих случаях кожные васкулиты остаются единственным эпизодом в жизни человека. В одном из исследований показано, что почти в 40% случаев УВ купировался в течение года. Известно максимально длительное течение УВ — 23 года.
Клиника
Кожные проявления. Отличительные черты волдыря при УВ: волдыри с пурпурой, уплотнением, резидуальным гемосидериновым окрашиванием и транзиторной гиперпигментацией. Иногда поражение кожи при УВ ничем не отличается от поражения кожи при обычной крапивнице. УВ может сопровождаться другими кожными проявлениями: ангиоотеком, характерным для пациентов с ГУВ, макулярной эритемой, livedo reticularis, узелками, буллами, элементами мультиформной эритемы. У больных УВ могут наблюдаться внекожные проявления: общие (лихорадка, недомогание); специфические органные (миалгия, лимфаденопатия, гепатоспленомегалия, артралгия, артрит), патология почек (гломерулит, почечная недостаточность и др.), желудочно-кишечного тракта (тошнота, рвота, диарея), глаз (конъюнктивит, эписклерит и др.), респираторного тракта (отек гортани, бронхиальная обструкция и др.), центральной и периферической нервной системы (головная боль, легкая внутричерепная гипертензия, нейропатия, паралич черепных нервов), сердечно-сосудистой (аритмии, инфаркт миокарда).
Внекожные проявления УВ наблюдаются не всегда, порой волдыри являются единственным симптомом болезни и УВ может не отличаться от обычной крапивницы. У некоторых больных возможно чередование типичных для «обычной» крапивницы и для васкулита высыпаний.
Мы помним о том, что УВ может быть вторичным васкулитом и наблюдаться при следующих заболеваниях: сывороточной болезни, СКВ, синдроме Шегрена, онкологических заболеваниях, гепатите В и С, инфекционном мононуклеозе, боррелиозе, смешанной криоглобулинемии, гломерулонефрите. УВ наблюдается при синдромах Muckle-Wells, Шнитцлера, в некоторых случаях холодовой крапивницы, замедленной крапивницы от давления, солнечной крапивницы, лечении йодидом калия, нестероидными противовоспалительными средствами (НПВС) и др.
Гистологически элементы УВ васкулита содержат большинство черт лейкоцитокластического васкулита. К ним относятся: поврежденные и отечные эндотелиальные клетки, экстравазация эритроцитов, фрагментированные лейкоциты с элементами ядра, фибриновые отложения в сосудах и/или вокруг них, периваскулярная инфильтрация, состоящая преимущественно из нейтрофилов. Иммунофлуоресценция выявляет отложения иммуноглобулинов (Ig), комплемента или фибрина вокруг кровеносных сосудов у большинства больных УВ. Гистологическая картина лейкоцитокластического васкулита является «золотым стандартом» постановки диагноза УВ.
Обследование
Для подтверждения диагноза УВ требуется биопсия кожи для гистологического исследования. Предпочтительнее исследовать ранние элементы и смотреть несколько образцов. Лейкоцитоклазия, деструкция клеточной стенки, фибриноидные отложения говорят в пользу УВ. Необходимо провести поиск признаков системной патологии. При наличии респираторных симптомов показано проведение рентгенографии органов грудной клетки, функциональных дыхательных тестов. В клиническом анализе крови чаще всего (в 75%) выявляется ускорение СОЭ, причем не отмечена корреляция значения СОЭ с тяжестью болезни. Результатом иммунологического обследования может быть выявление циркулирующих иммунных комплексов (ЦИК), аутоантител (низких титров антинуклеарные антитела, ревматоидного фактора), криоглобулинов. Повышенный уровень сывороточного креатинина, гематурия и протеинурия указывают на вовлечение почек. У пациентов может отмечаться нормокомплементемия, гипокомплементемия. Уровни С1 (белок системы комплемента) ингибитора нормальные.
Лечение
Больные могут отвечать на Н1-антигистаминные препараты, НПВС, глюкокортикостероиды, колхицин, дапсон, гидроксихлорохин, метотрексат, фототерапию, плазмаферез. Ни один из методов лечения не имеет хорошей доказательной базы.
Клинический пример
Больная Г., 1973 года рождения, поступила в отделение аллергологии и иммунотерапии ГНЦ Институт иммунологии ФМБА России 09.02.2009г. с жалобами на распространенные волдырные зудящие высыпания по всей поверхности кожи, отеки мягких тканей лица, кистей, стоп, слабость, разбитость, повышение температуры тела до 37—37,30 С в течение суток. Считает себя больной с 9 января 2009 г., когда без видимых причин на коже верхних конечностей появились гигантские волдырные зудящие элементы. Длительность существования отдельных элементов от нескольких часов до нескольких дней. В месте исчезнувшего волдыря сохранялась локальная синюшность. Прием антигистаминных средств без эффекта. Через семь дней обратилась в кожно-венерологический диспансер по месту жительства, выставлен диагноз «крапивница» и назначена соответствующая терапия, однако высыпания продолжали рецидивировать с перерывом не более 2 суток. С 7 февраля 2009 г. постоянно беспокоят генерализованные высыпания с отеками мягких тканей лица, кистей, стоп, выраженный кожный зуд, озноб, слабость, субфебрилитет.
Приблизительно 5% пациентов с хронической крапивницей страдают УВ. Чаще встречается у женщин (60—80%), пик заболеваемости приходится на четвертое десятилетие жизни, дети болеют УВ редко. Средний возраст болеющих — 48 лет.
При осмотре состояние удовлетворительное, температура тела 37,60 С. На всей поверхности кожи множественные уртикарные и пятнистые элементы разных размеров и на разных стадиях развития, часть из них имеет кольцевидный характер. Имеются множественные участки гемосидеринового окрашивания, преимущественно на коже лица, поясничной области, нижних конечностей. Ангиоотеков нет. По остальным органам без особенностей. АД 110/70 мм рт. ст., частота сердечных сокращений 100 уд.в минуту.
При анализе истории заболевания обращает на себя внимание длительное сохранение элементов с резидуальными элементами, субфебрилитет, слабость. Это отличает данный случай от течения обычной крапивницы, для которой характерно бесследное исчезновение волдыря в течение нескольких часов (до 24 час.).
При обследовании были выявлены следующие изменения.
В клиническом анализе крови ускоренное СОЭ 30 мм/час, что не характерно для крапивницы (в отсутствие возможной причины). В динамике — 11мм/час. В би- охимическом анализе крови отмечается незначительное повышение общего билирубина 20,8 мкмоль/л, снижение уровня сывороточного железа 5,9?мкмоль/л. В динамике повышение уровня сывороточного железа до 17,9 мкмоль/л. Серологические показатели отрицательные. Общий Ig E: 921 МЕ/мл.
Посев материала из зева от 16.02.2009 г.дал обильный рост Streptococcus intermedius, чувствительного к цефоперазону, амоксиклаву, хлорамфениколу, эритромицину, доксициклину.
УЗИ органов брюшной полости и щитовидной железы от 16.02.2009 г.: диффузные изменения печени и поджелудочной железы. Эхо-признаки хронического калькулезного холецистита, мелкоочаговые образования правой доли щитовидной железы и узел левой доли щитовидной железы (гормональный фон в норме).
С учетом клинической картины и жалоб больной проведено иммунологическое обследование в Институте ревматологии от 10.02.2009 г.: повышение С-реактивного белка до 1,3 мг%, повышение уровня ЦИК до 187 ед. Компоненты комплемента (С3, С4), С1-ингибитор, Ig G к С1q в пределах нормальных значений.
Эзофагогастродуоденоскопия от 17.02.2009 г.: грыжа пищеводного отверстия диафрагмы. Умеренный гастрит. Дуоденогастральный рефлюкс. Поверхностный бульбит. Поверхностный дуоденит.
Причина крапивницы остается неясной. Учитывая длительное сохранение элементов с резидуальной гиперпигментацией, субфебрилитет, СОЭ, повышение уровня ЦИК, решено провести гистологическое исследование биоптата кожи из свежего элемента.
Биопсия кожи от 12.02.2009 г.: эпидермис неравномерно утолщен, с умеренным гиперкератозом. В базальном слое очаговая вакуольная дистрофия клеток. Дерма отечна, сосуды поверхностного сосудистого сплетения с резко утолщенными отечными стенками, инфильтрированными лимфоцитами, эозинофилами, нейтрофилами. Эндотелий набухший. Отмечается лейкоцитоклазия. В ретикулярном слое дермы отмечается рассеянная инфильтрация из эозинофилов и гиперплазия кожных нервов. Заключение: выявленные изменения могут наблюдаться при аллергическом лейкокластическом васкулите.
Биопсия кожи признана «золотым стандартом» диагностики кожного васкулита и в данном случае подтверждает наши предположения.
КЛИНИЧЕСКИЙ ДИАГНОЗ: уртикарный васкулит.
На фоне проведенного лечения дексаметазоном в/в в курсовой дозе 136 мг с переводом на прием метилпреднизолона в дозе 24 мг в сутки, хидроксизином 25 мг в сутки, пентоксифиллином 5,0 мл в/в 10 дней, актовегином 20% 250 мл в/в №5, омепразолом 20 мг на ночь отмечена положительная динамика, высыпания мелкие, единичные, отеков, кожного зуда нет, температура тела нормализовалась, слабость отсутствует.
В данном случае мы столкнулись с началом первичного васкулита кожи, т.к. не выявлено иной причины или заболевания, вызвавшего это состояние. У больной отмечены характерные клинические проявления УВ (длительное сохранение волдырей с резидуальными явлениями, повышение СОЭ, общие симптомы (субфебрильная температура, слабость)), повышенный уровень циркулирующих иммунных комплексов. Результаты био-псии кожи подтвердили предполагаемый диагноз. Прогноз заболевания не определен в связи с отсутствием этиологического фактора.
Геморрагическая крапивница или уртикарный васкулит

Уртикарный васкулит (УВ) — одна из форм кожного васкулита, характеризующаяся воспалением мелких сосудов. В зависимости от преобладания участия в патологическом процессе «комплемента» крови, данное заболевание подразделяется на три подвида.
Подвиды васкулита
Система комплемента представляет собой комплекс сложных белков, которые участвуют в гуморальной защите организма от действия «чужеродных агентов». Эти белки играют определенную роль при аутоиммунных расстройствах, в том числе когда проявляются кожные васкулиты, в частности, при уртикарном им отводится главенствующая роль. Так какие проявления заболевания бывают?
Нормокомплементарный
Этот тип УВ диагностируется, когда кожный васкулит проявляется основными симптомами в сочетании с нормальными уровнями C1q комплементов. Как правило, он имеет доброкачественное течение по сравнению с другими формами УВ, встречаются практически всегда только кожные симптомы, системные проявления заболевания наблюдаются крайне редко.
Гипокомплементарный
Данная патология диагностируется у пациентов, которые имеют уртикарную сыпь в сочетании с низким уровнем C1q комплемента и повышенным содержанием анти-C1q антител (антитела, которые атакуют C1q комплимент). Гипокомплементарный уртикарный васкулит, симптомы которого, в отличие от нормокомплементарного, помимо кожных проявлений, манифестируют довольно часто появлением боли в суставах, затруднением дыхания, дискомфортом в животе. Как правило, установить причину не удается, хотя иногда эта форма УВ наблюдается при системных аутоиммунных заболеваниях, например, таких как системная красная волчанка.
Синдром гипокомплементарного уртикарного васкулита (ГУВС)
ГУВС — редкое аутоиммунная патология, наиболее тяжелая форма УВ, всегда сопровождается вовлечением в процесс внутренних органов с постоянным рецидивирующим характером течения. У больных с этим нарушением иммунной системы часто встречаются выраженные аномалии комплемента (низкий уровень сывороточного C1q, С3 и С4 ).
При ГУВС встречаются такие системные проявления:
- эписклерит или увеит (воспаление глаз, проявляется в 30 процентов случаев);
- умеренный гломерулонефрит (болезнь почек);
- плеврит (воспаление оболочки, которая окружает легкие);
- ангиоэдема (отек тканей под кожей, наблюдается у 50 процентов пациентов);
- хроническая обструктивная патология легких (затруднение дыхания);
- различные поражения сердца, например, такие как инфаркт миокарда, кардиомиопатия.


Распространенность
Данная патология имеет умеренную распространенность, чаще всего встречается в возрасте от 30 — 40 лет, женщины страдают чаще, чем мужчины. ГУВС, как тяжелая системная форма УВ, наблюдается почти исключительно у женщин.
Этиология
В 50% случаев причину установить не удается. Есть некоторые этиологические факторы уртикарного васкулита и его связь с другими патологическими состояниями:
- аутоиммунные болезни соединительной ткани (системная красная волчанка, ревматоидный артрит, синдром Шегрена и др.);
- вирусная инфекция (гепатит С и др.);
- гемобластозы (лейкоз, лимфома Ходжкина, миеломная болезнь, b-клеточная лимфома, идиопатическая тромбоцитопеническая пурпура);
- реакция на лекарства (такие как ингибиторы АПФ, некоторые виды диуретиков, пенициллин и нестероидные противовоспалительные средства);
- некоторые виды злокачественных новообразований;
- амилоидоз;
- физическое воздействие (холод, солнце и другие);
- эндокринологические проблемы (болезнь Грейвса);
- синдром Когана.
Признаки заболевания
Как кожный васкулит, симптомы уртикарного, как правило, манифестируют изначально на коже и характеризуются появлением волдырных папул и бляшек. Визуализируется уртикарная сыпь («сыпь крапивы»), сохраняется не более 24 часов, не «чешется», а «жжет», обычно разрешается с остаточными явлениями — резидуальной пурпурой или гиперпигментацией (потемнение кожи).
Диагностика
Обследование больных с подозрением на УВ включает сбор анамнеза, осмотр врачом, некоторые лабораторные исследования, а также требует иногда консультации таких специалистов, как ревматолог, офтальмолог, пульмонолог, нефролог, невролог, кардиолог и других. Анализ крови довольно часто показывает повышение уровня «С-реактивного белка» и «СОЭ» (скорость оседания эритроцитов), что указывает на воспаление в организме. Тестирование на C1q, анти-C1q, определение содержания в крови С3 и С4 комплементов имеет важное значение для определение типа УВ.
Иногда проводится тест на антиядерные антитела (ANA), которые положительны в 30 — 50% случаев, а также определяются антитела к dsDNA (двуспиральной ДНК).
Многие кожные васкулиты, в частности, уртикарный, требуют для окончательной постановки диагноза выполнения биопсии кожи, которая является «золотым стандартом» диагностики при данной патологии.

Лечение
Антигистаминные средства и НПВП (нестероидные противовоспалительные препараты), как правило, применяются при легких формах. Кортикостероиды (например, преднизолон) используются при более выраженной кожной симптоматике. Лечение васкулита, кожный компонент которого сочетается с поражение внутренних органов, требует комбинированного подхода. Помимо кортикостероидов, используются иммунодепрессанты, такие как азатиоприн, циклофосфамид или микофенолат мофетил (Cellcept).
При крайне тяжелом течении большие дозы метилпреднизолона в сочетании с плазмаферезом дают хорошие клинические результаты. После чего, когда симптомы «притухают», переходят на поддерживающую терапию, применяя менее токсичные лекарства (азатиоприном, метотрексатом), которые обычно сочетают с низкими дозами преднизолона.
К сожалению, побочные реакции при использовании стероидных препаратов наблюдаются довольно часто. Серьезными осложнениями являются инфекционные заболевания, сахарный диабет и остеопороз. К другим побочным проявлениям относят:
- увеличение веса;
- нарушение сна;
- изменение настроения (в том числе депрессии и очень редко психоз);
- мышечная слабость;
- расстройство моторики желудка;
- задержка жидкости;
- повышенное кровяное давление;
- истончение кожных покровов.
Прогноз
В большинстве случаев вновь возникший УВ хорошо поддается лечению. Бывают ситуации, когда болезнь может перейти в хроническую рецидивирующую форму, тем не менее современное лечение позволяет достичь стойкой и продолжительной ремиссии, которая длится годами.
Специфических мероприятий по профилактике данного заболевания не существует. Как и для всех кожных васкулитов, при которых в патогенезе задействованы аутоиммунные процессы. Рекомендуется избегать контакта с аллергеном, адекватно лечить хроническую инфекцию, укреплять иммунитет естественными способами.

Геморрагический васкулит (кожная форма) проявляется высыпанием и покраснением. Чаще всего подвержены ему дети. Как лечить и что делать?

Остро возникшая иммунная реакция организма на ряд факторов приводит к развитию аллергического васкулита кожи. Он имеет и ряд форм: токсико-аллергический, инфекционно-аллергический, геморрагический.

Классификация васулитов на сегодняшний день достаточно поверхностная, поскольку объединить четко все параметры под один невозможно. Тем не менее, она есть.

Развивается болезнь Вегенера буквально спонтанно, очень схожа с обычной простудой. Причины гранулематоза до сих пор не изучены, симптомы напоминают грипп. Диагностика затруднена, а лечение аутоиммунного заболевания длительное и не всегда успешное.

Такая опасная патология, как гнойный тромбофлебит нижних конечностей, может возникнуть буквально из мелочи. Насколько опасно гнойное воспаление? Как лечить гнойный тромбофлебит?

В средствах народной медицины важная роль отводится мази Вишневского при варикозе. Ее также применяют при гнойных ранах, тромбофлебите, воспалении вен. В лечение включают и Ихтиоловую мазь.

Нитроглицерин — эффективное средство при стенокардии. Но не вредно ли пить каждый день нитроглицерин? Ведь можно подобрать аналоги.

При нарушениях ритма назначают Этацизин, применение которого противопоказано после инфаркта, при левожелудочковой недостаточности. Период применения подбирает врач. При аритмии важно соблюдать правила приема таблеток.

Тромболизис при инфаркте миокарда позволяет дать прогноз на исход перенесенной болезни. Чем раньше будет начата терапия, тем быстрее исчезнут последствия.
Лечение васкулита
Васкулит — это аутоиммунное воспаление стенок кровеносных сосудов. При этом заболевании могут поражаться абсолютно любые сосуды — от капилляров до крупных артерий. При васкулите сосудов часто возникают осложнения, связанные с нарушением притока крови. Заболевание может быть первичным и вторичным, подразделяется на несколько видов по типу пораженных сосудов.
Виды васкулита
Каждый вид характеризуется специфическими симптомами. Выделяют следующие формы васкулита:
Геморрагический: поражение капилляров кожных покровов, а также суставов, почек и органов пищеварения. В основе этого вида васкулита — усиленная выработка иммунных комплексов, а также механизмы повышения проницаемости сосудов и повреждения стенок капилляров.
Системный: в этом случае болезнь сопровождается поражением крупных и мелких сосудов.
Уртикарный: может быть самостоятельным проявлением аллергии или симптомом системного заболевания. Внешне выглядит как крапивница, но волдыри сохраняются значительно дольше.
Аллергический: возникает ввиду аллергической реакции.
Гранулематоз Вегенера: воспаляются мелкие кровеносные сосуды верхних и нижних дыхательных путей, почек.
Симптомы васкулита разнообразны и зависят от того, какие ткани пострадали. Именно это может затруднить диагностику.
Причины заболевания
Болезнь может развиваться самостоятельно, в результате аутоиммунных нарушений или под действием других факторов:
хронические и острые инфекции;
перегрев или переохлаждение;
ожоги кожи и др.
Иногда васкулит сосудов развивается в результате аллергической реакции на некоторые лекарства: сульфаниламиды, контрастное вещество, используемое при рентгенологических исследованиях; анальгетики, препараты йода и др. Каждый из этих факторов может стать пусковым механизмом патологического процесса.
Симптомы и особенности диагностики
Диагностикой и лечением васкулита занимается ревматолог. Ввиду многообразия симптомов патологии опытный врач учтет совокупность проявлений, жалобы пациента, а также данные обследований.
Проявления зависят от формы заболевания:
сыпь, мелкие точечные кровоизлияния на коже, потеря чувствительности;
повышение температуры тела;
снижение аппетита, нарушение сна и др.
Типичной картиной заболевания являются начальные проявления в виде небольших точечных кровоизлияний. На этом этапе сопутствующие признаки могут полностью отсутствовать. По мере развития недуга присоединяются и другие признаки общего ухудшения самочувствия.
При поражении кожи нижних конечностей кожные проявления нередко имеют вид кровяных пузырей, геморрагических пятен, сыпи. Они сопровождаются зудом, появляются боли в мышцах и суставах.
Васкулит часто протекает волнообразно, с периодическими обострениями и ремиссиями. Для постановки диагноза врач проводит осмотр, а также назначает лабораторные исследования и другие методы диагностики по показаниям. Важно не только выявить природу заболевания, но и оценить состояние крупных артерий и вен. Для этого может быть назначена ангиография. Также потребуется рентгенография органов грудной клетки.
Особенности лечения
Лечение васкулита всегда комплексное и длительное. Это связано со спецификой хронического заболевания. В рамках комплексной терапии назначаются препараты, подавляющие выработку некоторых антител. К ним относят цитостатики, глюкокортикостероиды (гормональные противовоспалительные средства).
Высокую эффективность в облегчении симптомов и улучшении состояния показали такие процедуры, как гемосорбция и плазмаферез. Они позволяют очистить кровь от антител и подготовить организм к фармакологическому воздействию, повышая результативность последнего.
Стоит отметить, что аллергический васкулит иногда проходит самостоятельно и не требует специфической терапии. Но при поражении жизненно важных органов требуется мощное лечение, в противном случае есть риск развития тяжелых осложнений.
Методов, гарантирующих эффективную профилактику рецидивов, нет. Важно придерживаться рекомендаций врача, регулярно наблюдаться у специалиста, вести здоровый образ жизни. Если васкулит был диагностирован однажды, недуг может вернуться в любой момент, поэтому следует быть внимательными к своему самочувствию.
Преимущества обращения в клинику «Семейный доктор»
Лечением васкулита в клинике «Семейный доктор» занимаются опытные врачи-ревматологи. Мы придерживаемся международных протоколов терапии и предлагаем передовые методы. Современное оснащение позволяет быстро поставить диагноз и всесторонне оценить состояние здоровья каждого обратившегося. Наши специалисты окажут помощь пациентам даже с тяжелыми формами заболевания.
Для записи на удобное для Вас время, позвоните по телефону единого контакт-центра в Москве +7 (495) 775 75 66 , заполните форму on-line записи или обратитесь в регистратуру клиники.
Диагностика и лечение уртикарного васкулита и его отличия от крапивницы
Уртикарный васкулит – это кожное заболевание, протекающее в виде воспалений капилляров и мелких сосудов. В запущенных случаях васкулит может затронуть внутренние органы, вены и артерии. Болезнь проявляется высыпаниями (узелки, пузырьки, язвы, гангрена) на любом участке тела. Чаще всего проявляется у женщин после 50 лет, реже – у детей.

Причины заболевания
Основными причинами васкулита являются:
- аллергия;
- инфекционные заболевания, в том числе, и хронические;
- прием лекарственных препаратов.
Виды заболевания
Уртикарный васкулит делится на два вида:
- Первичный – имеет ярко выраженные высыпания на коже. Его основной причиной является аллергическая реакция организма.
- Вторичный – высыпания на коже сигнализируют о наличии какого-либо инфекционного заболевания (мононуклеоз, гепатит).
Еще один вид уртикарного васкулита – гипокомплементарный. Это тяжелая форма заболевания, которое затрагивает внутренние органы.
- воспаление глаз;
- болезнь почек;
- плеврит – заболевание легких;
- отек подкожных тканей;
- патология легких – трудности при дыхании;
- заболевания сердца – инфаркт миокарда и другие.
Симптомы васкулита
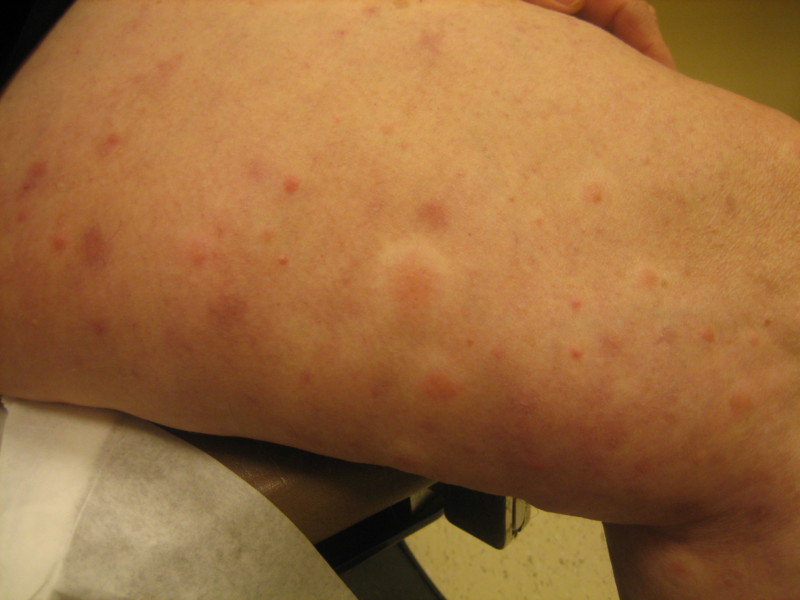
Явными признаками заболевания являются:
- Высыпания на коже. Предшествуют им волдыри, которые со временем лопаются. Сыпь чем-то напоминает крапивницу. Только врач сможет поставить точный диагноз и назначить лечение. Кожные образования имеют плотную структуру, после высыхания на месте остаются рубцы, пигментные пятна или кровоизлияния желтого, зеленого или синего цвета.
- Боль и жжение.
- Поражение внутренних органов и тканей. В основном это почки, желудок и суставы.
- Повышение температуры и изменения артериального давления.
- Поражение ЦНС.
- Головная боль.
- Увеличение лимфоузлов.
Степень активности васкулита
Выбор метода лечения во многом зависит от степени активности заболевания. В данном случае выделяют два типа:
- С первой степенью активности – общая симптоматика практически не выражена (сюда относят головную боль, повышение температуры и т.д.), кожная сыпь затронула малый участок кожи, внутренние органы не подвержены негативному воздействию. Лабораторные исследования не показали явных отклонений.
- Со второй степенью активности – характеризуется сильными кожными высыпаниями, которые затронули большой участок кожи в нескольких местах, имеются общие симптомы и нарушения работы внутренних органов.
Как отличить васкулит от крапивницы
Эти два кожных заболевания имеют схожие симптомы, однако их течение различно.
| Признаки | Крапивница | Васкулит |
| Характеристика сыпи | Средняя плотность места сыпи | Сыпь имеет плотную структуру |
| Когда высыпания проходят? | Если ограничить контакт с аллергеном, то она исчезнет в течение суток | Держится в течение 3-4 суток |
| Последствия сыпи | На коже не остается и следа | После того, как сыпь прошла, на ее месте остаются пятна или кровоизлияния |
| Состояние пациента | Пациента беспокоит лишь зуд | Возможно повышение температуры, АД |
| Влияет ли болезнь на другие органы | Возможен аллергический насморк, отек Квинке, кашель и удушье. | Болезнь влияет на почки, органы пищеварения и суставы. |
Диагностика
Для того, чтобы назначить лечение, нужно точно поставить диагноз, а для это проводится комплексное обследование. Пациенту назначают:
- Анализ крови и мочи.
- Биохимический анализ крови.
- ЭКГ.
- Биопсия кожных покровов. Образец берется с места высыпаний. Если результат показал обломанные частицы лейкоцитов, изменения структуры и разрушение клеток, значит, ставится диагноз – уртикарный васкулит. По результатам биопсии оценивается отечность стенок сосудов, устанавливается наличие или отсутствие некроза.
Важно! Если это вторичный васкулит, врачом могут быть назначены и иные виды обследования.
Немаловажен и визуальный осмотр специалиста, который по имеющимся высыпаниям может предположить диагноз. Обычно волдыри имеют яркую, пурпурную окраску, если надавить на них стеклом, то они бледнеют. Тоже и с узелками, возникающими после того, как волдыри лопнут.
При обнаружении симптомов данного заболевания, нужно обратиться к дерматологу, инфекционисту или ревматологу.
Методы лечения
В первую очередь пациенту назначают антигистаминные и нестероидные противовоспалительные препараты. Если это не дает результатов, могут назначить глюкокортикоиды.
Важно! Чтобы полностью излечиться от васкулита, необходимо найти первопричину.
- Если заболевание имеет слабовыраженный характер и быстро не прогрессирует, то назначаются такие препараты, как Кларисенс, а также Ибупрофен, Диклофенак и другие.
- Если эффекта нет, то назначаются Преднизолон, Гидрокортизон или Дексаметазон.
- Чтобы повысить иммунитет, назначают поливитамины.
- При присоединении инфекции назначают противовирусные средства.
- Обязательна физиотерапия.
- Пациенту назначается специальная диета, которая включает продукты с высоким содержанием полезных веществ и не вызывает аллергии.
- Для улучшения работы сосудов рекомендуется принимать аскорбиновую кислоту, отвар из шиповника, рябины и другие.
- Возможно назначение процедуры – плазмофорез, чтобы очистить кровь.
- Для лечения высыпания используются мази – Троксевазин, Левозин.
- При наличии проблем с сердцем назначают препараты, поддерживающие его работу (Рибоксин и другие, содержащие витамин В12).
Осложнение заболевания
Если вовремя не начать лечение, васкулит может вызвать ряд других проблем, а также принять хроническую форму. В первую очередь, поражаются суставы (артрит), почки (нефрит), глаза (конъюнктивит, эписклерит), ЖКТ (нарушается пищеварительный процесс, возможна тошнота и рвота, боль в животе), легкие (астма).
Народная медицина
Перед тем, как использовать способы народной медицины для лечения васкулита, нужно посоветоваться с врачом. Обычно их сочетают с медикаментозным лечением. Традиционные методы могут быть дополнены:
- спиртовыми настойками, которые можно купить в аптеках(женьшень, корень солодки);
- травы, содержащие витамин К (крапива, зверобой, тысячелистник, подорожник);
- употребление зеленого чая, болиголов, а также процедуры с медицинскими пиявками.
Для лечения уртикарного васкулита настоями трав потребуется: взять в равных пропорциях различные лечебные соцветия и залить их 1 стаканом кипятка. Дать настояться несколько часов, затем остудить и процедить. Такое средство необходимо принимать по половине стакана 3 раза в день.
Отличным эффектом обладает настой из череды, брусники и фиалки трехцветной. Для этого потребуется взять их в одинаковом количестве и залить 1 стаканом кипятка, затем остудить и процедить. Принимать такое средство нужно 3 раза в день по половине стакана.
Поможет побороть васкулит и настойка из лимонов. Для этого потребуется взять два плода и измельчить их, затем смешать с 0,5 кг сахара и половиной литра спирта или водки, добавить туда 1 столовую ложку гвоздики. Приготовленную смесь заливают в стеклянную банку на 3 литра и доливают туда воды до краев. Настойку ставят в темное место на две недели, при этом периодически взбалтывая. После этого ее процеживают и принимают внутрь по ¼ стакана во время еды. Хранить ее лучше в холодильнике.
Как лечить васкулит беременным
Заболевание возникает очень быстро, поэтому при любой кожной сыпи у беременных нужно немедленно обратиться к врачу. Нельзя заниматься самолечением, ведь запущенная стадия способна нарушить работу внутренних органов и навредить будущему ребенку.

Врач определит масштаб заболевания и его тип, только после этого будет назначен курс лечения.
Меры профилактики
Меры по предупреждению заболевания до конца не разработаны. Имеются лишь определенные рекомендации по предотвращению развития вторичной его формы. Сюда относят:
- укрепление иммунитета (физические нагрузки, сведение стресса к минимуму, прогулки на свежем воздухе);
- лечение инфекций при первых же симптомах.
Прогноз на выздоровление
Если болезнь находится в первичной форме, то лечить ее будет гораздо проще, соответственно, и результат наступит быстрее. Однако все зависит от пациента, своевременности обращения к врачу и правильности лечения.
Уртикарный васкулит очень легко спутать с аллергической реакцией, поэтому очень важно вовремя обратиться к врачу. После ряда исследований он поставит диагноз и назначит правильное лечение. Ни в коем случае нельзя заниматься самолечением, ведь запущенная и хроническая стадия заболевания очень опасна, и при нарушениях в головном мозге может привести к инсульту.
Антитела к C1q фактору комплемента
Описание
Антитела к С1q фактору комплемента — маркёр в диагностике васкулитов — это группа системных заболеваний, которая характеризуется воспалением стенок кровеносных сосудов.
C1q компонент комплемента
C1q представляет собой гликопротеин. C1q образует комплекс с двумя C1r и двумя C1s молекулами с образованием первого компонента комлемента (С1) и отвечают за продолжение активации по классическому пути. Система комплемента представляет собой группу сывороточных белков, которые совместно с иммуноглобулинами разрушают клеточные стенки бактерий и мембраны клеток, пораженных вирусами.
Антитела направлены на коллагеноподобный фрагмент фактора комплемента С1q. Фактор комплемента С1q является основным компонентом классического пути активации комплемента. При взаимодействии с иммуноглобулинами IgM и IgG С1q, приобретает протеазную активность и инициирует запуск каскада комплемента c образованием активного C1 фактора. Антитела реагируют с фактором комплемента C1q и ускоряют формирование активного комплемента, что приводит к гипокомплементемии со снижением факторов комплемента С3 и С4. Образующиеся антитела к С1q приводят к снижению его содержания и откладываясь в тканях в виде иммунных комплексов, приводят к их поражению.
Антитела к С1q и васкулит
Антитела к С1q участвуют в патогенезе гипокомплементемического васкулита, описанного в 1973 году МакДаффи (MacDuffie). Это заболевание чаще встречается у женщин, приводит к артралгиям и рецидивирующему кожному гемораггическому уртикарному васкулиту. Рецидив васкулита сопровождается снижением факторов комплемента классического пути (С4 и С3). Антитела к С1q не встречаются при других вариантах крапивницы, что позволяет использовать этот тест для диагностики уртикарного васкулита.
Антитела к С1q выявляются у 15–60% пациентов с СКВ, преимущественно с волчаночным нефритом. Высокие титры этих аутоантител выявляются также у пациентов с диффузно-пролиферативным волчаночным гломерулонефритом, который характеризуется плохим прогнозом. Экспериментальные данные указывают, что С1q антитела играют патогенетическую роль при волчаночном нефрите. При обострении гломерулонефрита частота выявления антител увеличивается до 70–80%, эффективная терапия снижает концентрацию аутоантител. Антитела к С1q могут использоваться в оценке активности гломерулонефрита наряду с антителами к ДНК и антителами к нуклеосомам (см. описание тестов). Антитела к С1q выявляются у многих пациентов с мезангиокапиллярным (мембранозно-пролиферативным) гломерулонефритом.
Антитела к C1q крайне редко выявляются при других ревматических заболеваниях, васкулитах мелких сосудов, синдроме Фелти (спленомегалия и лейкопения), IgA нефропатии и синдроме Гудпасчера, а также при смешанной криоглобулинемии на фоне инфекции вирусным гепатитом С.
Показания:
- диагностика уртикарного гипокомплементемического васкулита;
- дифференциальная диагностика крапивницы;
- дифференциальная диагностика кожных геморрагических васкулитов;
- диагностика риска гломерулонефрита при СКВ;
- дифференциальная диагностика системных васкулитов;
- мониторинг эффективности терапии синдрома Гудпасчера;
- дифференциальный диагноз гломерулонефритов.
Подготовка
Кровь рекомендуется сдавать утром, в период с 8 до 12 часов. Взятие крови производится натощак или спустя 4–6 часов после последнего приема пищи. Допускается употребление воды без газа и сахара. Накануне сдачи исследования следует избегать пищевых перегрузок.
Интерпретация результатов
Единицы измерения: относительные единицы (отн.ед/мл).