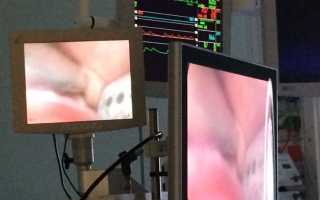
Прижигание сердца при аритмии ход операции особенности и последствия
Вернуть сердцу ритм
Врачи Мурманской областной клинической больницы осваивают новый метод лечения
Хорошо знакомый недруг
Фибрилляция предсердий, проще говоря, мерцательная аритмия, считается одним из самых распространенных видов нарушений ритма в кардиологии. Не случайно во всем мире этот диагноз известен миллионам пациентов.
Как подчеркивают специалисты, само по себе это заболевание неопасно, и человек может с ним прожить всю жизнь. При выявлении нарушений сердечного ритма пациенту назначают соответствующие препараты, принимать которые зачастую нужно пожизненно.
Нарушение ритма возникает по многим причинам и может вызывать у человека определенный дискомфорт, но в дальнейшем все обойдется без каких-либо серьезных осложнений. Однако так происходит не всегда. Нарушение ритма может пойти в развитие на фоне других сердечных недугов, что заметно ухудшает прогноз течения основного заболевания.
Словом, опасность — в осложнениях, прежде всего в сердечной недостаточности, которая сильно усложняет человеку жизнь. Но не только — крайне высок риск инфаркта, тромбоэмболии (открыв тромба и закупорка сосуда головного мозга или легких), и, как результат, — инсульт. Угроза этих состояний у человека с постоянной формой мерцания предсердий всегда рядом.
Неспроста с ухудшением самочувствия участковый врач всегда назначает такому пациенту ЭКГ, и уж непременно это исследование проведет скорая, прибывшая к больному.
Оперативная помощь без скальпеля
Медицина научилась восстанавливать сердечный ритм хирургическим путем, и не только на открытом сердце. Есть различные методы, в том числе малоинвазивные, которые не требуют проводить операцию на открытом сердце, чтобы его спасти.
К примеру, катетерная аблация, когда через вену на бедре кардиохирург подходит к предсердию, чтобы устранить его недруга — сгустки крови, вызывающие аритмию. Мурманская областная клиническая больница такой метод применяет уже многие годы, освоив его в числе первых в стране. А на днях в главном стационаре области двум пациентам, страдающим мерцательной аритмией, была проведена операция с применением нового метода — торакоскопической аблации.
Мастер-класс дал один из ведущих в России хирургов по лечению нарушений ритма сердца, доктор медицинских наук Александр Богачев-Прокофьев. Известный врач Сибирского федерального округа возглавляет в Новосибирске Центр новых хирургических технологий Национального исследовательского центра имени академика Е. Н. Мешалкина.
Метод, которым нашим пациентам была устранена мерцательная аритмия, применяется в России и в мире относительно недавно. Он повышает эффективность борьбы с недугом с 45 процентов до 90.
. Операционный блок был непривычно полон. Одни врачи ассистировали хирургу, другие — внимательно следили за ходом операции, фиксируя все команды шефа и подробные комментарии проводимых манипуляций. Операция проводится посредством эндоскопа (видеокамеры) и передает весь процесс на два монитора, к которым прикован взгляд хирургов.
Мэтр, несмотря на крупный багаж знаний и достижений, в свои 40 лет кажется абсолютно, неожиданно молодым. Позитивный, энергичный, с неизменным на каждом очередном этапе операции ритуально-бодром обращении к коллегам: «Поехали!».
Операция длится 3,5 — 4 часа. У пациентов, которым она была проведена, мерцательная аритмия была со стажем, что является одним из показаний к лечению этим способом.
— Если нарушение ритма у человека длительное — 5-10 лет и более, то эффективнее этот метод, в особенности когда у больного большой размер предсердий, — пояснил Богачев-Прокофьев. — Такая операция и более инвазивная — требуется общая анестезия. Но никаких костных структур не рассекаем. Плюс в том, что ее проводят через проколы грудной клетки: три справа и три слева. Реабилитация пациентов происходит достаточно быстро. В идеале пациент на следующий день переводится из реанимации в отделение, в течение пяти суток может быть выписан, а через две недели готов вернуться к обычной активной жизни.

По словам доктора, подобные операции сейчас проводят многие федеральные медицинские центры сердечно-сосудистого профиля. В частности, в Красноярске, Ростове-на-Дону, Астрахани, Калининграде. В Москве — только в центре ФМБА, начинают внедрять в Санкт-Петербурге — Богачев-Прокофьев обучал там коллег минувшей осенью.
— Теперь есть возможность освоить этот метод и врачам Мурманской областной больницы, — отметил руководитель инновационного центра хирургии.
Спасательный круг рядом
Кардиохирурги областной больницы с помощью приобретенного опыта будут внедрять новый метод в практику. Стоит отметить, что операция высокотехнологична и дорого стоит — около 400 тысяч рублей, проводится по квотам, бесплатно.
Несколько комплектов инструментов, необходимых для проведения таких операций, областная больница уже приобрела.
Исполняющий обязанности заведующего кардиохирургическим отделением Манолис Чармадов сообщил:
— Внедряем эту технологию, поскольку в ней нуждается большая группа наших пациентов. А специалистов, имеющих большой опыт, всегда приглашаем, чтобы устранить риски, которые возможны в ходе освоения нового.
— Операция длительная, бывают осложнения в виде кровотечений. Но мы к таким операциям готовы. У нас большой опыт в переливании крови, в областной больнице очень много самой современной аппаратуры для этого. Здесь мы располагаем гораздо большими возможностями по сравнению со многими учреждениями Северо-Запада, — отметил заведующий отделением кардиореанимации и анестезиологии Гарри Клейн, который также был в составе операционной бригады, которая провела лечение новом методом.
Первые две операции сделаны пациентам 58 и 60 лет. Послеоперационное состояние — в норме. Так что ближайшие дни оба мужчины уже вернутся домой. Без аритмии.
Сибирский доктор поделился впечатлением от работы в оперблоке Мурманской областной больницы:
— Часто бываю во многих регионах, и состояние материально-технической базы областных больниц нередко удручает. А здесь приятно удивлен оснащением самого отделения кардиохирургии и операционного блока. Качество инструментария, подготовленность бригады превзошли мои ожидания. Очень приятно увидеть такое не в федеральной клинике: понятно, что там все на высоком уровне, а в областной больнице Заполярья. Условия для оказания медпомощи абсолютно комфортные. А это очень важно, если стремишься к хорошему результату.
Важно
Периодическое возникновение или постоянное ощущение нарушения ритма сердца, учащенного сердцебиения, перебоев в работе сердца является причиной обращения к врачу.
Полезно знать
Нарушение сердечного ритма не всегда сопровождается ярко выраженными симптомами. Аритмия может вызывать неприятные ощущения со стороны сердца, но они не мешают повседневной жизни. Но болезнь неуклонно прогрессирует и разрушает сердце. Поэтому после 40 лет необходимо не реже 1-2 раз в месяц измерять свое артериальное давление, пульс. Простое самостоятельное обследование может сохранить годы жизни.
Необходимо знать
Фибрилляция предсердий может привести к инвалидности. Это связано
— с высоким риском тромбоэмболических осложнений — инфаркта головного мозга (инсульт), инфаркта миокарда, инфаркта почек, гангрены конечностей и др. Причина осложнений такого рода — образование тромбов в камерах сердца по причине замедления и нарушения потока крови в них;
— с развитием сердечно-сосудистой недостаточности по причине прогрессирования структурных и функциональных изменений сердца на фоне чрезмерной частоты и нерегулярности сердечных сокращений. Следствием является ограничение переносимости физических нагрузок, снижение функции органов и систем органов.
Опубликовано: Мурманский вестник от 07.02.2019
ГБУЗ ПККБ №1 Государственное бюджетное учреждение здравоохранения
- Главная
- О нас
- История Больницы
- Вакансии
- Сотрудники
- Информация
- График личного приема руководителем
- Маршрутизация пациентов по уровням оказания медицинской помощи
- Документы
- Новости
- Архив новостей 2018
- Архив новостей 2019
- Рентген центр
- Здоровый образ жизни
- Медицинский туризм
- Платные услуги
- Оказание платных услуг
- Прейскурант цен 2020
- Для пациента
- Центры и службы Краевой консультативной поликлиники
- Правила направления в Краевую Консультативную поликлинику
- Памятки и правила
- Высокотехнологичная помощь
- Бесплатная помощь
- Правила направления в ККП
- Перечень необходимого обследования при направлении в ККП
- Контакты
- Список всех контактов
- Как нас найти
- Вышестоящие организации
- Пенсионный фонд
- Другие организации
- Страховые медицинские организации
- Отзывы
- Отзывы (Ваша независимая оценка)
- Главная
- Отделение хирургического лечения сложных нарушений ритма сердца и ЭКС
Отделение хирургического лечения сложных нарушений ритма сердца и ЭКС

Руководитель отделения:
- Брицин Виктор Дмитриевич — Заведующий отделением, врач сердечно-сосудистый хирург
Специалисты:
- Поликутин Алексей Владимирович — Врач сердечно-сосудистый хирург, высшая категория
- Грачев Никита Игоревич — Врач сердечно-сосудистый хирург, специалист по рентгенэндоваскулярным диагностике и лечению
- Рублев Владислав Юрьевич — Врач сердечно-сосудистый хирург
- Барвинский Василий Алексеевич — Врач-электрофизиолог
- Васильева Светлана Витальевна — Врач-кардиолог, высшей категории
- Ковальчук Людмила Всеволодовна — Врач-кардиолог, высшей категории
- Геладзе Андрей Ревазович — Врач-кардиолог
Электрофизиологическое исследование (ЭФИ) +
Радиочастотная абляция (РЧА)
| НАИМЕНОВАНИЕ УСЛУГИ | КОЛ-ВО УСЛУГ | ЦЕНА (РУБ.) | СТОИМОСТЬ (РУБ.) |
|---|---|---|---|
| ЭФИ+РЧА аритмогенной зоны (без учета расходного материала) | 1 | 30 000 | 30 000 |
| ЭФИ+РЧА аритмогенной зоны (с учетом расходного материала) | 1 | ≈250 000 | ≈250 000 |
Перечень необходимых анализов и документов
для госпитализации на ЭФИ и РЧА:
1. Паспорт
Анализы:
- КСР на сифилис (суммарные а/т, ЭДС) [действителен в течении 10 дней]
- HBsAg (маркеры гепатита В) [действителен в течении 3 месяцев]
- Anti-HCV суммарные (маркеры гепатита С) [действителен в течении 3 месяцев]
- Флюорография [действителен в течении 1 года]
- ЭКГ
- Результаты Холтер мониторинга
- Чрезпищеводное электрофизиологическое исследование сердца (по показаниям)
Сдать анализы в нашей больнице Подробнее
Записаться и получить БЕСПЛАТНУЮ КОНСУЛЬТАЦИЮ по радиочастотной абляции (РЧА) Вы можете по телефонам:
Уже более 20 лет, являясь пионером данного направления на территории Приморского края, отделение специализируется на хирургическом лечении пациентов с нарушениями сердечного ритма и проводимости, осуществляя более 600 операций в год. Высококвалифицированная команда специалистов и современное техническое оснащение позволяют оказывать полный спектр медицинской помощи профильным пациентам, исходя из индивидуальных особенностей проводящей системы сердца.
Методики, внедренные в практику отделения:
По показаниям проводится имплантация всех видов отечественных и зарубежных электрокардиостимуляторов (ЭКС) пациентам с брадиаритмиями:
- Синдромом слабости синусового узла (СССУ)
- Атриовентируклярными блокадами (АВ блокады)
- Бинодальной болезнью проводящей системы сердца
- Брадисистолической формой фибрилляции предсердий
- Нейроваскулярными синдромами и синкопэ
Имплантация кардиовертера дефибриллятора пациентам с жизнеугрожающими желудочковыми тахиартиитмиями.
Кардиорессинхронизирующая терапия (бивентрикулярная электрокардиостимуляция) с целью лечения хронической сердечной недостаточности.
Осуществляются современные катетерные процедуры с использованием методик радиочастотной (РЧА) и криоабляции пациентам, являющиеся «золотым стандартом» лечения при различных видах тахиаритмий:
- Наличии дополнительных путей проведения (Синдром Вольф-Паркинсон-Уайта (ВПВ-синдром)),
- Атриовентрикулярная реципрокная узловая тахикардия (АВУРТ)
- Трепетание и фибрилляция предсердий
- Эктопические очаги возбуждения (желудочковая (ЖЭС) или предсердная экстрасистолия (ПЭС))
Кроме того, проводятся электрофизиологическое чреспищеводное (ЧПЭКС) и эндокардиальное (ЭФИ) исследования сердца и установка имплантируемых записывающих устройств с целью верификации диагноза и контроля медикаментозной терапии.
ОТВЕТЫ НА ЧАСТО ЗАДАВАЕМЫЕ ВОПРОСЫ:
Как обследуют проводящую систему сердца?
Целью разработки методов абляции было «излечение» ФП (в определенных выборках пациентов). Результаты длительного наблюдения пациентов после операции РЧА ЛП свидетельствуют о том, что после абляции синусовый ритм более стойкий, чем на фоне антиаритмической терапии, хотя поздние рецидивы развиваются нередко.
Показания
РЧА ЛП показана пациентам, у которых симптомы сохраняются несмотря на оптимальную медикаментозную терапию, включающие себя средства для контроля частоты сердечных сокращений и ритма. При оценке целесообразности абляции следует принимать во внимание следующие факты:
1. Стадия заболевания предсердий (тип ФП, размер левого предсердия, анамнез аритмии).
2. Наличие и тяжесть основного заболевания сердца.
3. Возможные альтернативы (антиаритмические средства, контроль частоты сердечных сокращений).
4. Предпочтения пациента.
Важное значение при выборе этого метода лечения имеет опыт врача, производящего процедуру. В опубликованных исследованиях абляция практически всегда проводилась высоко квалифицированным специалистами, работающими в специализированных лечебных учреждениях.
РЧА ЛП у пациентов с пароксизмальной ФП и минимальными признаками поражения сердца:
– высокая вероятность контроля ритма («излечение» ФП);
– относительная безопасность этого метода (если процедура выполняется опытным специалистом);
– абляция может рассматриваться как метод лечения первой линии у некоторых пациентов.
РЧА ЛП у пациентов с персистирующей или длительной персистирующей ФП, не страдающих серьезным органическим заболеванием сердца:
– окончательная стратегия лечения и коэффициент польза/риск катетерной абляции окончательно не установлены;
– возможны распространенная или повторная абляция.
РЧА ЛП у пациентов с пароксизмальной и персистирующей ФП и серьезными органическим заболеванием сердца:
– перед абляцией рекомендуется проводить антиаритмическую терапию.
– добиться эффективной абляции труднее.
– основанием для вмешательства должны быть выраженные симптомы, связанные с аритмией.
Обследование перед РЧА ЛП.
Перед абляцией всем пациентам следует провести ЭКГ в 12 отведениях и/или холтеровское мониторирование, а также эхокардиографию для исключения органического заболевания сердца. Дополнительные методы исследования, такие как магнитно-резонансная томография (МРТ) и компьютерная томография (КТ) – ангиография сердца, позволяют изучить трехмерную геометрию предсердий и количественно оценить степень фиброза предсердий. Чреспищеводная эхокардиография с целью исключения тромбоза левого предсердия (чаще всего в ушка), чтобы снизить риск тромбоэмболических осложнений во время абляции. Между чреспищеводной эхокардиографией и процедурой (рекомендуемое время ≤48 ч). Целесообразно проводить адекватную антикоагуляцию.
Методика операции РЧА ЛП.

В устья легочных вен или в область левого предсердия вокруг одной или нескольких легочных вен вводят циркулярный картирующий катетер, с помощью которого производится сегментарная абляция соединяющих волокон. Характерный потенциал в легочных венах определяется также при наличии синусового ритма, поэтому процедура абляции может быть выполнена, как при продолжающейся ФП, так и при нормальном синусовом ритме.
Как подготовиться к РЧА ЛП, о технике операции РЧА сердца подробнее.
Причинами рецидивов ФП могут быть как восстановление проведения возбуждения между предсердием и легочными венами, так и очаги триггерной активности при более дистальной изоляции легочных вен.
Несмотря на устранение триггеров ФП, большинству пациентов с персистирующей или длительной персистирующей ФП может потребоваться дополнительная модификация субстрата. Концептуальной основой этого подхода является теория множественных мелких волн. Пациентам проводят линейную абляцию, чтобы предупредить появление очагов циркуляции возбуждения.
Изучались различные конфигурации линейной абляции, однако выбор соответствующей линии у конкретного пациента остается трудной задачей. Чтобы добиться полной блокады проведения, линейная абляция должна быть трансмуральной, однако обеспечить такую абляцию часто сложно.
Осложнения
Осложнения при проведении РЧА ЛП можно разделить на 4 группы:
1. осложнения при катетерных манипуляциях: тромбоэмболия (0,93%) и инсульт (0,3%), образование предсердно-пищеводного свища (менее 1 %), перфорация сердца, тампонада (0,8%), повреждение митрального клапана сердца, повреждение диафрагмального нерва и пищевода;
2. осложнения, связанные с пункцией и катетеризацией сосудов: артериовенозная фистула, гематома;
3. осложнения, обусловленные радиочастотным воздействием: стеноз/окклюзия легочной вены (в зависимости от места аблации по отношению к устью легочной вены, до 10% при фокальной аблации легочной вены, менее 5% при сегментарной аблации);
4. осложнения, обусловленные лучевой нагрузкой.
Смертность от РЧА ЛП 0,7%.
Наблюдение пациентов после РЧА ЛП.
Антикоагуляция. Непосредственно после абляции применяют низкомолекулярные гепарины (НМГ) или нефракционированный гепарин (НФГ) внутривенно, чтобы создать «мост» к восстановлению антикоагуляции, которую продолжают по крайней мере в течение 3 месяцев, хотя некоторые центры не прерывают антикоагулянтную терапию во время вмешательства.
Целесообразность дальнейшей терапии пероральными антикоагулянтами оценивают с учетом риска инсульта. Отменять варфарин после аблzции обычно не рекомендуют пациентам с высоким риском инсульта, так как ФП – это хроническая и прогрессирующая аритмия.
Мониторирование рецидивов ФП. Методы оценки среднесрочных и долгосрочных результатов аблации ФП продолжают обсуждаться. Может быть достаточным контроль симптомов, купирование которых является основной целью абляции ФП. Чтобы определить эффективность различных вмешательств и улучшить технику абляции, необходимо проводить систематическое стандартизированное мониторирование ЭКГ. По мнению экспертов, пациента следует обследовать через 3 месяца после вмешательства, а затем каждые 6 месяцев в течение по крайней мере 2 лет. Истинная частота рецидивов будет значительно заниженной.
Результаты мета-анализа и рандомизированных исследований, в которых сравнивали РЧА ЛП и антиаритмические средства.
Хотя лекарственные средства остаются основой лечения ФП, в последние годы возрастает роль катетерной абляции. По данным недавно проведенного мета-анализа, эффективность катетерной абляции и антиаритмической терапии составила 77% и 52%, соответственно. В нескольких проспективных многоцентровых исследованиях была подтверждена более высокая эффективность катетерной абляции по сравнению с антиаритмической терапией. Многим пациентам проводили повторные вмешательства, что указывает на ограничения этого метода лечения.
Радиочастотная аблация
Радиочастотная аблация
В сложных случаях при лечении аритмии белорусские специалисты предпочитают использовать наиболее эффективный метод лечения –радиочастотную аблацию.
Аритмия сердца – это патология, при которой происходит нарушение нормальной сократительной активности сердца, что может привести к целому ряду серьезных осложнений.
Нарушение сердечного ритма или аритмия сердца возникает в том случае, когда электрические импульсы, инициирующие сердечное сокращение, функционируют неправильно, заставляя сердце биться слишком быстро или слишком медленно, или нерегулярно, неритмично.
Пациент с нарушениями ритма может отмечать следующие симптомы:
- ощущение сердцебиения и перебоев в груди;
- очень быстрое биение сердца;
- чрезвычайно медленное биение сердца;
- боли в груди;
- одышку;
- головокружение;
- потерю сознания или ощущение, близкое к обмороку.
Современные технологии лечения аритмий в Беларуси
Радиочастотная аблация (РЧА) — это современное направление хирургического лечения нарушений сердечного ритма. Появление этого малоинвазивного высокоэффективного метода лечения аритмии сердца в начале 1980-х годов позволило не только заменить многие хирургические вмешательства на открытом сердце, но и стало бесспорной альтернативой лекарственной терапии.
Сегодня к РЧА относят ряд методов, при которых очаг аритмии (патологические проводящие пути) разрушают с помощью какого-либо физического воздействия.
Белорусские кардиологи-аритмологи в совершенстве владеют методикой радиочастотной аблации.
Процедура выполняется в специально оборудованной операционной непосредственно под рентгеновским контролем. Применяется комбинированная анестезия (местная и внутривенная). Под рентгеноскопическим контролем вводится тонкий катетер-проводник, который подводится к источнику патологического ритма в сердце.
Первым этапом выполняют электрофизиологическое исследование (ЭФИ) сердца для обнаружения аритмогенных зон. (дополнительных патологических проводящих путей, эктопии и т. п.). В процессе ЭФИ сердца с датчиков электродов регистрируется внутрисердечная кардиограмма, которая передается на монитор компьютера, проводятся специальные тесты на провоцирование аритмий. Как только врач определился с аритмогенной точкой, на неё воздействуют радиочастотным импульсом, который подается по введенному проводнику: импульс разрушает участок ткани, который задает неправильный ритм.
После чего в обязательном порядке (примерно через 20 минут) проводят еще раз ЭФИ для оценки эффективности воздействия. Если электрофизиологические показатели удовлетворяют врача, то операцию заканчивают. Удаляют катетеры. На места пункций накладывают гемостатические (давящие) повязки.
Длительность выполнения вмешательства зависит от типа аритмии, установленной у пациента. После проведения операции пациент находится под постоянным наблюдением медицинского персонала. Пациенту рекомендуют строгий постельный режим (после окончания операции пролежать на спине, не сгибая ноги в коленях, 12 часов). Это необходимо для предотвращения кровотечений из мест пункций крупных сосудов и обеспечения быстрого заживления. Через 12 часов (по решению врача) уже разрешается вставать с кровати.


Аблация используется для лечения таких аритмий, как:
- фибрилляция предсердий;
- наджелудочковая тахикардия, в том числе и синдром Вольф-Паркинсона;
- желудочковая тахикардии;
- АВ-узловая тахикардия (реципрокная);
- при отсутствии эффекта в случае назначенного медикаментозного лечения.
Радиочастотная аблация относится к операциям малой степени риска.
Выполнение РЧА имеет неоспоримые преимущества:
- легче переносится пациентом по сравнению с открытым вмешательством;
- происходит восстановление синусового ритма сердца с нормальной частотой сердечных сокращений;
- в большинстве случаев отпадает необходимость в дальнейшем приеме антиаритмических препаратов;
- не требуется длительный прием противосвертывающих препаратов;
- восстановительный период проходит довольно быстро, через несколько дней пациента отпускают домой.
После проведения данного вмешательства у пациента имеет место благоприятный прогноз: минимизируется риск возобновления аритмии, прекращается/сокращается прием антиаритмических препаратов, что способствует улучшению качества жизни.
Почему нужно выбрать Беларусь?
Республиканский научно-практический центр «Кардиология» является крупнейшим медицинским учреждением в Беларуси, специализирующимся на лечении болезней сердца. Квалифицированные специалисты, применение инновационных технологий, в том числе собственных научных разработок, высокий процент успешных операций – наши главные преимущества, которые позволяют достигать блестящих результатов.
Лечение аритмии в Беларуси сегодня – это новейшие технологии по доступным ценам.
Мы беремся за самые сложные случаи и готовы бороться за сохранение и качество Вашей жизни!
Прижигание сердца при аритмии ход операции особенности и последствия
В норме регулярная работа нашего сердца поддерживается электрическими импульсами, которые генерируются группой специальных клеток. Эти клетки сформированы в компактное образование – синусовый узел, расположенный в верхней части правого предсердия [рис. 1].


При фибрилляции предсердий (мерцательной аритмии) вместо регулярного сердечного ритма в предсердиях возникают множественные электрические волны, приводящие к хаотичным сокращениям обоих предсердий с очень высокой частотой [рис. 2].


Фибрилляция предсердий (мерцательная аритмия), как правило, проявляется учащенным нерегулярным сердечным ритмом, одышкой, плохой переносимостью физических нагрузок. Нередко фибрилляции предсердий протекает бессимптомно и обнаруживается случайно при регистрации ЭКГ. Нередко у пациентов с фибрилляцией предсердий (мерцательной аритмии) обнаруживается еще один вид нарушений сердечного ритма – трепетание предсердий [ рис.3 ]. Симптомы трепетания предсердий мало отличаются от фибрилляции предсердий. Точная диагностика данных нарушений ритма и определение тактики лечения должны определяется кардиологом-аритмологом.


2. Зачем и как лечить фибрилляцию предсердий?
Лечение фибрилляции предсердий ставит своей целью:
- устранение симптомов аритмии, т.е. улучшение качества жизни пациентов;
- устранение угрозы развития сердечной недостаточности;
- профилактика тромбоэмболических осложнений.
По данным мировой медицинской статистики фибрилляция предсердий (мерцательная аритмия) – самое часто встречающаяся (1-2 % в популяции) нарушение сердечного ритма. У значительной части пациентов (до 40%) ФП носит бессимптомный характер. У этой категории больных медикаментозное антиаритмическое или немедикаментозное лечение (катетерная аблация) ФП, как правило, не проводится. Лечение этих пациентов заключается в контроле частоты сердечного ритма и назначении антикоагулянтов для профилактики тромбоэмболических осложнений. Пациентам, у которых фибрилляция предсердий сопровождается описанными выше симптомами назначают постоянную антиаритмическую терапию, направленную на профилактику рецидивов ФП. Приблизительно у одной трети среди всех больных ФП удается подобрать эффективный антиаритмический препарат или их комбинацию.
У 30% больных с симптомной, плохо переносимой фибрилляцией предсердий не удается подобрать эффективную антиаритмическую терапию, либо прием антиаритмических средств противопоказан, сопровождается развитием побочных эффектов или пациенты не хотят придерживаться тактики длительного консервативного медикаментозного лечения. Этой категории больных в соответствии с современными международными и российскими рекомендациями рекомендуется проведение катетерной аблации.
Следует подчеркнуть, что выбор вариантов лечения в каждом конкретном случае – задача кардиолога-аритмолога с учетом мнения пациента и объективных медицинских данных.
3. Катетерная и хирургическая аблация
В зависимости от формы фибрилляция предсердий (пароксизмальная, персистирующая или постоянная), наличия другой патологии со стороны сердечно-сосудистой системы и сопутствующих заболеваний применяются 3 разновидности катетерной (или хирургической) аблации:
• внутрисердечная катетерная аблация – наиболее широко используемый метод немедикаментозного лечения ФП. Катетерная аблация проводится в условиях рентгеноперационной с использованием управляемых катетеров, перемещаемых в камеры сердца через сосудистые доступы (бедренные и подключичные вены). Цель катетерной аблации радикальное устранение «источников» аритмии в левом и (при трепетании предсердий) правом предсердии. В настоящее время широкое клиническое применение нашли 2 вида катетерной аблации: радиочастотная катетерная аблация и баллонная криоаблация.
• катетерная аблация (деструкция) АВ узла – разновидность внутрисердечной катетерной аблации, которая применяется в тех случаях, когда ФП сопровождается стойко высокой частотой сердечных сокращений при невозможности медикаментозного контроля или радикального устранения ФП. Аблация АВ узла проводится только после имплантации искусственного водителя ритма (кардиостимулятора).
• операция «Лабиринт» — хирургическая аблация ФП. Операция «лабиринт» (MAZE) применяется в тех случаях, когда пациенту с ФП показано хирургическое вмешательство на открытом сердце в связи с наличием «основного» заболевания сердца: операция аорто-коронарного шунтирования, протезирование клапанов и т.д. В качестве самостоятельного вмешательства при ФП операция «лабиринт» применяется в виде модифицированных малоинвазивных операций с торакоскопическим доступом и только при неэффективности раннее выполненных попыток катетерной аблации.
4. Радиочастотная или баллонная криоаблация?
Согласно современным представлениям, ключевая роль в развитии ФП принадлежит так называемым «арит0могенным» легочным венам (т.н. триггеры ФП) — крупным сосудам, впадающим в левое предсердие [ рис.4 ]. Именно поэтому, большинству пациентов с пароксизмальной и персистирующей формами фибрилляции предсердий показано выполнение катетерной аблации (изоляции) легочных вен.


Как это работает?
При радиочастотной катетерной аблации изоляция легочных вен достигается нанесением большого количества точечных воздействий с использованием тока высокой частоты. Эти воздействия должны сформировать непрерывную цепь из множества последовательных коагуляционных некрозов вокруг каждой из вен [рис.5A]. При использовании другой технологии — баллонной криоаблации [видео 1] зона некроза вокруг вен создается благодаря воздействию низкой температуры (до — 60ºС) в криобаллоне, расположенном последовательно в каждом из устьев легочных вен [рис.5Б]. В большинстве случаев полная изоляция достигается однократным криовоздействием в течение нескольких минут, что является безусловным преимуществом перед радиочастотной аблацией. Оба вида катетерных аблаций проводятся в рентгеноперационной под наркозом или в условиях глубокой седации. Данные вмешательства являются высокотехнологичными видами медицинской помощи и должны выполняться квалифицированными специалистами с достаточным опытом интервенционных вмешательств.


Видео 1. Баллонная криоаблация
Эффективность и безопасность
Общепринятым определением эффективности катетерной аблации при ФП считается отсутствие любых предсердных аритмий после аблации без применения антиаритмических средств. Контроль за эффективностью осуществляется клинически (самоконтроль пациентов) или с использованием систем длительной регистрации ЭКГ (ХМ ЭКГ или специальные имплантируемые регистраторы сердечного ритма).
Одним из основных факторов, определяющих эффективность катетерных аблаций при ФП является длительность эпизодов фибрилляции. В тех случаях когда приступы аритмии не превышают нескольких часов или дней (т.н. пароксизмальная форма) и, как правило, закачиваются самостоятельно, оперативное лечение максимально эффективно. В сравнительных исследованиях (международное исследование «Fire and Ice») рецидивов ФП в течение первого года не было у 65% больных как после радиочастотной, так и после баллонной криоаблации. При этом, есть наблюдения, что у лиц без сопутствующей кардиальной патологии эффективность баллонной криоаблации может достигать 80-90%.
У пациентов с персистирующей формой ФП, т.е. с аритмией длительностью более 7 дней, а также требующей для восстановления синусового ритма проведения медикаментозной или электрической кардиоверсии, ожидаемая эффективность катетерных аблаций – около 50-60%.
Если после катетерной аблации ФП рецидивирует с прежней частотой и длительностью, оправданным является проведение повторного вмешательства.
Осложнения при катетерной аблации ФП могут проявляться в виде повреждения сосудов в месте пункции, перфорации стенки сердца с развитием тампонады, образование тромбов в полости сердца и тромбоэмболическими осложнениями, термическим повреждением пищевода, развитием пареза диафрагмального нерва и рядом других. Применение современных высокотехнологичных методов контроля во время внутрисердечных вмешательств, достаточный опыт и квалификация врачей позволяет выполнять данные вмешательства эффективно и без значительного риска развития осложнений. Вместе с тем, необходимо четко осознавать, что решение о проведении интервенционного лечения ФП должен принимать врач с достаточным опытом лечения подобной категории больных, объективно учитывая аргументы «за и против».
5. Катетерная аблация ФП в отделе клинической электрофизиологии и рентгенхирургии нарушений ритма
Интервенционная аритмология – одно из основных направлений в научной и клинической работе отдела клинической электрофизиологии с момента его основания в 1990 г. Почти 20 лет насчитывает опыт лечения различных нарушений сердечного ритма с использованием технологии катетерных аблаций.
С 2012 года в отделе был внедрен метод катетерных аблаций при ФП. Сегодня приоритетным методом, используемым в клинической практике отдела клинической электрофизиологии при немедикаментозном лечении ФП является метод баллонной криоаблации. Этот выбор основан на том, что криоаблация при ФП не уступает по эффективности радиочастотной, являясь при этом наиболее безопасным методом интервенционного лечения ФП, что было доказано при анализе многолетнего опыта ведущих мировых центров в лечении ФП.


Специалисты отдела клинической электрофизиологии проводят полноценное предоперационное обследование пациентов, выполняют интервенционное вмешательство и обеспечивают амбулаторное наблюдение за всеми пациентами в течение не менее 1 года после катетерной криоаблации ФП. В тех случаях, когда у пациентов имеются сложные сопутствующие нарушения сердечного ритма применяется комплексное (одномоментное) интервенционное лечение, либо т.н. «гибридная терапия», сочетающая катетерное вмешательство и последующее медикаментозное лечение. В случае рецидива ФП может быть выполнена повторная баллонная криоаблация или радиочастотная катетерная аблация.
Радиочастотная абляция (РЧА) при лечении аритмии в Германии


Компания «Рулаком» предлагает проведения радиочастотной абляции при лечении аритмии в одном из лучших мировых кардиологических центров Германии – госпитале «Асклепиос Санкт-Георг».
В клиниках «Асклепиос» проводится максимальное количество абляций – ни в одной клинике мира у врачей нет такого огромного опыта.
Кардиологическое отделение клиники «Асклепиос Санкт-Георг» возглавляет профессор, доктор медицинских наукШтефан Виллемс – автор многочисленных международных научных исследований, посвященных в том числе фибрилляции предсердий. Одна из его важных специализаций – предотвращение сердечной недостаточности с помощью раннего выявления фибрилляции предсердий, в том числе с применением аблиции, технологии Smartwatch и интегрированного мониторинга сердечного ритма вместо медикаментозного лечения и выжидательной стратегии. Максимально раннее оперативное вмешательство позволяет защитить пациентов от угрожающих жизни последствий.
Профессор Виллемс – врач с 30-летним опытом успешной медицинской деятельности, в том числе организации работы кардиологического отделения университетской клиники Эппендорф, а также центра лечения сердечных заболеваний.
Отделение располагает собственным стационаром, реанимацией отделением и амбулаторией. Ежегодно здесь проводится более 2000 электрофизиологических исследований и 1800 радиочастотных катетерных абляций.
Специализированные клиники


Медицинский центр «Асклепиос Сант-Георг»
Кардиологическое отделение
Весь спектр катетерных или аппаратных методов лечения сердечно-сосудистых заболеваний. Крупнейшее кардиологическое отделение Северной Германии. В списке лучших клиник Германии по версии журнала FOCUS.
Ежегодно:
— более 5500 стационарных пациентов
— 2000 электрофизиологических исследований
— 1800 радиочастотных катетерных абляций,
— 700 искусственных водителей ритма
— 150 операций по установке электрокардиостимуляторов-дефибрилляторов
Лечение нарушений сердечного ритма в Германии – комплексный подход
Аритмия – серьезная угроза здоровью и жизни, способная стать причиной развития хронической сердечной недостаточности, некоррегируемых нарушений сердечного ритма, инсульта.
При нерегулярном или частом сокращении сердца объем крови не полностью выталкивается из предсердий или желудочков; развивается застой крови, образуются тромбы, которые при попадании в кровяное русло могут вызывать закупорку сосудов жизненно важных органов, в частности артерий головного мозга.
Пациентам, которые обращаются в клиники Германии, предлагается комплексное лечение всего спектра нарушений сердечного ритма с проведением индивидуального консультирования, диагностики, лечения и последующего наблюдения:
- мерцательная аритмия;
- мерцание предсердий;
- предсердные тахикардии (нарушение сердечного ритма связанное с работой предсердий);
- суправентрикулярные тахикардии (в области синусовых узлов и АВ-узлов/тахикардии возникшей над камерами сердца);
- желудочковые тахикардии (нарушения сердечного ритма связанные с работой желудочков сердца);
- суправентрикулярные и вентрикулярные экстрасистолии (причислены к нарушениям сердечного ритма, сердечная деятельность выходящая за рамки нормального синусового ритма);
- профилактика инсульта.
Современные технологии проведения РЧА в клиниках Гамбурга
Радиочастотная абляция (РЧА) – малоинвазивная операция на сердце, во время которой при помощи радиочастотного излучения, подведенного непосредственно к сердцу, разрушается патологический очаг аритмии. РЧА проводится вместо многих операций на открытом сердце, и может также быть альтернативой неэффективной лекарственной терапии.
Асклепиос «Санкт-Георг» – одно из самых крупных электрофизиологических отделений Германии и Европы. Внушительный опыт в сочетании с самыми современными и инновационными технологиями в сфере диагностики и лечения всех видов нарушений сердечного ритма – вот причины, по которым именно сюда направляются сотни пациентов, чтобы сделать операции на сердце в Германии.
В абсолютном большинстве случаев операция РЧА, которую пациенты проводят в Германии, проходит успешно и без осложнений.
- Опыт в сочетании с самыми современными и инновационными технологиями в сфере диагностики и лечения всех видов нарушений сердечного ритма.
- Более 2 000 абляций (склеротерапий) в год.
- Показатель эффективности радиочастотных абляций достигает 90%.
Лечение сердца в Германии с помощью абляции проходит в несколько этапов:
1 Катетеризация периферических вен . Через прокол вены с помощью специальных трубочек — катетеров вводятся электроды в полость сердца. Процедура безболезненна и проводится под рентгеноскопическим контролем.
2 Электрофизиологическое исследование сердца . Чтобы выявить аритмогенный участок сердца или наличие аномальных проводящих путей, проводят ряд провокационных тестов. При этом электроды фиксируют внутрисердечную кардиограмму и выводят её на монитор.
3 Абляция . После того как выявили аритмогенный участок, проводят его разрушение. Для этого на рабочий кончик электрода подается высокочастотный ток и прижигается патологический очаг, после чего участок сердечной ткани больше не будет генерировать патологические импульсы.
4 Контрольные тесты . Чтобы убедиться в успешности операции, врач проводит повторное электрофизиологическое исследование. Если при этих исследованиях регистрируется стабильный синусовый ритм, который сохраняется при подаче электрических импульсов и введении лекарств, операцию заканчивают.После этого пациенту нужно соблюдать постельный режим в течение суток.
Значительные нарушения сердечного ритма можно лечить в условиях щадящего кардиохирургического вмешательства. В особенности в сочетании с оперативной коррекцией митрального клапана (традиционное вмешательство или через небольшие надрезы), а также при оперативном лечении коронарных сосудов или клапана аорты, большое значение имеет хирургическая абляция фибрилляции предсердий.
Показатель эффективности среди пациентов, прошедших лечение аритмии сердца в Германии чрезвычайно высокий и достигает 90%.
Средний срок пребывания в клинике 7дней включая предоперационную и послеоперационную диагностику и наблюдение.
В абсолютном большинстве случаев операция РЧА, которую пациенты проводят в Германии, проходит успешно и без осложнений. В редких случаях после РЧА могут возникать следующие нежелательные состояния:
- Осложнения, связанные с пункцией (проколом) вены – гематомы, тромбозы, перфорация сосудов и др.
- Осложнения, связанные с катетеризацией – микроэмболия сосудов сердца, повреждение сердечных клапанов, тромбоз коронарной артерии и др.
- Осложнения, связанные с радиочастотным воздействием – перфорация миокарда, нарушение проходимости коронарных сосудов из-за спазма или окклюзии, преходящее нарушение мозгового кровообращения.
Врачи кардиологического отделения «Асклепиос» обладают уникальной квалификацией и опытом для того, чтобы добиться максимальной эффективности лечения, то есть установления регулярного сердцебиения на длительный период. Контрольное наблюдение рекомендуется через полгода. Оно может быть проведено по месту жительства пациента, а данные предоставлены врачу в Гамбурге.
Стоимость проведения радиочастотной абляции в Гамбурге
РЧА проводится в кардиологическом отделении с 80-х годов, что делает операцию рутинной и исключающей возможности импровизации, а, следовательно, обеспечивает ее высокую эффективность.
Стоимость электрофизиологического воздействия для пациентов «Рулаком» – около 19.000€, включая необходимую пред- и постоперативную диагностику, пребывание и питание в клинике в течение 7 дней.
В стоимость так же включены трансферы, сопровождение переводчика и перевод медицинской документации.
Пациенты размещаются в одноместных комфортабельных палатах, оборудованных всем необходимым.
Мерцательная аритмия
Обследование и лечение
Сокращения сердца в строго упорядоченном ритме обеспечивают человеку возможность вести привычный образ жизни, двигаться, отдыхать и вообще – жить. Если ритм сердца по какой-то причине сбивается, это чревато серьезными проблемами. К таким проблемам относится сердечная патология – мерцательная аритмия.
Человеческое сердце – четырехкамерное. Чтобы обеспечивать бесперебойную работу главного «насоса» в человеческом организме, его камеры синхронно сокращаются: вначале два предсердия, затем – два желудочка. Однако при мерцательной аритмии желудочки сокращаются с нормальной частотой, а предсердия – гораздо быстрее (до 350-700 сокращений в минуту). Когда синхронность нарушается, кровь из желудочков выбрасывается в большой и малый круг не вся, возникает риск застоя, а легочная артерия и аорта не наполняются кровью должным образом. Застойные процессы в свою очередь опасны образованием тромбов, которые отрываясь могут привести к инфаркту, кардиоэмболическому инсульту, некрозу и перитониту кишечника, гангрене конечностей – в зависимости от того, в какой артерии застрянут эмболы.
Причины развития заболевания
Мерцательная аритмия, или фибрилляция предсердий, в трети случаев не имеет этиологического объяснения, и называется идиопатической. В остальных случаях можно выделить факторы, на фоне которых патология развивается с большой вероятностью:
- Курение и злоупотребление алкоголем.
- Стресс и сильное эмоциональное перенапряжение
- Удар электрического тока или гипертермия
- Чрезмерный вес и ожирение
- Наличие в анамнезе кардиологических заболеваний – гипертонии, миокардита, перикардита, ишемии, кардиомиопатии, кардиосклероза, врожденных и приобретенных пороков сердца
- Наличие в анамнезе серьезных заболеваний почек, легких, щитовидной железы
- Наследственная предрасположенность
- У молодых людей – врожденные патологии сердечных клапанов.
Симптомы мерцательной аритмии
Симптоматика аритмии может различаться в зависимости от особенностей конкретного организма и степени развития патологии.
- Сердце бьется учащенно.
- В области сердца человек чувствует дискомфортные покалывания или боль.
- Возникает одышка.
- Мочеиспускание учащается.
- Потоотделение становится более интенсивным, чем обычно.
- Кружится голова, человек может беспричинно потерять сознание.
- Тревожность или паника возникает необъяснимо и необоснованно.
- Физическая активность снижается из-за мышечной слабости.
Степени развития заболевания
Фибрилляция предсердий может проявляться в трех формах. В кардиологической практике выделяют:
- Мерцательная аритмия в пароксизмальной форме – проявляется приступами и обострениями на фоне обычно нормального сердечного ритма. С помощью лекарственных препаратов процесс удается остановить в течение суток. Максимальный период обострения пароксизмальной аритмии – 1 неделя. Иногда сердечный ритм приходит в норму и без терапии.
- Персистирующая – мерцательная аритмия, приступы которой длятся более 1 недели, и не могут пройти самостоятельно. Для купирования процесса необходимо медикаментозная терапия или электрокардиоверсия. Если не удается остановить фибрилляцию предсердий обозначенными способами в течение полугода, врач рассматривает варианты хирургического лечения.
- Постоянная – фибрилляция становится постоянной, заменяя собой нормальный сердечный ритм. Это хроническая аритмия, устранить которую не позволяют ни медикаменты, ни другие способы лечения.
К какому врачу обратиться?
Заметив, что сердце бьется неправильно – учащается, замедляется или на мгновение останавливается, не стоит искать этому объяснений, а нужно как можно скорее отправиться на консультацию в кардиологическое отделение. Даже если этот симптом быстро проходит и редко повторяется, важно исключить развитие мерцательной аритмии, которая со временем усугубиться и перейдет в хроническую форму.
Диагностика мерцательной аритмии
Аритмии диагностируются посредством следующих аппаратных методик:
- Электрокардиограмма.
- Атропиновая проба с ЭКГ
- ЭКГ после физических нагрузок.
- Суточная фиксация кардиограммы в условиях физической активности и отдыха человека.
- УЗИ сердца – эхокардиография.
Лечение
Бороться с мерцательной аритмией, как и с большинством других заболеваний, проще на начальном этапе. Так, в зависимости от степени развития, кардиолог назначает пациенту:
- Медикаментозную терапию. Врач-кардиолог после обследования составляет программу лечения, включая в нее антиаритмические и метаболические препараты, бета-адреноблокаторы, антикоагулянты и тромболитики, антагонисты кальция.
- Электокардиоверсию – воздействие на сердце разрядом электрического тока, чтобы привести ритм его сокращений в норму. Проводится под общим наркозом.
- Катетерную абляцию – хирургическое размыкание волокон на участке предсердия, где возникает импульс, стимулирующий ускоренное сокращение.
- Установку кардиостимулятора, который будет постоянно синхронизировать ритм сокращений предсердий и желудочков.
Записаться на консультацию к кардиологу
Мерцательная аритмия – не самое распространенное кардиологическое заболевание, однако очень серьезное и требующее вмешательства опытного врача. В России фибрилляция предсердий диагностируется у 0,5% населения, причем с возрастом процент увеличивается. Среди 60-летних болеет каждый пятнадцатый, а среди тех, кому больше 80-лет – каждый десятый.
Кардиологи частного Многопрофильного Центра «Клиника №1» в Москве приглашают пациентов на диагностику и лечение болезней сердца и сосудов. Под контролем лучших кардиологов вы сможете одолеть серьезное заболевание, повысить качество своей жизни и увеличить ее продолжительность.
Записаться на платный прием можно по телефону или с помощью онлайн формы на сайте клиники. Здесь же представлена информация о ценах на первичную и повторную консультацию, а также график приема кардиологов центра.
г. Москва, ул. Краснодарская, дом. 52, корп. 2
Работаем в будние дни и выходные с 8.00 до 21.00