Лечится ли генетическая несовместимость супругов при зачатии
Генетическая совместимость родителей —
Запишитесь на консультацию репродуктолога и генетика
Зачем нужен тест на генетическую совместимость?
Большинство людей не подозревают о том, что являются носителями генетических мутаций, поскольку не страдают сами и не имеют родственников с клиническими проявлениями заболеваний, обусловленных дефектами ДНК. Отсутствие клинических проявлений связано с тем, что вызывающий данное заболевание неполноценный ген является рецессивным, и его функция компенсируется парным ему здоровым доминантным геном, унаследованным от другого родителя. Только совпадение наследования дефектных генов от обоих родителей может привести к развитию генетического заболевания, и в этом случае единственным способом, позволяющим предотвратить рождение ребенка с неизлечимым генетическим заболеванием, является тест на генетическую совместимость супругов.
Тест на генетическую совместимость родителей это скрининг известных полиморфизмов и мутаций ДНК, приводящих к развитию наследственных заболеваний. Скрининг может быть проведен для обнаружения наиболее распространенных дефектов ДНК с учетом этнических особенностей родителей и мест их проживания. Кроме того, возможно широкомасштабное исследование большинства известных мутаций ДНК.
Клинический госпиталь на Яузе в сотрудничестве с компанией Igenomix (Испания) проводит максимально полное генетическое исследование — до 40 000 вариантов, 549 генов, ответственных за развитие более 600 генетических заболеваний, которое позволяет выявить их носительство и совпадение обнаруженных мутаций у мужчины и женщины.
Благодаря генетическому скринингу возможно точное определение дефектного участка ДНК, что обеспечивает условия для выявления пораженного гена у плода задолго до его рождения.
Совпадение дефектов ДНК у обоих родителей вызывает необходимость инвазивной генетической диагностики плода во время беременности. Благодаря современным достижениям молекулярной генетики и передовым технологиям с использованием безопасных лазерных микроманипуляций с эмбрионами, высококвалифицированные специалисты эмбриологи и генетики Клинического госпиталя на Яузе проводят во время экстракорпорального оплодотворения генетическую диагностику на самой ранней стадии развития плода. Это позволяет избежать переноса в матку генетически неполноценных эмбрионов и обеспечить достижение главной цели — рождения здорового ребенка.
Разновидности теста на генетическую совместимость
Лаборатория репродуктивной генетики Клинического госпиталя на Яузе предлагает пройти скрининг самых распространённых мутаций, определяющих 4 моногенных наследственных заболевания, которые встречаются у жителей России чаще всего: фенилкетонурия, муковисцидоз, несиндромальная нейросенсорная тугоухость, спинальная амиотрофия. Возможно целенаправленное расширение исследования в зависимости от этнической принадлежности, эндемической ситуации и семейного анамнеза пациента.
Стоимость услуг Вы можете посмотреть в прайсе или уточнить по телефону, указанному на сайте.
Несовместимость партнеров при зачатии: как ее распознать и что делать

Люди влюбляются, женятся, пытаются завести ребенка. У них не получается, а потом супруги узнают, что несовместимы. Почему такое происходит, какие анализы помогут выявить несовместимость и почему не стоит унывать, расскажем в статье.
Признаки и виды несовместимости
По статистике бесплодие в 30% случаев связано с репродуктивным здоровьем женщины, еще в 30% — со здоровьем мужчины, 10% приходится на идиопатическое бесплодие, когда врачи не могут установить причину. В 20% завести ребенка мешает несовместимость партнеров при зачатии. Признаки того, что организмы мужчины и женщины «конфликтуют» между собой следующие:
- партнеры не могут зачать ребенка больше года, но оба здоровы;
- у женщины происходят выкидыши;
- врачи неоднократно диагностируют замершую беременность.
Выделяют четыре вида несовместимости партнеров при зачатии:
- иммунологическая,
- генетическая,
- связанная с резус-кофликтом,
- несовместимость микрофлоры.
Расскажем о каждом виде подробно.
Иммунологический конфликт
При иммунологической несовместимости проблему вызывают антитела. Они появляются в слизи, вырабатываемой шейкой матки во время овуляции. Задача слизи — помочь сперматозоидам поскорее добраться до яйцеклетки, чтобы оплодотворить ее. У антител задача противоположная — обездвижить сперматозоиды. И если они с ней справляются, беременность не наступает.
Антитела могут вырабатываться у женщины на половые клетки любого партнера или только одного определенного. Точно объяснить такую странную реакцию наука не может, но называет провоцирующие факторы:
- ослабленный иммунитет,
- половые заболевания или любые другие инфекции,
- большое количество в прошлом половых партнеров и случайных связей,
- аборты,
- стрессы,
- гормональные сбои.
Иммунологическую несовместимость выявляют с помощью посткоитального теста, который еще называют проба Шуварского. Чтобы его провести, у женщины берут секрет из шейки матки через несколько часов после полового акта — должно пройти не более 12 часов.
Другое важное условие — тест проводят во время овуляции. Чтобы определить удачное время, измеряют базальную температуру или используют специальные тест-полоски. Материл из шейки матки лаборант исследует: смотрит, есть ли в нем сперматозоиды, много ли их и насколько они подвижны. Обычно тест занимает около 20 минут.
Лечение иммунологической несовместимости могут начать с лекарственной терапии. Курс препаратов врач назначает индивидуально в каждом конкретном случае. Это могут быть иммуностимуляторы, антигистаминные средства, кортикостероиды. Пока женщина принимает лекарства, пара предохраняется с помощью презервативов.
Когда терапия заканчивается, партнеры пытаются зачать ребенка. Если результатов нет, врачи советуют вспомогательные репродуктивные технологии. В данном случае хорошие результаты дает внутриматочная инсеминация, когда сперму вводят в полость матки через тонкий катетер. Благодаря такой технологии, сперма не соприкасается со слизью в шейке матки и не встречается с агрессивными антителами.
Генетическая идентичность
Генетическая несовместимость поджидает партнеров в том случае, если у них оказываются схожими конкретные гены — HLA. Обычно у каждого человека комбинация этих генов индивидуальна, и это важно для нормального протекания беременности.
После оплодотворения эмбрион наследует HLA-гены и матери, и отца. Женская иммунная система реагирует на «чужаков» в виде отцовских HLA-генов, но в ответ на это запускаются специальные иммунные реакции: лимфоциты в матке вырабатывают антитела, которые защищают эмбрион от нападения материнских лимфоцитов-киллеров. В результате беременность продолжает успешно развиваться.
Этот процесс нарушается, когда гены HLA у партнеров идентичны. Плод не содержит чужеродных женскому организму генов, и механизмы сохранения беременности не запускаются.
Иммунная система воспринимает эмбрион как мутацию собственных клеток и атакует его. Часто это заканчивается выкидышем или замиранием плода.
Врачи отмечают, что генетическое совпадение родителей не всегда заканчивается трагично для ребенка. Иногда беременность развивается нормально. Или бывает так, что одна беременность протекает успешно, а другая может развиваться только благодаря усилиям медиков.
Чтобы выяснить совместимость в плане генетики, паре необходимо сделать анализ. Проводить его рекомендуют, только когда уже случались проблемы с вынашиванием плода и только по направлению врача-генетика.
 У обоих партнеров делают забор венозной крови, и в течение двух недель генетик ее исследует. Мужчина и женщина считаются генетически несовместимыми, если в их крови обнаруживают хотя бы два сходных гена-HLA. Спешим успокоить — генетически похожие родители встречаются редко. Однако у партнеров из одной семьи вероятность схожести HLA-генов большая, именно поэтому родственные браки нежелательны.
У обоих партнеров делают забор венозной крови, и в течение двух недель генетик ее исследует. Мужчина и женщина считаются генетически несовместимыми, если в их крови обнаруживают хотя бы два сходных гена-HLA. Спешим успокоить — генетически похожие родители встречаются редко. Однако у партнеров из одной семьи вероятность схожести HLA-генов большая, именно поэтому родственные браки нежелательны.
Выносить здорового ребенка при генетической несовместимости можно при помощи современной медицины. Паре посоветуют провести иммуноцитотерапию. Этот метод разработали отечественные специалисты. Его суть в том, что из крови партнера выделяют лимфоциты и вводят под кожу партнерше. Это стимулирует женскую иммунную систему на синтез антител, защищающих эмбрион. Процедура безболезненная, высокоэффективная, но имеет некоторые противопоказания. Например, нельзя вводить кровь мужа, который болел гепатитом или является носителем вируса иммунодефицита человека.
Разные резус-факторы
Резус-фактор — это белок. Если он есть на поверхности красных кровяных телец — эритроцитов — кровь человека считается резус-положительной. По статистике именно такая кровь течет по венам 85% людей. Но иногда белок на эритроцитах отсутствует, в этом случае кровь называют резус-отрицательной.
На зачатие наличие резус-фактора никак не влияет, зато имеет большое значение для вынашивания плода и рождения здорового ребенка. Точнее, опасаться надо только в одном случае: когда у мамы кровь отрицательная, а у папы положительная.
Если малыш унаследует папину положительную кровь, иммунная система мамы «взбунтуется» против эритроцитов с незнакомым белком и начнет вырабатывать против них антитела.
В случае обратной ситуации, когда у мамы кровь положительная, а у плода отрицательная, конфликта не произойдет. Резус-фактор уже знаком женскому организму, а то, что он отсутствует на эритроцитах эмбриона, значения не имеет.
Однако антитела против «чужих» эритроцитов вырабатываются только при условии, что кровь матери и малыша смешается. Обычно такое происходит во время родов. Поэтому первая беременность при несовместимости резус-факторов проходит без конфликтов и не сказывается на здоровье ребенка. Конечно, если у мамы до этого не было абортов или выкидышей.
Во время второй беременности, если эмбрион снова будет положительным, антитела уже будут приведены в действие. Мама в это время может прекрасно себя чувствовать и даже не подозревать, что ее собственная иммунная система воюет с малышом. Закончиться такая война может гибелью плода или рождением ребенка с серьезными патологиями.
Чтобы такого не случилось, в первые 72 часа после родов матери вводят препарат с антирезусным иммуноглобулином. Он убирает эритроциты плода из материнского кровотока и «успокаивает» таким образом ее иммунную систему. Во время следующей беременности иммуноглобулин вводят повторно.

Несовместимость микрофлоры
Успешное зачатие ребенка в некоторой степени зависит и от того, насколько «лояльно» воспримут друг друга микроорганизмы, заселяющие микрофлору половых органов двух разных людей. Часто несовместимость происходит из-за дисбактериоза, развившегося на фоне несоблюдения гигиены, половой инфекции, воспаления мочеполовой системы или инфекционного заболевания.
О том, что микрофлора партнера «чужеродна», можно понять по таким признакам, как непривычные выделения, жжение, зуд, покраснение и даже боль в половых органах.
Чтобы справиться с проблемой, паре надо посетить врача. Он назначит анализы и на основе их результатов, подберет необходимую терапию. Как правило, после грамотного лечения проблема с несовместимостью решается, и наступает долгожданная беременность.
Несовместимость партнеров при зачатии, ее типы и лечение
Бесплодие не всегда зависит только от здоровья мужчины или женщины. В 10% случаев причиной брака без детей становится несовместимость при зачатии между партнерами. Признаки этой проблемы проявляются у разных людей по-своему, многое зависит от вида несовместимости.

Несмотря на отсутствие проблем с репродуктивным здоровьем у обоих супругов и ведении регулярной половой жизни без применения средств контрацепции, беременность в такой паре или не наступает, или отторгается в виде самопроизвольного выкидыша на раннем сроке гестации. Столкнувшись с такой проблемой, партнеры должны сообща обратиться к врачу и пройти необходимое обследование. Современная медицина достаточно развита, поэтому у пары есть высокие шансы справиться с этой патологией.
Какой бывает несовместимость?
Рассмотрим ее основные виды.
Иммунологическая несовместимость (биологическая)
Этот вид патологии встречается у 10% бесплодных пар. При иммунологической несовместимости организм женщины воспринимает половые клетки мужчины как чужеродные агенты, продуцируя к ним антитела. Едва попав в половые пути женщины, сперматозоиды гибнут. Иммунологическая несовместимость напоминает аллергическую реакцию организма.
Причины:
- слабая иммунная система одного или обоих партнеров (хронические вялотекущие инфекции, аборты и гинекологические операции в прошлом, вредные привычки и пр.);
- аллергия у мужчины на собственную семенную жидкость, на фоне чего половые клетки гибнут;
- беспорядочная половая жизнь одного или обоих партнеров в прошлом;
- использование презервативов как метода контрацепции длительный промежуток времени.
Реже у женщин обнаруживается аллергическая реакция на семенную жидкость конкретного мужчины. Современные тесты позволяют установить иммунологическую несовместимость.
Несовместимость по резус-фактору
В некоторых случаях несовместимость супругов при зачатии возникает из-за резус-фактора. Резус-фактор — это соединение белковых фракций, расположенное на мембране эритроцитов. Он бывает положительным при наличии антигена и отрицательным — при его отсутствии. Проблем с зачатием и рождением здорового ребенка не возникает у супругов, которые имеют одинаковый резус-фактор или положительный резус у женщины.
Если женщина имеет отрицательный резус, а мужчина — положительный, первая беременность в паре будет протекать нормально (при условии, что в прошлом женщина не рожала и не делала абортов). Если супруги решатся на вторую беременность, то у них могут появиться проблемы. Организм женщины начнет отвергать эмбрион, воспринимая его за чужеродное тело. В итоге возникнет выкидыш. Подробнее о резус-конфликте при беременности →
Определить наличие в паре резус-конфликта несложно: достаточно сдать соответствующий анализ крови обоим супругам. При резус-несовместимости в родах женщине вводится специфический иммуноглобулин, подавляющий агрессивность иммунной системы. Реже проводится переливание крови. Несовместимость партнеров при зачатии по резус-фактору — не приговор. В настоящее время медицина умеет бороться с этой проблемой.
Несовместимость по микрофлоре
Этот вид супружеской несовместимости встречается в 2% случаев. В этом случае микрофлора партнера воспринимается организмом за чужеродную. Оказавшись в микрофлоре влагалища, половые клетки мужчины гибнут.
Чтобы определить этот редкий вид несовместимости, у обоих супругов берутся мазки на бактериологический посев. В ходе исследования выявляется возбудитель и подтверждается диагноз несовместимости по микрофлоре партнеров.
Генетическая несовместимость
В каждой человеческой клетке находится лейкоцитарный антиген, защищающий ее от опасных агентов. Если супруги имеют похожий набор хромосом, женский организм реагирует на беременность как на инородный объект. На этом фоне иммунная система начинает синтез антител. Возможность родить здорового ребенка существует только при различных наборах хромосом.
Для выявления генетической несовместимости нужно сдать соответствующий анализ крови в любой генетической лаборатории. Проблему можно решить с помощью ЭКО или ИКСИ с участием генетиков.
Особенности
Согласно статистике, 30% случаев бесплодия связаны с репродуктивным здоровьем женщины, 30% — со здоровьем мужчины, 10% приходится на бесплодие невыясненного генеза (идиопатическое) и 20% случаев основаны на несовместимости партнеров.
Признаки несовместимости при зачатии выглядят следующим образом:
- беременность не наступает больше года при условии регулярной половой жизни без контрацепции;
- оба партнера относительно здоровы либо имеют патологии, не способные оказать воздействие на процесс зачатия;
- неоднократные выкидыши на раннем сроке, при этом женщина может даже не знать об этом, если беременность прерывается каждый раз достаточно рано по типу менструации;
- замершие беременности либо рождение ребенка с генетическими отклонениями у относительно здоровых супругов.
Методы лечения
Терапия зависит от типа несовместимости.

Лечение иммунологической несовместимости партнеров
Проводится следующими средствами и методами:
- антигистаминные препараты;
- иммуностимуляторы;
- кортикостероиды за 7 дней до овуляции;
- использование презервативов до предполагаемого зачатия (способствует уменьшению агрессивной реакции женского организма на семенную жидкость мужчины);
- внутриматочная инсеминация, ЭКО, ИКСИ.
Решение о способе оплодотворения и дальнейшем ведении беременности принимает врач. Специалист подбирает комплексное лечение, которое поможет устранить конкретные проблемы. Супругам нужно тщательно соблюдать рекомендации врача и внимательно прислушиваться к своему организму.
Лечение генетической несовместимости
Проводится с обязательным участием врача-генетика. Стоит отметить, что полная генетическая несовместимость встречается очень редко. Но даже такой случай не считается безнадежным. После проведения полного комплекса необходимых обследований и анализов подбираются процедуры, с помощью которых можно будет зачать, а затем благополучно выносить и родить ребенка.
Лечение несовместимости по резус-фактору
Первая беременность у женщины с отрицательным резусом, по статистике, будет протекать безопасно. Проблемы появляются с последующими беременностями. Но эту ситуацию вполне можно держать под контролем. Например, ежемесячно проводить анализ крови будущей матери на уровень антител.
За 3 суток до родов в кровь женщины с отрицательным резусом вводится антирезусный иммуноглобулин, угнетающий синтез антител. Это обязательная процедура, необходимая для профилактики осложнений при последующей беременности.
Несовместимость по микрофлоре
Встречается достаточно редко, но становится причиной различных проблем в жизни партнеров. Запускать проблему не стоит — при подозрении на неблагополучие нужно проконсультироваться с врачом. Воспалительные реакции и кандидоз как частые спутники несовместимости по микрофлоре могут стать причиной более серьезных патологий.
Партнеры должны сдать мазок из уретры для мужчины и из влагалища для женщины. Исследование полученного биологического материала позволяет выделить возбудителя и оценить его чувствительность к лекарственным препаратам. Обычно в этом случае достаточно пройти курс антибактериальной терапии обоим партнерам.
Анализы
В лабораторной диагностике существует немало исследований, которые могут определить совместимость партнеров. К примеру, при появлении подозрения на иммунологическую несовместимость проводится тест на совместимость зачатия.
Выглядит это исследование следующим образом: спустя 6 часов после полового акта, женщина сдает на анализ слизь из шейки матки. Специалист оценивает реакцию ее организма на семенную жидкость партнера под микроскопом. Ему нужно определить соотношение погибших и живых сперматозоидов, выяснить их активность. Также измеряется консистенция и рН слизи, степень кристаллизации.
Также существуют тесты на генетическую совместимость. Даже абсолютно здоровые внешне люди в действительности могут являться носителями опасных хромосом. Определить причину генетической несовместимости и возможные генетические патологии у будущего ребенка можно с помощью такого исследования.
Лечение несовместимости при зачатии в настоящее время не является невыполнимой задачей. Главное — своевременно обратиться к врачу-репродуктологу, пройти необходимые диагностические обследования и соответствующее лечение.
Автор: Ольга Рогожкина, врач,
специально для Mama66.ru
Полезное видео о несовместимости партнеров при зачатии
Несовместимость партнеров при зачатии

Случается так, что оба супруга полностью здоровы в детородном плане, но зачатия срываются одно за другим. Выкидыши и не сформированные эмбрионы омрачают супружескую жизнь и часто становятся причиной разводов. Одной из причин подобных ситуаций является несовместимость партнеров. Порядка 30% всех случаев семейного бесплодия кроется именно в несовместимости половых партнеров.
Несовместимость половых партнеров — как распознать?
Прежде чем поставить диагноз несовместимость проводятся все остальные анализы, чтобы исключить заболевания или патологии каждого из партнеров. Только когда тесты показывают, что каждый из партнеров (по отдельности) вполне способен зачать ребенка речь может идти о несовместимости партнеров при зачатии.
Несовместимость партнеров при зачатии, признаки ее пара может наблюдать задолго до постановки врачебного диагноза в случае, когда ребенок является желанным и ожидаемым. Ярким примером служит отсутствие беременности на протяжении года активной половой жизни без контрацепции.
Важно! Иногда женщины симулируют несовместимость при зачатии ребенка. Проявляется это в тайном приеме противозачаточных таблеток, антисептической гигиене половых органов после половых актов и иных проявлениях.
Бывает, что и мужчины принимают препараты, снижающие активность сперматозоидов во избежание беременности половинки. В таких случаях паре очень трудно собраться на обследование в медицинский центр.
Вторым, по важности признаком несовместимости партнеров при зачатии являются множественные выкидыши, в особенности на первых неделях беременности. В некоторых случаях, после наступления беременности плод отторгается материнским организмом. Также, бывает сильное жжение и зуд половых органов партнеров, при несовместимости микрофлоры.

Как преодолеть несовместимость партнеров?
Преодоление проблемы несовместимости партнеров при зачатии зависит от причины, которая его вызвала. Таких причин может быть несколько.
Иммунологическая (в заключениях часто пишут биологическая) несовместимость
Ее частотность составляет порядка 10% случаев из всех диагностируемых. Механизм по которому происходит несовместимость партнеров при зачатии более всего похож на проникновение в женский организм патологических микроорганизмов. Иммунная система атакует сперматозоиды антителами и забивает их еще до момента зачатия. Определяется подобная несовместимость при зачатии количеством антител, вырабатываемых женщиной на сперму мужчины. У мужчины же определяется количество активных и погибших сперматозоидов.
Патологическая несовместимость партнеров при зачатии
Признаки ее очень схожи с биологической формой с той лишь разницей, что причиной отторжения сперматозоидов является низкий иммунитет мужчины, когда клетки не могут противостоять первой волне антител. Сюда же относятся вялотекущие заболевания, дающие осложнения или напрямую затрагивающие мочеполовую систему. Частые половые связи с разными партнерами, без достаточной контрацепции.
Несовместимость при зачатии по резус-фактору
Считается самым сложным случаем несовместимости, как таковой, поскольку надежного способа преодоления пока не найдено. Собственно резус-фактор — представляет собой белковое соединение. Если он присутствует в крови Р-Ф положительный, если отсутствует Р-Ф отрицательный. В случае, когда женщины имеет Р-Ф +, а мужчина Р-Ф — проблем не возникает, а вот когда на оборот — женский организм вырабатывает антитела на этот белок и забивает сперматозоиды, зародыш и эмбрион, если до него дошло дело на протяжении всей беременности.
При этом несовместимость при зачатии по Р-Ф будет проявляться все сильнее с каждой последующей попыткой зачатия. Проведение анализов позволит установить в какой мере проявлены признаки несовместимость партнеров при зачатии и решить, возможно ли спасти беременность принятием иммунноподавляющих или иммунномодулирующих препаратов или лучше стоит отказаться от беременности вовсе и обратится к услугам суррогатной матери.
Если пара все же рискует поддерживать беременность стоит быть готовыми к тому, что ребенок может родиться неполноценным или с уродствами. Для предупреждения печальных последствий паре стоит сдать анализ на резус-фактор и определить совместимость. Важно делать это не при зачатии, а задолго до него, чтобы в случае если совместимость отрицательна врач мог подготовить женский организм заранее.

Не совместимость при зачатии по микрофлоре
Данные проявления фиксируются реже всего. Только 2 — 3% обследованных получают подобный диагноз. Все проблема в слишком агрессивной среде женского организма, которая по каким-то причинам не перестраивается в момент овуляции яйцеклетки и продолжает безжалостно подавлять сперматозоиды, считая их вирусами или иными патогенными микроорганизмами.
В момент подготовки в овуляции гормон прогестерон приводит слизь во влагалище к составу, который не подавляет, а поддерживает сперматозоидную активность. Иногда, причиной подавления являются патогенная микрофлора влагалища, образующаяся в результате развития микроорганизмов. Излечение возможно после взятия образцов слизи на анализ, определения чувствительности к антибиотикам и курса лечения.
Может ли быть несовместимость партнеров при зачатии генетической?
Может. Зачатие невозможно в подобных случаях ввиду того, что яйцеклетка несет в себе антиген (лейкоцитарный). Этот антиген сканирует генный материал мужчины и если сходство слишком велико — запускается процесс выработки антител, чтобы убить зачатие. Выявление возможности или невозможности зачатия ввиду генетической несовместимости помогает специальный анализ.
Решение проблемы есть, зачатие возможно методом искусственного оплодотворения, а также методом экстракорпорального оплодотворения. Оба метода реализуются после специальной программы подготовки.
Вывод
Большое количество вариантов несовместимости партнеров не должно пугать семью в вопросах зачатия ребенка. Далеко не факт, что Ваша пара несовместима с Вами. Более того, как видно из материала практически все проявления несовместимости поддаются моделированию и лечению, что приведет к рождению ребенка. Главное не впадать в панику и быть готовыми.
Планирование беременности: Что такое тест на несовместимость

К сожалению, не так редки случаи, когда женщине не удается выносить ребенка через регулярные выкидыши. Причем зачастую беременность обрывается на таком раннем сроке, что потеря плода воспринимается как очередная менструация. А странное поведение тестов списывается на недоработки фармацевтических компаний.
Существуют следующие виды несовместимости:
- иммунная – по группе крови/резусу;
- генетическая – рождение детей с синдромом Дауна или с другой инвалидностью у абсолютно здоровых родителей.
Тем не менее, одной из распространенных причин регулярных выкидышей может быть генетическая несовместимость супругов. Итак, еще на этапе планирования беременности, желательно обследоваться. Это поможет избежать многих проблем со здоровьем и растраченных впустую нервов.
Следует иметь в виду, что полная несовместимость супругов – явление крайне редкое. В большинстве случаев проблему можно решить. Врач-генетик может назначить медикаментозное лечение или мужу и жене, или только будущей маме.
Перед консультацией необходимо подготовиться. Тебя наверняка расспросят обо всех родных и их заболевания. Врач составит генеалогическую схему и определит вероятность передачи заболевания тебе и твоим детям. Не стоит скрывать от него какую-либо информацию. Чем полнее будут данные, тем точнее результат ты получишь.
Следующим этапом делаются цитогенетические, а также молекулярно-биологические тесты. Благодаря им исследуются хромосомы обоих супругов. Иногда дополнительно проводится HLA-типирование.
В конце доктор оформляет письменное заключение о совместимости, возможности иметь детей и необходимости медикаментозной поддержки беременности. В особо тяжелых случаях рекомендуется использовать искусственное оплодотворение донорской спермой или подсадку “чужой“ яйцеклетки. К счастью, последнее случается крайне редко.
Что же такое иммунологическое бесплодие? Это значит, что иммунная система конкретной женщины вырабатывает антитела, которые уничтожают сперматозоиды конкретного мужчины. Последние исследования показывают, что примерно в 30 % случаев причиной бесплодности браков является именно эта форма бесплодия или так называемый фактор несовместимости.
Речь идет о некой аллергии на сперму мужчины, или же, как ни странно это звучит, аллергической реакции самого мужчины на свое собственное семя. Причиной этому является слишком высокое количество так называемых “антиспермальных антител“, которые не дают сперматозоиду исполнить его оплодотворяющую функцию. Образовываться они могут в организме как мужчины, так и женщины.
Несовместимость при зачатии также возможна и при наличии разных резус-факторов у супругов. Чтобы благополучно зачать ребенка, оба супруга должны иметь одинаковый резус-фактор крови – положительный или же отрицательный. Если же резус-факторы разные, то возможно возникновение проблем не только при зачатии ребенка и во время беременности, но уже и после его рождения (имеется ввиду здоровье новорожденного).
Если супруги с разными резус-факторами крови решили родить малыша, им обязательно нужно перед зачатием пройти курс специальной терапии, чтобы организм матери впоследствии не отторгнул плод. Следует отметить, что более здоровым ребенок рождается у той пары, где группа крови отца выше, чем у матери.
В каких случаях необходима консультация врача?
- Когда будущие мама и папа являются родственниками.
- У родителей есть или были некоторые отклонения в развитии.
- Возраст мамы меньше 18 лет и старше 35, а папы – старше 40 лет.
- Если в семье уже есть ребенок с серьезными проблемами в физическом или умственном развитии.
- У женщины были выкидыши или замершие беременности.
- Когда в анамнезе одного из супругов присутствуют наследственные заболевания генетического типа.
- Кто-то из пары работает на вредных предприятиях.
Что такое HLA-совместимость супругов и как ее проверить
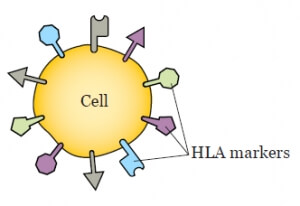
Частой причиной, по которой женщина не может забеременеть или беременность самовольно прерывается, является генетическая несовместимость супругов, точнее, совместимость по HLA-антигенами. Поэтому супругам, у которого долго не получается зачать или выносить ребенка, рекомендуется сделать анализ на HLA-совместимость. Для чего нужно это исследование, как оно проводится и что делать, если результат неутешительный, рассказывает врач акушер-гинеколог МЦ «Боголюбы» Ирина РОЙКО.
Что такое HLA-совместимость?
HLA (human leukocyte antigen) — это лейкоцитарный антиген человека, сложный комплекс белков. Их задача — идентифицировать клетки организма, распознавать «свой-чужой», определить совместимость, а также поддерживать некоторые виды иммунитета.
У каждого человека свой уникальный набор HLA-антигенов. Анализ на генетическую совместимость определяет, какие антигены имеет супругов. В идеале, супруги должны иметь разные HLA-антигены. Если несколько HLA-антигенов у них похожи, то это может быть причиной прерывания беременности или не наступления беременности.
Почему при генетической несовместимости беременность прерывается или не наступает?
Для нормального течения беременности важным фактором является максимальная отличие родителей по антигенам. В норме, HLA-антигены эмбриона отличаются от материнского набора присутствием антигенов отца. Таким образом, для материнского организма будущий ребенок «наполовину чужеродный». Именно эта «непохожесть» является ключом к принятию беременности организмом матери. Природа стремится к выживанию и генетическому разнообразию, поэтому наиболее жизнеспособное потомство получается при браке с генетически непохожим партнером.
Если унаследованный от отца набор HLA-антигенов подобный материнскому, то, соответственно, HLA-антигены эмбриона больше похожи на материнские. В таком случае иммунная система матери воспринимает такой эмбрион не как «наполовину чужеродный материал», а как измененную ткань собственного организма, например, опухоль.
В таком случае иммунная система матери «атакует» эмбрион и отторгает его, что приводит к самопроизвольному прерыванию беременности. Это происходит на 2-16 дни беременности, когда материнская иммунная система распознает антигены эмбриона. По статистике, иммунные механизмы вызывают 40-50% привычного невынашивания беременности на ранних сроках (до 6-7 недель).
Как часто несовместимость пар является причиной бесплодия?
Есть много случаев, когда у здоровой женщины наблюдается самопроизвольное прерывание беременности на ранних сроках. Большинство таких эпизодов остаются незамеченными и списываются на задержку менструации. По статистике, при каждом третьем эпизоде женского бесплодия и самовольного прерывания беременности на ранних сроках наблюдается генетическая несовместимость. Поэтому парам, которые не могут зачать ребенка или столкнулись с невынашиванием беременности неясного генеза, рекомендуют сдать анализ на HLA-совместимость.
Кому рекомендуется сделать анализ HLA-типирование?
HLA-типирование не является стандартной процедурой при беременности. Этот тест назначают только в случаях с постоянным невынашиванием плода и при повторяющихся неудачах экстракорпорального оплодотворения.
Что представляет собой анализ HLA-типирование?
Для проведения анализа на HLA-типирование супругам необходимо сдать кровь из вены. Из нее выделяются лейкоциты, поскольку на них лучше представлены HLA-антигены, дальше их исследуют. Результат анализа показывает, сколько совпадений у супругов.
Отсутствие совпадений — идеальный вариант для беспроблемного протекания беременности.
Чем больше HLA-антигенов похожих у супругов, тем выше риск выкидыша.
Около 35% пар с повторяющимися случаями выкидыша имеют по 2-3 совпадения.
Если обнаружены четыре и более совпадений, то невынашиваемость и безуспешные попытки ЭКО будут почти во всех случаях.
О полной иммунологической несовместимости пары говорится в случае, когда высокий процент совпадений (пять и более).
Что делать, если пара генетически не совместима?
Даже если некоторые HLA-антигены совпадают, не надо отчаиваться. На сегодня существует терапия, которая помогает паре зачать ребенка и сохранить беременность.
Беременности при генетической несовместимости сохраняли еще 30 лет назад. Тогда брали кусочек кожи человека и подшивали ее беременной. Тогда вся атака иммунной системы матери направлена на чужеродный клочок кожи, а не на ребенка. Сейчас медицина шагнула намного вперед.
Существуют определенные методики и препараты, которые помогают, как забеременеть при генетической совместимости, так и выносить, сохранить ребенка. Сейчас самым распространенным методом борьбы с HLA-сходством супругов является иммунизация. Дети в таких семьях рождаются полноценными.
Главное для такой пары — найти хорошего специалиста, который бы вел супругов с момента зачатия и до родов. При этом нужно выполнять все указания врача. Без медикаментозного сохранения беременности таким супругам не обойтись. Главное не расстраиваться и идти к цели — иметь детей. Все возможно!




