Плацента по задней стенке преимущества локализации и особенности
Плацента расположена по задней стенке матки: особенности состояния
 Плацентой называется орган, появляющийся в организме будущей матери и функционирующий до того момента, пока она не родит ребенка.
Плацентой называется орган, появляющийся в организме будущей матери и функционирующий до того момента, пока она не родит ребенка.
Плацента полностью прекращает формироваться в период с 15 по 16 неделю беременности. После этого она будет осуществлять свои главные функции: служить барьером для проникновения различных вредных веществ и инфекций, а также давать питание плоду.
То, где именно находится плацента, будет оказывать влияние на течение беременности. Например, встречаются ситуации, когда плацента расположена по задней стенке матки.
Преимущества данного расположения плаценты
При нормальном течении беременности плацента находится возле маточного дна или тела матки по задней стенке и переходит на боковые стенки этого органа. Принято считать, что такое расположение является самым благоприятным для того, чтобы плод развивался и рос.
Именно в этих областях матка получает лучшее снабжение кровью. Кроме того, плацента, которая имеет такую локализацию, будет иметь лучшую защиту от травм, которые могут произойти. Это значит, что беременность при заднем расположении плаценты пройдет с наименьшим риском осложнений.
Помимо этого, стенка матки, находящаяся сзади более мощная. При родах она намного меньше сокращается. Для врачей такая локализация органа тоже наиболее удобна. Ведь в этом случае они могут без особого труда не только прощупать части тела будущего малыша, но и прослушать его сердце.
Плацента может быть локализована у задней стенки матки в следующих случаях:
- Женщина недавно делала аборт
- Сказываются последствия предыдущих родов
- Беременная недавно перенесла заболевания инфекционного характера или в ее организме был воспалительный процесс
Также яйцеклетка может имплантироваться не туда куда нужно из-за недоразвития матки, миомы, эндометриоза, беременности многоплодного характера, вредных привычек или соматических недугов.
В большинстве случаев плацента располагается по задней маточной стенке у тех, кто готовится стать матерью уже не в первый раз.
Если есть какие-либо из перечисленных факторов, то яйцеклетке не удается проникнуть в верхнюю маточную часть, поэтому она внедряется, когда опускается вниз.
Рекомендации врачей

Расположение плаценты по задней стенке облегчает диагностику специалиста
Главным во время ожидания малыша является не то, на какой именно стенке локализована плацента, а как высоко нижний край этого органа расположен от зева маточной шейки, расположенного внутри. Плацента, которая находится на заднем участке матки и частично перекрывает зев может вызвать проблемы у женщин.
Если на протяжении всей беременности в такой ситуации не произошло изменений, то чаще всего специалисты принимают решение провести кесарево сечение. Следует помнить о том, что благодаря общему растяжению матки плацента может подниматься в верхнюю часть.
Плацента перекрывает шейку матки полностью или частично вплоть до самого родового процесса только в 10% случаев.
Даже если плацента имеет нормальное расположение по задней маточной стенке, могут возникнуть осложнения, которые связаны с работой такого органа. Речь идет об отслойке или приращении плаценты. Приращение этого органа возникает, когда кроха только появился на свет. В этом случае специалисту придется отделять ее ручным способом.
Особенности состояния
Плацента, расположенная по заднематочной стенке, имеет как преимущества, так и недостатки перед другими локализациями.
Плацента в такой ситуации находится в неподвижном положении. По мере того, как происходит увеличение срока беременности, матка начинает все больше расти и ее передняя стенка все больше растягивается. Что касается задней стенки, то она намного меньше подвержена изменениям. Все это время часть репродуктивного органа находится в плотном состоянии и лишь ненамного увеличивается в размерах, а это в свою очередь, понижает нагрузку не только на саму плаценту, но и на сам орган.
Риск предлежания плодного места в этом случае намного снижен. При УЗИ, сделанном на ранних сроках, очень часто специалисты могут обнаружить, что этот орган достаточно низко находится. После того, как плацента прикрепится к задней стенке, она будет понемногу подниматься вверх по мере того, как начнет расти матка. Вскоре она займет нормальную позицию. Такая ситуация не может произойти, если плацента находится на передней стенке матки.

Плацента, располагающаяся сзади, имеет большую защиту от толчков и внешних факторов
Плацента в гораздо более редких случаях плотно прикрепляется или происходит ее истинное приращение. Это может произойти только в тех ситуациях, когда женщиной были перенесены какие-либо операции на матке и при этом появился рубец на ее стенке спереди. К таким оперативным вмешательствам относятся ампутация миоматозных узлов или кесарево сечение.
К истинному приращению может привести неприятная ситуация, когда возникает беременность и плодное место формируется на передней стенке. При этом образуется рубцовая ткань. При заднем расположении этого произойти не может.
Женщины должны помнить, что в некоторых случаях при локализации плаценты на задней части тела матки может произойти отслойка плодного места. Эта ситуация может привести к летальному исходу не только плода, но и женщины, ожидающей малыша. В большинстве случаев при такой ситуации назначается операция, при которой женщине ампутируют тело матки. Такое осложнение встречается только у 1% всех будущих мам, поэтому не стоит слишком переживать по этому поводу.
Следует помнить, что для того, чтобы не было неприятных последствий и роды для женщины и ребенка закончились благополучно, пациентке необходимо в точности соблюдать все рекомендации лечащего врача.
Смотрите познавательное видео:
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Расположение плаценты: что нужно знать
Беременность — одновременно и самый счастливый, и самый сложный период для женщины. И часть этих сложностей связана больше даже не с изменениями организма и психики женщины, сколько с множеством рисков неправильного развития плода. Некоторые женщины даже не задумываются, сколько факторов могут повлиять и на неправильное расположение плода, и на его рост, и на организменные функции самой будущей матери. Часть из этих возможных факторов напрямую связана с образом жизни беременной женщины. Но большая часть всё же связана с рисками, которые нам не подвластны — в этом случае просто важно тогда знать, что может произойти, и быть готовой ко всему. В этой статье мы расскажем о расположении плаценты.

Плацента — это орган, который растёт в матке во время беременности, чтобы снабжать плод кислородом и питательными веществами. Этот орган крепится к матке, и его расположение, грубо говоря, можно разделить на четыре вида: заднее (в задней части матки), переднее (в передней части), фундальное (в верхней части матки) и низко лежащее (на дне матки, а иногда даже над шейкой матки).
Крепление к задней части матки является самым «оптимальным» расположением. Если смотреть схематически, то плацента в этом случае располагается ближе к спине.
Чем такое расположение «выгодно»?
Во-первых, именно «спинная» часть матки не подвергается сильному растяжению, в отличие от передней части матки. Это обеспечивает плаценту неподвижностью, то есть никакому сильному механическому воздействию.
Во-вторых, такое расположение снижает риск преждевременной отслойки.
В-третьих, при заднем креплении довольно низок риск возможного предлежания плаценты — явления, когда плацента уходит вниз, практически к родовым путям.
То есть если у вас заднее крепление плаценты, то у вас самый пониженный риск каких-то осложнений при родах.
Низко лежащее расположение таит в себе уже опасность. Чем же?
Такое расположение встречается у 10% женщин на ранних сроках беременности. Но плацента — довольно «подвижный» орган, и она может и опускать по стенкам матки, и подниматься. Поэтому часть (около 9) из этих 10% могут в дальнейшем не волноваться. Одному же проценту следует обеспокоиться.
Во-первых, нижнее крепление может предполагать полное перекрытие внутреннего зева. В этом случае самостоятельные роды невозможны. Есть также вероятность, что при возможном кровотечении, произойдёт гибель плода или даже матери. Невозможны самостоятельные роды и велик риск летального исхода и при частичном перекрытии родового канала.
Во-вторых, если даже зев не закрыт, то при родах врачам всё равно придётся быть крайне внимательным, поскольку высок риск возможных осложнений. Матери также придётся сложно при родах.
В 1% могут попасть те, кто имел операции на матке, имеет деформации этого органа, гормональные сбои, ранее имели сложные роды, беременны двумя и более детьми. Но точного фактора такого крепления — нет.
Ещё одно расположение — фундальное, предполагающее расположение в верхней части матки.
Следует отметить, что этот вид не считается отдельным — переднее и заднее расположение предполагают и фундальное. То есть в этих двух видах плацента крепится в верхних зонах, различие лишь в том, ближе ли к спине, или к животу.
Но в любом случае, верхнее расположение — уже плюс, поскольку родовой канал не будет перекрыт.
И последнее расположение — переднее.
Хотя плацента в этом случае и находится в верхних зонах. Такое крепление также чревато возможными опасностями, хотя сейчас врачи причисляют такое расположение к норме.
Чем такое крепление может быть опасно?
В этом случае плацента будет активно растягиваться вместе с маткой. Проблема состоит в том, что изначально плацента не предполагает растягивание — она не эластичный орган. Поэтому растягивание может привести к нарушению функционирования органа и нарушению доставки нужных веществ и кислорода плоду. А уже это может привести к гестозу.
Гестоз — это осложнение протекающей беременности. Сначала этот диагноз предполагает сильные отёки, потом нарушение в работе почек, в обмене веществ, повышенное давление, затем судороги и даже кому.
Но следует отметить, что нет точных причин, вызывающих эту патологию. Проблема с плацентой предполагает повышенный риск, но может и не приводить к этому серьёзному заболеванию.
Также при переднем расположение повышены риски отслойки плаценты и внутриутробной смерти плода.
То есть самым лучшим расположением является заднее, потом идёт переднее и уже затем нижнее (верхнее не считаем за самостоятельный вид).
Но поскольку плацента может перемещаться, то точное расположение органа перед родами дадут лишь обследования. Но и до контрольного УЗИ следует обратиться к врачу при следующих симптомах: вагинальное кровотечение, сильная боль в спине или в животе, снижение подвижности плода, твёрдость живота на уровне матки. Всё это симптомы нижнего расположения или осложнений при переднем креплении.
Следует также помнить, что кровотечение характерно в основном для нижнего крепления. В этом случае кровь может вызвать даже простой смех, кашель или наклон.
Поэтому будьте осторожны. Ничто вас не защищает полностью от нежеланного расположения плаценты, и даже если изначально всё было хорошо, то это не значит, что плацента не «упадёт» в последние месяцы. Поэтому будьте бдительны к своим ощущениям и не пропускайте запланированные процедуры УЗИ.
Фото превью: Parents.ru
Встройте «Правду.Ру» в свой информационный поток, если хотите получать оперативные комментарии и новости:
Подпишитесь на наш канал в Яндекс.Дзен или в Яндекс.Чат
Добавьте «Правду.Ру» в свои источники в Яндекс.Новости или News.Google
Также будем рады вам в наших сообществах во ВКонтакте, Фейсбуке, Твиттере, Одноклассниках.
Предлежание плаценты
Плацента (послед, детское место) является важной эмбриональной структурой, плотно прилегающей к внутренней стенке матки и обеспечивающей контакт между организмами матери и плода. В процессе беременности плацента обеспечивает питание плода и его дыхание, помимо этого она выполняет защитную, иммунную и гормональную функции.

Физиологическое расположение плаценты
Физиологическим принято считать расположение плаценты в области задней и боковых стенок тела или дна матки, т. е. в зонах наилучшего кровоснабжения мышца матки. Прикрепление плаценты к задней стенке является оптимальным, так как способствует ее защите от случайных повреждений.
В случае, если плацента крепится настолько низко, что в определенной степени перекрывает собой внутренний зев, говорят о предлежании плаценты. В акушерстве и гинекологии предлежание плаценты встречается в 0,1-1 % от всех родов. При полном перекрывании плацентой внутреннего зева, возникает вариант полного предлежания плаценты. Такой тип патологии встречается в 20-30 % случаях от числа предлежаний. При частичном перекрывании внутреннего зева состояние расценивается, как неполное предлежание плаценты (частота 35-55 %). При локализации нижнего края плаценты в III триместре на расстоянии менее 5 см от внутреннего зева диагностируется низкое расположение плаценты.
При предлежании плаценты на всех сроках беременности наиболее частым и грозным осложнением является кровоточение. При появлении кровянистых выделений из половых путей любой интенсивности беременная должна быть в кратчайшие сроки бригадой скорой помощи доставлена в ближайший родильный дом.
Предлежание плаценты – очень грозный диагноз, частота перинатальной смертности при предлежании плаценты достигает 7- 25 %, а материнской, обусловленной кровотечением и геморрагическим шоком, — 3%. Беременность при полном предлежании плаценты почти всегда завершается досрочно, а дети, соответственно, рождаются недоношенными, что является основной причиной заболеваемость и смертности недоношенных новорожденных.
Предлежание плаценты чаще бывает обусловлено патологическими изменениями эндометрия, нарушающими процесс прикрепления плодного яйца и формирование хориона.
Такие изменения могут вызываться:
- воспалениями (цервицитами, эндометритами),
- оперативными вмешательствами (диагностическим выскабливанием, хирургическим прерыванием беременности, консервативной миомэктомией, кесаревым сечением, перфорацией матки),
- многократными осложненными родами.
К числу возможных причин предлежания плаценты причисляются:
- эндометриоз,
- миома матки,
- аномалии матки (гипоплазия, двурогость),
- многоплодная беременность.
В связи с названными факторами нарушается своевременность имплантации плодного яйца в верхних отделах полости матки, и его прикрепление происходит в нижних сегментах. Предлежание плаценты чаще развивается у повторно беременных (75%), чем у первородящих женщин.
Ведущими проявлениями предлежания плаценты служат повторные маточные кровотечения различной степени выраженности. Во время беременности кровотечения, обусловленные предлежанием плаценты, фиксируются у 34 % женщин, в процессе родов — у 66 %. Кровотечение может развиваться в разные сроки беременности — от I триместра до самых родов, но чаще – после 30 недели беременности. Накануне родов в связи с периодическими сокращениями матки частота и интенсивность кровотечений обычно усиливается.
Причиной кровотечений служит повторяющаяся отслойка предлежащей части плаценты, возникающая в связи с неспособностью последа растягиваться вслед за стенкой матки при развитии беременности или родовой деятельности. При отслойке происходит частичное вскрытие межворсинчатого пространства, что сопровождается кровотечением из сосудов матки. Плод при этом начинает испытывать гипоксию, поскольку отслоившийся участок плаценты перестает участвовать в газообмене. При предлежании плаценты кровотечение может провоцироваться физической нагрузкой, кашлем, половым актом, натуживанием при дефекации, влагалищным исследованием, тепловыми процедурами (горячей ванной, сауной).
Интенсивность и характер кровотечения обычно обусловлены степенью предлежания плаценты. Для полного предлежания плаценты характерно внезапное развитие кровотечения, отсутствие болевых ощущений, обильность кровопотери. В случае неполного предлежания плаценты кровотечение, как правило, развивается ближе к сроку родов, особенно часто – в начале родов, в период сглаживания и раскрытия зева. Чем больше степень предлежания плаценты, тем раньше и интенсивнее бывает кровотечение. Кровотечения при предлежании плаценты характеризуются наружным характером, внезапностью начала без видимых внешних причин (часто в ночное время), выделением алой крови, безболезненностью, обязательным повторением.
Во II-III триместрах беременности локализация плаценты может меняться за счет трансформации нижнего маточного сегмента и изменения роста плаценты в направлении лучше кровоснабжаемых областей миометрия. Этот процесс в акушерстве именуется «миграцией плаценты» и завершается к 34-35 неделе беременности.
Наиболее безопасным объективным методом выявления предлежания плаценты, который широко используют акушеры-гинекологи, является УЗИ. В ходе эхографии устанавливается вариант (неполный, полный) предлежания плаценты, размер, структура и площадь предлежащей поверхности, степень отслойки при кровотечении, наличие ретроплацентарных гематом, угроза прерывания беременности, определяется «миграция плаценты» в процессе динамических исследований.
Тактика ведения беременности при предлежании плаценты определяется выраженностью кровотечения и степенью кровопотери. В I-II триместре при отсутствии кровянистых выделений беременная с предлежанием плаценты может находиться под амбулаторным наблюдением акушера-гинеколога. При этом рекомендуется охранительный режим, исключающий провоцирующие кровотечение факторы (физическую активность, половую жизнь, стрессовые ситуации и т. д.)
На сроке гестации свыше 24 недель или начавшемся кровотечении наблюдение беременности проводится в условиях акушерского стационара. Лечебная тактика при предлежании плаценты направлена на максимальную пролонгацию беременности. Назначается постельный режим, препараты со спазмолитическим и токолитическим действием, проводится коррекция железодефицитной анемии (препараты железа).
Что такое плацента?
Главная » Статьи » Что такое плацента?
Анна Валентиновна Якимова, акушер-гинеколог, доктор медицинских наук рассказывает о плаценте и плацентарной недостаточности.
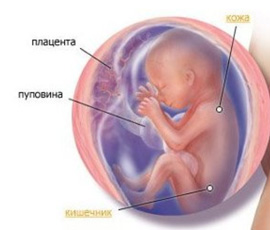
Плацента. Название органа происходит от лат. placenta — пирог, лепешка, оладья. Это внезародышевый орган, состоящий из ворсин, благодаря которому осуществляется питание, дыхание плода, отведение из его крови продуктов жизнедеятельности. Различают свободные и закрепляющие (якорные) ворсины. Плацента образуется в том месте, где имплантировался зародыш, возникает в результате соединения хориона – внезародышевой ткани с утолщенной слизистой оболочкой матки (децидуальной тканью). Несмотря на то, что кровь матери и плода не смешивается, так как их разделяет плацентарный барьер, все необходимые питательные вещества и кислород плод получает из крови матери. Кроме того, плацента вырабатывает гормоны, которые обеспечивают сохранение беременности. В плаценте различают две поверхности. Поверхность, которая обращена к плоду, называется плодной. Она покрыта гладкой оболочкой — амнионом, через который просвечивают крупные сосуды. Та, что прикреплена к стенке матки, называется материнской.
Основной структурной единицей плаценты является котелидон. Котиледон плаценты условно сравним с деревом. Каждый котиледон образован стволовой ворсиной, от которой, как ветви дерева, отходят ворсины второго и третьего порядка, содержащие сосуды. Центральная часть котиледона образует полость, которая окружена множеством ворсин. Между котиледонами есть пространство – меджворсинчатое, которое с материнской стороны ограничено отходящими от слизистой оболочки матки перегородками (септами). Большинство ворсин плаценты свободно погружены в межворсинчатое пространство (свободные ворсины) и омываются материнской кровью. Спиральные артерии, которые являются мелкими ветвями артерий, кровоснабжающих матку, открываются в межворсинчатое пространство и обеспечиваяют приток крови, богатой кислородом, в межворсинчатое пространство. За счет разницы давления, которое выше в артериальном русле матери по сравнению с межворсинчатым пространством, кровь, насыщенная кислородом, из устьев спиральных артерий направляется через центр котиледона к ворсинам, омывает их, достигает хориальной пластины и по разделительным септам возвращается в материнский кровоток через венозные устья. При этом кровоток матери и плода отделены друг от друга. Т.е. кровь матери и плода не смешивается между собой. Таким образом, появляется понятие плацентарного барьера: кровь матери плода не смешивается, потому, что их разделяет стенка ворсины, рыхлая соединительная ткань внутри ворсины и стенка сосуда, который находится внутри ворсины, и в котором циркулирует кровь плода.
В конце беременности плацента представляет собой мягкий диск диаметром 15-18 см, толщиной в центральной части 2-4 см, массой около 500-600 г. Общая поверхность хориальных ворсинок достигает 16 м2, что значительно больше поверхности всех легочных альвеол, а площадь их капилляров — 12 м2. Плацента, плодные оболочки и пуповина вместе образуют послед, который изгоняется из матки после рождения ребенка.
В норме плацента прикрепляется в полости матки на ее передней или задней поверхности, иногда в области дна. Если плацента прикреплена в нижней части полости матки, близко к внутреннему отверстию шейки матки – внутреннему зеву, то ее кровоснабжение нередко оказывается недостаточным и плод может страдать от недостатки кислорода и питательных веществ – возникает явление, называемое плацентарной недостаточностью.
Плацентарная недостаточность – нарушение всех или некоторых функций плаценты, приводящее в конечном итоге к кислородному голоданию (гипоксии), задержке развития плода или его гибели и/или к досрочному прерыванию беременности.
Плацентарная недостаточность может возникать на ранних сроках развития беременности вледствие нарушения формирования плаценты, например, если спиральные артерии, снабжающие кровью ворсины, не утратят способности суживать свой просвет в ответ на воздействие сосудосуживающих веществ. Возможно нарушение развития сосудов внутри ворсин, сосуды могут сформироваться в центральной части ворсины, а не близко к ее стенке, тогда будет затруднен перенос питательных веществ из крови матери в кровь плода и поступление продуктов обмена веществ обратно. Процесс развития плацены (в частности, сосудообразование) идет в большей степени первом и втором триместрах беременности, заканчиваясь примерно в 30-32 недели. После этого срока преобладают инволютивные процессы («старение», замуровывание ворсин фибриноидом). Наряду с процессами инволюции в плаценте на протяжении беременности развиваются молодые ворсины, чаще бессосудистые, которые, однако, лишь частично компенсируют функцию зрелых ворсин, сожержащих сосуды, которые были «выпали» из циркуляции.
В другом варианте развития событий плацентарная недостаточность возникает в более поздние сроки, как следствие повреждения плаценты при воспалительных процессах, диабете у беременной женщины или же при высоком артериальном давлении, когда нарушается приток крови к матке, что может возникать и при повышенной свертываемости крови матери. Считается, что именно нарушение маточно-плацентарной циркуляции играет основную роль в формировании синдрома задержки внутриутробного развития плода. До появления в акушерской практике допплерографических методов исследования не существовало неинвазивных методов исследования кровотока у в системе мать-плацента-плод. На сегодняшний день допплерометрия является наиболее предпочтительным инструментальным методом, который обеспечивает получение полезной информации в отношении выявления нарушения кровотока и определения тактики ведения беременности при плацентарной недостаочности. При наличии симптомов плацентарной недостаточности – несоответсвие высоты стояния дна матки, признаки угрозы досрочного прерывания беременности, учащенное или замедленное сердцебиение плода (норма: 120-160 ударов в минуту), измененное количество околоплодных вод – необходимо провести ультразвуковое исследование, допплерометрию кровотока в сосудах матки, пуповины и плода, а в третьем триместре – кардиотокографию. Наиболее ранним признаком нарушений функций плаценты является снижение выработки ею гормонов и белков, поэтому в беременных женщин с известным риском нарушений функций плаценты (например, если у нее есть хронический воспалительный процесс или часто/постоянно повышено артериальное давление и т.п.) можно исследовать уровень плацентарного лактогена, прогестерона, неконьюгированного эстриола в крови. А на основании полученных данных прогнозировать дальнейшее развитие беременности и проводить профилактические мероприятия.
Можно ли лечить плацентаную недостаточность? Ответ на этот вопрос неоднозначен. Можно повлиять на развитие плаценты, когда оно незавершено, улучшая условия развития – ликвидировав, например, воспалительный процесс, нормализовав артериальное давление, снизив тонус матки, нормализовав свертываемость крови. Можно повлиять на обмен веществ в клетках плаценты – сделав это, например, путем введения в организм беременной женщины препаратов, которые способствуют улучшению утилизации клетками глюкозы. Можно повлиять на тонус сосудов, уменьшить проницаемость стенки и, таки образом, уменьшается отек тканей и улучшается проникновение в них кислорода. Но надо понимать, что плацентарную недостаочность мы не излечиваем, только пытаемся повлиять на компенсаторные механизмы, существующие в плаценте, если это удается, проявления плацентарной недостаточности исчезают. Но чаще лечение направлено на продление берменности до срока жизнеспособного плода.
Но если признаки плацентарной недостаточности нарастают, а срок беременности более 32 недель, когда даже в нормальная плацента подвергается инволюции, плацента изначально развивалась неправильно, а теперь всё хуже выполняет свои функции, плод страдает, то лечить плацентарную недостаточность бесполезно, лучше провести досрочное родоразрешение и выхаживать новорожденного без риска его внутриутробной гибели, которая возможна, если плацента истощит свои резервы. Иногда приходится принимать решение о досрочном родоразрешении и в более ранние сроки, когда лечение плацентарной недостаточности оказывается невозможным и промедление угрожает жизни плода.
© 2013 ГБУЗ НСО Родильный дом №7
Новосибирск, ул. Героев Революции, д. 4
Схема проезда
Плацента по задней стенке преимущества локализации и особенности
Введение
На протяжении последних 30 лет использование ультразвукового, допплерометрического и кардиотокографического исследований в акушерской практике привело к созданию нормативных оценочных шкал, активно внедряемых в рамках акушерского скрининга в систему наблюдения за беременными женщинами [3,4,7,8,9]. Однако в литературе встречается крайне ограниченное число публикаций, учитывающих, с одной стороны, региональный аспект, а с другой — хронофизиологически и стереофункционально обусловленную вариативность показателей, положенных в основу нормативных шкал [2]. В определенных условиях, обусловленных климато-географической и сезонной спецификой, адаптивный аппарат женского организма может быть не готов к гестационному стрессу, что сопровождается развитием дезадаптозов, проявляющихся в виде патологии беременности и родов [1,6]. Наглядным примером имеющихся в акушерской практике неточностей в диагностике служит ситуация с получившими широкое распространение в последние годы сложными методами инструментального контроля за функциональными процессами в маточно-плацентарно-плодовом комплексе. По-прежнему сохраняется высокий процент ложноположительных и ложноотрицательных результатов при интерпретации данных кардиомониторного, ультразвукового и допплерометрического исследований, верификация которых в родах не соответствует объективному состоянию новорожденных [5,8,9,10]. В связи с этим представляет значительный интерес изучение влияния суточного фотопериодизма в различные сезоны года на вариативность фетометрических показателей и интенсивность кровотока в маточно-плацентарно-плодовом комплексе с учетом его стереоизомерии.
Цель исследования
Изучение особенностей фетометрических показателей, характера маточного и пуповинного кровотока и интеграции функциональных процессов в маточно-плацентарно-плодовом комплексе с учетом его стереоизомерии в предродовый период в различные сезоны года.
Материалы и методы
Обследовано 525 женщин с правосторонним (187 пациенток), левосторонним (133 пациентки) и амбилатеральным (205 пациенток) расположением плаценты в сроки 37-40 недель физиологически протекающей беременности в различные сезоны года. У всех женщин проводили двумерное ультразвуковое исследование фетометрических показателей и плацентарной латерализации, допплерометрическое исследование кровотока (систоло-диастолическое отношение Vs/Vd) в пуповинной, правой и левой маточных артериях (УЗ-приборе «Toshiba (Eccocee) SSA-340» (Япония), 3,5 МГц, с цветным допплеровским картированием, регистрационное удостоверение ФС № 2005/1686). Сократительная активность матки регистрировалась с симметричных участков правой и левой половин живота на уровне пупочного кольца беременных при помощи наружной механогистарографии (два кардиотокографа «Сономед-200»). При ультразвуковой фетометрии определялись: бипариетальный размер головки плода (БПР), окружность головки (ОГ), длина бедренной кости (ДБ), окружность живота (ОЖ).
Результаты
На первом этапе был проведен сравнительный анализ фетометрических показателей обследуемой выборки со стандартными показателями [4]. Наибольшей вариативностью показателей и степенью отклонения от общепринятого стандарта отличались параметры головки и бедра у плодов при левостороннем расположении плаценты (р=0,02892). При этом их средние значения были значительно ниже нормативных (табл. 1). Аналогичные показатели при правостороннем и амбилатеральном расположении плаценты приближались к общему стандарту. Отличия от стандарта, по-видимому, обусловлены региональными особенностями анализируемой выборки (данные получены на беременных, проживающих в Ростовской области). При введении градации «расположение плаценты по передней и задней стенке» картина существенно менялась. Фактор плацентарной латерализации при анализе темпов роста как головки, так и бедра, достоверно не влиял, если плацента располагалась по передней стенке (р=0,08793). Несколько иной была картина при анализе параметров биометрии в случае расположения плаценты по задней стенке матки: при правостороннем расположении плаценты, как и в случае локализации плаценты по передней стенке, средние значения бипариетального размера головки плода (БПР) превышали показатели стандартной шкалы (р=0,01495). Показатели длины бедра совпадали со стандартом. При левостороннем и амбилатеральном расположении плаценты, в случае локализации плаценты по задней стенке, значение БПР практически не отличалось от стандартной шкалы (р=0, 03657). Показатели длины бедра были значительно ниже стандартной шкалы. При совместной оценке влияния градаций, «плацентарная латерализация» и «суточная фотопериодичность в различные сезоны года» на значения БПР статистически достоверные отличия во взаимовлиянии факторов обнаружены не были (р=0,06293) (табл. 1).
Таблица 1
Особенности показателей ультразвуковой фетометрии в предродовый период в зависимости от плацентарной латерализации в различные сезоны года (М±m)
Плацента по передней стенке — правильное предлежание и причины отклонений, диагностика и опасные осложнения
В первые несколько дней после зачатия плода образуется плацента. Она нужна для транспортировки питательных веществ к плоду, защиты от инфекций, вывода продуктов жизнедеятельности. Есть несколько вариантов прикрепления этого эмбрионального органа. Женщинам, у которых плацента расположена по передней стенке матки, важно выяснить, не является ли это патологией и как влияет на здоровье ребенка и течение беременности.
Правильное расположение плаценты
Чтобы узнать, относится ли к патологиям состояние, когда плод прикреплен к передней стенке матки, важно понять, какой вариант считается правильным. Нормальное развитие малыша возможно только при оптимальном положении в утробе матери «детского места». С физиологической точки зрения правильным является заднее крепление плаценты. Но врачи абсолютно уверены, что эмбрион никогда не начнет развиваться в опасном для этого месте (пораженные участки слизистой после абортов, узлы миомы).
Во время беременности полость матки растягивается неоднородно. Передняя стенка увеличивается вместе с плодом, становится тоньше. При этом плотность задней сохраняется, если к ней крепится зародыш. Плацента будет нормально функционировать только при минимальных нагрузках на нее. Более удачным является крепление плода к задней стенке матки. Преимущества такого положения:
- неподвижность «детского места» снижает риск угрозы выкидыша;
- уменьшается опасность травмирования при ударе живота;
- минимизируется риск приращения хориона (плацентарной оболочки) к матке;
- ребенок при шевелениях меньше толкает плаценту;
- при кесаревом сечении снижается опасность открытия кровотечений;
- ниже риск отслойки, который появляется при повышенном тонусе матки на фоне крепления плода спереди.
Другие варианты расположения плаценты
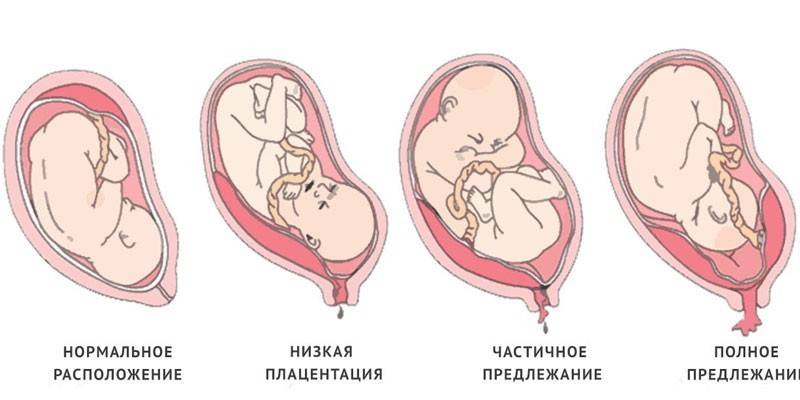
На первом УЗИ беременные женщины узнают крепление «детского места». Заднее расположение эмбрионального органа является нормальным. Прикрепление плода к передней стенке матки – менее удачный вариант. Существуют также другие варианты расположения эмбрионального органа. Хорион может локализоваться в задней части слева или справа, в зависимости от состояния матки и прочих особенностей организма.
Низкая плацентация – это диагноз, который ставится беременным, если край плаценты расположен дальше внутреннего зева матки – больше, чем на 6 см. Вызвать такое состояние могут воспалительные заболевания эндометрия (внутренней слизистой оболочки матки), инфекции, аборты в анамнезе, частые беременности и прочее. Нюансы:
- Низкая плацентация опасна преждевременной отслойкой, гипоксией, непроходимостью родовых путей и кровотечениями.
- Пациенткам с таким диагнозом могут назначать дополнительные УЗИ.
- Если в 36 недель положение не поменялось, проводится кесарево сечение.
Термин предлежание акушеры применяют для обозначения крепления оболочек плаценты в области шейки матки. Как сказано выше, низкая локализация эмбрионального органа чревата осложнениями. В зависимости от физиологических особенностей, кроме нижней плацентации, встречаются другие предлежания. Классификация такова:
- Полное предлежание плаценты по передней стенке. Эмбриональным органом перегораживается внутренний зев. При полном расслаблении матки малыш не сможет пройти родовые пути из-за образовавшейся в результате такого расположения эмбрионального органа заслонки.
- Частичное предлежание. При этом «детским местом» перекрывается маточное отверстие частично. Во время родов голова ребенка не сможет пройти через узкий канал путей.
- Центральное. Такая ситуация характеризуется полным преграждением цервикального канала (места перехода шейки матки в тело) эмбриональным органом. При этом естественное разрешение беременности невозможно. Для сохранения ребенка назначается кесарево сечение.
- Краевое предлежание плаценты по передней стенке предусматривает развитие «детского места» у края внутреннего зева. При этом возможны естественные роды, но есть риск острой гипоксии и гибели плода.
- Боковое предлежание. Такая ситуация характеризуется частичным перекрытием цервикального отверстия, за счет чего усложняется процесс естественных родов.
Причины расположения плаценты по передней стенке
Не всегда беременность протекает по идеальному сценарию. Эмбриональный орган может прикрепиться сбоку или спереди, что нередко случается в последнее время. Некоторые врачи считают, что хорион по передней стенке матки – это вариант нормы, который нуждается в особом наблюдении. Причин подобного состояния существует много. Механизм крепления плаценты спереди недостаточно изучен, но спровоцировать его нарушения может следующее:
- изменение в эндометрии;
- многоплодная беременность;
- миома;
- физиологические особенности плодного яйца;
- воспалительные заболевания, инфекции половой системы;
- спайки, рубцы на стенках матки;
- многократные выскабливания (аборты);
- перенесенная ранее операция – кесарево сечение.
Осложнения
Будущих мам с такой особенностью волнует, несет ли расположение плаценты по передней стенке опасность. Однозначного ответа специалисты не дают. Беременность при таком креплении плода может нормально протекать нормально и разрешиться естественными родами. Но определенные риски развития осложнений существуют. Все они связаны с тем, что плацентарные стенки отличаются высокой плотностью. При креплении зародыша к передней части эмбрионального органа начинается процесс излишне активного растяжения последнего. Возможные осложнения включают:
- Недостаточное функционирование «детского места», нарушение процесса транспортировки кислорода и питательных веществ к плоду.
- Гестоз.
- Плацентарную недостаточность.
- Движение «детского места» вниз. При сокращении расстояния до маточного зева до 4 см диагностируется переднее предлежание плаценты, которое влечет угрозу выкидыша, кровотечения.
- Низкое предлежание (редкие случаи, когда «детское место» может полностью закрыть зев матки). При этом естественные роды исключены.
- Частичная или полная отслойка плаценты (развивается на фоне предлежания по передней стенке и плацентарной недостаточности).
- Внутренние или наружные кровотечения, гипоксия, гибель плода. Такие осложнения развиваются, если при расположении зародыша по передней стенки на поздних сроках интенсивные движения малыша приведут к повышению тонуса матки и отхождению от нее «детского места».
- Врастания плаценты отмечаются при размещении «детского места» спереди и слишком сильном креплении к матке. Риск такого осложнения резко увеличивается у женщин, перенесших в прошлом аборты, кесарево сечение, воспалительные заболевания.
Признаки
Крепление плода к передней стенки матки не отражается на самочувствии женщины. О таком расположении эмбрионального органа беременной станет известно только после прохождения полного обследования и УЗИ. Косвенными симптомами хориона по передней стенке является следующее:
- живот нетипично большого размера;
- слабое ощущение шевелений плода;
- плохое прослушивание сердцебиения ребенка (звук вообще может не улавливаться при отсутствии патологии сердечно-сосудистой системы).
Часто неприятные симптомы состояния появляются, когда «детское место» начинает опускаться вниз и развивается предлежание. Будущим мамам с расположением плода по передней стенке стоит обратить внимание на следующее:
- тяжесть, боли внизу живота;
- кровотечения;
- мажущие выделения из влагалища коричневого цвета;
- кровотечения разной степени.
Диагностика
Чем раньше врачи выявят такую особенность беременности, как расположение плаценты по передней стенке, тем проще будет предотвратить осложнения. Будущим мамам стоит проходить все обследования в назначенное время. Диагностика состояния не представляет сложности. Без ультразвукового исследования поставить точный диагноз нельзя. Полное представление о расположении плода и возможных рисках дает только УЗИ беременных. Окончательный вердикт врачи выносят на основании результатов:
- гинекологического осмотра;
- пальпации живота;
- УЗИ.
Беременность и роды
Само по себе переднее крепление «детского места» не приносит будущей матери никаких хлопот и на самочувствие женщины не влияет. Состояние представляет собой особенность течения беременности и специального лечения не требует. Важно отметить, что повлиять на расположение плаценты нельзя, но беременность с передним расположением эмбрионального органа требует постоянного и пристального наблюдения. Врач должен контролировать состояние пациентки, чтобы вовремя выявить осложнения.
Для снижения риска негативных последствий беременным с передним креплением плода рекомендуется следующее:
- Отказаться от серьезных физических нагрузок, обеспечить отдых, избегать стрессов и волнений.
- При повышении тонуса матки следует реже касаться живота, чтобы не вызвать этим отслойку плаценты. Особенно это важно в третьем триместре.
- Важно не пропускать приемы врача, чтобы вовремя выявить изменения расположения плода.
Если беременность протекала без осложнений, то пациентке назначаются естественные роды. Процесс появления малыша может пройти легче, чем при другом расположении эмбрионального органа. Другое дело, когда женщине показано кесарево сечение. Переднее расположение плода осложняет операцию, повышает риск открытия кровотечений. Это связано с необходимостью сделать надрез в месте крепления. Чтобы снизить риски кровопотерь, врачи учитывают особенности расположения «детского места» и корректируют ход хирургического вмешательства.