Расширение внутреннего зева при беременности норма по неделям
Расширение внутреннего зева при беременности норма по неделям
ИЗМЕРЕНИЕ ДЛИНЫ ШЕЙКИ МАТКИ
Лучшим методом для измерения длины шейки матки является трансвагинальная сонография. Специальной подготовки не требуется.
Исследование проводится при помощи внутриполостного датчика, при опорожненном мочевом пузыре.
Для оценки состояния истмического отдела шейки матки в прогностических целях учитывают следующие УЗ-критерии:
· у многорожавших женщин нормальная длина шейки матки в 13-14 недель составляет 3,6-3,7 см, в 17-20 недель — до 2,9 см;
· длина шейки матки, равная 3 см, при сроке менее 20 недель у перво- и повторнобеременных является критической для угрозы прерывания беременности и требует интенсивного наблюдения за женщиной;
· у женщин с многоплодной беременностью до 28 недель нижнюю границу нормы составляет длина шейки матки, равная 3,7 см для первобеременных, 4,5 см для повторнобеременных (при трансвагинальном сканировании);
· ширина шейки матки на уровне внутреннего зева в норме постепенно возрастает с 10-й по 36-ю неделю от 2,58 до 4,02 см;
· прогностическим признаком угрозы прерывания беременности является снижение отношения длины шейки матки к ее диаметру на уровне внутреннего зева до 1,16 +/- 0,04 при норме 1,53 +/- 0,03;
· длина шейки матки, равная 2 см, является абсолютным признаком невынашивания беременности и требует соответствующей хирургической коррекции;
· при оценке длины шейки матки необходимо учитывать способ измерения, поскольку результаты трансабдоминального УЗИ достоверно отличаются от итогов трансвагинального, превышая их в среднем на 0,5 см. (В. М. Сидельникова, 2005; А. Ю. Журавлев, 2002).
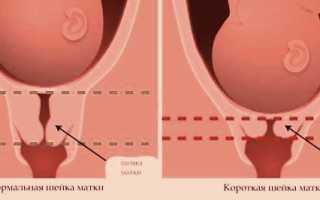
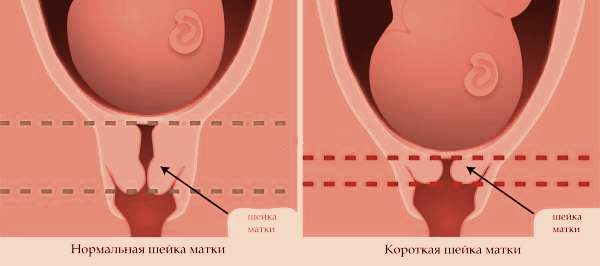
Нормальная длина шейки матки
Короткая шейка матки
ПОЧЕМУ ИЗМЕРЯЮТ ДЛИНУ ШЕЙКИ МАТКИ?
Этот орган необходим для удерживания плода внутри матки. В некоторых случаях расслабление тонуса мышц происходит раньше срока, как результат – укорачивается, раскрывается шейка матки. Поэтому измерение данного органа выполняется в течение всей беременности. Таким образом, специалисты могут предотвратить преждевременное рождение малыша.
Прерывание беременности при развитии плода меньше 34 недель происходит примерно в 8-10% от всех родов. Главная причина, естественно, заключается в развитии истмико-цервикальной недостаточности, которая проявляется уже во втором триместре.
Длинна органа зависит напрямую от срока беременности, а также акушерской истории пациентки (первая беременность или нет). Так на 20 неделе размер шейки равен примерно 40 мм, а уже на 34 – 34-36 мм.
Укорочение длинны определяется в том случае, если на УЗИ детородный орган короче 25 мм. Если же он меньше 15 мм, тогда этот случай считается патологией, при которой уровень прерывания беременности очень высок.
В зависимости от приближения процесса родов, длинна шейки постепенно укорачивается. Так, на 16-20 неделях нормальная длинна равняется 4 – 4,5 см, на 25 – 28 неделях – 3,5 – 4 см, а на 32 – 36 неделях – 3 – 3, 5.
Стоит учитывать также индивидуальные особенности строения органов каждой женщины. Размер шейки матки будет зависеть также от возраста пациентки и от количества предшествующих родов. Если длинна шейки матки, определенная при помощи трансабдоминального обследования, вызывает сомнения у врача он назначит трансвагинальное УЗИ. Оно предоставит более точные данные о длине этой части органа.
От размеров шейки зависит срок родов:
При длине до 1 см процесс рождения происходит на 32 неделе;
При длине до 1,5 см процесс рождения может произойти на 32 неделе;
При длине до 2 см роды могут начаться в 34 недели;
При длине до 2,5 см роды предположительно начнутся на 36,5 неделе.
 |
СРОКИ ПРОВЕДЕНИЯ УЗИ ШЕЙКИ МАТКИ
Данное диагностирование проводят в то же время, когда и анатомическое ультразвуковое исследование плода. Это происходит на 18-22 неделях. Исключением являются такие случаи: Бывшие в прошлом преждевременные роды; Выкидыш на позднем сроке беременности; Многоплодная беременность. Если в истории женщины имели место эти события, тогда УЗИ шейки матки делают значительно раньше (11 – 16 недель).
При выполнении ультразвукового исследования врачи получают информацию о таких параметрах:
Длинна шейки матки;
Диапазон расширения цервикального канала, а также внутреннего зева;
Фуннелизации оболочек эмбриона во внутренний зев (расширенный) и цервикальный канал;
Расположение шва, имеющегося на шейке матки.
Цервикометрию делают женщинам, которые относятся к группе риска:
С многоплодной беременностью;
С преждевременными родами в акушерской истории;
С поздним выкидышем;
Со швами, наложенными на шейку матки;
С подозрением на истмико-цервикальную недостаточность;
Если в истории пациентки имели место хирургические операции на этом органе.
Важное замечание. Все мы видели фотографии внутренних органов, полученные с помощью ультразвукового аппарата – эхограммы. Предметом изучения они не являются, не комментируются и служат лишь дополнительным, необязательным приложением к протоколу ультразвукового исследования.
Ждем малыша в срок! Или что такое истмико-цервикальная недостаточность?
Каждая будущая мама мечтает, чтобы ее малыш родился здоровым и гармонично развитым. Появление крохи в срок зависит от многих факторов. В этом номере журнала мы рассмотрим такое важное явление, как истмико-цервикальная недостаточность. А поможет разобраться в данном вопросе врач ультразвуковой диагностики Клиники «9 месяцев» Сокотухина Эльвира Рафисовна.
Что такое истмико-цервикальная недостаточность?
Истмико-цервикальная недостаточность (ИЦН) – это состояние, при котором перешеек (от лат. isthmus) и шейка (от лат. cervix) матки не справляются с запирательной функцией, то есть не в состоянии удержать растущий плод в полости матки и начинают преждевременно раскрываться.
По мере того, как малыш растет в животике, количество околоплодных вод увеличивается, из-за чего давление в полости матки возрастает, и нагрузка на шейку увеличивается.
При нормальном течении беременности шейка матки является своеобразным мышечным кольцом, которое не дает плоду раньше времени покинуть полость матки. Если же у женщины есть истмико — цервикальная недостаточность, то шейка испытывает повышенное напряжение, что, в отсутствии должного наблюдения и лечения, может привести к осложнениям, вплоть до выпадения плодного пузыря из полости матки и дальнейшего инфицирования. Это в свою очередь может вызвать угрозу выкидыша или преждевременных родов.
ИЦН встречается не так редко и является одной из причин привычного невынашивания беременности. Медицинская статистика такова, что в 30-40% случаев именно это состояние становится причиной преждевременных родов, а также самопроизвольных выкидышей (обычно во втором триместре беременности).
Откуда она берется?
Чтобы понимать, как развивается истмико-цервикальная недостаточность, остановимся подробней на строении матки.
Матка состоит из тела (именно здесь во время беременности развивается плод) и шейки, которая вместе с перешейком формирует в родах одну из составляющих родовых путей. Шейка матки по форме напоминает цилиндр или усеченный конус, а длина ее около 4 см. Со стороны тела матки шейка ограничена внутренним зевом, а во влагалище открывается наружным зевом. Она сформирована соединительной и мышечной тканью.
В области внутреннего зева располагается преимущественно мышечная ткань, которая формирует мышечное кольцо – сфинктер. Именно он должен удерживать плодное яйцо в полости матки. При повреждении сфинктера шейка матки не справляется со своей функцией и возникает истмико-цервикальная недостаточность.
Виды истмико-цервикальной недостаточности
Травматическая ИЦН развивается, если мышцы шейки матки были травмированы. На месте травмы возникает рубец из соединительной ткани.
В отличие от мышечной, соединительная ткань не способна растягиваться, что и становится причиной недостаточности.
Травматизация шейки матки может происходить во время любой процедуры, связанной с ее расширением: аборты, диагностические выскабливания и выскабливания после выкидышей, роды, ЭКО.
Функциональная ИЦН возникает по разным причинам, но чаще всего данный вид недостаточности связан с гормональными сбоями, такими как недостаток прогестерона или избыток мужских гормонов – андрогенов.
Недостаточность может развиваться на ранних сроках беременности, примерно с 11-й недели. Именно в это время начинает работать поджелудочная железа плода, вырабатывающая мужские гормоны. И если у будущей мамы их количество повышено или имеется чувствительность к ним, то мышцы шейки матки ослабевают, что приводит к ее раскрытию.
ИЦН также может развиться при многоплодии, поскольку нагрузка на шейку матки больше, чем при обычной беременности.
Наиболее распространенные причины ИЦН
• Травмирование шейки матки во время абортов, выскабливаний, гистеросальпингографии (проверка проходимости труб) и других гинекологических манипуляций.
• Разрывы шейки матки в предыдущих родах (сложные роды, наложение акушерских щипцов, вакуум, ручной контроль матки).
• Операции на шейке матки (конизация, диатермокоагуляция, ампутация шейки).
• Генитальный инфантилизм, то есть задержка полового развития с наличием в зрелом возрасте анатомических и функциональных половых особенностей, характерных для детского и юношеского возраста.
• Избыток андрогенов (расслабляют шейку матки).
• Недостаток прогестерона.
• Многоводие.
• Многоплодие.
• Крупный плод.
• Экстракорпоральное оплодотворение (ЭКО).
• Аномалии развития половых органов.
Можно ли почувствовать ИЦН?
Иногда истмико-цервикальная недостаточность может протекать без выраженных признаков. Женщина редко ощущает какие-либо изменения, так как раскрытие шейки происходит либо с незначительной болью, либо даже без нее.
В некоторых случаях могут наблюдаться следующие симптомы ИЦН:
• дискомфортные ощущения в нижней части живота, которые могут перемещаться в поясничную область;
• ощущение распирания или давления снизу живота;
• редко появление колющих болей внутри влагалища;
• выделения слизистого характера из половых путей, часто с кровянистыми прожилками.
Как распознать истмико — цервикальную недостаточность?
На сегодняшний день «золотым стандартом» диагностики ИЦН является ультразвуковое исследование (УЗИ). Признаком ИЦН является укорочение шейки матки. Об угрозе прерывания беременности или преждевременного появления младенца на свет свидетельствует укорочение канала. Также при проведении УЗ-мониторинга можно обнаружить V-образное открытие шейки – характерный признак истмико-цервикальной недостаточности, который наблюдается как у рожавших, так и у нерожавших пациенток.
В то же время на вариабельность всех этих параметров влияют тонус матки и ее сократительная активность, низкое плацентарное прикрепление и степень внутриматочного давления.
Как часто необходимо делать цервикометрию?
Обычно ультразвуковое исследование шейки матки (цервикометрия) осуществляется в сроки УЗ-скринингов, то есть когда будущая мама приходит на плановые УЗИ. Женщинам с привычным невынашиванием во втором триместре, с наличием факторов риска или при подозрении на возможность возникновения ИЦН рекомендуется проводить динамическое исследование каждую неделю или раз в две недели.
Прогнозы при ИЦН
При истмико-цервикальной недостаточности показан полный покой. Важно оградить будущую маму от негативных факторов: стрессов, вредных условий труда, интенсивных физических нагрузок. Вопрос об условиях последующего ведения беременности решает акушер-гинеколог с учетом состояния пациентки и выраженности патологических изменений.
Если у вас выявлена истмико-цервикальная недостаточность, будьте спокойны и уверены, ведь своевременная диагностика, правильно выбранная тактика ведения беременности, лечебно-охранительный режим, а также благоприятный психологический настрой позволят вам доносить до положенного срока и родить здорового малыша.
Вовремя обратившись к врачу, вы обеспечите своему малышу благоприятные условия для дальнейшего роста и развития.
УЗИ на ранних сроках беременности
Одним из основных направлений ультразвуковой диагностики в акушерстве является исследование в ранние сроки беременности. Эхография позволяет не только установить наличие беременности на ранних стадиях ее развития, но и наблюдать за процессом роста и развития эмбриона, формированием его анатомических структур и становлением различных функций, а также оценивать состояние провизорных органов.
Использование трансвагинального доступа, а также высокочастотных трансабдоминальных датчиков на ультразвуковых аппаратах экспертного класса, позволяет значительно расширить возможности метода.
В ходе ультразвукового исследования в первом триместре беременности осуществляется:
- установление маточной беременности на основании визуализации плодного яйца с эмбрионом и без эмбриона в полости матки;
- биометрию (средний внутренний диаметр плодного яйца, копчико-теменной размер эмбриона);
- оценку жизнедеятельности эмбриона (сердечная деятельность, двигательная активность);
- определение локализации хориона (будущей плаценты) и исключение его патологии;
- изучение экстраэмбриональных образований: желточного мешка, амниотической полости;
- исследование анатомии эмбриона/плода;
- оценку шейки матки;
- визуализацию стенок матки и придатков.
Обращаем ваше внимание, что при регулярном менструальном цикле срок беременности рассчитывается от первого дня последней менструации, а при нерегулярном менструальном цикле или неточной дате первого дня последней менструации, срок беременности определяется по измеренным фетометрическим параметрам (средний внутренний диаметр плодного яйца, и копчико-теменной размер эмбриона или плода (плодом малыш называется с 10 недель беременности)).
При ранней диагностике беременности плодное яйцо при ультразвуковом исследовании определятся как округлое или овальное, расположенное в полости матки. Диагностика маточной беременности при трансабдоминальном ультразвуковом исследовании возможна при сроке беременности 4-5 недель, т.е. когда задержка менструации при регулярном, 28-30 дневном менструальном цикле, составляет 1 неделю и более. Средний диаметр плодного яйца в эти сроки равен примерно 6-8 мм. При трансвагинальном УЗИ визуализация плодного яйца в матке возможна чуть раньше — при задержке менструации на 3-6 дней, что соответствует 3-4 неделям беременности. При этом размеры плодного яйца составляют 3-6 мм.
Следует помнить, однако, что отсутствие эхографического изображения плодного яйца в полости матки при задержке менструации на 1 неделю и более не позволяет окончательно исключить наличие беременности малого срока. Нельзя забывать о возможности более поздней, атипичной по срокам овуляции, а также о различных вариантах внематочной беременности, которые трудно диагностируются на ранних стадиях заболевания. Врач ультразвуковой диагностики в таких случаях может назначить пациентке дополнительное исследование (кровь на ХГЧ, тест на беременность, повторное УЗИ через несколько дней) для оценки результатов в динамике.
Эмбрион начинает визуализироваться с 5 недель беременности в виде высокоэхогенной линейной структуры в полости плодного яйца. На 6-7 неделе, при диаметре плодного яйца 25 мм, при неосложненном течении беременности эмбрион должен определяется во всех случаях. При невозможности получить после этого срока изображение структур эмбриона следует исключить патологические варианты развития беременности (неразвивающаяся беременность и анэмбриония).
В сроке 5-6 недель появляются сердечные сокращения у эмбриона. Численные значения частоты сердечных сокращений у эмбриона при неосложненном течении беременности постепенно возрастают от 110-130 уд/мин в 6-8 недель беременности до 170-190 уд/мин в 8-9 недель. Значения частоты сердечных сокращений у эмбриона важны для прогнозирования дальнейшего течения беременности в первом триместре. Так, частота сердечных сокращений менее 80-90 уд/мин в 5-10 недель беременности может рассматриваться как неблагоприятный признак и может прогнозировать самопроизвольный выкидыш.
При исследовании в ранние сроки уделяется внимание оценке экстраэмбриональных образований. Начиная с 5 недель беременности визуализируется желточный мешок.
При отсутствии эхографического изображения желточного мешка нередко беременность заканчивается самопроизвольным выкидышем в первом триместре. Преждевременное исчезновение желточного мешка, раньше 10 недель, также является неблагоприятным прогностическим признаком и часто отмечается при неразвивающейся беременности.
Эмбрион, находящийся в полости плодного яйца, заключен как бы в дополнительную полость, она называется амниотической. Таким образом, при трансвагинальном сканировании в первом три местре беременности визуализируются две полости — амниотическая и хориальная, в которой находится плацента. Далее, по мере увеличения срока беременности аниотическая полость увеличивается, а хориальная соответственно уменьшается. Этот процесс приводит к тому,что к концу первого триместра беременности амниотическая и хориальная оболочки сливаются.
Следует отметить, что желточный мешок находитсяв хориальной полости, в то время как эмбрион, в амниотической. Амниотическая полость становится различимой в 6-7 недель беременности.
Процесс слияния оболочек происходит одновременно с процессом обратного развития желточного мешка. Гипоплазия (уменьшение) амниотической полости приводит к неразвивающейся беременности. В этих случаях диаметр амниотической полости обычно
не превышает 10-12 мм, а внутри полости может визуализироваться погибший эмбрион, или его структуры не определяются вообще.
В ранние сроки беременности, необходимо обращать внимание на состояние яичников. Кисты желтого тела, или кистозное желтое тело, играют важную роль в развитии беременности. Средний диаметр кист желтого тела обычно не превышает 40-50 мм. Однако иногда они имеют значительно большие размеры — до 60-90 мм. В этих случаях могут появиться жалобы на дискомфорт или боли внизу живота.
К 14-16 неделям беременности гормонпродуцирующую функцию берет на себя пла-
цента, а киста желтого тела подвергается обратному развитию. Отсутствие же кисты желтого тела при исследовании в первом триместре беременности может быть неблагоприятным признаком для течения беременности. При этом возможна угроза прерывания беременности, обусловленная гормональной недостаточностью.
Особое внимание при проведении эхографического исследования в ранние сроки беременности уделяется оценке анатомии развивающегося эмбриона, так как уже в конце первого начале второго триместра могут быть диагностированы выраженные пороки развития. Прерывание же беременности в первом триместре является, несомненно, менее травматичным и, соответственно, более предпочтительным, чем прерывание беременности при обнаружении пороков развития плода во втором триместре.
С 7 недель беременности головка эмбриона идентифицируется уже как отдельное анатомическое образование. К концу 7 недели беременности, как правило, удается визуализировать позвоночник. Конечности начинают определяться на 8 неделе беременности.
Особенно важным является проведение ультразвукового исследования при осложненном течении беременности. Наиболее часто встречающейся патологией в ранние сроки является угроза прерывания беременности.
К эхографическим признакам угрозы прерывания беременности относится локальное утолщение миометрия, соответствующее местному гипертонусу участка мышцы матки. Длительно существующая угроза прерывания беременности может способствовать нарушению процессов формирования плаценты. Однако далеко не всегда при наличии выраженных эхографических признаков угрозы прерывания беременности имеются клинические признаки этой патологии. Нельзя ориентироваться только на результаты ультразвукового исследования, так как это может привести к гипердиагностике угрозы прерывания беременности и неправильной тактике ведения беременности.
Истмико-цервикальная недостаточность также может являться причиной прерывания беременности. Следовательно, необходимо оценивать также состояние
внутреннего зева и шейки матки.
При проведении эхографического исследования возможна диагностика отслойки хориона. Отслойка хориона диагностируется на основании визуализации ретрохориаль-
ной гематомы.
При наличии клинических и эхографических признаков угрозы прерывания беременности особенно важно оценить признаки жизнедеятельности эмбриона для исключения неразвивающейся беременности. Для неразвивающейся беременности кроме отсутствия признаков жизнедеятельности эмбриона характерно также несоответствие
размеров плодного яйца и копчико-теменного размера эмбриона сроку беременности.
Итак, признаками неблагополучая беременности являются:
- кровотечение,
- низкое расположение плодного яйца в полости матки,
- аномальные контуры плодного яйца,
- «маленькое» плодное яйцо,
- отсутствие желточного мешкав плодноом яйце диаметром 13 мм и более,
- отсутствие живого эмбриона в плодном яйце диаметром 25 мм и более,
- наличие эмбриона с КТР 7 мм и более без сердцебиения,
- брадикардия эмбриона 80-90 уд/мин,
- маленький рост эмбриона (0,2 мм в день и менее).
Таким образом, эхографическое исследование, проведенное в ранние сроки беременности, является одним из важнейших дополнительных методов, который оказывает существенную помощь доктору в решении клинических вопросов тактики ведения беременности.
Вопросы про ИЦН при беременности
Что такое ИЦН? Истмико-цервикальная недостаточность при беременности. Тонус матки, преждевременное раскрытие шейки матки, наложение швов. На вопросы отвечают врачи медицинских клиник «Арт-Мед».
Пока ИЦН не сформировалась. На данном этапе возможно консервативное лечение и наблюдение. Главное – не пропустить момент, когда нужно будет швы накладывать.
На данном этапе за состояние шейки матки стоит следить (раз в неделю – осмотр и УЗИ). Если будет тенденция к дальнейшему ее укорочению, тогда, конечно, встанет вопрос о пессарии. Каком – остается на выбор Вашего акушера.
В данной ситуации за шейкой матки нужно наблюдать не реже, чем раз в неделю.
Можно попробовать «подготовить» шейку – для этого существует целый арсенал средств. При отсутствии эффекта при тенденции к перенашиванию стоит обсудить вариант кесарева сечения.
Режим у Вас должен быть щадящим. При нормальном тонусе матки и соблюдении условий есть шанс доносить беременность. Лечение же подбирается индивидуально и только на приеме. Об ИЦН подробно написано в статьях на нашем сайте.
В данной ситуации стоит следить за состоянием шейки матки – раз в неделю осматривать ее на кресле и при УЗИ влагалищным датчиком.
На данном этапе можно попробовать терапию, нормализующую тонус матки. Поход по магазинам в рамки лечения не входит. Не забудьте проконтролировать состояние шейки матки на фоне лечения, после чего можно будет решить вопрос о необходимости коррекции ИЦН.
Пока нужно только наблюдать за состоянием шейки матки. Лучше это делать раз в неделю, чтобы не пропустить ИЦН.
Где Вы будете вынашивать беременность, не слишком важно. Главное – своевременно провести коррекцию ИЦН и не отменять прогестерон – содержащие препараты как можно дольше. Полупостельный режим также должен присутствовать.
Пока признаков ИЦН нет, поэтому за состоянием шейки матки стоит понаблюдать. Пессарий вводить преждевременно.
Риск потери беременности без своевременной коррекции ИЦН крайне высок. К сожалению, нет статистических данных, что же дает больший процент вынашивания при ИЦН, швы на шейке матки или пессарий. При многоплодной беременности лучше наложить швы и «подстраховаться» пессарием.
Внутренний зев может сомкнуться, если тонус матки нормализуется. Подготовку легких провести стоит, делают это один раз – хватает на всю оставшуюся беременность вне зависимости от срока родоразрешения.
ИЦН может быть и вне беременности. Для уточнения ситуации необходимы повторный осмотр и трансвагинальное УЗИ.
Если предлежащая часть плода давит на шейку матки, то введение пессария желательно. Если тонус матки не будет повышаться, шанс на вынашивание беременности есть.
Если Вы заинтересованы в данной беременности, вынашивайте ее в условиях стационара практически на постельном режиме при адекватном лечении. Но риск рождения недоношенного ребенка со всеми возможными последствиями крайне высок.
Я бы ввела пессарий. Подробно о том, как доносить беременность при ИЦН, читайте в разделе «Медицинские публикации».
Краевое прикрепление плаценты не должно помешать правильному наложению швов на шейку матки.
Для уточнения состояния шейки матки стоит сделать трансвагинальное УЗИ. При наложении швов на шейку матки дают наркоз. Выбор препарата остается за анестезиологом. Подробно об этом читайте в разделе «Медицинские публикации».
В данной ситуации необходимо наблюдать за состояние и длиной шейки матки «на кресле» и при УЗИ – раз в неделю.
Все зависит от состояния шейки матки и предпочтений доктора.
Вам необходимо подобрать адекватное лечение, нормализующее тонус матки. Без этого наложение швов на шейку матки невозможно. Миома, если она не находится в области внутреннего зева, швам не помеха.
Подробно об этом читайте в разделе «Медицинские публикации». А на фоне беременности необходимо следить за состоянием шейки, начиная с ранних сроков, чтобы своевременно провести коррекцию ИЦН.
Для уточнения ситуации необходимы, как минимум, осмотр и ультразвуковое исследование. Приходите, мы готовы Вам помочь. Подробно об ИЦН читайте в разделе «Медицинские публикации».
В данной ситуации, если будет необходимость (укорочение шейки матки менее 25 мм, раскрытие внутреннего зева), лучше воспользоваться акушерским пессарием.
На данном этапе шов на шейке матки Вам не нужен.
На данном этапе показаний к хирургической коррекции шейки матки нет. Но за состоянием шейки матки нужно следить.
Шейка матки может раскрыться очень быстро, в Вашей ситуации контроль за ее состоянием необходим, как минимум, раз в неделю, а после 18 недель – 2 раза в неделю.
Во время беременности необходимо регулярно следить за состоянием шейки матки, чтобы своевременно можно было провести хирургическую коррекцию ИЦН. Подробно об этом читайте в разделе «Медицинские публикации».
Вы необходимо пройти комплексное обследование для уточнения других возможных причин невынашивания беременности. А ИЦН обязательно разовьется при последующих беременностях, нужно будет своевременно наложить швы на шейку матки. А вот стоит ли рисковать, решать Вам.
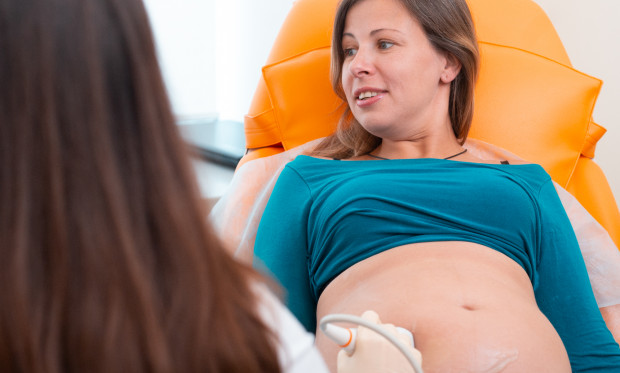
Цервикометрия
Шейка матки выполняет замыкательную функцию при вынашивании плода, а также препятствует попаданию в плодное место инфекции. Из-за абортов, операций и повреждений в анамнезе эта функция может нарушиться. При длине шейки матки меньше 2,5 см диагностируют истмико-цервикальную недостаточность (ИЦН). Нередко она становится причиной инфицирования плодной оболочки, выкидышей на позднем сроке и преждевременных родов.
Раннее выявление патологии позволяет провести эффективную медикаментозную терапию. Цервикометрия – трансвагинальное УЗИ во время беременности – золотой стандарт диагностики ИЦН. Цель процедуры – измерение длины шейки матки.
Когда и как часто делают цервикометрию
При нормальном течении беременности обследование проводят трижды в период с 11-й недели до родов. Оно входит в стандартный скрининг 1, 2 и 3 триместров.
У беременных из группы риска между плановыми процедурами цервикометрию делают в промежутках между ними с интервалом 2-4 недели. Показания для внеплановой цервикометрии:
- выкидыши на поздних сроках и преждевременные роды в анамнезе;
- повышенный тонус матки и схваткообразные боли внизу живота;
- травмы шейки матки и оперативное лечение эрозии;
- сопутствующий сахарный диабет, ожирение, СПКЯ, гормональные нарушения;
- пороки развития матки;
- многоплодная беременность.
Подготовка, проведение и заключение
Процедура не требует специальной подготовки. Непосредственно перед манипуляцией нужно опорожнить мочевой пузырь. Пациентке предлагают лечь на медицинскую кушетку. На вагинальный УЗ-датчик надевают одноразовый презерватив, после чего аккуратно вводят во влагалище. Устройство точно измеряет длину шейки матки от наружного зева до внутреннего.
Протокол исследования готов через 5 минут. Помимо длины цервикального канала в документе описывают его ширину, длину шейки матки и состояние внутреннего зева. Если внутренний зев открыт, указывают его форму – V, U, Y или T. К протоколу прикладывают УЗ-фото.
Расшифровка цервикометрии: нормы и патологии
Чем меньше срок беременности, тем шейка матки длиннее. На 20-й неделе в норме ее длина больше 4 см, на 34-й – 3-3,5 см. Если по данным цервикометрии она меньше 3 см, состояние женщины мониторят в динамике. Нижняя граница нормы – 2,5 см.
Повторное УЗИ приводят каждые 2-4 недели, чтобы не допустить преждевременных родов. При длине шейки матки меньше 2 см диагностируют шеечную недостаточность и назначают интенсивную терапию.
Другой признак ИЦН – выявленная на цервикометрии ширина цервикального канала больше 1 см. В норме до 7-й недели он должен быть закрыт.
Третий признак цервикальной недостаточности – соотношение длины шейки матки к диаметру меньше 1,16. В норме у внутреннего зева Т-образная форма. U- и V-образные деформации – признак потенциального инфицирования плодного пузыря и высокого риска преждевременных родов.
Процедуру делают в специальном акушерском УЗ-режиме с низкочастотными параметрами, поэтому она абсолютно безопасна для плода. Чтобы сделать цервикометрию в «СМ-Клиника» СПб на ультразвуковых аппаратах экспертного класса или уточить цену с учетом действующих акций, позвоните нам.
Гинекология
Направления
- Нарушение менструального цикла
- Патологии шейки матки
- Бесплодие
- Заболевания, передающиеся половым путем (ЗППП)
- Менопауза (климакс)
- Заболевания яичников
- Полипы
- Аномалии развития половых органов
- Воспалительные заболевания органов малого таза
- Опухолевые заболевания органов малого таза
- Аномальные кровотечения
- Синдром поликистозных яичников
- Эндометриоз
- Кисты яичников
- Выпадение и опущение женских половых органов
- Заболевания вульвы и влагалища
- Миома матки
- Эрозия и эктропион шейки матки
- Заболевания матки
- Стрессовое недержание мочи
- Кисты органов малого таза
Услуги
- Ведение беременности
- Цитологическое исследование
- Лазерная гинекология
- Кольпоскопия
- Биопсия шейки матки
- УЗИ гинекологическое
- Интимная пластическая хирургия
Специалисты
Заместитель главного врача по гинекологии, врач-акушер-гинеколог
Доктор медицинских наук, профессор
Консультант по онкогинекологии, врач-акушер-гинеколог
Кандидат медицинских наук
Заведующая поликлиническим отделением, врач-гинеколог, эндокринолог
Кандидат медицинских наук
Кандидат медицинских наук
Кандидат медицинских наук
Врач-акушер-гинеколог, врач ультразвуковой диагностики
Кандидат медицинских наук
Кандидат медицинских наук
Кандидат медицинских наук
Кандидат медицинских наук
Кандидат медицинских наук
Врач акушер-гинеколог, эндокринолог
Кандидат медицинских наук
Доктор медицинских наук, профессор
Доктор медицинских наук, профессор
Кандидат медицинских наук
Врач акушер-гинеколог, врач ультразвуковой диагностики
Кандидат медицинских наук
Галерея






Преимущества
Свыше 58 000
пациентов в год
Доктора и
кандидаты наук
Об отделении
Гинекологические заболевания – одни из самых серьезных болезней для женщины. Минимум проблем, которые они могут доставить, – дискомфорт и плохое самочувствие. Максимум – развитие других серьезных заболеваний.
Гинекология – одно из основных направлений клиники. Врачи отделения проводят лечение пациентов с различными патологиями в соответствии с современными стандартами медицины.
Диагностика
Современные методы диагностики позволяют точно оценить степень функциональных нарушений и характер развивающихся морфологических изменений. Для этого в клинике представлены различные методы диагностики:
- эндоскопические методы;
- гормональное обследование;
- микробиологические методы;
- генетическое обследование;
- иммунологическое обследование;
- методы визуализации молочных желез (маммография, УЗИ);
- микроскопия мазков на флору;
- инфекционный скрининг;
- анализ на определение чувствительности к антибиотикам;
- мазок по Папаниколау (цитологический);
- анализ на онкомаркеры;
- MPT, KT.
Патологии и заболевания
В отделении проводится более 120 операций в месяц. Наши специалисты консультируют пациентов с различными патологиями и заболеваниями:
- внутриматочные патологии;
- аномалии развития половых органов;
- предменструальный синдром;
- синдром поликистозных яичников;
- пролапс тазовых органов;
- расстройства мочеиспускания;
- нарушение менструального цикла;
- хронические тазовые болезни;
- нарушение репродуктивной функции;
- добро- и злокачественные опухоли гениталий, наружный генитальный эндометриоз и аденомиоз;
- добро- и злокачественные заболевания матки;
- экстренные гинекологические патологии.
Виды доступа
Операции различного уровня сложности выполняются всеми возможными видами доступов:
- лапаротомным;
- вагинальным;
- гистероскопическим;
- лапароскопическим.
Когда обратиться к гинекологу
- Вас беспокоят боли, дискомфорт, выделения.
- Вам необходимо подобрать контрацепцию.
- Вы планируете беременность или уже беременны.
- Вам требуется пройти профилактический.
- Ежегодный осмотр.
- Бесплодие.
Ведение беременности
Специалисты К+31 разработали комплекс программ ведения беременности, учитывающий все потребности будущей мамы в качественном, своевременном и бережном медицинском обслуживании. Вы можете выбрать программу в соответствии со своими потребностями как в базовом, так и в расширенном варианте в разделе Программы на сайте клиники.