Как определить беременность после подсадки эмбрионов до задержки
Тест на беременность после ЭКО
детей родилось у нашей команды
средняя результативность ЭКО по сети
клиники по всей России, включая 2, готовящихся к открытию

Бесплодие лишает многих супружеских пар родительского счастья, но в наше время преодолеть патологию можно при помощи вспомогательных репродуктивных технологий. Одно из наиболее распространенных и эффективных методик лечения считается ЭКО. Процедура заключается в оплодотворении яйцеклетки вне организма женщины и пересадке в полость матки уже сформированных эмбрионов. Тест на беременность при ЭКО делается не раньше, чем на 14 день после подсадки зародышей. Этот период в жизни семьи критический, но врачи не рекомендуют раннее выполнение теста после ЭКО, ведь результаты могут быть ошибочными.
Тест на беременность при ЭКО
Процедура ЭКО помогает многим парам стать родителями. По данным статистики в результате метода на свет появилось более 4 миллионов детей. Самое главное, настроиться на положительный результат и набраться терпения. Тест на беременность после ЭКО основан на определении ХГЧ в биологических средах женщины (крови и моче). После процедуры ЭКО тест может показать различные результаты, особенно если пациентка не дождалась назначенного срока. Тест на беременность при ЭКО выполняют через 2 недели после подсадки эмбрионов. Этот период нельзя ускорить или отсрочить, ведь на него нельзя повлиять внешними факторами.
В полость матки женщины пересаживают эмбрионы на разных этапах развития 3-дневные или бластоцисты (5-6- дневные эмбрионы). Срок пересадки зародышей зависит от показаний, но считается что шансы на успешное прикрепление выше у бластоцисты. После пересадки и ЭКО тест делать нецелесообразно, ведь женщине назначают поддерживающую терапию на основе гормонов, в том числе ХГЧ.
Тест на беременность при ЭКО может показать более информативный результат только через 5 дней после последней инъекции препаратов, ведь именно за этот срок вещество полностью выводится из организма. Но все равно врачи не рекомендуют выполнять после ЭКО тест в эти периоды, а немного подождать.
Признаки беременности и тест при ЭКО
Многие женщины пытаются уловить малейшие изменения организма после пересадки эмбрионов и определить ранние признаки беременности перед выполнением теста после ЭКО:
- Часто пациентки отмечают набухание молочных желез и болевые ощущения в них перед выполнением теста после ЭКО;
- Тошнота, рвота, слабость, усиленное обоняние – эти признаки также могут появляться перед проведением теста на беременность после ЭКО. Стоит отметить. Что подобные симптомы могут быть ярче выражены, чем при естественной беременности, так как женщине назначают гормональные препараты;
- Повышение базальной температуры – ранний признак беременности перед тестом после ЭКО. Это возникает в результате изменения гормонального фона, базальная температура измеряется в одно и то же время в горизонтальном положении по утрам;
- Дискомфорт внизу живота, болезненность в области поясницы, ощущение «пузырьков» — это также могут быть симптомы беременности, появляющиеся перед тестом при ЭКО. Это состояние вызвано усилением кровенаполнения половых органов и увеличением размеров матки;
- Изменение характера влагалищных выделений – это симптом часто указывает на беременность даже перед выполнением теста при ЭКО. Явление связано с увеличением кровоснабжения тканей матки, при этом выделения прозрачные или белые, но без запаха. Стоит отметить, что подобная среда благоприятна для развития микроорганизмов, поэтому у ситуации необходимо сообщить лечащему врачу;
- Отсутствие менструации – характерный признак беременности, который появляется перед тестом при ЭКО. Но на достоверность данных можно полагаться при условии регулярности менструального цикла.
Все эти признаки косвенно указывают на наступление беременности после процедуры, достоверный результат может показать только тест при ЭКО, выполненный в положенный срок, особенно определение уровня ХГЧ в крови пациентки.
Как правильно выполнять тест на беременность после ЭКО
Когда после пересадки эмбрионов в полость матки прошло 14 суток, разрешается выполнить тест на беременность после ЭКО. Так как уровень гормона ХГЧ начинает увеличиваться только при условии успешной имплантации эмбриона и развитии беременности. Как правило, врач назначает два анализа – определение уровня гормона в крови и выполнение домашнего теста после ЭКО.
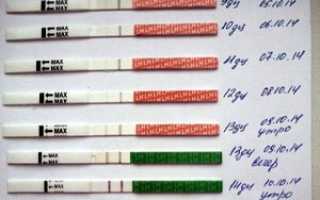
Экспресс тесты на беременность при ЭКО отличаются удобством, доступностью и получением быстрых результатов. Этот тест на беременность после ЭКО лучше выполнять в утренние часы, когда концентрация гормона ХГЧ в крови максимальна. Результаты теста после ЭКО можно наблюдать после 5 минут после процедуры – 2 заветные полоски. Стоит отметить, что экспресс тесты на беременность при ЭКО бывают разной чувствительности и выпускаются многочисленными производителями. Поэтому желательно выполнить несколько тестов на беременность после ЭКО: в утренние часы, через 2-3 часа после первого теста и вечером. Рекомендуется приобретать экспресс тесты на беременность при ЭКО разных производителей, так как не исключен брак при их изготовлении.
Но наиболее информативным считается не домашний тест на беременность после ЭКО, а выполнение анализа крови на определение уровня ХГЧ. Этот метод диагностики беременности считается достоверным в 99,9%. Помимо подтверждения факта наступления беременности, анализ может предоставить информацию о характере ее течения и развитии эмбриона. Поэтому врачи обязательно назначают подобное исследование. К тому же анализ крови на ХГЧ выполняется несколько раз в течение всего периода беременности. Этот анализ крови, а также другие диагностические процедуры можно выполнить в клинике «Центр ЭКО» Волгоград.
Результаты теста на беременность при ЭКО
После проведения теста на беременность после ЭКО пациентка может получить несколько результатов: отрицательный, положительный и слабоположительный. Отрицательный результат теста после ЭКО – частое явление после первого протокола процедуры. По данным статистки, наступление беременности с первой попытки происходит только в 30% случаев. Поэтому не стоит расстраиваться при отрицательных результатах теста после ЭКО и настроиться на дальнейшее лечение. К тому же шансы с каждой следующей попыткой заметно возрастают, не исключается наступление естественной беременности.
Положительный результат теста после ЭКО – это заветное желание всех пациентов. Хоть данные статистики приводят не большие проценты получения подобных результатов, в мире рождено более 4 миллионов детей в результате ЭКО. Поэтому не стоит отчаиваться, преодолев трудности, вы добьетесь поставленной цели. Чтобы увеличить шансы на успех, важно соблюдать рекомендации врача, настроиться психологически, избегать стрессов, соблюдать режим труда и отдыха, ограничить физические нагрузки, больше бывать на свежем воздухе. После получения положительного результата теста на беременности при ЭКО необходимо сдать анализ крови на ХГЧ и выполнить УЗИ матки для подтверждения факта наступления беременности.
Слабоположительный результат теста на беременность после ЭКО – это вариант получается при развитии внематочной беременности, раннего выполнения теста, поздней имплантации эмбриона. В подобной ситуации следует повторить тест на беременность при ЭКО несколько раз, а лучше всего сдать анализ крови на уровень ХГЧ.
В любом случае период ожидания срока выполнения теста на беременность после ЭКО наполнен эмоциональными переживаниями. Многие не следуют рекомендациям врачей и выполняют тест после ЭКО слишком рано. В итоге они получают ложноположительные результаты и после их опровержения испытают сильное эмоциональное потрясение и впадают в депрессию. Но возможно получение ложноотрицательных результатов, это также негативно отражается на состоянии женщины и может вызвать выкидыш. Поэтому стоит, немного подождать и настроиться на позитив, в указанный срок вы узнаете о результатах, и, преодолев препятствия, достигнете заветной цели.
Тесты после подсадки эмбрионов
 Тест на беременность – один из наиболее простых способов, с помощью которого можно определить успешность процедуры ЭКО. Репродуктологи советуют сдавать анализы не ранее, чем через две недели после подсадки эмбрионов в маточную полость. Не стоит проводить тесты раньше положенного срока, так как он может дать ложноположительный или ложноотрицательный результат.
Тест на беременность – один из наиболее простых способов, с помощью которого можно определить успешность процедуры ЭКО. Репродуктологи советуют сдавать анализы не ранее, чем через две недели после подсадки эмбрионов в маточную полость. Не стоит проводить тесты раньше положенного срока, так как он может дать ложноположительный или ложноотрицательный результат.
Особенности теста на беременность
Повышение уровня ХГЧ – явный признак наступления беременности. Для определения его уровня в крови проводят специальный тест. В норме хорионический гонадотропин продуцируется только после внедрения бластоцисты в эндометрий. Гормон можно обнаружить не только в крови, но и в моче.
Аптечные экспресс-тесты позволяют с высокой точностью (более 90%) диагностировать беременность. Однако проводить их следует не ранее, чем через 2 недели после подсадки эмбрионов. В противном случае вероятность получения ложноотрицательных и ложноположительных результатов увеличится в несколько раз.
Использование тест-полосок
Почему не следует делать тесты на беременность после подсадки эмбрионов? Аптечные тесты реагируют на концентрацию в моче хорионического гонадотропина, который начинает продуцироваться после имплантации бластоцисты в матку. Если уровень гормона слишком низкий, тест-полоска дает отрицательный результат.
 Очень часто результаты экспресс-тестов, полученные до 14 дня, не совпадают с теми, которые проводятся в стенах клиники. Причин тому может быть несколько:
Очень часто результаты экспресс-тестов, полученные до 14 дня, не совпадают с теми, которые проводятся в стенах клиники. Причин тому может быть несколько:
- большая разница в содержании ХГЧ в моче и крови;
- недостаточная чувствительность реагента тест-полоски к гормонам;
- изменение уровня гормонов в крови, связанное с введением в организм препарата ХГЧ перед пункцией ооцита.
При проведении анализа с помощью тест-полоски многие женщины получают ложноотрицательный результат. Это может быть связано с недостаточной чувствительностью реагента. К примеру, уже на 9 день после подсадки эмбриона концентрация ХГЧ в крови может составлять 21 мЕд/мл. Большинство аптечных тестов реагируют на гормон только в том случае, если его уровень достигает 25 мЕд/мл.
Отрицательный результат теста
Что делать, если после подсадки эмбрионов тест отрицательный? При желании женщина может сделать повторный анализ. Но во время выбора подходящей тест-полоски нужно учитывать степень ее чувствительности: чем меньше числовой показатель, указанный на упаковке, тем выше восприимчивость реагента к ХГЧ. Некоторые струйные и кассетные тесты обладают чувствительностью до 10 мЕд/мл. С их помощью можно установить успешность ЭКО уже на 8-9 день после переноса эмбриона.
Особенности проведения теста
 Когда делать тест после подсадки эмбрионов? Как уже упоминалось, сдавать анализы следует через 14 дней после процедуры ЭКО. Репродуктологи выделяют несколько правил, которые необходимо учитывать перед проведением теста:
Когда делать тест после подсадки эмбрионов? Как уже упоминалось, сдавать анализы следует через 14 дней после процедуры ЭКО. Репродуктологи выделяют несколько правил, которые необходимо учитывать перед проведением теста:
- для тестирования используется только первая утренняя моча;
- результаты теста оценивают спустя несколько минут;
- проводить тест следует при температуре 23-26 градусов;
- тест-полоску помещают в мочу на 5-7 секунд.
Расшифровка результатов
После применения кассетных, струйных и других экспресс-тестов получают такие результаты:
- отрицательный – чаще всего свидетельствует об отсутствии беременности или замирании плода;
- сомнительный – сигнализирует о позднем внедрении бластоцист в эндометрий, внематочной беременности или преждевременном проведении экспресс-теста;
- положительный – с высокой вероятностью указывает на успешное проведение ЭКО.
Чтобы получить достоверный результат, рекомендуется сделать анализ крови в центре репродуктологии. Лабораторные методики обладают большей чувствительностью, а также позволяют определить содержание ХГЧ в сыворотке крови. По результатам можно судить об особенностях течения гестации, вероятности наступления многоплодной или внематочной беременности.
УЗИ после ЭКО
Только после проведения ультразвукового исследования можно судить об успешности процедуры ЭКО. Первое УЗИ проводится через 21 день после подсадки эмбрионов в матку. Во время аппаратного обследования специалист обращает особое внимание на такие показатели, как:
- локализация эмбриона;
- факт прикрепления зародыша к эндометрию;
- наличие гипертонуса матки;
- отслоение зародыша;
- состояние половых желез.
С помощью первого УЗИ не просто подтверждают беременность, но и выявляют возможные патологии. Если эмбрион закрепился в маточной трубе или внутри яичника, гестацию прерывают. Гипертонус миометрия свидетельствует о высокой вероятности самопроизвольного аборта. Поэтому в случае обнаружения проблемы проводят соответствующее лечение.
Типы ультразвукового обследования
 Для контроля особенностей течения гестации могут использоваться 2 типа УЗИ:
Для контроля особенностей течения гестации могут использоваться 2 типа УЗИ:
- Трансабдоминальное (внешнее) – проводится с помощью датчика, который располагается на наружной стенке брюшной полости. Такой тип УЗИ чаще всего используют на более поздних сроках гестации – во 2 и 3 триместрах;
- Трансвагинальное – осуществляется с помощью чувствительного датчика, который вводится во влагалище. Данный метод является более точным и позволяет диагностировать беременность на ранних сроках.
Согласно статистическим данным, экстракорпоральное оплодотворение завершается успешно в 40% случаев. Часто во время завершающего этапа ЭКО в полость матки переносят несколько эмбрионов. В большинстве случаев в эндометрий имплантируется только один из них, однако исключать вероятность многоплодной беременности нельзя. Также первое УЗИ позволяет выявить внематочную беременность, развитие которой чревато не только гибелью плода, но и разрывом фаллопиевой трубы.
Заключение
Тест на содержание ХГЧ позволяет оценить результативность процедуры ЭКО уже на 14-й день после подсадки эмбрионов. До этого времени сдавать анализы и использовать экспресс-тесты не рекомендуется, так как они могут давать ложноотрицательные и ложноположительные результаты. Спустя 3 недели делают первое УЗИ, с помощью которого определяют особенности течения гестации, вероятность выкидыша и другие патологии.
Циклы ЭКО. Признаки беременности.
Наиболее благоприятным временем для естественного зачатия или пункционного забора ооцита для его последующего оплодотворения сперматозоидами в пробирке является день овуляции. Процесс слияния мужских и женских репродуктивных клеток занимает около 24 часа, после чего из новообразовавшихся диплоидных клеток отбираются самые жизнеспособные для выращивания в инкубаторе в течение 3-5 суток.
 Подсадка в полость матки пятидневных эмбрионов увеличивает вероятность зачатия в несколько раз. Иногда специалисты принимают решение о переносе зародышей в два этапа: на 2 и 5 или на 3 и 5 день. Таким образом, повышаются шансы на имплантацию плодного яйца в эндометрий в среднем на 35%.
Подсадка в полость матки пятидневных эмбрионов увеличивает вероятность зачатия в несколько раз. Иногда специалисты принимают решение о переносе зародышей в два этапа: на 2 и 5 или на 3 и 5 день. Таким образом, повышаются шансы на имплантацию плодного яйца в эндометрий в среднем на 35%.
При успешной процедуре ЭКО уже на 12-13 день после овуляции (ДПО) у женщин могут проявляться первые признаки беременности. Для подтверждения факта беременности на 12-14 день после переноса (ДПП) эмбрионов трехдневок или пятидневок проводится тест на содержание хорионического гонадотропина (ХГЧ). Высокая концентрация гормона свидетельствует об имплантации бластоцисты в матку и наступление беременности.
13 ДПО – это 7 или 9 день после подсадки трех- или пятидневного эмбриона. Уже в этот период после прохождения процедуры ЭКО женщины могут ощущать изменения в организме. В зависимости от степени подготовленности плодного яйца, на его имплантацию в эндометрий уходит от 10-24 часов до нескольких суток. После внедрения зародыша в стенку матки его клетки начинают активно продуцировать ХГЧ, который вызывает гормональную перестройку организма.
На 13 ДПО могут появиться следующие признаки беременности:
- головокружение;
- слабость;
- спазмы в животе;
- головные боли;
- тошнота и рвотные позывы;
- частое мочеиспускание.
Следует учитывать, что на 13 день после овуляции ощущения у женщин могут различаться. Связано это с тем, что половина из них относится к категории субъективных симптомов и возникает на фоне нервного перенапряжения и волнения. Также к возможным ощущениям в 13 ДПО можно отнести сонливость, бессонницу, насморк, слизистые выделения из влагалища.
Повышение в организме уровня тропных гормонов провоцирует изменения в функционировании органов эндокринной, репродуктивной, пищеварительной и дыхательной систем. Ниже перечислены возможные ощущения на 13 день после переноса эмбрионов:
- повышение базальной температуры;
- запоры;
- бугорки Монтгомери;
- имплантационное кровотечение;
- задержка менструаций;
- увеличение груди;
- потемнение ареола сосков.
 В случае их появления рекомендуется сделать тест на беременность и пройти анализ на содержание ХГЧ. Хорионический гонадотропин является своего рода индикатором беременности, так как его наличие в крови свидетельствует об имплантации бластоцисты в матку.
В случае их появления рекомендуется сделать тест на беременность и пройти анализ на содержание ХГЧ. Хорионический гонадотропин является своего рода индикатором беременности, так как его наличие в крови свидетельствует об имплантации бластоцисты в матку.
Через одну-две недели после получения положительных результатов лабораторных анализов женщин направляют на первое УЗИ для определения места имплантации плодного яйца и особенностей его развития.
Норма ХГЧ на 13 ДПП
В норме содержание хорионического гонадотропина постепенно повышается по мере развития плода. В первом триместре гестационного периода концентрация гормона удваивается через каждые 2-3 дня, но уже после 12 недели беременности его содержание постепенно уменьшается. Согласно медицинским данным, на 13 ДПП ХГЧ может находиться в пределах от 22 до 105 мЕд/мл.
Следует понимать, что для пятидневок ХГЧ на 13 ДПП будет несколько отличаться от значений для трехдневных эмбрионов. Если содержание гормона не достигает нижнего порога, это может свидетельствовать о замирании беременности или имплантации зародыша в фаллопиеву трубу. Слишком высокая концентрация ХГЧ на 13 ДПП пятидневок часто свидетельствует о многоплодии.
На 13 ДПП тест отрицательный, а ХГЧ положительный – о чем этот говорит? Аптечные тесты обладают недостаточной чувствительностью и поэтому полученные с их помощью результат могут не соответствовать действительности. На небольшом сроке беременности уровень хорионического гонадотропина низкий и потому может не определяться с помощью теста. Кроме того, тест на беременность определяется наличие ХГЧ в моче, а не в крови.
Причины повышения или понижения ХГЧ
Высокая или низкая концентрация гормона в сыворотке крови свидетельствует об отклонениях в развитии плода и потому требует прохождения дополнительного обследования у врача-репродуктолога. Слишком низкий уровень ХГЧ возникает при:
- аномальном развитии эмбриона;
- замирании беременности;
- плацентарной недостаточности;
- развитии эндокринных нарушений;
- эктопической беременности;
- высокой вероятности самопроизвольного аборта.
Если показатель ХГЧ превышает нормальные значения в несколько раз, в 80% случаев это сигнализирует об имплантации в матку сразу нескольких плодных яиц. В таком случае тест на 13 ДПП пятидневок покажет не менее 300 мЕд/мл. Более 30% многоплодных беременностей завершаются самопроизвольной редукцией одного или нескольких эмбрионов в течение 10-15 дней. Но если содержание гормона сильно возрастает уже во втором триместре гестационного периода, это может указывать на развитие генетических заболеваний, таких как синдром Эдвардаса или Дауна, а также повышение риска самопроизвольного аборта.
Заключение
 Для повышения шансов на успешную имплантацию зародыша в матку рекомендуется вести малоподвижный образ жизни в течение 2 недель после процедуры ЭКО.
Для повышения шансов на успешную имплантацию зародыша в матку рекомендуется вести малоподвижный образ жизни в течение 2 недель после процедуры ЭКО.
В случае зачатия уже на 13 ДПО у женщин проявляются первые признаки беременности: набухание груди, тошнота, рвота, повышение базальной температуры, отсутствие аппетита и т.д. Удостовериться в достижении желаемого результата можно в случае прохождения теста на ХГЧ. Если показатель находится в пределах от 22 до 105 мЕд/мл, это указывает на успешное зачатие и течение беременности.
11 вопросов, которые мало кто задает перед ЭКО (а надо бы)
Автор статьи — Фоменко Виктория Витальевна, врач репродуктолог.
Согласно статистике, в нашей стране более 2,5 миллионов пар не могут иметь детей по причине бесплодия. ВОЗ называет бесплодием неспособность забеременеть после 12 и более месяцев половой жизни без контрацепции.
Экстракорпоральное оплодотворение (ЭКО) на протяжении 40 лет дает шанс таким парам завести долгожданное пополнение, ведь вероятность наступления беременности при ЭКО даже выше, чем естественным образом — 35% против 20% соответственно. Petrushka.online обратилась к врачу-репродуктологу клиники «Мать и дитя» Савеловская Фоменко Виктории с вопросами, которые важно знать всем, кто планирует ЭКО.
Бытует мнение, что дети, родившиеся с помощью метода ЭКО, имеют генетические заболевания и развиваются медленнее, чем дети, зачатые естественным способом. Насколько оно справедливо?
Этот стереотип сложился из-за того, что раньше делали перенос двух или трех эмбрионов. А, как правило, при многоплодной беременности, дети рождаются раньше времени с задержкой развития, и требуют тщательного наблюдения и реабилитации.
В настоящее время во всем мире главенствует принцип селективного переноса одного эмбриона.
Учеными установлено, что такие дети не отличаются от своих сверстников, зачатых естественным путем, по состоянию здоровья.
Правда ли, что витамин D может напрямую повлиять на способность пар к зачатию?
Витамин D не только регулирует обмен кальция, как это принято считать. Рецепторы к витамину D есть в органах мужской и женской репродуктивной системы, а также плаценте. Поэтому он так необходим для наступления беременности.
Доказано, что более 90% бесплодных женщин имеют сниженную концентрацию витамина D. А у беременных женщин дефицит витамина D может привести к неблагоприятным исходам для матери и плода.
Существуют ли осложнения после ЭКО?
К сожалению, на каждом их этапов протокола ЭКО могут возникнуть осложнения. На этапе стимуляции возможны аллергические реакции и развитие синдрома гиперстимуляции яичников. Этап трансвагинальной пункции может осложниться кровотечением. После переноса эмбрионов в полость матки не исключен риск внематочной беременности.
Данные осложнения встречаются нечасто. В арсенале репродуктологов есть средства, которые позволяют свести возникновения данных осложнений к минимуму.
Сколько попыток ЭКО можно делать без вреда для здоровья?
Ровно столько, сколько потребуется для достижения беременности. Главное, чтобы перерыв между стимуляциями составлял 2-3 менструальных цикла.
Каков перечень обследований?
Для вступления в протокол ЭКО будущие родители должны пройти обследование согласно перечню, обозначенному в Приказе МЗ РФ от 30.08.2012 №107н (26 обследований для женщины и 8 для мужчины).
Правда ли, что неоднократные попытки ЭКО могут спровоцировать онкологию?
Доказано, что препараты, используемые для стимуляции суперовуляции не вызывают онкологических процессов. Все сопряженные риски нам удается устранить на этапе обследования перед ЭКО, а именно, при выявлении образований в молочных железах или в щитовидной железе требуется заключение специалистов об отсутствии противопоказаний проведения ЭКО.
В чем разница между ЭКО и хетчингом?
ЭКО и хетчинг — две составляющие эмбиологического этапа. Только ЭКО — это метод оплодотворения, а хетчинг — дополнительная процедура, которая делается перед переносом с целью имплантации эмбрионов в полость матки.
Эмбрион огражден от внешней среды плотной блестящей оболочкой. Для прикрепления к эндометрию (наступления беременности) эмбрион должен самостоятельно выйти из нее. Когда эмбрион не может самостоятельно покинуть оболочку, эмбриолог делает лазером надрез в ней, что способствует выходу эмбриона.
Существует понятие «психологическое бесплодие» — что оно значит?
Это негласный диагноз, который «ставится» в том случае, если забеременеть не удается даже после комплексного обследования супружеской пары и неоднократных попыток ЭКО с генетически здоровыми эмбрионами.
Порой пациенты слишком рьяно преследуют цель стать родителями и находятся в постоянном ожидании беременности, что приводит к депрессиям или стрессу. Здесь самое время обратиться за помощью к психологу.
Как подготовиться к визиту к репродуктологу?
Нужно приурочить визит к врачу ко 2-3 дню менструального цикла. Женщине желательно сдать такие гормоны, как АМГ, ФСГ, ЛГ, Эстрадиол, ТТГ, Пролактин. Мужчине – спермограмму и МАР — тест. Не забыть принести на прием выписки и результаты сданных ранее анализов.
Какая в настоящее время стоимость процедуры ЭКО?
Средняя стоимость процедуры ЭКО в нашей клинике около 120 000 рублей без учета стоимости анализов и препаратов для стимуляции.
Что самое важное с юридической точки зрения применения методики искусственного оплодотворения нужно знать парам?
В нашей клинике юристами составлен договор, в котором перечислены все возможные осложнения и риски, а также дано подробное объяснение всем процедурам, которые будут проводиться в ходе протокола ЭКО. Договор с клиникой об оказании медицинской услуги является важным документом. Это тот документ, с которым нужно знакомиться подробно и внимательно, и заранее уточнять все непонятные моменты.
Что такое имплантационное кровотечение?
Как функционирует наш организм и какие изменения происходят в нем ежемесячно всегда интересно. Особенно в тот период, когда мы беременны или надеемся забеременеть. Почти наверняка никогда мы следим за своим состоянием так тщательно и пристально, как в тот период, когда надеемся забеременеть. От чувства усталости до ощущения легкой тошноты –изучаются самые незначительные признаки и проверяются на предмет их значимости. В этой статье мы рассмотрим некоторые из наиболее распространенных проблем, связанных с кровотечением при имплантации. Эта проблема пугает и приводит в смятение, если желанная беременность уже наступила.
Таким образом, попытаемся разобраться каковы симптомы и признаки имплантационного кровотечения, как распознать самые ранние признаки имплантации и беременности? Такой самоконтроль у людей, проходящих вспомогательное лечение бесплодия, может быть гораздо сильнее, что вполне понятно. В этом контексте мы рассмотрим, следует ли ожидать каких-либо иных симптомов имплантации при беременности, и если да, то каким образом.
Что такое имплантационное кровотечение?
Около 30-40% женщин испытывают небольшую потерю крови после имплантации эмбриона в матку. Это явление известно как имплантационное кровотечение. Поскольку это происходит в начале цикла, то может оказаться даже первым признаком осознания, что вы беременны. Кровотечение обычно происходит в первые недели беременности, так как матка представляет собой орган, богатый кровеносными сосудами, которые могут легко «повредиться». Когда эмбрион прилипает к внутренней стенке матки, разрываются мелкие вены и артерии, которые обычно соединяются с эндометрием, и это может вызвать кровотечение. Если это происходит, обычно через 6-10 дней после оплодотворения, то, как правило, совпадает с теоретической датой менструации, и поэтому может быть перепутано с ее наступлением. Не существует установленного шаблона, и при одной или при всех беременностях конкретного человека может возникнуть кровотечение при имплантации.
Как распознать имплантационное кровотечение?
Первый вопрос для многих людей состоит в том, как распознать, что это кровотечение при имплантации, а не просто начало цикла, другими словами, как различаются эти виды кровотечения? Наиболее распространенная причина путаницы здесь заключается в том, что кровотечение происходит через 10-14 дней после зачатия, примерно в то время, когда наступила бы менструация, если бы зачатие не произошло. Тем не менее, влагалищное кровотечение может произойти в любое время в течение первых 8 недель беременности. Кровопотеря может длиться 1- 3 дня, и объем выделений обычно меньше, чем во время менструации, хотя цвет может быть более темным. Это может выглядеть как легкое пятно или легкое постоянное кровотечение, и кровь может быть смешана со слизью, а может и не быть. Цвет может варьироваться в зависимости от того, сколько времени понадобилось, чтобы выйти из организма. Свежее кровотечение выглядит красным, оно может выглядеть розовым или оранжевым, если смешивается с другими выделениями из влагалища, а старая кровь может выглядеть коричневой из-за окисления.
Насколько тяжелым может быть имплантационное кровотечение? Может ли кровотечение при имплантации иметь сгустки?
Обычно кровотечение, которое возникает в результате имплантации эмбриона в матку, проявляется пятном или легким кровотечением. Обычно оно не сильное и не имеет сгустков, как в обычном цикле. Если вы подозреваете, что можете забеременеть и у вас сильное кровотечение со сгустками, вам следует обратиться к врачу, поскольку это может сигнализировать о проблемах или даже начале преждевременного выкидыша. С другой стороны, если у вас нет других причин подозревать, что вы беременны, этот тип кровотечения, скорее всего, станет просто началом вашего цикла.
Каковы другие симптомы имплантации на ранних сроках беременности?
Поскольку имплантационное кровотечение происходит только примерно в трети беременностей, вы, скорее всего, будете среди большинства, кто этого не испытывает. Тем не менее, ваша бдительность в отношении признаков и симптомов успешной имплантации, вероятно, все еще масштабно высока! Так каковы другие ранние признаки того, что вы можете быть беременной? Они могут включать в себя:
Утреннее недомогание
Это может начаться уже через 4 недели после зачатия (10-14 дней после переноса эмбрионов), хотя чаще это происходит примерно через 6 недель. К счастью, для тех, кто проходит через это, утреннее недомогание, как правило, носит временный характер и обычно облегчается к 16-20 неделе беременности.
Чувствительность к запахам и вкусам
Внезапная чувствительность к запаху и вкусу может быть признаком ранней беременности и, несомненно, способствует продолжительным рассказам о «тяге» беременных к определенным продуктам. И обостренная чувствительность, и утреннее недомогание являются результатом гормональных изменений, происходящих в вашем организме.
Учащенное мочеиспускание
Это кажется странным, когда ваш ребенок еще совсем маленький, но потребность в более частом мочеиспускании на ранних сроках беременности является одним из наиболее часто встречающихся симптомов. Это также является результатом гормональных изменений, которые вызывают более быстрый кровоток через печень и почки, для максимально эффективного удаления отходов. Кроме того, Матка быстро увеличивается в размерах даже на этой ранней стадии беременности и поэтому легче давит на мочевой пузырь, особенно ночью.
Болезненность молочных желез
Хорошо известный симптом болезненности молочных желез является еще одним признаком ранней беременности. Это является результатом увеличения притока крови и задержки жидкости в молочных железах на фоне резкого повышения уровня женских половых гормонов в сыворотке крови.
Спазмы желудка
Спазмы могут возникать сами по себе или сопровождаться небольшим кровотечением, что может быть сигналом имплантации. Можно подумать, что все эти возможные ранние признаки и симптомы беременности помогут быть легко уверенными в ее наступлении. Но дело в том, что некоторые симптомы также присутствуют у некоторых людей в качестве предвестника их нормального месячного цикла при предменструальном синдроме. Таким образом, несмотря на все возможные подсказки, единственный способ быть уверенным в беременности, это сделать тест на беременность, и с ним подтвердить беременность у вашего врача
Является ли имплантационное кровотечение таким же, когда вы проходите лечение ЭКО?
Люди, проходящие ЭКО или любое другое вспомогательное лечение бесплодия, часто интересуются о том, будут ли симптомы беременности такими же в случае успешного переноса эмбрионов и имплантации. Одним словом да. Хотя некоторые стадии ЭКО стимулируются приемом лекарств, и, несмотря на то, что фактическое соединение яйцеклетки и спермы происходит в лаборатории, конечный результат идентичен.
Давайте посмотрим на краткое изложение шагов, которые привели к имплантации эмбрионов. Первым шагом является стимуляция яичников, которая заставляет яичники производить ряд ооцитов. Затем, когда ооциты достигли подходящей стадии зрелости, их извлекают во время пункции яичников, чтобы потом оплодотворить их подготовленной спермой в условиях эмбриологической лаборатории. Это точка, в которой происходит оплодотворение и образуются эмбрионы. Они культивируются- «растут» в особых инкубаторах и проходят необходимые тесты (если выполняется генетическое исследование эмбрионов). Наиболее здоровый и жизнеспособный эмбрион затем переносится в матку женщины. Это, в двух словах, завершающий этап процесса. Имплантация эмбриона в стенку матки, после того как он был перенесен, не является частью процесса вспомогательной репродукции; это то, что происходит естественным образом точно так же, как в при обычном зачатии. Эта заключительная стадия не гарантируется в результате лечения ЭКО, точно так же, как незащищенный секс в период овуляции не гарантированно приведет к беременности. Это объясняет абсолютную одинаковость симптомов в случае вспомогательной репродукции и естественной беременности, которые вы можете ожидать, включая любое кровотечение при имплантации.
Наблюдение беременности после ЭКО
Беременность в результате экстракорпорального оплодотворения (ЭКО) нуждается в повышенном внимании. Поэтому важно доверить наблюдение за вынашиванием ребенка опытным врачам с высокой квалификацией.
Клиника лечения бесплодия OXY-Center заботится о том, чтобы женщины, прошедшие программу ЭКО, выносили здоровых малышей. Мы предлагаем комплексную программу сопровождения беременности после ЭКО. В нее входит проведение анализов и исследований, которые помогут выявить и устранить проблемы. Все анализы сдаются прямо в OXY-center. Сотрудники OXY-Center сделают все необходимое для вашего благополучия и окажут необходимые поддержку и внимание.
Исследования при ЭКО-беременности
В клинике вы пройдете обследование перед ЭКО, саму программу экстракорпорального оплодотворения и все последующее наблюдение за беременностью.
Клиника OXY-Center предоставляет услуги по ведению беременности согласно Приказу №50, который специально разработан Министерством здравоохранения. Особые условия контроля беременности появились в результате использования ВРТ (вспомогательных репродуктивных технологий). Наши врачи точно следуют всем предписаниям, поэтому женщины, которые наблюдаются в клинике OXY-Center, вынашивают и рожают здоровых детей.
Как диагностировать беременность после ЭКО
Признаки беременности проявляются спустя две недели, как при естественном зачатии. Через две недели после программы ЭКО следует пройти тест на беременность. Т.к. наиболее точным результатом обладает лабораторная диагностика беременности, то спустя 14 дней в клинике OXY-Center в обязательном порядке делается анализ крови на содержание ХГЧ —гормона, который выделяется в плаценте при беременности.
Спустя 21 день после переноса эмбрионов врач направляет пациентку на ультразвуковые исследования. Они проводятся, чтобы окончательно подтвердить беременность. УЗИ позволяет диагностировать такие отклонения, как внематочная беременность, а также показывают число плодных яиц. После проведения ультразвукового исследования вы узнаете количество детей, характер протекания беременности.
Срок беременности при ЭКО начинается также, как и при естественном способе зачатия — с первого дня последней менструации. Однако по факту беременность наступает после того, как сперматозоид встретится с яйцеклеткой.
Какие обследования назначают на разных сроках беременности
После осуществления ЭКО назначают:
Начиная с 21 дня и до окончания беременности, врач может назначить исследование гемостаза — свертывающей системы крови.
На 12 неделе назначается обследование для выявления угрозы прерывания беременности.
На 12–13 неделе проводят УЗИ плода. Процедура помогает определить толщину воротникового пространства, измерить копчико-теменной размер плода, измеряется частота сердечных сокращений и прочее.
В период 10–14 недель проводится биохимический скрининг. У пациентки проводят замер уровня ХГЧ и АФП — гормона Альфа-фетопротеина. Показатели анализов позволяют выявить хромосомные патологии и пороки центральной нервной системы. Результаты ХГЧ показывают есть ли у плода генетические отклонения.
С 16 по 20 неделю проводят исследование 17-КС. Кетостероиды помогают определить уровень мужских половых гормонов. Это нужно для, чтобы избежать выкидыша, потому что высокий уровень 17-КС может его спровоцировать. Если выявлена проблема с высоким уровнем гормонов, прописывается медикаментозное лечение. В этот же период проводится повторное УЗИ.
С 20 по 24 неделю проводят УЗИ, которое позволяет четко увидеть строение плода. Повторно проводится биохимичекий скрининг, определяется уровень ХГЧ и АФП, а также уровень экстриола, который помогает выявить задержку в развитии плода.
В период 32–34 недели назначается кардиотокография. Исследование определяет двигательную активность плода, частоту сокращений сердечной мышцы. Кроме этого на этом этапе беременности проводится УЗИ и допплерометрия (проводится, чтобы оценить скорость движения крови в сосудах).
Некоторые исследования, например УЗИ, КТГ, исследование гемостаза могут назначаться Вашим врачом неоднократно, если в этом будет необходимость.
Все исследования при ведении беременности можно пройти непосредственно в клинике OXY-Center. Назначенные тесты проходят в комфортной обстановке под наблюдением опытных специалистов. Наша клиника располагает самым современным оборудованием, которое дает точные результаты, а персонал OXY-Center ориентирован исключительно на Ваш комфорт и спокойствие.