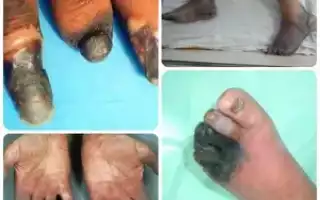
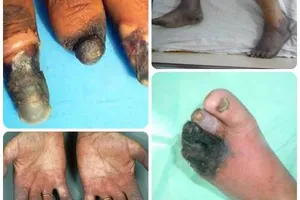
Болезнь Бюргера облитерирующий тромбангиит лечение и симптомы
Облитерирующий тромбангиит: причины заболевания, основные симптомы, лечение и профилактика
Представляет собой системный хронический процесс с преимущественным окклюзирующим поражением периферических мелких и средних артерий и вен.
Причины
Облитерирующий тромбангиит или болезнь Винивартера-Бюргера представляет собой системный хронический процесс с преимущественным окклюзирующим поражением периферических мелких и средних артерий и вен. Заболевания отличается волнообразным течением, клиника недуга характеризуется развитием ишемических поражений нижних конечностей, которые проявляются усталостью и онемением в ногах, парестезиями, болью, судорогами и трофическими поражениями.
Причины развития облитерирующего тромбангиита заключается в воспалительном поражении сосудов конечностей, реже – коронарных, церебральных и висцеральных артерий. Заболевание чаще всего обнаруживается у мужчин до 40 лет и старше, а также среди подростков. Предрасполагающими факторами являются инфекции, переохлаждение, повторяющиеся травмы, психоэмоциональные переживания, курение, интоксикации, аллергические реакции, сопровождающиеся повреждением сосудистой стенки и иммунным дисбалансом.
Симптомы
Поражение периферических артерий при облитерирующем тромбангиите, чаще всего имеет двусторонний характер с вовлечением в патологический процесс обеих верхних либо нижних конечностей от дистальных до проксимальных отделов. Облитерирующий тромбангиит характеризуется развитием триады признаков, таких как перемежающаяся хромота, синдромом Рейно и поверхностный мигрирующий тромбофлебит дистальных участков конечностей.
Признаками перемежающейся хромоты являются боли в стопе и икроножных мышцах во время ходьбы. При поражении верхних конечностей в процессе выполнения каких-либо действий руками боли локализируются в кистях и предплечьях, обнаруживается бледность и цианотичность пальцев, усиление чувствительности стоп и кистей к холоду, появление кровоизлияний и болезненных узелков на коже подушечек пальцев. При тяжелых ишемических поражениях конечностей, возникающих при облитерирующем тромбангиите боли могут возникать и в покое.Также у больных наблюдаете отсутствие пульсации на артериях стоп и рук, изъязвления, трофические нарушения и гангрена пальцев вплоть до самоампутации участков,подвергшихся некротизации.
При вовлечении в патологический процесс венечных артерий отмечается развитие стенокардии и инфаркта миокарда. При поражении брыжеечных артерий появляются резкие боли в животе, кровотечения в пищеварительном тракте, язвы и некроз стенки кишки. Если патологические изменения возникают сосудах мозга происходит развитие инсульта, ишемического неврита зрительных нервов. Тромбозы почечных артерий довольно часто сопровождаются появлением инфарктных изменений в паренхиме почек.
Триггерами обострений облитерирующего тромбангиита считается переохлаждение, курение, вторичное инфицирование мягких тканей конечностей.
Диагностика
При подозрении на данное заболевания больному назначается общий и биохимический анализ крови, иммунологические исследования,основанные на определении антигенов HLA В5, А9, DR4. Также больному потребуется назначение коагулограммы, кожной термографии и теплометрии поврежденных зон, сцинтиграфии, реовазографии, рентгеноконтрастной ангиографии периферических сосудов.
Лечение
Медикаментозное лечение облитерирующего тромбангиита включает прием ангиоспазмолитических препаратов, нестероидных анальгетиков, средств, улучшающих реологические показатели крови и трофику тканей.
Больным с данной патологией назначается тренировочная ходьба, фотогемотерапия, плазмаферез, гемосорбция, гипербарическая оксигенация и санаторно-курортное лечение.
В случае неэффективности консервативного лечения проводится хирургическое лечение данной патологии.
Профилактика
Профилактика облитерирующего тромбангиита основана на исключении провоцирующих факторов, например, отказ от приема алкоголя, курения и переохлаждений.
Болезнь Бюргера или облитерирующий тромбангиит: поражение сосудов курильщиков
Современным ученым достоверно неизвестно, почему же развивается болезнь Бюргера.
Начинается все, казалось бы, безобидно, — постоянно мерзнут и немеют пальцы на руках и (или) ногах. Между тем последствия бывают весьма значительными – вплоть до гангрены и необходимости ампутации конечностей. Что же представляет собой эта патология?
Что такое болезнь Бюргера?
В 1879 году немецкий врач Винивартер подметил, что у ампутированных им ног с гангреной, резвившейся спонтанно, сосуды немного странные – с явными признаками воспаления, тромбоза и сужением просвета. Почти через 30 лет спустя другой врач уточнил это описание, рассказав об особой форме заболевания артерий, которая поражает только молодых (хотя бы сравнительно) людей. Его именем и назвали болезнь.
Более научное её наименование – облитерирующий тромбангиит. Представляет он собой воспаление стенок артерий. Они набухают, а значит, сужается просвет сосуда, затрудняется кровоток. А в таких случаях не обходится без образования тромбов, которые могут и вовсе перекрыть свободный ток крови. Последствия предсказуемы – ткани, к которым должен был поступать кислород и питательные вещества, получают намного меньше, а с развитием заболевания – и вовсе ничего. Более того, тромб может оторваться и отправиться в турне по организму, остановившись где-нибудь в сердце, легких или головном мозге и вызвав эмболию. В таком случае возможен и смертельный исход.
Стадии болезни и их симптомы
1. Все, что беспокоит больного – это то, что кончики пальцев иногда жжет, иногда колет, а чаще всего они мерзнут. Ноги (или руки, если поражены сосуды верхних конечностей) быстро устают. Если пройти больше километра, начинается хромота – идти без остановок невозможно из-за боли в икрах или стопах.
2. Хромота возникает при прохождении всего двухсот метров, а к концу стадии – и меньшего расстояния. На артериях стоп пульс не прощупывается. Появляются внешние признаки – кожа становится сухой, на подошвах грубеет, ногти становятся толще, но более ломкими. Сами ноги-руки худеют, так как подкожная жировая клетчатка атрофируется. Прекращают расти волосы, но уж лучше постоянно делать эпиляцию – на следующих стадиях симптомы уже не столь безобидны.
3. Если раньше боли возникали только при ходьбе, то на третьей стадии они сопровождают больного постоянно. Атрофируется уже не только жир, но и мышцы. Конечности отекают – это так называемый ишемический отек, образующийся вследствие недостаточного кровоснабжения тканей. Ткани очень ранимые – крохотная царапина превращается в язву. Приходится соблюдать предельную осторожность, так как малейшая неосторожность приводит к печальным последствиям.
4. На последней стадии ткани начинают отмирать. В начале этого процесса ноги еще можно сохранить, но если его запустить – постоянные боли, ужасающие язвы, гангрена, ампутация и инвалидность.
Бюргера Среди ученых нет единого мнения о причинах болезни Бюргера.
Высказываются предположения, что они могут быть:
Инфекционными (инфекция вызывает воспаление, оно – сужение просвета, тромбоз),
Нейроэндокринными (повышенная выработка гормонов приводит к спазму мелких сосудов, они сужаются, отсюда нарушение кровотока, образование сгустков),
Неврогенными (к спазмам приводит изменения в нервных стволах),
Аутоимунными (организму что-то «не нравится» составе стенок сосудов, он «нападает» на них, вырабатывая антитела), Генетическими (то есть передаются по наследству – замечено, что чаще всего болезнь Бюргера встречается в Азии и Средиземноморье),
Повреждающими (развитие недуга происходит вследствие травм).
Какой бы ни была причина, замечено, что болеют только курильщики. Возможно, причиной болезни Бюргера является как раз пристрастие к никотину. Пациенты могут излечиться, только избавившись от вредной привычки.
Облитерирующий тромбангиит диагностируется в случае, если пациент младше 45 лет, курит, у него наличествуют признаки ишемии в области конечностей (перемежающаяся хромота, боль, отек, язвы). Обычно его ставят методом исключения – отбрасывают диабет, аутоимунные болезни, нарушения коагуляции и т.д. При осмотре пульс на конечностях отсутствует или ослаблен, давление понижено, допплер-УЗИ показывает уменьшение кровотока, ангиография – сужение сосудов.
Лечение облитерирующего тромбангиита
Первый шаг на пути к выздоровлению – бросить курить. Можно, конечно, продолжать вдыхать столь привычный организму дым, но в таком случае вероятность наступления четвертой стадии и ампутации конечностей сильно возрастает. К инвалидности приходит треть всех заболевших. Помогает сосудистая хирургия. Однако, прежде чем осуществлять вмешательство, пробуют консервативную терапию – назначают спазмолитики и ганглиоблокаторы, чтобы устранить спазм артерий, дают обезболивающие, стараются активировать обменные процессы в тканях, нормализуют коагуляцию (свёртывание крови). К операциям прибегают, если медикаментозное лечение не дает эффекта. Клинические испытания проходит метод инъекций стволовых клеток и факторов роста.
Профилактика Здесь всё просто.
Единственный метод профилактики и способ избежать развития болезни курильщиков — прекратить курить.
Болезнь Бюргера (Облитерирующий тромбангиит)
Болезнь Бюргера является облитерирующим тромбангиитом, для которого характерен процесс сужения артерий и вен маленького и среднего размеров, а районе верхних и нижних конечностей, вызванный воспалительным процессом.
Причины болезни Бюргера
Существует несколько гипотез, объясняющих причины возникновения этого заболевания, хотя все они остаются только предположениями, без достаточной доказательной базы. Как правило, заболевание характерно для мужчин возраста от 20 до 40 лет, которые много курят. Хотя в последнее время заболевание стало диагностироваться и среди женщин, что объясняется интенсивным распространением табачной зависимости, в том числе и среди женщин. Существует гипотеза и о наследственном характере этого заболевания.
Симптомы болезни Бюргера
Постепенно происходит снижение активности кровообращения рук или ног, начиная с периферийных отделов, с дальнейшим распространением вверх.
Существует две формы поражения конечностей: смешанная и периферическая. При периферической форме происходит поражение сосудов или основных артерий конечностей, при этом отмечаются симптомы артериальной ишемии ног, с язвообразованием.
Смешанная форма, помимо симптомов поражения сосудов, включает в себя поражение сосудов почек, мозга, сердца и изменения в легких.
На начальном периоде заболевания отмечаются некоторые изменения конечностей, функционального характера, такие как «мурашки» по коже, онемение конечностей, зябкость ног и рук. Постепенно происходит потеря чувствительности пальцев, добавляются болевые симптомы и посинение.
Если происходит поражение сосудов ног, отмечается резкая боль в икроножных мышцах при ходьбе.
На фоне дальнейшего развития болезни наблюдаются разнообразные трофические расстройства, вплоть до гангрены.
Диагностика болезни Бюргера
Как правило, диагностирование этого заболевания происходит методом исключения, то есть заболевание подтверждается в том случае, если доказано отсутствие прочих заболеваний. Для подтверждения этого заболевания необходимо наличие ряда признаков, среди которых:
- Возраст больного менее 45 лет.
- Признаки недостаточного кровообращения в тканях конечностей, сопровождающиеся болями, язвами, воспалительными процессами.
- Подтвержденное отсутствие заболеваний, которые непосредственно связаны с сахарным диабетом, аутоиммунными заболеваниями, свертываемостью крови.
- Наличие патологических процессов как в больной, так и в здоровой конечности.
Функциональные пробы ставятся для подтверждения нарушения кровообращения конечностей.
Лечение болезни Бюргера
На данный момент не разработано эффективных методик лечения этой болезни. На начальной стадии заболевания специалисты рекомендуют консервативное лечение, которое состоит:
- В устранении воздействия на заболевания внешних факторов, таких как курение.
- В снятии болевого симптома.
- В нормализации процесса свертываемости крови.
- В улучшении метаболизма тканей.
При отсутствии положительного эффекта от консервативного лечения, не исключено проведения оперативного вмешательства.
Для того чтобы снять спазм периферических артерий хирурги проводят поясничную симпатэктомию. При поражении патологическим процессом верхних конечностей, назначается грудная симпатэктомию.
Одним из инновационных способов лечения этого заболевания является инъекция стволовых клеток, хотя положительных официальных результатов от применения этой методики не зафиксировано.
При появлении некроза и гангрены на конечностях, назначается ампутация. Примерно у третьей части больных с этим диагнозом, этот метод является неизбежным.
Облитерирующий тромбангиит (болезнь Бюргера)
Воспаление мелких и среднего калибра артерий и вен конечностей. Непосредственно связано с курением; описаны также случаи у лиц, жующих или нюхающих табак. В патогенезе принимают участие аутоиммунные механизмы.
КЛИНИЧЕСКАЯ КАРТИНА И ЕСТЕСТВЕННОЕ ТЕЧЕНИЕ наверх
1. Субъективные симптомы : на начальном этапе ишемии конечности наблюдаются парестезии, позже боль, может быть очень сильной; часто приступообразная или стреляющая вследствие ишемии нервов; перемежающаяся хромота обычно ограничена стопой (хромота икр не типична для атеросклероза); вазомоторные нарушения — от повышенной чувствительности к холоду с побледнением открытых пальцев до длительного цианоза ишемизированных стоп и кистей.
2. Объективные симптомы : некроз (сухой либо инфицированный) и ишемические изъязвления, обычно асимметрические, на дистальных и средних фалангах пальцев; отсутствие пульса на артериях — задней большеберцовой, тыльной поверхности стопы, лучевой или локтевой (тест Аллена →разд. 24.5.3.1 может быть положительным), подколенной (у 10 %); симптомы мигрирующего воспаления поверхностных вен (у 40 %), обычно на стопе и голени, реже на предплечьях, в виде болезненных, красных или розовых бугорков или линий.
3. Естественное течение : обычно с периодами обострений и ремиссий; может привести к ампутации.
Дополнительные методы исследования
1. Лабораторные методы исследования : ускоренная СОЭ, повышение концентрации фибриногена и СРБ (особенно в периодах обострений).
2. Измерение АД на конечностях доплеровским методом (измерение лодыжечно-плечевого индекса [ЛПИ] и пальце-плечевого индекса [ППИ]): для объективной оценки непроходимости артерий голеней или предплечий, выявленной при пальпационном обследовании. В начальной стадии болезни ЛПИ может быть нормальным; в сомнительных случаях, а также при наличии клинических симптомов, но правильном ЛПИ необходимо измерить ППИ.
3. Визуализирующ и е исследования: артериография определяет множественные стенозы/окклюзии артерий голеней и предплечий, но для постановки диагноза ее проведение не является обязательным. Доплеровская ультрасонография позволяет исключить наличие атеросклеротических изменений в артериях; также можно визуализировать коллатерали с характерным спиральным рисунком в дистальных отделах конечностей.
4. Гистологическое исследование биоптата воспалительно-измененной поверхностной вены: проводится в сомнительных случаях. Картина патогномоничная.
На основании клинической картины:
1) начало болезни в возрасте до 40 лет (в связи с широкой распространенностью табакокурения в России возрастной предел обычно смещают до 35 лет);
2) периферический тип окклюзии (ниже коленных и локтевых суставов);
3) помимо нижних конечностей в процесс вовлечены также верхние конечности;
4) воспаление поверхностных вен, предшествующее симптомам ишемии или сопутствующие им.
Другие причины ишемии конечностей (в основном атеросклероз артерий нижних конечностей) →разд. 2.27.1; другие причины боли в конечности, за исключением ишемии →разд. 2.20.3, другие васкулиты →разд. 16.8; системные заболевания соединительной ткани (в основном системная склеродермия), синдром Рейно, синдромы компрессии артерий.
1. Абсолютное прекращение курения. Лечение никотиновой зависимости →разд. 3.27 (не следует использовать заместительной никотиновой терапии, которая может поддерживать активность болезни).
2. Обезболивание : используется парацетамол, при сильной боли опиоидные анальгетики (в активной стадии болезни у большинства больных; следует начинать от слабых опиоидов, напр. трамадола); иногда показано проведение эпидуральной анестезии (эффект удаётся удержать иногда свыше десяти дней).
3. Местное лечение : антисептические повязки, обработка участков некроза 7–10 % раствором поливинилпирролидона. При инфицированной гангрене → антибиотики в/в согласно антибиотикограмме, дренирование абсцессов, высечение некротизированных инфицированных тканей. На изъязвления, после ликвидации инфекции → бинтовые повязки, смоченные в 0,9 % NaCl, возможно гидрогелевые повязки. Не следует использовать антибиотики местно, а также накладывать мази на участки некроза или изъязвлений.
4. Лечение, улучшающее кровоснабжение : имеет паллиативный характер; в периодах обострений у больных с вовлечением в процесс артерий ниже колена → простаноиды (алпростадил); отсутствуют убедительные доказательства эффективности других ЛС, в т. ч. пентоксифиллина, ацетилсалициловой кислоты, антикоагулянтов; при выраженном синдроме Рейно можно использовать блокаторы кальциевых каналов →разд. 2.35.1; наблюдались случаи улучшения артериального наполнения после проведения прерывистой пневматической компрессии.
5. Люмбальная или грудная симпатэктомия не имеет определённой клинической ценности и используется редко.
Медицинские интернет-конференции
Болезнь Бюргера: описание нетипичного клинического случая
Агапов Г.Г., Булудова М.В., Булудов К.В., Панютин К.С.
Научный руководитель: к.м.н., асс. Майскова Е.А.
Резюме
Сейчас все чаще наблюдается рост заболеваемости системными васкулитами, особенно у лиц трудоспособного возраста. Это связано, как с трудностями диагностики, так и в значительном увеличении воздействия неблагоприятных (вирусных, химических, токсических) факторов внешней среды на организм человека, вызывающих развитие иммунного воспаления в стенках сосудов. Системные васкулиты являются одними из наиболее тяжелых форм хронических воспалительных заболеваний человека.
Ключевые слова
Статья
Актуальность проблемы. Сейчас все чаще наблюдается рост заболеваемости системными васкулитами, особенно у лиц трудоспособного возраста. Это связано, как с трудностями диагностики, так и в значительном увеличении воздействия неблагоприятных (вирусных, химических, токсических) факторов внешней среды на организм человека, вызывающих развитие иммунного воспаления в стенках сосудов. Системные васкулиты (СВ) – группа заболеваний, основу которых составляет генерализованное поражение сосудистой стенки иммунного генеза с развитием воспаления и некроза, приводящее к нарушению кровотока в органах и тканях. Системные васкулиты являются одними из наиболее тяжелых форм хронических воспалительных заболеваний человека.[1]
При различных васкулитах степень выраженности клинических проявлений, а также прогноз будут зависеть как от характера иммунно-воспалительного процесса в сосудистой стенке, так и от типа, калибра и локализации пораженных сосудов, течения и тяжести сопутствующих воспалительных изменений в тканях.[1] Среди наиболее распространенных васкулитов, поражающих сосуды мелкого и среднего калибра, наше внимание привлек облитерирующий тромбангиит, или в англоязычной литературе, «болезнь Винивартера-Бюргера». Болезнь чаще встречается у молодых мужчин, с длительным стажем курения, при этом прогрессирование патологического процесса с нарастанием ишемических расстройств в конечностях и изменения в сосудах внутренних органов приводят к ранней инвалидизации больных.[2] На сегодняшний день нет сомнений в наличии взаимосвязи между иммунным воспалением и развитием тромбозов в виду того, что, в основе этих процессов лежит множество схожих патогенетических механизмов. Осложнения тромботического характера остаются одними из самых тяжёлых и жизнеугрожающих состояний, возникающих у больных системными васкулитами. [3]
Цель: продемонстрировать диагностические трудности при ведении пациента с болезнью Бюргера.
Задачи: анализ клинического случая пациента, страдающего облитерирующим тромбангиитом с оценкой клинических и лабораторно-инструментальных данных с установлением ведущих синдромов, использование критериев диагностики «развитие болезни», «эффект от лечения» при постановке диагноза.
Материалы и методы: проведен ретроспективный анализ истории болезни и курация пациента с окончательным диагнозом: Болезнь Бюргера с вовлечением сосудов верхних и нижних конечностей.
Результаты: Пациент Н. 40 лет поступил в кардиологическое отделение Клинической больницы им.С.Р. Миротворцева СГМУ 28 марта 2017 года с жалобами на одышку смешанного характера в покое и в положении с низким изголовьем, тахикардию, слабость, сопровождающуюся холодным потом, боли в левой голени, в правой половине грудной клетки. Из анамнеза известно, что симптомы манифестировали остро: 26 марта без видимой причины появились боли в левой голени постоянного характера, инспираторная одышка при небольшой физической нагрузке, выраженная слабость. Однако симптомы не нарастали, продолжал вести привычный образ жизни (ходил на работу). 28 марта отметил резкое нарушение общего состояния: появилась резкая слабость, выраженная одышка, покрылся холодным потом. Был доставлен в отделение кардиологии по линии скорой медицинской помощи с предварительным диагнозом тромбоэмболия легочной артерии (ТЭЛА). Из анамнеза жизни известно, что за последние 6 лет трижды перенес тяжелые пневмонии, осложнявшиеся кровохарканьем. Около 5 лет страдал артериальной гипертензией.
При поступлении состояние расценено как тяжелое, кожа бледная, акроцианоз, пастозность левой голени. Предпочитает положение с возвышенным изголовьем. Частота дыхательных движений 22 в 1 минуту, дыхание поверхностное, открытым ртом. Аускультативно в легких дыхание жесткое, ослаблено справа в нижних отделах, хрипов нет. Границы сердца расширены влево до левой среднеключичной линии. Тоны сердца ослаблены, акцент 2 тона на легочной артерии. АД 100 и 60 мм.рт.ст. Частота сердечных сокращений 100 в 1 минуту. Симптом Плеша отрицательный. Живот при пальпации слабо болезненный в правом подреберье. Печень пальпаторно не определяется. По другим органам – без особенностей. При дополнительном обследовании выявлены: умеренный лейкоцитоз (до 16*10 9 /л), повышение уровня С-реактивного белка (С-РБ) до 28 мг/л, АлТ, АсТ более 2-х верхних границ нормы; уровень маркеров некроза миокарда (тропонины, КФК-МВ), показатели коагулограммы – в норме. При электрокардиографическом исследовании (ЭКГ) отмечено отклонение электрической оси сердца вправо, блокада правой ножки пучка Гиса, QIII, SI. 29 марта выполнено дуплексное сканирование вен нижних конечностей, где выявлен тромбоз подколенной и поверхностной бедренной вен слева с локализацией верхушки тромба в поверхностной бедренной вене на уровне с/3 бедра; проходимый просвет вен от 10% до 60%. При допплерэхокардиографии (ДЭхоКГ) определялись признаки значительной дилатации правого желудочка (ПЖ) и умеренной – правого предсердия (ПП). В полости ПП выявлены два лентовидных флотирующих тромба длиной около 5,0 и 7,0 см, толщиной около 1,0 см, которые от устья полых вен достигали створок трикуспидального клапана (ТК). Эхо-признаков обструкции ТК не установлено. Трикуспидальная регургитация значительная (III степени). Определялось парадоксальное движение межжелудочковой перегородки, обусловленное перегрузкой объёмом ПЖ, гиперкинез задней стенки. Толщина миокарда, размер камер и глобальная сократимость левого желудочка соответствовали норме (фракция выброса около 63% по формуле Teichgolz). Установлены признаки сердечной декомпенсации по большому и малому кругам кровообращения (расширение нижней полой вены (НПВ) до 2,7 см без признаков коллабирования, легочная гипертензия высокой степени выраженности – систолическое давление в легочной артерии (СДЛА) 80 мм.рт.ст.). При ультразвуковом исследовании (УЗИ) брюшной полости выявлены признаки гепатомегалии, застойных явлений в системе НПВ. При рентгенографии органов грудной клетки отмечалось усиление легочного рисунка в базальных отделах за счет полнокровных сосудов, в области верхушек легких и краевой каемке легочных полей легочный рисунок не прослеживался. Органы средостения – без особенностей.
На основании развития болезни (мужской пол, начало заболевания до 40 лет, рецидивирующие тромбозы вен, осложняющиеся эмболиями, повышение уровня С-РБ) высказано предположение о наличии у пациента болезни Бюргера, имеющей атипичное течение (отсутствие клинико-инструментальных признаков поражения артерий).[4]
Назначено лечение антикоагулянтами, блокаторами кальциевых каналов, β-блокаторами, глюкокортикоидами, антибактериальная терапия, гастропротекция. Учитывая наличие у пациента очень высокого риска развития ТЭЛА (13 баллов по шкале GENEVA) и данных ДЭхоКГ (тромбы в полости ПП), принято решение о проведении тромболитической терапии стрептокиназой. На фоне лечения состояние пациента значительно улучшилось: купировались боли в грудной клетки, одышка в покое, повысилась толерантность к физической нагрузке. 11 апреля повторно проведена ДЭхоКГ, при которой отмечена положительная динамика в виде лизиса одного из тромбов и уменьшения размеров второго (в ПП визуализируется один лентовидный флотирующий тромб длиной около 5,0 см и толщиной около 0,6 см, достигающий ТК). Уменьшились трикуспидальная регургитация (I степени) и легочная гипертензия (I степени, СДЛА 36 мм.рт.ст.), купировались признаки недостаточности кровообращения по большому кругу (НПВ 1,8 см, коллабирует на вдохе). 12 апреля 2017 года проведено повторное дуплексное сканирование вен нижних конечностей, где также отмечено улучшение в виде уменьшения протяженности тромба.
Заключение. Данный клинический случай наглядно продемонстрировал нетипичное течение Болезни Бюргера. Как правило, облитерирующий тромбоангиит представляет собой хроническое заболевание артерий и вен мелкого и среднего калибра. В клинической картине заболевания доминируют признаки поражения вен нижних конечностей, что встречается достаточно редко.[5] Быстрая постановка диагноза, выбор рациональной тактики ведения пациента и применение высокотехнологичной медицинской помощи существенно улучшают прогноз заболевания.
Литература
Источники литературы:
1. Фазлыев М.М. Клинико-патогенетические и диагностические особенности геморрагического васкулита. 2005. [Электронный ресурс] // disserCat: электрон. библиотека диссертаций. URL: http://www.dissercat.com/content/kliniko-patogeneticheskie-i-diagnosticheskie-osobennosti-gemorragicheskogo-vaskulita-0 (дата обращения 14.03.2018 г.)
2. Рогаткина Т.Ф. Системные васкулиты: учебное пособие для последипломного обучения врачей. Волгоград: Изд-во Волг. гос. мед. ун-та, 2009. 57 с.
3. Арсеньев Е.В., Тополянская С.В. Тромботические и тромбоэмболические осложнения при системных васкулитах [Электронный ресурс] // Лингвист: электрон. научн. журн. 2017. N 2. URL: http://klinitsist.abvpress.ru/Klin/article/viewFile/308/272 (дата обращения 15.03.2018 г.)
4. Коспанов Н.А., Султаналиев Т.А., Турсынбаев С.Е., Сагындыков И.Н., Азимбаев Г.С. Смагулова Г.А. Облитерирующий тромбангиит (болезнь Винивартера-Бюргера) [Электронный ресурс] // MedElement: медицинская информ. платформа. 2016. URL: https://diseases.medelement.com/disease/облитерирующий-тромбоангиит-болезнь-винивартера-бюргера/14815 (дата обращения 15.03.2018 г.)
5. .Ребров А.П., Скрябина Е.Н., Александрова О.Л., Никитина Н.М. Системные васкулиты // Ревматические болезни: учебное пособие. 2-е изд., доп. Саратов: Изд-во Сар. гос. мед. ун-та, 2009. с. 17-38
Облитерирующий тромбангиит ( Болезнь Винивартера-Бюргера )
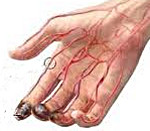
Облитерирующий тромбангиит (болезнь Винивартера-Бюргера) – системный хронический процесс с преимущественным окклюзирующим поражением периферических мелких и средних артерий и вен. Течение облитерирующего тромбангиита волнообразное, клиника характеризуется ишемическими поражениями нижних конечностей — усталостью и онемением в ногах, парестезией, болью, судорогами, трофическими расстройствами (язвами стоп, некрозами, гангреной). Диагностика включает иммунологическое, термографическое, допплерометрическое, ангиографическое исследования. С учетом стадии болезни Винивартера-Бюргера проводится консервативное или хирургическое лечение вплоть до ампутации стопы.
- Классификация
- Симптомы облитерирующего тромбангиита
- Диагностика облитерирующего тромбангиита
- Лечение облитерирующего тромбангиита
- Прогноз и профилактика облитерирующего тромбангиита
- Цены на лечение
Общие сведения
Облитерирующий тромбангиит (болезнь Винивартера-Бюргера) – системный хронический процесс с преимущественным окклюзирующим поражением периферических мелких и средних артерий и вен. Течение облитерирующего тромбангиита волнообразное, клиника характеризуется ишемическими поражениями нижних конечностей — усталостью и онемением в ногах, парестезией, болью, судорогами, трофическими расстройствами (язвами стоп, некрозами, гангреной). Диагностика включает иммунологическое, термографическое, допплерометрическое, ангиографическое исследования. С учетом стадии болезни Винивартера-Бюргера проводится консервативное или хирургическое лечение вплоть до ампутации стопы.
Патогенетический механизм облитерирующего тромбангиита заключается в воспалительном поражении сосудов конечностей, реже – коронарных, церебральных и висцеральных артерий. Облитерирующий тромбангиит встречается преимущественно среди мужчин до 40 лет и старше, а также среди подростков. Этиологическими факторами служат инфекции, переохлаждение, неоднократные травмы, психо-эмоциональные перегрузки, курение, интоксикации, аллергии и т. д., приводящие к повреждениям сосудистой стенки и иммунному дисбалансу.

Классификация
Локализация патологических изменений позволяет выделять периферический, висцеральный и смешанный тип облитерирующего тромбангиита. Для периферического типа характерно преимущественное поражение сосудов конечностей; при висцеральном и смешанном типах к клинике поражения периферических сосудов присоединяются коронарные симптомы, тромбозы сосудов брыжейки и т. д.
Развитие облитерирующего тромбангиита может быть медленно прогрессирующим со светлыми промежутками, достигающими нескольких лет, и стремительно прогрессирующим, рано приводящим к гангрене конечностей.
Клиническое течение облитерирующего тромбангиита характеризуется тремя стадиями — ангиоспастической, ангиотромботической, ангиосклеротической (гангренозной).
Симптомы облитерирующего тромбангиита
Поражение периферических артериальных путей при облитерирующем тромбангиите носит двусторонний характер с заинтересованностью обеих верхних либо нижних конечностей от дистальных до проксимальных отделов. Облитерирующий тромбангиит отличается триадой признаков: перемежающейся хромотой, синдромом Рейно и поверхностным мигрирующим тромбофлебитом дистальных участков конечностей.
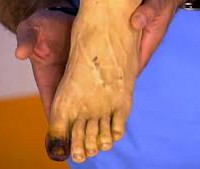
Клинические проявления перемежающейся хромоты включают боли в стопе и икроножных мышцах во время ходьбы; при поражении верхних конечностей в процессе выполнения действий руками боли возникают в кистях и предплечьях. Отмечается бледность и цианотичность пальцев, повышение чувствительности стоп и кистей к холоду, появление кровоизлияний и болезненных узелков на коже подушечек пальцев. Тяжелые ишемические поражения конечностей при облитерирующем тромбангиите проявляются болями в покое, отсутствием пульсации на артериях стопы и рук, изъязвлениями, трофическими нарушениями и гангреной пальцев вплоть до самоампутации некротизированных зон.
Вовлеченность венечных артерий выражается развитием стенокардии и инфаркта миокарда. При поражении брыжеечных артерий возникают резкие боли в животе, кровотечения из пищеварительного тракта, язвы и некрозы стенки кишки. При заинтересованности сосудов мозга возможно развитие инсульта, ишемического неврита зрительных нервов. Тромбозы почечных артерий ведут к инфарктным изменениям паренхимы почки.
Обострения облитерирующего тромбангиита провоцируются холодом и частым курением, возможно развитие вторичного инфицирования мягких тканей конечностей.
Диагностика облитерирующего тромбангиита
В общем и биохимическом анализах крови выявляются неспецифические изменения: лейкоцитоз, рост СОЭ, увеличение фибрина, серомукоида, гаптоглобина, сиаловых кислот, γ-глобулинов. При иммунологическом исследовании определяются антигены HLA В5, А9, DR4. Коагулограмма при облитерирующем тромбангиите выявляет повышенную свертываемость крови и агрегацию тромбоцитов.
При проведении кожной термографии и теплометрии определяются зоны пониженной температуры, свидетельствующие о нарушении кровообращения в дистальных отделах конечностей. Степень микроциркуляторных нарушений уточняется в ходе радиоизотопного сканирования (сцинтиграфии), УЗДГ, реовазографии, рентгеноконтрастной ангиографии периферических сосудов. При ЭКГ обнаруживаются ишемические изменения в сердце.
Лечение облитерирующего тромбангиита
Медикаментозное лечение включает прием ангиоспазмолитических препаратов (ксантинола никотината, дротаверина, кислоты никотиновой, циннаризина, алпростадила); нестероидных анальгетиков; средств, улучшающих реологические показатели крови (пентоксифиллина, ацетилсалициловой к-ты, дипиридамола) и трофику тканей (витаминов группы В, никотиновой кислоты, аденозинмонофосфата, пирикарбата, даларгина).
Пациентам с облитерирующим тромбангиитом назначается тренировочная ходьба, фотогемотерапия (УФОК, ВЛОК), плазмаферез, гемосорбция, гипербарическая оксигенация, санаторное лечение.
При неэффективности консервативной терапии пациенту необходима консультация сосудистого хирурга. Хирургическое лечение облитерирующего тромбангиита может заключаться в проведении поясничная симпатэктомии, операции обходного шунтирования пораженных сосудов, баллонной ангиопластики или ампутации конечности.
Прогноз и профилактика облитерирующего тромбангиита
В динамике и профилактике облитерирующего тромбангиита значимую роль играет исключение провоцирующих факторов: алкоголя, курения, переохлаждений. При условии, что удается сократить частоту обострений, прогноз облитерирующего тромбангиита удовлетворительный. У пациентов, не придерживающихся рекомендаций и пренебрегающих терапией, перспективы в отношении сохранности стопы сомнительны.