Симптомы рака крови у детей выявление лечение профилактика
Рак у детей: причины, симптомы, профилактика

Статистика неумолима — с каждым годом всё больше детей сталкиваются со страшным диагнозом. Каждый год в мире у более 200 тысяч детей находят онкологические заболевания, и половина из них — умирает. Десятая часть случаев рака выявляется лишь на третьей стадии, а у 8 % детей рак диагностируют на четвёртой стадии, что усложняет лечение и уменьшает шанс на выживаемость. И по статистике мальчики заболевают в 2,5 раза чаще, чем девочки.
Хотя детский рак изучается достаточно активно в наше время, с точностью никто не может сказать о причинах его возникновения. На данный момент существуют две основные гипотезы происхождения недуга.
Первая – вирусная – базируется на том, что вирус, попадая в организм, настолько изменяет процесс деления клеток и активирует их скрытую мутагенную способность, что становится невозможной остановка этой реакции, и организм продолжает воспроизводить «нездоровые» клетки вновь и вновь. При этом иммунитет не распознает их как чужеродные, так как по своей природе они являются изначально нормальными клетками, а значит, и не убивает их, что позволяет усугубляться этому состоянию.
Вторая – химическая – свидетельствует в пользу влияния окружающих факторов на нашу внутреннюю среду и способность их вызывать мутационные процессы.
Выделяют некоторые факторы риска, при которых у ребенка чаще развивается онкология: чрезмерное влияние на детский организм ультрафиолетовых лучей; постоянное воздействие табачного дыма, что связано с пассивным курением; несбалансированный рацион с избытком жирной, острой и другой вредной еды; гиповитаминоз; заражение вирусами. Дети, которых родители долгое время лечат разными аптечными препаратами, также пребывают в зоне риска заболеть раком разной локализации.
Как только появляется рак в детей, родители не сразу в состоянии заметить патологические изменения в организме малыша. Порой опасное для жизни отклонение маскируется под грипп и другие менее серьезные заболевания. Распознать онкологию возможно по таким общим признакам:
· частая слабость и быстрая усталость у детей;
· бледные кожные покровы;
· появление отеков и уплотнений на эпидермисе;
· регулярное повышение температуры без особых причин;
· большие гематомы после небольших травм;
· сильные боли в месте поражения;
· вынужденное положение тела, что связано с болевым синдромом;
· рвотные позывы и тошнота;
· проблемы со зрительной функцией;
· снижение массы тела.
Симптомы онкологии у детей выявить достаточно трудно. Злокачественные новообразования замечают случайно при диагностике другого заболевания либо при профилактических осмотрах. Для подтверждения онкологии проводят ряд обследований и анализов: общий клинический анализ крови и мочи; УЗИ, КТ, МРТ; рентген; спинномозговая пункция; биопсия пораженного участка.
Когда болеют раком дети, то стоит как можно скорее обращаться к врачу, поскольку на ранних порах шансы на полное выздоровлении намного выше, нежели при запущенных этапах. Для устранения онкологии требуется комбинированная терапия, включающая лекарственные средства и оперативные методы. Лечение выполняется в условиях стационара в особых детских клиниках, где есть онкологические отделения. Популярными лечебными процедурами являются химиотерапия и облучение. Во время процедур на раковые клетки влияют химические медикаменты либо лучевые пучки. Требуется учитывать, что после проведения таких манипуляций ребенок теряет большую часть волосяного покрова и возникают другие побочные реакции.
Основной терапевтической мерой в борьбе с детской онкологией является хирургическое вмешательство. Специалист полностью либо частично иссекает пораженные внутренние органы. Если имеются метастазы, то перед выполнением операции требуется пройти 1 или несколько курсов химиотерапии, чтобы подавить активность раковых клеток.
Онкологическая болезнь часто осложняется такими нарушениями: задержка роста ребенка; медленное физическое развитие, в особенности костно-мышечного аппарата; нарушенная работа половых органов; трудности при обучении малыша; высокие риски появления рецидива.
При соблюдении всех мер процент полного выздоровления или наступления ремиссии составляет более 90%, а это очень хороший результат. Но при этом задача всех родителей быть бдительными и при подозрении на онкологию немедленно обращаться к специалисту.
Профилактика рака у детей заключается в соблюдении правил здорового образа жизни, а также исключения родителями причин возникновения недуга — условия окружающей среды, вредные привычки и т. д.
Рак у детей
Основные факты
- Рак является одной из ведущих причин смертности детей и подростков во всем мире и ежегодно диагностируется у примерно 300 000 детей в возрасте от рождения до 19 лет [1].
- Детские онкологические заболевания включают в себя множество различных типов опухолей, которые возникают у детей и подростков в возрасте 0–19 лет. Наиболее распространенные категории детских онкологических заболеваний включают в себя лейкемии, злокачественные опухоли головного мозга, лимфомы и такие плотные опухоли, как нейробластома и нефробластома [1-2].
- Если в странах с высоким уровнем дохода от рака излечиваются более 80% детей, то в странах с низким и средним уровнями дохода излечение наступает только в 20% случаев [2-3].
- Рак в детском возрасте, как правило, невозможно предупредить или выявить путем скрининга.
- Для улучшения показателей исхода болезни у онкологических больных детского возраста необходима ранняя и точная диагностика с последующим эффективным лечением.
- Большинство разновидностей детского рака можно вылечить лекарственными средствами-дженериками и другими видами лечения, включая хирургические вмешательства и лучевую терапию. Страны с любым уровнем дохода могут добиться эффективности затрат на лечение рака у детей [2].
- Предотвратимая смертность детей от онкологических заболеваний в странах с низким и средним уровнями доходов (СНСД) вызвана такими причинами, как отсутствие диагностики, ошибочная и запоздалая диагностика, препятствия для получения помощи, прерывание лечения, смерть в результате интоксикации и более высокая распространенность рецидивов.
- Для непрерывного улучшения качества помощи и принятия политических решений в этой области необходимы системы данных об онкологических заболеваниях у детей.
Проблема
Рак является одной из ведущих причин смертности детей и подростков по всему миру. Если в странах с высоким уровнем доходов от рака излечивается свыше 80% заболевших им детей, то во многих СНСД этот показатель составляет лишь 20% [2-3].
Причины более низких показателей выживаемости в СНСД включают в себя невозможность получения точного диагноза, недоступность терапии, прерывание лечения, смерть в результате интоксикации (побочных эффектов) и более высокая распространенность рецидивов, отчасти вызванная отсутствием доступа к основным лекарственным средствам и технологиям. Меры по решению каждой из этих проблем повышают выживаемость и оправдывает понесенные затраты [2-3].
Что вызывает рак у детей?
Рак возникает у людей любого возраста и может поражать любую часть организма. Он начинается с генетических изменений в одной клетке, которая затем начинает бесконтрольно размножаться. При многих онкологических заболеваниях это ведет к возникновению новообразования (опухоли). При отсутствии лечения раковая опухоль обычно разрастается, вторгается в другие ткани организма и приводит к смерти.
Раковые заболевания у детей, в отличие от взрослых, в подавляющем большинстве случаев не имеют установленной причины. Многие исследователи делали попытки определить причины детского рака, но лишь небольшое число онкологических заболеваний в детском возрасте вызвано факторами, связанными с окружающей средой или образом жизни. Основной задачей профилактики рака среди детей должно быть формирование у них таких моделей поведения, которые предупредят развитие предотвратимых онкологических заболеваний во взрослом возрасте.
Факторами риска детского рака, весьма актуальными в странах с низким и средним уровнями доходов, являются некоторые хронические инфекции. Так, ВИЧ, вирус Эпштейна-Барр и малярия повышают риск развития некоторых видов рака у детей. Другие инфекции у детей могут повышать риск развития рака во взрослом возрасте, и этим объясняется важность вакцинации и других методов, таких как ранняя диагностика и скрининг, помогающих уменьшить распространенность хронических инфекций, приводящих к раку в детском возрасте или позже.
По имеющимся на сегодняшний день данным, примерно 10% всех онкологических пациентов детского возраста имеют предрасположенность к раку в силу генетических факторов. Для выявления факторов, влияющих на развитие рака у детей, необходимы дальнейшие исследования.
Улучшение показателей исхода болезни у больных раком детей
Поскольку предотвратить развитие рака у детей, как правило, невозможно, основным элементом наиболее выигрышной стратегии снижения бремени рака среди детей является быстрая и правильная диагностика с последующим действенным лечением.
Ранняя диагностика
Рано выявленный рак чаще поддается эффективному лечению, и это повышает вероятность выживания пациента при меньших страданиях и нередко более дешевом и менее интенсивном лечении. Раннее обнаружение болезни и незамедлительное оказание помощи позволяет значительно облегчить жизнь заболевшего раком ребенка. Правильный диагноз имеет решающее значение для лечения таких пациентов, поскольку лечение каждого вида рака должно проводиться по определенной схеме, часто включающей в себя хирургическое вмешательство, лучевую терапию и химиотерапию.
Ранняя диагностика состоит из трех компонентов:
- обнаружение признаков заболевания членами семьи и обращение за помощью;
- оценка клинической картины, диагностика и стадирование (определение степени распространения рака);
- обеспечение доступа к лечению.
Ранняя диагностика имеет важное значение во всех обстоятельствах и повышает показатели выживаемости при многочисленных видах онкологических заболеваний. Программы развития систем ранней и точной диагностики успешно реализуются в самых различных странах независимо от уровня доходов, нередко в рамках совместных усилий правительств, гражданского общества и неправительственных организацией при важнейшей роли родительских объединений. Рак у детей сопровождается рядом тревожных симптомов, которые могут обнаружить члены семьи и квалифицированные специалисты по оказанию первичной медицинской помощи.
Скрининг, как правило, не является эффективным методом выявления рака среди детей. В ряде особых случаев возможность скрининга может быть рассмотрена, если речь идет о группах населения, подвергающихся повышенному риску. Например, некоторые опухоли органа зрения у детей могут быть вызваны наследственной мутацией, и, если такая мутация выявляется у членов семьи ребенка с ретинобластомой, им может быть предложено пройти генетическое консультирование и вести мониторинг состояния братьев и сестер заболевшего с регулярной диагностикой органов зрения на ранних этапах жизни. Генетические причины имеют значение лишь в небольшом числе случаев заболевания детским раком. При этом не имеется качественных фактических данных, которые оправдывали бы проведение программ скрининга среди всей массы детского населения.
Лечение
Правильный диагноз имеет решающее значение для лечения заболевших раком детей, поскольку лечение каждого вида рака должно проводиться по определенной схеме, которая может включать в себя хирургическое вмешательство, лучевую терапию и химиотерапию. Доступность услуг эффективной диагностики, лабораторного исследования образцов, препаратов крови, лучевой терапии, технологий, психосоциальной и поддерживающей помощи во всем мире неодинакова и не обеспечивает соблюдения принципа справедливости.
Вместе с тем более 80% детей, заболевших раком, можно вылечить, в большинстве случаев недорогими препаратами-дженериками, внесенными в ведущийся ВОЗ Перечень основных лекарственных средств. Основные лекарственные средства определяются как препараты, удовлетворяющие первоочередные потребности населения в медицинской помощи; Перечень ВОЗ для детей включает в себя 22 цитотоксических и вспомогательных лекарственных средства и четыре гормональных препарата для терапии рака у детей. Дети, прошедшие лечение, нуждаются в постоянном наблюдении для отслеживания возможного рецидива рака и контроля любых возможных токсических эффектов, связанных с лечением.
Паллиативная помощь
Паллиативная помощь заключается в облегчении вызванных раком симптомов и улучшении качества жизни пациентов и их семей. Не все дети, заболевшие раком, могут быть излечены, однако облегчить страдания можно в каждом случае. Оказание педиатрической паллиативной помощи как ключевого компонента комплексного ухода должно быть предусмотрено с момента диагностики заболевания и должно продолжаться независимо от того, получает ли ребенок терапию с целью излечения или нет.
Программы паллиативного ухода могут осуществляться по месту жительства и на дому для купирования боли и оказания психосоциальной поддержки пациентам и членам их семей. Для облегчения умеренных и сильных болей при раке, которые возникают у более чем 80% онкологических пациентов в терминальной стадии, должен быть обеспечен доступ к пероральному морфину и другим обезболивающим препаратам.
Ответные действия ВОЗ
В 2018 г. ВОЗ совместно с партнерами начала осуществлять Глобальную инициативу по борьбе с детским раком, призванную играть ключевую роль в оказании организационной и технической помощи правительствам в создании и поддержании качественных программ по лечению детского рака. Ее цель заключается в том, чтобы к 2030 г. довести общемировой показатель выживаемости всех больных раком детей как минимум до 60%. Это означает увеличение показателя эффективности лечения примерно вдвое и спасение еще одного миллиона жизней в предстоящие десять лет.
Задачами плана являются:
- укрепление потенциала стран в области применения наилучших методов помощи детям, заболевшим раком;
- повышение внимания к проблеме детского рака и увеличение доступного финансирования на национальном и глобальном уровне.
ВОЗ и Международное агентство по изучению рака (МАИР) осуществляют сотрудничество с Международным агентством по атомной энергии (МАГАТЭ) и другими организациями и партнерами ООН для:
- активизации политической поддержки делу обеспечения диагностики и лечения детского рака;
- содействия правительствам в создании качественных онкологических центров и их региональных филиалов для обеспечения своевременной и точной диагностики и эффективного лечения рака у детей;
- разработки стандартов и инструментов, определяющих порядок планирования и внедрения практических мероприятий по ранней диагностике, лечению, оказанию паллиативной помощи и помощи пациентам, перенесшим рак, включая удовлетворение потребностей онкологических больных детского возраста;
- расширения доступа к недорогим основным лекарственным средствам и технологиям;
- содействия правительствам в обеспечении защиты семей с заболевшими раком детьми от обнищания и социальной изоляции в связи с получением онкологической помощи.
Эта инициатива осуществляется в рамках выполнения резолюции Всемирной ассамблеи здравоохранения «Профилактика рака и борьба с ним в контексте комплексного подхода» (WHA70.12), в которой содержится настоятельный призыв к правительствам ускорить деятельность по выполнению задач, указанных в Глобальном плане действий и Повестке дня ООН в области устойчивого развития на период до 2030 г. и предусматривающих сокращение преждевременной смертности от рака.
Онкологические заболевания крови
Опухолевые заболевания крови — комплексный термин, включающий опухоли клеток крови, костного мозга и лимфатической системы. В Великобритании такой диагноз ставится каждые 20 минут, в США — каждые 3 минуты.
Виды онкозаболеваний крови
Доступная диагностика крови на основе анализа крови делает возможным раннее выявление этой болезни. Благодаря своевременной диагностике онкологических заболеваний крови обеспечивается высокая эффективность лечения.
Лейкемия (лейкоз) характеризуется чрезмерным ростом атипичных лейкоцитов, не способных противодействовать инфекциям и нарушающих выработку эритроцитов и тромбоцитов. Основные типы лейкемии: острая миелобластная, хроническая миелоцитарная, острая лимфобластная, хроническая лимфоцитарная.
Лимфома — это резкое увеличение количества атипичных лимфоцитов. Лимфомы подразделяются на ходжкинскую и неходжкинские (встречающиеся более часто). Ходжкинская лимфома (лимфогранулематоз) проявляется увеличением лимфоузлов, преимущественно, шейных или надключичных, и появлением неспецифических симптомов (лихорадка, похудение, зуд кожи). Неходжкинские лимфомы — сборный термин, объединяющий патологии с подобными признаками, отличающиеся микроскопической картиной.
Миелома (множественная миелома) проявляется неконтролируемым ростом плазмоцитов — разновидности лейкоцитов, вырабатывающей антитела. Клетки миеломы препятствуют нормальной продукции антител, что ослабляет иммунитет.
Миелодиспластический синдром — группа болезней крови, при которых костный мозг не вырабатывает некоторые клетки крови в необходимом количестве. Иногда этот синдром приводит к острой миелобластной лейкемии.
Симптомы онкологических заболеваний крови
Наиболее частыми признаками опухолей крови являются лихорадка, ознобы; постоянная слабость, вялость; потеря аппетита, тошнота, дискомфорт в области живота; похудение; сильное ночное потоотделение; боль в костях и суставах; головные боли; одышка; частые инфекционные заболевания; высыпания, зуд; увеличение лимфоузлов шеи, подмышек, паха.
Диагностика онкозаболеваний крови в Онкологическом центре «СМ-Клиника»
В собственной лаборатории онкоцентра «СМ-Клиника» есть вся необходимая аппаратура для точной диагностики опухолевых заболеваний крови. Основным тестом является развернутый анализ крови. Применяются также:
- анализ мочи (определение парапротеина в моче при миеломе),
- биохимический анализ крови,
- иммуноэлектрофорез белков сыворотки крови (определение парапротеина в крови при миеломе)
- цитогенетическое исследование (выявление повреждений хромосом с целью установки подвида опухоли и определения агрессивности процесса).
При необходимости назначается пункция грудины (стернальная пункция) или трепанобиопсия из задней ости подвздошной кости с дальнейшим исследованием костного мозга. Инструментальные методы диагностики (ультразвуковое исследование, компьютерная томография) носят вспомогательный характер.
Лечение онкозаболеваний крови в Онкологическом центре «СМ-Клиника»
Тактику лечения опухолевых заболеваний крови в онкоцентре «СМ-Клиника» подбирают индивидуально. Она зависит от типа и стадии процесса, скорости его прогрессирования, возраста пациента и других факторов.
Обычно применяются химиотерапия несколькими препаратами в виде международных стандартизированных схем приема, лечение моноклональными антителами, глюкокортикоидными гормонами, лучевая терапия, трансплантация стволовых клеток периферической крови, а также комбинация этих методов. Важная роль принадлежит методам симптоматического лечения, направленным на снижение выраженности проявлений болезни.
Наши специалисты
Записаться на прием онколога в «СМ-Клиника» вы можете круглосуточно, позвонив по телефону в Москве
+7 (495) 777-48-49
или заполнив форму обратной связи
В нашем центре 2 врача лечат онкологические заболевания крови
Симптомы рака крови у детей выявление лечение профилактика
БУЗ УР «Республиканская детская клиническая больница МЗ УР»
Памятка для родителей
Рак у детей. Симптомы
Онкологические заболевания в детском возрасте встречаются крайне редко, но это не повод полностью исключать возможность развития ракового процесса. Есть множество причин, которые провоцирую развитие опухоли в раннем возрасте. Разберем, какие симптомы могут указывать на онкологию, и какие меры при этом предпринимать?
Причины и ранняя диагностика
Онкология у детей чаще всего связанна с генетическим фактором, врожденными заболеваниями и негативным влиянием внешней среды. На развитие заболевания может повлиять курение родителей, радиационное воздействие, проведение облучения, а также негативное воздействие солнечных лучей. Другие причины, это травма при родах, хронические процессы, связанные с воспалением и наличием инфекции.
Генетические аномалии, как причина рака тоже имеют место, но их роль в развитии рака будет зависеть от факторов риска, раздражителей внешней среды, сопутствующих заболеваний и образа жизни родителей. Повышенный риск у детей, страдающих такими врожденными заболеваниями, как синдром Дауна, анемия Фанкони, синдром Кляйнфельтера, все они могут стать причиной рака.
Родители должны внимательно наблюдать любые изменения поведения и состояния, а также найти возможную причину для ее устранения.
Для всех онкологических заболеваний присущ комплекс типичных симптомов, который позволяет диагностировать рак:

- ухудшение общего состояния, бледность кожи, симптомы интоксикации;
- снижение веса, потеря аппетита;
- капризность и плаксивость;
- быстрая беспричинная утомляемость;
- неконтролируемый подъем температуры тела;
- бессонница и ночные кошмары;
- страх, отстраненность от людей, замкнутость.
Эти признаки могут быть первыми проявлениями опухолевого процесса, но часто остаются незамеченными родителями и врачами, что приводит к тому, что опухоль диагностируется уже на поздней стадии, когда она неоперабельна или возникли метастазы.
Виной такой невнимательности можно считать, в том числе, отсутствие у родителей и педиатров онкологической настороженности в отношении детей, ведь злокачественные заболевания традиционно считаются патологией старшего возраста.
Наибольшему риску подвержены дети до 4 лет – именно в отношении них нужно проявлять предельную онкологическую настороженность. Родители должны помнить о вероятности развития злокачественного новообразования у ребенка и знать первые настораживающие симптомы (помимо общего симптомокомплекса).
Основные виды рака у детей
Детская онкология насчитывает около 10 форм рака, среди них лейкоз, опухоль головного мозга, нефробластома, нейробластома, рабдимиосаркома, ретинобластома, остеогенная саркома, саркома Юинга, заболевание Ходжкина или лимфогранулематоз.
Симптомы лейкоза у детей
Лейкоз составляет около 35% от всей онкологии в детском возрасте, симптомы заболевания связаны со снижением количества определенных клеток в крови, костный мозг замещается патологическими разрастаниями. Первые признаки, это снижение активности, кожа бледнее, больной становится беспокойным, перестает нормально питаться, уже можно наблюдать незначительное снижение веса. Лейкоз провоцирует кровотечение из носа без каких-либо причин, печень увеличивается, появляется ломота в костях и суставах
Сопровождается все головной болью, кашлем, приступами рвоты, нарушением ориентации в пространстве, ухудшением зрения.
Симптомы опухоли мозга у детей
Опухоль спинного и головного мозга развивается чаще в мозжечке и стволе головного мозга. Признаки рака при этом наблюдаются преимущественно утром, и это головная боль, усиливающая при наклонах головы вниз и сторону, ребенок беспокойный, рост опухоли приводит к тому, что он хватается за голову, трет лицо, пытаясь избавиться от дискомфорта или нарастающей боли. Также могут присоединяться нарушения со зрением, судороги, наблюдается изменение почерка, что может указывать на появления тремора, нарушение координации при поражении мозжечка.
Симптомы нефробластомы у детей
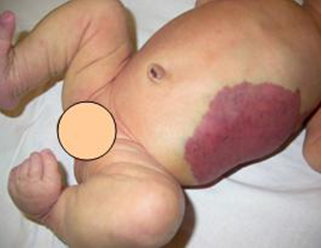
Это злокачественный процесс сосредоточен в почках. Чаще бывает в возрасте до 3-х лет, в 6% случаев наблюдается двустороннее поражение органа. Определить это заболевание получается путем пальпации, иногда случайно выявляется родителями. Признаки этого вида рака сосредоточены на симптомах общей интоксикации, изменяется асимметрия чревной полости, повышается температура тела, снижается аппетит, нарушается дыхание, появляется сильная болезненность, возможна анорексия. Опухоль больших размеров может привести к кишечной непроходимости.
Симптомы нейробластомы у детей
Нейробластома чаще возникает у новорожденных и в возрасте до 9 лет. Признаки локализуются в районе живота, он увеличивается. Название нейробластома получила за счет схожести патологических клеток и нервных клеток плода на раннем этапе его развития.
Основные признаки:
ощущение распирания живота;
дискомфорт и болезненность;
локализованная боль не распространяется на другие органы при пальпации;
Нейробластома приводит к болезненности в костях, онемению и даже параличу, ребенок мучается от ощущения общей слабости, постоянно плачет. Нарушается нормальное функционирование мочеполовой системы и кишечника. На коже появляются красные или голубоватые пятна, что может говорить о поражении нейробластомой кожи.
Симптомы ретинобластомы у детей
Ретинобластома – это злокачественный процесс, локализированный на глазной сетчатке. Случается у детей дошкольного возраста по невыясненным причинам.
Первые признаки:
нарушение зрения, болезненность;
косоглазие и кровоизлияние в глазное яблоко;
покраснение за счет мелких кровоизлияний;
на последней стадии происходит полная потеря зрения.
Симптомы остеосаркомы у детей
Остеосаркома поражает кости и встречается довольно часто у подростков. Основной симптом – это боль в районе поражения, особенно усиливающаяся в ночное время. На раннем этапе болезненность продолжается недолго, есть небольшая припухлость, которая со временем приходит. Диагноз можно поставить на основе рентгенологического исследования костной ткани, компьютерной томографии и биохимического анализа крови.
Симптомы саркомы Юинга у детей
Саркома Юинга возникает обычно в возрасте до 16 лет, поражает кости лопатки, ключицу, трубчатые кости. Симптомы схожи с остеосаркомой, но при этом наблюдается повышение температуры тела, потливость в ночное врем, сильная утомляемость, перепады настроения и увеличение регионарных лимфатических узлов.
Лечение онкологии в детск ом возрасте
Лечение рака у детей проводится как и у взрослых, но при этом по возможности исключается химиотерапия, так как несформированная иммунная система, ослабленная онкологическим процессом, может не справиться с сильными лекарственными препаратами.
Основным методом лечения остается хирургическое лечение. На сегодня лечение проводится по протоколам, разработанным для каждой отдельной патологии. Лечение рака кроветворных органов проводится консервативными методами (лучевая терапия), иные формы рака поддаются оперативному удалению.
После основного лечения дети проходят продолжительный реабилитационный курс поддерживающей терапии. За пациентом ведется специальное наблюдение, при необходимости проводится корректировка лечения, дополнительная диагностика, назначаются новые препараты.
Большая ответственность ложится на плечи родителей, которые должны контролировать условия проживания ребенка, следить за изменениями ее состояния, постоянно давать необходимые препараты. Задача родителей также заключается в отказе от вредных привычек, особенно от курения, ведь одной из причин рака выступает пассивное курение. Диета в лечении может несколько изменяться, в зависимости от состояния, и это тоже контролируется родителями.
Прогноз лечения
При своевременной диагностике и рациональном лечении шансы на выздоровление значительно повышаются. На нулевой стадии прогноз выживаемости 100% при адекватном лечении, на первой стадии 95%.
Помните, здоровье ваших детей в ваших руках!
Лейкемия
Онкологическое заболевание кроветворной системы (красного костного мозга), при котором происходит злокачественное перерождение лейкоцитов (белых клеток крови), которые утрачивают способность выполнять свои функции, но при этом продолжают неконтролируемо делиться (увеличиваясь в количестве), вытесняют здоровые клетки крови, проникают в лимфоузлы, селезенку и другие органы, вызывая в них ряд патологических изменений.
Лейкозом болеет 2-3% всех онкобольных в мире. В России заболевают около 4000-5000 человек в год.
Факторы риска.
1. Связанные с неправильным образом жизни: употребление алкогольных напитков, курение и жевания табака;
2. Ослабление иммунитета, в частности – тяжелые вирусные инфекции: доказательство – вспышки лейкоза у детей после эпидемии гриппа;
3. Радиоактивное облучение. После воздействия очень высоких доз радиации возрастает риск развития острого миелобластного лейкоза, хронического миелолейкоза или острого лимфобластного лейкоза; частое применение лучевой терапии в качестве метода лечения; избыточное применение рентгенографических исследований, например, в стоматологии;
4. Контакт с химическими реагентами (проф. вредность): в особенности вреден бензол;
5. Химиотерапия: после лечения препаратами группы цитостатики возникает риск развития лейкемии;
6. Хромосомные наследственные заболевания: синдром Дауна и другие.
7. Заболевания крови – например, миелодиспластический синдром.
8. Наследственная предрасположенность к онкологическим заболеваниям: зарегистрированы случаи наследования хронического лимфолейкоза, где наследуется нестабильность генома, являющаяся предрасполагающим фактором к лейкозной трансформации.
Формы и типы. Лейкоз имеет несколько разновидностей, которые различаются скоростью развития заболевания и количеством лейкоцитов. Выделяют четыре вида лейкоза:
Острый лимфобластный лейкоз – наиболее часто встречается у детей;
Острый миелоидный лейкоз;
Хронический лимфоцитарный лейкоз – чаще возникает у взрослых старше 55 лет. Дети почти не болеют этой формой лейкоза. Были выявлены случаи заболевания у нескольких членов одной семьи.
Хроническая миелоидная лейкемия – в основном регистрируется только у взрослого населения.
По клиническому течению лейкемия бывает:
Острая: быстро прогрессирует, истощая организм пациента в короткие сроки.
Хроническая: прогрессирует медленно, симптомы заболевания могут не проявляться годами.
По количеству лейкоцитов выделяют следующие формы лейкозов:
Лейкемическая: число лейкоцитов более 50 тысяч,
Сублейкемическая: до 50 тысяч клеток,
Лейкопеническая: содержание лейкоцитов ниже нормы.
В зависимости от вида клеток различают формы лейкемии:
Лимфобластную – поражаются клетки крови, которые называются лимфоцитами.
Миелобластную – поражаются клетки – миелоциты.
Клинические проявления. Существуют общие признаки заболевания, которые нарастают вместе с числом измененных лейкоцитов, которые скапливаются в некоторых органах, вызывая характерные нарушения их работы. Острая форма лейкемии не переходит в хроническую, это две самостоятельные формы заболевания. Хроническая лейкемия может годами протекать бессимптомно, или симптомы будут «размыты» (незначительное повышение температуры тела при отсутствии инфекции, снижение массы тела, повышенное потоотделение по ночам, незначительно увеличенные лимфатические узлы и/или селезенка) и диагностироваться только на основании клинического анализа крови.
Общие симптомы заболеваний крови:
Повышение температуры тела без наличия очевидной причины;
Появление потливости в ночные часы;
Повышенная утомляемость, постоянное ощущение слабости и/или усталости;
Снижение аппетита в целом или к определенному виду пищи, непрекращающаяся тошнота; рвота без последующего чувства облегчения;
Немотивированное снижение массы тела за короткий промежуток времени
Ощущение болей в костях или в суставах; постоянные или частые головные боли, в том числе не поддающиеся воздействию лекарственных средств;
Возникновение нарушения координации движений;
Одышка при незначительной физической нагрузке;
Появление синяков/ кровоподтеков/гематом при незначительном травмировании кожного покрова, области сустава(ов);
Возникновение кровотечения при незначительном травмировании (особенно, если оно долго не останавливается, но ранее при аналогичных ситуациях оно не возникало, или возникало, но останавливалось за более короткий промежуток времени);
Немотивированные носовые кровотечения, кровоточивость десен;
Частые инфекционные заболевания (ОРВИ);
Вздутие живота и/или болезненные ощущения в правой и/или левой половинах живота / левом и/или правом подреберьях;
Увеличение лимфатических узлов в шейной, подмышечной и/или паховой областях
Отечность в паху, вызывающая выраженный дискомфорт и болевой синдром;
Нарушение зрения в виде «тумана» перед глазами (изменения на глазном дне).
Острая форма лейкемии подразделяется на стадии:
Начальная: характеризуется незначительными изменениями в составе крови; проявляется ослаблением иммунитета, как следствие – частыми простудными заболеваниями, и нередко остаётся не диагностированной;
Развёрнутая: проявляется анемией, геморрагическими явлениями (кровотечениями, кровоподтёками), увеличением лимфоузлов, печени, селезёнки, снижением веса, ухудшением общего состояния; в составе крови — большое количество незрелых клеток;
Терминальная: характеризуется тяжёлым общим состоянием, наличием вторичных опухолей в разных органах с выраженным нарушением их функции, поражением дыхательной, сердечно-сосудистой и нервной систем.
Характерные симптомы лейкемии зависят от формы заболевания.
Острый лимфобластный лейкоз :
Повышение температуры тела до высоких цифр при любом инфекционном заболевании;
Чувство слабости при незначительной физической нагрузке;
Увеличение лимфатических узлов всех групп;
Ощущение болей в костях и суставах;
Боли в подреберьях;
Слабость, повышенная утомляемость;
Тошнота, рвота, нарушения координации;
Озноб без признаков инфекционных заболеваний;
Увеличение над/подключичных лимфатических узлов;
Боли в костях нижних конечностей, вдоль позвоночника, иногда развивается остеопороз;
Постоянные немотивированные кровотечения, подкожные кровоизлияния при незначительных травмах.
Хронический лимфобластный лейкоз:
Немотивированно увеличенные группы лимфатических узлов;
Болезненные ощущения в подреберных областях;
Постоянные инфекционные заболевания (ОРВИ и др.);
Немотивированные носовые кровотечения.
1. Хроническая миелоидная лейкемия:
Повышенная утомляемость и снижение работоспособности;
Частые инфекционные заболевания;
Появление одышки в состоянии покоя и после незначительной физической нагрузки;
Увеличение печени и селезенки;
Постоянное ощущение тошноты с рвотными позывами;
Повышение температуры тела;
Частые головные боли;
Дезориентация в пространстве, нарушения координации движений;
Боль в костях, суставах.
Диагностика. Включает следующие обязательные этапы:
Опрос – подробное выяснение жалоб, истории заболевания и жизни пациента, наличие патологии у ближайших родственников.
Осмотр по системам и органам для выявления нарушений: пропальпировать группы лимфатических узлов, область печени и селезенки, так как при лейкемии они могут быть увеличены.
Л абораторные методы исследования:
Клинический анализ крови: увеличение количества лейкоцитов и снижение количества других клеток крови.
Коагулограмма – анализ показателей свертываемости крови.
Иммунограмма — исследование основных показателей иммунной системы человека.
Дополнительные методы обследования:
Пункционная биопсия костного мозга с последующим гистологическим исследованием – для определения вида лейкемии (стернальная пункция и трепанобиопсия);
Пункционная биопсия лимфатических узлов;
Спинномозговая пункция – для выявления незрелых клеток крови, их идентификации и определения чувствительности к тем или иным химиопрепаратам.
Инструментальные методы исследования:
Ультразвуковое исследование (УЗИ);
Компьютерная томография (КТ);
Магнитно-резонансная томография (МРТ).
Лечение. Несмотря на высокую злокачественность и тяжесть заболевания, лейкемия хорошо поддаётся лечению современными средствами:
- Химиотерапия.
- Лучевая терапия: с целью разрушения раковых клеток используют высокие дозы ионизирующего облучения. Происходит уменьшение увеличенных лимфатических узлов, селезенки. Данный вид терапии используют перед трансплантацией костного мозга и стволовых клеток.
Гемосорбция – метод лечения, направленный на удаление из крови различных токсических продуктов и регуляцию гемостаза путем контакта крови с сорбентом вне организма.
Таргетная терапия – лечение препаратами, которые блокируют рост и распространение раковых клеток, посредством воздействия на специфические молекулы, которые участвуют в развитии опухолевой клетки.
Трансплантация костного мозга (в том числе аутотрансплантация).
Трансплантация донорских стволовых клеток (аллогенной трансплантации): на роль донора чаще всего подходят родные братья или сестры пациентов.
Профилактика. Специфических методов профилактики против лейкемии не разработано. Следует вести здоровый образ жизни, включающий в себя рациональное питание, дозированные физические нагрузки, полноценный отдых и сон, снижение стрессов.
Старайтесь избегать дополнительных рисков: чрезмерного употребления алкоголя, табака, частого радиоактивного излучения и контакта с опасными химикатами. Не пропускайте плановое профилактические медицинские осмотры, включая клинический анализ крови.
Диагностика рака у детей
Как диагностируют онкологические заболевания у детей?
В каждом отдельном случае диагностика онкозаболеваний у детей имеет свои особенности. Но обычно путь, предстоящий семье онкобольного ребенка, начинается, когда появившиеся симптомы побуждают родителя отвести ребенка к врачу.
Поначалу признаки и симптомы детского рака могут быть схожи с симптомами более распространенных заболеваний. Поскольку рак в детском возрасте встречается редко, лечащий врач может не сразу предположить такой диагноз.
Лабораторные анализы
Чтение отчета о гистологическом исследовании
Вопросы после постановки диагноза
Симптомы могут возникать из-за других заболеваний. Также возможно, что у пациента с онкологическим заболеванием не будет ни одного из этих симптомов.
- Постоянный жар неизвестной этиологии
- Беспричинное уменьшение массы тела
- Головные боли, часто в сопровождении рвоты по утрам
- Постоянная боль или отек в костях, суставах, спине или ногах
- Уплотнение или новообразование, особенно в брюшной полости, в области шеи, груди, таза или подмышечных впадин
- Частое возникновение гематом, кровотечений или сыпи
- Частые инфекции
- Беловатый оттенок зрачка
- Постоянная тошнота и рвота
- Постоянная усталость и слабость
- Внезапное ухудшение зрения, которое сохраняется в течение продолжительного времени
Осмотр и изучение истории болезни
Врач проводит медицинский осмотр и выясняет историю болезни пациента. Врач проверяет общие показатели здоровья, в том числе наличие признаков заболевания — уплотнений или всего, что кажется необычным.
Врач может также провести неврологическое обследование.
Поскольку рак в детском возрасте встречается редко, лечащий врач может не сразу предположить такой диагноз.
Врач проводит медицинский осмотр и расспрашивает об истории болезни пациента. Во время осмотра врач проверяет общие показатели здоровья.
Во время осмотра врач может также провести неврологическое обследование.
В большинстве случаев рак можно точно выявить только с помощью биопсии.
Медицинские обследования
Основываясь на признаках и симптомах заболевания у пациента, врач может назначить:
При выборе диагностического исследования врач учитывает:
- Предполагаемый вид рака
- Признаки и симптомы заболевания у пациента
- Возраст и состояние пациента
- Результаты ранее проведенных обследований
О чем спросить лечащего врача
Родители могут и должны задавать вопросы о проводимых обследованиях. Это могут быть такие вопросы:
- Почему необходимо провести это исследование?
- Как результаты повлияют на лечение?
- Как будет проходить исследование?
- Что я могу сделать, чтобы подготовить ребенка?
- Могут ли какие-то лекарственные препараты уменьшить боль во время проведения исследования?
- Каковы риски при проведении исследования?
Если результаты исследований будут указывать на рак, врач, скорее всего, направит пациента в детский онкологический центр для дальнейшей диагностики.
В большинстве случаев рак можно точно выявить только с помощью биопсии . Во время биопсии врач берет небольшой образец ткани для изучения в лаборатории. Если проведение биопсии невозможно, врач может предложить другие виды исследований, которые помогут поставить диагноз.
Другие исследования также необходимы для того, чтобы определить вид рака, его стадию и генетические характеристики. Врач и, возможно, другие члены лечащей группы обсудят результаты исследований с родителями и совместно составят план лечения. Врачи используют результаты исследований, чтобы составить наиболее эффективный план лечения для каждого пациента.