Препараты для лечения атеросклероза обзор средств профилактика
Атеросклеротическое поражение сосудов
Главная задача при лечении атеросклероза — замедление скорости или остановка процесса поражения сосудов холестерином. Эта цель достигается комплексным воздействием на факторы риска. Мы назначаем пациенту специальные препараты, нормализующие уровень холестерина, а также применяем для лечения атеросклероза методы экстракорпоральной гемокоррекции, которые позволяют достаточно быстро увеличить кровоток в пораженных артериях, достичь длительного и стойкого эффекта.
Атеросклероз – это хроническое заболевание артерий, прежде всего сердца, мозга и конечностей, при котором происходит утолщение и уплотнение стенок сосудов в виде бляшек, препятствующих току крови в сосудах,что приводит к уменьшению снабжения тканей кровью, затрудняет работу сердца.
Причины атеросклероза
Заболеванию в основном подвержены мужчины старше 40 лет.
Причины развития атеросклероза до конца не известны, но к наиболее вероятным факторам риска развития относятся:
- нарушение липидного обмена;
- гормональные нарушения;
- артериальная гипертензия;
- гиподинамия;
- эндокринные нарушения;
- наследственность;
- табакокурение;
- избыточный вес;
- нарушение углеводного обмена;
- повышение свертываемости и вязкости крови;
- психоэмоциональное перенапряжение.
Каков же механизм развития заболевания? При нарушении липидного обмена в крови повышается содержание холестерина. Это происходит не только за счет снижения способности организма выводить излишки холестерина, но и за счет повышения его синтеза. В стенках сосудов образуются утолщения, состоящие из жировых субстанций, – атеросклеротические бляшки. Постепенно артерии теряют эластичность, бляшки увеличиваются в размерах, просветы в сосудах сужаются, что препятствует нормальному кровотоку. Атеросклеротическое поражение сосудов приводит к нарушению кровоснабжения различных органов и определяет клиническую картину заболевания.
Нестабильная бляшка становится причиной образования атеротромбоза, ведущего к развитию опасных заболеваний и сосудистых катастроф. Так, острый коронарный синдром развивается вследствие атеротромбоза сосудов сердца; атеросклероз почечных артерий может стать причиной развития вторичной артериальной гипертензии; атеросклероз нижних конечностей – перемежающейся хромоты; атеросклероз сосудов мозга – расстройств умственной деятельности, инсульта; атеросклероз сосудов глазного дна страшен потерей зрения. Вначале атеросклероз никак себя не проявляет, определить наличие возможного атеросклеротического поражения сосудов возможно только пройдя плановое обследование.
В отделении кардиологии Клинического госпиталя на Яузе работают профессионалы с большим практическим опытом. Наши врачи проведут диагностику, оценят вероятность развития сердечно-сосудистых заболеваний и при необходимости назначат лечение, а также дадут вам рекомендации, как снизить риск развития недуга.
Диагностика атеросклероза в Клиническом госпитале на Яузе
В Клиническом госпитале на Яузе диагноз ставят на основании:
- врачебного осмотра и данных анамнеза,
- результатов лабораторных исследований на уровень холестерина и его разновидностей (липопротеидов низкой плотности, липопротеидов высокой плотности), их соотношение (коэффициент атерогенности), триглицеридов и др.
- Аппаратной оценки: возраста и эластичности сосудов (сфигмометр, ангиоскан). Состояние различных артерий – почечных сосудов, сосудов нижних и верхних конечностей, брахиоцефальных, позвоночных артерий – проверяется с помощью ультразвукового сканирования, высокоточных КТ и МР-ангиографии с 3D-реконструкцией сосудистой сети. При подозрении на атеросклеротическое поражение сосудов сердца проводятся пробы с физической нагрузкой – велоэргометрия, суточное мониторирование ЭКГ, КТ-коронарография, измерение коронарного кальция.
Лечение атеросклероза в Клиническом госпитале на Яузе
Далее врач Клинического госпиталя на Яузе назначает лечение в строго индивидуальном порядке. Оно нацелено на нормализацию липидного обмена и купирование основных клинических симптомов заболевания и подразумевает :
- оздоровление образа жизни — поддержание диеты с низким содержанием животных жиров, соблюдение режима труда и отдыха, умеренную ежедневную физическую активность, отказ от курения.
- Медикаментозную терапию, включающую применение препаратов, поддерживающих нормальный уровень холестерина в крови, сосудорасширяющих, а также средств, препятствующих образованию тромбов, улучшающих реологические свойства (текучесть) крови, благотворно влияющих на стенку сосуда, направленных на купирование симптомов заболевания (зависит от наиболее страдающих органов).
- Высокотехнологичное лечение. В Клиническом госпитале на Яузе в лечении атеросклеротического поражения сосудов возможно применение новейших медицинских технологий — экстракорпоральной гемокоррекции (синоним гравитационной хирургии крови). Это единственная реальная возможность без операции уменьшить объём холестериновой бляшки и липидных отложений в стенке сосуда, улучшив кровоток.
- Наблюдение у кардиолога.Для сохранения здоровья необходимо регулярно проходить осмотр у кардиолога, соблюдать рекомендации по изменению образа жизни и медикаментозному лечению.
Лечение атеросклероза методами гемокоррекции
Экстракорпоральные методы нельзя рассматривать как альтернативу другим методам лечения атеросклероза, в частности, хирургическому. Но они являются очень мощным средством для замедления или остановки прогрессирования заболевания. Также это высокоэффективная профилактика инфаркта миокарда, мозгового инсульта и т.д. Мы применяем следующие методики экстракорпоральной гемокоррекции:
- иммуносорбция;
- каскадная фильтрация плазмы;
- криоаферез.
При лечении атеросклероза методами экстракорпоральной гемокоррекции наблюдаются следующие эффекты:
- быстрое снижение уровня холестерина и фибриногена крови;
- снижение вязкости крови и склонности ее к тромбообразованию;
- улучшение кровотока в органах и тканях за счет увеличения эластичности сосудистой стенки и просвета сосудов, уменьшения холестериновых отложений в артериях;
- прекращение или снижение частоты и интенсивности приступов ишемических болей (головной, загрудинной, в ногах);
- уменьшение или исчезновение головокружения и шума в голове и ушах;
- улучшение памяти, концентрации внимания, настроения;
- нормализация артериального давления, исчезновение кризового течения;
- увеличение работоспособности и устойчивости к физическим нагрузкам без возникновения ишемических болей;
- улучшение биохимических показателей крови и положительная динамика при инструментальных исследованиях (ЭКГ, ангиография, коронарография, нагрузочный ЭКГ-тест, холтеровское мониторирование и т.д.);
- уменьшение дозировок принимаемых препаратов или отказ от них за счет повышения чувствительности к ним и увеличения эластичности сосудов;
- высокоэффективная профилактика развития инфаркта миокарда, церебрального инсульта, гангрены нижней конечности и т.д.;
- профилактика инвалидизации пациента;
- сохранение работоспособности пациента, поддержание высокого качества жизни.
Стоимость услуг
Цены на услуги Вы можете посмотреть в прайсе или уточнить по телефону, указанному на сайте.
Меню РКДЦ
Атеросклероз: лекарства с грядки
Новости






Лекарствами с грядки традиционно называют овощи. Собственно, овощи изначально и использовали, как лекарства. Первые «аптекарские огороды», как их называли, появились в Европе еще в 15 веке. В таких огородах выращивалась полезные для здоровья растительные продукты. Постепенно. с появлением изобилия овощей, они стали доступными и распространенными продуктами питания. Причем, в последние десятилетия роль овощей в питании только возрастает, особенно в диетических рекомендациях по профилактике и лечению сердечно-сосудистых заболеваний.
Полезное действие овощей, фруктов, ягод на организм:
- Снижение общей калорийности рациона, за счет своей низкой калорийности, поэтому являются основой различных разгрузочных диет.
- Большое содержание балластных веществ (пектина, клетчатки) способствует выведению из организма излишков холестерина.
- Различные токсические вещества: многие синтетические препараты, в т.ч. лекарственные средства, вредные вещества, накапливающиеся после курения и приема алкоголя, обезвреживаются на фоне приема плодоовощной продукции.
- В свежем виде являются богатым источником витаминов С, Р, В, РР, каротина.
- Много солей калия в овощах улучшает работу сердца, и способствуют выделению излишнего количества воды из организма.
- За счет содержания в овощах в большом количестве тартроновой кислоты, некоторые стадии биохимических превращений углеводов в жировые отложения в организме блокируются.
- Богатый состав разнообразных минеральных солей и органических кислот в растительных продуктах питания позволяет разнообразить естественным образом вкусовые ощущения. Это обстоятельство помогает ограничить применение обыкновенной поваренной соли и усилителей вкуса в виде уксуса и других искусственных веществ, не полезных для здоровья.
- Растительный белок, содержащийся в некоторых растениях в значительном количестве, служит основой вегетарианских блюд.
- Вышеуказанные полезные свойства принесет ежедневный прием взрослыми людьми овощей и фруктов в пределах от одного до трех килограмм, преимущественно в свежем виде.
Предостережения при употреблении растительной пищи:
1) Не допускайте длительного хранения свежих овощей и зелени.
2) Исключите попадание прямых солнечных лучей, во избежание разрушения витаминов группы В.
3) Исключите из приема фрукты и овощи с высоким гликемическим индексом (большим содержанием сахара и крахмала), если имеется избыточный вес, ожирение и сахарный диабет.
4) Применяйте наиболее щадящие виды кулинарной обработки пищи: запекание, тушение, отваривание, сушка, квашение. Такие виды, как жарение и маринование, сведите к минимальному. Жарение – самый нежелательный способ, т.к. происходит поглощение большого количества жиров и масел, высокая температурная обработка способствует образованию трансгенного жира, одного из главных виновников формирования атеросклеротических бляшек в артериях, нарушающих нормальное кровоснабжение. Маринование разрушает витамины, частое поступление уксуса приводит к нарушению работы органов пищеварения.
5) Помните, что тепловая обработка не должна быть продолжительной, т.к. разрушаются полезные для организма вещества.
6) Употребляйте только свежеприготовленную еду.
7) Не увлекайтесь монодиетами продолжительное время. Для получения полноценного набора витаминных и минеральных веществ необходимо разнообразие, ежедневное употребление не менее пяти видов разнообразных овощей и фруктов.
8) Знайте, что длительное употребление только растительной пищи (вегетарианство) не восполняет полноценный набор аминокислот для синтеза белков, а значит, ослабляет многие функции организма: иммунную, половую, восстановительную, регуляторную, постепенно снижает умственную и физическую работоспособность;
9) Советуйтесь со своим лечащим врачом по употреблению овощей и фруктов, с учетом индивидуальных особенностей организма и наличия заболеваний.
О популярных растениях с наших огородов
Картофель – способствует лечению артериальной гипертонии. Ученые из Института исследования пищи (Великобритания) обнаружили в картошке какоамины – редкие вещества, которые помогают при повышенном артериальном давлении. Ранее считалось, что какоамины содержаться лишь в травах, используемых в китайской медицине. При избыточном весе применять не более 2-3 картофелин среднего размера в день. При болях в сердце, нарушениях ритма и склонности к отекам очень хорошо использовать картошку в запеченном с кожурой виде для восполнения запасов калия в организме.
Огурец – еще один из лидеров по содержанию калия, способствует нормализации водно-минерального состава организма, а значит нормализации давления, снятию отеков. И размер огурца в этом случае тоже имеет значение: оптимально, если он будет длиной 5-7 см и выращен на открытом грунте.
Морковь – накапливает в себе в период созревания богатый и полезный минеральный состав: кремний, кобальт, медь, магний, железо, что способствует при их ежедневном употреблении лечению анемии, проведению иммунокоррекции, укреплению связок, костей и суставов.
Капуста – один из самых доступных овощей для круглогодичного использования в свежем виде, способствует снятию воспалительных изменений желудочно-кишечного тракта, за счет имеющегося редкого витамина U. Есть данные, что этот витамин эффективен и для лечения тяжелых видов гриппа, например, птичьего. Капуста – хороший источник цинка, магния, калия. Данные минералы играют роль в проведении нервных импульсов, в т.ч. в сердечной мышце. Это способствует профилактике нарушений ритма сердца.
Кабачок – главная его привлекательность в низкой калорийности: на 100 гр. приходится всего 27 ккалорий, поэтому он с успехом может использоваться в разгрузочных диетах. Это легкоусвояемый овощ. Содержащийся в нем фосфор, кальций, калий укрепляет зубы и кости, способствует успокоению и расслаблению, снижению артериального давления.
Свекла – лидер из овощей по содержанию йода, марганца, магния, молибдена. Эти минералы незаменимы в регуляции работы сердца, мозга, щитовидной железы. Большое количество органических кислот в свекле обладают свойством «растворения» кровеносных сгустков и тромбов в сосудистом русле. Один из простых рецептов для полноценного применения полезных свойств свеклы: ½ стакана натертой сырой свеклы смешать с ½ стакана цветочного меда, применять по 1 столовой ложке 3 раза в день за 30 мин. до еды 3 месяца.
Фасоль, бобы, горох – значительное содержание растительного белка, около 80%, делает их основой вегетарианской диеты. Не забывайте, что растительный белок не имеет всех необходимых организму аминокислот. Малое количество жира и большой состав витаминов группы В – незаменимы в диетах при заболеваниях сердца с повышенным уровнем холестерина в крови.
Чеснок – давнее средство для «чистки» сосудов от атеросклероза, а также противовирусное и антимикробное природное «лекарство». Но надо помнить, что он не может быть полноценной заменой современным лекарствам! Чеснок только вспомогательное средство. Для полноценного самочувствия употребляйте по 1 дольке чеснока ежедневно. При изобильном урожае – измельчите очищенные дольки и высушите для дальнейшего употребления в качестве сухой приправы. Попробуйте сделать чесночное масло: растолочь чеснок в кашицу, сложить в стеклянную банку, смешать с небольшим количеством подсолнечного масла, масло долить столько, чтобы оно закрывало кашицу. Хранить такое масло в холодильнике и употреблять по 1 чайной ложке 3 раза в день за 30 мин. до еды 1 мес., 3-4 курса в год.
Лук – активное антибактериальное средство, «лук от семи недуг» — говорят в народе, применяется в любой кухне мира. Кстати, как удалить запах лука после еды? Для этого можно выпить стакан молока или пожевать зелень (укроп, петрушку), или цедру цитрусовых. В отличие от чеснока, в репчатом луке содержится сера, которая препятствует свертыванию крови, т.е. образованию внутрисосудистых тромбов. Благодаря различным соединениям серы в луке происходит снижение уровня холестерина в крови, улучшение функции клеточной мембраны в эритроцитах. Соединения серы способствуют восстановлению и укреплению памяти на фоне атеросклероза сосудов мозга.
Помидоры – как и другие овощи красного цвета, улучшают кровь. По содержанию железа, кроветворного элемента, помидоры в несколько раз превосходят мясо курицы и молоко. В этом плане наиболее полезны ягоды (а по определению ботаников помидорные плоды является ягодой!) насыщенного красного цвета. Свежие помидоры и томатный сок необходимо употреблять для профилактики полиавитаминозов. В помидорах содержится много калия, который выводит из организма соль и излишнюю воду. Выявленные в помидорах биологически активные вещества – ситостерин, холин и тритерпеновые сапонины – это лечебные вещества, снижающие уровень холестерина, спасающие от атеросклероза. Этот факт обрадует людей, желающих привести холестерин в норму.
Приятного аппетита и отличного здоровья!
Информацию подготовила: Шабардина С.В.,
зав. кабинетом медицинской профилактики,
врач по гигиеническому воспитанию
КАВИНТОН: забота о сосудах головного мозга смолоду
Становится очевидным, что основные усилия должны быть сосредоточены на профилактике инсульта. И профилактические мероприятия необходимо начинать как можно раньше. Если в предыдущие годы атеросклероз мозговых сосудов считался типичным проявлением старения, то в последнее время отмечается развитие атеросклеротической патологии у людей более молодого возраста. Поэтому своевременное лечение, направленное на нормализацию обменных процессов в нейронах мозга и мозговых сосудах, играет решающую роль в профилактике и торможении развития цереброваскулярной патологии. И не стоит далеко ходить в поисках эффективного средства с благоприятным профилем безопасности. Такой препарат хорошо известен специалистам уже около 30 лет. КАВИНТОН (винпоцетин) синтезирован специалистами компании «Рихтер Гедеон рт.» в 70-х годах XX века. Препарат прошел свыше 100 экспериментальных и клинических исследований с участием десятков тысяч пациентов. Эти исследования проводились во многих странах мира. В результате были выявлены значительные преимущества препарата перед многими традиционно использующимися лекарственными средствами.
КАВИНТОН (этиловый эфир аповинкаминовой кислоты) является производным винкамина (метилового эфира винкаминовой кислоты), алкалоида барвинка (Vinca мinor L.). Фармакологическое действие КАВИНТОНА всесторонне изучалось во многих научных лабораториях и клиниках Европы, Азии, Северной Америки (Akopov S.E. et al., 1992; Bonoczk P. et al., 2000; Horvath S., 2001, и др.). Достоверно установлено, что КАВИНТОН:
- оказывает сосудорасширяющее воздействие на сосуды головного мозга. При этом препарат нормализует гемодинамику в сосудах крупного и среднего калибра, а также в зонах артериовенозного кровотока, нормализует тонус артерий и вен;
- обладает гемореологической активностью, повышая деформируемость эритроцитов, снижая вязкость крови, агрегационную активность эритроцитов и тромбоцитов, замедляя синтез катехоламинов и АТФ;
- оказывает протекторное действие на ткани мозга, влияя на нормализацию метаболизма мозговой ткани, усиливает аэробный гликолиз в мозгу, улучшает усвоение кислорода в мозговой ткани;
- влияет на сосудистую стенку, снижая адгезивную активность стенки сосуда за счет предупреждения и/или устранения кальцификации артерий;
- обладает антиоксидантными свойствами, сравнимыми по эффективности с референтным антиоксидантом — витамином Е.
Особенность механизма действия препарата КАВИНТОН состоит в том, что он способен одинаково воздействовать на три патологических звена, характерных для развития мозговой недостаточности: расстройства мозгового обмена, кровотока и микроциркуляции. Таким образом, КАВИНТОН — это, с одной стороны, прицельный вазодилататор сосудов головного мозга, не вызывающий синдрома обкрадывания, а с другой — препарат, улучшающий метаболизм клеток головного мозга.
Будучи оптимизатором мозгового кровообращения, регулирующим тонус мозговых сосудов, КАВИНТОН дает отчетливый положительный эффект при лечении различных типов дистоний. Поиск эффективных методов лечения и профилактики заболеваний вегетативной нервной системы и, в частности, синдрома вегетативной дистонии (СВД), является в настоящее время одним из важных направлений: вегетативная нервная система играет важную роль в регуляции физиологических функций организма (обеспечение нейросоматических и нейроэндокринных взаимоотношений, физической и психической деятельности, поддержание гомеостаза и участие в стрессорных реакциях), а также широкой представленностью СВД в структуре цереброваскулярных заболеваний. КАВИНТОН продемонстрировал выраженное лечебное действие у пациентов с СВД при нарушениях в психоэмоциональной сфере, наличии общемозговых симптомов, способствуя регрессии субъективных проявлений заболевания (Шпрах В.В. и соавт., 2004). Под влиянием препарата повышалась толерантность к умственным, физическим и эмоциональным нагрузкам, снижалась метеочувствительность и улучшалось качество жизни. Результаты как экспериментальных исследований, так и длительных наблюдений пациентов, принимавших КАВИНТОН в форме таблеток, свидетельствуют о замедлении прогрессирования церебрального атеросклероза (Yasui M. et al., 1989; Akopov S.E. et al., 1992), что имеет огромное значение для профилактики сосудистых заболеваний головного мозга как у лиц молодого и среднего возраста с начальными проявлениями атеросклероза, так и у пожилых.
Важнейшей стороной характеристики препарата КАВИНТОН является его благоприятный профиль безопасности, подтвержденный результатами многочисленных исследований (Thal L.J.1989; Nagy Z. et al., 1998; Суслина З.А. и соавт., 2002). Побочные эффекты возникают редко, практически не отмечено отрицательного взаимодействия с другими препаратами. КАВИНТОН также не влияет на способность управлять транспортными средствами и работать с техническими устройствами, что в ряде случаев играет первостепенную роль при выборе препарата пациентами, ведущими активный образ жизни.
Следует особо подчеркнуть необходимость достаточно длительного приема КАВИНТОНА для достижения желаемого эффекта. Еще одно преимущество КАВИНТОНА — наличие двух лекарственных форм — таблетки и раствор для инъекций. Кроме того, таблетированная форма представлена в двух видах: КАВИНТОН таблетки по 5 мг, № 50 и КАВИНТОН ФОРТЕ таблетки по 10 мг, № 30 и № 90. Более высокая доза активного действующего вещества в препарате КАВИНТОН ФОРТЕ способствует поддержанию постоянной концентрации препарата в крови, повышению его эффективности, расширяет возможности для индивидуального подбора дозы, а также повышает комплаентность больных.
Кроме того, назначение препарата КАВИНТОН позволяет удовлетворить запросы определенной — немалочисленной — категории потребителей, негативно относящихся к лечению синтетическими или химически модифицированными препаратами и предпочитающих использование природных средств растительного происхождения при любой форме патологии. КАВИНТОН в полной мере соответствует упомянутым требованиям.
Важен также фармакоэкономический аспект применения КАВИНТОНА. Результаты фармакоэкономических исследований свидетельствуют об удачном соотношении стоимость/эффективность применения КАВИНТОНА по сравнению с другими видами терапии. Это обусловлено высокой эффективностью препарата, незначительной частотой развития побочных эффектов и осложнений, хорошей переносимостью (в том числе и у пациентов старших возрастных групп), а также сравнительно невысокой стоимостью препарата (Чуканова Е.И. и соавт., 2002). Кроме того, назначение одного препарата с комплексным, многосторонним действием позволяет избежать в данном случае неоправданной полипрагмазии, что оказывается в ряде случаев менее затратным для пациента и снижает риск развития побочных реакций.
Выбор препарата КАВИНТОН терапевтами, неврологами, семейными врачами и другими специалистами более 40 стран мира для эффективного лечения больных с цереброваскулярной патологией связан с особенностями его действия:
- избирательностью и комплексностью действия на центральную нервную систему;
- мягким терапевтическим эффектом (отсутствие «синдрома обкрадывания», влияния на системную гемодинамику, взаимодействия с другими препаратами и кумуляции) и хорошей переносимостью даже при длительном лечении.
Благодаря своим свойствам КАВИНТОН стал одним из классических лекарственных средств, используемых современными врачами и пациентами, которые на личном опыте убедились в высокой эффективности этого препарата в лечении и профилактике цереброваскулярной патологии. Применение КАВИНТОНА существенно расширяет рамки эффективной ноотропной и вазотропной терапии, а также реальные возможности профилактики возрастных изменений мозга. КАВИНТОН — забота о сосудах головного мозга смолоду!
Профилактика и лечение атеросклероза
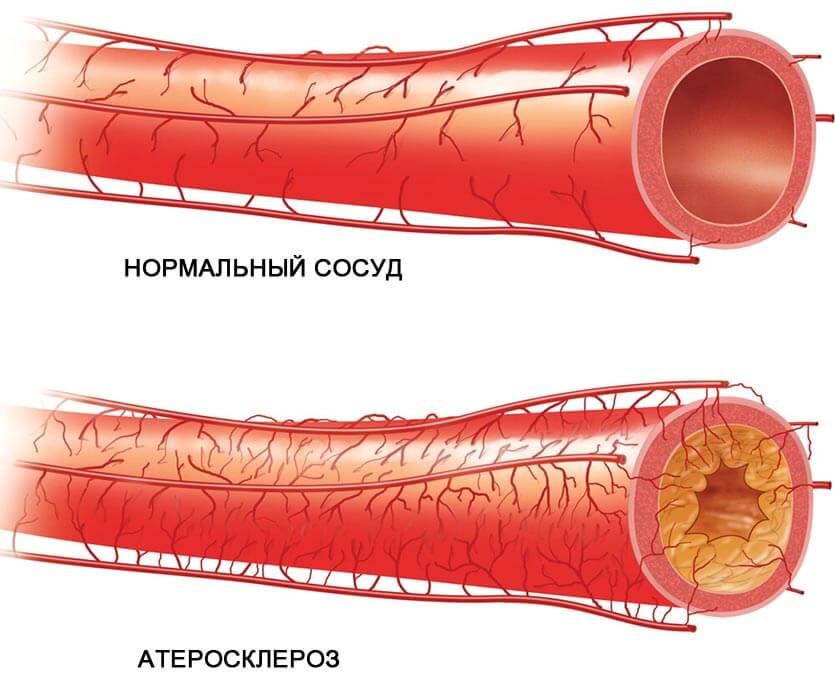
Атеросклероз – это распространенное прогрессирующее заболевание, поражающее крупные и средние артерии в результате накопления в них холестерина, приводящее к нарушению кровообращения. В экономически развитых странах атеросклероз является самой частой причиной заболеваемости и общей смертности.
Причины атеросклероза
В возникновении и формировании атеросклероза играют роль:
- нарушения липидного (жирового) обмена;
- наследственный генетический фактор;
- состояние сосудистой стенки.
Холестерин относится к липидам (жирам) и выполняет множество важных функций в организме человека. Он является строительным материалом для стенок клеток организма, входит в состав гормонов, витаминов, без которых невозможно нормальное существование человека. До 70% холестерина в организме синтезируется в печени, остальная часть поступает с пищей. В организме холестерин находится не в свободном состоянии, а входит в состав липопротеинов (комплексные соединения белка и жиров) которые переносят его по кровотоку из печени в ткани, а при избытке холестерина – из тканей обратно в печень, где лишний холестерин утилизируется. В случае нарушения этого процесса и развивается атеросклероз.
Начальные изменения в стенке артерий большого и среднего калибра возникают в молодом возрасте и эволюционируют до фиброаденоматозных бляшек, которые часто развиваются после 40 лет. Атеросклеротическое поражение сосудов имеет место уже у лиц до 20 лет в 17% случаев, до 39 лет в 60% случаев, а в 50 лет и старше в 85% случаев.
В развитии и прогрессировании атеросклероза играют роль факторы:
- модифицируемые (которые можно устранить или откорректировать)
- не модифицируемые (изменить их нельзя).
К модифицируемым факторам относят:
- Образ жизни:
- гиподинамия,
- злоупотребление жирной, богатой холестерином пищей,
- особенности личности и поведения – стрессовый тип характера,
- злоупотребление алкоголем,
- курение.
- Артериальная гипертензия, артериальное давление 140/90мм.рт.ст. и выше.
- Сахарный диабет, уровень глюкозы в крови натощак более 6ммоль/л.
- Гиперхолестеринемия (повышение уровня холестерина в крови).
- Абдоминальное ожирение (объем талии у мужчин более102см и более 88см у женщин).
К не модифицируемым факторам относят:
- Возраст: мужчины старше 45 лет и женщины старше 55 лет или с ранней менопаузой.
- Мужской пол (мужчины раньше женщин на 10 лет заболевают атеросклерозом).
- Наличие в семейном анамнезе случаев раннего атеросклероза. Семейные гиперхолестеринемии, имеющие генетическую основу. Инфаркт миокарда, инсульт, внезапная смерть у ближайших родственников в возрасте до 55 лет мужчины и 65 лет женщины.
Симптомы атеросклероза.
Отложение холестерина в стенке артерий сопровождается компенсаторным ее выбуханием наружу, благодаря этому длительное время явные симптомы атеросклероза отсутствуют. Но с течением времени происходит трансформация атеросклеротической бляшки от стабильной до нестабильной под воздействием системных факторов: физическая нагрузка, эмоциональный стресс, артериальная гипертензия, нарушение сердечного ритма. Они приводят к возникновению трещин или разрыву бляшки. На поверхности нестабильной атеросклеротической бляшки образуются тромбы – формируется атеротромбоз, ведущий к прогрессирующему сужению сосудов. Происходит нарушение кровообращения в органах и тканях, появляются клинические симптомы, заметные для пациента.
В зависимости от локализации в сосудистой системе, атеросклероз является основой таких заболеваний:
- Ишемическая болезнь сердца (стенокардия, инфаркт миокарда, внезапная сердечная смерть, аритмии, сердечная недостаточность).
- Цереброваскулярные заболевания (транзиторная ишемическая атака, ишемический инсульт).
- Атеросклероз артерий нижних конечностей (перемежающая хромота, гангрена стоп и голеней).
- Атеросклероз аорты.
- Атеросклероз почечных артерий.
- Атеросклероз мезентериальных артерий (инфаркт кишечника).
- Без клинических проявлений атеросклероза пациенту с умеренным риском (до 5% по шкале SCORE) и уровнем общего холестерина выше 5 ммоль/л рекомендована модификация образа жизни. Она включает в себя: отказ от курения, употребления алкоголя, антиатеросклеротическая диета, повышение физической активности. При достижении целевого уровня холестерина (общий холестерин до 5 ммоль/л, холестерина ЛПНП ниже 3 ммоль/л) повторный осмотр следует проводить не реже 1 раза в 5 лет.
Начало лечения пациента с высоким риском (выше 5% по шкале SCORE) и уровнем общего холестерина выше 5 ммоль/л также следует начать с рекомендаций по изменению образа жизни на 3 месяца и провести повторное обследование по окончании этого периода. При достижении пациентом целевых уровней общего холестерина до 5 ммоль/л и холестерина ЛПНП ниже 3 ммоль/л в дальнейшем проводят ежегодный контроль уровня липидов. Если риск остается высоким (выше 5% по шкале SCORE), назначают медикаментозную терапию. - Пациентам имеющие признаки атеросклеротического поражения любой локализации рекомендована модификация образа жизни и медикаментозная терапия.
Антиатеросклеротическая диета.
Потребление общего жира не должно превышать 30% калорийности пищевого рациона. Рекомендуется ограничить потребление животных жиров (масло, сливки, мясо, сало), заменяя их растительными жирами. Ежедневное потребление свежих овощей и фруктов должно составлять не менее 400г в сутки.
Рекомендуется потребление нежирного мяса и птицы без кожи, кисломолочные продукты, нежирный творог, хлеб зерновой, с отрубями, продуктов, обогащенных ω3-ненасыщенными жирными кислотами (морская и океаническая рыба – лосось, скумбрия, тунец и др.). Ограничение потребления поваренной соли до 6г в сутки, что соответствует 1 чайной ложке. Соблюдение диеты позволяет снизить уровень холестерина до 10%.
Нормализация показателей массы тела.
Избыточная масса тела и ожирение, особенно абдоминальное (объем талии у мужчин более102см и более 88см у женщин), повышают риск развития кардиоваскулярных заболеваний. Для снижения веса подбирается индивидуальная диета с учетом возраста и сопутствующих заболеваний.
Физические нагрузки при атеросклерозе.
Увеличение физической активности дает положительный эффект для больных атеросклерозом. Пациентам без клинических проявлений атеросклероза показаны физические нагрузки в течение 40 мин, ежедневно. Интенсивность нагрузок должна составлять 60% максимальной частоты сердечных сокращений (рассчитывается = 220 – возраст).
Больным сердечно — сосудистыми заболеваниями необходим постоянный режим динамических физических нагрузок с учетом результатов нагрузочных тестов. Полезны ходьба, плавание, танцы — умеренной интенсивности 60-90минут в неделю. Недопустимы изометрические (силовые) нагрузки. Рекомендовано использовать любые возможности для физических нагрузок: ходить пешком, реже пользоваться автомобилем.
Прекращение курения.
Курение (активное и пассивное), в результате резкого снижения ЛПВП (антиатерогенного класса липопротеидов), патологического воздействия на сосудистую систему, нарушения реологических свойств крови — увеличивает на 20% риск заболеваемости и смертности от кардиоваскулярных осложнений. У курильщиков риск развития ишемического инсульта в 2 раза выше, чем у некурящих.
Медикаментозное лечение атеросклероза.
Медикаментозная терапия при атеросклерозе предусматривает применение 4 групп гиполипидемических (снижающих уровень липидов) препаратов: секвестранты желчных кислот, никотиновая кислота, фибраты, статины. Эти средства оказывают стабилизирующее действие на атеросклеротическую бляшку, улучшают функцию эндотелия (внутренней оболочки сосудов), тормозят развитие атеросклероза, отличаясь при этом выраженностью влияния на различные показатели липидного обмена.
Только лечащий врач порекомендует необходимый препарат и его дозировку. Наиболее часто применяют статины. Лечение статинами способствует существенному снижению смертности и предотвращает сердечно – сосудистые осложнения. Необходимую дозу статинов подбирают индивидуально для каждого пациента. Препарат принимают один раз в день – вечером перед сном. Вспомогательное значение имеют препараты на основе рыбьего жира, эссенциальные фосфолипиды. Их применяют только в комплексе со статинами.
Хирургическое лечение атеросклероза.
При угрозе развития осложнений атеросклероза показано оперативное лечение, которое восстанавливает проходимость артерий (реваскуляризация). При ишемической болезни сердца для предотвращения развития инфаркта проводят стентирование или шунтирование коронарных артерий. При церебральном атеросклерозе, для предупреждения развития инсульта проводят стентирование сонных артерий. Для предотвращения развития гангрены нижних конечностей осуществляют протезирование магистральных артерий. Необходимость и объем оперативного вмешательства устанавливает хирург (кардиохирург, сосудистый хирург). Показания к выполнению реконструктивных операций при поражении артерий нижних конечностей и артерий, кровоснабжающих головной мозг, в Тульской области определяет сосудистый хирург. Консультативный прием сосудистого хирурга осуществляется ежедневно в каб. №109 Клинико-диагностического центра с 8.00 до 16.00 кроме субботы и воскресенья.
«Волшебное» лекарство от атеросклероза
Атеросклероз неспроста считают болезнью нашего поколения. Именно он в большинстве случаев является причиной таких фатальных состояний, как инфаркты, инсульты и тромбозы крупных артерий.
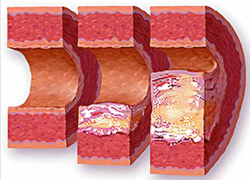 Современные теории развития атеросклероза гласят, что начинается данный патологический процесс с повреждения сосудистой стенки. В этом месте скапливаются липопротеиды — белково-жировые комплексы, в норме свободно циркулирующие по сосудистому руслу.
Современные теории развития атеросклероза гласят, что начинается данный патологический процесс с повреждения сосудистой стенки. В этом месте скапливаются липопротеиды — белково-жировые комплексы, в норме свободно циркулирующие по сосудистому руслу.
Тут нужно сделать небольшое отступление: в крови содержится несколько видов липопротеидов. Все они переносят холестерин, но так называемые липопротеиды высокой плотности (ЛПВП) транспортируют его из клеток в печень, а липопротеиды низкой и очень низкой плотности (ЛПНП и ЛПОНП соответственно) — в обратном направлении. ЛПВП еще именуют «хорошим холестерином», потому как они уменьшают риск атеросклероза, тогда как ЛПНП и ЛПОНП — это «плохой холестерин».
Возвращаясь к повреждению сосудов: в сосудистой стенке накапливаются именно «вредные» липопротеиды. Развивается процесс, сходный с воспалительным, вследствие чего в месте будущей атеросклеротической бляшки накапливаются лейкоциты. Бляшка растет и в дальнейшем перекрывает просвет сосуда или же, отрываясь, перемещается с током крови по сосудистому руслу и закупоривает его в другом месте.
Как образуются сосудистые бляшки
 В чем причина того, что у одних людей атеросклероз развивается быстрее, чем у других? К настоящему моменту выделено несколько факторов риска, провоцирующих появление бляшек в сосудах. Во-первых, это значительное преобладание ЛПНП и ЛПОНП над липопротеидами высокой плотности. Иногда это связано с наследственной гиперлипопротеинемией — заболеванием, сопровождающимся накоплением в крови «плохого холестерина». Но в большинстве случаев причиной такого дисбаланса являются неправильное питание, ожирение и сахарный диабет. Во-вторых, риск развития атеросклероза выше у людей, страдающих артериальной гипертонией, у курильщиков и у тех, кто ведет малоподвижный образ жизни. Совокупность этих факторов приводит к быстрому росту бляшек и раннему развитию осложнений.
В чем причина того, что у одних людей атеросклероз развивается быстрее, чем у других? К настоящему моменту выделено несколько факторов риска, провоцирующих появление бляшек в сосудах. Во-первых, это значительное преобладание ЛПНП и ЛПОНП над липопротеидами высокой плотности. Иногда это связано с наследственной гиперлипопротеинемией — заболеванием, сопровождающимся накоплением в крови «плохого холестерина». Но в большинстве случаев причиной такого дисбаланса являются неправильное питание, ожирение и сахарный диабет. Во-вторых, риск развития атеросклероза выше у людей, страдающих артериальной гипертонией, у курильщиков и у тех, кто ведет малоподвижный образ жизни. Совокупность этих факторов приводит к быстрому росту бляшек и раннему развитию осложнений.
Имея представление о профилактике этого заболевания, сложно соблюдать здоровый образ жизни в условиях города. Даже у спортсменов, которые никогда не курили и старались соблюдать диету, в сосудах образуются атеросклеротические бляшки. Выходит, нет никакого средства, способного остановить или даже обратить вспять процесс их образования?
Чудодейственные статины
 В 1976 г. японские ученые A. Эндо и M. Курода опубликовали результаты исследований одного из продуктов жизнедеятельности плесневого грибка Penicillium citrinum под названием мевастатин, который снижал уровень ЛПНП и ЛПОНП в крови животных и человека. В основе эффекта — способность этого вещества ингибировать активность ключевого фермента синтеза холестерина в печени. Мевастатины в дальнейшем не нашли клинического применения, но явились прототипом используемых в настоящее время препаратов для борьбы с атеросклерозом — статинов. Будучи введенными в организм человека и животных, они накапливаются преимущественно в печени, где подавляют синтез холестерина. В результате клетки печени начинают «захватывать» ЛПНП и ЛПОНП из крови, что приводит к снижению их уровня. Это не только приводит к торможению процесса образования бляшек в кровеносных сосудах, но и стимулирует их обратное развитие.
В 1976 г. японские ученые A. Эндо и M. Курода опубликовали результаты исследований одного из продуктов жизнедеятельности плесневого грибка Penicillium citrinum под названием мевастатин, который снижал уровень ЛПНП и ЛПОНП в крови животных и человека. В основе эффекта — способность этого вещества ингибировать активность ключевого фермента синтеза холестерина в печени. Мевастатины в дальнейшем не нашли клинического применения, но явились прототипом используемых в настоящее время препаратов для борьбы с атеросклерозом — статинов. Будучи введенными в организм человека и животных, они накапливаются преимущественно в печени, где подавляют синтез холестерина. В результате клетки печени начинают «захватывать» ЛПНП и ЛПОНП из крови, что приводит к снижению их уровня. Это не только приводит к торможению процесса образования бляшек в кровеносных сосудах, но и стимулирует их обратное развитие.
Еще несколько лет назад статины представляли собой достаточно дорогие лекарственные средства, и регулярно принимать их для профилактики атеросклероза могли позволить себе только весьма состоятельные пациенты. Теперь, с выходом на рынок дешевых аналогов оригинальных препаратов, проходить курс лечения хотя бы время от времени может практически любой, кто имеет повышенный уровень общего холестерина в крови (более 3,4 ммоль/л). Из существенных противопоказаний для такой терапии стоит отметить заболевания печени — поэтому желательно начинать прием статинов после визита к кардиологу или терапевту.
К концу XX века США, большинство стран западной и северной Европы, Австралия добились выдающихся успехов в борьбе с сердечно-сосудистыми заболеваниями. Программа профилактики и лечения атеросклероза и его осложнений с акцентом на использование статинов в течение 20 лет позволила снизить смертность более чем на 50%.
При всем этом грустно осознавать, что в нашей стране многие обыватели даже не догадываются о наличии такой группы препаратов, как статины. Их назначают только пациентам, уже перенесшим заболевания, ассоциированные с атеросклерозом. Тогда как такое лечение показано едва ли не всем людям, старше 40 лет с высоким уровнем холестерина! Не приходится сомневаться, что отчасти виновата в этой ситуации система организации здравоохранения в России. Но если уж спасение утопающих — дело их собственных рук, то стоит, пожалуй, задуматься о своем здоровье и здоровье близких. Итак, для начала — определить уровень холестерина в крови.
Атеросклероз сосудов головного мозга
Атеросклероз – самое распространенное хроническое заболевание, поражающее кровеносные сосуды, в частности, эластичные и эластично-мышечные артерии сердца, головного мозга и других органов с формированием на их внутренней поверхности жировых, чаще холестериновых отложений в виде атероматозных ( от лат. “atero” – каша) бляшек с последующим разрастанием в них плотной соединительной ткани (склерозированием) и пропитыванием солями кальция (известкованием).

Вследствие этого просвет артерий постепенно уменьшается или облитерируется, т.е. вовсе исчезает, что приводит к нарастающей недостаточности кровоснабжения тканей органа, питающихся от этой артерии. Кроме этого возможны полные закупорки (окклюзии) просвета сосудов содержимым бляшек в сочетании с тромбами, что приводит к некрозу (инфаркту) тканей или гангрене органа или части тела.
В проведенных исследованиях отмечается возможность полного обратного рассасывания холестериновой инфильтрации сосудов, что свидетельствует о возможности излечения атеросклероза на ранних стадиях его развития. Появление атеросклеротических бляшек иногда обнаруживаются уже у молодых людей в возрасте 20 лет, но наибольшая распространенность заболевания отмечается у лиц в зрелом возрасте – 50-60 лет, причем чаще у мужчин; у женщин заболевание чаще отмечается после 60 лет. Высокая распространенность этого заболевания среди населения ассоциирует его даже с одним из проявлений старения организма
Причины атеросклероза сосудов головного мозга
Среди причин возникновения заболевания следует, наряду с наследственной предрасположенностью, следует отметить часто повторяющиеся психоэмоциональные напряжения, влияющие на тонус артерий, гипертоническую болезнь, сахарный диабет, ожирение, гиподинамию и курение.
Клиническое проявление атеросклероза сосудов головного мозга определяется степенью вызванной им недостаточности (ишемии) кровообращения и питания ткани мозга. К первым признакам ишемии относятся периодически возникающая головная боль, шум в ушах преходящего характера, особенно в периоды напряженной умственной деятельности. Отмечается ухудшение памяти на текущие события, забывание слов во время разговора, но при этом память на давно прошедшие события сохраняется полностью. Нарушается сон, частыми становятся тревожные пробуждения и бессонница. У больных отмечаются изменения в психоэмоциональной сфере – они становятся мнительны, склонны к слезливости, беспричинной депрессии и “умственной жвачке” — длительному переживанию незначительных неудач или обид.
В дальнейшем у больных обнаруживаются более объективные проявления атеросклероза сосудов головного мозга – нарушение координации движений, периодическое, особенно при волнении, дрожание конечностей и головы. При обследовании крупных артерий головного мозга могут определяться признаки их обызвествления, так же становится видимой пульсация плечевых артерий. В этот период у больных вследствие временной ишемии мозга могут развиваться транзиторные (преходящие) инсульты с временными нарушениями кожной чувствительности – парестезиями, тонуса скелетной и мимической мускулатуры с ослаблением активных движений в отдельных конечностях, односторонним искажением лица за счет утраты мышечного тонуса. Наиболее грозным осложнением заболевания является ишемический инсульт части мозга вследствие полной окклюзии одной из крупных мозговых артерий, приводящий, как правило, к стойкой инвалидизации больного.
Лечим там, где вам удобно

Лечение атеросклероза сосудов головного мозга
В лечении больного главной задачей врача является предупреждение дальнейшего прогрессирования процесса формирования атеросклеротических бляшек и стимуляция развития окольных путей кровообращения страдающих органов. Последнее достигается назначением индивидуальной лечебной физкультуры в виде дозированных и регулярных, соответствующих возрасту и возможностям больного, физических нагрузок. Такая мера способствует открытию коллатеральной, не задействованной в покое и в условиях привычной гиподинамии, сети сосудов, приносящих кровь к страдающему от ишемии органу. В комплексе с физическими упражнениями полезны будут прогулки на свежем воздухе, легкий массаж тела, водные процедуры, включая бальнеотерапию лечебными йодобромными, родоновыми ваннами или с применением хвойного экстракта, морской соли, отвара овса. Эти процедуры также способствуют снижению возбудимости нервной системы и нормализации артериального давления.
К мерам, направленным на предупреждение прогрессирования атеросклероза, в первую очередь относится рациональное питание с ограничением и равным содержанием растительных и животных жиров, достаточным содержанием витаминов, (в первую очередь витамина С, антиоксидантов – витаминов Е, А, а также витаминов группы В) и исключающее нарастание массы тела. В ежедневном рационе должна преобладать растительная пища – зелень, фрукты, овощи, рыба и морепродукты, должны быть ограничены белые сорта хлеба, макаронные изделия, продукты с высоким содержанием холестерина — жирное мясо, копчености, яйца и сливочное масло. В случае избыточного веса организация питания должна быть направлена на его снижение за счет ограничения калорийности пищи. Выведению избыточного холестерина из организма способствуют мероприятия по его очищению, в частности очищению кишечника от холестерина, связанного с желчью, путем периодического приема солевых слабительных средств, включения в пищу круп, богатых растительной клетчаткой, многократное орошение кишечника.
При лечении сопутствующих заболеваний, способствующих развитию и прогрессированию процесса (это в первую очередь гипертоническая болезнь и сахарный диабет), не следует стремиться к срочному снижению уровня сахара в крови и артериального давления – это может усугубить уже имеющуюся ишемию органов. Но в то же время систематическое лечение этих заболеваний также является одной из главных мер вторичной профилактики.
Медикаментозное лечение под врачебным контролем средствами, снижающими уровень холестерина в крови, в данном случае может выполнять лишь второстепенную роль.
Напоминаем наш адрес:
191014, Санкт-Петербург (СПБ), Литейный пр., д.55А
тел./факс: + 7 (812) 600-7777
Клиника «Скандинавия»
Более подробную информацию смотрите на странице «контакты».




