Атеросклероз сосудов шеи симптомы лечение и диета
Атеросклероз
Атеросклероз – поражение артерий, сопровождающееся холестериновыми отложениями во внутренних оболочках сосудов, сужением их просвета и нарушением питания кровоснабжаемого органа. Атеросклероз может привести к инвалидизации и преждевременной смерти. В последние годы заболеваемость атеросклерозом приобрела угрожающие масштабы, опередив по риску развития потери работоспособности, инвалидизации и смертности такие причины как травмы, инфекционные и онкологические заболевания. С наибольшей частотой атеросклероз поражает мужчин старше 45-50 лет (в 3-4 раза чаще, чем женщин), но встречается у пациентов более молодого возраста.
Считается, что в своем развитии атеросклероз проходит несколько стадий:
I cтадия – липидного (или жирового) пятна. Для отложения жиров в сосудистой стенке существенную роль играют микроповреждения стенок артерий и локальное замедление кровотока. Наиболее подвержены атеросклерозированию участки разветвлений сосудов. Продолжительность стадии липидного пятна различна. Такие жировые пятна видимы только под микроскопом, их можно обнаружить даже у грудных детей.
II стадия – липосклероза. Характеризуется разрастанием в участках жировых отложений молодой соединительной ткани. Постепенно идет формирование атеросклеротической бляшки, состоящей из жиров и соединительнотканных волокон. На данном этапе атеросклеротические бляшки еще жидкие и могут быть подвергнуты растворению. С другой стороны, они представляют опасность, так как их рыхлая поверхность может разрываться, а фрагменты бляшек – закупоривать просвет артерий. Стенка сосуда в месте прикрепления атероматозной бляшки теряет свою эластичность, трескается и изъязвляется, приводя к образованию тромбов, также являющихся источником потенциальной опасности.
III стадия – атерокальциноза. Дальнейшее формирование бляшки связано с ее уплотнением и отложением в ней солей кальция. Атеросклеротическая бляшка может вести себя стабильно или постепенно расти, деформируя и сужая просвет артерии, вызывая прогрессирующее хроническое нарушение кровоснабжения питаемого пораженной артерией органа. При этом высока вероятность острой закупорки (окклюзии) просвета сосуда тромбом или фрагментами распавшейся атеросклеротической бляшки с развитием участка инфаркта (некроза) или гангрены в кровоснабжаемой артерией конечности или органе.
Факторы развития атеросклероза
Факторы, влияющие на развитие атеросклероза, разделяются на три группы: неустранимые, устранимые и потенциально устранимые.
К неустранимым факторам относятся те, которые нельзя исключить с помощью волевого или медицинского воздействия. В их число входят:
- Возраст. С возрастом риск развития атеросклероза возрастает. Атеросклеротические изменения сосудов в той или иной мере наблюдаются у всех людей после 40-50 лет.
- Пол. У мужчин развитие атеросклероза происходит на десять лет раньше и превышает показатель заболеваемости атеросклерозом среди женщин в 4 раза. После 50-55 лет уровень заболеваемости атеросклерозом среди женщин и мужчин выравнивается. Это объясняется снижением продукции эстрогенов и их защитной функции у женщин в период менопаузы.
- Отягощенная семейная наследственность. Нередко атеросклероз развивается у пациентов, чьи родственники страдают этой болезнью. Доказано, что наследственность по атеросклерозу способствует раннему (до 50 лет) развитию заболевания, в то время как после 50 лет генетические факторы не оказывают ведущей роли в его развитии.
Устранимыми факторами атеросклероза считаются те, которые могут быть исключены самим человеком посредством изменения привычного образа жизни. К ним относятся:
- Курение. Его влияние на развитие атеросклероза объясняется отрицательным воздействием никотина и смол на сосуды. Многолетнее курение в несколько раз увеличивает риск гиперлипидемии, артериальной гипертензии, ИБС.
- Несбалансированное питание. Употребление в пищу большого количества жиров животного происхождения ускоряет развитие атеросклеротических изменений сосудов.
- Гиподеномия. Ведение малоподвижного образа жизни способствует нарушению жирового обмена и развитию ожирения, сахарного диабета, атеросклероза сосудов.
К потенциально и частично устранимым факторам риска относят те хронические нарушения и заболевания, которые возможно скорректировать посредством назначенного лечения. Они включают:
- Артериальную гипертонию. На фоне повышенного артериального давления создаются условия для повышенного пропитывания сосудистой стенки жирами, что способствует формированию атеросклеротической бляшки. С другой стороны, снижение эластичности артерий при атеросклерозе способствует поддержанию повышенного кровяного давления.
- Дислипидемию. Нарушение жирового обмена в организме, проявляющееся повышенным содержанием холестерина, триглицеридов и липопротеидов, играет ведущую роль в развитии атеросклероза.
- Ожирение и сахарный диабет. Повышают вероятность атеросклероза в 5-7 раз. Это объясняется нарушением жирового обмена, лежащего в основе данных заболеваний и являющегося пусковым механизмом атеросклеротического поражения сосудов.
- Инфекции и интоксикации. Инфекционные и токсические агенты оказывают повреждающее воздействие на сосудистые стенки, способствуя их атеросклеротическим изменениям.
Знание факторов, способствующих развитию атеросклероза, особенно важно для его профилактики, т. к. влияние устранимых и потенциально устранимых обстоятельств можно ослабить или совсем исключить. Устранение неблагоприятных факторов позволяет существенно замедлить и облегчить развитие атеросклероза.
Клинические симптомы атеросклероза зависят от вида пораженных артерий.
Ø Проявлением атеросклероза коронарных сосудов служат стенокардия, инфаркт миокарда и кардиосклероз, последовательно отражающие стадии недостаточности кровообращения сердца.
Ø Течение атеросклероза аорты длительное и долгое время бессимптомное, даже в тяжелых формах. Клинически атеросклероз грудной аорты проявляется аорталгией – давящими или жгучими болями за грудиной, иррадиирующими в руки, спину, шею, верх живота. В отличие от болей при стенокардии аорталгия может длиться по несколько часов и дней, периодически ослабевая или усиливаясь. Снижение эластичности стенок аорты вызывает усиление работы сердца, приводя к гипертрофии миокарда левого желудочка.
Ø Атеросклеротическое поражение брюшной аорты проявляется болями в области живота различной локализации, метеоризмом, запорами. При атеросклерозе бифуркации брюшной аорты наблюдается онемение и похолодание ног, отек и гиперемия стоп, некрозы и язвы пальцев ног, перемежающаяся хромота.
Ø Проявлениями атеросклероза мезентериальных артерий служат приступы «брюшной жабы» и нарушение пищеварительной функции вследствие недостаточности кровоснабжения кишечника. У пациентов отмечается появление резких болей спустя несколько часов после еды. Боли локализуются в области пупка или верхних отделах живота. Продолжительность болевого приступа от нескольких минут до 1-3 часов, иногда болевой синдром купируется приемом нитроглицерина. Появляются вздутие живота, отрыжка, запор, сердцебиение, повышение артериального давления. Позднее присоединяются зловонные поносы с фрагментами непереваренной пищи и неусвоенным жиром.
Ø Атеросклероз почечных артерий ведет к развитию артериальной гипертензии. В моче определяются эритроциты, белок, цилиндры. При одностороннем атеросклеротическом поражении артерий отмечается медленное прогрессирование гипертонии, сопровождающееся стойкими изменениями в моче и стойко высокими цифрами АД. Двустороннее поражение почечных артерий вызывает злокачественную артериальную гипертонию.
Ø При атеросклерозе сосудов головного мозга отмечается снижение памяти, умственной и физической работоспособности, внимания, интеллекта, головокружение, нарушения сна. В случаях выраженного атеросклероза сосудов мозга изменяется поведение и психика пациента. Атеросклероз артерий мозга может осложняться острым нарушением мозгового кровообращения, тромбозами, кровоизлияниями.
Ø Проявлениями облитерирующего атеросклероза артерий нижних конечностей служат слабость и боли в икроножных мышцах голени, онемение и зябкость ног. Характерно развитие синдрома «перемежающейся хромоты» (боли в икроножных мышцах возникают при ходьбе и стихают в покое). Отмечаются похолодание, бледность конечностей, трофические нарушения (шелушение и сухость кожи, развитие трофических язв и сухой гангрены).
При лечении атеросклероза придерживаются следующих принципов:
- ограничение поступающего в организм холестерина и уменьшение его синтеза клетками тканей;
- усиление выведения холестерина и его метаболитов из организма;
- использование заместительной терапии эстрогенами у женщин в менопаузу;
- воздействие на инфекционных возбудителей.
Ограничение поступающего с пищей холестерина производится назначением диеты, исключающей холестеринсодержащие продукты. Для медикаментозного лечения атеросклероза используют индивидуально подобранные группы препаратов в зависимости от клинических симптомов и особенности течения заболевания у конкретного пациента. Проведение хирургического лечения при атеросклерозе показано в случаях высокой угрозы или развития окклюзии артерии бляшкой или тромбом. При выраженном атеросклерозе сосудов сердца, угрожающем развитием инфаркта миокарда, проводят операцию аортокоронарного шунтирования.
Прогноз и профилактика атеросклероза
Прогноз атеросклероза во многом определяется поведением и образом жизни самого пациента. Устранение возможных факторов риска и активная медикаментозная терапия позволяют задержать развитие атеросклероза и добиться улучшения в состоянии пациента. При развитии острых расстройств кровообращения с образованием очагов некроза в органах прогноз ухудшается.
С целью предупреждение атеросклероза необходим отказ от курения, исключение стрессового фактора, переход на нежирную и бедную холестерином пищу, систематическая физическая активность соразмерно возможностям и возрасту, нормализация веса. Целесообразно включение в рацион продуктов, содержащих клетчатку, растительных жиров (льняного и оливкового масел), растворяющих холестериновые отложения. Прогрессирование атеросклероза можно замедлить приемом холестеринснижающих лекарственных препаратов.
УЗИ сосудов головы и шеи
 УЗИ сосудов головы и шеи ? современный метод диагностики кровотока в сосудах, которые снабжают кровью головной мозг. Ультразвуковое исследование позволяет с точностью оценить состояние проходимости экстракраниальных сосудов (вне черепных ? позвоночных и сонных артерий), и сосудов, которые пронизывают ткани мозга (три вида артерий ? передние, средние, задние).
УЗИ сосудов головы и шеи ? современный метод диагностики кровотока в сосудах, которые снабжают кровью головной мозг. Ультразвуковое исследование позволяет с точностью оценить состояние проходимости экстракраниальных сосудов (вне черепных ? позвоночных и сонных артерий), и сосудов, которые пронизывают ткани мозга (три вида артерий ? передние, средние, задние).
Следует отметить, что УЗИ-процедура не позволит получить полное изображение состояния сосуда и определить возможность для выявления ключевых факторов нарушения сосудистой проходимости. Такие недуги, как тромбоз, стеноз, спазмы, образование атеросклеротических бляшек, требуют дополнительных процедур обследования сосудистой системы в области шеи и головы.
Показания к УЗИ головного мозга и шеи
Проведение данного вида исследования рекомендовано:
- людям, у которых обнаружены проблемы с мозговым кровообращением (в острой или хронической форме);
- больным, перенесшим травмы сосудов вследствие черепно-мозгового повреждения и нейрохирургической операции);
- после токсического поражения сосудов;
- после диагностирования асимметрии или отсутствия пульса, артериального давления в области верхних конечностей (рук);
- при ярко выраженном шуме на аортной дуге;
- при резкой потере зрения;
- различный спектр патологий шейного отдела позвоночника (после диагностирования остеохондроза, травм, врожденных аномалий, нарушения осанки) при условии возникновения угрозы сдавления позвоночной артерии и нарушения кровоснабжения в области спинного мозга.
УЗИ сосудов головного мозга и шеи, цена которой оптимальна для пациентов разных финансовых возможностей — доступная скрининговая процедура УЗИ желательно повторять время от времени для повторного обследования больных атеросклерозом и другими патологиями сосудов головы. В группе риска сосудистых заболеваний головного мозга присутствуют люди с вредными привычками (табакокурение), с лишним весом, страдающие й гипертоническим и ишемическим недугом сердца.
Ультразвуковая диагностика позволяет на ранних стадиях выявить нарушения кровотока к тканям мозга. Кислородное голодание тканей приводит к усугублению состояния. Вовремя сделанное УЗИ позволит предупредить инсульт головного мозга. УЗИ-скриннинг рекомендован для наблюдения за больными, страдающими сосудистыми патологиями и сравнения результатов состояния сосудов после курса лечения.
УЗИ предоставляет специалисту важную информацию о проходимости артериальных сосудов, которые отвечают за питание головного мозга – цена полученных данных безмерна. Врач сможет быстро выявить нарушения оттока крови с черепной полости, которые чреваты летальными последствиями. Невропатолог по результатам диагностики определяет степень развития коллатеральной и венозной патологии. УЗИ показывает разветвленность сосудистой системы, данные о наличии артериовенозной мальформации и нарушении проходимости сосуда. Полученная информация важна для последующего выбора эффективной терапии.
Подготовка пациента к УЗИ сосудов головы и шеи
Не взирая на то, что УЗИ сосудов головного мозга и шеи является доступной процедурой по цене, пациенту нужно учитывать некоторые нюансы для максимальной правдивости результата.
В день проведения процедуры больному желательно:
- прервать прием лекарственных препаратов или ограничить их, если прием нельзя отменить из-за наличия других болезней;
- избежать питья чая или кофе (кофеиносодержащих напитков);
- воздержатся от курения сигарет в течении двух часов до процедуры.
Важно придерживаться этих правил во избежание возникновения повышенного тонуса сосудов.
Для точности результата желательно снять ювелирные украшения с головы и области шеи.
Методика проведения УЗИ сосудов головы и шеи
В кабинете возле аппарата всегда присутствует удобная кушетка для расслабления клиента. Процедура не должна вызвать дискомфорта или болевых ощущений. Врач-узист размещает датчик аппарата на коже пациента для направления ультразвука в область прохождения кровеносных сосудов, требующих диагностики.
Если в сосуде недостаточный кровоток, на экране аппарата не отобразиться эффект Допплера. Компьютерная обработка цифровых данных позволяет оценить график движения крови по сосуду в режиме реального времени. УЗИ сосудов головного мозга и шеи часто включает проведение дополнительных функциональных проб:
- гипервентиляция;
- пальцевое прижатие;
- пальцевое прижатие;
Это помогает более точно диагностировать механизм регуляции кровотока.
Для тяжелых больных применяется процедура продолженной допплерографии – УЗ-сигналы преобразуется в звуковые сигналы. После прослушивания данных специалист способен точно оценить кровоток в исследуемой области шеи или головы. Это позволит максимально быстро выявить закупорку или сужение сосуда, определить степень нарушения транспортировки крови по кровеносной системе.
Время проведения УЗИ-диагностики колеблется в пределах 30-45 мин. Портативная доплерография занимает в три раза меньше времени.
Противопоказания к процедуре УЗИ сосудов головы и шеи
Для УЗИ нет возрастных ограничений. Ультразвуковые волны абсолютно безопасны для человека. В течении длительного лечения сосудистых заболеваний процедуру можно применять несколько раз подряд.
Процедура может быть затрудненной к реализации, если больной сосуд закрыт костной тканью или большим слоем подкожного жира. Сложности проведения диагностики с помощью УЗ-волн возникают у больных аритмией и сердечными патологиями, у пациентов с медленным кровотоком.
Нельзя проводить процедуру на участках поврежденной кожи – это делает невозможным прикрепление датчика аппарата. Желательно подождать заживления и только после этого делать УЗИ.
Виды УЗИ
Существуют разные виды процедуры УЗИ сосудов головы и шеи:
- ультразвуковое исследование мягких тканей
- ультразвуковое исследование кожи
- ультразвуковое исследование лимфатических узлов
- ультразвуковое исследование слюнных желез
- ультразвуковое исследование плевральной полости
- эхокардиография
- дуплексное сканирование аорты
- дуплексное сканирование брахиоцефальных артерий с цветным допплеровским картированием кровотока
- дуплексное сканирование сосудов щитовидной железы и ультразвуковое исследование щитовидной железы и паращитовидных желез.
Получить всю необходимую информацию по услуге УЗИ можно позвонив по телефону 8 (495) 256-89-09.
Атеросклероз
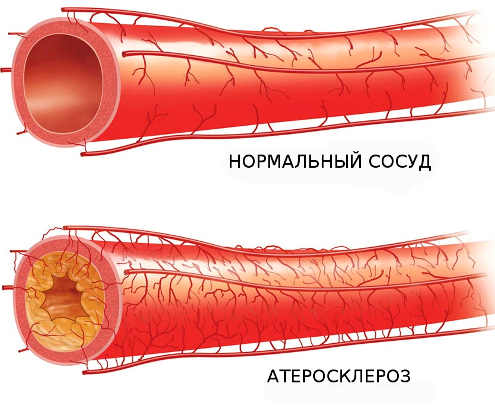
Атеросклероз — что это такое?
Атеросклероз — это хроническое заболевание кровеносных сосудов, в результате которого на внутренней стенке артерий откладываются холестерин и другие жиры, сами стенки становятся плотными и не эластичными. Как следствие — сосуды сужаются, доступ крови к органам снижается. В результате сосуд может полностью закрыться, что приведет к ишемическому повреждению
органов.
Атеросклероз считается одним из самых опасных заболеваний, приводящих к инвалидизации и смерти. Возникает в основном с возрастом, но в последнее время болезнь «молодеет», что связано с неправильным образом жизни. Как правило, обнаруживают болезнь уже на поздних стадиях, когда происходит проблема с кровоснабжением того или иного органа (сердце, головной мозг), т.е. слишком поздно. Атеросклероз — основная причина инфарктов, ишемической болезни сердца.
Болезнь развивается в течении нескольких лет, сначала поражаются крупные артерии, затем постепенно более мелкие. Первые признаки нехватки кровоснабжения ткани или органа начинают беспокоить только тогда, когда просвет сосуда уменьшился более, чем на 3/4.
Симптомы атеросклероза зависят от того, какой орган испытывает нехватку кровообращения. Основные органы, страдающие от кислородного голодания в результате поражения сосудов атеросклерозом — сердце, головной мозг, нижние конечности.
1. Если повреждены коронарные артерии, то страдает сердце. Нарушение нормального кровоснабжения сердца проявляется стенокардическим синдромом.
Основные симптомы поражения коронарных артерий могут возникать периодически:
Боль в области грудной клетки. Боль носит давящий, тупой ноющий или жгучий характер. Болевые ощущения могут отдавать в лопатку, левое предплечье, кисть или пальцы.
Ощущение давления на грудную клетку (будто положили на грудь тяжелый предмет).
Болевые ощущения, возникающие при дыхании.
Трудности с дыханием.
Также при поражении коронарных сосудов могут появиться такие симптомы как: боль в спине, челюсти, ухе, шеи; слабость в конечностях, нарушение ритма сердца, рвота или тошнота, спутанность сознания.
Для диагностирования атеросклероза коронарных артерий врач назначает коронарографию — рентгеновское исследование с контарстом, которое позволяют определить точное местоположение атеросклеротических бляшек и степень сужения просвета артерии.
2. При повреждении артерий головного мозга, симптомы атеросклероза следующие:
Головная боль. Болит вся голова, без точной локализации.
Звон и шум в ушах.
Человек испытывает проблемы со сном. Это может быть бессонница, а может, наоборот, — постоянное желание спать.
Нервозность, высокая возбудимость, повышенная тревожность.
Вялость и утомляемость.
Нарушения дыхания, речи, питания.
Нарушения координации движений.
Нужно отметить, что нарушение кровообращения головного мозга может быть результатом не только атеросклероза, но и шейного остеохондроза, например. При одинаковой симптоматике, врачу важно точно поставить диагноз, чтобы не упустить время и не привести к плачевным последствиям. В данном случае врач обязательно назначит МРТ (или КТ) ангиографию сосудов шейного отдела позвоночника, ангиографию сосудов головного мозга.
3. Атеросклероз сосудов нижних конечностей проявляется следующими симптомами:
Ощущение холода в ногах.
«Затекание» конечности, появление мурашек, покалывания.
Бледность кожных покровов (кожа мраморного цвета).
Боли в ногах, «перемежающаяся хромота». Боли возникают в области бедер, ягодиц и икр, появляются приступообразо, в результате чего человек начинает хромать.
Образование на ногах ран, связанных с недостатком питания тканей.
Покраснение пальцев на ногах, появление отеков.
Последние симптомы характерны на поздних стадиях развития атеросклероза нижних конечностей.
Холестерин и его роль в развитии атеросклероза.
Холестерин — это жирный спирт, который играет большую роль в обмене веществ. Холестерин участвует в синтезе мужских и женских половых гормонов (эстроген, тестостерон, прогестерон), поэтому отклонения холестерина от нормы в ту или иную сторону, могут привести к проблемам в репродуктивной сфере. Нарушение концентрации холестерина может привести к снижению иммунитета. Холестерин активно участвует в процессе пищеварения — без него невозможна выработка печенью пищеварительных солей и соков.
Подавляющее большинство холестерина вырабатывается организмом самостоятельно (около 80%) и только 20-25% поступает с продуктами питания (это подтверждает тот факт, что не только питание «виновато» в большой концентрации холестерина в крови). Поэтому даже если с помощью различных диет пытаться снизить уровень этих жиров, то «убрать» его существенную долю все равно не получится, более того, если организм не будет получать холестерин извне, он будет вырабатывать сам его еще в больших количествах.
Холестерин разносится с кровью по всему организму. Считается, что если концентрация этого вещества в крови выше нормы, то это приводит к отложению атеросклеротических бляшек на стенках сосудов. На самом деле, все не так просто.
Холестерин условно разделяют на «плохой» и «хороший». На самом деле — это один и тот же холестерин, он имеет единый состав и единую структуру. Разница лишь в том, к какому транспортному белку он присоединится. То есть холестерин опасен только в определенном связанном, а не свободном состоянии.
Холестерин «плохой» (холестерин низкой плотности или ЛПНП) способен оседать на стенках сосудов и образовывать наслоения-бляшки, закрывающие просвет кровеносного сосуда. При соединении с белками-апопротеинами, холестерин образует комплексы ЛПНП. При повышении такого холестерина в крови — опасность атеросклероза действительно существует.
Холестерин «хороший» (холестерин высокой плотности или ЛПВП) отличается от плохого и по структуре, и по функции. Он очищает стенки сосудов от «плохого» холестерина и отправляет его на переработку в печень. Поэтому необходимо стремиться к тому, чтобы его показатели в крови не были ниже 100 мг/дл.
Еще один тип жиров носит название триглицериды. Они также как ЛПНП повышают риски развития смертельных болезней. Их уровень в крови не должен превышать отметки в 50мг/дл.
К факторам риска содержания в крови «плохого» холестерина, а как следствие развития атеросклероза можно отнести:
- Пол. Мужчины чаще болеют атеросклерозом, чем женщины.
- Малоподвижный образ жизни. Низкий уровень физической активности напрямую связан с повышением концентрации холестерина в крови. Все дело в застойных процессах и нарушении энергетического обмена организма. При достаточных физических нагрузках уровень «плохого» холестерина обычно снижается. Регулярные физические упражнения помогают организму выводить жир, «Плохойе» холестерин надолго не задерживается в кровяном русле, он не успевает осесть на стенках сосудов. Доказано, что бег способствует выведению полученного из продуктов жира. Именно люди, регулярно бегающие меньше всего подвержены образованию холестериновых бляшек.
Возраст. Болезнь, как правило, возникает после 45 лет.
Наследственность. Уровень гормонального фона, иммунитет, генетически обусловленная специфика обмена веществ играют важные роли в ускорении или замедлении развития атеросклероза. Если у одного или обоих родителей имелись проблемы с холестерином, с вероятностью от 25 до 75% ребенок унаследует эту особенность обмена веществ.
Вредные привычки. Курение, большие дозы алкоголя ускоряют наступление болезни.
Лишний вес. Очень негативный фактор. Лишний вес может привести к сахарному диабету, а он к атеросклерозу. Почти у 65% людей с избыточной массой тела наблюдаются проблемы с уровнем «плохого холестерина» в крови.
Питание — играет хоть и не ключевую роль, но всё же существенно влияет на динамику холестерина в крови. С пищей, как было сказано, поступает не более 25% всего холестерина. Продукт, богатый холестерином (яйцо, креветки), съеденный с жирными продуктами (майонез, колбасные изделия и т.д.), с большой долей вероятности повлечет за собой повышение уровня ЛПНП-холестерина. Поэтому, ограничивайте потребление жирной, копченой, жареной пищи. Употребление большого количества углеводов также нежелательно.
- Сахарный диабет. Сахарный диабет — это фактор повышенного риска развития атеросклероза сосудов (более чем в 2 раза).
Диагностика атеросклероза
Врач на приеме соберет анамнез — измерит давление, выслушает жалобы, уточнит, есть ли сопутствующие заболевания (сахарный диабет, гипертония и т.д.). Далее произведет первичный осмотр — проверит, есть ли деформация ногтей, отеки конечностей, выпадение волос и т.д. Затем направит пациента на инструменталные и лабораторные исследования:
— Анализ крови на холестерин, холестерин ЛПНП, холестерин ЛПВП, триглицериды.
— Электрокардиограмма (ЭКГ). Иногда ЭКГ проводят с нагрузкой, чтобы определить, есть ли недостаток кислорода к сердцу.
— Ультразвуковая допплерография экстракраниальных артерий. На УЗДГ видна скорость кровотока в артериях и степень сужения сосудов.
— Коронарография — рентгеноконтрастный метод исследования, который является наиболее точным и достоверным способом диагностики ишемической болезни сердца (ИБС), позволяя точно определить характер, место и степень сужения коронарной артерии.
— МРТ сосудов (ангиография) головного мозга, шеи. Также помогает увидеть место сужения артерий. Метод не несет в себе рантгеновской нагрузки, поэтому может проводиться сколь угодно раз без вреда для здоровья.
Существуют и иные способы диагностики. Конкретные методы определяет врач, исходя из клинической картины.
Лечение атеросклероза
1. Лечение атеросклероза может быть медикаментозным. Назначают препараты, которые хорошо устраняют причины атеросклероза и его пагубные последствия. Кроме того рекомендуют соблюдать диеты и оптимальный режим физической активности.
Группы препаратов, назначаемых при атеросклерозе:
Статины. Угнетают функцию печени по выработке холестерина.
ЖК-секвестранты. Угнетают функцию синтеза желчных кислот печенью. В связи с этим органу приходится активнее расходовать холестерин, чтобы обеспечить нормальное и стабильное пищеварение.
Фибраты. Разрушают нейтральные жирные структуры — триглицериды.
Сосудорасширяющие и спазмолитические препараты.
2. Хирургическое лечение показано при прогрессировании болезни.
На сегодняшний день в основном проводят следующие виды хирургических операций:
— Баллонная ангиопластика и стентирование;
— Операция аортокоронарного шунтирования;
— Реконструктивные операции на артериях, обеспечивающих мозговое кровообращение;
Стенозы сонных артерий и современные методы их лечения

Стенотическое поражение сонной артерии – это состояние, при котором происходит сужение (стеноз) или полное закрытие (окклюзия) сонной артерии. У человека имеются две сонные артерии, располагающиеся на шее (справа и слева). Эти кровеносные сосуды приносят кровь к головному мозгу и лицу.
 Наиболее частой причиной сужения или окклюзии сонной артерии является отложение на внутренних стенках сосуда атеросклеротических бляшек. Бляшка состоит из рубцовой ткани, клеток крови, холестерина и других жирных веществ. Увеличение бляшки сужает артерию и замедляет кровоток.
Наиболее частой причиной сужения или окклюзии сонной артерии является отложение на внутренних стенках сосуда атеросклеротических бляшек. Бляшка состоит из рубцовой ткани, клеток крови, холестерина и других жирных веществ. Увеличение бляшки сужает артерию и замедляет кровоток.
На бляшках могут образовываться сгустки крови (тромбы) еще больше препятствующие кровотоку. Части тромба или атеросклеротической бляшки могут отделяться и с током крови попадать в артерии головного мозга.
В результате чего, происходит, так называемая, эмболия сосудов головного мозга, приводящая к развитию ишемического инсульта.
Окклюзия сонной артерии может привести к развитию инсульта или внезапной быстрой смерти.
Риск для жизни возрастает при наличии поражения сонных артерий с обеих сторон. Наиболее частой причиной сужения или окклюзии сонной артерии является отложение на внутренних стенках сосуда атеросклеротических бляшек.
Бляшка состоит из рубцовой ткани, клеток крови, холестерина и других жирных веществ. Увеличение бляшки сужает артерию и замедляет кровоток. На бляшках могут образовываться сгустки крови (тромбы) еще больше препятствующие кровотоку.
Части тромба или атеросклеротической бляшки могут отделяться и с током крови попадать в артерии головного мозга. В результате чего, происходит, так называемая, эмболия сосудов головного мозга, приводящая к развитию ишемического инсульта.
Окклюзия сонной артерии может привести к развитию инсульта или внезапной быстрой смерти.
Риск для жизни возрастает при наличии поражения сонных артерий с обеих сторон.
Наиболее частой причиной сужения или окклюзии сонной артерии является отложение на внутренних стенках сосуда атеросклеротических бляшек.
Бляшка состоит из рубцовой ткани, клеток крови, холестерина и других жирных веществ. Увеличение бляшки сужает артерию и замедляет кровоток.
На бляшках могут образовываться сгустки крови (тромбы) еще больше препятствующие кровотоку.
Части тромба или атеросклеротической бляшки могут отделяться и с током крови попадать в артерии головного мозга. В результате чего, происходит, так называемая, эмболия сосудов головного мозга, приводящая к развитию ишемического инсульта.
Окклюзия сонной артерии может привести к развитию инсульта или внезапной быстрой смерти. Риск для жизни возрастает при наличии поражения сонных артерий с обеих сторон.
Симптомы стенозов сонных артерий
Большинство людей с поражениями сонных артерии не имеют никаких симптомов. При наличии симптомов риск возникновения ишемического инсульта повышается в несколько раз.
Наиболее частыми симптомами являются транзиторные (т.е. приходящие) ишемические атаки, которые иногда называются малым инсультом.
Во время ишемической атаки снижается кровоснабжение определенных участков головного мозга. Это может вызвать временные головокружения, нарушения зрения, онемение и покалывание кожи конечностей, слабость в руке или ноге, которые обычно длятся не более 30 минут.
Риск возникновения инсульта очень высок у людей, перенесших транзиторные ишемические атаки.
Инсульт возникает при резком снижении кровоснабжения по сосуду питающему головной мозг или при его окклюзии. В зависимости от страдающего участка мозга инсульт проявляется параличом руки и/или ноги, нарушениями зрения и речи, изменениями поведения.
Чем больше поражается участок мозга, тем больше риск для жизни.
Факторы риска возникновения инцульта:
- Атеросклероз
- Сахарный диабет
- Повышенное кровяное артериальное давление
- Курение
- Употребление жирной пищи
- Лишний вес
- Повышенное тромбообразование
Диагностика стенозов сонных артерий
Для того чтобы определить есть ли у Вас стенотические поражения сонных артерий или нет, Ваш врач осмотрит Вас.
Даже при отсутствии у Вас симптомов болезни, врач может выслушать шум над сонными артериями, вызванный током крови через стенозированный участок.
В случае необходимости Вам будет назначена ультразвуковая допплерография магистральных артерий головы (УЗДГ МАГ), электроэнцефалография головного мозга (ЭЭГ) или компьютерная томография (КТ).
 |  |
Для более детальной оценки состояния сонных артерий врач может порекомендовать Вам сделать ангиографию (рентгенологическое исследование кровеносных сосудов).
Это исследование проводится путем катетеризации, как правило, бедренной артерии под местной анестезией в специальной операционной, оснащенной ангиографической установкой.
После исследования врач определит наличие поражения и выберет для Вас оптимальный способ лечения.
Ангиография сонных артерий
Во время этого исследования очень тонкий катетер вводится в артерию на Вашей ноге и продвигается к шее. После этого через катетер вводится контрастное вещество, делающее видимыми сонные артерии и другие артерии шеи под рентгеновскими лучами.
Накануне исследования Вам следует побрить кожу в паховой области. Вам также следует с вечера воздержаться от приема пищи и жидкости (кроме лекарств). В операционной Вас укроют стерильными простынями, до которых нельзя дотрагиваться, чтобы не нарушить стерильность.
Во время исследования врач будет контролировать Вашу электрокардиограмму (ЭКГ) и кровяное давление (АД). Место введения катетера будет обработано антисептиком и обезболено.
После этого врач произведет пункцию Вашей артерии, через которую проведет катетер к Вашей шее. Вы не почувствуете этого, но сможете видеть катетер на мониторе.
Вы должны выполнять все указания врача. Иногда нужно будет задерживать дыхание и не шевелиться. Периодически, от введения контрастного вещества, Вы можете ощущать тепло или прилив жара в голове. Врач произведет съемку артерии. Если у Вас имеются стенозы или окклюзии сонных артерий – они будут обнаружены.
В зависимости от полученных результатов Вам может быть рекомендована лечебная процедура или назначено повторное обследование на более поздний срок.
Лечение стенозов сонных артерий
На сегодняшний день во всем мире самым передовым и малотравматичным способом лечения стенозов сонных артерий является их стентирование. Стентированием называется установка в суженную часть артерии стента, который представляет собой металлическую трубочку, состоящую из ячеек.
Раскрываясь, стент изнутри раздвигает суженные стенки артерии и постоянно поддерживает их в расправленном состоянии. Благодаря этому восстанавливается внутренний просвет артерии и тем самым улучшается кровоснабжение головного мозга.
Первые этапы стентирования сонной артерии осуществляются также, как и ангиографическое исследование: подготовка, местное обезболивание, пункция артерии, проведение катетера и введение контрастного вещества. Продолжительность всей операции занимает не больше часа.
Периодически Вы будете ощущать приливы жара в голове. Врач также может просить Вас пошевелить рукой, ногой или произвести другие действия.
Стентирование сонных артерий может выполняться с защитой или без защиты от микроэмболии сосудов головного мозга во время операции.
Этот вопрос до недавнего времени оставался открытым, однако ряд исследований, проведенных во всем мире доказали эффективность и необходимость использования внутрисосудистых защитных устройств во время стентирования сонных артерий.
При использовании защиты снижается риск возникновения инсульта во время операции. На сегодняшний момент ряд ведущих мировых специалистов отдают предпочтение так называемым фильтрам.
Фильтр представляет собой металлический каркас, на котором расположена мембрана (отдаленно напоминающая зонтик).
Фильтр задерживает микроэмболы не препятствуя при этом току крови по сосуду: кровь протекает через микропоры в мембране, не пропускающие эмболы.

Проводник с фильтром
После пункции артерии, установив проводниковый катетер в пораженную атеросклерозом сонную артерию, врач проводит проводник с фильтром выше места сужения артерии.
Затем по проводнику в область стеноза устанавливается стент. На мониторе врач может увидеть и оценить полученный результат. В некоторых случаях может потребоваться раздуть установленный стент специальным баллонным катетером.
В этот момент Вы можете ощущать некоторый дискомфорт в области шеи и изменение частоты сердечных сокращений. Это нормально и не должно Вас беспокоить.
В конце вмешательства удаляется фильтр, баллон (если его использовали) и проводниковый катетер.
Стент остается в артерии постоянно, поддерживая ее в раскрытом состоянии.
Врач прижмет место пункции бедренной артерии на несколько минут до полной остановки кровотечения. Вас могут перевести на несколько часов в отделение реанимации для наблюдения за Вашими жизненными показателями.
В течение суток после стентирования Вам следует соблюдать строгий постельный режим. После возвращения в палату Вы сможете есть и пить в обычном режиме.

Продолжительность пребывания в больнице зависит, главным образом, от быстроты заживления места пункции артерии. Большинство пациентов выписываются на следующий день после операции.
После возвращения домой Вы должны строго соблюдать все предписания врача и регулярно принимать назначенные Вам лекарства. От этого зависит дальнейший успех выполненной Вам операции.
Следует регулярно проходить осмотры невропатолога. При появлении новых жалоб следует сразу обратиться к врачу.
Строго придерживаясь рекомендаций врача после операции, Вы сможете быть уверены в лучшем качестве жизни на многие годы.
Ультразвуковая допплерография сосудов
О направлении отделения

Отделение ультразвуковой и функциональной диагностики №2 (ул.Котовского 55/1)
Дуплексное сканирование артерий и вен — один из популярных методов ультразвуковой допплерографии, который позволяет получить информацию о состоянии кровотока в магистральных артериях и венах.
На основе дуплексного сканирования был создан еще один метод диагностики — это триплексное обследование. Это тоже самое дуплексное сканирование, но оно дополнено цветным допплеровским картированием. То есть возможности обычного дуплексного сканирования расширены за счет кодирования информации с помощью цвета.
Дуплексное сканирование выполняет такие функции, как исследование анатомии сосудов, оценка проходимость сосудов и кровоток. Благодаря этому врач может получить более точные сведения о том, в каком состоянии находятся сосуды. Процедура позволяет исследовать не только анатомию самих сосудов, но и оценить скорость и характер кровотока. Кроме того дуплексное УЗИ применяют для оценки диаметра сосудов и выявления возможной закупорки.
Чаще всего, цветовое дуплексное сканирование назначается для исследования артерий и вен головы и шеи, артерий и вен верхних и нижних конечностей, артерий кровоснабжающих органы брюшной полости и забрюшинного пространства, аорты.
С помощью данного метода можно выявить ранние поражения сосудов (тромбы, аневризмы), их отклонение от нормального хода (извитость), определить состояние сосудистых стенок (нарушение эластических свойств, гипертонус, гипотония). В сосудах крупного калибра возможна достоверная визуальная оценка всех имеющихся изменений сосудистой стенки при сосудистых заболеваниях, например, при атеросклерозе, варикозной болезни нижних конечностей, диабетической ангиопатии.
Ранняя диагностика сосудистых нарушений в большинстве случаев позволяет провести эффективную терапию заболевания или максимально отсрочить появление его осложнений.
Дуплексное сканирование сосудов позволяет выявить:
- наличие тромбозов и стенозов;
- стеноз (сужение) и окклюзию (закупорку) сосудов головного мозга и шеи;
- врожденные аномалии артерий и вен;
- недостаточность перфорантных вен конечностей;
- физиологические нарушения движения крови по сосудам.
Показания к дуплексному сканированию сосудов головы и шеи:
- жалобы на головную боль;
- потеря сознания;
- шум в ушах;
- снижение памяти;
- трудности с концентрацией внимания;
- беспричинное беспокойство и тревога;
- снижение умственной деятельности;
- бессонница;
- повышенное артериальное давление;
- мелькание мушек перед глазами;
- головокружение.
Вышеперечисленные симптомы могут сопровождать целый ряд заболеваний. Например, при таком заболевании, как атеросклероз, на стенках сосудов образуются бляшки. При шейном остеохондрозе, благодаря смещению позвонков и костным разрастаниям, возможно сдавление позвоночной артерии. Острые нарушения мозгового кровообращения – серьезнейший фактор риска, угрожающий здоровью. Вовремя проведенное сканирование брахиоцефальных сосудов позволит обнаружить предрасположенность к заболеванию, провести соответствующее лечение.
Во время УЗИ сосудов головного мозга и шеи специалист проводит оценку позвоночных и сонных артерий, отвечающих за кровоснабжение мозга.
Дуплексное сканирование сосудов шеи и головы — это доступный, а главное безопасный метод УЗИ, который помогает диагностировать, чем было вызвано то или оное заболевание.
Показания к допплерографии сосудов головы и шеи детям:
Консультация врача-невролога с проведением УЗДГ головы и шеи будет полезна, если у ребенка обнаружены следующие симптомы:
- частые головные боли;
- капризный, снизилась успеваемость;
- неусидчивость;
- утомляемость, выявлены нарушения памяти и внимания;
- плохо спит;
- головокружения;
- врожденная патология сосудов головного мозга (энцефалопатия и др.);
- задержки в развитии речи;
- заболевания, провоцирующие нарушение мозгового кровообращения (сахарный диабет, артериальная гипертензия, васкулиты и др.).
Особенное внимание на эти симптомы стоит обратить родителям ребенка школьного возраста. У этих детей часто наблюдаются ангиодистонические нарушения. Своевременные исследования мозгового кровотока позволяют выявить ранние симптомы мигрени (в том числе неясного происхождения), вегето-сосудистой дистонии, логоневроза, эпилепсии, нарушения высших корковых функций, а также некоторые формы близорукости, тугоухости и т.п.
Исследование УЗДГ сосудов – информативный, безболезненный метод диагностики, не имеющий противопоказаний и не несущий в себе лучевой нагрузки (возможно многократное повторение для наблюдения за состоянием больного).
Важно, что методика неинвазивна, т.е. исследование ведется по поверхности кожи без проникновения — оно безболезненно, непродолжительно по времени и хорошо переносится ребенком.
Кроме того, допплерографические показатели снимаются в реальном времени и масштабе, это позволяет доктору получить объективные данные о сосудах головы и шеи, что имеет решающее значение в выборе адекватного терапевтического вмешательства, наблюдения его эффективности.
Дуплексное сканирование вен нижних конечностей
Назначают при появлении в ногах усталости, тяжести, отечности, ночных судорог, видимых расширений вен. Поводом для проведения исследования ультразвуком являются боли, возникающие при хождении и слабых нагрузках, ощущение холода в ногах, бледность стоп, синюшность пальцев. УЗИ позволяет врачу точно поставить диагноз и назначить соответствующее лечение.
Дуплексное сканирование артерий нижних конечностей
Показано, если появляются боли, чувство онемения в нижних конечностях, хроническая артериальная недостаточность, повышается чувствительность к холоду стоп, при появлении перемежающейся хромоты, трофических расстройств кожи нижних конечностей, при врожденных аномалиях артериальной системы. Больным сахарным диабетом рекомендуется регулярно проводить УЗИ артерий нижних конечностей
В специальной подготовке пациента перед проведением ультразвукового исследования артерий нижних конечностей необходимости нет.
Показания для проведения ультразвукового исследования артерий нижних конечностей:
- боли в ногах (в голени), при ходьбе;
- отсутствие или ослабление пульсации на артериях голени;
- повышенная чувствительность ног к холоду;
- бледность кожных покровов конечностей;
- ухудшение всех видов чувствительности;
- наличие язв и незаживающих ран;
- сахарный диабет;
- сведения о существовании у близких родственников-мужчин тромбангиита нижних конечностей;
- наличие одного или нескольких факторов риска развития атеросклероза у мужчин;
- перенесенные операции на артериях нижних конечностей.
Для пациента процедура дуплексного сканирования проста и не отличается от обычного УЗИ. Длительность обследования занимает обычно от 20 до 30 минут.
В отделениях УЗ и ФД ГБУЗ ТО «ОКБ 1» для этого есть все необходимое: современное оборудование и квалифицированные специалисты!
Атеросклероз сосудов
Атеросклероз — это самое частое заболевание артерий (сосудов, доставляющих кровь от сердца к органам и тканям), при котором в сосудистой стенке в больших количествах откладывается холестерин, образуя утолщения, называемые атеросклеротическими бляшками.
Cосуды подверженные атеросклерозу
При атеросклерозе поражаются крупные магистральные артерии — аорта и её ветви. Среди отделов аорты больше всего подвержена атеросклерозу брюшная аорта. Клинически значимый атеросклероз дуги аорты и грудного отдела аорты встречается значительно реже.
Из периферических артерий и непосредственно ветвей аорты следует выделить:
- коронарные (венечные) сосуды,
- питающие сердце,
- брахиоцефальные артерии (БЦА),
- подключичные артерии,
- общие и внутренние сонные артерии (ВСА),
- позвоночные артерии,
- артерии конечностей,
- почечные артерии,
- чревный ствол,
- мезентериальные артерии.
При поражении нескольких артериальных бассейнов говорят о генерализованном (распространенном) атеросклерозе. Наиболее часто атеросклероз поражает коронарный, брахиоцефальный бассейны, а также сосуды, кровоснабжающие нижние конечности.
Чем опасен атеросклероз
 Атеросклеротические или, как их ещё называют, холестериновые бляшки, постепенно суживают просвет артерий и делают их менее эластичными. Это создаёт препятствие для нормального тока крови и приводит к недостаточности кровоснабжения питающего органа.
Атеросклеротические или, как их ещё называют, холестериновые бляшки, постепенно суживают просвет артерий и делают их менее эластичными. Это создаёт препятствие для нормального тока крови и приводит к недостаточности кровоснабжения питающего органа.
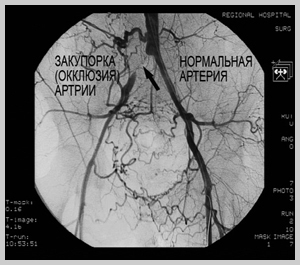
Сужение просвета сосуда атеросклеротической бляшкой называется стенозом, а полная закупорка просвета — окклюзией. Симптомы заболевания начинают проявляться при определенной степени стеноза артерии, в таком случае можно говорить о стенозирующем атеросклерозе сосудов. Так, например, если сужаются артерии сердца, то кровоток к сердечной мышце (миокарду) уменьшается. Это может вызвать появление болей за грудиной и одышки, что в итоге может привести к инфаркту. Частицы атеросклеротической бляшки могут отрываться от стенок артерий и переноситься с кровью до более узких сосудов, полностью блокируя их просвет.
 Кроме того, опасность атеросклероза заключается в том, что частицы атеросклеротической бляшки могут отрываться от стенок артерий и переноситься с кровью до более узких сосудов, блокируя их просвет. В области атеросклеротических бляшек могут образовываться тромбы, частично или полностью блокируя просвет артерии. В подобных случаях происходит острое нарушение кровоснабжения питающего органа, что может привести к опасным, нередко жизнеугрожающим осложнениям. Описанные механизмы нередко являются причиной инсульта, инфаркта миокарда, тромбоза и облитерирующего атеросклероза сосудов нижних конечностей.
Кроме того, опасность атеросклероза заключается в том, что частицы атеросклеротической бляшки могут отрываться от стенок артерий и переноситься с кровью до более узких сосудов, блокируя их просвет. В области атеросклеротических бляшек могут образовываться тромбы, частично или полностью блокируя просвет артерии. В подобных случаях происходит острое нарушение кровоснабжения питающего органа, что может привести к опасным, нередко жизнеугрожающим осложнениям. Описанные механизмы нередко являются причиной инсульта, инфаркта миокарда, тромбоза и облитерирующего атеросклероза сосудов нижних конечностей.
Клиническая картина или симптомы атеросклероза
Симптомы атеросклероза зависят от органа, который питают пораженные атеросклеротическими бляшками сосуды. Так, при поражении коронарных артерий страдает сердечная мышца (миокард), развивается ишемическая болезнь сердца (ИБС). Появляются признаки стенокардии — боли за грудиной и одышка при физической нагрузке или в покое.
Из числа сосудов, питающих головной мозг, наиболее часто атеросклерозом поражается внутренние сонные и позвоночные артерии. При этом пациентов могут беспокоить головокружения, нарушение памяти и зрения, эпизоды потери чувствительности или движений в области лица и в конечностях, нарушения речи. При длительном существовании атеросклеротической бляшки в просвете сонной артерии возможно возникновение изъязвлений на её поверхности, а также тромбов, которые могут уноситься с током крови в сосуды головного мозга, вызывая такие клинические проявления как парез/паралич, внезапную потерю чувствительность в конечностях или в области лица, а также временную слепоту.
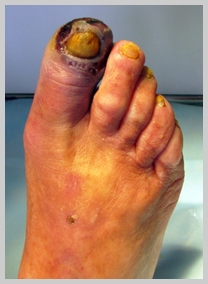
При поражении сосудов ног появляются симптомы перемежающей хромоты — боли в икроножных (реже — в ягодичных и бедренных) мышцах, возникающие при ходьбе. При прогрессировании облитерирующего атеросклероза сосудов нижних конечностей в конечном итоге возникают трофические язвы и гангрена конечности. При атеросклерозе подвздошных артерий также может иметь место нарушение потенции (эректильная дисфункция).
Причины возникновения атеросклероза
 Причины атеросклероза остаются до конца не изученными. Считается, что начальные стадии атеросклероза возникают уже в молодом возрасте, однако обычно он достигает своей клинической значимости у лиц старшей возрастной группы (старше 50 лет). Выделяют факторы риска атеросклероза, воздействие на которые может существенно замедлить его прогрессирование, снизить выраженность его проявлений и предотвратить возникновение осложнений.
Причины атеросклероза остаются до конца не изученными. Считается, что начальные стадии атеросклероза возникают уже в молодом возрасте, однако обычно он достигает своей клинической значимости у лиц старшей возрастной группы (старше 50 лет). Выделяют факторы риска атеросклероза, воздействие на которые может существенно замедлить его прогрессирование, снизить выраженность его проявлений и предотвратить возникновение осложнений.
Факторы риска атеросклероза
- Высокое артериальное давление,
- Высокий уровень холестерина в крови — липопротеинов низкой плотности (ЛПНП),
- Диета с высоким содержанием животных жиров,
- Курение,
- Ожирение,
- Отягощённая наследственность,
- Сахарный диабет.
Холестерин и атеросклероз
Важен регулярный контроль анализа крови на так называемый «плохой» холестерин, откладывающийся в стенке артерий и вызывающий появление и рост атеросклеротических бляшек. При повышенном значении холестерина липопротеинов низкой плотности необходимо проконсультироваться у терапевта, кардиолога или сосудистого хирурга. При отсутствии противопоказаний рекомендован прием статинов — медикаментозных препаратов, снижающих уровень «плохого» холестерина в крови.
Профилактика атеросклероза сосудов
Лучшее лечение атеросклероза — его профилактика. Она является необходимой с целью предотвращения возникновения первых признаков и симптомов заболевания, что позволит побороть атеросклероз уже на начальных стадиях. Профилактика заключается в первую очередь в диете: не злоупотреблять жирной пищей, а также обязательном отказе от курения. В случае наличия гипертонической болезни (гипертонии) необходимо поддерживать нормальные значения артериального давления с осуществлением его контроля, а также приема медикаментозных препаратов, предварительно проконсультировавшись у терапевта или кардиолога. При наличии сахарного диабета показано поддержание нормального уровня глюкозы в крови посредством приема сахароснижающих препаратов, назначенных эндокринологом, ежедневный контроль уровня глюкозы в крови, регулярное наблюдение у эндокринолога.
Какой врач лечит атеросклероз сосудов?
 При подозрении на атеросклероз, необходим осмотр врача-специалиста:
При подозрении на атеросклероз, необходим осмотр врача-специалиста:
- Ангионевролога — при атеросклерозе сосудов головного мозга;
- Кардиолога — при атеросклерозе сосудов сердца;
- Сосудистого хирурга — при признаках заболеваний артерий рук или ног, шеи, грудной клетки и брюшной полости.
Показаться специалисту (сосудистому хирургу) необходимо в случае, если у вас имеется один или несколько факторов риска атеросклероза, а также присутствуют жалобы, характерные для заболеваний артерий. Особенно важно обратиться за квалифицированной помощью при начальных проявлениях болезни, когда возможно предотвратить развитие тяжёлых осложнений атеросклероза.
Перед тем, как назначить инструментальные методы диагностики врач должен оценить жалобы пациента. Собрать информацию о перенесённых заболеваниях и проведённом в прошлом лечении. Объективный осмотр даёт детальную информацию о тяжести и распространённости заболевания.
В ряде случаев диагноз атеросклероза может быть исключён на этапе первичного осмотра. В случае выявления атеросклероза сосудов той или иной локализации, врач может назначить дополнительное обследование.
Лабораторно-инструментальные исследования, которые могут быть использованы для диагностики атеросклероза:
Как лечить атеросклероз сосудов: медикаментозное лечение атеросклероза
Бороться с атеросклерозом сосудов можно консервативным и оперативным способом. Консервативное лечение атеросклероза применяется при не выраженных и нестенозирующих формах атеросклероза. Оно включает в себя борьбу с факторами риска атеросклероза, а также прием лекарственных препаратов из числа статинов (Симвастатин, Аторвастатин, Розувастатин и др.) и антиагрегантов (ацетилсалициловая кислота, клопидогрель и др.), препятствующих дальнейшему росту атеросклеротических бляшек и образованию тромбов на их поверхности. Медикаментозные препараты назначаются на постоянный или длительный прием.
Обратим ли атеросклероз сосудов?
На данный момент препаратов, позволяющих избавиться от атеросклероза и очистить сосуды от атеросклеротических бляшек не существует.
Атеросклероз – это необратимое заболевание, и полностью вылечить его невозможно. При запущенных формах атеросклероза нередко применяется оперативное лечение. Современные хирургические методы позволяют выполнить операцию эффективно, малотравматичным способом и без серьезных последствий для организма, восстановить просвет пораженного атеросклерозом сосуда и возобновить достаточный приток крови к органу.
Запишитесь на прием
Сосудистый центр им. Т.Топпера оказывает квалифицированную помощь по всем видам заболеваний сосудов.
Для того, чтобы попасть на прием к сосудистому хирургу или пройти обследование просто позвоните по телефону +7 (812) 962-92-91 и согласуйте удобное для вас время.
Как подготовиться к операции
Вам предстоит оперативное лечение в нашем Центре. Подготовка к хирургическому вмешательству заключается в выполнении комплекса предоперационного обследования. По указанным ниже ссылкам Вы можете ознакомиться с перечнем необходимых исследований.



