Аутоиммунные заболевания причины симптомы лечение типы
Аутоиммунный гепатит (АГ)
Хронический, прогрессирующий некротическо-воспалительный процесс печеночной ткани неизвестной этиологии, ассоциирован с повышенным уровнем γ-глобулина в плазме крови и наличием циркулирующих тканевых аутоантител, которые, вероятно, являются лишь маркером заболевания и не участвуют в его патогенезе.
Заболевание развивается в любом возрасте, чаще всего в периоде полового созревания и в возрасте от 40 до 60 лет, в 4 раза чаще у женщин. Может протекать полностью бессимптомно или с симптомами острого или хронического гепатита. У ≈1/4 больных на момент постановки диагноза развиты симптомы цирроза печени и его осложнений. Доминирующим симптомом, а иногда и единственным, является усталость. У ≈2/3 больных наблюдается различной интенсивности желтуха (иногда значительная). Редко фульминантное течение, с симптомами острой печеночной недостаточности. У детей и молодых людей течение более агрессивное и в меньшей степени поддается лечению; у пожилых течение более умеренное, а стероидорезистентность встречается редко. Активность заболевания типично является волнообразной (с периодами обострений и ремиссии), редко стабильная (в данном случае активность АЛТ и АСТ в сыворотке крови может быть в пределах нормы или незначительно увеличена) и медленно приводит к развитию цирроза печени. Без лечения АГ в течение 5 лет приводит к декомпенсации цирроза печени у >80 % больных. Могут сопутствовать аутоиммунные заболевания других органов (болезнь Хашимото, болезнь Грейвса и Базедова, сахарный диабет 1 типа, гемолитическая анемия, идиопатическая тромбоцитопения, ревматоидный артрит, синдром Шегрена и др.) или другие аутоиммунные заболевания печени и желчевыводящих путей (т. н. варианты АГ →см. ниже).
Дополнительные методы исследования
1. Лабораторные исследования :
1) биохимический анализ крови — повышение активности AЛT и ACT в сыворотке крови (различного уровня — от небольшого до многократного превышения ВГН; ACT/AЛT обычно общий анализ крови — часто легкая лейкопения, эозинофилия ( иммунологический анализ крови — повышение уровня γ глобулина в сыворотке крови (поликлональная гипергаммаглобулинемия, в основном IgG); присутствуют различные аутоантитела: чаще всего (>80 %) антинуклеарные (ANA) и/или к гладким мышцам (SMA), редко (3–4 %) к микросомальному антигену печени и почек 1 типа (анти-LKM1), кроме того, перинуклеарные антинейтрофильные цитоплазматические антитела (p-ANCA); у большинства больных, неспецифические для аутоиммунного гепатита); у небольшого процента больных нет никаких аутоантител или присутствуют антитела рутинно неопределяемые (напр. LC-1 или анти-SLA/LP).
2. Гистологическое исследование биоптата печени : необходимо в случае подозрения на АГ; лобулярный некроз без признаков повреждения желчных путей (при сверхостром течении с обширными мостовидными некрозами), инфильтраты из лимфоцитов и плазмоцитов.
Диагностические критерии →табл. 7.5-1. У больных аутоиммунным гепатитом, у которых наблюдаются симптомы другого, чаще всего холестатического, хронического заболевания печени, диагностируется перекрестный синдром . Выделяют также пограничные синдромы , в которых гепатиту сопутствуют аутоиммунные симптомы, но не соблюдены все критерии аутоиммунного гепатита. Перекрестные синдромы наложения (напр., аутоиммунный гепатит + первичный билиарный цирроз, аутоиммунный гепатит + первичный склерозирующий холангит, аутоиммунный гепатит + хронический гепатит) и пограничные синдромы (аутоиммунный холангит, криптогенный гепатит) являются вариантами АГ .
Аутоиммунные заболевания: все, что нужно знать
 Аутоиммунные заболевания являются одними из наиболее трудно излечимых нарушений иммунной системы. Иммунная система распознает здоровые клетки организма как потенциально опасные и начинает их атаковать.
Аутоиммунные заболевания являются одними из наиболее трудно излечимых нарушений иммунной системы. Иммунная система распознает здоровые клетки организма как потенциально опасные и начинает их атаковать.
Аутоиммунные расстройства диагностируются ошибочно или остаются недиагностированными в течение многих лет из-за того, что очень схожи по симптоматике с другими заболеваниями.
По данным Национальных институтов здравоохранения (National Institutes of Health — NIH), у около 24 млн американцев отмечают по крайней мере одно аутоиммунное заболевание. NIH включают в эту статистику только 24 заболевания.
Вот некоторые из наиболее распространенных аутоиммунных заболеваний.
Целиакия, или глютеновая болезнь (Celiac disease), также известна как непереносимость глютена.
Ревматоидный артрит (Rheumatoid arthritis): эрозивно-деструктивное разрушение соединительной ткани, преимущественно мелких суставов. Одно из наиболее распространенных долгосрочных аутоиммунных заболеваний.
Псориаз (Psoriasis): аутоиммунное заболевание кожных покровов.
Воспалительное заболевание кишечника (Inflammatory bowel disease): долгосрочное воспаление кишечника и слизистой оболочки толстой кишки. Есть два основных типа патологии: болезнь Крона и язвенный колит.
Болезнь Аддисона (Addison’s disease): состояние, при котором надпочечники не производят достаточного количества гормонов: кортизола и альдостерона.
Сахарный диабет 1-го типа (Type 1 diabetes): инсулинзависимый диабет — аутоиммунное заболевание поджелудочной железы, при котором вырабатывается недостаточное количество инсулина, что приводит к неконтролируемому уровню глюкозы в крови.
Витилиго (Vitiligo): состояние, характеризующееся нарушением пигментации кожи.
Болезнь Хашимото (Hashimoto’s disease): аутоиммунное заболевание щитовидной железы при котором развивается гипотиреоз.
Болезнь Грейвса, или диффузный токсический зоб (Graves’ disease): как и болезнь Хашимото, это аутоиммунное заболевание щитовидной железы. Однако для данной патологии характерен гипертиреоз.
Генетика. Исследования показывают, что наличие аутоиммунных заболеваний в семейном анамнезе является очень существенным фактором риска.
Пол. Женщины чаще подвержены развитию аутоиммунных заболеваний, нежели мужчины. Исследователи не уверены, почему, но, возможно, на это влияют гормональные факторы.
Возраст. Аутоиммунные расстройства часто отмечают у молодых и лиц среднего возраста.
Этническая принадлежность. Индейцы, латиноамериканцы и афроамериканцы, как правило, более склонны к развитию аутоиммунных заболеваний, нежели, например, кавказцы.
Инфекционные заболевания. Существует мнение, что наличие специфических вирусных или бактериальных инфекций способствует развитию аутоиммунных заболеваний в будущем. Исследователи продолжают изучать роль инфекций в развитии заболеваний иммунной системы.
Симптомы аутоиммунного заболевания
Симптомы аутоиммунного заболевания варьируют и зависят от типа аутоиммунного заболевания. Вот краткий обзор некоторых симптомов наиболее распространенных аутоиммунных заболеваний:
Целиакия: воспаление и боль в животе, жжение в груди, усталость, уменьшение массы тела, рвота и диарея.
Ревматоидный артрит: болезненное опухание и скованность суставов, особенно рук и ног.
Псориаз: боль в суставах, сухость кожи, сыпь на коже и зуд.
Воспалительные заболевания кишечника: желудочные спазмы, вздутие живота, кровавая диарея, тошнота, запор.
Болезнь Аддисона: усталость, низкое артериальное давление, низкий уровень глюкозы в крови, головокружение, обезвоживание, и потеря аппетита.
Сахарный диабет 1-го типа: частое мочеиспускание, повышенная жажда, потеря энергии, затуманенное зрение, голод, и тошнота.
Витилиго: появление различных пятен на коже (особенно заметно у темнокожих пациентов).
Болезнь Хашимото: увеличение веса, усталость, депрессия, плохая подвижность суставов, а также повышенная чувствительность к холоду.
Болезнь Грейвса: уменьшение массы тела, беспокойство, дрожащие руки, высокое артериальное давление давление и повышенное потоотделение.
Системная красная волчанка: мышечная и суставная боль, сыпь, усталость и лихорадка, характерная «бабочка» на лице.
Поскольку многие аутоиммунные заболевания имеют схожие симптомы, установить диагноз бывает крайне сложно, особенно на ранних этапах.
Например, волчанка поражает суставы подобно ревматоидному артриту, однако имеет более мягкое течение. Болезнь Лайма также характеризуется плохой подвижностью суставов, как и ревматоидный артрит, однако вызывается укусом клеща и имеет инфекционную природу.
Воспалительное заболевание кишечника имеет сходные симптомы с целиакией, но, как правило, не вызывается употреблением в пищу глютенсодержащих продуктов.
Кожная Т-клеточная лимфома — один из видов рака иммунной системы. Заболевание развивается из-за мутации Т-клеток иммунной системы и имеет такие симптомы на ранних стадиях, как сыпь на коже и зуд. Часто заболевание не диагностируется вовремя из-за своей симптоматической схожести с псориазом.
Аутоиммунные болезни, как правило, можно определить по наличию специфических антител в организме.
Клинический анализ крови может показать изменение количества белых и красных кровяных телец. При наличии воспалительного процесса в организме их количество будет отличаться от нормального уровня.
Также проводят исследования на активность С-реактивного белка и измеряют скорость оседания эритроцитов.
Именно из-за схожести симптомов множества заболеваний и необходимо сразу обращаться к врачу для исключения наличия той или иной патологии, или, в случае ее диагностирования, — своевременного подбора лечения.
Коментарі до цього матеріалу відсутні. Прокоментуйте першим
Аллергический стоматит
Аллергический стоматит значительно снижает качество жизни взрослых и маленьких пациентов, ведь даже привычный прием пищи и разговор при этом заболевании могут сопровождаться сильными болями. Иногда заболевание возникает на фоне травм полости рта или неграмотной гигиены. Но чаще стоматит является формой лекарственной, контактной или микробной аллергии, или может выступать как проявление кожных, аутоиммунных и других заболеваний.
Виды стоматита
В зависимости от характера заболевания и его клинических проявлений, специалисты разделяют катаральный, катарально-геморрагический, а также буллезный, эрозивный, язвенно-некротический и аллергический стоматит.
Последний, в свою очередь, разделяется на следующие виды:
- медикаментозный;
- контактный, например, как аллергия на зубные протезы, брекеты, пластинки;
- катаральный;
- катарально-геморрагический;
- язвенно-некротический;
- эрозивный.
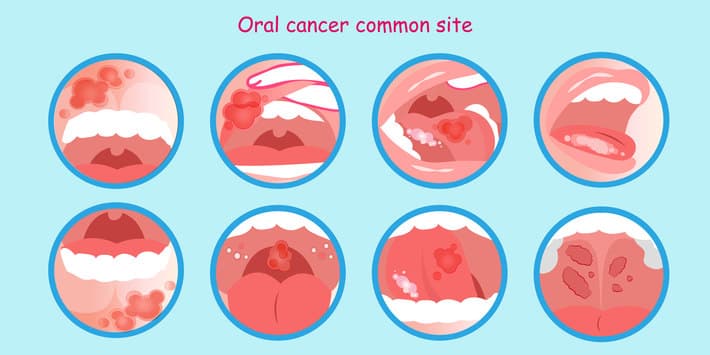
С точки зрения этиологии и патогенеза аллергические стоматиты включают медикаментозные, контактные (в т. ч. протезные), токсико-аллергические, аутоиммунные дерматостоматиты, хронический рецидивирующий афтозный стоматит и другие формы.
В зависимости от скорости развития реакции, медики выделяют немедленный и замедленный типы аллергического стоматита. В первом случае наблюдается ангионевротический отек Квинке, а при замедленном типе реакция на тот или иной раздражитель, как правило, проявляется через несколько дней после контакта с аллергеном.
В редких случаях аллергический стоматит развивается на фоне ношения зубных протезов. Иногда реакция возникает даже после 5–10 лет их ношения, после длительного бессимптомного периода.
Причины заболевания
Как ясно из названия заболевания, отрицательная реакция организма развивается после контакта с различными аллергенами. Чаще всего аллергический стоматит проявляется после контакта с пыльцой растений или спорами плесневых грибов. Заболевание также может проявиться на фоне:
- установки коронок, пломб, протезов из некачественных материалов;
- употребления некоторых видов пищи (в особенности у детей);
- снижения иммунитета;
- курса лечения антибактериальными препаратами или сульфаниламидами;
- запущенного кариеса;
- кровоточивости десен;
- воспалений полости рта;
- размножения патогенных микроорганизмов в полости рта.
Иногда аллергический стоматит проявляется как осложнение болезни Лайма, системной красной волчанки, афтозного стоматита, геморрагического диатеза, а также синдрома Стивенса – Джонсона.
Симптомы
Для заболевания характерны общие и локальные признаки. Первыми симптомами легкой формы аллергического стоматита являются:
- небольшой дискомфорт в полости рта во время гигиенических процедур и приема пищи;
- воспаление и отеки тканей;
- покраснение и зуд пораженных участков слизистой;
- избыточное слюноотделение.
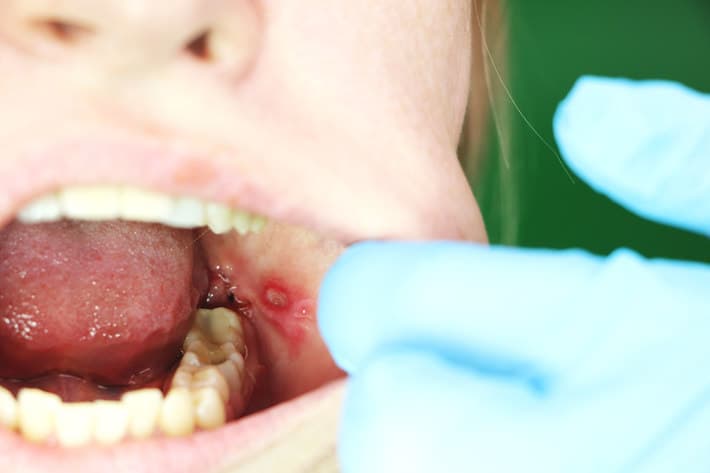
Если аллергический стоматит начался на фоне приема тех или иных медикаментов, больной жалуется на болезненные волдыри, заполненные жидкостью. Клещевому боррелиозу сопутствуют краснота, пузыри на слизистых, а также кровоточащие эрозии и ранки.
Аллергический стоматит без должного лечения развивается очень быстро: у больного повышается температура тела, а пузырьки и волдыри выступают на коже, слизистой глаз, гениталиях.
Если заболевание было спровоцировано болезнью Лайма, красные пятна с каймой возникают на разных участках тела, сильно болят. Иногда пациенты жалуются на суставные боли.
Диагностика
Диагноз «аллергический стоматит» врач-стоматолог ставит на основании осмотра полости рта и опроса пациента на предмет фоновых заболеваний, приема медикаментов. Стоматолог уточняет клиническую картину болезни.
Врач обязательно проводит комплексную проверку и диагностику:
- съемных и несъемных протезов;
- брекетов;
- пломб.
Для уточнения клинической картины заболевания специалист направляет пациента на комплексный анализ крови и мочи, на иммунограмму для оценки состояния иммунной системы. При необходимости врач отправляет пациента на следующие исследования:
- определение уровня кислотности и состава слюны;
- выявление активности содержащихся в слюне ферментов;
- лейкопеническую пробу;
- провокационные пробы со съемом и последующей установкой протезов.
Комплексный подход к диагностике аллергического стоматита позволит оперативно выяснить причину негативной реакции, устранить ее и начать эффективное лечение.
Лечение аллергического стоматита у взрослых
Если стоматолог подтверждает диагноз, он в первую очередь назначает комплексную терапию. Важно не только устранить внешние мучительные проявления заболевания, но и скорректировать медикаментозное лечение, изменить образ жизни пациента и при необходимости отменить препараты, на фоне которых появилось раздражение.
Отличными вспомогательными средствами в лечении заболевания являются народные средства, но применение только лишь травяных отваров не позволит полностью избавиться от заболевания. Главное — определить причину аллергии и как можно скорее устранить ее.
Основными направлениями в лечении стоматита являются:
- выявление и устранение аллергенов;
- подбор подходящих ортопедических конструкций (при выявлении аллергии на них);
- замена некачественных пломб;
- подбор более мягких и щадящих лекарственных препаратов;
- прием антигистаминных препаратов и противоаллергических средств;
- использование местных антисептиков и обезболивающих средств;
- обеззараживание слизистых полосканиями с целью снижения риска распространения инфекции с током крови по всему организму;
- прием анальгетиков и противовоспалительных препаратов.
Лечение аллергического стоматита обязательно включает в себя гипоаллергенную диету. Чтобы афты как можно скорее затянулись, и больной больше не мучился от болезненных ощущений в полости рта, на время лечения следует исключить из рациона:
- кислые, острые и соленые продукты;
- цитрусовые;
- жареные блюда;
- перченые блюда.
На время лечения рекомендуется употреблять блюда мягкой консистенции, например, пюре или супы. Важно не травмировать пораженную и отекшую слизистую, чтобы раны как можно скорее затянулись, и отекшая слизистая не травмировалась.
Дополнительное лечение
По назначению стоматолога и аллерголога, больной в качестве дополнительного лечения может использовать различные травяные отвары и целебные масла. Самыми эффективными рецептами считаются:
- Сок алоэ. Сок растения отлично снимает воспаление, заживляет язвочки и ранки. Свежим соком можно полоскать рот, а также можно жевать мякоть мясистого листа, очищенного от кожицы.
- Облепиховое масло. Этим маслом можно лечить стоматит любой формы, в том числе аллергической. Допускается приготовить масло самостоятельно или купить в аптеке. Для дополнения лечения достаточно несколько раз в день смазывать пораженные ткани. Облепиха заживит ранки, смягчит слизистую и снизит воспаление.
- Прополис. Этот продукт пчеловодства прекрасно снимает воспаление и заживляет язвочки и ранки, а также прекрасно дезинфицирует слизистую. Для лечения стоматита достаточно развести аптечную настойку прополиса в воде в пропорции 1:10 и прополоскать ей рот.
- Настой ромашки обладает отличным противовоспалительными и ранозаживляющими свойствами. Для лечения полости рта достаточно насыпать в термос 2 столовые ложки цветов, влить в них 1 литр крутого кипятка и дать настояться в течение 45 минут. Отфильтрованным настоем рекомендуется полоскать рот 3–4 раза в сутки. Вместо ромашки можно использовать настой шалфея или календулы, а также приготовить миксовый сбор, взяв по чайной ложке каждой травы.
Аллергический стоматит у детей
У детей заболевание случается чаще, чем у взрослых, и при этом слабый и неокрепший детский организм острее реагирует на раздражители. Малыш начинает капризничать, жаловаться на боль в полости рта и, конечно, боится идти к стоматологу.
Родителям ни в коем случае нельзя пускать детскую болезнь на самотек, надеясь на народные методы лечения. Если малыш страдает именно от аллергического стоматита, никакие мази и полоскания на 100% не излечат его, пока продолжается контакт с аллергеном. Чувствительные тонкие слизистые легко растрескиваются, кровоточат, а в язвочки быстро проникают патогенные микроорганизмы.
Важно как можно скорее отвести ребенка к специалисту, объяснить ему, что доктор поможет ему избавиться от боли, и начать обследование.
Профилактика аллергического стоматита
К сожалению, далеко не всегда пациенты могут предупредить развитие аллергической формы стоматита. Невозможно предугадать, какой будет реакция полости рта на инородное вещество. При подозрениях на иммунную реакцию стоматолог может направить пациента к аллергологу.
Основными мерами профилактики аллергического стоматита являются своевременное посещение стоматолога и лечение кариеса, укрепление иммунитета и использование подходящих средств для ежедневной гигиены полости рта. При своевременном обнаружении патология успешно лечится.
Если вы подозреваете у себя или ребенка аллергический стоматит, испытываете болезненные ощущения в полости рта, обнаружили язвочки и афты на слизистой, не затягивайте с обращением к врачу. Опытные стоматологи клиник «СТОМА» помогут определить источник аллергического стоматита, быстро избавиться от неприятных проявлений болезни и вернуться к привычной жизни.
Мы проверим все конструкции в полости рта пациента, проведем аллергопробы, при необходимости направим пациента к проверенным аллергологам и другим специалистам.
Звоните и записывайтесь на прием по телефону +7 (812) 416-94-37. Клиники «СТОМА» работают с понедельника по субботу. Вы можете выбрать для себя удобно расположенную клинику, мы открыты во многих районах Санкт-Петербурга.
Заболевания иммунной системы

У многих людей возникает вопрос: почему в последнее время так много аллергических заболеваний, аутоиммунных заболеваний, почему часто встречается длительный субфебрилитет – реакции которых раньше не было?
Это происходит потому, что очень быстро изменяются условия окружающей среды, при этом иммунитет не успевает адаптироваться и перестроится, изменения вокруг происходят быстрее, чем иммунная система успевает приспособиться к новым требованиям и условиям жизни. Вследствие этого иммунитет даёт сбои в работе и отвечает либо слишком сильно и агрессивно, либо слабо и недостаточно в виде извращённых иммунных реакции.
Виды иммунологических заболеваний:
Все дисфункции и заболевания иммунной системы можно условно поделить на следующие виды (условно, потому что при каждом нарушении в иммунной системе присутствуют все три нарушения, но преобладает только какое-то одно):
- Недостаточная функция иммунитета или гипофункция (снижение иммунитета);
- Дисфункция в иммунной системе (извращенные иммунные реакции);
- Избыточная функция иммунитета или гиперфункция (избыточно повышен иммунитет).

Также к болезням иммунной системы относятся:
- Инфекции иммунной системы с непосредственной локализацией возбудителя в иммунных клетках — лимфоцитах (СПИД, инфекционный мононуклеоз и др.);
- Опухоли иммунной системы (лимфогранулематоз, лимфома, лимфосаркома);
- Болезни иммунных комплексов;
- Трансплантационная болезнь и др.
Иммунодефицит или снижение иммунитета
Все иммунодефициты делятся на:
- первичный иммунодефицит или генетически обусловленный (врождённый);
- вторичный иммунодефицит (приобретённый).
Что такое врождённый иммунодефицит
Врождённый иммунодефицит (генетический) — это нарушения в иммунной системе с которыми человек рождается. Проявляются чаще всего в детском возрасте, но могут проявиться у подростков, и даже у взрослых. Дефекты в иммунной системе заключаются в дефиците какого-то из звеньев иммунитета (гуморальном, клеточном, системе фагоцитов, комплименте и др.). Эти нарушения выявляются врачом иммунологом при изучении иммунограммы, обязательно в сочетании с клинической картиной заболевания.
Вторичный иммунодефицит, причины появления
Вторичный иммунодефицит (приобретённый) – это выраженные и устойчивые нарушения ранее здорового иммунитета, которые могут возникать в результате следующих заболеваний и факторов:
- поражение гельминтами (глистами);
- протозойными инвазиями (простейшими – лямблиями, хламидиями, токсоплазмами и др.);
- бактериальной инфекцией (стафилококковая, стрептококковая, пневмококковая и др.);
- вирусными инфекциями:
- острые (грипп, корь, краснуха, гепатиты, герпес и др.);
- персистирующие (хронический гепатит В, гепатит С, цитомегаловирус, Эпштейн-Барр, СПИД и др.);
- нарушением питания (недостаточное количество белка, микроэлементов (Zn, Cu, Fe), витаминов; а также истощение и потеря белка через кишечник, почки или врожденные нарушения метаболизма и др.);
- различными интоксикациями (отравление, нарушение обмена веществ, болезни кишечника, печени, заболевания щитовидной железы, сахарный диабет и др.). И другие заболевания и факторы.
Чем опасен вторичный иммунодефицит?
Из-за несостоятельности иммунной системы могут развиться такие заболевания как:
- хронические инфекционные заболевания, не поддающиеся традиционному лечению, с постоянными обострениями и осложнениями;
- аутоиммунные заболевания;
- аллергические заболевания;
- развитие онкологии (опухолевый рост, из-за того что иммунной системе не хватает факторов или клеток для контроля и уничтожения опухолевых клеток).
Поэтому важно, как можно более ранее выявить иммунодефицит, скорректировать его, так как это чревато бесконечной чередой болезней от которых «невозможно» вылечиться.
Аутоиммунные заболевания — дисфункция иммунной системы

Аутоиммунные заболевания — это заболевания при которых иммунитет теряет толерантность к собственным тканям организма и начинает нападать на клетки и органы своего же организма. К часто встречаемым аутоиммунным заболеваниям относятся:
- системная красная волчанка (СКВ);
- рассеянный склероз;
- неспецифический язвенный колит;
- болезнь Крона;
- аутоиммунный тиреоидит;
- заболевания суставов (ревматоидный артрит, реактивный артрит с аутоиммунной природой) и др.
Причины аутоиммунных заболеваний
Аутоиммунный срыв может быть, как изначальной причиной аутоиммунного заболевания, так и результатом длительных хронических заболеваний, таких как:
- хронический пиелонефрит;
- хронический гепатит;
- хронический тиреоидит;
- хронический колит;
- хронический панкреатит.
Любое длительное хроническое воспаление в любом органе чревато тем, что может развиться либо аутоиммунный процесс (в виде какого-либо аутоимунного заболевания), либо онкологический процесс. Поэтому не следует откладывать лечение любых хронических воспалительных заболеваний. Если они длительно не проходят несмотря на лечение, следует заподозрить сбои в иммунной системе и пройти диагностику иммунитета (иммунограмму и другие необходимые иммунологические исследования), а также консультацию у врача иммунолога, который назначит необходимое лечение и уберёт угрозу развития патологии.
В результате многолетних динамических наблюдений было выявлено, что причиной аутоиммунных заболеваний часто является вирусная инфекция. Из-за длительного хронического воспаления, под действием вируса изменяются сами клетки организма (например гепатита В, С). Ведь иммунитет работает по одинаковому принципу, расценивая всё в организме как «свой/чужой». «Своих» не трогает, а «чужих» не пропускает и всеми силами старается уничтожить (бактерии, вирусы, грибы и др.). В результате изменённые клетки в организме иммунная система также расценивает как нечто чужеродное и начинает вырабатывать против этих клеток антитела, повреждая их.
Избыточная функция иммунитета – аллергия
Аллергия – это нарушения когда иммунная система неадекватно сильно реагирует на вещество, из-за того, что произошел сбой в иммунной памяти (которая эволюционно нарабатывалась веками), о том какие вещества не опасны. Но в случае аллергии иммунитет считает их опасными, развивая воспаление и неадекватно агрессивно реагируя на совершенно безобидные вещества.
Евгений Жиляев: «Все системные заболевания, если их не лечить, укорачивают жизнь»


О профессии ревматолога
По определению ревматолог занимается всеми болезнями опорно-двигательного аппарата, которые не требуют хирургического вмешательства. Круг болезней, с которыми мы работаем, — это заболевания околосуставных мягких тканей, острые и хронические артриты, системные васкулиты, системные заболевания соединительной ткани, заболевания костей. Еще одна задача ревматолога — поиск причины непонятной системной болезни, например, лихорадки неясного генеза. Обычно этим тоже занимаемся мы.
Спектр болезней, которые мы лечим, очень широк — порядка 700 заболеваний. Среди них есть редкие и очень редкие. Поэтому часто, когда другие врачи не понимают, чем болен пациент, они направляют его к нам. Сложность связана с разнообразием болезней и, соответственно, с разнообразием подходов к лечению. К примеру, что общего между системной красной волчанкой и остеопорозом? Почти ничего. Но тем не менее ревматолог лечит и то и другое. Профессия наша сложная, но интересная. Наш успех в первую очередь зависит от головы и рук. И от лабораторной и инструментальной базы. У нас в ЕМС есть и то и другое.
О специфике заболеваний
Системные воспалительные болезни условно делятся на аутовоспалительные и аутоиммунные. При аутоиммунных заболеваниях иммунная система целенаправленно атакует собственные системы организма. При аутовоспалительных заболеваниях возникает воспаление, которое не может само остановиться. Воспаление — как огонь, это самоподдерживающийся процесс. У нашего организма есть специфические механизмы для его автоматического тушения. Если эти механизмы нарушены, то воспалительный процесс может принимать системный характер, при котором он может саморазгораться, но не тушиться. В таком случае возникает группа болезней, которые называются аутовоспалительными. Эти болезни весьма разнообразные, большинство из них проявляются в детском возрасте. Они поддаются лечению, но не всегда это просто.
О распространенных болезнях
Чаще всего ревматологу приходится заниматься остеоартрозами и остеопорозами. По своей распространенности они могут сравниться с гипертонической болезнью. Остеоартроз — это маловоспалительная хроническая болезнь суставов. Она появляется по ряду причин: это и микроорганизмы, которые проникают в суставы, и анатомические повреждения суставов, и любой перенесенный тяжелый воспалительный процесс в суставе. Все неблагоприятные процессы в суставе ведут к остеоартрозу. С остеопорозом обычно не обращаются к врачу. Как и с гипертонической болезнью — врачам самим приходится находить ее. Гипертонию лечат не потому, что она мучает людей, а чтобы избежать тяжелых осложнений. С остеопорозом такая же ситуация. Эту болезнь необходимо активно выявлять и лечить для того, чтобы предотвратить переломы.

О специфике лечения
К сожалению, многие ревматологические заболевания лечатся пожизненно. Но мы значительно продвинулись в их лечении. Скажем, лет 15 назад при самом тяжелом виде артрита, ревматоидном, мы ставили своей целью замедлить наступление инвалидизации. Это заболевание приводит к быстрому разрушению суставов. Сейчас наша цель — увеличить количество ремиссий, по возможности безмедикаментозных. То есть у таких пациентов остается риск рецидива заболевания, но мы полностью снимаем симптомы артрита, и человек живет без лекарств. Залог успеха в лечении — ранняя диагностика и, соответственно, ранняя терапия. Но самая важная часть лечения ревматоидного артрита — это стратегия. Быстро наращиваемая терапия под жестким врачебным контролем позволяет нам все чаще и чаще добиваться ремиссии. Например, такое заболевание, как системная красная волчанка, лет 10–15 назад резко сокращало человеку продолжительность жизни. Сейчас же ситуация существенно улучшилась. Мы добились возможности многолетней, почти пожизненной ремиссии этой болезни.
О работе с другими специалистами
Мы тесно взаимодействуем с неврологами, ортопедами, гастроэнтерологами, дерматологами, гематологами, онкологами. Например, системные воспалительные заболевания часто возникают как реакция на опухоль. У нас были случаи, когда пациенты приходили к нам с системными воспалительными заболеваниями, и мы параллельно выявляли у них онкозаболевание. Особенно часто это случается с гематологическими патологиями: лимфомами, миелопролиферативными заболеваниями. Это наиболее сложные пациенты, потому что у них, как правило, нетипичная картина системного воспалительного заболевания. В таких случаях мы совместно с онкологами вырабатываем тактику лечения опухоли и связанных с ней системных воспалительных заболеваний.
Однажды к нам обратилась пациентка с лихорадкой и болью в суставах. Это так называемая лихорадка неясного генеза. Мы сделали компьютерную томографию грудной клетки и брюшной полости. Нашли подозрительный лимфоузел возле бронхов. Затем сделали бронхоскопию с биопсией этого лимфоузла и подтвердили лимфому. Поскольку это заболевание выявили на ранней стадии, мы быстро достигли ремиссии.

О сложных заболеваниях
Одна из самых сложных клинических ситуаций — лихорадка неясного генеза. Самая частая причина такого заболевания — инфекции, злокачественные опухоли и системно-воспалительные заболевания. Обычно, если у пациента с лихорадкой нет очевидной инфекции или подозрения на опухоль, то его направляют к нам. Еще одна сложная группа заболеваний — васкулиты (воспаление сосудов). Их бывает сложно диагностировать, особенно некоторые их виды. У человека может при этом ничего не болеть, заболевание проявляется лихорадкой и слабостью, больше ничем. Непростыми бывают проблемы, связанные с инфицированием протезов. Это не такая редкая болезнь, но выявить ее сложно. Дело в том, что протез создает помехи при МРТ или компьютерной томографии, что сильно усложняет постановку диагноза.
О сложных случаях
К нам поступила женщина с подозрением на инсульт. МРТ подтвердила диагноз, но невролог обратил внимание на изменения в лабораторных анализах и повышенную температуру у пациентки. Все это наводило на мысль, что инсульт произошел не сам по себе. Мы предположили, что это гигантоклеточный артериит — воспалительное заболевание артерий. Эта болезнь встречается преимущественно у пожилых людей. Наша пациентка была старше 80 лет. Мы сделали ей биопсию височной артерии, после которой диагноз подтвердился. При таком заболевании риск инсульта в 7–10 раз выше среднестатистического. Гигантоклеточный артериит — непростая болезнь, которая тяжело поддается лечению, но нам удалось достигнуть безмедикаментозной ремиссии. Пациентка в свои почти 90 лет продолжает вести активный образ жизни. Из сложных случаев могу также вспомнить пациента, у которого был нарушен отток мочи из обеих почек и не проходила лихорадка. Урологи стентировали мочеточники и при обследовании выявили рак мочевого пузыря, провели лечение. Несмотря на то, что отток из почек нормализовался, функция почек продолжала ухудшаться. После очередной компьютерной томографии обнаружилось образование вокруг аорты. Пациента направили к нам. Мы диагностировали IgG4-ассоциированное заболевание. Оперативно назначили лечение, после которого у пациента нормализовалась температура, стабилизировалась работа почек и восстановилась проходимость мочеточника. Но когда мы снизили дозу препарата, появились непонятные изменения в легких. Мы сделали биопсию — оказалось, что в легких было проявление того же заболевания, что при этой болезни случается весьма редко. В судьбе этого пациента участвовали ведущие пульмонологи России, потому что история с легкими была непростая. За два года мы ввели пациента в ремиссию. Что интересно, при IgG4-ассоциированном заболевании существует малоизученная связь с онкологией. Причем часто с перенесенной в прошлом. Видимо, есть какие-то общие иммунные дефекты. При этом заболевании удаление опухоли не влияет на течение болезни.
Об опасности системных болезней
Есть огромный блок болезней — первичные системные васкулиты, при которых источник воспаления связан с сосудами. Самая опасная группа — АНЦА-ассоциированные васкулиты. Это смертельные заболевания. Если их не лечить, они убивают человека быстрее практически любой опухоли. Средняя продолжительность жизни — 5–7 месяцев. Если вовремя обратиться к специалисту, интенсивная медикаментозная терапия спасает человеку жизнь. Все системные аутоиммунные заболевания опасны. Как и аутовоспалительные. Даже те болезни, которые не смертельны сами по себе, могут создавать серьезные проблемы. К примеру, для жизни опасен не сам ревматоидный артрит, а его осложнения. Еще 10 лет назад пациенты с этим заболеванием жили на 10 лет меньше. Умирали они от сердечно-сосудистых осложнений или инфекций, которые случаются намного чаще, чем у людей, не страдающих этим заболеванием. Та же системная красная волчанка в среднем укорачивала жизнь на 20 лет. При некоторых системных васкулитах еще недавно пациенты жили несколько месяцев. Все нелеченые системные воспалительные заболевания в той или иной степени сокращают человеку жизнь. Поэтому так важно вовремя обратиться к врачу.
Аутоиммунный тиреоидит: симптомы, лечение
Аутоиммунный тиреоидит – это воспалительное заболевание щитовидной железы, вызванное атакой специфических белков на функциональные клетки собственного организма. Патология имеет генетический характер. Симптомы аутоиммунного тиреоидита нарастают по мере угнетения функции железы, но первые признаки патологии часто путают с проявлениями других соматических болезней. Медикаментозную терапию начинаю при изменении гормонального статуса пациента. Аутоиммунный тиреоидит является хроническим заболеванием.
Этиология аутоиммунного тиреоидита щитовидной железы
Воспаление возникает вследствие генетической мутации, которая изменяет механизмы взаимодействия клеток-киллеров и лимфоцитов-супрессоров. Увеличивается клеточная агрессия против тканей щитовидной железы. Иммунная система организма распознает собственные тиреоидные антитела и начинает синтез специфических белков против функциональных структур и рецепторов гормонов. В результате атаки начинается воспаление, клетки щитовидной железы замещаются соединительной тканью. Гормонпродуцирующая функция снижается. У пациентов с генетической предрасположенностью помимо тиреоидита может развиваться зоб, ревматоидный артрит, витилиго и другие болезни.
Впервые симптомы и причины аутоиммунного тиреоидита щитовидной железы были описаны японским врачом Хашимото, поэтому заболевание было названо его именем. Распространенность патологии – 3-4 % населения. Женщины болеют чаще, чем мужчины.
Причины аутоиммунного тиреоидита
У каждого 10-го жителя планеты в крови присутствуют антитела к тиреоидным агентам. Но не во всех случаях развивается аутоиммунный тиреоидит Хашимото. Патологические процессы протекают при наличии провоцирующих факторов:
- механические травмы щитовидной железы;
- частые стрессы;
- плохая экологическая обстановка в районе проживания;
- острые бактериальные и вирусные инфекции и т. д.
Одной из причин аутоиммунного тиреоидита является ослабление иммунитета. Заболеванию в большей степени подвержены подростки, женщины в послеродовой период и в перименопаузу.
Классификация аутоиммунных тиреоидитов
По характеру нарушений и морфологии изменений в тканях щитовидной железы различают несколько клинических форм болезни:
- Гипертрофическая – ткани эндокринного органа разрастаются. Железа значительно увеличивается в размерах, в межклеточном пространстве скапливаются лимфоциты (клетки иммунной системы). Гипертрофическая форма аутоиммунного тиреоидита характерна для ранних стадий болезни;
- Атрофическая – ткань железы замещается фиброзными образованиями. Данная форма развивается при гибели большей части фолликул.
Фазы и симптомы аутоиммунного тиреоидита щитовидной железы:
- Эутиреоидная фаза. Гормональный статус пациента в норме. Симптомы аутоиммунного тиреоидита щитовидной железы отсутствуют. Эутиреоидная фаза может длиться в течение многих лет без клинических проявлений;
- Субклинический гипотиреоз. Уровень тиреоидных гормонов начинает изменяться, ТТГ синтезируется в большом количестве. Для пациента процессы протекают незаметно. Заметить изменения можно только по анализам крови;
- Явный гипотиреоз. Уровень Т3 и Т4 сильно снижается. Щитовидная железа начинает разрастаться, появляются характерные клинические симптомы гипотиреоза.
Существуют деструктивные варианты аутоиммунного тиреоидита:
- Послеродовый. Первые признаки болезни появляются примерно через 2 недели после родов. Иммунитет женщины, подавленный на время беременности, быстро усиливается (феномен «рикошета»). Повышается активность аутоантител, которые разрушают фолликулы щитовидной железы. Тиреоидные гормоны попадают в кровь, вызывают состояние гипертиреоза, переходящего затем в гипотиреоз. Проявляются симптомы аутоиммунного тиреоидита у женщин;
- Цитокин-редуцированный. Тиреоидит возникает на фоне приема интерферонов в терапии гепатита С и других болезней крови;
- Безболевой («молчащий»). Причины аутоиммунного тиреоидита щитовидной железы не выяснены.
Деструктивные формы заболевания длятся до 1 года и поддаются консервативному лечению. Адекватная терапия завершается клиническим выздоровлением пациента. Функция железы восстанавливается не зависимо от причины ее нарушения.
Симптомы заболевания
Симптомы аутоиммунного тиреоидита щитовидной железы связаны с нарушением функций органа: усилением или недостаточностью выработки гормонов.
Признаки снижения уровня Т3 и Т4:
- подавленное состояние, депрессия;
- увеличение массы тела;
- отечность лица, век;
- непереносимость холода;
- запоры;
- сухость волос и кожи;
- снижение либидо;
- брадикардия;
- повышение артериального давления;
- нарушение менструального цикла, выкидыши, снижение фертильности (характерные симптомы аутоиммунного тиреоидита щитовидной железы у женщин).
Деструктивные формы заболевания начинаются с проявлений тиреотоксикоза:
- потеря веса;
- повышение потливости;
- нервозность, агрессия;
- нарушения стула;
- тахикардия и т. д.
Выпячивание глазных яблок при тиреотоксикозе не успевает развиться. Уровень гормонов постепенно снижается, появляются симптомы гипотиреоза.
Диагностика аутоиммунного тиреоидита
Заболевание не имеет характерных симптомов, поэтому для дифференциальной диагностики пациент должен пройти комплексное обследование. В первую очередь прием эндокринолога. Врач собирает анамнез, осматривает пациента, определяет наличие или отсутствие пальпируемых изменений в структуре щитовидной железы.
Лабораторные анализы крови при аутоиммунном тиреоидите:
- антитела к тиреопероксидазе (АТ-ТПО);
- антитела к рецепторам тиреотропного гормона (АТ-рТТГ);
- уровень ТТГ, Т3, Т4.
Первичный гипотиреоз при аутоиммунном тиреоидите проявляется повышением ТТГ при нормальном или сниженном уровне тиреоидных гормонов. Титры АТ-ТПО повышены.
Инструментальные методы диагностики:
- Ультразвуковое исследование. Обнаруживают снижение эхосигнала от железистой ткани;
- Сцинтиграфия. Процедура назначается для дифференциальной диагностики аутоиммунного тиреоидита, сопровождающегося тиреотоксикозом, от других заболеваний со схожими симптомами. Пораженная щитовидная железа не накапливает контраст или удерживает его в малых количествах;
- Тонкоигольная биопсия (ТАБ). Морфологическое исследование материала выявляет плазмоциты и лимфоциты в тканях. Характерными для аутоиммунных тиреоидитов являются клетки Гюртле-Ашкенази.
Дифференциальная диагностика хронической и деструктивной формы болезни проводится на фоне гормонозаместительной терапии. Пациент в течение года принимает препараты до стабилизации состояния. Затем лечение отменяют и контролируют гормональный фон больного. Если изменений в биохимических показателях крови не происходит, значит, функция щитовидной железы восстановлена полностью, хронизация отсутствует.
Лечение аутоиммунных тиреоидитов
Аутоиммунные патологии без нарушения функции щитовидной железы не требуют лечения. Больной должен регулярно проходить обследование у эндокринолога, наблюдать за своим самочувствием. Рекомендуется больше времени проводить на свежем воздухе, вести здоровый образ жизни, придерживаться правильного питания.
Консервативное лечение назначают при появлении признаков гипотиреоза. Врач рассчитывает дозировку гормональных препаратов и назначает лекарства для длительного применения. На фоне терапии состояние больного значительно улучшается. В некоторых случаях лекарства принимают пожизненно, что позволяет купировать фиброзные и воспалительные процессы, сохранить качество жизни на прежнем уровне.
Дополнительный прием йодида калия рекомендован только жителям эндемических районов. Пациенты в других регионах не нуждаются в такой терапии, так как аутоиммунный тиреоидит не связан с дефицитом йода. Избыточное количество микроэлементов может наоборот усугубить течение болезни.
Любые народные рецепты для улучшения состояния щитовидной железы должны быть согласованы с врачом. В некоторых случаях одобряют гомеопатические средства как дополнение к комплексному лечению.
Прогноз по аутоиммунным тиреоидитам благоприятный. Гормонозаместительная терапия в адекватных дозировках позволяет предотвратить осложнения.
Диагностика и лечение аутоиммунного тиреоидита
В клинике «Альфа-Центр Здоровья» вы можете получить консультацию врача-эндокринолога, пройти обследование, получить подробный план лечения и наблюдаться до полного выздоровления. Звоните!



