У пациента выявлена гиповолемия лечение и восстановление состояния
Болезнь Аддисона
Автор: Смирнова О. О., к.б.н., ветеринарный врач-терапевт, эндокринолог Ветеринарной клиники неврологии, травматологии и интенсивной терапии, г. Санкт-Петербург.
Если задаться вопросом, насколько часто мы сталкиваемся в своей повседневной практике с болезнью Аддисона, скорее всего, в первую очередь мы ответим: не часто. Так ли это на самом деле? Возможно, мы несколько ошибаемся в нашем представлении, поскольку болезнь Аддисона относится к разряду самых распространенных патологий эндокринной системы среди молодых собак. Не исключено, что в некоторых случаях мы просто не можем интерпретировать данные пациента, чтобы правильно поставить диагноз. Недаром болезнь Аддисона (гипоадренокортицизм) во всем мире именуют «великим симулятором» – термином, который говорит сам за себя: ВЕЛИКИЙ – это слово не требует синонимов; СИМУЛЯТОР – имитатор, мастер маскировки.
По такой схеме развивается классическое течение типичной формы гипоадренокортицизма. Но есть вероятность столкнуться и с атипичным проявлением болезни, связанной лишь с недостаточным синтезом глюкокортикоидов. В этом случае у пациента не разовьется криз Аддисона в его истинном понимании и не будет наблюдаться дегидратация. Клиническая картина будет характеризоваться в основном периодическими желудочно-кишечными расстройствами, гипогликемией, вялостью, отставанием в росте и развитии.
В таблице 2 представлены сводные данные о характеристике основных симптомов и данных физикального осмотра в зависимости от того, какой формой болен пациент.
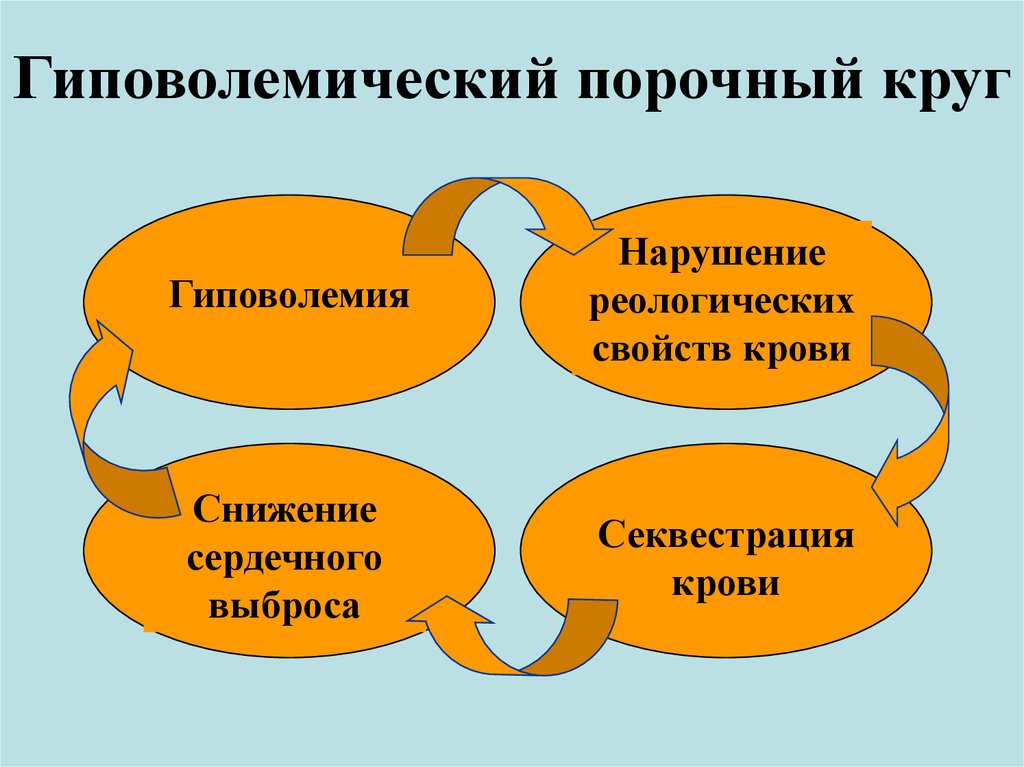
Кроме анамнеза и характерных данных физикального осмотра, нам также помогут поставить диагноз данные рутинных лабораторных тестов. По-прежнему важно определить, с какой формой болезни (типичной, атипичной) мы столкнулись и есть ли у пациента состояние криза. В случае криза все рутинные исследования будут свидетельствовать о состоянии гиповолемии. В связи с этим нередко отмечаются признаки гемоконцентрации с повышением гематокрита, количества эритроцитов и гемоглобина. Однако при длительном течении болезнь нередко сопровождается анемией.
Экспресс-диагностика, необходимая при реанимации пациента, включает определение следующих основных параметров:
– Гематокрит;
– рН крови;
– Маркеры уремии: креатинин, мочевина;
– Концентрация общего белка и альбумина;
– Концентрация электролитов: Na++, К+, Cl-.
Лечение
Устранение ДО животного осуществляется в течение 6-8 часов.
При подтверждении диагноза и стабилизации состояния пациента основа лечения – это пожизненная заместительная терапия, призванная восполнять недостаток минералокортикоидов и/или глюкокортикоидов. В случае типичной формы болезни Аддисона самым предпочтительным вариантом лечения становится применение селективного минералокортикоида Desoxycorticosterone pivalate (DOCP).
НО! Этот препарат в Российской Федерации недоступен.
В наших условиях мы можем применять полуселективный минералокортикоид флудрокортизон. Препарат широко распространен в медицинских аптеках. Низкие дозы флудрокортизона используются первоначально с последующим их титрованием на основе клинического эффекта и концентрации электролитов в сыворотке крови. Первоначально контроль Na++/K+, мочевины и креатинина проводится 1 раз в неделю, а после подбора дозы и стабилизации состояния – каждые 3-6 месяцев. Со временем может потребоваться повышение дозы. Итоговая суточная доза составляет 0,01-0,08 мг/кг массы тела. Иногда развиваются клинические проявления повышенной секреции кортизола, проявляющиеся полиурией и полидипсией.
При атипичной форме болезни оценка дозы глюкокортикоидов носит более субъективный характер. В отличие от типичной формы нет лабораторных тестов, оценка которых даст достоверный результат. При относительной передозировке можно ориентироваться на клинические признаки гиперадренокортицизма: полиурия, полидипсия, полифагия.
В таблице 4 приведены данные о препаратах с различной глюкоминералокортикоидной активностью. В зависимости от типа болезни можно выбрать различные варианты лечения. Препараты с равной глюкокортикоидной и минералокортикоидной активностью не подходят для длительного контроля пациентов с типичной формой болезни, поскольку для достижения адекватного минералокортикоидного эффекта требуется чрезмерное применение глюкокортикоидов.
Преднизолон и дексаметазон применимы при типичной форме болезни только на этапе лечения, соответствующем стабилизации состояния и требующем применения инъекционной формы препарата. С целью длительного лечения пациентов с атипичной формой болезни Аддисона предпочтителен преднизолон.
Таблица №4. Препараты с различной глюко- и минералокортикоидной активностью, используемые для лечения гипоадренокортицизма.
При своевременной постановке диагноза и проведении этиотропного лечения можно добиться хорошего качества и достаточно большой продолжительности жизни. Средняя продолжительность жизни с момента начала лечения собак составляет 4,7 года (от 7 дней до 11,8 лет).
Клиническое здоровье пациента возможно только во время заместительной терапии. Прекращение лечения приведет к рецидиву заболевания. Атипичные первичные формы болезни со временем могут сопровождаться дефицитом минералокортикоидов и потребовать коррекции терапевтического лечения. Также увеличение дозы может понадобиться и в ходе лечения пациентов с типичной формой болезни, что связано с прогрессией атрофии коры надпочечников. Такие осложнения, как мегаэзофагус и тяжелое желудочно-кишечное кровотечение, могут снижать эффективность проводимого лечения.
Схематично алгоритм диагностики и контроля собак с гипоадренокортицизмом можно изобразить следующим образом:
У пациента выявлена гиповолемия лечение и восстановление состояния
Бюджетное учреждение здравоохранения Удмуртской Республики «Сарапульская городская больница Министерства здравоохранения Удмуртской Республики»

- Главная
- Профилактика
- Кардиология
- Гиповолемия
Гиповолемия
Что такое гиповолемический шок?
Все системы организма нормально функционируют только в том случае, если сердце подает в кровеносную систему достаточное количество крови. Если вдруг по каким-то причинам этот процесс нарушается, то проявляется гиповолемический шок. Его еще называют «холодным», так как он характеризуется спазмом мелких кровеносных сосудов и ослаблением кровообращения конечностей, что приводит к их охлаждению. Данное состояние опасно для жизни пациента. Гиповолемический шок может возникнуть внезапно либо развиваться постепенно, в течение нескольких минут.
Шок наступает из-за того, что головной мозг и другие органы с кровью получают недостаточное количество кислорода. Сначала организм человека пытается компенсировать недостаток кислорода путем выброса в кровь адреналина, который оказывает стимулирующее действие на сердечно-сосудистую систему. Если это не помогает, то кровообращение поддерживается за счет усиленного сокращения кровеносных сосудов почти всех органов. Если такое состояние длится долго, то кровь окисляется, становится гуще и в ней образуются тромбы. Вместе с тем ухудшается кровообращение органов, снижается кровяное давление, нарушается кровоснабжение головного мозга.
Симптомы гиповолемического шока
- Частый слабый пульс.
- Бледность.
- Холодная кожа.
- Озноб.
- Холодный пот.
- Беспокойство.
- Резкая слабость.
Причины гиповолемического шока
Одна из причин гиповолемического шока — уменьшение объема циркулирующей крови. Это может быть следствием внутреннего или внешнего кровотечения, возникшего в результате травмы. Гиповолемический шок может произойти при инфаркте миокарда, сильно выраженной сердечной недостаточности и расслаблении мышц кровеносных сосудов. Кровь накапливается в кровеносных сосудах ног и брюшной полости, в результате этого ухудшается кровоснабжение головного мозга и органов, находящихся в верхней части туловища. Гиповолемия может возникнуть вследствие значительного снижения содержания глюкозы в крови, нарушения функции почек, при отравлениях, аллергических реакциях, ожогах. Шок также возможен при нарушениях пищеварения, сопровождающихся сильной рвотой и поносом, большой потере жидкости, при поражении почечных канальцев.
Лечение гиповолемического шока
Пациента укладывают на спину на ровную поверхность, приподнимают ноги, подложив под них подушку или какой-нибудь предмет. Больного освобождают от стесняющей одежды, накрывают теплым одеялом. Дальнейшие процедуры лечения может проводить только врач. При необходимости он назначает внутривенное введение жидкости или переливание крови. Пациенту дают дышать чистым кислородом (часто проводится искусственная вентиляция легких), вводят лекарства, стимулирующие кровообращение. Если пациент очень беспокойный или у него сильные боли, то в этом случае тоже назначаются лекарства.
Гиповолемический шок опасен для жизни. Поэтому при подозрении на шок необходимо срочно вызвать скорую помощь.
Пациенту делают искусственную вентиляцию легких, капельным путем вводят жидкость и лекарства, стимулирующие кровообращение. Врач следит за кровяным давлением и пульсом пациента, делает электрокардиограмму, наблюдает за работой сердца.
Течение болезни
О наступлении гиповолемического шока можно судить по следующим признакам:
- Сначала пульс учащается и слабеет; через некоторое время он еле прощупывается.
- Пациент бледнеет, кожа становится холодной, на лбу выступает холодный пот, возникает озноб.
- Пациент становится беспокойным, его охватывает страх.
- Большинство пациентов пребывают в сознании, правда, ориентация у них чаще всего нарушается.
- Пациенты реагируют на устные указания, однако вскоре, из-за слабости, они перестают реагировать на раздражители.
Если у пациента был гиповолемический шок и есть вероятность того, что он может повториться, то в этом случае пациенту нельзя ни есть, ни пить — люди, оказывающие первую помощь, должны об этом помнить. При приеме пищи кровеносная система больного подвергается дополнительной нагрузке. Это может привести к потере сознания, рвоте и в конце концов к удушью.
Гиповолемия
James L. Lewis, III
, MD, Brookwood Baptist Health and Saint Vincent’s Ascension Health, Birmingham
- 3D модель (0)
- Аудио (0)
- Боковые панели (0)
- Видео (0)
- Изображения (0)
- Клинический калькулятор (0)
- Лабораторное исследование (0)
- Таблица (1)
Поскольку вода проникает через клеточные мембраны за счет пассивного осмоса, снижение уровня главного внеклеточного катиона (натрия) быстро приводит к потере воды в пространстве ЭЦЖ. Таким образом, потеря натрия всегда приводит к потере воды. Однако в зависимости от многих факторов, концентрация натрия в сыворотке крови при обезвоживании (несмотря на уменьшенное общее его содержание в организме) может быть высокой, низкой или нормальной. Объем ЭЦЖ связан с эффективным объемом циркуляции. Уменьшение ЭЦЖ (гиповолемия), как правило, сопровождается снижением эффективного объема циркулирующей крови, что, в свою очередь, уменьшает перфузию органов с клиническими последствиями. Частые причины уменьшения объема перечислены в Частые причины уменьшения объёма.
Частые причины уменьшения объёма
Декомпрессия с помощью назогастрального зонда
Потери в третьем пространстве
Почечный, надпочечный и гипофизарный
Острая почечная недостаточность
Мочегонная стадия восстановления
Нарушения работы надпочечников
Недостаточность коры надпочечников (вызывающая дефицит надпочечных стероидов), в том числе болезнь Аддисона
Генетические нарушения, вызывающие потерю почками натрия и калия
Гипоталамические или гипофизарные нарушения, вызывающие дефицит вазопрессина (АДГ)
Центральный несахарный диабет (например, вызванный травмой, опухолью, инфекцией)
Сахарный диабет с особо сильной глюкозурией
Заболевание почек с потерей солей
Болезнь Фанкони (медуллярный кистоз, ювенильный нефрофтиз)
Клинические проявления
Если потеря жидкости составляет (легкое снижение), единственным признаком (симптомом) может быть снижение тургора кожи (лучше всего заметно в верхней части тела). У пожилых людей тургор кожи снижается независимо от объема ЭЦЖ. Больные могут испытывать жажду. Сухость слизистых не всегда отражает снижение объема, особенно у пожилых людей или у дышащих преимущественно ртом. Типичный признак – олигурия.
При снижении объема ЭЦЖ на 5-10% (умеренное снижение) обычно (но не всегда) наблюдается ортостатическая тахикардия, гипотензия или то и другое вместе. Ортостатические сдвиги опять-таки могут регистрироваться и в отсутствие снижения объема ЭЦЖ, особенно у ослабленных или прикованных к постели пациентов. Тургор кожи снижается в большей степени.
При потере > 10% жидкости (сильно выраженное уменьшение объёма) появляются признаки шока (тахипноэ, тахикардия, низкое АД, спутанность сознания, слабое наполнение капилляров).
Диагностика
Иногда – определение электролитов, азота мочевины и креатинина в сыворотке
В редких случаях – определение осмоляльности плазмы и биохимический анализ мочи
Гиповолемию подозревают у пациентов группы риска – чаще всего при наличии в анамнезе указаний на недостаточное потребление жидкости (особенно у больных, находящихся в коме или без сознания), чрезмерную ее потерю, прием диуретиков или заболевания почек и надпочечников.
Диагноз обычно ставится на основе клинических данных. Если известны точные показания веса пациента непосредственно до и после потери жидкости, разница представляет собой точную оценку потери объема; например, показатели веса до и после тренировки иногда используются для мониторинга обезвоживания у спортсменов.
Если причина ясна и поддается коррекции (например, острый гастроэнтерит у здорового в других отношениях пациента), лабораторные исследования необязательны; в других случаях определяют содержание электролитов в сыворотке, азота мочевины и креатинина. При подозрении на клинически значимый дисбаланс электролитов, не выявляющийся по результатам анализа сыворотки крови, а также у пациентов с заболеваниями сердца или почек, измеряют осмоляльность плазмы и мочи и уровень натрия и креатинина в моче. При выявлении метаболического алкалоза определяют также уровень содержания хлоридов в моче.
Гиповолемия сопровождается снижением центрального венозного давления и давления заклинивания легочной артерии, но необходимость измерения этих показателей возникает редко. Инвазивные диагностические процедуры иногда приходится проводить у пациентов, у которых может быть опасным даже небольшое дополнительное увеличение объема (при нестабильной сердечной недостаточности или тяжелой хронической почечной недостаточности).
При интерпретации уровней электролитов в моче и ее осмоляльности нужно помнить о следующем
При гиповолемии здоровые почки сохраняют способность задерживать натрий. Поэтому концентрация натрия в моче обычно 15 мЭкв/л, фракционная экскреция натрия (отношение натрия мочи/натрия сыворотки, деленное на отношение креатинин мочи/креатинин сыворотки), как правило, 1%, а осмоляльность мочи – часто > 450 мосмоль/кг.
При сочетании гиповолемии с метаболическим алкалозом концентрация натрия в моче может возрастать, поскольку в мочу попадает большое количество бикарбоната и экскреция натрия необходима для сохранения ее электрической нейтральности. В таких случаях более надежным показателем сокращения объема служит концентрация хлорида в моче 10 мЭкв/л.
Обманчиво высокое содержание натрия в моче (как правило, > 20 мЭкв/л) или низкая осмоляльность мочи регистрируются также при потерях натрия через мочу, обусловленных заболеванием почек, приемом диуретиков или надпочечниковой недостаточностью.
Гиповолемия нередко сопровождается повышением уровня азота мочевины крови и концентрации креатинина в сыворотке с отношением этих показателей > 20:1. Часто повышается и гематокрит, но это трудно оценить, если не знать исходного значения показателя.
Лечение
Восполнение дефицита натрия и воды
Устраняют причину гиповолемии; имеющийся дефицит объема, равно как и продолжающуюся потерю жидкости, а также суточные потребности компенсируют введением жидкости.
Проявления легкой или умеренной гиповолемии можно устранить увеличением перорального приема натрия и воды, если больной находится в сознании и у него нет рвоты; схема пероральной регидратации у детей обсуждается в другом месте. Кормление через зонд также можно применять, если по той или иной причине прием пероральным способом невозможен или представляет собой опасность.
Внутривенно вводят 0,9% солевой раствор или буферный электролитный раствор (например, лактат Рингера), если имеется серьезный недостаток объема или невозможный пероральный путь возмещения жидкосии. Оба хорошо переносятся и безопасны, однако лактат Рингера и другие буферные растворы имеют более низкие концентрации хлоридов и могут снизить развитие гиперхлоремического метаболического ацидоза. Последние данные, по-видимому, поддерживают предпочтительное использование раствора лактата Рингера в сравнении с физиологическим раствором, но вопрос остается открытым. Поскольку оба эти раствора равномерно распределяются во внеклеточном пространстве, необходимо учитывать трех-четырехкратный дефицит внутрисосудистого объема. Типичные схемы внутривенного введения даны в другом месте.
Болезнь Аддисона одна из самых распространённых патологий эндокринной системы среди молодых собак
Если задаться вопросом, насколько часто мы сталкиваемся в своей повседневной практике с болезнью Аддисона, скорее всего, в первую очередь мы ответим: нет, не часто. Так ли это на самом деле? Возможно, мы несколько ошибаемся в нашем представлении, так как болезнь Аддисона относится к разряду самых распространённых патологий эндокринной системы среди молодых собак. Не исключено, что в некоторых случаях мы просто не можем интерпретировать данные пациента, чтобы правильно поставить диагноз. Недаром болезнь Аддисона (гипоадренокортицизм) во всём мире именуют «Великим симулятором» — крайне верный термин, который говорит сам за себя: великий – это слово не требует синонимов; симулятор – имитатор, мастер маскировки; гипоадренокортицизм, дословно: мало адренокортикоидных гормонов. Что мы получаем в итоге? Гипофункцию коры надпочечников, которая обладает колоссальной способностью путать клиницистов и наводить на ложный след, так как может проявляться стертой и неспецифической симптоматикой, сходной с клиническими проявлениями многих других заболеваний.Болезнь всегда врождённая
Наверное, если мы представим себе типичного пациента с гипоадренокортицизмом, то обязательно вспомним несколько случаев из своей практики, которые по симптомам, скорее всего, следовало диагностировать как болезнь Аддисона, но по тем или иным причинам мы о ней просто не подумали.
Какие классические признаки гипоадренокортицизма? Если мы коснёмся типичной формы болезни (сочетание недостатка минералкортикоидов и глюкокортикоидов), то обычно это молодая собака, у которой нередко ведущими симптомами достаточно длительное время являются периодические желудочно-кишечные расстройства, которые могут сопровождаться также меленой и/или гематохезией; вялость; отставание в росте и развитии; летаргия; дегидратация. При этом симптомы могут чередоваться с периодами нормального состояния собаки. Подавляющее большинство пациентов – это действительно молодые собаки! В литературных источниках отмечено, что болезнь регистрировалась в возрасте от 2-х месяцев до 14 лет. Но среднестатистические данные варьируют в диапазоне до 1.5 — 2-летнего возраста.
Болезнь нередко имеет врождённый характер. Отмечена генетическая предрасположенность у некоторых пород, таких как стандартный пудель, бордер-колли, дог, ротвейлер, пшеничный и вест-хайленд терьеры, португальская водяная собака, новошотландский ретривер. При этом собака рождается клинически здоровой, несмотря на уже имеющееся заболевание. Симптомы появляются в том возрасте, при достижении которого недееспособной становится более 90% коры надпочечников. Пока кора надпочечников активна хотя бы на 10% у животного не проявляются очевидные признаки.
В связи с комплексом смазанных симптомов чаще всего такие пациенты получают неспецифическую терапию из-за подозрения на какие-либо гастроэнтерологические патологии, и нередко даже выздоравливают, но только на время.
Очевидным диагноз становится чаще всего тогда, когда мы сталкиваемся с состоянием «Криза Аддисона». По сути криз – это гиповолемический шок и коллапс. Он характеризуется всем симптомокомплексом любого гиповолемического шока, кроме следующих немаловажных исключений:
- Наличие у собаки брадикардии. Этот симптом сам по себе мало сопоставим с состоянием шока, поэтому при его обнаружении следует подумать в первую очередь о гипоадренокортицизме!
В таблице 1 приведены сведения клинических данных, отмеченных у собак при различных степенях дегидратации. Независимо от степени дегидратации (их количество сведено до трёх основных: 5%, 10%, 15%), отличительной особенностью становится брадикардия.
Таблица 1. Отличие клинических данных при основных степенях дегидратации.
| Признаки | Степени дегидратации | ||
| Лёгкая | Средняя | Тяжёлая | |
| Потеря веса (%) | 5 | 10 | 15 |
| Дефицит жидкости (мл/кг) | 50 | 100 | 150 |
| Сознание | Ясное | Спутанное | Ступор |
| Слизистые оболочки | Сухие | Очень сухие | Запекшиеся |
| Кожная складка на холке | Расправляется через 3-5 сек | Расправляется через 8-10 сек | Не расправляется |
| ЧСС (уд/мин) | Гипоперфузия, гиповолемия сочетаются с брадикардией. | ||
| АД (мм.рт.ст) | Норма (сред. АД выше 80) | Несколько снижено | Низкое |
| Глазные яблоки | Норма | Умеренно запавшие | Значительно запавшие |
| Диурез | Норма | Снижен | Значительно снижен |
| Дыхание (дых. движений) | Норма (до 20) | Глубокое | Глубокое и частое |
- Нередко таких пациентов сопровождает состояние гипогликемии.
- Данные анамнеза помогут правильно интерпретировать причину произошедшего.
По такой схеме развивается классическое течение типичной формы гипоадренокортицизма. Но есть вероятность столкнуться и с атипичным проявлением болезни, связанной лишь с недостаточным синтезом глюкокортикоидов. В этом случае у пациента не разовьётся криз Аддисона в его истинном понимании, и не будет наблюдаться дегидратация. Клиническая картина будет характеризоваться в основном периодическими желудочно-кишечными расстройствами, гипогликемией, вялостью, отставанием в росте и развитии.
В таблице 2 представлены сводные данные о характеристике основных симптомов и данных физикального осмотра в зависимости от того, какой формой болен пациент.
Таблица 2. Обобщённые данные о симптомах, характеризующих дефицит глюкокотрикоидов и минералкортикоидов.
| Дефицит гормонов | Клинические признаки | Результаты клинического обследования |
| Дефицит глюкокортикоидов | Анорексия | Пониженная упитанность |
| Рвота/диарея | Обезвоживание | |
| Апатия/слабость | Апатия, слабость | |
| Дрожь/тремор | Дрожь/тремор | |
| Полиурия/полидипсия | _______ | |
| Абдоминальная боль | Абдоминальная боль | |
| Судороги | Гипогликемия | |
| Желудочно-кишечное кровоизлияние | Мелена или гематохезия | |
| Эпизодические спазмы мышц | Эпизодические спазмы мышц | |
| Комбинированный дефицит глюкокортикоидов | Гиповолемический Коллапс | Гиповолемический Брадикардия Низкое качество пульса Гипотермия Пониженное время наполнения капилляров |
Кроме анамнеза и характерных данных физикального осмотра нам также помогут поставить диагноз данные рутинных лабораторных тестов. По-прежнему важно определить, с какой формой болезни (типичной, атипичной) мы столкнулись и есть ли у пациента состояние криза.
В случае криза все рутинные исследования будут свидетельствовать о состоянии гиповолемии. В связи с этим нередко отмечаются признаки гемоконцентрации с повышением гематокрита, количества эритроцитов и гемоглобина. Однако при длительном течении болезнь нередко сопровождается анемией.
Экспресс-диагностика, необходимая при реанимации пациента, включает определение следующих основных параметров:
- Гематокрит
- рН крови
- Маркеры уремии: креатинин, мочевина
- Концентрация общего белка и альбумина
- концентрация электролитов: Na++, К+, Cl-
Таблица 3. Основные изменения, характерные для пациентов с болезнью Аддисона в биохимическом профиле сыворотки крови и при проведении гематологического исследования.
 Научно-консультативный совет сайта
Научно-консультативный совет сайта
Консультации на сайте временно приостановлены.
Вопросы можно направлять на почту Федорову Евгению Евгеньевичу: skiph1977@mail.ru
члену РОАиСХ, к.м.н, сердечно-сосудистому хирургу ГБУЗ ГКБ №29 им. Н.Э. Баумана.
Добрый день! Мне 43 года, внезапно появились вены по всему телу, очень много на лице. Я потихоньку все убираю. Но у меня спереди на шее очень стала видна вена. Она тянет и мешает мне. Я так понимаю, что это наружняя яремная вена и её можно убрать путем перевязки. Можно ли это сделать? Она сильно надувается. Со временем становясь больше и больше. Это очень некрасиво. Узи, ЭКГ,мрт,все хорошее, никаких нарушений нет. Вопрос только эстетики.
Юлия (вопрос задан 21.08.2020 в 13:30)

Удалить вену конечно можно. Но после операции будет виден шрам. И тогда снова встанет вопрос эстетики. Тогда стоит ли убирать вену?
Консультирует к.м.н. Федоров Е.Е.
Добрый день. Скажите, пожалуйста, как к Вам попасть на операцию по удалению хемодектомы шеи? Нахожусь в Минске, у нас за операцию не берутся, хемодектома у меня с 2014 года. Все обследования у меня на руках есть. Мне 66 лет
Ирина Евгеньевна (вопрос задан 20.08.2020 в 16:09)

ПРишлите результаты обследований на почту skiph1977@mail.ru
Консультирует к.м.н. Федоров Е.Е.
Здравствуйте доктор! У моей мамы забитые сосуды нижней конечности левой ноги оно посинело Прохладная лежала месяц в больнице капали Гепарин Рингер Но более не ахают Её выписали Но ночами спать не может боль сильная кричит Кетанов Дексалгин не помогают что бы вы посоветовали
Любовь (вопрос задан 20.08.2020 в 16:06)

Нужно сделать КТ ангиографию артерий нижних конечностей, чтобы понимать объем поражения, можно ли хирургическим путем восстановить кровоток в ногах. После получения исследования отправьте htpekmnfn на почтe skiph1977@mail.ru
Консультирует к.м.н. Федоров Е.Е.
Добрый день, Евгений Евгеньевич! Если возможно, пожалуйста, проконсультируйте заключение при УЗИ шейных сосудов:Признаки стенозирующего атеросклероза и деформации брахиоцефальных артерий.Локальных гемодинамических изменений в области деформаций.Вхождение обеих позвоночных артерий на уровне С5.Эктазии внутренней яремной вены справа. Женщина 40 лет.
Врач сказала, что ничего страшного, такая картина наблюдается у многих, просто нужно наблюдать динамику? Значит отклонения всё же имеются? Насколько это серьёзно и что Вы рекомендуете в таких случаях. Заранее, большое Вам спасибо. Всех Вам благ!
Алла (вопрос задан 19.08.2020 в 17:04)

Изменения действительно есть у всех, мы же меняемся не только внешне, но и внутри. В настоящий момент никакой патологии нет. Рекомендации. Не курить, соблюдать диету с преимущественным содержанием птицы, рыбы, растительных масел.
Консультирует к.м.н. Федоров Е.Е.
дравствуйте, Евгений Евгеньевич. Прошла исследование: Магнитно-резонансная ангиография интракраниальных сосудов/венография. Исследование прошла с целью динамического обследования.
Заключение: MPA картина асимметрии поперечных, сигмовидных синусов и внутренних яремных вен,с признаками гипоплазия правого поперечного синуса и правый внутренней яремной вены. В сравнении с предыдущими МP данными без динамики .Также сохраняются локальный участок сужение просвета до 0,2 см и снижение кровотока в дистальных отделах правого поперечного синуса, протяжённостью да 0,8 см.
Очень интересует, насколько это серьёзно ,возможно ли операция и как лечить. Обращалась уже ни к одному неврологу и нейрохирургу, ничего конкретного не говорят. Заранее, спасибо.
С уважением к Вам.P.S. Извините, что пишу несколько раз, но почему-то часть заключения автоматически удаляется.
Елена (вопрос задан 18.08.2020 в 23:33)

Ничего серьезного у вас нет. Никакого специфического лечения не требуется. Видимо вариант анатомического развития, с которым вы живете всю свою жизнь.
Консультирует к.м.н. Федоров Е.Е.
Здравствуйте у брата диагноз: атеросклероз артерий правой нижней конечности. Окклюзия ОПА,НПА,ОБА,ГБА,ПКА берцовых артерий,IV ст. Сопутствующие: артериальная гипертония,111 ст 3 ст,ОВР,СНО. Ему этот диагноз поставили около месяца назад. Вообще он на больничном около года.Сейчас находится в больнице, недавно сделали ангиографию.сказали » забиты». Брат просит ампутировать конечность( боли.
Гульнара (вопрос задан 14.08.2020 в 7:16)

Необходимо видеть сами снимки ангиографии, чтобы судить о том, возможно ли восстановить кровоток в ноге, или действительно все основные артерии закрыты.
сбросьте по возможности результаты на почту skiph1977@mail.ru
Консультирует к.м.н. Федоров Е.Е.
Здравствуйте доктор! Мне 23 года. У меня обнаружили стеноз левой сонной артерии 51% во время беременности в три месяца, когда я пошла ФАП стать на учет. У меня было давление 170/90 и меня срочно направили в роддом гинекологическое отделение и в итоге прервали мне беременность таблетированием. Сейчас я принимаю следующие таблетки:1. Аторис 40 мг; 2. Карвидил 6,25 мг 1/2таб 2 раза, 3.Амплодипин 10 мг 1таб веч,4. Кардиомагнил 75 мг веч. Принимаю эти таблетки и у меня давление 130/80, иногда 140/80. Все анализы сдала все в норме. Помогите пожалуйста как мне быть и когда мне можно родить детей. Заранее благодарю!
Самара Зупуева (вопрос задан 12.08.2020 в 13:00)

Таблетки принимайте, детей рожайте. Переделайте УЗИ сонных артерий у другого специалиста.
Консультирует к.м.н. Федоров Е.Е.
Здравствуйте! У мужа колоректальный рак 3 стадии. Может ли быть противопоказанием для операции наличие бляшек в сонных артериях, перекрывающих просвет на 66 и 69%? Что нужно сделать и сколько это займет времени?
Раиса (вопрос задан 11.08.2020 в 16:54)

Нет. Такие сужения артерий не противопоказание к лечению рака.
Консультирует к.м.н. Федоров Е.Е.
Здравствуйте ,скажите пожалуйста может быть связана задержка в развитии и гипоплазия базилярной и позвоночных артерий ? Заранее спасибо.
Екатерина (вопрос задан 9.08.2020 в 10:34)
Здравствуйте,помогите пожалуйста моему сыночку,у него стеноз трахеи сдавленный извне брахицифальным стволом, хронический бронхит,эмфизема 10 сегмента, кингинг обоих ПА и многие другие заболевания сопутствующие. Сейчас ему 7лет и у нас начались приступы по ночам долго врачи разбирались и только нейрохируг сказал что это не эпипсия,а бронхозпасм скорее всего у него по ночам.Что нам делать мы живём на Дальнем Востоке и тут плохо развито помощь таким детям.Пожалуйста помогите!
Александра (вопрос задан 6.08.2020 в 15:17)

ЕСли на Дальнем Востоке нет детских кардиохирургов, то надо обращаться в те центры, где такие специалисты есть. Институт Бакулева, Центр сердечно-сосудистой хирургии в Пензе, попробуйте обратиться в центр им Мешалкина в Новосибирске.
Консультирует к.м.н. Федоров Е.Е.
- Научно-консультативный совет сайта
- Сосудистые центры
- Сосудистые центры
России и стран СНГ - Международные сосудистые центры
- Сосудистые центры
- Европейское общество сосудистых хирургов (ESVS)
- Условия вступления в ESVS
- Взаимодействие с ESVS
- Рекомендации ESVS
- Мероприятия ESVS
- Гранты ESVS
- Новости ESVS
- Отчеты о состоянии сосудистой хирургии в России
- Образовательные баллы РОХ
На нашем сайте вы можете получить онлайн-консультацию по любым сосудистым заболеваниям.
Опишите нам вашу проблему и в ближайшее время мы постараемся дать вам ответ.
ГДЕ ОБСЛЕДОВАТЬ СОСУДЫ?
Государственная Клиническая
Больница №29 им. Н.Э. Баумана
г. Москва, Госпитальная площадь, д.2б
Тел.: (499) 263-23-47 – Консультативно-диагностический центр (КДЦ)



ISSN: 1027-6661 (Print)
Ангиология и сосудистая хирургия » созданное автором по имени Покровский Анатолий Владимирович, публикуется на условиях лицензии Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
Основано на произведении с http://www.angiolsurgery.org/magazine/.
Разрешения, выходящие за рамки данной лицензии, могут быть доступны на странице http://www.angiolsurgery.org/contacts/.—>
Российское Общество ангиологов и сосудистых хирургов © 2014
117997, Москва, ул. Б.Серпуховская, 27
Отек Квинке: помощь в амбулаторных условиях
Внезапно возникающие локальные отеки, именуемые отеками Квинке (ангионевротическими отеками, гигантской крапивницей), встречаются в практике врача любой специальности. Впервые они были описаны в 1882 г. Происхождение этих отеков может быть различным. Не
Внезапно возникающие локальные отеки, именуемые отеками Квинке (ангионевротическими отеками, гигантской крапивницей), встречаются в практике врача любой специальности. Впервые они были описаны в 1882 г.
Происхождение этих отеков может быть различным. Нередко они появляются в результате контакта с аллергеном, т. е. вследствие аллергической реакции (реакции, протекающей по иммунологическим механизмам). Но отеки Квинке могут быть и неаллергического генеза (псевдоаллергические реакции). В этом случае отек отражает какую-то другую соматическую патологию, чаще всего — различные заболевания желудочно-кишечного тракта и гепатобилиарной системы. Но кроме гастроэнтерологической патологии на склонность к возникновению локальных отеков влияют дисфункция эндокринной системы (или нарушения нейро-эндокринной регуляции), хронические очаги инфекции, опухолевые (отек Квинке как паранеопластическая реакция), системные и некоторые другие заболевания, паразитарная инвазия. Выделяют также отеки, появляющиеся под действием химических (включая медикаменты) и физических (температуры, давления, вибрации) факторов. Нередко ангионевротические отеки развиваются под влиянием сразу нескольких факторов. Существует наследственный вибрационный ангионевротический отек. Механизм его не ясен; установлено повышение уровня гистамина после воздействия вибрационного стимула. Тип наследования — аутосомно-доминантный.
Общий патогенетический механизм любого ангионевротического отека — это нарушение проницаемости микроциркуляторного русла с последующим развитием местного отека.
Локализация отеков может быть различной: лицо, слизистая оболочка полости рта и желудочно-кишечного тракта, гортань, наружные половые органы, паренхиматозные органы и мозговые оболочки.
В большинстве случаев отеки сопровождаются крапивницей (и сам отек Квинке могут рассматривать как более глубокое проявление крапивницы), но они могут быть и самостоятельным заболеванием.
Схожую клиническую картину имеет другое заболевание — наследственный ангионевротический отек (НАО), возникающий в результате врожденной патологии — дефицита или функциональной неполноценности ингибитора первого компонента комплемента.
Лечебные мероприятия при отеке Квинке проводятся в 2 этапа: первый — купирование острого состояния, второй — лечение причины заболевания. Лечение включает в себя устранение выявленных причинных факторов, симптоматическую терапию, базисную терапию и профилактику обострений (профилактику рецидивов отеков).
Локализация отека в области лица, шеи, полости рта, гортани может привести к асфиксии. Поэтому в подобных случаях лечебные мероприятия должны проводиться достаточно быстро и квалифицированно. Затрудненное дыхание, вызванное отеком дыхательных путей, — прямое показание к госпитализации пациента. Развитие отека гортани может потребовать проведения экстренной интубации или трахеостомии.
Кроме того, показаниями к стационарному лечению являются отек кишечника, гиповолемия, отсутствие эффекта амбулаторного лечения или развитие любых угрожающих жизни осложнений ангионевротического отека. Если же угрозы жизни больного нет, то лечение может проводиться в амбулаторных условиях.
Наиболее часто используемые лекарства в терапии ангионевротических отеков — это антагонисты Н1-рецепторов гистамина: фексофенадин в дозе от 60 до 240 мг 1–2 раза в сутки; дезлоратадин — 5 мг/сут; лоратадин — 10 мг/сут; цетиризин — 10–20 мг/сут; эбастин — 10 мг/сут; акривастин — 8 мг 3 раза в сутки; клемастин — 1 мг 2 раза в сутки перорально, 2 мг 2 раза в сутки парентерально; хлоропирамин — 25–50 мг/сут перорально, 20–40 мг парентерально; дифенгидра-мин — 30–50 мг 1 — 3 раза в сутки перорально, 20–50 мг 1 — 2 раза в сутки парентерально; гидроксизин — 25–50 мг каждые 6 ч; хлорфенирамин — 4 мг каждые 4–6 ч.
В более тяжелых случаях отеков Квинке, а также при неэффективности лечения антигистаминными средствами проводится краткий курс парентерального лечения глюкокортикостероидами: преднизолон — 40–60 мг/сут, дексаметазон — 8–20 мг/сут.
Дальнейшее лечение рецидивирующих ангионевротических отеков (второй этап лечения) будет зависеть от формы болезни.
Ангионевротические отеки, протекающие по механизмам истинной аллергии, требуют безусловной элиминации (исключения) или ограничения контакта с выявленными аллергенами при бытовой, эпидермальной, пыльцевой, пищевой, профессиональной, лекарственной, инсектной, грибковой аллергии. В противном случае лечение будет неэффективным.
В случае появления ангионевротических отеков, возникших вследствие воздействия физических факторов, необходимо ограничить их влияние на пациента: использовать фотозащитные кремы при отеках Квинке от инсоляции, отказаться от ношения тяжестей, тесной обуви, использования ремней при отеках, появившихся в результате давления, от употребления мороженого и других охлажденных напитков и продуктов при холодовых отеках и т. д.
Если отеки неаллергического происхождения, то лечение проводится после углубленного клинического обследования. Оно включает в себя терапию выявленной соматической патологии (в том числе санацию хронических очагов инфекции, например тонзиллита, лечение паразитарной инвазии, коррекцию дисбиоза кишечника, лечение тиреоидита, заболеваний желудочно-кишечного тракта и гепатобилиарной системы и других заболеваний, способствующих развитию псевдоаллергии). Таким больным показано назначение неспецифической гипоаллергенной диеты, предусматривающей ограничение потребления продуктов, богатых гистамином, тирамином, гистаминолибераторами (табл. 1, 2, 3).
Симптоматическое медикаментозное лечение хронически протекающих, рецидивирующих ангионевротических отеков также проводится антигистаминными средствами. При слабом ответе на антагонисты Н1-рецепторов в терапию добавляют: антагонисты Н2-рецепторов гистамина (ранитидин — 150 мг 2 раза в сутки, циметидин — 300 мг 4 раза в сутки, фамотидин — 20 мг 2 раза в сутки); антагонисты лейкотриеновых рецепторов (монтелукаст — 10 мг/сут); блокаторы кальциевых каналов (нифедипин — 20–60 мг/сут).
При ангионевротических отеках, ассоциированных с системными заболеваниями соединительной ткани, могут оказаться эффективными препараты, используемые в ревматологии (гидроксихлорохин, дапсон, колхицин, сульфасалазин).
Лечение наследственного ангионевротического отека принципиально отличается от терапии отека Квинке. Нераспознанный НАО и, соответственно, неадекватная терапия во многих случаях заканчиваются летальным исходом. Диагностические отличия НАО от аллергических отеков представлены в таблице 4.
В остром периоде НАО купируется введением свежей или свежезамороженной нативной плазмы (замещение дефицита С1-ингибитора), внутривенным введением транексамовой или аминокапроновой кислоты. Также можно вводить даназол 800 мг/сут (или станозолол 12 мг/сут). При отеке в области лица и шеи дополнительно вводятся внутривенно фуросемид (лазикс), дексаметазон.
Все пациенты с ангионевротическими отеками должны иметь при себе «паспорт больного аллергическим заболеванием» или медицинский браслет с информацией о заболевании.
По вопросам литературы обращайтесь в редакцию.
С. В. Царев, кандидат медицинских наук ГНЦ Институт иммунологии
ФУ «Медбиоэкстрем» Минздрава России, Москва


 Научно-консультативный совет сайта
Научно-консультативный совет сайта
