Бронхоспазм у детей что делать во время приступа?
Бронхиальная астма — воспаление бронхов.
Дыхательная система человека устроена подобно дереву: воздух проходит из трахеи бронхи, сначала в крупные, а затем во все более мелкие (мелкие бронхи называются бронхиолами) и потом уже попадают в альвеолы, откуда кислород уже и всасывается в кровь.
Бронхиальная астма — это заболевание, в основе которого лежит повышенная чувствительность бронхов к различным раздражителям (в частности, аллергенам). В ответ на действие этих раздражителей развивается сужение (обструкция) бронхов. Этот процесс обусловлен несколькими причинами: повышением тонуса бронхов, избыточного отделяемого в просвет бронхов и их воспаления. При астме приступы чаще всего возникают эпизодически, например после контакта с раздражителем. При тяжелой астме обструкция бронхов часто сохраняется и между приступами.
Одно из наиболее опасных осложнений бронхиальной астмы — астматический статус — угрожающий жизни приступ, не поддающийся обычному лечению. Такие пациенты нуждаются в немедленной госпитализации в отделение реанимации.
Бронхиальная астма — очень распространенное заболевание, ею страдает примерно 5% населения. Среди детей распространенность астмы еще выше, во многих случаях у детей она проходит. Бронхиальная астма у взрослых — это хроническое заболевание, требующее постоянного лечения под руководством специалиста.
Большую роль в возникновении астмы играет наследственность: если один из родителей страдает астмой, то вероятность того, что она возникнет у ребенка составляет почти 50%, а если оба — 65%.
Виды астмы
У многих больных бронхиальной астмой вырабатываются антитела к одному или нескольким аллергенам. Эта форма получила название аллергической бронхиальной астмы. Она нередко сочетается с кожными болезнями (нейродермитом) и аллергическим ринитом (насморком). Аллергическую бронхиальную астму называют еще экзогенной, в противоположность эндогенной бронхиальной астме, в развитии которой не играют роль ни предрасположенность к аллергии, ни аллергены из окружающей среды.
Аллергическая бронхиальная астма обычно развивается в детском и молодом возрасте. К самым частым аллергенам относятся пыльца, плесневые грибы, тараканы, домашняя пыль и эпидермис (внешний слой кожи) животных, особенно кошек.
Пищевые аллергены бывают причиной астмы гораздо реже, чем воздушные, но некоторые продукты и пищевые добавки могут провоцировать тяжелые приступы. Нередко у больных бронхиальной астмой обнаруживают рефлюкс-эзофагит (заброс кислого содержимого желудочка обратно в пищевод), и его лечение может уменьшить тяжесть бронхиальной астмы.
При бронхиальной астме повышена чувствительность дыхательных путей к целому ряду раздражителей, в том числе к холодному воздуху, парфюмерии, дыму. Приступ удушья могут спровоцировать тяжелая физическая нагрузка и учащенное, избыточное дыхание (вызванное смехом или плачем).
Лекарственные средства служат причиной примерно 10% приступов бронхиальной астмы. Самый частый вид лекарственной астмы — аспириновая астма. Непереносимость аспирина и других нестероидных противовоспалительных средств обычно развивается в 20—30 лет.
Приступ бронхиальной астмы могут спровоцировать бета-адреноблокаторы (пропранолол, метопролол, тимолол), в том числе те, которые входят в состав глазных капель.
Жалобы
Основные жалобы — одышка (ощущение удушья, нехватки воздуха), кашель, свистящее дыхание.
Одышку периодически то нарастает, то уменьшается. Нередко она усиливается ночью, и может выясниться, что появилась она после острого респираторного заболевания (простуды) или вдыхания какого-либо раздражающего вещества. Хотя при обструкции бронхов сопротивление воздушному потоку усиливается на выдохе, больные обычно жалуются на затруднение вдоха (что вызвано усталостью дыхательных мышц).
Кашель иногда бывает единственной жалобой, тогда подтвердить диагноз помогает исчезновение или ослабление его после назначения бронходилататоров (средств, расширяющих бронхи). Появление кашля с мокротой во время приступа предвещает его окончание. Приступ астмы обычно развивается в течение 10—30 минут после контакта с аллергеном или раздражающим веществом.
Диагностика
Основной метод диагностики бронхиальной астмы — спирометрия (исследование функции внешнего дыхания). Спирометрия заключается в том, что пациент совершает форсированный (усиленный) выдох в аппарат, и тот рассчитывает основные параметры дыхания. К главным из них относятся объем форсированного выдоха за 1-ю секунду и пиковая объемная скорость. Спирометрия почти обязательно включает в себя и исследование реакции на бронходилататоры: для этого пациенту дают сделать несколько (обычно четыре) вдоха сальбутамола или иного бронходилататора быстрого действия и проводят спирометрию повторно.
Спирометрию необходимо проводить и для контроля за ходом лечения астмы: необходимо ориентироваться не только на наличие или отсутствие жалоб на фоне лечения, но и на объективные показатели, которые дает спирометрия. Существуют несложные приборы (пикфлуометры) для самостоятельного использования больными астмой.
В межприступный период функция легких может быть нормальной; иногда в этих случаях проводят провокационные пробы, обычно с метахолином. Отрицательная проба с метахолином исключает бронхиальную астму, но положительная — еще не подтверждает этот диагноз. Проба с метахолином положительна у многих здоровых людей; она может быть положительной, например, в течение нескольких месяцев после респираторной вирусной инфекции.
Рентгенография грудной клетки обязательна при тяжелых приступах, так как позволяет выявить скрытые осложнения, требующие немедленного лечения.
Лечение
Лечение назначают в соответствии с тяжестью и длительностью заболевания. Течение бронхиальной астмы предсказать невозможно, и ее лечение требует от врача индивидуального подхода к каждому больному. Показано, что частота госпитализаций ниже среди тех больных, за которыми тщательно наблюдают и которых обучают правильно применять лекарственные средства.
Форма назначения противоастматических препаратов бывает разной: широко используют ингаляторы (индивидуальные и компрессорные — так называемые небулайзеры) и турбухалеры (для вдыхания порошкообразных препаратов). Преимущество ингаляционного введения в сравнении с пероральным (внутрь) и парентеральным (внутривенно) путями введения состоит в том, что в легких достигается более высокая концентрация препарата, а число побочных эффектов минимально. Иногда целесообразно назначить лекарственное средство именно внутрь или реже парентерально, так как эти пути введения позволяют препарату достичь тех участков легких, в которые не может проникнуть аэрозоль из-за тяжелого бронхоспазма и закупорки бронхов мокротой.
Широко применяют ингаляционные бета-адреностимуляторы, в том числе сальбутамол, тербуталин, битолтерол и пирбутерол. Эти препараты действуют дольше, чем их предшественники, и реже вызывают сердечно-сосудистые осложнения. Самым продолжительным действием обладает сальметерол. Его можно использовать для профилактики ночных приступов. Однако эффект сальметерола развивается медленно, и препарат не подходит для лечения приступов.
Есть опасение, что к адреностимуляторам развивается привыкание. И хотя этот процесс воспроизводится в эксперименте на лабораторных животных, клиническое значение привыкания пока не ясно. В любом случае возникшая у больного потребность в более частом применении препарата должна побудить пациента немедленно обратиться к своему врачу, так как может быть признаком перехода астмы в более тяжелую форму и необходимости в дополнительном лечении. Раньше ингаляционные адреностимуляторы рекомендовали применять регулярно (например, по 2 вдоха 4 раза в сутки), но ввиду частых сердечно-сосудистых осложнений и привыкания в настоящее время при легком течении бронхиальной астмы допускается более редкое применение, а также применение по необходимости.
Ингаляционные глюкокортикоиды широко применяют при бронхиальной астме. Они предназначены для достижения максимального местного эффекта при минимальном всасывании и наименьших осложнениях. Их можно использовать для отмены глюкокортикоидов после длительного приема, для ослабления зависимости от адреностимуляторов и уменьшения частоты приступов при физической нагрузке. Кандидозный стоматит можно устранить или предупредить, если тщательно полоскать рот после вдыхания препарата. Следует иметь в виду, что ингаляционные глюкокортикоиды не дают быстрого эффекта. Для того чтобы состояние стало улучшаться, их надо регулярно применять в течение нескольких недель, а чтобы добиться максимального эффекта — в течение нескольких месяцев.
Метилксантины (теофиллин, эуфиллин) для лечения бронхиальной астмы в настоящее время почти не используют.
Антагонисты лейкотриенов — препараты, блокирующие лейкотриеновые рецепторы (зафирлукаст, монтелукаст), как правило, применяют при легком или среднетяжелом течении астмы, обычно в комбинации с другими препаратами.
Ингаляционные M-холиноблокаторы (например, ипратропия бромид) применяют главным образом при хроническом обструктивном бронхите, но в ряде случаев — и при бронхиальной астме.
При бронхиальной астме, обусловленной аллергией на клещей и отдельные виды пыльцы, в отсутствие помощи от обычного медикаментозного лечения может помочь десенсибилизация, хотя наиболее эффективна она все-таки при аллергическом рините.
Первая помощь при бронхоспазме
 |
| Схематическое изображение бронхов в лёгких |
Бронхоспазм – это неконтролируемое продолжительное сокращение гладких мышц бронхов, что на уровне организма проявляется такой совокупностью симптомов (синдромом), как свистящий, затрудненный выдох, одышка , нарастающая дыхательная недостаточность.
Спазм гладкомышечных клеток бронхов любого калибра, вызывается различными причинами, проявляется симптомами усиливающейся одышки, и развивается при заболеваниях:
- обструктивном бронхите;
- бронхиальной астме;
- бронхиолите;
- муковисцидозе;
- заболеваниях сердца;
- истерическом приступе;
- аллергии;
- пищевом отравлении;
- присутствии инородного тела в дыхательных путях.
 |
| Бронхоскопия лёгких. Слева: бронх в нормальном состоянии. Справа: бронх через 10 минут после воздействия на организм аллергена |
У людей, страдающих сердечно-сосудистыми заболеваниями, спазм бронхов чаще вызывается левожелудочковой сердечной недостаточностью, в результате которой кровь застаивается в легочном круге кровообращения. Сдавливая чувствительные окончания нервных клеток в стенках бронхов, скопившаяся кровь вызывает мышечный спазм.
Инородное тело в дыхательных путях, а также частички пищи, которые попадают в них при рвоте, вызывают воспаление, что приводит к отеку и провоцирует мышечное сокращение.
При аллергии воспаление вызывается иммунной реакцией, которая развивается в слизистой дыхательных путей под влиянием аллергена. Действие аллергена вызывает выброс гистамина, скопление жидкости в слизистой, запуская механизм спастического сокращения гладкомышечных клеток бронхиальных стенок.
Помощь при бронхоспазме:
Если бронхоспазм произошел впервые, нужно сразу вызывать «скорую помощь», а после улучшения состояния больного необходимо пройти обследование у аллерголога, пульмонолога, кардиолога, отоларинголога.
Как снять бронхоспазм у взрослых, чем лечить в домашних условиях?
Больному следует выполнять назначение врача для экстренных ситуаций:
- ингаляции с адреномиметиками при обструктивном бронхите, бронхиолите, астме;
- при астме ингалировать средства, содержащие глюкокортикостероиды;
- при аллергическом характере приступа дать противоаллергические препараты.
Иногда применение даже привычного лекарства в обычной дозировке вызывает усиление спазма. Вместо расслабления происходит так называемый парадоксальный бронхоспазм, при котором продолжение лечения без смены препарата только усиливает симптомы приступа.
 Купировать это состояние можно только в стационаре: для снятия парадоксального бронхоспазма врач должен быстро подобрать лекарство, а риск усиление спазма существует и при смене препарата.
Купировать это состояние можно только в стационаре: для снятия парадоксального бронхоспазма врач должен быстро подобрать лекарство, а риск усиление спазма существует и при смене препарата.
Чтобы действительно оказать первую помощь и не навредить при бронхоспазме, еще до прихода врача нужно оценить состояние больного. У взрослых впервые возникает спазм дыхательных путей при эмфиземе легких, профессиональной астме, ХОБЛ. Но причиной приступа может быть и заболевание сердца.
У взрослых, страдающих заболеваниями сердца, развитие бронхоспазма может вызвать резкое усиление частоты сердцебиений и спровоцировать приступ мерцательной пароксизмальной аритмии – заболевания, опасного шоком, отеком легких, остановкой сердца. .
Бронхиальная астма: облегчить симптомы
ЗАПИСЬ НА ПРИЕМ ВЕДЕТСЯ:
В регистратуре при наличии медицинского полиса
По телефону регистратуры:
+7 (351) 728-49-99 (ул. Воровского, 16)
Онлайн через Интернет на сайте http://talon.zdrav74.ru
Рекомендуем записываться к узким специалистам через Интернет, если у вас на руках есть направление или вы состоите на учете у специалиста. В других случаях просим сначала обратиться к терапевту.
Информация о платных услугах:
+7 (351) 728-48-99
Стол справок:
+7 (351) 728-49-99
Вызов врача на дом:
+7 (351) 728-49-99



5 мая отмечается Всемирный день борьбы с бронхиальной астмой.
Бронхиальная астма на сегодня является одним из самых распространенных заболеваний, как среди взрослого населения, так и среди детей. Сегодня в мире астмой страдает 235 миллионов человек. При этом за последние годы число заболевших существенно увеличилось.
В Челябинской области проживает более 30 тысяч астматиков.
Признаками астмы не обязательно являются свистящее дыхание и удушье. Больной также может жаловаться на тяжесть в грудной клетке, сухой кашель, хрипы, затрудненное дыхание, бледность. Симптомы могут усиливаться ночью или рано утром. У детей астма обычно начинается с часто повторяющихся бронхитов на фоне простудных заболеваний, а также частых острых респираторных заболеваний, и получающих необоснованные курсы антибиотикотерапии.
Развитие астмы начинается с частых вирусных инфекций. Здесь важно вовремя выявить аллергическую направленность заболевания и найти причинно-значимый аллерген, чтобы избежать развития осложнений.
Как проводится диагностика астмы?
При осмотре пациента врач ориентируется, в основном, на клиническую картину заболевания, а также оценивается уровень эозинофилов в крови и мокроте, историю развития заболевания, связь с аллерго (сезонное) обострение, связь с приемом пищи, медикаментами, животными, бытовой фактор. Проводится исследование функции внешнего дыхания с помощью спирографии и дополнительно выявляются причинно-значимые аллергены по крови.
Каковы причины возникновения заболевания?
Причины возникновения астмы еще недостаточно ясны медикам. Здесь имеет значение, как наследственная предрасположенность, так и внешние факторы: воздействие аллергенов, частые вирусные болезни, неправильный образ жизни, условия окружающей среды, социальная принадлежность. У детей главным толчком к развитию заболевания становятся аллергия и частые болезни. Особое внимание хочется обратить на курение. Если родители курят возле ребенка или в доме, они должны осознавать, что вся вина за учащение приступов астмы у ребенка ложится на них.
Астма всегда передается по наследству?
Если у кого-то из родственников есть астма, то вероятность заболеть у следующего поколения достаточно высока. Но у некоторых больных с бронхиальной астмой в родне ею никто не страдает, и, наоборот, не у всех родителей с астмой появляются больные дети. Причины такого явления еще не выявлены.
Так, у одного человека признаки астмы могут проявиться в детстве, а у другого – только в зрелом возрасте. Здесь решающую роль играет провоцирующий фактор.
Аллергия является обязательной «спутницей» астмы? Как они связаны друг с другом.
Аллергия является ключевым фактором при формировании астмы, но не обязательным. Появление астмы при аллергии провоцирует постоянное воспаление дыхательных путей. Например, началом развития болезни могут послужить: курение, промышленный фактор, пищевые аллергены, частые вирусные и бактериальные. С возрастом опасными становятся уже ингаляционные аллергены – клещ домашней пыли, аллергены животных и птиц, пыльцевые и грибковые аллергены. Считается, что ранний контакт ребенка с домашними питомцами может спровоцировать развитие бронхиальной астмы.
Излечима ли астма?
Астма – это хроническое заболевание, избавиться от него нельзя, можно лишь увеличить срок ремиссии и улучшить качество жизни пациента. При этом нередки случаи, когда ребенок с бронхиальной астмой в подростковом возрасте просто «перерастает» ее, она исчезает, но может снова возникнуть уже в более зрелом возрасте. Особенно часто это встречается у мальчиков.
При этом в дошкольном возрасте реже болеют девочки, но когда они подрастают и начинаются проблемы с весом (ожирение или резкое похудение на строгой диете), приступы астмы могут значительно участиться.
Поэтому у школьников особенно важно проводить качественное лечение и профилактику бронхиальной астмы и аллергии, чтобы облегчить их течение во взрослой жизни. Своевременная диагностика, адекватное лечение и налаживание быта позволяют добиться значительного улучшения жизни пациентов
с астмой.
Какие методы лечения астмы существуют?
Врач индивидуально подбирает базисную терапию с учетом тяжести заболевания. Она может быть в форме ингаляций или таблеток. Препараты помогают достичь длительной ремиссии и предупредить обострения. Противовоспалительные препараты могут использоваться также и для профилактики развития приступов, поскольку воспалительный процесс в бронхах идет и в период ремиссии. Кроме того, больной и его близкие должны знать, как действовать в случае приступа.
Какие существуют немедикаментозные методы борьбы с астмой?
Такие методы существуют, но они применяются только в совокупности с лекарственной терапией. В первую очередь, необходимо создать для больного гипоаллергенный быт и питание. Ежедневно проводить дома влажную уборку, прогулки на природе. Категорически запрещено курить.
Также стоит избегать факторов, провоцирующих начало приступа – физической нагрузки, холодного воздуха, раздражающих газов или запахов, стрессов, курение.
Для развития органов дыхания активно используется дыхательная гимнастика, которая учит больного спокойно и правильно дышать, астматикам полезно пение, игра на духовых музыкальных инструментах. Хорошо помогает массаж с вибрацией, он уменьшает бронхоспазм, помогает отделению мокроты и повышает выносливость дыхательной мускулатуры. Больным астмой показано санаторно-курортное лечение в горном климате, а также спелеотерапия, то есть лечение в специальных пещерах. Эффект даже от однократного горноклиматического лечения может сохраняться на протяжении 2-3 лет. Но важно, чтобы лечение длилось не менее месяца, поскольку адаптация организма к новому климату проходит примерно в течение 10 дней и в этот период состояние больного может ухудшиться.
Можно ли делать прививки больным астмой.
Прививки пациентам, страдающим астмой, можно ставить только в период ремиссии не менее 4 недель, а также при отсутствии острых заболеваний и аллергии на компоненты конкретной вакцины. При этом необходимо продолжать плановую базисную терапию. Полный отказ от прививок при астме бывают крайне редко.
Какая физическая нагрузка показана астматикам?
При правильно подобранной базисной терапии бронхиальная астма не должна препятствовать занятиям спортом. В западных странах спортсмены с астмой участвуют даже в олимпийских играх. Приступы бронхоспазма может вызвать бег, особенно на холодном воздухе и в горной местности. При этом реакция может возникнуть, как сразу же после нагрузки, так и через 3-6 часов. Для больных астмой очень полезна лечебная физкультура. Специальные техники дыхания и релаксации могут существенно облегчить состояние пациента. Астматикам также показано плавание и спокойная ходьба, но не в сырую и влажную погоду.
Возможна ли профилактика астмы?
Если у кого-то из родственников есть аллергическое заболевание. Стоит обратить внимание на организацию быта, максимально ограничить ребенка от всевозможных бытовых и промышленных аллергенов. Дети и подростки, проживающие в городе Челябинске, могут получить консультацию врача аллерголога-иммунолога, в рамках Территориальной программы государственных гарантий оказания бесплатной медицинской помощи жителям Челябинской области медицинскую помощь по специальности «аллергология-иммунология» в — 14 детских поликлиниках (МБУЗ ДГКП №1, ДГП №3, ДГП №4, ДГП №5, ДГП №7, ДГП №8, ДГП № 9, ДГП №11 , ДГКБ №1, ДГКБ №2, ДГКБ №7, ДГКБ № 8, ДГКБ №9, ГБУЗ ОКБ № 2).
В городской клинической больнице регулярно проходят профилактические акции и занятия в «Астма-школе» и «Школе ХОБЛ», постоянно работает «Кабинет отказа от курения» (ул. Воровского, 16, кабинет №345 с понедельника по пятницу с 9-00 до 12-00).
В городской клинической больнице № 1 организован городской аллергологический кабинет, ведет прием врач-пульмонолог, врач-аллерголог.
О режиме работы врача аллерголога-иммунолога можно узнать по телефону единого колл-центра ГКБ №1: 8 (351) 728-49-99.
Специализированную стационарную медицинскую помощь по направлению «аллергология-иммунология» оказывают детям и подросткам, жителям города Челябинска, в детском аллергологическом отделении МАУЗ ОТКЗ ГКБ №1.
В период обострения взрослые больные направляются в пульмонологическое отделение терапевтического стационара, в детское аллергологическое отделение стационара педиатрии. Пациенты направляются врачом — пульмонологом, аллергологом поликлиники или в ситуациях требующих экстренного оказания медицинской помощи врачом скорой медицинской помощи или неотложной медицинской помощи.
Бронхиальная астма: как уберечься от обострений
С наступлением холодов у людей, страдающих бронхиальной астмой, появляются новые заботы: морозный воздух, простуда способны спровоцировать обострение заболевания и осложнить жизнь. Но холодное время года – не повод расстраиваться, если знаешь, как себя защитить, считает д.м.н., профессор, заведующая кафедрой внутренних болезней № 2 Красноярского Государственного медицинского университета Ирина Владимировна Демко.
Бронхиальная астма по своей природе – заболевание изменчивое, как мы говорим – вариабельное. Симптомы могут появляться, и исчезать, даже без лечения, обострения развиваются как стремительно, так и постепенно. Как правило, это связано с индивидуальными особенностями пациента и факторами, которые являются причиной возникновения болезни и обострений. В то же время большинство пациентов могут реагировать и на смену времен года.
Сезонная вариабельность настолько свойственна бронхиальной астме, что врач, оценив жалобы и симптомы, может заподозрить это заболевание, даже не прибегая к дополнительным методам исследования. Весна встречает нас распутицей, таяние снега обнажает прошлогоднюю листву, а это излюбленная среда для роста плесневых грибков, затем – бурное цветение, доставляющее неприятности людям, страдающим весенним поллинозом – аллергией на пыльцу деревьев. Наступает лето, а с ним приходит жара, духота, в воздухе буквально висит пыльца цветущих трав, и уже не до летних радостей тем, у кого эта пыльца вызывает раздражение. Осень – пора дождей, внезапных перепадов температуры, промоченных ног и прелых листьев. Наконец-то зима прячет под снегом осеннюю грязь, но приносит с собой холода, снег, вирусные инфекции. И всё чаще слышишь «Летом чувствую себя нормально, но как только похолодает…». И для умения поддерживать контроль над астмой, следует учитывать особенности каждого времени года.
Какие особенности наступающего сезона следует учитывать астматику? Прежде всего, это холодный воздух. Одной из характерных особенностей астмы является гиперреактивность бронхов, т.е. повышенная чувствительность. Бронхи астматика бурно реагируют на факторы, практически безразличные для бронхов здорового человека, среди них не только аллергены, но и неспецифические раздражители – физическая нагрузка, резкие запахи, атмосферные загрязнения и, конечно, холодный воздух. Бронхи «рассматривают» эти факторы как чужеродные и агрессивные и спешат защититься, сужаются, возникает спазм бронхов.
Особенно часто холодовой бронхоспазм возникает при выходе из теплого помещения на улицу. Свести к минимуму вероятность астматического приступа перед контактом с раздражителями, в том числе и холодным воздухом, позволит ингаляция бронхорасширяющими препаратами, которые, как известно, обладают защитными свойствами. Такую профилактическую ингаляцию нужно делать за 20-30 минут перед выходом на холод.
Следует помнить — решение о применении любого лекарственного препарата может принимать только врач. Сильная реакция на неспецифические раздражители, в том числе и холодный воздух, обычно говорит о недостаточном объеме планового лечения. Но холодовой бронхоспазм может возникать и при исходно хорошем контроле над астмой, например, после перенесенных вирусных инфекций или контакта с аллергеном. У некоторых людей реакция на вдыхание холодного воздуха является постоянной индивидуальной особенностью и нередко наблюдается при повышенном тонусе парасимпатической нервной системы. Выделяют даже особый вариант астмы – холинергическую астму. В таких случаях для профилактики холодового бронхоспазма рекомендуют холинолитики – препараты, расширяющие бронхи за счет действия на парасимпатическую нервную систему.
Второй серьезной опасностью, подстерегающей астматиков осенью и зимой, являются острые респираторные вирусные инфекции, в том числе грипп. Именно на это время года приходится пик заболеваемости вирусными инфекциями и даже здоровые во всех отношениях люди, один-два раза в год переносят ОРВИ. Для астматика же такая инфекция не просто мелкая неприятность, а огромный риск обострения бронхиальной астмы. Причем обострение способна вызвать любая, даже самая незначительная простуда: респираторные вирусы влияют на нервную регуляцию тонуса бронхов, повышая их готовность к спазму.
Вероятность простудного заболевания во многом зависит от состояния организма. Поэтому нужно позаботиться и об иммунитете. Самая лучшая профилактика от простуды, особенно для детей, — закаливание. Начинать следует с обтирания тела полотенцем, смоченным холодной водой, очень эффективны плавание, ходьба. Вирусы боятся так называемых фитонцидов, которыми являются лук и чеснок. Чтобы обезопасить себя во время эпидемии гриппа, в октябре – ноябре месяце необходимо сделать прививку против вируса гриппа или пневмококка. А если не успели или есть противопоказания, то ваш лечащий врач может порекомендовать другие методы вакцинации.
Если, несмотря на все принятые меры, вы почувствовали недомогание, нужно немедленно обратиться к врачу и придерживаться того лечения, которое назначит доктор.
Астматикам не стоит экспериментировать с лекарственными препаратами, облегчающими общее состояние при простуде и понижающими температуру. Например, не всем можно принимать аспирин, у некоторых людей он может вызвать удушье. У таких пациентов в качестве средства для снижения температуры рекомендуется парацетамол. Неблагоприятная реакция может последовать и после приема других обезболивающих и жаропонижающих средств: анальгина, вольтерана, индометацина, ортофена и т. д. Для людей, чувствительных к аспирину, небезопасны и таблетки, капсулы, покрытые цветными оболочками. Такие оболочки содержат краситель тартразин, имеющий сходную форму с аспирином. С особой осторожностью и в крайних случаях врачи прописывают людям, страдающим бронхиальной астмой, антибиотики, а перед назначением обязательно проводят пробу на лекарство.
Чтобы справиться с простудой, люди нередко прибегают к травяным ингаляциям. Больным бронхиальной астмой, имеющим аллергию на пыльцу растений, это делать нельзя, так как можно усугубить обострение астмы. Во-вторых, горячий пар может повредить слизистую оболочку верхних дыхательных путей и даже вызвать ожог.
При обострении астмы, когда требуется безотлагательная помощь, применение привычных ингаляторов, даже со спейсером, может оказаться не достаточно эффективным, так как лекарства из них плохо проникают в суженные бронхи. Наиболее действенную скорую помощь оказывают небулайзеры – современные ингаляторы, преобразующие жидкое лекарство в очень мелкие частицы, так называемую аэрозоль. Лекарственная аэрозоль равномерно распределяется в верхних и нижних дыхательных путях, оказывая быстро желаемый бронхорасширяющий и противовоспалительный эффект. Ингаляция происходит при спокойном дыхании в течение нескольких минут.
В настоящее время многие бронхорасширяющие препараты выпускаются не только в виде карманных ингаляторов, но и в форме растворов для небулайзера. (это обязательно должно быть указано на упаковке и в инструкции).
Знания особенностей зимних раздражителей, соблюдение необходимых мероприятий (хорошо подобранная базисная терапия, наличие в кармане ингалятора для облегчения симптомов, небулайзер и пикфлоуметр дома, составленный заранее план действий при приступе астмы) позволят людям, страдающим бронхиальной астмой, избавиться от страха перед обострением и смело встречать зиму. Но не следует быть слишком самоуверенным – даже «бывалый» астматик не всегда может самостоятельно справиться со своей болезнью. Очень важно не переоценить свои силы, не пропустить момент, когда ситуация выходит из-под контроля. Наилучший способ не допустить серьезных осложнений – вовремя обратиться к врачу.
Бронхиальная астма у детей

Бронхиальная астма – хроническое воспалительное заболевание дыхательных путей, сопровождающееся спазмом бронхиального дерева. Лечением болезни занимается пульмонолог, при необходимости привлекаются аллерголог и иммунолог.
Описание заболевания
 Бронхиальная астма признана одной из наиболее распространенных хронических патологий среди детей школьного возраста. Численность больных увеличивается с каждым годом, что связывают с ухудшением экологической обстановки.
Бронхиальная астма признана одной из наиболее распространенных хронических патологий среди детей школьного возраста. Численность больных увеличивается с каждым годом, что связывают с ухудшением экологической обстановки.
Астма – серьезная и тяжелая патология, которая в отсутствие лечения сопровождается развитием осложнений. Наименее опасные – частые ОРВИ, хронические риниты, синуситы. Но есть и более серьезные. Отсутствие адекватной коррекции заболевания существенно ухудшает качество жизни больного, ведет к нарушениям физического и умственного развития и даже к опасным для жизни состояниям.
Природа заболевания до конца не выяснена. Патология считается многофакторной. Предрасположенность определяется генетически. У детей бронхиальная астма чаще развивается на фоне аллергических реакций.
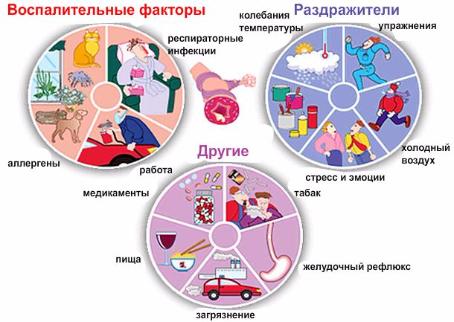
При бронхиальной астме нарушается реакция слизистой бронхиального дерева на определенные условия (триггеры). К таковым относят повышенную или пониженную температуру и влажность воздуха, вдох аллергенов (пыльца, шерсть, пылевой клещ), контакт с лекарственными и химическими веществами, физические нагрузки, стрессовые ситуации.
В результате в слизистой бронхов развивается дисфункциональное иммунное воспаление. Эпителиальная выстилка отекает и в целях защиты вырабатывает чрезмерное количество слизи. Однако при бронхиальной астме происходит ее сгущение, развивается частичная или полная обструкция бронхов. Ситуация усугубляется бронхоспазмом – сокращением гладких мышц бронхов. В итоге просвет бронхиального дерева значительно сужается (из-за обструкции слизью и спазма мышц). Пациент страдает от приступов мучительного кашля и затруднений при выдыхании из легких воздуха (экспираторная одышка). Объем поступаемого в организм кислорода резко сокращается, все ткани начинают испытывать гипоксию (кислородное голодание), вследствие чего нарушаются любые биохимические реакции.
Виды астмы
Выделяют аллергическую форму астмы (приступы провоцируют аллергены), инфекционно-зависимую (проявляется на фоне ОРВИ или бактериальных заболеваний дыхательных путей), смешанную. Также существует аспириновая астма, гормонозависимая, аутоиммунная. Отдельно рассматривают бронхиальную астму, проявляющуюся при физических или умственных нагрузках.
В зависимости от частоты возникновения приступов и их тяжести астма бывает легкой, среднетяжелой и тяжелой.
Симптомы бронхиальной астмы
 У детей чаще наблюдаются аллергическая и смешанная формы заболевания. Симптомы первое время могут быть смазанными и напоминать простуду. Однако позже клиническая картина становится более характерной. Заболевание проявляется:
У детей чаще наблюдаются аллергическая и смешанная формы заболевания. Симптомы первое время могут быть смазанными и напоминать простуду. Однако позже клиническая картина становится более характерной. Заболевание проявляется:
- приступообразным малопродуктивным кашлем (в конце приступа откашливается небольшое количество слизи);
- свистящими звуками во время вдоха-выдоха;
- одышкой (затрудняется преимущественно выдох);
- ощущением сдавливания грудной клетки.
У детей с бронхиальной астмой длительное время наблюдается кашель с хрипами. Симптом усиливается во время активных игр, стрессовых ситуаций (во время плача, испуга), в ночное время. Приступы возникают вскоре после того, как малыш укладывается в постель.
После кашля возникает чувство нехватки воздуха. Дыхание учащается, появляются свистящие хрипы, движения грудной клетки становятся более заметными, выдохнуть больному тяжело, т.к. приходится подавлять сильное сопротивление со стороны суженных бронхов. После приступов ребенок вялый, апатичный, сонливый.
Причины бронхиальной астмы
Однозначно указать точную причину развития бронхиальной астмы у детей невозможно. Предрасполагающими факторами считаются:
- плохая наследственность (чаще болеют дети, у которых один из родителей имеет такой же диагноз);
- аллергические заболевания в раннем детском возрасте;
- ожирение;
- курение матери во время вынашивания ребенка;
- частые инфекционные заболевания дыхательных путей;
- плохая экология (проживание в больших городах, загазованных районах);
- неблагоприятные бытовые условия (запыленность помещений, чрезмерное использование бытовой химии).
На данный момент предрасполагающим фактором считается и пищевая аллергия. Спровоцировать астму может длительное употребление продуктов, которые стимулируют аллергизацию организма (шоколад, пряности, добавки) на фоне отягощенной наследственности.
Диагностика бронхиальной астмы
Врачи «СМ-Доктор» имеют огромный опыт в диагностике и лечении бронхиальной астмы у детей. При своевременном выявлении заболевания и правильном подходе к терапии можно свести к минимуму количество приступов и значительно улучшить качество жизни больного. А особенностью бронхиальной астмы детского возраста считается возможность полного излечения. Это связано с тем, что организм ребенка постоянно и динамично развивается. Поэтому если создать такие условия, при которых бронхи начнут нормально реагировать, и иммунитет будет адекватно работать, то ребенок полностью избавиться от заболевания, которому не будет места во взрослой жизни.
Врач тщательно изучает анамнез (в том числе семейный), собирает жалобы, выслушивает сердце и легкие. Оценивая эти сведения в совокупности с результатами дополнительного обследования, доктор ставит диагноз и подбирает оптимальное лечение.
В основе диагностики лежат тесты для оценки функции внешнего дыхания. По их результатам делают выводы о степени бронхиальной обструкции. Обследование включает:
- пикфлуометрию (измерение пиковой скорости во время форсированного выдоха);
- спирографию (измерение объема легких);
- пневмотахографию (измерение скорости выхода воздуха в середине выдоха).
Для выявления провоцирующих факторов определяют аллергический статус. По анализам крови и бронхиальной слизи определяют тяжесть заболевания. Для оценки степени обструкции делают рентгенографию легких.
Лечение бронхиальной астмы
Задачей терапии является эффективный контроль болезни, который обеспечит для ребенка возможность жить полноценной жизнью (заниматься спортом, правильно развиваться умственно и физически). При правильно подобранном лечении симптомы удается полностью контролировать, а осложнения предупреждать.
Врачи «СМ-Доктор» к лечению бронхиальной астмы у детей применяют комплексный подход. Программа лечения базируется на исключении факторов, провоцирующих приступ (аллергены, стрессы, перенапряжения и т.д.). С учетом формы заболевания назначают лекарственные препараты, которые устраняют воспаление в бронхах, нормализуют секрецию и выведение слизи, снижают реактивность бронхов. Отдельно подбирают средства для экстренного купирования приступов, которые снимают бронхоспазм и восстанавливают вентиляцию легких.
Лечение любых заболеваний (гриппа, ОРВИ, простуды и даже головной боли) у ребенка с бронхиальной астмой должно проходить под контролем врача.
Профилактика бронхиальной астмы
Профилактические меры актуальны для детей, склонных к аллергии, а также чьи близкие родственники страдают от астмы. Такие мероприятия необходимо проводить с самого рождения. Для профилактики бронхиальной астмы следует:
- кормить новорожденного грудным молоком как можно дольше;
- правильно вводить прикорм;
- избегать продуктов, которые могут вызвать аллергию (мед, шоколад, орехи);
- своевременно и под контролем педиатра лечить простудные и инфекционные заболевания;
- свести к минимуму контакты с бытовыми аллергенами (химические средства, пыль, шерсть животных);
- использовать подушки и одеяла с гипоаллергенными наполнителями;
- отказаться от любых предметов интерьера, накапливающих пыль (ковры, тяжелые шторы);
- регулярно проветривать дом и делать влажную уборку;
- создать благоприятную психологическую обстановку в семье.
Наиболее эффективны меры, направленные на общее укрепление организма и стимуляцию иммунитета. К таковым относят активный образ жизни, полноценное питание, ежедневные прогулки на свежем воздухе, закаливание.
В «СМ-Доктор» работают квалифицированные детские пульмонологи, аллергологи и иммунологи. Специалисты детально оценят состояние ребенка, составят индивидуальный прогноз в отношении бронхиальной астмы и при объективном диагностировании заболевания назначат целенаправленное лечение. Обращайтесь к лучшим врачам, которые помогут ребенку дышать полной грудью, расти и развиваться правильно!
Приступ бронхиальной астмы
Что делать в случае развития приступа астмы, и как распознать его приближение, должно быть написано в вашем индивидуальном плане действий при астме. Лечение приступа бронхиальной астмы, как правило, заключается в принятии одной или нескольких доз препарата неотложной помощи.
Если состояние продолжает ухудшаться, необходима госпитализация в больницу. Для лечения в больнице используют кислород, препараты для неотложной помощи (бронхолитики быстрого действия) и лекарства для поддерживающей терапии, чтобы вновь взять астму под контроль. После развития приступа астмы, нужно пересмотреть индивидуальный план действий, чтобы выяснить причину ухудшения и скорректировать лечение.
Признаки того, что приступ астмы на подходе у всех разные. Поскольку каждый организм индивидуален. Но есть общие симптомы, зная которые можно предугадать приближение приступов:
- изменение цвета кожи рук и лица – наличие синюшного оттенка;
- повышенное потоотделение;
- при дыхании отчетливо слышатся хрипы;
- частый «лающий» кашель практически без выделения мокроты;
- отделение мокроты, после которого приступ стихает.
Предвестниками неаллергического приступа так же являются кашель, общая слабость и головная боль. Нередко случается, что и медикам тяжело обнаружить раздражитель, вызвавший приступ, не говоря уж об обычном человеке. Но астматики, которые живут с этой проблемой достаточно долгое время, могут по собственным ощущениям диагностировать начинающийся астматический приступ.
Сам приступ характеризуется активным наступающим удушьем, возникающим из-за спазма бронхов. Длительность острого состояния варьируется от трех минут до 5 часов.
Доврачебная помощь при приступе бронхиальной астмы должна производиться быстро и оперативно. Иначе ухудшение состояния пациента может привести к повышению частоты приступов и усилению их интенсивности. Даже если человек не знает правильной последовательности действий, необходимо постараться успокоить пациента и вызвать скорую быстрее, чем состояние ухудшится.
Существует специальный алгоритм оказания помощи, отвечающих за снятие симптомов болезни. Соблюдение данных рекомендаций при приступе бронхиальной астмы поможет нормализовать астматику общее состояние.
Снижают приступ удушья при бронхиальной астме такие действия:
- Во-первых, постараться успокоиться и помочь астматику нормализовать дыхание, поскольку возможность остановить приступ астмы, зависит от расслабления и успокаивания астматика.
- Второе, что необходимо сделать – открыть окно, чтобы помещение быстро наполнилось свежим увлажненным воздухом.
- Необходимо помочь астматику принять правильное положение в пространстве. Лучше всего, если он будет сидеть. Пациент может стоять, привалившись к стене, но ни в коем случае нельзя допускать положение лежа на спине. Допустимый максимум – лежа на боку.
- Голову астматика нужно слегка наклонить вниз, что поможет ему нормально дышать и не захлебнуться быстро отходящей мокротой.
- Необходимо устранить всё, что мешает спокойному и размеренному дыханию – галстук, украшения, тугой воротник.
- Следует удалить аллерген, если его наличие точно известно.
- Есть способ спровоцировать снятие спазма болевым ударом в область коленей или локтей. Развитие шока в суставах разовьет нервный спазм и увеличит бронхи. Также может помочь приготовление специальной теплой ванны для конечностей. Но это возможно только в том случае, если больной ничего не ел, и в дыхательных путях нет пищевых продуктов.
- В случае если у астматика есть препараты для быстрого купирования приступа бронхиальной астмы, а также ингаляционный аппарат, важно срочно ими воспользоваться, но при этом строго соблюдая предписанную врачом дозировку. Чтобы купировать приступ ингалятор рекомендуется применять каждые 20-25 минут.
В случае, когда у человека отсутствует ингалятор, способный помочь ему побороть приступ, или если не удается прекратить приступ необходимо позвонить в службу скорой медицинской помощи, где опытные медики проинформируют, какие действия следует осуществить и каким средством облегчить состояние до их приезда.

Здоровый образ жизни для Вас – это, прежде всего, …