Сосуды нижней конечности возможные заболевания симптомы и лечение
Диагностика и лечение тромбоза (Сергиев Посад)
Тромбоз – симптомы, причины, профилактика, диагностика и лечение в клинике «Парацельс», Сергиев Посад
ВНИМАНИЕ: Доступны онлайн-консультации врачей (более 18 специальностей).
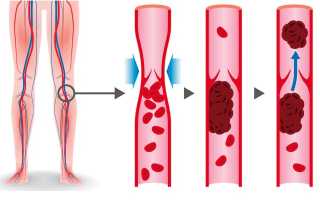
Процесс тромбообразования полезен для остановки кровотечений, но кровяные сгустки могут формироваться прямо в сосудах и закупоривать их. Тромбозом называется частичное или полное перекрытие просвета артерии или вены сгустком из белков плазмы крови и форменных элементов. Частичный блок приводит к кислородному и энергетическому голоданию тканей, а полный ー к их отмиранию.
Общие сведения о тромбозе
Тромбоз ー процесс прижизненного свертывания крови в полости сосудов и сердца. Этот процесс опасен еще и тем, что часть тромба может оторваться и занестись током крови в другие органы. Например, при тромбозе глубоких вен нижних конечностей часто развивается тромбоэмболия легочной артерии или сосудов головного мозга.

Классификация тромбозов
В зависимости от локализации патологического процесса:
Артериальный:
- артерий головного мозга;
- сердца;
- кишечника (мезентериальный тромбоз);
- печени;
- бедренной артерии и других.
Венозный (флеботромбоз):
- вен нижней конечности;
- геморроидального сплетения;
- бедренной и подвздошной вен;
- кавернозного синуса (внутричерепного коллектора венозной крови);
- вен сетчатки глаза.
По тяжести течения заболевания выделяют острый ー резкая блокада тока крови, и хронический ー тромб растет постепенно, ткани успевают приспособиться к этому и компенсировать патологические изменения.
Механизм развития и причины тромбоза
В процессе образования внутрисосудистого тромба есть три патологических звена:
- Нарушение целостности сосудистой стенки. При повреждении внутренней выстилки сосудов активируются ферментные системы, которые запускают процесс свертывания крови.
- Замедление тока крови. Это происходит при нарушении оттока (сдавливании вен, варикозном расширении), длительном отсутствии движения конечностей, сердечной недостаточности.
- Сгущение крови. Обусловлено обезвоживанием, аутоиммунными заболеваниями, химиотерапией, приемом оральных контрацептивов.
Тромб часто образуется на фоне таких болезней:
- атеросклероз;
- сердечная недостаточность;
- аневризмы сосудов и сердца;
- сахарный диабет;
- ожирение;
- переломы костей;
- гормональные нарушения;
- онкологические заболевания.
Тромбозы у детей
Возможные причины образования тромба у детей:
- тромбофилия ー врожденный дефицит антикоагулянтных факторов крови;
- лейкозы, другие онкологические заболевания;
- кожная фульминантная пурпура, синдром диссеминированного внутрисосудистого свертывания (развивается при тяжелых интоксикациях, воспалительных заболеваниях: панкреатит, перитонит и др.);
- наличие антифосфолипидных антител, волчаночного антикоагулянта, других аутоантител (антител к собственным клеткам).
Эпизоды появления тромбов у ребенка должны стать поводом к серьезному обследованию для определения причины.
Факторы риска развития тромбоза
Вероятность развития заболевания повышают такие факторы:
- возраст старше 50 лет;
- ожирение;
- курение, алкоголизм, наркомания;
- неправильное питание;
- малоподвижный образ жизни;
- травмы;
- потребность в частых внутривенных инъекциях и процедурах, связанных с нарушением целостности сосудов (забор крови, гемодиализ, установка венозного катетера) ー повышают риск развития флебита, воспаления венозной стенки.
Симптомы тромбоза
Клинические проявления этой патологии разнятся в зависимости от локализации.
Симптомы венозных тромбозов
Когда перекрывается вена, затрудняется отток крови, поэтому ткани дальше места закупорки отекают, синеют. Скапливаются продукты жизнедеятельности клеток, потому развивается интоксикация тканей, это сопровождается болью, нарушением чувствительности (ощущение “ползания мурашек”). Если вовремя не вмешаться ткани начинают отмирать.
Симптомы тромбоза вен нижних конечностей:
- отечность ноги, резкое увеличение в размерах, синюшность;
- судороги икроножных мышц;
- постоянная боль в ноге, которая усиливается при ходьбе;
- усиление венозного рисунка на бедре.
Тромбоз кавернозного синуса:
В твердой мозговой оболочке есть каналы, в которые стекается венозная кровь от головного мозга. Закупорка одного из этих синусов ー кавернозного несет опасность, поскольку через него проходит несколько черепно-мозговых нервов и внутренняя сонная артерия. Наиболее частые причины образования тромба кавернозного синуса ー воспалительные заболевания носа, приносовых пазух, кожи лица и головы. Признаки:
- головная боль;
- снижение остроты зрения, двоение в глазах;
- спутанность сознания;
- жар, лихорадка;
- отек век и окологлазной области;
- боль в шее при поворотах и наклонах головы;
- нарушение чувствительности кожи лица.
Среди последствия такого тромбоза: инсульт, потеря зрения, кома.
Геморроидальный тромбоз
Развивается на фоне геморроя. Ему способствуют хронические запоры, физическое перенапряжение, беременность и роды, злоупотребление алкоголем. Признаки:
- боль, жжение и зуд в области анального сфинктера;
- выделение крови с калом и независимо от акта дефекации;
- выпадение геморроидальных узлов.
Тромбоз сосудов сетчатки глаза
Патология является типичным осложнением сахарного диабета и гипертонической болезни, но может развиваться и по другим причинам. Симптомы:
- ухудшение зрения, вплоть до полной потери (чаще одностороннее);
- появление пятен, сетки, пелены перед глазами.
Симптомы артериальных тромбозов
Закупорка артерии приводит к кислородному и энергетическому голоданию тканей, что быстро приводит к их отмиранию. Артериальные формы заболевания чаще бывают острыми.
Тромбоз артерий головного мозга
Этот процесс ведет к некрозу участка мозга, который кровоснабжает пораженная артерия ー ишемическому инсульту. Признаки:
- гемипарез ー отсутствие движений в правой или левой половине тела (противоположной зоне поражения);
- асимметрия улыбки ー один угол рта опущен, не принимает участие в разговоре и улыбке;
- неясность речи;
- когда больной высовывает язык, он отклоняется в сторону.
- давящая, жгучая боль за грудиной, отдает в левую лопатку, руку, плечо, половину лица и шеи;
- одышка;
- при стенокардии помогает покой и нитроглицерин, при инфаркте улучшения не наступает, необходима срочная медицинская помощь.
Тромбоз легочной артерии
Является осложнением тромбоза вен нижних конечностей, эндокардита, инфаркта миокарда. Развивается стремительно, имеет высокую летальность. Признаки:
- острая колющая боль в груди;
- набухание вен шеи;
- одышка, ощущение нехватки воздуха;
- кровохарканье;
- учащение сердечных сокращений.
- сильная боль под правым ребром;
- тошнота, рвота, горечь во рту;
- желтушность кожных покровов и белков глаз.
Диагностика тромбозов
Для постановки диагноза врач назначает такие исследования:
- общий анализ крови;
- коагулограмма;
- допплерография (ультразвуковое исследование тока крови в сосудах);
- ангиография ー рентгенологическое исследование с предварительным введением контрастного вещества в сосуды.
Профилактика тромбозов
Основные меры предотвращения образования тромбов:
- регулярная физическая активность;
- контроль массы тела;
- ношение компрессионного белья по показаниям врача;
- отказ от курения, алкоголя, наркотиков;
- контрастный душ;
- своевременная диагностика и лечение заболеваний сердца, эндокринной системы.
Диагностика и лечение тромбозов в Медицинском центре «Парацельс»
Специалисты медицинского центра “Парацельс” помогут в диагностике и устранении этой патологии, обеспечат поддержку в реабилитационном периоде, дадут рекомендации по дальнейшей профилактике.
В нашем центре для диагностики и лечения применяется оборудование экспертного класса ведущих мировых производителей. Приём ведут практикующие хирурги-флебологи, сердечно-сосудистый хирург с большим опытом работы.
В случае необходимости хирургического лечения тромбоза сосудов сердца, пациенты нашего медицинского центра будут направлены в Москву в ФГБУ НМИЦ ССХ им. А.Н.Бакулева Минздрава России в отделение Реконструктивной Хирургии Клапанов Сердца и Коронарных Артерий, где будет сделана операция на сердце по квоте ОМС.
На базе «Операционной №1» проводятся флебологические операции при заболевании вен. Ключевое преимущество сети Медицинских центров “Парацельс”— это высококвалифицированные профессионалы-хирурги с огромным практическим опытом.
Медикаментозное лечение
Основу лекарственной терапии составляют антикоагулянты (разжижают кровь, препятствуют увеличению тромба), фибринолитики и тромболитики (растворяют уже имеющиеся сгустки), антиатеросклеротические препараты (снижают уровень холестерина). При необходимости как симптоматическая терапия могут понадобиться анальгетики, противовоспалительные, кардиотонические средства, витамины, минералы и прочее.
Хирургическое лечение
Существуют такие способы оперативного лечения заболевания:
- тромбэктомия ー удаление тромба;
- стентирование (расширение при помощи каркаса) и шунтирование (создание обходного пути кровотока) при атеросклеротическом поражении артерий;
- артериовенозное шунтирование.
Если тромб удалить не удается, можно установить кава-фильтр ー приспособление помещается в вену выше уровня закупорки, чтобы не дать ему сместиться и закрыть просвет сосудов жизненно важных органов.
Прогноз жизни при диагнозе – тромбоз
Наиболее благоприятным вариантом является закупорка мелких сосудов, кровеносная система имеет коллатерали ー обходные пути кровоснабжения и оттока. Поэтому при микротромбозах выживаемость практически 100%.
При образовании тромба в сосудах сердца, головного мозга, легких, кишечника, печени прогноз неблагоприятен, шанс выжить и сохранить достаточное качество жизни зависит от скорости и качества оказания медицинской помощи.
В медицинском центре «Парацельс» работают терапевты, кардиологи, неврологи, хирурги и другие специалисты с большим опытом работы. Команда наши врачей обеспечивает комплексный подход к лечению осложнений тромбоза и реабилитации после основного лечения.
Записаться на приём к врачу можно каждый день, без выходных, выбрав удобный для Вас способ:
Записаться к врачу по телефону:
Оставить заявку (мы перезвоним в ближайшее время)
С заботой о Вашем здоровье, Медицинский центр “Парацельс”
Облитерирующие заболевания нижних конечностей
В основе этой группы заболеваний лежит атеросклероз артерий нижних конечностей, вызывающий ишемию. Заболевание умеренной степени может быть бессимптомным или вызвать перемежающуюся хромоту.
При этом заболевании в просвете сосудов, а именно артерий, в процессе жизнедеятельности образуются и нарастают атеросклеротические бляшки, полностью или частично перекрывающие просвет сосуда и нарушающие кровообращение в тканях.
Заболевание чаще встречается среди мужчин после 40 лет.
Причины
Факторы риска: артериальная гипертензия, дислипидемия (высокое содержание холестерина), курение, сахарный диабет и наследственная предрасположенность к атеросклерозу.
Ожирение, мужской пол и высокое содержание гомоцистеина — также факторы риска. 50-75 % пациентов с облитерирующими заболеваниями нижних конечностей также имеют ишемическую болезнь сердца или патологию сосудов головного мозга.
Симптомы
Как правило, облитерирующие заболевания нижних конечностей вызывают перемежающуюся хромоту: тревожащее болезненное ощущение, мышечный спазм, чувство неудобства или утомления в ногах, которое возникает во время ходьбы и уменьшается в покое. Симптомы хромоты обычно возникают в голенях.
Вследствие ухудшения кровотока конечностей развивается ишемический синдром, конечности становятся бледными, холодными на ощупь, снижается волосяной покров, исчезает или снижается пульсация на крупных артериях. Часто беспокоит боль в животе, у мужчин возможна эректильная дисфункция. В случае прогрессирования заболевания развивается гангрена конечности.
Диагностика
Существенную информацию о локализации облитерирующего заболевания артерий дают пальпация и аускультация сосудов ноги. Так, отсутствие пульса на подколенной артерии указывает на облитерацию бедренно-подколенного сегмента, а исчезновение пульса на бедре — на поражение подвздошных артерий.
Всем больным необходимо проводить аускультацию бедренных, подвздошных артерий и брюшной аорты. Над стенозированными артериями обычно выслушивают систолический шум. При стенозе брюшной аорты и подвздошных артерий его можно хорошо определить не только над передней брюшной стенкой, но и на бедренных артериях под паховой связкой.
Также информативными могут быть различные тесты. Например, коленный феномен Панченко определяется в положении сидя. Больной, запрокинув больную ногу на колено здоровой, вскоре начинает испытывать боль в икроножных мышцах, чувство онемения в стопе, ощущение ползания мурашек в кончиках пальцев пораженной конечности.
Проба Гольдфлама — в положении больного на спине с приподнятыми над кроватью ногами ему предлагают производить сгибания и разгибания в голеностопных суставах. При нарушении кровообращения уже через 10—20 движений больной испытывает утомление в ноге. Одновременно ведется наблюдение за окраской подошвенной поверхности стоп (проба Самюэлса). При тяжелой недостаточности кровоснабжения в течение нескольких секунд наступает побледнение стоп.
Установить степень ишемии нижней конечности помогают реография, ультразвуковая допплерография.
Лечение
Лечение учитывает стадию заболевания, степень выраженности ишемических расстройств, наличие или отсутствие осложнений. Лечение подразделяется на общее и местное, может быть консервативным и хирургическим.
В первую очередь необходимо лечить патологию, которая усугубляет облитерирующий атеросклероз (сахарный диабет, гипертоническая болезнь и др.).
Надо подобрать просторную и удобную обувь, устранить переохлаждение и травматизацию кожи стоп и голеней. Обязательно надо тщательно обрабатывать все мелкие травмы стоп и голеней, соблюдать осторожность при обрезании ногтей. Нужны дозированные физические нагрузки (ходьба не менее получаса в день в умеренном темпе), а диета должна быть гипохолестериновая.
Консервативное лечение заключается в назначении сосудорасширяющих препаратов, реополиглюкина внутривенно и аспирина внутрь для улучшения микроциркуляции, спазмолитиков, препаратов для улучшения тканевого питания, витаминотерапии.
Хороший эффект дает физиотерапия: электрофорез с новокаином, дарсонвализация, гипербарическая оксигенация.
При наличии трофических язв используют мази с антибиотиками.
При возникновении осложнений или отсутствия эффекта от лекарственной терапии прибегают к оперативному вмешательству. Например, это может быть баллонная ангиопластика – введение в полость сосуда специального баллона, который при раздувании его воздухом расширяет просвет артерии. Также применяют стентирование и шунтирование артерий.
При развитии гангрены производится ампутация некротизированного отдела конечности на соответствующем уровне с его последующим протезированием.
Лечение тромбоза и тромбофлебита нижних конечностей
Венозный тромбоз – это опасное воспалительное заболевание, которое развивается на фоне существующего варикозного расширения вен. Только своевременное и правильное лечение тромбоза нижних конечностей может направить течение болезни по благоприятному сценарию и обеспечить безопасность пациента. Если же упустить момент и не выполнить правильное лечение тромбоза вен, возможно распространение патологического процесса на глубокие вены конечностей, в результате чего существенно повышается риск перемещения тромбов по кровотоку и эмболии легочной артерии (которая заканчивается летально).
Клиника тромбоза: как не пропустить основные симптомы
Поверхностный тромбофлебит нижних конечностей начинается как ухудшение ставшего привычным варикозного расширения вен. Потому многие пациенты вовремя не обращают внимания на первые симптомы. Однако острый тромбофлебит лечение требует незамедлительное, потому к врачу следует обратиться, заметив следующие симптомы:
- Локальная болезненность в области варикозного расширения вен. Когда начинается тромбоз и гемостаз, на коже четко проявляется подкожный рисунок вен, болезненный при прикосновении.
- Возникновение дополнительных уплотнений вокруг вены. Проявляется заметной и резкой болезненностью всей области вокруг пораженной вены.
- Острая форма тромбофлебита может сопровождаться резким подъемом температуры до 39 °С, лихорадкой и ознобом. Также наблюдается резкое покраснение, набухание и отечность поверхности около вен.
Если наблюдаются некоторые или все из перечисленных выше симптомов, вам следует пройти анализ на тромбоз.
Высокоточная диагностика
В современных условиях тромбоз врач определяет в ходе ультразвукового исследования. УЗИ кровеносных сосудов является наиболее точным методом локализации воспалительного процесса, а также точного определения нарушений кровотока. В частности, если у пациента наблюдается выраженный тромбоз, при помощи УЗИ обеспечивается высокоточная диагностика.
Если диагноз подтвержден, венозный тромбоз лечение предполагает с использованием современных технологий и методов. Наша клиника располагает всем необходимым оборудованием для высокоточного и надежного решения проблемы.
Современные методы лечения
Консервативные методы лечения тромбофлебита помогают только смягчить течение болезни, но радикально решить проблему и снять угрозу тяжелых осложнений, опасных для жизни, может только качественно выполненная эндовенозная лазерная облитерация. Это один из наиболее современных методов хирургического лечения.
Лазерная облитерация нижних конечностей предполагает ввод в вену специального лазерного оборудования, которое при помощи температурного воздействия «запечатывает» пораженную вену и прекращает процесс образования тромбов в ней. Важное преимущество, которое имеет лазерная облитерация сосудов нижних конечностей, – отсутствие необходимости выполнения хирургических надрезов, что позволяет выполнять операцию амбулаторно.
Еще один современный метод – минифлебэктомия, удаление поврежденных вен через небольшие проколы. Операция минифлебэктомия также проводится амбулаторно и обеспечивает минимальный период реабилитации, а также относительно легкое субъективное восприятие.
В нашей клинике лазерная облитерания и минифлебэктомия цены имеют самые привлекательные, потому вы может получить услуги высшего качества по доступной цене.
Заболевания артерий нижних конечностей

- 22.06.2018
Заболевания артерий нижних конечностей. Как избежать грозных осложнений
Причины заболеваний артерий
Основной причиной заболеваний артерий нижних конечностей является атеросклероз. Отложение холестерина и жироподобных веществ на внутренних стенках артерий приводит к сужению (стеноз) или полной закупорке (окклюзии) просвета сосуда. Стеноз или окклюзия сосуда приводят к недостаточному поступлению крови в нижние конечности.
Симптомы на разных стадиях
В начальных стадиях болезни появляются боли в икроножных или ягодичных мышцах при ходьбе, заставляющие останавливаться для отдыха. Это, так называемый, симптом «перемежающейся хромоты». Он возникает из-за того, что в нижние конечности поступает недостаточное количество кислорода. Если мышцы на ногах не работают (например, вы сидите), им хватает того кислорода, который поступает обходными путями через мелкие сосуды. Если же мышцы активно работают (например, вы идете, бежите, поднимаетесь в гору), им требуется намного больше кислорода. При наличии закупорки сосуда, крови притекает уже недостаточно и возникает ишемия конечности, которая проявляется болью в ноге. Во время отдыха мышце нужно меньше кислорода и через несколько минут боль проходит. При этом закупорка сосуда может быть в паху, а боли будут возникать в икроножных мышцах или пальцах, потому что к ним будет притекать меньше всего крови. При прогрессировании заболевания кислорода к ноге поступает все меньше и меньше, появляются боли в ногах в покое, затем развивается гангрена. Если это случилось, шанс спасти ногу и избежать ее ампутации есть, но не у всех пациентов.
Группы риска
Атеросклероз сосудов ног очень распространенное заболевание. Начало заболевания чаще всего приходится на 50-60 лет. В этом возрасте болеют преимущественно мужчины. Но к 70-80 годам женщины начинают болеть атеросклерозом сосудов ног также часто, как и мужчины. Основными факторами риска данного заболевания являются: курение, малоподвижный образ жизни, сахарный диабет.
Диагностика
Основным методом диагностики и контроля за лечением (прогрессированием) заболевания является дуплексное сканирование артерий нижних конечностей. При первичном обращении к сосудистому хирургу такое исследование вам обязательно назначат. По результатам дуплексного сканирования хирург будет решать, нужны или нет дополнительные обследования, какой вид лечения вам лучше всего подойдет. Поэтому очень важно, чтобы исследование проводил врач, который имеет достаточный опыт совместной работы с сосудистыми хирургами.
Еще одним важным методом контроля за состоянием кровотока в ногах является ультразвуковая допплерография с определением лодыжечно-плечевого индекса. Это исследование очень легко и быстро ответит на вопрос – есть или нет заболевание артерий ног. Для этого врач только измерит артериальное давление на руках и ногах. Если давление в нижних конечностях такое же, как и на руках, значит проходимость артерий не нарушена. Если давление в ногах снижено – нужно идти к сосудистому хирургу.
Лечение и профилактика
Лечение заболеваний артерий нижних конечностей комплексное, постоянное и пожизненное. Основой лечения является физическая активность и регулярный прием рекомендованных препаратов. При выраженных проявлениях перемежающейся хромоты показано оперативное лечение, целью которого является восстановление проходимости сосуда. При наличии гангрены или любой незаживающей раны на стопе операция на сосудах является единственным способом сохранить ногу. Обязательным условием хорошего эффекта лечения является динамическое наблюдение у врача.
Почему выбирают нас?
Сотрудники нашей клиники обладают самым большим опытом лечения пациентов с атеросклеротическим поражением сосудов ног в Алтайском крае.
Внимание! Тромбофлебит

Тромбофлебит поверхностных вен нижних конечностей
Тромбофлебит — это воспаление стенок вен (флебит), в которых формируется тромб.
Каковы же причины, которые приводят к формированию тромбов в сосудах?
- Замедление кровотока по венам (венозный стаз);
- Повышенная свертываемость крови (гиперкоагуляция);
- Нарушение целостности стенок вен.
Как правило, тромбофлебит нижних конечностей является осложнением варикозной болезни и развивается в варикозно расширенных поверхностных венах ног. Больные с варикозом, которые не следят за своим состоянием и не проводят лечения, имеют 10-30%-ный риск развития острого тромбофлебита ног. Тромбофлебит вен нередко развивается и на фоне хронической венозной недостаточности. При варикозе развитие тромбофлебита ног провоцируется замедлением нормального кровотока в расширенных (варикозных) венах. В результате застоя крови в ней образуются тромбы, которые закупоривают мелкие вены. Немаловажный фактор — и изменения, которые происходят во время варикоза с внутренней венозной стенкой — она теряет свои антитромботические свойства. Предшествующее тромбофлебиту состояние — это сгущение крови и изменение ее состава вследствие застоя, что в итоге приводит к повышению ее свертываемости.
Толчком к развитию тромбофлебита даже в идеально здоровых венах также могут послужить:
- онкологические заболевания (мигрирующий тромбофлебит);
- воспалительные заболевания любых внутренних органов;
- нейротрофические расстройства;
- инфекционные болезни или переход на стенку вены воспалительного процесса из раны;
- аллергические заболевания;
- травмы;
- эндокринные расстройства;
- беременность;
- роды;
- гинекологические операции (аборты) и любые хирургические вмешательства.
- послеродовое осложнение или осложнение длительной катетеризации вен (так называемый постинъекционный тромбофлебит).
Тромб, как правило, развивается на голени. Если острый тромбофлебит нижних конечностей не лечить, может развиться восходящая форма острого тромбофлебита. Тромбы, которые образовались в венах, со временем могут рассасываться. Но в других случаях могут закупорить сосуд и тем самым нарушить кровообращение.
Процесс тромбообразования может распространяться. Скорость распространения тромбоза различна. Уже в течение первых суток весь ствол вены может быть тромбирован, но часто процесс развивается более медленно. Тромб также может оторваться и потоком крови быть отнесен в кровеносные сосуды других органов, вызывая закупорку этих сосудов и серьезные осложнения (тромбоэмболия легочной артерии). Это наиболее опасная форма тромбофлебита. Тромб начинает распространяться вверх по венам. Вся опасность острого тромбофлебита нижних конечностей при варикозе — вены расширены, клапаны смыкаются плохо. Если кусочек тромба оторвется, практически нет препятствий на пути этого тромба наверх. Риск развития тромбоэмболии легочной артерии чрезвычайно высок.
КАК ПРОЯВЛЯЕТСЯ ТРОМБОФЛЕБИТ ПОВЕРХНОСТНЫХ ВЕН?
Острый тромбофлебит поверхностных вен начинается с боли в ногах, не очень сильной. Болит кожа по ходу подкожных вен. Кожа над тромбированными венами также краснеет, воспаляется, становится теплее обычной на ощупь. Наблюдается небольшое повышение температуры тела — до 37,5 0 С, очень редко — до 38 0 С. Через некоторое время (обычно через 5-6 дней) температура возвращается в норму или остается на уровне субфебрильной. Некоторые тромбофлебиты нижних конечностей протекают вообще без какого-либо повышения температуры тела.
Сопутствующий симптом тромбофлебита поверхностных вен (его острой формы) — небольшой отек той ноги, где сформировался тромб. Кожа по ходу вен воспаляется полосами. Потом начинают появляться уплотненные участки различной величины. Их размер зависит от диаметра тромбированных вен. Эти уплотненные участки хорошо прощупываются и на самом деле являются тромбами. Ходьба также сопровождается болезненностью.
ДИАГНОСТИКА ТРОМБОФЛЕБИТА ПОДКОЖНЫХ ВЕН
Для достоверного подтверждение наличия тромба, а также его положение в вене, уровень распространения тромба (не перешел ли он на глубокую венозную систему) и характер (окклюзивный или неокклюзивный, флотирующий или нет) применяют ультразвуковую доплерографию и ультразвуковое дуплексное сканирование вен нижних конечностей.
Установленный диагноз «острый тромбофлебит поверхностных вен» — это приказ к немедленной госпитализации в стационар, независимо от того, требуется операция или нет.
ЛЕЧЕНИЕ ОСТРОГО ТРОМБОФЛЕБИТА ПОДКОЖНЫХ ВЕН
Существует два основных способа лечения острого тромбофлебита поверхностных вен — консервативный и хирургический.
- Постельный режим на весь острый период тромбофлебита, при котором больная нога должна находиться постоянно в приподнятом положении.
- Компрессионной терапии (эластичное бинтование или компрессионный трикотаж).
- Местное применение мазей (гепариновая мазь, лиотон-гель).
- Назначение нестероидных противовоспалительных препаратов, также обладающие обезболивающим действием.
- Флеботоники (детралекс, троксерутин и т.д.)
- Дезагреганты (ацетилсалициловая кислота, пентоксифиллин).
- Физиотерапия.
Основным показанием к оперативному лечению тромбофлебита, является нарастание тромба по ходу большой подкожной вены выше средней трети бедра или наличие тромба в просвете общей бедренной или наружной повздошной вены, что подтверждено дуплексным сканированием.
Общепризнанной операцией при восходящем тромбофлебите большой подкожной вены является операция Троянова–Тренделенбурга (перевязка большой подкожной вены).
Если вы занимаетесь самолечением варикозного тромбофлебита, это чревато — существует опасность для жизни. Категорически запрещено самостоятельно назначать себе спазмолитики и проводить тепловые процедуры. Эти манипуляции способны спровоцировать тромбоэмболию в легочную артерию.
При первых же проявлениях трмбофлебита следует обратиться к специалисту.
Облитерирующий атеросклероз сосудов нижних конечностей
Облитерирующий атеросклероз сосудов нижних конечностей – это хроническое заболевание сосудов, которое развивается по причине нарушений липидного обмена, приводящих к формированию атеросклеротических бляшек, утолщению стенок артерий и уменьшению сосудистого просвета. Заболевание вызывает тяжелую недостаточность кровообращения нижних конечностей, обрекает больных на мучительные страдания и лишает трудоспособности. Процесс локализуется преимущественно в крупных сосудах (аорта, подвздошные артерии) или артериях среднего калибра (бедренные, подколенные артерии).
Наиболее ярким признаком ишемии нижних конечностей является перемежающая хромота, характеризующаяся появлением боли, чувством онемения и сжатия в мышцах ноги при ходьбе. Это ощущение заставляет больного остановиться, после чего боль и сжатие постепенно проходят, однако при возобновлении нагрузки боль возвращается. Пораженная нога обычно бледнее противоположной, холодная на ощупь. Даже небольшие повреждения (царапины, ушибы, потертости) заживают плохо и могут вызвать образование язв. Чувство онемения и боли в покое нередко обусловлены также ишемией нервных стволов (ишемический неврит). Длительное течение заболевания приводит к развитию гангрены и неминуемой ампутации. В связи с этим поражение сосудистого бассейна нижних конечностей – угрожающее жизни состояние, и в структуре смертности от сердечно-сосудистых заболеваний занимает 3-е место. При высокой ампутации летальность составляет 25%. Наряду с этим необходимо отметить и то, что 50% пациентов погибают в течение года без ампутации после постановки диагноза «критической ишемии».
Доктора вынуждены констатировать, что пациенты обращаются за мед. помощью поздно, когда поражение конечностей носит необратимый характер.
По данным статистики, в последние 10 лет наблюдается стойкий рост числа пациентов с облитерирующим атеросклерозом нижних конечностей. Это заболевание встречается приблизительно у 10% жителей планеты. Наиболее часто болезнь поражает людей (преимущественно мужчин) старше 70-ти летнего возраста.
Атеросклеротическое поражение сосудов нижних конечностей является проявлением системного атеросклероза, который чаще развивается при следующих состояниях:
- курение;
- регулярное повышение артериального давления;
- высокая концентрация в крови общего холестерина и его составляющих;
- избыточный вес (ожирение);
- малоподвижный образ жизни (гиподинамия);
- сахарный диабет;
- сердечно-сосудистые заболевания у близких родственников.
Клинически больной может ощущать такие признаки атеросклероза:
- боль в мышцах ног;
- боли в области пораженной артерии (вначале боли возникают во время физической нагрузки, но потом могут появляться и в состоянии покоя);
- появление перемежающейся хромоты после физической нагрузки;
- чувство онемения и покалывания в пораженных участках ноги;
- ограничение подвижности ноги;
- быстрое замерзание конечностей;
- резкое побледнение при подъеме ног и покраснение при опускании;
- утолщение ногтевых пластин;
- нарушения роста волос (их выпадение);
- образование язвочек на коже;
- багровая окраска пальцев.
При прощупывании пораженной артерии на ней не определяется пульсация. При прогрессировании заболевания на поверхности кожи пораженной ноги могут появляться участки потемнения (начинающаяся гангрена).
В течении облитерирующего атеросклероза нижних конечностей выделяют такие стадии:
- I стадия (начальные проявления стеноза) – чувство мурашек, побледнение кожи, ощущение похолодания и зябкости, избыточная потливость, быстрое утомление при ходьбе;
- II А стадия (перемежающая хромота) – чувство усталости и скованности в области икроножных мышц, сжимающие боли при попытке пройти около 200 м;
- II Б стадия – боли и чувство скованности не дают пройти 200 м;
- III стадия – сжимающие боли в икроножных мышцах становятся более интенсивными и появляются даже в состоянии покоя;
- IV стадия – на поверхности ноги появляются признаки трофических нарушений, долго незаживающие язвы и признаки гангрены.
На запущенных стадиях атеросклероза нижних конечностей развитие гангрены нередко приводит к полной или частичной утрате конечности. Отсутствие адекватной хирургической помощи в таких ситуациях может приводить к смерти больного.
Также атеросклероз нижних конечностей может осложняться артериальным тромбозом. Данное осложнение при отсутствии быстрого обращения за медицинской помощью приводит к утрате конечности или, в случае отсоединения множественных тромбов, к эмболии других артерий. При попадании отсоединенного тромба в коронарную артерию у больного может развиваться инфаркт миокарда. Если же тромб мигрирует в сонную артерию – инсульт.
При выявлении у себя вышеперечисленных симптомов, больной должен обратиться за консультацией к ангиохирургу, который после осмотра пациента назначит ему курс обследования. Для диагностики данной патологии могут назначаться такие виды лабораторного и инструментального обследования:
- анализ крови на структуру липидов, концентрацию фибриногена, глюкозы;
- анализ на определение длительности кровотечения;
- УЗИ сосудов с допплерографией;
- ангиография с контрастным веществом;
- реовазография;
- МРТ;
- КТ с контрастным веществом.
После определения стадии заболевания больному предлагается комплексное лечение.
Тактика лечения облитерирующего атеросклероза сосудов нижних конечностей зависит от стадии развития патологического процесса и может включать в себя консервативные или хирургические методики.
В начале лечения устраняются факторы, которые способствуют прогрессированию болезни:
- Коррекция веса.
- Отказ от курения и других вредных привычек.
- Борьба с гиподинамией.
- Отказ от потребления продуктов питания с высоким уровнем холестерина и животных жиров (диета № 10).
- Контроль артериального давления илечение гипертонии.
- Снижение уровня «вредного» холестерина.
- Постоянный контроль уровня сахара при сахарном диабете.
Для лечения облитерирующего атеросклероза сосудов нижних конечностей могут назначаться физиотерапевтические процедуры (микротоки, лазеротерапия), бальнеотерапия и гипербарическая оксигенация.
Показаниями к хирургической операции могут стать:
- признаки гангрены;
- интенсивные боли в состоянии покоя;
- тромбоз;
- быстрое прогрессирование или III-IV стадии атеросклероза.
На начальных стадиях заболевания больному могут проводиться малоинвазивные операции:
- баллонная ангиопластика – в артерию через прокол вводится специальный катетер с баллоном, при нагнетании воздуха в баллон стенки артерии расправляются;
- криопластика – данная манипуляция схожа с баллонной ангиопластикой, но расширение артерии проводится при помощи хладореагентов, которые могут не только расширять просвет сосуда, но и разрушают атеросклеротические отложения;
- стентирование– в просвет артерии вводятся специальные стенты, которые содержат различные препараты для разрушения склеротических бляшек.
При выполнении таких малоинвазивных операций для контроля выполняемых манипуляций применяется ангиография. Данные вмешательства могут выполняться в специализированных стационарах. После проведения операции больной в течение суток находится под врачебным наблюдением, на следующий день он может отправляться домой.
При значительном сужении просвета артерии для хирургического лечения используются такие открытые методики:
- шунтирование – в процессе операции создается искусственный сосуд из синтетического материала или из участков других сосудов, взятых у больного;
- эндартерэктомия – во время операции удаляется пораженный атеросклеротической бляшкой участок артерии.
В дополнение к таким реконструктивным операциям могут применяться дополнительные вспомогательные хирургические методики:
- реваскуляризующая остеотомия – выполняется стимуляция роста новых мелких кровеносных сосудов при помощи воздействия кости;
- симпатэктомия – пересечение нервных окончаний, провоцирующих спазм артерий, проводится при образовании повторных закупорок артерий.
При образовании масштабных незаживающих трофических язв или при появлении признаков гангрены конечности может выполняться пластика лоскутами здоровой кожи после удаления некротизированных участков или ампутация части нижней конечности.
Прогнозы лечения облитерирующего атеросклероза сосудов нижних конечностей благоприятны при раннем обращении больного к ангиохирургу. В течение 10 лет развития данной патологии развитие тромбоза или гангрены наблюдается у 8% больных.
Для предотвращения развития атеросклероза артерий нижних конечностей могут приниматься следующие меры:
- Своевременное лечение хронических заболеваний.
- Постоянный медицинский контроль за состоянием здоровья после 50 лет.
- Отказ от вредных привычек.
- Рациональное питание.
- Борьба с лишним весом.
- Борьба с гиподинамией.
Исключение стрессовых ситуаций.
Шувалова Яна Олеговна, врач-хирург 3 хирургического отделения ГБУЗ «ТОКБ им. В.Д. Бабенко»