Что скрывается за геморрагической сыпью у ребенка?
Геморрагический васкулит

Распространенным заболеванием иммунного генеза, проявляющимся как воспаление стенок капилляров кожи и внутренних органов, является геморрагический васкулит. Это асептическая патология, для которой характерно активное образование иммунных комплексов и поражение стенки микрососудов с возрастанием их проницаемости. Болезнь носит системный характер и поражает людей в любом возрасте, однако наибольшее число больных приходится на детей и подростков в возрасте от 4 до 12 лет. Мальчики заболевают в 2-2,5 раза чаще, чем девочки.
Что это за болезнь
Это заболевание носит инфекционно-аллергическую природу: основной причиной геморрагического васкулита служит присутствие в крови больных иммунных комплексов и активных компонентов защитной системы протеолитических ферментов. Иммунные комплексы накапливаются в кровотоке, а при чрезмерном количестве антигенов либо недостатке антител происходит отложение белковых образований на эндотелий стенки микрососудов. Факторами, способствующими развитию болезни, являются:
- бактериальные и вирусные респираторные инфекции, перенесенные за 2-4 недели до начала болезни, на которые приходится до 60-80% всех случаев заболевания;
- очаги хронической инфекции (синусит, тонзиллит, кариес и т. д.);
- некоторые лекарственные препараты, преимущественно антибиотического действия;
- потенциально аллергенные продукты (клубника, цитрусовые, шоколад, яйца и т.д.);
- введение вакцины или сыворотки;
- переохлаждение и сырость либо долгое пребывание на солнце.
Существуют данные о наличии наследственной предрасположенности к заболеванию. В некоторых случаях невозможно выяснить, какой именно фактор послужил «спусковым крючком» для организма больного.
Проявления заболевания
Симптомы геморрагического васкулита достаточно разнообразны. Наиболее характерным внешним признаком служит поражение кожи, проявляющееся в виде так называемой пурпуры – яркой сыпи в виде небольших багрово-синюшных пятен, симметрично проявляющихся на голенях и ступнях, а с развитием болезни поднимающихся выше, до других участков тела. Помимо пурпуры, на теле больного могут появляться и другие виды сыпи – эритемы, петехии, везикулы. В тяжелых случаях возможно появление некротизированных участков кожи.
Кроме того, более чем у 2/3 пациентов обнаруживается поражение поверхности суставов. Оно сопровождается болезненными ощущениями и отеками, которые могут продолжаться несколько суток. Наиболее тяжелым признаком геморрагического васкулита становятся боли в животе – следствие геморрагического поражения кишечной стенки. Характер болей сходен с проявлениями аппендицита, язвенной болезни или кишечной непроходимости. В некоторых случаях в каловых массах и рвоте обнаруживается присутствие крови. У отдельных пациентов развиваются гломерулонефрит, кашель, одышка.
Существует определенная разница между проявлениями заболевания у детей и взрослых.
Геморрагический васкулит у детей отличается яркой симптоматикой, в том числе:
- острым началом и течением болезни;
- наличием лихорадки примерно у трети пациентов;
- жидким стулом с кровяными прожилками;
- абдоминальным синдромом;
- проявлениями гломерулонефрита с наличием белка и эритроцитов в моче.
Случаи геморрагического васкулита у взрослых, как правило, характеризуются стертыми, маловыразительными проявлениями в начале болезни. Абдоминальный синдром присутствует не более чем у половины пациентов, в основном без тошноты и рвоты. При поражении почек практически всегда развиваются хронический гломерулонефрит и хроническая почечная недостаточность.
Диагностические методы
Поскольку у детей заболевание с самого начала проявляется яркой, острой симптоматикой, то с постановкой диагноза, как правило, проблем не возникает. Гораздо более сложной является диагностика геморрагического васкулита у взрослых, особенно при отсутствии характерной сыпи в начале болезни. Как правило, она базируется на лабораторных исследованиях, в числе которых назначают:
- анализы крови – общий, биохимический, коагулограмму;
- исследование мочи на гематурию, протеинурию, цилиндрурию, пробы Нечипоренко и Зимницкого, биохимический анализ;
- анализ кала на присутствие крови.
Важным этапом диагностики, позволяющим установить степень поражения внутренних органов, являются инструментальные исследования – УЗИ брюшной полости и почек, УЗДГ почечных сосудов, гастроскопия. При тяжелом течении болезни назначают биопсию кожи и почек для определения величины отложений иммуноглобулина, проницаемости сосудистой стенки.
Как лечить?
В случаях легкой формы болезни лечение геморрагического васкулита может обойтись без обязательной госпитализации больного, однако в любом случае потребует соблюдения постельного режима. В течение острого периода необходимо пребывание в стационаре под постоянным контролем врачей. Острое заболевание обычно излечивается в течение примерно 2 месяцев, при затяжном характере болезни продолжительность лечения может увеличиться до полугода.
Терапия включает медикаментозное лечение в соответствии с показаниями. При тяжелом течении заболевания могут назначаться глюкокортикостероиды, а также проведение плазмафереза или трансфузионную терапию для детей. При наличии аллергических проявлений назначают антигистаминные препараты. Диета при геморрагическом васкулите направлена на исключение потенциально аллергенных продуктов, способных ухудшить состояние больного, – цитрусовых, клубники, шоколада, кофе, яиц и др. При выраженном почечном и абдоминальном синдроме назначают специальные диеты.
Часто задаваемые вопросы
Чем опасен геморрагический васкулит?
Это системное заболевание, поражающее многие органы. При отсутствии медицинской помощи у тяжелых больных возможен летальный исход, который становится следствием перитонита или перфорации кишечника, кровоизлияний в головной мозг либо развития почечной недостаточности. Кроме того, существует ряд осложнений болезни, в числе которых панкреатит, кишечная непроходимость, церебральные расстройства, невриты, тромбозы.
К какому врачу обратиться по поводу лечения?
Лечение геморрагического васкулита ведет ревматолог, который назначает диагностические исследования, определяет схему лечения и наблюдает за состоянием пациента. Во многих случаях требуются дополнительные консультации нефролога, дерматолога, гастроэнтеролога, пульмонолога, кардиолога и других специалистов.
Благоприятен ли прогноз течения болезни?
Прогноз зависит от формы заболевания. При легкой форме пациенты полностью восстанавливаются и в дальнейшем возвращаются к обычному образу жизни. Тяжелое течение болезни чревато рецидивами и риском развития осложнений. В любом случае, после выписки из стационара пациент должен строго соблюдать рекомендации врача.
Что скрывается за геморрагической сыпью у ребенка?
Что это за фрукт, и с чем его едят?
Начнем с того, что аспирин – это не фрукт и не овощ, но потомок растительного препарата – экстракта коры ивы. Нет-нет, не торопитесь срубать иву, ведь сам по себе этот экстракт очень токсичный. Ученым потребовалось время для того, чтобы выделить основное вещество (т.н. салицин), изучить его свойства, обезвредить токсичность. И лишь 70 лет спустя была синтезирована относительно безопасная ацетилсалициловая кислота. Это и есть наш родненький аспирин.
Ацетилсалициловая кислота — именно так звучит международное название аспирина — это препарат группы нестероидных противовоспалительных препаратов (НПВП), его основные эффекты:
— противовоспалительный
— анальгезирующий
— жаропонижающий
— антиагрегантный
Аспирин является старейшим и наиболее широко используемым препаратом. Он хорошо изучен, входит в список важнейших лекарственных лекарств Всемирной организации здравоохранения (ВОЗ), а также в перечень жизненно необходимых лекарственных средств Российской Федерации.
Еще в 1950 г. аспирин даже был включен в книгу рекордов Гиннеса как самое продаваемое обезболивающее.
Действительно, аспирин помогает при высокой температуре, головной и зубной боли, тромбозах, в качестве профилактики инфарктов и даже при коронавирусе! Настолько уникальный и удивительный препарат!
Но подождите! Что-то здесь не так. Давайте разберемся.
Миф 1: Аспирин помогает при коронавирусе
Во Всемирной паутине распространяется утверждение (даже снято видео на данную тему) примерно такого плана (выдержки):
— «Коронавирус — это не вирус, а бактерия, усиленная электромагнитным излучением 5G…» .
— «. Они вскрыли тело, руки, ноги и другие части тела и поняли, что в венах были расширенная и свернутая кровь, все вены и артерии заполнены тромбами, препятствующими нормальному течению крови, переносящую кислород ко всем органам, главным образом в мозг, сердце и легкие, и пациент в конечном итоге умирает».
— «Мы знаем, что все правительства мира обязаны исполнять рекомендации ВОЗ, но Италия нарушила норму. Теперь ВОЗ. будут предъявляться иски по всему миру — за сокрытие стольких смертей и крах экономик многих стран мира. И всем станет понятно, почему издан приказ немедленно хоронить тела без вскрытия. и пометить их как сильно загрязняющие…».
Разберем по пунктам, что же здесь не так.
Во-первых, SARS-CoV-2 – коронавирус, т.е. вирус, а не бактерия. Это доказано сотнями исследований по всему миру и не подвергается сомнению. Естественно, что вышки 5G здесь тоже ни при чем.
Во-вторых, ВОЗ – это рекомендательный орган, т.е. то, что предписывает ВОЗ – это рекомендации, а не обязательное к выполнению. Каждая страна сама решает, следовать им или нет.
Соответственно, даже, если ВОЗ рекомендует не делать вскрытие трупов, то решение все равно остается за самим государством. Однако надо помнить, что это большой риск и что описаны случаи заражения от умершего больного. Поэтому важно оценивать соотношение польза-риск в этом вопросе, а не искать во всем теории заговора.
Кстати, запрет на вскрытие дало само Министерство здравоохранения Италии. Правда, потом оно разрешило вскрытия при крайней необходимости и максимальном соблюдении условий безопасности. Спрашивается, причем здесь тогда ВОЗ?
В-третьих, действительно ли коронавирус вызывает тромбозы, а не пневмонию? Верно, но не совсем. Основная мишень коронавируса – это легочная ткань, а основное последствие – это вирусная пневмония. Однако есть любопытный факт: COVID-19 может вызвать синдром диссеминированного внутрисосудистого свертывания (ДВС), другими словами, — это множество тромбов по всему организму. И это, на самом деле, не новость для врачей. Давно уже в стандарты оказания помощи включены антикоагулянты (вещества, препятствующие свертыванию крови на уровне белков).
В-четвертых, и это главный вопрос: нужен ли аспирин против коронавируса?
Мы уже писали, что при коронавирусе может развиться ДВС-синдром. Однако аспирин, будучи антиагрегантом, не устранит корень этой проблемы. Он лишь снимет одно из последствий ДВС – предотвратит склеивание тромбоцитов, однако причина тромбозов лежит гораздо глубже.
При коронавирусной инфекции происходит каскад реакций, начиная от повреждения стенки сосудов и заканчивая нарушениями в работе факторов свертывания крови. С этими сбоями аспирин не справится.
Миф 2: Я читал о каком-то опасном заболевании у детей, оно связано с COVID-19. И детям с коронавирусом нужно обязательно принимать аспирин
Это опасное заблуждение. Дело в том, что детям аспирин запрещен, но мало, кто об этом знает. Опасность препарата для детей – это риск развития синдрома Рея (острая печеночная энцефалопатия, белая печеночная болезнь). Прием аспирина увеличивает вероятность возникновения этой болезни в 35 раз!
В этой связи есть интересная гипотеза, почему Распутин пользовался таким огромным влиянием на семью последнего русского царя. Он запретил давать юному цесаревичу Алексею аспирин, которым его усиленно лечили придворные врачи и который при гемофилии смертельно опасен. Мальчику стало легче, и венценосные супруги уверовали в силу и могущество отца Григория.
Однако нельзя не рассказать о таинственной болезни, которая действительно бывает у детей и при ней действительно нужен аспирин — одно из редких исключений для назначения аспирина детям. Речь идет о болезни Кавасаки. Это системный васкулит (т.е. поражаются сосуды по всему организму), который встречается преимущественно у детей младшего возраста. Заболевание достаточно редкое, но на фоне эпидемии коронавируса резко возросло количество Кавасаки-подобных синдромов среди детей.
Интересно отметить, что у части детей с таким синдромом были положительные тесты на коронавирус. Даже у тех, у кого был отрицательный тест на РНК SARS-CoV-2, все же находили в крови антитела к нему. Исследователи предполагают, что новый вирус может быть триггером болезни Кавасаки.
Из этого вытекает, что при подозрении на коронавирус у детей нужно помнить о вероятности развития болезни Кавасаки. Но это совсем не значит, что сразу следует давать аспирин! Эта информация преимущественно для врачей, но не для самостоятельного приема аспирина и других лекарств. Помните, что самолечение может быть опаснее, чем сама болезнь!
Миф 3: Аспирин можно достать без рецепта, у него много хороших свойств, и нет ничего плохого в том, чтобы принимать его для профилактики
Геморрагическая сыпь, жкт-кровотечения, язвы желудка, аспириновая астма, патологии плода, синдром Рея — вот лишь несколько примеров осложнений/побочных эффектов от приема аспирина. Да, этот препарат имеется в свободном доступе в РФ и во многих других странах, однако, кроме преимуществ, нужно знать и о другой стороне медали. Именно поэтому категорически не рекомендуется использовать его без назначения врача. Впрочем, как и другие лекарственные средства.
Берегите свое здоровье, ведь оно в ваших руках.
Что скрывается за геморрагической сыпью у ребенка?
В Ростове-на-Дону от коварной болезни умер еще один ребенок. Трагедия произошла 13 июня в городской ЦГБ – двухлетнего мальчика привезли в больницу в бессознательном состоянии, но, как ни старались врачи, спасти его не удалось. Эта новость вызвала новую волну паники среди местных жителей, которые уже вторую неделю обсуждают смерть воспитанника детского сада №83 «Теремок».
Сегодня представители здравоохранения собрали репортеров ведущих СМИ, чтобы разъяснить ситуацию и рассказать о причинах трагического события.
«Нужно прежде всего понять, что смерть этого мальчика никак не связана с гибелью детсадовца. В «Теремке» причиной заболевания стал энтеровирус, а в последнем случае – менингококковая инфекция», – пояснил начальник городского управления здравоохранения Рафаил Девликамов.
Как стало известно, ребенок накануне съел мороженое, а ночью у него поднялась температура. Родители дали таблетку жаропонижающего, однако лекарство не помогло. В семь утра отец вызвал скорую. После осмотра пациента врачи предложили госпитализацию, но родственники от нее отказались.
Спустя пять часов мальчику стало хуже. Когда ребенка привезли в больницу, он находился в крайне тяжелом состоянии, без сознания, с температурой 39°C. Все тело было покрыто геморрагической сыпью, он практически не дышал, лишь изредка хрипел. В 15:55 малыша не стало.
«Причиной смерти стала менингококцемия, или менингококковый сепсис, – прокомментировал заведующий отделением реанимации и интенсивной терапии для детей ЦГБ №1 им. Семашко Валерий Новиков. – Заболевание начинается внезапно и протекает молниеносно, вызывая кровоизлияние в надпочечники. Когда ребенок поступил в медучреждение, его давление равнялось нулю. Вы можете себе такое представить? Из-за поражения маленьких желез давление живого человека упало до рекордно низкой отметки! Не могу однозначно утверждать, но если бы мальчика привезли к нам утром, шансов на спасение было бы больше».
Медики подчеркнули, что заболевание, из-за которого погиб малыш, не имеет отношения к тому, что произошло в Первомайском районе Ростова.
«Менингококковая инфекция стара как мир. Это сезонное заболевание, с которым мы сталкиваемся ежегодно. В 2011 году к нам поступило три человека, двое из которых умерли. В 2012 году из четырех пациентов спасти удалось только двоих. Мы знаем особенности этого недуга, готовимся к приему новых больных, но есть вещи, которые от нас не зависят», – сообщила заведующая кафедрой детских инфекционных болезней РостГМУ профессор, заслуженный врач России Эмма Симованьян.
О самом энтеровирусе эксперты стали говорить более спокойно, утверждая, что инфекция пошла на спад.
«Последний пациент из «Теремка» поступил к нам 10 июня. Это дает основания полагать, что вспышка локализована, – отметил главный врач ЦГБ №1 им. Семашко Дмитрий Сизякин. – С момента распространения энтеровирусной инфекции выписано уже 20 детей. Шестеро малышей переведены в детское отделение, двое пока остаются в реанимации. Диагноз «менингит» подтвержден у 38 пациентов. Под наблюдением остается 103 ребенка из Ростова-на-Дону».
Также с легкими проявлениями заболевания наблюдаются четверо взрослых, контактировавшие с больными малышами. Двое из них – сотрудницы детского сада.
Чтобы опасный вирус не нашел себе новую жертву, медики рекомендуют придерживаться тех же правил, что и при острой кишечной инфекции:
- совершать ежедневную влажную уборку квартиры с использованием хлорсодержащих моющих средств;
- тщательно соблюдать правила личной гигиены;
- свести к минимуму посещение детьми мест массового скопления людей;
- поддерживать иммунную систему;
- купаться только в официально разрешенных местах, стараясь не заглатывать воду;
- применять лекарства строго по рекомендации врача, ни в коем случае не заниматься самолечением.
Васкулит геморрагический
Одно из самых распространенных геморрагических заболеваний, в основе которого лежит множественный микротромбоваскулит, поражающий сосуды кожи и внутренних органов.
Причины и факторы риска. Геморрагический васкулит относится к иммунокомплексным заболеваниям, при которых микрососуды подвергаются асептическому воспалению с более или менее глубоким повреждением стенок, тромбированием и образованием циркулирующих иммунных комплексов. Причиной развития данной патологии является образование в кровотоке циркулирующих иммунных комплексов. Данные вещества оседают на внутренней поверхности кровеносных сосудов, вызывая тем самым их неспецифическое повреждение.
Факторы, способные спровоцировать заболевание:
вирусные и бактериальные (стрептококковые) инфекции,
Болезнь нередко встречается в детском возрасте и среди детей моложе 14 лет (частота 23-25 на 10 000).
Крапивница и другие аллергические сыпи. Могут поражаться сосуды любой области, в том числе легких, мозга и его оболочек.
Кожный синдром: симметричное поражение конечностей, ягодиц, реже — туловища. Возникает папулезно-геморрагическая сыпь, иногда с волдырями. Высыпания однотипные, сначала имеют отчетливую воспалительную основу, в тяжелых случаях осложняются центральными некрозами и покрываются корочками, надолго оставляют пигментацию. При надавливании элементы сыпи не исчезают.
Суставной синдром: возникает часто вместе с кожным или спустя несколько часов (дней) в виде болей разной интенсивности в крупных суставах: коленных, локтевых, тазобедренных. Через несколько дней боль проходит, но при новой волне высыпаний может возникнуть опять. В ряде случаев суставное поражение бывает стойким и упорным, напоминает ревматоидный полиартрит .
Абдоминальный синдром: чаще наблюдается в детском возрасте (у 54-72% больных), приблизительно у 1/3 он преобладает в клинической картине, в ряде случаев предшествует кожным изменениям, что очень затрудняет диагностику. Основной признак — сильные боли в животе, постоянные или схваткообразные, иногда настолько интенсивные, что больные не находят себе места в постели и в течение многих часов кричат. Боль обусловлена кровоизлияниями в стенку кишки.
Диагностика. Диагноз ставится на основании клинических данных и не требует дополнительных исследований для подтверждения. В анализе периферической крови обнаруживают разной степени выраженности лейкоцитоз, увеличенное СОЭ, нейтрофилез (увеличение количества нейтрофильных лейкоцитов), эозинофилия (увеличение количества эозинофилов), тромбоцитоз (увеличение количества тромбоцитов). Учитывая частое поражение почек, всем больным необходимо систематически делать анализы мочи.
При абдоминальном синдроме сравнительная диагностика может вызывать определенные сложности — это связано с тем, что сам геморрагический васкулит может стать причиной ряда хирургических заболеваний органов брюшной полости. Трудности дифференциальной диагностики в подобной ситуации приводят к тому, что часть больных геморрагическим васкулитом подвергается необоснованным хирургическим вмешательствам.
Лечение. Обязательным условием терапии является госпитализация и соблюдение постельного режима не менее 3 недель, затем его постепенно расширяют, так как возможны обострения.
Больному следует всячески избегать:
Дополнительной аллергизации больных пищевыми продуктами и лекарственными препаратами. Из рациона исключают какао, кофе, шоколад, цитрусовые, свежие ягоды (земляника, клубника) и блюда из них, а также индивидуально непереносимые виды пищи;
Применения антибиотиков, сульфаниламидов и других аллергизирующих препаратов (в том числе всех витаминов), способных поддерживать геморрагический васкулит или способствовать его обострению.
Малоаллергизирующие антибиотики (цепорин, рифампицин) назначают лишь при фоновых или сопутствующих острых инфекционных заболеваниях (например, крупозной пневмонии). Суставной синдром, увеличение температуры тела, лейкоцитоз и повышение СОЭ не являются показанием для назначения антибиотиков и других антибактериальных препаратов, поскольку они характеризуются иммунным асептическим воспалением.
Энтеросорбенты: активированный уголь, холестирамин или полифепан внутрь.
Пантотенат кальция, рутин, средние дозы аскорбиновой кислоты,
Часто применяется фитотерапия.
Эффективность вышеперечисленных препаратов в лечении данной патологии остается весьма сомнительной.
Наблюдение. Заболевание переходит в состояние ремиссии и требует диспансерного наблюдения.
У моего ребенка симптомы коронавируса — что теперь будет? Методичка от минздрава
Минздрав Свердловской области составил методичку для врачей, как поступать с детьми, у которых подтвердился диагноз COVID-19. Согласно этой информации, основными симптомами коронавируса, на которые нужно обращать внимание, являются:
- повышение температуры выше 37 градусов;
- одышка в спокойном или беспокойном состоянии;
- боль в мышцах или выраженная слабость;
- учащенное сердцебиение (до года — более 140, от 1 до 5 лет — более 130, старше 5 лет — более 120 ударов в минуту);
- сухой кашель;
- потеря обоняния или снижение ощущения вкуса пищи;
- диарея;
- наличие геморрагической сыпи (внешне похожа на ту, которая появляется при краснухе или кори. Чаще всего сопровождается зудом).
В этом случае родителям стоит обратиться к врачу. При этом в федеральном минздраве советуют вызывать скорую, если у ребенка кашель и температура выше 38,5 градусов. «Все симптомы (заложенность носа, боль в горле, диарея, боль в животе и температура, — прим. ред.) непродолжительные, и самое главное, что дети до трех лет болеют меньше всех, сама болезнь протекает легко, со скудной клинической картиной», — говорят в ведомстве.
Если тест на коронавирус оказался положительным, то ребенка госпитализируют. Для детей с коронавирусом выделен корпус в ОДКБ № 1. Тех, кто младше трех лет, размещают в городских больницах № 1 и № 8.
Есть возможность оставить ребенка с подтвержденным диагнозом на домашнем лечении. Но для этого он должен быть бессимптомным, то есть у него не должно быть ни одного признака болезни, перечисленного выше. Например, если у малыша обнаружили коронавирус и появилась сыпь, но нет температуры и кашля, то его все равно госпитализируют.
Более того, чтобы назначить бессимптомному ребенку амбулаторное лечение, обязательно должны быть выполнены следующие условия:
- он должен быть старше трех лет;
- у него не должно быть фоновых заболеваний (иммунодефицитного состояния, в том числе лечения иммуносупрессивными препаратами; онкологических и онкогематологических заболеваний; болезней с нарушением системы свертывания крови, пороков и заболеваний сердца, хронических заболеваний легких, болезней эндокринной системы, сахарного диабета, ожирения, хронических тяжелых болезней печени, почек, желудочно-кишечного тракта);
- в квартире с зараженным ребенком не должно быть лиц, которые относятся к группе риска (тех, кто старше 65 лет, беременных, страдающих серьезными заболеваниями, других детей до трех лет);
- в доме, где проживает ребенок с коронавирусом, должны быть условия для лечения на дому (то есть это не может быть общежитие, учреждение социального обеспечения, пункт временного размещения);
- семья должны быть социально благополучная, а в доме созданы необходимые бытовые условия.
В случае каких-либо сомнений приоритет будут отдавать госпитализации ребенка.
Если все-таки ребенка решат оставить на домашнем лечении, то родителям нужно будет оформить согласие на оказание медицинской помощи в условиях стационара на дому. Медработники назначат режим и выдадут семье рекомендации по наблюдению за течением болезни. При этом родителей проинформируют о рисках заражения коронавирусом от ребенка и необходимости также соблюдать рекомендации по защите от инфекций.
Медики будут звонить не менее двух раз в день, чтобы узнать о состоянии пациента. Врач-педиатр будет приходить не реже одного раза в 48 часов. На 10-й и 12-й день наблюдения у ребенка возьмут биологический материал, чтобы проверить его на коронавирус. При любом ухудшении состояния пациента госпитализируют.
Родителям ребенка с коронавирусом, которого наблюдают на дому, придется исключить все контакты с окружающими лицами, в том числе с теми, кто проживает в квартире. Выходить из дома нельзя на время всего лечения. Нужно обрабатывать дезинфицирующими средствами всю технику, в том числе телефон, ванну и туалет, дверные ручки, а также использовать отдельную посуду, индивидуальные средства гигиены для ребенка. В случае ухудшения состояния пациента сразу же вызывать бригаду скорой помощи по телефону 103.
Роскомнадзор убил Telegram-бота 66.RU.
Подписывайтесь на резервный канал.
Кожные высыпания у малышей — противопоказания к вакцинации.
При наличии кожных высыпаний вакцинация чаще всего откладывается, так как это является противопоказанием для введения большинства вакцин.
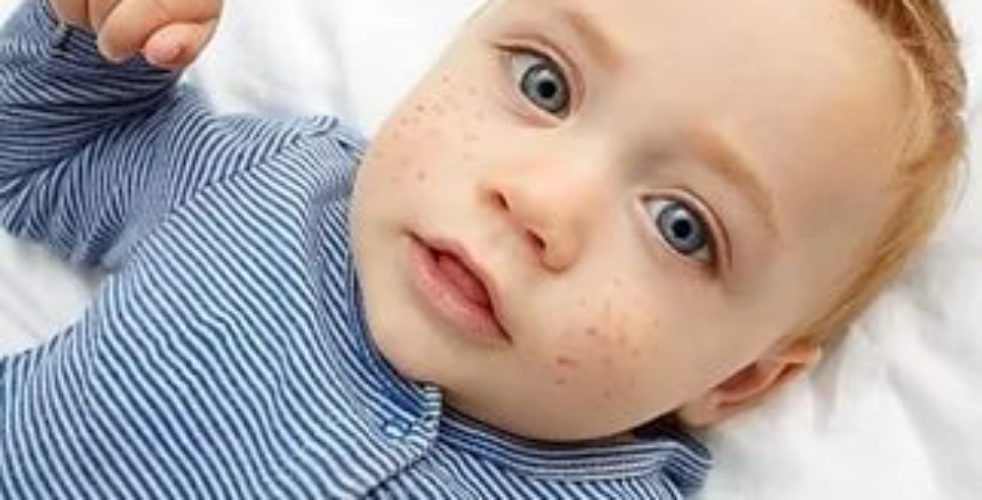
Дорогие родители! В день проведения вакцинации Вашему малышу обязателен осмотр врача-педиатра. Конечно же, ребенок должен быть здоров, у него необходимо накануне вечером и утром перед выходом из дома померить температуру тела и осмотреть кожные покровы. При наличии кожных высыпаний вакцинация чаще всего откладывается, так как это является противопоказанием для введения большинства вакцин. Поэтому мы рекомендуем родителям быть внимательными в отношении кожных высыпаний у малыша и всегда обсуждать причину их появления с медработниками.
В связи с частым возникновением на приемах перед вакцинацией ситуаций, когда родители малышей не обращают внимание на кожные проявления у ребенка и приходят на прием в день вакцинации, мы предлагаем Вам ознакомиться с причинами кожных высыпаний у детей.
Так как наиболее интенсивный график вакцинации имеется у детей на первом году жизни, мы и рассмотрим причины появления сыпи у детей раннего возраста (до 3 лет). Но и в более старшем возрасте родителям необходимо не пренебрегать правилом- прививку делаем детям на фоне полного здоровья, отсутствия острых проявлений заболевания, при наличии показаний- на фоне проведения необходимой медикаментозной подготовки, в большинстве случаев- на фоне соблюдения гипоаллергенной диеты.
Итак, причины кожных высыпаний у детей раннего возраста:
- Аллергическая сыпь
- Опрелость (пеленочный дерматит)
- Потница
- Высыпания на коже при паразитарных инвазиях
- Сыпь при инфекционных заболеваниях
- Геморрагические высыпания при заболеваниях крови и сосудов
- Укусы насекомых

Аллергическая сыпь
Наиболее частой причиной высыпаний у детей первого года жизни является пищевая аллергия, проявления которой многообразны:
- различная по форме и яркости окраски сыпь на теле, чаще на щеках,
- покраснения, шелушение кожи, сопровождающиеся зудом,
- стойкие опрелости,
- гнейс на волосистой части головы и бровях, сохраняющийся после 3-4-го месяца жизни малыша,
- обильная потница при легком перегревании,
- появление на коже волдырей по типу ожога крапивой (крапивница),
- появление отечности кожи, подкожно-жировой клетчатки и слизистых оболочек (отек Квинке).
В последние годы растет количество детей с кожными проявлениями аллергии. Повышенный риск возникновения пищевой аллергии существует у детей, в семьях которых уже были зафиксированы случаи аллергии. П ри наличии аллергических заболеваний со стороны обоих родителей риск возникновения аллергии у ребенка равен примерно 70-80%, при наличии аллергической патологии со стороны матери — 60%, со стороны отца — 30%, при отсутствии аллергических проблем со стороны родителей — от 10 до 18%. Кроме наследственных факторов, к аллергическим реакциям у грудного ребенка может привести перенесенная гипоксия плода (кислородная недостаточность) во время беременности и родов, быстрый переход на искусственное вскармливание, перенесенные малышом острые респираторно-вирусные и кишечные инфекции с последующим нарушением состава кишечной микрофлоры.
Возникновение пищевой аллергии у детей первого года жизни связано с функциональными особенностями их пищеварительного тракта: низкая активность ферментов, низкий уровень выработки IgA — защитных антител, расположенных на поверхности слизистых оболочек желудочно-кишечного тракта. Именно они обеспечивают местную защиту слизистых оболочек кишечника от чужеродных агентов. По мере введения продуктов прикорма (индивидуально для каждого ребенка — с 4-6 месяцев жизни) происходит дальнейшее созревание ферментных систем. При нарушении сроков и правил введения прикорма возможно возникновение ферментопатии, нарушения равновесия микрофлоры в кишечнике, появление высыпаний на коже, связанных с воспалительной реакцией в стенке кишечника, требующей коррекции и лечения.
И конечно, аллергические реакции у детей, находящихся на грудном вскармливании, связаны с нарушениями в питании кормящей матери, с избыточным употреблением ею высокоаллергенных продуктов.
Выявить причинный аллерген помогает так называемый пищевой дневник, в котором мама регулярно (не менее 14 дней) отмечает все виды питания и питья, получаемые ею или малышом в течение дня, указывает состав блюд, особенности их кулинарной обработки, вр емя кормления и появления нежелательных реакций (жидкий стул, срыгивания, кожные высыпания и т.д.). У детей после года отмечаются высыпания на введение таких продуктов в питание, как конфеты, шоколад, пирожные, кексы и другие кулинарные продукты промышленного производства, содержащие большое количество красителей и консервантов, часто вызывающих аллергические проявления на коже, даже у взрослых. Учитывая незрелость ферментативных систем пищеварительного тракта у детей раннего возраста, незрелость иммунной системы, данные продукты не рекомендуется вводить в рацион детям до 3 летнего возраста.
Если у Вашего малыша периодически отмечаются проявления пищевой аллергии на коже, вакцинация откладывается до момента угасания высыпаний и проводится на фоне приема антигистаминных препаратов, назначаемых врачом-педиатром или аллергологом-иммунологом за несколько дней до вакцинации и после. Необходимо соблюдать гипоаллергенную диеты кормящей маме и ребенку не менее, чем за 7-10 дней до предполагаемой вакцинации и после нее. По назначению врача, вероятно, для стабилизации кожного процесса, необходимо будет применять и наружные средства для лечения кожи, чтобы вакцинация не послужила фактором, спровоцировавшим обострение.
Опрелость (пеленочный дерматит)
Опрелости обычно появляются в крупных складках кожи, особенно там, где детская кожа соприкасается с мочой, калом и подгузниками. Чаще всего опрелости появляются на ягодицах, в пахово-бедренных складках, но иногда кожа может покраснеть подобным образом в подмышечных и шейных складочках и даже за ушками. В запущенных случаях на поверхности могут появляться трещинки, эрозии и язвочки.
Профилактикой опрелостей является своевременная смена пеленок и подгузников, воздушные ванны. При опрелостях врач-педиатр в соответствии с типом кожи назначит ванны с отварами определенных трав, а также средство для нанесения после купания в складочки кожи.

Потница связана с особенностями строения и функционирования потовых желез. Обычно возникает в жаркую погоду, при перегревании ребенка из-за лихорадки, высокой температуры воздуха или чрезмерного укутывания.
Потница проявляется на коже множественными мелкими (1-2 мм) ярко — красными пятнышками. Высыпания у малышей чаще появляются на шее, груди и животе. Потница малыша практически не беспокоит, и при соблюдении правил ухода за кожей быстро исчезает. Небольшие проявления потницы не являются причиной для медотвода от вакцинации, если нет инфицированных элементов.
Высыпания на коже при паразитарных инвазиях
У грудных детей, чаще с 6-месячного возраста весьма вероятно заражение различными паразитами — острицами, лямблиями, аскаридами. Токсины, продукты жизнедеятельности паразитов, гельминтов всасываются в кровь и являются аллергизирующим фактором, в большинстве случаев могут вызвать появление высыпаний на коже ребенка.
Выявить данный вид высыпаний может только врач-педиатр после проведения осмотра и необходимых обследований, после чего индивидуально назначается лечение.
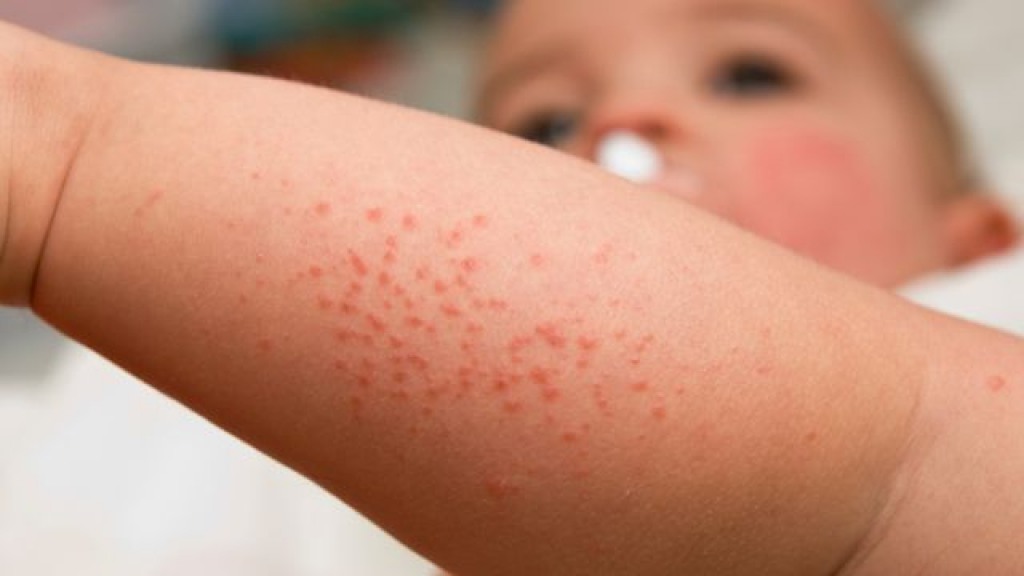
Сыпь при инфекционных заболеваниях
Если сыпь на коже сопровождается повышением температуры тела, ознобом, насморком, общим недомоганием, потерей аппетита, если отмечался контакт с больными в семье или в общественном месте в течении 7-14 дней вероятно, у ребенка отмечаются проявления инфекции.
Сыпи бывают при таких инфекционных заболеваниях, как: ветряная оспа, корь, краснуха, скарлатина, инфекционный мононуклеоз, менингококкововая инфекция, энтеровирусная инфекция и при других вирусных заболеваниях. Для постановки диагноза осмотр ребенка врачом-педиатром обязательно проводится на дому или в специальном боксе детской поликлиники.
Геморрагические высыпания при заболеваниях крови и сосудов
Кроме инфекций сыпь встречается при заболеваниях крови и сосудов. Геморрагические высыпания имеют вид пятен красного или темного цвета (синячков), не исчезающих при надавливании. При наличии геморрагической сыпи необходима консультация врача-педиатра, врача-гематолога и проведение дополнительных методов исследования.
Укусы насекомых
Дети раннего возраста часто страдают от укусов комаров и мошек. Высыпания на коже родители замечают утром, после пробуждения ребенка или после прогулок в лесо-парковой зоне. Характерно появление розовых или красноватых пятен в основном на открытых участках тела, и обязательно наличие элементов на лице или на одной его половине (в том случае, если ребенок спал на боку).
Чаще всего эта сыпь сопровождаются зудом, но не очень сильным. Общее состояние ребенка не страдает. Рекомендуется нанесение на высыпания антигистаминных гелей, назначенных врачом. Специальные гели уменьшают воспалительную реакцию кожи в месте укуса насекомого и оказывают противозудное действие.

Обнаружив высыпания на коже у ребенка, необходимо обратиться к врачу-педиатру. Для уточнения диагноза врач-педиатр может назначить дополнительное обследование, порекомендует лечение, при необходимости направит ребенка на консультацию к аллергологу-иммунологу, инфекционисту, гематологу или дерматологу.
Будьте здоровы!

г. Самара, ул. Гагарина, 30/Митирева,16
г. Тольятти, ул. Ворошилова, 73
Телефон единой справочной: 8 800 250 24 24



