Лечение кистозной мастопатии молочных желез лекарственными препаратами
ГИНЕКОЛОГИЯ: Как правильно лечить мастопатию?
Возникающее разрастание в тканях молочных желез, носящее доброкачественный характер, но имеющее возможность переходить в стадию онкологии, называют мастопатией. Это серьезное заболевание, требующее консультации врача и выполнения его назначений.
Способ лечения мастопатии подбирается исходя из уровня тяжести заболевания и сопутствующих болезней. Основные методы — медикаментозное лечение и хирургические операции. Диффузные формы новообразования поддаются лечению лекарственными препаратами. Узловые новообразования лечатся путем оперативного вмешательства.
Фиброзно-кистозная мастопатия требует системного подхода в лечении, особенно консервативном. Препараты и дозировка подбираются индивидуально, исходя из наличия сопутствующих патологий, опухолей и других факторов. Учитывая взаимосвязь эндокринной системы и гинекологии, назначенное лечение проводится гормональными препаратами.

Особое место занимают антиэстрогены — «Тамоксифен» наиболее известное лекарственное средство, направленное на устранение повышенного количества эстрогенов. «Ралоксифен» является еще одним препаратом, блокирующим альфа-эстрогеновые рецепторы эндометрия и молочной железы, устраняя доброкачественные новообразования. «Бромкриптин» также широко применяется в гинекологии, а при мастопатии назначается для подавления лишних гормонов.
Гонадотропины успешно показывают себя в лечении мастопатии. «Даназол», «Нафарелин», «Бусерилин» и их аналоги блокируют функцию гипофиза, подавляя выработку ненужных гормонов. «Ливиал» используется для лечения женщин с расстройствами в период менопаузы. Препарат подавляет секрецию гонадотропинов.
Гормональные контрацептивы играют важную роль в лечебном процессе — доказано, что регулярный прием препаратов на протяжении года снижает возможность заболеть на 75%, а развитие онкологии груди в 2 раза.
Гестагены тоже активно участвуют в лечебном процессе — «Прожестожель» и «Дюфастон» содержат прогестерон, необходимый для восстановления функции молочных желез. Назначение, дозировку и способ применения назначает лечащий врач.
Негормональные препараты применяются с целью снижения отечности, боли, соответственно, и для предупреждения фиброзных изменений. «Индометацин», «Напроксен» и «Ибупрофен» отлично справляются с этими задачами.
Ферменты, как показывает практика и регулярное наблюдение пациенток, тоже играют существенную роль в лечении — «Вобэнзим» и его аналоги помогают снять воспаление, отеки и повысить иммунную систему.
Фито-гормоны, содержащиеся в проросших зернах пшеницы, семенах и ягодах обладают противораковыми свойствами, поэтому должны добавляться в рацион питания пациенток.
Дополнительное лечение мастопатии
Какая бы болезнь не возникла, мало лечить ее медикаментозными способами — важно изменить режим питания и образ жизни. Мастопатия не исключение, поэтому большую роль играет качество питания. Если пациент употребляет пищу, богатую жирами и мясными продуктами, гормональный фон может измениться в течение нескольких лет, а иногда и месяцев.
Мировое сообщество онкологов рекомендует включить в ежедневное меню антиканцерогенные продукты и компоненты. Речь идет об отрубях, жирорастворимых витаминах, овощах и некоторых видах фруктов, так как в них содержится клетчатка.

Витаминные комплексы необходимы для восполнения важных микроэлементов и минералов в организме, ведь в большинстве случаев именно их нехватка провоцирует возникновение патологий. Особое внимание уделяется витаминам групп А, Е, В и D. Их недостаток может стать причиной роста опухолей и не только в груди.
Восполнить недостаток можно не только витаминными препаратами, но и расширив список продуктов для ежедневного употребления:
- витамины группы А в большом количестве есть в молоке, печени, яйцах, рыбьем жире. При этом переедать данные продукты не стоит, иначе есть риск возникновения жировых отложений, играющих негативную роль в образовании мастопатии;
- витамин С, обладающий широким спектром действия, усиливающих возможности организма, содержится в капусте, болгарском перце, цитрусовых;
- витамины группы В крайне необходимы организму, включая фолиевую кислоту. Основное содержание — злаковые, отруби, печень, зелень.
Адаптогены, так называют вещества растительного происхождения, способные стимулировать внутренние ресурсы организма, тоже активные помощники в избавлении от патологии. Женьшень, элеутерококк, китайский лимонник, пыльца цветов и другие значительно повышают сопротивляемость организма опухолям.
Рекомендации врачей
Независимо от способа лечения и степени тяжести заболевания рекомендовано соблюдать ряд правил:
- сократить, а лучше исключить употребление кофе, крепкого чая и какао;
- избавиться от зависимостей к алкоголю, табакокурению;
- соблюдать правила ЗОЖ;
- добавить в меню рыбу, нежирное мясо в отварном или запеченном виде, овощи, фрукты и злаковые;
- носить белье своего размера и соответствующей формы;
- избегать солнечного и теплового воздействия (бани, солярии).
В результате неправильного, несвоевременного лечения или его отсутствия возможно осложнение в виде онкологии. По этой причине важно проводить самостоятельный осмотр груди, регулярно посещать врача и следовать его назначениям. Чем раньше будет диагностировано заболевание, тем проще от него будет избавиться, минуя серьезные последствия.
Нужно ли лечить мастопатию (фиброзно-кистозную болезнь)?
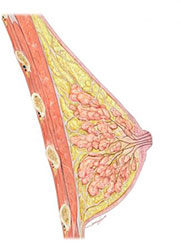
Молочная железа представляет собой отличительную особенность целого зоологического класса – класса млекопитающих.
От рождения ребенка до поздних лет жизни молочная железа многократно меняет свой облик – начавшись с маленького бутона, она проходит свой волнующий расцвет и в увядающем спокойствии завершает свой век.
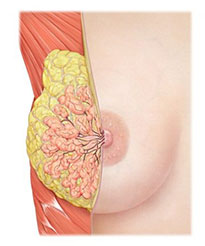
Молочные железы начинают формироваться на 6-ой неделе внутриутробной жизни. С момента рождения и до полового созревания в молочных железах удлиняются протоки, увеличиваются соски. В периоде полового созревания происходит быстрое удлинение и разветвление протоков, образование железистых долек, изменение морфологической структуры молочной железы. Соединительная ткань образует 2 зоны: межклеточная и междолевая (поддерживающая доли), подвергающаяся гормональным воздействиям. После полного полового созревания до второго триместра первой беременности молочная железа прекращает свое развитие. Таким образом, от периода полового созревания и до конца первой беременности эпителий молочных желез является незрелым, он не способен отвечать на собственный циркулирующий прогестерон и это становится фактором риска в развитии рака молочной железы.
Молочная железа чрезвычайно зависима от циклических физиологических процессов организма. Практически, молочная железа никогда не находится в состоянии покоя, независимо от возраста женщины. Постоянная изменчивость структуры молочной железы, чувствительность к половым гормонам, гормонам щитовидной железы, зависимость от сексуального комфорта и состояния эмоционального статуса женщины, приводят к частому возникновению в этой железе диспластических процессов, которые чаще всего объединяются термином мастопатия или фиброзно-кистозная болезнь.
это обобщающее название доброкачественных изменений молочных желез, сильно отличающихся между собой по анатомическим признакам, клиническим проявлениям и той опасности малигнизации, которая вынуждает рассматривать мастопатию, как предраковое заболевание.
Причин возникновения данных изменений огромное количество. Основными из них являются:
- Стрессовые ситуации, которые присутствуют в жизни каждой женщины (неудовлетворенность семейным положением, а также своим положением в обществе, бытовые конфликты, конфликтные ситуации на работе) поскольку любой стресс сопровождается различными функциональными нарушениями нейроэндокринной системы.
- Факторы сексуального характера.
- Факторы репродуктивного характера (количество беременностей, родов, абортов, возраст при беременности и родах, длительность лактации, время появления 1-ой менструации и наступления менопаузы и др.).
- Гинекологические заболевания и, в первую очередь, воспалительные процессы в малом тазу.
- Эндокринные нарушения (дисфункция щитовидной железы, метаболический синдром, синдром поликистозных яичников, сахарный диабет 1-го и 20го типов и др.). Патологические процессы в печени и желчных путях. Наследственная (генетическая) предрасположенность.
Для мастопатии наиболее характерными жалобами являются:
- болезненность молочных желез,
- ощущение увеличения их объема,
- нагрубание и отек желез,
- наличие выделений из сосков молочных желез прозрачной или похожей на молозиво жидкости.
Боли могут иррадиировать в подмышечные области, плечо и лопатку. Наиболее частым является сочетание симптомов мастопатии и предменструального синдрома. Основными жалобами при этих состояниях являются: головная боль (нередко по типу мигрени), отеки лица и конечностей, тошнота, реже рвота, нарушение функции кишечника, метеоризм. При нейропсихической форме предменструального синдрома возможно присоединение таких жалоб, как раздражительность, депрессия, слабость, плаксивость и агрессивность. Сложности в определении причины болевого синдрома связаны с тем, что боли могут возникать не только при патологии молочной железы, но и при шейно-грудном остеохондрозе, радикулоневрите, межреберной невралгии и устраняются соответствующей терапией.
Чаще всего мастопатия носит диффузный характер и проявляется:
- преобладанием железистого компонента (отек, разрастание железистой ткани) — самая благоприятная форма;
- преобладанием фиброзного компонента (отечность, увеличение междольковых соединительнотканных перегородок, давление их на окружающую ткань, сужение просвета протоков, вплоть до полного их заращения;
- преобладанием кистозного компонента (наличие одной или нескольких эластичных полостей, заполненных жидким содержимым, четко отграниченных от окружающих тканей железы);
- смешанной формой (увеличение числа железистых долек, разрастание соединительнотканных междолевых перегородок).
Менее благоприятной формой мастопатии является узловая. При этой форме, как правило, на фоне изменений, описанных выше, имеется наличие одного или нескольких узлов, чаще всего представляющих собой аденому или фиброаденому.
довольно частая доброкачественная опухоль молочных желез. Встречается в любом возрасте, но чаще в 20-40 лет. В некоторых случаях, особенно у подростков, фиброаденомы могут быстро расти и достигать значительных размеров (до 10-15 см). По данным разных авторов перерождение доброкачественной фиброаденомы в злокачественную опухоль молочной железы происходит в 1,5-2%.
Также узловая форма может быть представлена атипической гиперплазией ( разрастанием железистой ткани). Процент перерождения данного узлового образования увеличивается до 20%.
Также стоит напомнить о совершенно особенном проявлении мастопатии — кровянистые выделения из соска молочной железы. Как правило, причиной таких выделений является внутрипротоковое образование (папиллома), которая может изъязвляться и кровоточить. Такие симптомы должны стать серьезным поводом для беспокойства женщины и скорого обращения за медпомощью.
Необходимые методы обследования, которые должна получить женщина, обратившись к врачу-маммологу:
- осмотр и ручное исследование молочных желез, исследование подмышечных, подключичных, шейных лимфоузлов;
- УЗИ молочных желез и лимфоузлов;
- рентгеновская маммография (всем женщинам после 40 лет);
- анализы крови (общий анализ, биохимическое исследование, гормональный статус, онкомаркеры);
- при выявлении кист, их пункция с цитологическим исследованием содержимого;
- при выявлении узлового образования, проведение забора, посредством иглы и шприца, клеток из образования для проведения цитологического исследования.

Схема лечения мастопатии должна подбираться индивидуально, для каждой женщины. При назначении схемы должны учитываться причины развития мастопатии, данные обследований, изменения в анализах крови. При необходимости женщина должна получить консультацию таких специалистов, как невролог, гинеколог, эндокринолог, терапевт. Также по решению доктора, при выявлении узлового образования, может быть выполнено оперативное лечение в условиях онкологического отделения с гистологическим исследованием удаленного участка молочной железы.
В жизни практически каждая женщина хотя бы раз ощущала боли, дискомфорт в молочных железах или же самостоятельно обнаруживала уплотнение в молочной железе. В такой ситуации каждая женщина ведет себя по-разному. Одна идет к маммологу или онкологу, объясняет беспокоящие ее ощущения, проходит обследование и, в дальнейшем, либо получает курс лечения, либо просто получает рекомендации по самообследованию и частоте посещения маммолога. Другая же терпит боли, терзается сомнениями и каждый раз, услышав от подруг или знакомых о раковой опухоли, думает — «ведь у меня тоже не все в порядке», но в силу собственного страха услышать грозный диагноз или просто от вечного «не до себя» продолжает оттягивать визит к доктору.
Узнать подробности о работе стационара вы можете по телефону +7 (495) 292-39-72.
Лечение мастопатии
Мастопатия — группа широко распространенных заболеваний, характеризующихся гиперплазией (разрастанием) тканей молочной железы доброкачественного характера. Основной причиной поражения является нарушение гормонального фона.
Несмотря на то, что данная патология относится к доброкачественной, определенные формы заболевания могут перерождаться в рак. Залогом успешного лечение болезни является применение комплекса мероприятий, включая своевременную диагностику, терапию и профилактику патологии.
Скандинавский Центр Здоровья — многопрофильное медицинское учреждение, в котором проводится полный цикл эффективного лечения болезней молочных желез. Центр имеет собственную лабораторию, обширную диагностическую базу, современное оборудование, операционные, а также реабилитационный комплекс.
Симптомы мастопатии молочных желез
Клинические проявления данного заболевания во многом зависят от вида патологии, а также характера распространения и темпов прогрессирования патологического процесса. Наиболее часто встречающимися симптомами являются:
- тупая или ноющая боль в груди, которая усиливается перед менструацией;
- выделения из сосков (не связанные с грудным вскармливанием) прозрачного, серого или белого цвета;
- увеличение лимфоузлов (подмышечной впадины, подлопаточных, грудных и т.д.);
- наличие единичных или множественных уплотнений, а также узелковых образований в молочной железе.
Следует различать такие признаки, как увеличение груди в объеме и небольшая ее болезненность, которые могут наблюдаться в предменструальном синдроме, но не являться патологией; и сходные клинические проявления, свидетельствующие о развитии болезни.

Кандидат медицинских наук, врач-онколог (маммолог)
| Услуга | Цена |
|---|---|
| Прием врача-онколога (маммолога) л.д. перв. амб. | 2200₽ |
| Прием врача-онколога (маммолога) л.д. повт. амб. | 2000₽ |
| Взятие мазка из соска одной молочной железы | 1000₽ |
| Взятие мазков из сосков обеих молочных желез | 1500₽ |
| УЗИ молочных железы с регионарными лимфатическими узлами аксилярных областей (1-2 региона) | 2100₽ |
Отзывы пациентов:
Большое спасибо , Евгений Викторович! Давно наблюдаюсь у доктора и результаты с положительной динамикой , в соответствии с назначенным лечением. Очень обходительный и внимательный! Позитивный! Действительно может выявить даже самые небольшие фрагменты , профессионально взять анализ и подготовить к операции. Молодец! Побольше бы таких докторов.
прекрасный специалист , спас грудь , обнаружив горошинку , все последующие врачи удивились , что это можно было найти!
хожу 2 раза в год , и уже без всяких опасений , спасибо.
Какие существуют формы заболевания
В зависимости от вида ткани молочной железы, подвергшейся патологическим изменениям, а также структуры уплотнений, выделяют следующие формы мастопатии:
- фиброзная — характеризуется гиперплазией фиброзной (соединительной) ткани. Начальная стадия заболевания протекает бессимптомно, а болезненные уплотнения, как правило, появляются только в период менструации. Болезнь прогрессирует постепенно, и болезненные ощущения носят постоянный характер, отекает грудь, наблюдаются выделения из сосков, а также прощупываются уплотнения, не имеющие четких границ;
- кистозная — представляет собой множественные новообразования, заполненные жидкостью (кисты), имеющие четкие границы. Иногда отмечается кальцинация этих кист;
- фиброзно-кистозная — наблюдается разрастание соединительной ткани совместно с образованием кист;
- диффузно-железистая (аденоз) — отмечаются гиперпластические процессы с преобладанием пролиферации железистого эпителия;
- железисто-фиброзная — сопровождается разрастанием как железистой, так и фиброзной тканей;
- узловая — характеризуется локальным поражением молочной железы в виде образования плотных узлов или кист. Патология возникает на фоне гормональных сбоев.
Основные причины развития мастопатии
Гормональные нарушения, в частности, повышенная выработка эстрогена и недостаточное количество прогестерона, являются основной и самой распространенной причиной развития патологии. Реже заболевания возникает на фоне избыточного синтеза гипофизом пролактина. Помимо гормональных сбоев возникновению мастопатии способствуют следующие факторы:
- наследственная предрасположенность;
- травмы молочной железы;
- воспалительные и опухолевые процессы в яичниках, а также другие гинекологические заболевания (миома матки, эндометриоз);
- новообразования, локализованные в гипоталамо-гипофизарной области;
- патологии щитовидной железы, печени, надпочечников или желудочно-кишечного тракта;
- частое прерывание беременности;
- неверно подобранные оральные контрацептивы;
- неправильное прерывание грудного вскармливания или полный отказ от него;
- отсутствие родов до 30 лет;
- ношение тесного бюстгальтера;
- ожирение или длительное применение диет;
- частые стрессы, депрессии и прочие расстройства психологического характера;
- недостаток йода в рационе питания;
- злоупотребление алкоголем и табакокурение.
Лечение мастопатии
Лечебная тактика зависит от вида заболевания, его стадии и темпов развития. Может применяться как консервативная терапия, так и хирургическое вмешательство. Лечение мастопатии молочных желез должно быть комплексным и направленным, в первую очередь, на устранение причин, вызвавших развитие патологии. Так, наиболее эффективными являются следующие способы терапии заболевания:
- назначение различных лекарственных средств, гормональных препаратов, а также витаминов, микро- и макроэлементов, биологически активных добавок. Врач назначает лекарственный препарат, в зависимости от индивидуальных особенностей организма и с учетом текущей патологии. Успешно поддается консервативному лечению фиброзно-кистозная и диффузно-железистая мастопатии;
- оперативное удаление новообразований. Применяется при узловой форме патологии, когда отмечается большой размер узлов и кист (15-20 мм) или быстрый их рост, а также при подозрении на злокачественную природу образования.
Кроме того, исследования доказали, что помимо основного лечения немаловажную роль в процессе выздоровления играют правильно подобранный рацион питания, умеренные физические нагрузки, отказ от вредных привычек, а также душевное равновесие и позитивное отношение к жизни.
Патогенетическое лечение мастопатии и профилактика рака молочной железы
*Импакт фактор за 2018 г. по данным РИНЦ
Читайте в новом номере
В обзорной статье рассматриваются взаимосвязь этиологии и факторов риска мастопатии и рака молочной железы (РМЖ), патогенез мастопатии в связи с повышением риска РМЖ, оценка риска РМЖ у больных мастопатией; патогенетическое лечение мастопатии, направленное на профилактику РМЖ; применение лекарственного препарата Мамоклам ® для лечения мастопатии и профилактики РМЖ. Мастопатия и РМЖ имеют общую этиологию, большинство факторов риска являются одинаковыми для мастопатии и РМЖ. Множественные факторы риска нарушают гормональный баланс в организме женщины, вызывают гиперэстрогению и гиперпролиферацию эпителия в ткани молочной железы (МЖ), что приводит к развитию мастопатии, а при наличии врожденных или приобретенных повреждений генов мастопатия повышает риск РМЖ. Решающим в оценке степени риска РМЖ у больных мастопатией является морфологическое исследование ткани МЖ, полученной при биопсии. Риск РМЖ не повышается или является минимальным при непролиферативных формах мастопатии и существенно повышается при пролиферативной мастопатии и предраковых изменениях, таких как атипическая гиперплазия и карцинома in situ. Мамоклам ® — негормональный лекарственный препарат, действующим веществом которого является органически связанный йод. Мамоклам ® — эффективный и безопасный препарат для патогенетического лечения мастопатии, при длительном применении снижающий риск разви-тия РМЖ.
Ключевые слова: мастопатия, рак молочной железы, факторы риска, этиология, патогенез, предраковые изменения, профилактика, лечение мастопатии, Мамоклам.
Для цитирования: Беспалов В.Г. Патогенетическое лечение мастопатии и профилактика рака молочной железы. РМЖ. Мать и дитя. 2018;2:141-147. DOI: 10.32364/2618-8430-2018-1-2-141-147.
Pathogenetic treatment of mastopathy and prevention of breast cancer
V.G. Bespalov
N.N. Petrov National Medical Research Center of Oncology of the Russian Ministry of Health, Saint Petersburg, Russian Federation
The review article discusses the relationship between an etiology and risk factors for benign breast disease (BBD) and breast cancer (BC), the pathogenesis of BBD due to an increased risk of BC, a risk assessment of BC in patients with BBD; pathogenetic treatment of BBD, aimed at preventing BC; an application of the drug Mamoclam ® for the treatment of BBD and prevention of BC. BBD and BC have a common etiology and most risk factors are the same for both pathologies. Multiple risk factors disrupt the hormonal balance in a woman’s body, cause hyperestrogenism and epithelium hyperproliferation in the mammary tissue, which leads to the development of BBD, and in the presence of congenital or acquired gene damage, BBD increases the risk of BC. Crucial in assessing the risk degree of BC in patients with BBD is a morphological study of the mammary tissue obtained by biopsy. The risk of BC does not increase or is minimal with non-proliferative forms of BBD and increases significantly with proliferative BBD and precancerous lesions, such as atypical hyperplasia and carcinoma in situ. Mamoclam ® is a non-hormonal drug containing organically bound iodine as an active substance. Mamoclam ® is effective and safe drug for the pathogenetic treatment of BBD, with prolonged use reduces the risk of BC.
Key words: benign breast disease, breast cancer, risk factors, etiology, pathogenesis, precancerous lesions, prevention, treatment of benign breast disease, Mamoclam.
For citation: Bespalov V.G. Pathogenetic treatment of mastopathy and prevention of breast cancer. Russian Journal of Woman and Child Health. 2018;1(2):141–147.
В обзорной статье рассматриваются взаимосвязь этиологии, патогенеза и факторов риска мастопатии и рака молочной железы (РМЖ), патогенетическое лечение мастопатии, направленное на профилактику РМЖ.

Введение
Мастопатия и рак молочной железы
Мастопатию и РМЖ можно отнести к так называемым болезням цивилизации. Стандартизованная заболеваемость РМЖ на 100 тыс. женщин в Северной Америке, Северной Европе, Западной Европе и Австралии составляет соответственно 84,8, 90,1, 92,6 и 94,2, тогда как в Южно-Центральной Азии, Средней Африке, Центральной Америке и Восточной Азии — соответственно 25,9, 27,9, 38,3 и 39,2 [9]. В странах с высоким уровнем заболеваемости РМЖ более высока и распространенность мастопатии. В России РМЖ занимает первое место в структуре онкологической заболеваемости и смертности женщин, заболеваемость РМЖ неуклонно растет. В 2017 г. в России зарегистрировано 70 569 новых случаев РМЖ, что составило 21,1% в структуре онкологической заболеваемости женщин; стандартизованный показатель заболеваемости РМЖ составил 51,95 на 100 тыс. женщин, за 10 лет данный показатель вырос на 22,68% (рост на 2,02% в год) [10]. При этом мастопатия имеется у 50–60% российских женщин [1]. Главной причиной столь широкой распространенности мастопатии и РМЖ в экономически развитых странах является изменение акушерского портрета женщины. Если до середины ХХ в. менархе у девочек наступало примерно в 17 лет, а менопауза у женщин — в 40 лет, то сейчас — соответственно в 12–14 и 50–52 года. Если ранее женщины часто рожали и длительно кормили грудью, то сегодня большинство женщин рожают 1–2 детей. В результате период репродуктивного возраста женщины увеличился в 2 раза — в среднем с 20 до 40 лет, а количество менструальных циклов на протяжении жизни выросло в 4 раза — в среднем со 100 до 400; современная женщина испытывает значительно более длительное воздействие эстрогенов [11].
Существуют 4 группы доказательств связи мастопатии с РМЖ:
у мастопатии и РМЖ общие факторы риска;
патогенез мастопатии и РМЖ имеет общие черты, ключевую роль играют гиперэстрогения и гиперпролиферация протокового и долькового эпителия МЖ;
при мастэктомии по поводу РМЖ в окружающей ткани часто обнаруживаются морфологические проявления мастопатии и предраковые изменения;
в эпидемиологических исследованиях у больных РМЖ доказана связь с предшествующей мастопатией [12].
Общее в этиологии и патогенезе мастопатии и рака молочной железы
Мастопатия и риск рака молочной железы
Лечение мастопатии и профилактика рака молочной железы
Заключение
Мастопатия и РМЖ имеют общие факторы риска. Патогенез мастопатии и РМЖ имеет общие черты, ключевую роль играет гиперпролиферация протокового и долькового эпителия в результате гиперэстрогении. Метаанализ эпидемиологических исследований показал, что у пациенток с пролиферативными формами мастопатии и предраковыми изменениями существенно повышается риск РМЖ. Патогенетическое лечение мастопатии снижает риск РМЖ. Мамоклам ® — лекарственный препарат для патогенетического лечения мастопатии с клинической эффективностью более 90%. Это негормональный препарат растительного происхождения, имеет благоприятный профиль безопасности, может применяться в течение длительного времени, подавляет гиперпролиферацию эпителия МЖ, приводит к регрессии кист в ткани МЖ, уменьшает маммографическую плотность и, следовательно, не только улучшает качество жизни больных мастопатией, но и снижает риск РМЖ.
Сведения об авторе: Беспалов Владимир Григорьевич — д.м.н., профессор, заведующий научной лабораторией химиопрофилактики рака и онкофармакологии. ФГБУ «НМИЦ онкологии им. Н.Н. Петрова» Минздрава России. 197758, Россия, г. Санкт-Петербург, пос. Песочный, ул. Ленинградская, д. 68. Контактная информация: Беспалов Владимир Григорьевич, e-mail: bespalov_niio@mail.ru. Прозрачность финансовой деятельности: автор не имеет финансовой заинтересованности в представленных материалах или методах. Конфликт интересов отсутствует. Статья поступила 20.11.2018.
About the author: Vladimir G. Bespalov — MD, PhD, Professor, Head of the Research Laboratory for Cancer Chemoprevention and Oncopharmacology. N.N. Petrov National Medical Research Center of Oncology of the Russian Ministry of Health. 68, Leningradskaya str., Pesochny village, Saint Petersburg, 197758, Russian Federation. Contact information: Vladimir G. Bespalov, e-mail: bespalov_niio@mail.ru. Financial Disclosure: author have no a financial or property interest in any material or method mentioned. There is no conflict of interests. Received 20.11.2018.
Только для зарегистрированных пользователей
Фиброзно-кистозная мастопатия
По статистике, фиброзно-кистозная мастопатия обнаруживается у 50% женщин в возрасте от 30 до 50 лет. Своевременное обращение к специалисту и лечение заболевания может предотвратить развитие осложнений, среди которых встречается злокачественное перерождение новообразований.
Что такое ФКМ
Фиброзно-кистозная мастопатия или фиброаденоматоз – доброкачественное заболевание молочных желез, при котором образуются узлы и кисты в тканях органа. Основной причиной такого заболевания врачи считают гормональные нарушения в организме, а именно — дисбаланс эстрогена, прогестерона и эстрадиола. В результате в молочной железе происходит расстройство пролиферации и регрессии соединительной и эпителиальной ткани.
Причины фиброаденоматоза
Фиброзно-кистозная мастопатия относится к заболеваниям, на развитие которых влияет множество факторов.
Распространенными причинами ФКМ являются:
- беременность и роды в возрасте старше 35 лет;
- отсутствие или отказ от кормления грудью ребенка;
- психологические расстройства (синдром хронической усталости, частые стрессы, отсутствие половых контактов);
- раннее половое созревание;
- наследственная предрасположенность;
- заболевания печени и щитовидной железы;
- поздняя менопауза;
- остеохондроз грудного отдела позвоночника;
- сахарный диабет, ожирение;
- бесконтрольный прием оральных контрацептивов
Предотвратить развитие заболевания может своевременное обращение к врачу-маммологу при обнаружении первых симптомов болезни.
Симптомы фиброзно-кистозной мастопатии
Первым симптомом заболевания является боль и ощущение тяжести в области молочной железы. Как правило, она усиливается в предменструальный период, что связано с венозным застоем и отеком протоков.
Интенсивность боли различна в зависимости от фазы цикла. В предменструальный период она острая, колющая, приводит к тяжелому психоэмоциональному дискомфорту. После наступления менструации сила боли уменьшается, характер изменяется на ноющий и тупой.
Для пациенток в фиброзно-кистозной мастопатией свойственно нарушение сна, депрессии, быстрая смена настроения и плаксивость. Это обусловлено гормональным сбоем и наличием длительного болевого синдрома. Также для фиброаденоматоза характерно наличие уплотненного образования в тканях железы, которое женщина может нащупать сама.
Доказательством данного заболевания служит появление выделений из соска, а также его деформация. Этот признак появляется при вовлечении в патологический процесс млечных протоков.
Лечение фиброзно-кистозной мастопатии
Лечение ФКМ назначает врач-маммолог после предварительного обследования и получения результатов анализа крови на гормоны. Терапия ФКМ проводится в различных направлениях:
- Консервативное лечение эффективно на начальных стадиях заболевания и включает: диету, прием витаминных комплексов, мочегонных, противовоспалительных и обезболивающих препаратов в период обострения. Главная цель — нормализация уровня женских половых гормонов.
- Хирургическое вмешательство проводится при неэффективности лекарственной терапии. К этому виду относят селективную резекцию пораженного участка груди при распространенной форме заболевания.
«МОСИТАЛМЕД» является многопрофильной клиникой, где доступно лечение фиброзно-кистозной мастопатии наиболее современными методиками. У нас осуществляется индивидуальный подход к каждому пациенту с учетом его особенностей. Лечением женских заболеваний занимаются врачи высшей категории с многолетним стажем работы, а также кандидаты наук.
Записаться на прием
Получить консультацию и записаться на прием можно по телефону: +7 (495) 212-90-98
Лечение кистозной мастопатии молочных желез лекарственными препаратами
Заболевания молочных желез – наиболее распространенная группа заболеваний среди женского населения. Они бывают доброкачественные и злокачественные, то есть онкологические.
С 1985 года рак молочной железы занимает первое место среди онкологических заболеваний у женщин: ежегодно в мире регистрируется более одного миллиона случаев.
В структуре смертности рак молочной железы находится на 3-м месте после рака легких и желудка и составляет 8,9 %.
Почему молочная железа больше других органов подвержена злокачественным процессам? Ведь неблагоприятная экология, стрессы воздействуют на весь организм. Дело в том, что молочная железа – самый гормонозависимый орган в организме женщины. А на гормональный статус влияет абсолютно все: магнитные бури, солнечная радиация, образ жизни, душевный покой.
Стадии болезни
Опухоли молочной железы могут быть доброкачественными и злокачественными, или раковыми. Доброкачественная опухоль молочной железы – мастопатия – это разрастание ее ткани вследствие гормональных нарушений. Мастопатия проявляется в виде плотных узелков, кист или диффузных образований. Некоторые из них можно отнести к предраковым.
Рак молочной железы встречается не только у женщин, но и у мужчин, но гораздо реже (1% всех случаев заболевания). Причины рака грудной железы у мужчин те же: мутация в генах предрасположенности, ожирение, гормональные нарушения.
В отличие от доброкачественного разрастания ткани молочной железы, злокачественное перерождение обязательно требует оперативного лечения.
Доброкачественные изменения молочных желез относятся к наиболее распространенным заболеваниям у женщин различных возрастных групп. Наибольшего внимания заслуживает фиброзно-кистозная болезнь, более известная как фиброзно-кистозная мастопатия. Фиброзно-кистозная болезнь, или мастопатия, по данным различных исследований выявляется примерно у 50-60% женщин, как правило, в возрасте от 30 до 50 лет, и гораздо реже у женщин в период менопаузы.
Фиброзно-кистозная болезнь – это доброкачественные изменения тканей молочных желез, как правило, не повышающие риск развития рака молочной железы, за исключением некоторых видов.
Причина заболеваний фиброзно-кистозной мастопатии неизвестна полностью, однако известны факторы риска, которые могут провоцировать эту болезнь. Это курение, наследственность, различные гормональные нарушения у женщин. Развитию заболевания способствуют также хронические воспалительные заболевания половых органов, длительные стрессы и перегрузки, избыток насыщенных жиров в пище женщины, то есть неправильное питание, в котором превалирует жирная или жареная пища. Также факторами риска фиброзно-кистозной мастопатии являются многие эндокринные заболевания у женщин, например, нарушение функции щитовидной железы, сахарный диабет (1 и 2 типа), метаболический синдром, синдром поликистозных яичников, врожденная дисфункция коры надпочечников.
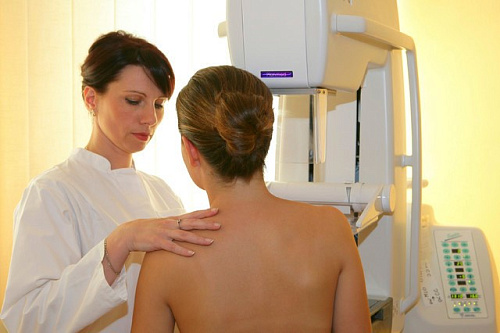
Маммография — это рентгеновский метод исследования молочных желез. Маммография обычно проводится по назначению врача, однако она может проводится и при массовых профилактических осмотрах. Маммография выполняется для оценки образования в молочной железы (выявленного самой женщиной или врачом при осмотре) и исключения/подтверждения злокачественного или доброкачественного новообразования молочной железы. Маммография также является методом раннего выявления рака молочной железы. При регулярном и своевременном проведении исследования рак молочной железы с помощью маммографии может быть выявлен на ранней стадии. Лучевая нагрузка при маммографии значительно ниже, чем при рентгенографии легких (примерно в несколько раз). Регулярное выполнение исследования не приводит к увеличению риска развития рака молочной железы. Маммография противопоказана при беременности и кормлении грудью.
Комплексное лечение
В основе лечения рака молочной железы лежит комплексный подход, сочетающий терапевтические и хирургические методы. Используют лекарственные препараты, включая гормоны, облучение. Удаление всей молочной железы, или мастэтомию, зачастую заменяют компромиссным органосохраняющим вмешательством – удалением сегментов железы с подмышечными лимфатическими узлами. Сохранить и восстановить форму молочной железы позволяют конструктивные операции. Операцию делают при первой и второй стадии рака. При запущенных опухолях или неоперабельном раке операции предшествует лечение, тормозящее рост опухоли.
В России ежегодно около 50 тысяч женщин проходят хирургическое лечение молочной железы, когда грудь удаляют полностью или частично. И, естественно, все прооперированные женщины хотят сохранить привлекательный облик. Сейчас это уже не проблема – появились великолепные протезы молочных желез, белье, купальники, которые полностью скрывают дефекты. Они идеально повторяют форму груди. Есть даже адгезивные протезы, которые приклеиваются на кожу. Они и на ощупь не отличаются от настоящей молочной железы.
Обращаться в кабинет реабилитации можно уже через год после операции. В первый год очень важна эмоциональная реабилитация, и туту самое главное – позитивный настрой. Множество перенесших операцию женщин прекрасно выглядят, работают, воспитывают детей, остаются желанными и любимыми.
Маркеры
В настоящее время существуют методы, позволяющие уточнить диагноз рака молочной железы в случае его подтверждения. Речь идет о выявлении маркеров (показателей опухолевого роста) в крови пациенток. Основное их назначение – раннее выявление злокачественных новообразований и рецидивов, а также оценка эффективности лечения заболевания. Пока не существует маркера, специфичного исключительно для рака молочной железы, поэтому применяется комплекс тестов на несколько маркеров. Их концентрация в сыворотке крови зависит от степени злокачественности и стадии опухоли. Перечень диагностических тестов меняется в зависимости от конкретного случая заболевания.
Первичная профилактика — это предупреждение заболевания путем влияния на факторы риска, которые приводят к развитию данной патологии.
1. Изменение репродуктивного поведения современной женщины. Родив единственного ребенка, большинство женщин спешат выйти на работу. А природой им предназначено рожать и вскармливать грудью нескольких детей. И эндокринная система вне зависимости от карьерных планов работает в ритме, призванном обеспечить выполнение этого предназначения. Раньше жизни женщины была согласована с эти ритмом: на протяжении всего репродуктивного возраста она вынашивала детей, кормила их грудью, причем, чтобы не забеременеть вновь, кормила долго, прикладывая к груди ребенка до 2-3 лет. Молочная железа постоянно работала. До сих пор в странах с высокой рождаемостью женщины не знают, что такое рак молочной железы. Понятно, что возврата к прошлому нет, и только единицы женщин делают рождение и воспитание детей смыслом своей жизни. Но обязательное грудное вскармливание младенца хотя бы до полугода, а лучше – до 9-10 месяцев – просто необходимо, стоит отложить очередной шаг по карьерной лестнице на полгода ради здоровья.
2. Старайтесь избегать хронических стрессовых ситуаций, так как именно они оказывают негативное воздействие на здоровье молочной железы. Тренируют организм только непродолжительные стрессы, особенно если они заканчиваются благополучным решением проблемы. Стресс хронический, вызванный душевными переживаниями, цейтнотом, ведет к снижению иммунитета, а это значит, что организм может и не справиться с раковыми клетками, которые образуются в организме ежесекундно тысячами.
3. В летний период времени ограничьте себя от продолжительного пребывание на солнце. Особенно пагубно воздействие прямых солнечных лучей на молочные железы, их нежная кожа гораздо более уязвима, чем кожа спины или ног. Она не может отражать атаки солнечных лучей, ультрафиолет проникает в железистую ткань и стимулирует рост имеющегося пока еще крохотного новообразования. Поэтому лучше загорать в рассеянных лучах, в тени и обязательно в купальнике. Наконец, есть формы мастопатии, при которых вообще исключено пребывание даже в рассеянных солнечных лучах.
4. Отсутствие регулярных половых контактов может приводить к гормональному дисбалансу. Успешные в бизнесе женщины часто одиноки. Времени и сил не хватает не только на устройство семьи, но и на встречи с партнерами. Если женщина испытывает потребность в сексе, но не имеет возможности ее удовлетворить, то это чревато неприятностями: половые гормоны «отыгрываются» на молочной железе.
5. Старайтесь избегать механического травмирования молочных желез. Сейчас многие женщины водят автомобиль, и нередки случаи, когда при резком торможении травмируется молочная железа. Современные женщины занимаются спортом, в том числе и экстремальными видами. И здесь тоже не удается избежать микротравм. Они могут дать о себе знать и через десяток лет.
6. Исключите регулярное использование тугого, придающего эффектную форму бюста, белья, стягивание нарушает кровообращение. Поэтому следует хотя бы изредка ходить без бюстгальтера. Дамы с небольшой грудью вообще могут обходиться без него – им следует надевать бюстгальтер только во время занятий спортом. А обладательницы больших бюстов хотя бы дома должны давать груди «подышать» на воле.
7. Необходимо исключать браки при обоюдной онкологической отягощенности с целью недопустимости развития наследственного РМЖ.
8. Самообследование — самый верный способ профилактики заболеваний молочной железы. Никто не знает вашу грудь лучше, чем вы сами. Выявить заболевание на ранней стадии можно лишь совместными усилиями – врачей и вашими. Его необходимо проводить ежемесячно. Если врач осматривает женщину в первый раз, даже он может не увидеть того, что способна обнаружить сама женщина. Для осмотра нужно выбрать время в течение недели после окончания менструации – в это время грудь мягче. Лучше всего – во время купания. Намыльте руки, встаньте прямо и, подняв правую руку вверх, левой ладонью прощупайте правую грудь от подмышки до солнечного сплетения. Затем то же самое проделайте с левой грудью. Не забудьте обследовать также подмышечные впадины, области над ними и над ключицами. Если вы обнаружите уплотнения, узелки, болезненность или выделения из соска, срочно обратитесь к врачу.
При появлении каких-либо подозрений на наличие патологического образования в молочной железе необходимо обратиться в женский смотровой кабинет либо к врачу-гинекологу амбулаторно-поликлинического учреждения по месту жительства, в поликлиниках работает кабинет профилактики. Если в результате осмотра молочных желез окажется, что ваши подозрения не беспочвенны, вам назначат дополнительное обследование: УЗИ и маммографию. В случае наличия опухолевидного образования в молочных железах, вас направят в врачу-маммологу для уточнения диагноза и дальнейшего проведения необходимого лечения.
Вторичная профилактика должна быть направлена на раннее выявление и лечение фоновых и предраковых заболеваний молочной железы (различных форм мастопатии, фиброаденом и др.), а также нарушений эндокринной системы и заболеваний женских половых органов.
При отсутствии жалоб и заболеваний молочных желез женщинам старше 35 лет с целью профилактики рекомендуется выполнять УЗИ и/или маммографию не реже одного раза в год!



