Как определить аденоиды у ребенка фото признаки и симптомы
Аденоидит. Аденоиды у детей
Аденоиды — это чрезмерное увеличение носоглоточной миндалины. Чаще всего аденоиды встречаются у детей в дошкольном возрасте. После 10 лет аденоидная ткань обычно подвергается обратному развитию, в связи с чем у взрослых они бывают крайне редко. К причинам, способствующим развитию данной болезни, относятся: воспалительные заболевания верхних дыхательных путей, инфекционные заболевания (корь, скарлатина, дифтерия, грипп), при которых происходит поражение слизистой оболочки полости носа и миндалин, приводящее к нарушению носового дыхания.
ПРИЗНАКИ АДЕНОИДОВ
Основным признаком аденоидов является длительное затруднение носового дыхания. Одновременно отмечаются стекающие в носоглотку обильные выделения из носа. Больные дети спят с открытым ртом, храпят. Они вялы, апатичны, их беспокоят головные боли. Слух у них часто снижен. При полном прекращении носового дыхания ребенок дышит ртом. Рот у него постоянно открыт, нижняя челюсть отвисает, сглаживаются носогубные складки, в результате чего лицо приобретает характерное выражение. При длительном нарушении носового дыхания изменяется состав крови, снижается количество эритроцитов и гемоглобина, увеличивается количество лейкоцитов, нарушается функция почек и желудочно-кишечного тракта, отмечается нарушение обмена веществ, проявляются гормональные нарушения. Все это влияет на нервную систему ребенка. Появляется смена настроений, раздражительность, переходящая в слезы.В ряде случаев преобладают другие признаки: беспокойный сон, частые катаральные воспалительные процессы в полости носа, кашель. Затруднение носового дыхания приводит к воспалению в околоносовых пазухах, нарушению роста скелета лица. Выделения из носа приводят к раздражению кожи преддверия носа и верхней губы. Проглатывание выделений ведет к заболеваниям желудочно-кишечного тракта. Поверхностное дыхание через рот постепенно приводит к неправильному развитию грудной клетки (так называемая «куриная грудь»). Вдыхание через рот холодного воздуха приводит к развитию воспалительных заболеваний глотки, гортани, трахеи, бронхов. Кроме того, аденоиды являются причиной воспаления среднего уха, нефрита, ночного недержания мочи, приступов бронхиальной астмы и др При нарушении носового дыхания страдает и речь, появляется так называемая закрытая гнусавость, когда согласные м, н, р, к, х слышатся как б, д или л.
Врач детский оториноларинголог (детский ЛОР) при осмотре ребенка на консультации определяет степень аденоидов, также может быть назначено рентгенологическое исследование носоглотки для подтверждения поставленного диагноза. Различают аденоиды 1,2,3,4 степени.
При аденоидных разращениях 1-й степени носовое дыхание во время бодрствования и слух заметно не нарушаются. Во время же сна объем аденоидной ткани за счет венозного кровенаполнения несколько увеличивается, в результате чего дыхание через нос затрудняется. Ребенок спит с открытым ртом. Именно этот признак и является начальным для аденоидных вегетации 2-й степени. Есть также аденоиды 3 и 4 степени.
АДЕНОИДИТ
У ребенка с аденоидами нередко развивается аденоидит, т. е. их воспаление, такое же, как и воспаление небных миндалин — хронический тонзиллит. Аденоидит может быть острым или хроническим, когда имеется воспаление глоточной миндалины; заболевание чаще всего встречается в дошкольном и младшем школьном возрасте.
ХРОНИЧЕСКИЙ АДЕНОИДИТ — следствие перенесенного ранее острого аденоидита. Он часто сопровождается увеличением глоточной миндалины и нарастающими признаками заболевания. Попадание в гортань слизи и гноя, особенно по ночам, вызывает длительный кашель. Хроническое воспаление в носоглотке приводит к хроническому воспалению слуховой трубы, нарушению ее проходимости, а вследствие этого — и к снижению слуха. Хронический аденоидит сопровождается невысокой температурой и такими симптомами хронической интоксикации, как повышенная утомляемость, головная боль, плохой сон, снижение аппетита.
ПРИЗНАКИ ОСТРОГО АДЕНОИДИТА
Острый аденоидит бывает чаще всего в раннем возрасте при активизации микрофлоры носоглотки, при охлаждении, вирусной инфекции (ОРЗ, грипп, корь, ветряная оспа), скарлатине и других инфекционных заболеваниях. У малыша появляются слизисто-гнойные выделения из носоглотки, стекающие по задней стенке глотки, затрудненное носовое дыхание, повышение температуры. Воспалительный процесс из носоглотки может распространиться на слуховую трубу, а через нее и в ухо, что обусловливает возникновение острого среднего отита у ребенка. Таким образом, частые острые аденоидиты вызывают и возникновение частых средних отитов у детей, что, в свою очередь, ведет к нарушению слуха.
ЛЕЧЕНИЕ АДЕНОИДОВ
Лечение аденоидов, в основном, хирургическое (детская ЛОР-хирургия). Консервативные методы лечения применяют при небольшой степени увеличения носоглоточной миндалины или при наличии противопоказаний к их удалению. Климатотерапия в условиях Крыма и Черноморского побережья Кавказа оказывает нередко благотворное влияние на состояние ребенка. В любом случае, решение о методе лечения аденоидов принимает врач, исходя из состояния ребенка. Основным показанием к удалению аденоидов является затрудненное дыхание через нос и различные нарушения общего и местного характера (отит, фарингит, ангина, хронический тонзиллит, ларингит, трахеит, пневмония, деформация лицевого скелета, грудной клетки, недержание мочи и пр.). Однако в некоторых случаях удаление аденоидов противопоказано, например, при болезнях крови, инфекционных, кожных заболеваниях, если недавно ребенок перенес какое-либо заболевание и др. Чаще всего операцию производят в 3—5—7-летнем возрасте. При резком затруднении носового дыхания и ухудшения слуха удаление аденоидов производят и в более раннем возрасте, вплоть до грудного.
Что такое аденоиды и аденоидит?
Аденоиды — это глоточная миндалина, которая располагается высоко в глотке позади носа за мягким небом, их не видно через ротовую полость без специальных ЛОР инструментов. Ученые считают, что они действуют, как часть иммунной системы организма, фильтруя микробы, которые пытаются вторгнуться в организм и помогают вырабатывать защитные факторы антитела к микробом.
Аденоиды выполняют эти функции в период первых 3 лет жизни, далее основную защитную функцию берут на себя небные миндалины. Дети после 3 лет у которых необходимо удалять аденоиды, не страдают от потери их противодействия инфекции.

Развитию аденоидов способствуют заболевания, вызывающие воспаление слизистой оболочки полости носа и миндалин (инфекционный мононуклеоз, корь, скарлатина, грипп, острые и хронические заболевания верхних дыхательных путей и др.), а также аллергия и снижение иммунитета.
Степени развития аденоидов.
0 степень — глоточная миндалина имеет нормальные физиологические размеры.
1 степень — разросшаяся глоточная миндалина закрывает лишь верхнюю часть сошника или высоты носовых ходов.
2 степень — увеличенная глоточная миндалина закрывает 2/3 сошника или высоты носовых ходов.
3 степень — увеличенная глоточная миндалина закрывает почти весь сошник.

Аденоидит — воспаление аденоидов. Может встречаться изолированно или в сочетании с воспалением увеличенных небных миндалин.
Когда обратиться к врачу?
Вам следует обратиться к врачу, когда у Вашего ребенка появляются типичные симптомы инфицирования и увеличения аденоидов. Признаками увеличения аденоидов может являться, в частности, закупорка прохода воздуха в бронхи и легкие, отчего в течение дня ребенок дышит через рот, а в ночное время храпит. Наблюдая за ребенком, Вы можете заметить, что у него втягивается передняя стенка грудной клетки, во время сна у него на несколько секунд приостанавливается дыхание. Кроме того, большие аденоиды могут привести некоторым нарушениям речи, постоянным выделениям из носа и ночному кашлю. Повторяющиеся отиты могут возникать из-за закупорки аденоидами прохода в слуховой трубе, соединяющей носоглотку и среднее ухо.
Диагностика.
Рентгенография носоглотки — информативная методика, но связана с лучевым воздействием на пациента.
Компьютерная томография — более информативный метод, чем предыдущий, но достаточно дорогостоящий.
Эндоскопический метод — «золотой стандарт» в диагностике аденоидов, проводится как через нос — «эндоскопическая риноскопия», так и через полость рта — «эндоскопическая эпифариноскопия».
Что ожидать от обследования?
Ваш врач спросит Вас о проблемах уха, носа, горла и обследует Ваши уши, нос и горло. Он будет использовать специальные инструменты с подсветкой, чтобы осмотреть эти области. Эндоскопическое обследование позволит правильно определить характер воспалительного процесса миндалин, размеры и формы аденоидов.
Тесты на стрептококки очень важны при диагностики инфекций миндалин. Анализы крови могут диагностировать мононуклеоз и нарушение функций защитной системы в организме.
Какие существуют методы лечения?
Лечением занимается ЛОР врач. Аденоиды 1-2 степени лечатся консервативно. Аденоиды 2-3 степени удаляются хирургическим путем.
Выздоровление от аденоидита при проведении консервативного лечения возможно при соблюдении ряда условий.
Обязательное проведение тщательного туалета глубоких отделов носа и носоглотки.
Воздействие на воспаленные ткани носоглотки и полости носа различными лекарственными средствами и физиотерапевтическими методами лечения.
Кроме местных лечебных средств показано применение препаратов общего противовоспалительного действия.
Туалет полости носа и носоглотки крайне необходим, чтобы удалить возбудителей инфекции (вирусов, микробов) и патологическое отделяемое (слизь, мокроту, гной). Ввиду того, что ребенок не может самостоятельно удалить этот секрет ни при высмаркивании, ни при отхаркивании. Содержимое задерживается и препятствует выздоравлению, так как применяемые препараты не попадают непосредственно на слизистую оболочку и ткань аденоидов.
Туалет носовой полости и носоглотки осуществляется разными способами. Наиболее эффективен метод «перемещения» (известный многим родителям под названием «кукушка» С помощью электроотсоса легко удаляется все содержимое носа и носоглотки и одновременно осуществляется промывание антисептическим раствором. Они могут быть различными в зависимости от выбора врача. Процедура безболезненна.
2 Подбор капель и назначение общих препаратов, ФТЛ индивидуален в зависимости от выраженности и длительности воспалительного процесса.
После курса лечения у детей с небольшим сроком заболевания может наступить выздоровление.
У некоторых детей наступает выздоровление, но на короткий срок.
Через 2-4 недели все симптомы болезни повторяются вновь. Такое течение заболевания связано с тем, что применение консервативных методов лечения не приводит к полному прохождению воспаления аденоидов. Расположенная в лакунах аденоидов инфекция активируется и повторно вызывает развитие заболевания. Этим пациентам показано проведение хирургического лечения.
Мы очень надеемся, что эти советы помогут Вам принять правильное решение при выборе методов лечения заболеваний лимфоглоточного кольца.
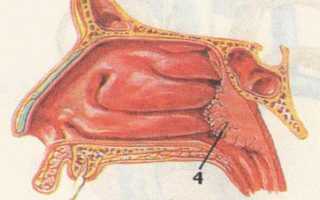
Пояснения к рисункам:
- расширенная переносица
- постоянно открытый рот
- удлиненное лицо (долихоцефалия)
- обтурация хоан аденоидами
Острый синусит — причины, симптомы и лечение
Синусит — воспаление слизистой оболочки любой из околоносовых пазух носа. Острый синусит может возникнуть при травме области носа и околоносовых пазух, инородном теле в полости носа, после хирургических вмешательств. К ухудшению состояния при данном заболевании приводит искривление перегородки носа, грибковая инфекция, аллергический процесс, нарушение иммунитета и т. д.
Существует острая и хроническая форма синусита. Острый синусит протекает не более 2-ух месяцев. Хроническая форма характеризуется более длительным течением воспалительного процесса в носовых пазухах, либо частыми возобновлениями синусита.
Острая форма синусита проявляется следующими симптомами:
- длительность заболевания менее 2-ух месяцев,
- выраженная клиническая картина и частые жалобы,
- боли в носовых пазухах,
- сильная заложенность носа,
- плохое самочувствие.
Острый синусит характеризуется сильным отёком слизистой, затрудняется дыхание и отхождение слизи. В выделениях из носа преобладает большое число лейкоцитов, которые борются с инфекцией.
Как правило, в носовых выделениях присутствует бактериальная флора. Поэтому, если не проводить необходимое лечение, могут возникнуть серьёзные осложнения.
Хронический синусит протекает с менее выраженными симптомами. Данная форма заболевания возникает при переходе из острой формы в случаях, когда пациент не соблюдает назначенной схемы лечения. Хронический синусит характеризуется частыми проявлениями заболевания, а также имеет более длительное течение болезни.
Типы синуситов
Существует следующая классификация типов синуситов:
- катаральный,
- гнойный,
- смешанный.
Первый этап развития синусита – это катаральный тип. Он протекает с обильными выделениями и отёком носовых пазух. Данные симптомы хорошо снимаются правильно назначенным лечением и в достаточно быстрые сроки.
Гнойный синусит характеризуется появлением бактерий и других патогенных микроорганизмов в придаточных пазухах носа. В период обострения данного типа синусита возможно резкое повышение температуры. В запущенных случаях начинают воспаляться и кости.
Смешанный синусит сопровождается, как слизистыми, так и гнойными выделениями.
Формы синусита
В зависимости от места размещения воспаления в медицине различают следующие формы синусита:
- фронтит – воспаление коснулось лобных пазух носа,
- гайморит — воспалительный процесс развивается в верхнечелюстных пазухах,
- этмоидит – воспаляются решётчатые носовые полости,
- сфеноидит – воспаление затрагивает клиновидные полости.
Причины острого синусита
Выделяют несколько основных причин, которые могут спровоцировать развитие воспалительных процессов в носовых пазухах. Основная из них – это сложная и запущенная стадия хронического ринита. При невыполнении соответствующих лечебных процедур, а также подключении бактериальной инфекции, может развиться гнойная форма острого синусита.
Началом для развития воспаления служит заражение вирусными инфекциями. При сниженном иммунитете возрастает вероятность развития воспалительного процесса в пазухах носа. Поэтому следует проводить закаливающие процедуры и выполнять все возможные профилактические мероприятия в целях защиты от болезни.
К другим причинам развития острого синусита относятся:
- длительный насморк,
- переохлаждение организма,
- ослабленный иммунитет,
- искривление носовой перегородки, которое затрудняет отхождение слизи из околоносовых пазух,
- длительный насморк на фоне аллергических реакций,
- полипы в полости носа,
- аденоиды,
- грибковые инфекции,
- травмы носовых пазух.
Симптомы
Острый синусит проявляется частыми головными болями, повышением температуры тела до высоких границ, общей слабостью. Протекающий воспалительный процесс будет показан и в общем анализе крови. Однако с такими симптомами могут протекать и другие заболевания, не связанные с синуситом. Поэтому при данном заболевании большое значение имеют местные симптомы, которые проявляются в следующем:
- сильная заложенность носа,
- увеличение количества слизи, выделяемой из носовых ходов, очень часто выделяемая слизь стекает по носоглотке,
- по причине сильного отёка слизистой носа происходит потеря обоняния,
- головные боли в височных и лобных областях, при опускании головы боли могут усиливаться,
- изменение голоса из-за сильной заложенности носа,
- ночью во время сна могут появляться болевые ощущения в центральной части головы и в области затылка,
- при нормальном отхождении слизи из пазух носа головные боли могут отсутствовать.
По степени проявления симптомов заболевания существует 3 формы острого синусита – лёгкий, средний и тяжёлый.
- Лёгкая форма. Пациент жалуется только на проявление местных симптомов заболевания. На рентгеновском снимке признаки синусита не подтверждаются либо проявляются незначительно. Может наблюдаться головная боль либо боль в носовых пазухах. Температура тела обычно не повышается до высоких отметок.
- Средняя форма. Характеризуется как местными, так и общими симптомами, которые проявляются в следующем – высокая температура, плохое самочувствие, появление слабости, головные боли и сонливость. Возможны такие симптомы, как появление отёков на веках и мягких тканях, расположенных радом с околоносовыми пазухами.
- Тяжёлая форма. Возникает редко, так как для её наступления требуется долгое время. Если пациент вовремя не обращается за медицинской помощью, болезнь может быстро усложниться и привести к появлению осложнений. Пациент в тяжёлой форме острого синусита испытывает лихорадку, сильное повышение температуры, наступает интоксикация организма, беспокоят интенсивные головные боли.
Диагностика
Для того чтобы назначить правильное лечение острого синусита, пациент должен пройти диагностику органов верхних дыхательных путей. Используются следующие виды диагностики:
- Риноскопия. Процедура проводится при помощи специального аппарата – риноскопа. Этот аппарат позволяет исследовать пазухи носа, определить степень отечности и раздражения слизистой, обследовать состояние носовой перегородки.
- Рентгенографическое исследование. Рентгеновский снимок позволяет диагностировать очаги воспаления. На снимке чётко видны границы протекающего воспалительного процесса.
- Компьютерная томография определяет не только развитие воспалительного процесса в носовых пазухах, но и выявляет появившиеся осложнения болезни.
- Пункция. Осуществляется забор содержимого носовых пазух для дальнейшего исследования на наличие бактериальных возбудителей, а также определяется их чувствительность к действию антибактериальных препаратов.
Лечение острого синусита
При остром синусите лечение основывается на следующих принципах:
- устранение признаков отёка в носовых пазухах, а также восстановление отхождения слизи,
- снятие воспалительного процесса, а также уничтожение патогенных микроорганизмов,
- препятствование развитию осложнений острого синусита, а также восстановление и укрепление защитных функций организма с помощью приёма иммуностимулирующих препаратов.
Медикаментозное лечение острого синусита
Эффективное лечение острого синусита предусматривает приём лекарственных препаратов:
- антибиотики широкого спектра действия назначаются с целью уничтожения возбудителя, а также борьбы с воспалительным процессом,
- сосудосуживающие средства используются для облегчения дыхания и снятия отёка слизистой. Но при этом не стоит забывать о том, что длительное применение сосудосуживающих препаратов может вызывать привыкание к ним.
- противоаллергические средства назначаются в тех случаях, когда острый синусит развивается на фоне аллергических реакций на какой-либо раздражитель. Эти препараты помогают быстро избавиться от отёка и восстановить носовое дыхание.
Хирургическое лечение
Если в ходе проведения медикаментозной терапии не было достигнуто положительных результатов, пациенту проводится пункция. С помощью современного оборудования делаются небольшие проколы, через которые происходит отток скопившейся жидкости. После чего носовые пазухи промываются специальными антисептическими растворами.
Физиотерапевтическое лечение
Комплексное лечение острого синусита предусматривает выполнение физиотерапевтических процедур. К ним относятся: прогревания, лазерная и магнитная терапия, токи.
Неправильное лечение острого синусита может привести к развитию осложнений:
- распространение гноя на глаза,
- проникновение инфекции в общий кровоток,
- поражение остальных органов и тканей внутри черепа.
Для того чтобы недопустить развития подобных опасностей, не стоит заниматься самостоятельным лечением в домашних условиях. При появлении гнойной слизи рекомендуется строго соблюдать и выполнять все назначения врача. Запрещается прогревать носовые пазухи в остром периоде заболевания, во избежание прогрессивного развития болезни.
Профилактика острого синусита
При возникновении первых признаков воспаления органов верхних дыхательных путей, следует сразу же обратиться к ЛОР-врачу. По результатам анализов опытный доктор сможет назначить эффективную схему лечения заболевания. Самостоятельное лечение острого синусита может привести к различным осложнениям и перейти в хроническую форму болезни.
К профилактическим мероприятиям можно отнести:
- своевременное лечение насморка,
- укрепление иммунитета при помощи приёма витаминных и минеральных комплексов, правильного питания, физических упражнений,
- устранение искривлений носовой перегородки, которые затрудняют отхождение слизи.
Острый синусит – это одно из тех заболеваний, которое создаёт человеку массу неприятных ощущений. Поэтому, чтобы избежать появления осложнений, следует вовремя обращаться к ЛОР-врачу. Правильно назначенное лечение быстро поможет справиться с недугом.
Получить подробную информацию о лечении острого синусита Вы можете по телефону +7 (495) 443-66-71 или напишите нам на e-mail pmu@gb71.ru
Симптомы и лечение аденоидита у детей: распознать и обезвредить!
Аденоидиты у детей от 3 до 12 лет встречаются очень часто — это одна из самых распространенных проблем, с которыми сталкиваются детские лор-врачи. Насколько аденоиды у детей опасны, откуда они берутся, нужно ли их лечить и правда ли, что хирургическое удаление аденоидов — единственный способ решить проблему?

Аденоиды: что это и почему они развиваются у детей
Чрезмерно разросшиеся, увеличенные глоточные миндалины называют аденоидами. Если аденоиды воспаляются, то это состояние называют аденоидитом. Глоточная миндалина — это небольшая железа, которая находится на задней стенке гортани и состоит из нескольких долей. Задача этого органа, относящегося к иммунной системе, — производство лимфоцитов, клеток, участвующих в защите организма от бактерий и вирусов. Но при патологическом разрастании глоточная миндалина сама по себе становится угрозой здоровью.
Аденоиды — типично детская проблема. У детей до 1–2 лет они встречаются редко, как и у подростков. Пик заболеваемости приходится на возраст от 3 до10 лет.
На 1000 детей приходится около 27 случаев аденоидита.
Аденоиды у детей возникают по нескольким причинам:
- частые простуды и иные инфекционные заболевания (корь, мононуклеоз, краснуха и пр.), затрагивающие слизистые оболочки носоглотки;
- плохая экология в районе проживания;
- генетическая предрасположенность;
- склонность к аллергическим реакциям, а также бронхиальная астма — эти заболевания имеются у 65% детей, страдающих от аденоидита;
- определенные неблагоприятные климатические и микроклиматические условия — загазованность, сухость воздуха, наличие большого количества пыли — все это приводит к тому, что слизистые оболочки пересыхают и становятся особенно уязвимыми.
Степени развития заболевания
Различают несколько стадий развития аденоидов:
1 степень: миндалина разрастается незначительно и перекрывает приблизительно четверть просвета носовых ходов. Основной признак заболевания на этой стадии — несколько затрудненное носовое дыхание, особенно в ночные часы.
2 степень: аденоиды увеличиваются в размерах и закрывают две трети просвета. Носовое дыхание значительно затруднено даже днем, ночью ребенок может храпеть, рот у него все время приоткрытый.
3 степень: миндалина полностью перекрывает просвет, делая носовое дыхание абсолютно невозможным.
Симптомы аденоидита у детей
На ранних стадиях бывает сложно заметить аденоиды у детей, симптомы этого заболевания неспецифичны. Родители либо вовсе не обращают на них внимания, либо считают, что у ребенка обычный насморк. Вот на какие признаки стоит обратить внимание, чтобы выявить болезнь в самом начале:
- затрудненное носовое дыхание, храп во сне;
- бледность и вялость как следствие нехватки воздуха и нарушений сна из-за храпа;
- нарушение обоняния;
- ребенок с трудом глотает пищу, часто давится;
- ребенок жалуется на ощущение инородного предмета в носу, однако при сморкании никакой жидкости нет;
- голос тихий, глухой, в нос;
- ребенок постоянно дышит ртом;
- постоянная усталость и раздражительность.
Если разросшаяся миндалина воспаляется, возникают явные признаки аденоидита:
- высокая температура;
- насморк, который плохо поддается лечению обычными каплями;
- слабость, головная боль, сонливость, снижение аппетита и тошнота — так проявляется общая интоксикация, характерная для многих инфекционных заболеваний;
- хронический кашель;
- боль в горле, носу и ушах, иногда — значительное ухудшение слуха.
Как лечить аденоиды у ребенка
Поскольку наличие аденоидов и их воспаление очень легко спутать с обычным насморком или простудой, не следует пытаться поставить диагноз самостоятельно и лечить ребенка домашними или аптечными безрецептурными средствами — они могут дать некоторое облегчение на очень короткий срок, но потом симптомы вернутся. А болезнь тем временем будет развиваться и дальше. Не стоит дотягивать до момента, когда аденоиды полностью перекроют носовой просвет — обращайтесь к врачу при первых же подозрениях на аденоиды.
Для того чтобы поставить точный диагноз, доктор назначит эндоскопическое исследование, анализ крови и мочи, в некоторых случаях требуется сделать рентгенограмму носоглотки.
Лечение аденоидов у детей, особенно на ранних стадиях, включает в себя в основном консервативные методы. При 1 и 2 степенях развития болезни удаление аденоидов у детей не показано — на этом этапе заболевание можно победить при помощи медикаментозной терапии и физиотерапевтических процедур. Оперативное вмешательство необходимо, лишь если никакие другие способы борьбы с аденоидитом не оказывают должного эффекта.
Консервативное лечение
При аденоидах обычно назначают курс антигистаминных средств, иммуномодуляторы, витаминные комплексы и препараты, активизирующие защитные силы организма. Снять воспаление и облегчить дыхание через нос помогут назальные капли с противовоспалительными компонентами и сосудосуживающие средства (однако последние применяют с осторожностью и не более 3–5 дней). Хороший результат дает промывание носа слегка подсоленной водой или специальными лекарственными растворами.
Из физиотерапевтических процедур чаще всего назначают лекарственный электрофорез с йодидом калия, преднизолоном или нитратом серебра, а также УВЧ-терапию, высокочастотную магнитотерапию, лечение ультрафиолетом и грязевые аппликации.
Важное значение имеет и дыхательная гимнастика — при аденоидах ребенок привыкает дышать ртом и требуется заново выработать у него привычку вдыхать носом.
Обычно совокупности этих методов хватает, чтобы вылечить аденоидит. Однако в некоторых случаях, особенно если заболевание уже достигло 3 стадии и не поддается консервативному лечению, назначают оперативное удаление аденоидов.
Удаление аденоидов у детей (аденотомия)
В современных клиниках удаление аденоидов у детей — простая и малотравматичная операция, но все же если без нее можно обойтись, врач постарается пойти именно таким путем.
Показаниями к удалению аденоидов у детей считаются: неэффективность лекарственной и физиотерапии, серьезное затруднение дыхания через нос, которое приводит к непрекращающимся простудам, частые отиты и ухудшение слуха. У операции есть и противопоказания: она не проводится при патологиях строения нёба, некоторых заболеваниях крови, онкологических заболеваниях или подозрении на онкологию, острых воспалительных заболеваниях (их сперва нужно вылечить), в течение 30 дней после любой вакцинации и детям до 2 лет.
Удаление аденоидов у детей проводится в стационаре под местным или общим наркозом. Существует несколько способов проведения этой операции.
При аспирационном методе удаление аденоидов производится вакуумным насосом со специальной насадкой, при эндоскопическом — посредством жесткого эндоскопа (эта операция проводится под общим наркозом). Для удаления аденоидов используют и микродебридер, который иногда называют шейвером. Реабилитационный период после таких методов занимает примерно 2 недели.
Самый современный и малотравматичный метод — лазерное удаление аденоидов . Миндалины отсекаются направленным лазерным лучом, а кровеносные сосуды прижигаются, что исключает риск кровотечения и инфицирования. Реабилитационный период при лазерном удалении аденоидов также существенно сокращается.
Вся операция занимает не более 15 минут и является довольно простым вмешательством, осложнения после которого возникают очень редко. Однако это все же хирургическая операция со всеми сопутствующими рисками, и проводить ее нужно в проверенной клинике.
Аденоиды
Врачи-отоларингологи Клинического госпиталя на Яузе навсегда избавят вашего ребенка, а при необходимости и взрослого пациента, от проблем с аденоидами (гипертрофированными носоглоточными миндалинами) с помощью:
- эффективного консервативного лечения (в том числе гомеопатического);
- малоинвазивного оперативного вмешательства — эндоскопического удаления аденоидов.
Хирургическое вмешательство проводится под общим обезболиванием — наркозом.
Эндоскопическое удаление аденоидов у детей и взрослых благодаря четкой видимости операционного поля через эндоскоп позволяет тщательно, с минимальной травматизацией удалить избыточные ткани «разросшейся» носоглоточной миндалины, что исключает рецидивы и минимизирует риск осложнений.
Врачи-отоларингологи Клинического госпиталя на Яузе — сторонники малоинвазивной терапии, в том числе и при лечении аденоидов, как называют гипертрофию (то есть увеличение) носоглоточной миндалины. Как все 6 миндалин организма она принадлежит к иммунной системе и играет важную роль, преграждая путь микробам, содержащимся во вдыхаемом воздухе.
Наиболее активная деятельность носоглоточной миндалины приходится на детский период. Но ожидать, пока ребенок «перерастет» воспаление миндалин в некоторых случаях опасно. Вовремя не вылеченное в раннем детстве заболевание может стать причиной следующих осложнений:
- хронического аденоидита;
- острого гнойного отита;
- ухудшения слуха;
- глазных болезней — конъюнктивита, блефарита и др.;
- изменения лицевой части черепа;
- изменения прикуса;
- нарушения речи;
- отставания в умственном и физическом развитии вследствие хронической гипоксии мозга (недостатка кислорода).
Симптомы аденоидов
Чтобы предупредить возможные осложнения, регулярно приводите ребенка на осмотр к врачу. Поводом для срочного посещения отоларинголога в Клиническом госпитале на Яузе должны стать следующие симптомы:
- нарушение носового дыхания;
- постоянно возобновляющийся насморк;
- рот в полуоткрытом состоянии (дыхание через рот);
- гнусавость голоса;
- отставание в формировании речи;
- храп во время сна;
- ухудшение слуха.
Причины аденоидов
Некоторые причины возникновения гипертрофии носоглоточной миндалины предотвратить нельзя — наследственную конституцию со специфической формой хрящей и костей, которые формируют носоглотку. Но большую часть причин можно исключить при внимательном отношении родителей к формированию образа жизни ребенка.
- ослабленный иммунитет, как следствие, частые простуды — следить за чистотой помещений, где бывает ребенок, нормальной влажностью воздуха в них;
- склонность к аллергиям — пройти соответствующие тесты и устранить вызывающие аллергию факторы или пройти соответствующую терапию;
- избыток углеводов в питании — установить режим питания и соблюдать рекомендованную врачом диету;
- малоподвижный образ жизни — ограничить время перед телевизором, компьютером, играть с ребенком в подвижные игры.
Все это требует от родителей значительных усилий, но их забота будет вознаграждена здоровьем ребенка.
К сожалению, даже самые заботливые родители не могут предотвратить инфекции в детских учреждениях, влияние невыясненных аллергических факторов и другие причины, вызывающие аденоиды. В таком случае придется прибегнуть к лечению заболевания, опасного своими осложнениями.
Выбор метода и процесс лечения
На первой консультации врач-отоларинголог соберет анамнез, проведет физикальный осмотр. При подозрении на гипертрофию носоглоточной миндалины пациент направляется на консультацию к аллергологу-иммунологу, инструментальную и лабораторную диагностику. Такой комплексный подход к диагностике позволяет выяснить причину заболевания, степень гипертрофии чтобы выбрать самые эффективные методы лечения и составить индивидуальную схему лечебного процесса.
Диагностика
Помимо осмотра и сбора анамнеза диагностика аденоидов может включать следующие лабораторные и инструментальные методики:
- эндоскопию — самая высокоинформативная и точная методика детального осмотра носоглотки;
- бактериологический анализ выделений из носоглотки на микрофлору и чувствительность к антибиотикам;
- фарингоскопию — позволяет оценить состояние миндалин и ротоглотки, проверить наличие или отсутствие слизисто-гнойных выделений;
- переднюю риноскопию — осмотр полости носа;
- заднюю риноскопию — осмотр свода носоглотки с помощью зеркала;
- рентгенографию носоглотки — надежно диагностирует гипертрофию носоглоточной миндалины с возможностью определения ее степени.
На основании результатов исследования врач выбирает способ терапии: консервативный или хирургический.
Консервативная терапия
Консервативное лечение лекарственными препаратами направлено в основном на снятие симптомов. Если причиной заболевания не являются иммунные нарушения, наследственное строение носоглотки, а родители строго следят за питанием и режимом дня ребенка, такая терапия может быть эффективной до достижения подросткового возраста, когда деятельность миндалины угасает.
Но если до возраста такое лечение не дает устойчивой ремиссии, во избежание тяжелых осложнений, необходимо обсудить с врачом возможность оперативного лечения.
Показания к оперативному лечению аденоидов
Специалисты Клинического госпиталя на Яузе предлагают хирургические методы лечения аденоидов в следующих случаях:
- частые (более раз в год) простуды;
- длительная заложенность носа, в том числе — при отсутствии простудного заболевания;
- посапывание, храп, апноэ (кратковременная остановка дыхания) во время сна;
- ухудшения слуха;
- нарушение прикуса;
- запущенные случаи с воспалительным процессом, соматическими и психоинтеллектуальными нарушениями.
Эндоскопическое удаление аденоидов
Вовремя назначенная и грамотно проведенная операция решает проблему аденоидов на всю жизнь. В Клиническом госпитале на Яузе В настоящее время часто применяется удаление аденоидов эндоскопическим методом. Современная малоинвазивная операция с введением в носовой ход эндоскопа отличается следующими преимуществами:
- хирург видит операционное поле на мониторе с многократным увеличением;
- возможность для хирурга полностью контролировать свои действия во время операции;
- полное удаление ткани миндалины;
- минимальная травматизация окружающих тканей;
- тщательная коагуляция раневой поверхности, что обеспечивает отсутствие кровотечения после вмешательства;
- полное исключение рецидивов гипертрофии в будущем.
Удаление аденоидов у взрослых и детей проводится с применением общей анестезии (наркоза), операция длится не более 20 минут, что особенно важно для маленьких пациентов.
Во время послеоперационного периода продолжительностью не более 8 часов ребенок с мамой находится в комфортабельной 1-2-местной палате стационара, под наблюдением оперировавшего хирурга и анестезиолога.
Цены на услуги Вы можете посмотреть в прайсе или уточнить по телефону, указанному на сайте.
Статья проверена врачом-оториноларингологом, к.м.н. Дубцовой Е.А., носит общий информационный характер, не заменяет консультацию специалиста.
Для рекомендаций по диагностике и лечению необходима консультация врача.
Воспаление аденоидов
ЗАБОЛЕВАНИЯ (Отоларинголог / ЛОР)
Лечением данного заболевания занимается Отоларинголог / ЛОР

Начиная разговор на тему заболеваний уха горла и носа у детей, прежде всего, безусловно, говорят об АДЕНОИДАХ, так как они занимают центральное положение в развитии практически всех заболеваний ЛОР-органов у детей.
Сами того не понимая и регулярно обращаясь к ЛОР-врачу с различными жалобами, родители даже не могут представить, что проблемы, с которыми они обращаются, могут быть проявлениями увеличенной аденоидной миндалины. И действительно, часто на приеме бывает такое, что пролечившись и вроде бы выздоровев, ребенок через некоторое время снова возвращается к исходной проблеме, родители расстраиваются, а врачи лишь разводят руками, предлагая то же самое лечение, как и в прошлый раз.
- Западные стандарты лечения
- Индивидуальный подход к каждому пациенту
- Соблюдаем полную анонимность
- Все процедуры проводим без болевых ощущений
- Специалисты с опытом работы за рубежом
- Полный цикл: диагностика, лечение, реабилитация
Давайте разберемся с тем, что же такое аденоиды? Зачем они нужны? И как с ними жить?
Аденоидная миндалина вместе с небными миндалинами (гландами) и другими миндалинами (язычная, трубная) — это органы иммунной защиты верхних дыхательных путей и глотки, которые активно функционируют у детей первых 10-12 лет, являясь важной поддержкой иммунной системы. Основными функциями АМ и небных миндалин является сцепливание и уничтожение инфекционных агентов (вирусы, бактерии и другие микроорганизмы) и их уничтожение, а так же подготовка к последующим встречам с ними.
Все эти органы иммунной защиты увеличиваются к 3 годам и максимальных размеров достигают к 5-6 годам, после 6 лет они подвергаются обратному развитию и начинают уменьшаться. Так, к 15 годам они уменьшаются до исходных размеров, в то время как иммунная система более активно развивается и становится более зрелой к этому возрасту.

Норма. Исходные размеры

Увеличенные к 3 годам

Максимальные размеры
к 5-6 годам
В процессе функционирования аденойдная миндалина (как и небные миндалины) подвергается атакам огромного количества вирусов и бактерий, которые попадают туда с вдыхаемым воздухом. И, естественно, наступает такой момент, когда возникает перегрузка, и аденойдная миндалина уже не в состоянии справляться с этими атаками — в этот момент она переходит в стадию хронического воспаления. В аналогию такому процессу можно привести пример нового многоквартирного дома, который быстро заселяется новыми жильцами так, что свободных квартир больше нет, а желающие поселиться продолжают поступать, укутывая поверхность дома. Таким образом, возникают следующие характерные изменения и проявления, описанные ниже.
Этот момент обычно наслаивается на возраст три года, когда дети попадают в садик — место с повышенным содержанием инфекционных агентов, в результате чего появляются частые простудные заболевания. Дальнейшее развитие и увеличение аденоидов проходит сугубо индивидуально у разных детей. Дело в том, что аденоидная миндалина располагается в стратегически важном месте в носоглотке — месте, где проходит воздушный поток, месте, где открываются вентиляционные каналы из уха, месте, где возникают скопление и застой слизи при ОРВИ.

Так же в исследованиях установлено, что степень увеличения аденоидов не сильно влияет на тяжесть ее проявлений, эти данные показаны в огромном количестве исследований, которые не смогли доказать или объяснить почему одни дети с аденоидами 3-4 степеней не имеют никаких проявлений, а другие с 1-2 степенью имеют выраженную интенсивность проявлений.
Поэтому проявления аденоидной миндалины могут нарушить нормальное функционирование других органов и систем. Так, в исследованиях установлено четкое влияние увеличенной аденоидной миндалины на плохое течение аллергического ринита, астмы, хронического синусита, повторно возникающие отиты, приводящие к снижению слуха и периодически возникающими болями в ухе.
Как же понять в чем проблема и как от нее избавится?

На приеме я часто слышу вопросы такие как:

Доктор, нам поставили подозрение на аденоиды.

Доктор, у нас часто болеющий ребенок.

Доктор, нам поставили аденоиды 2-й степени.

Доктор, у нас аденоиды и мы не знаем можно ли посещать садик, бассейн.

Доктор, нам предложили удалить аденоиды.

Да, действительно ситуация неоднозначная, и порой детские врачи не способны до конца определить и выявить все проявления аденоидов и предложить оптимальную тактику лечения. Так же нередко наблюдаются ситуация, когда проблему, которую скрывают за собой проявления аденоидной миндалины, лечит доктор совсем другой специализации, и нет каких-либо положительных результатов, что еще больше расстраивает родителей.
Различные проявления аденоидной миндалины у детей

- Частые простудные заболевания
- Снижение слуха
- Нарушение концентрации и внимания
- Ночные мочеиспускания
- Нарушение прикуса
- Дневная сонливость
- Снижение успеваемости
- Задержка развития
- Частые отиты
- Храп и шумное дыхание
Врачи, которые могут быть вовлечены в лечение проблем связанных с увеличенной аденоидной миндалиной