Лейкоз – симптомы у детей которые важно заметить сразу
Лейкоз — одна из угроз здоровью ребенка
Лейкоз — одна из угроз здоровью ребенка
Последние записи
Наличие лекарственных препаратов для лечения Covid-19
В соответствии с планом мероприятий по повышению информированности граждан по наличию лекарственных препаратов для лечения…

17 сентября 2020 года Всемирный день безопасности пациентов
Информационный плакат Информационная справка Безопасность пациентов – это основополагающий принцип оказания медицинской помощи. Каждый вид,…

Возврат денежных средств
Пациентам предварительно оплатившим санаторно-курортное лечение в БУЗОО «ЦМР», возврат денежных средств будет осуществляться на основании…

Рекомендации по профилактике новой коронавирусной инфекции (COVID-19) среди работников
Рекомендации по профилактике новой коронавирусной инфекции (COVID-19) среди работников Работа по профилактике распространения новой коронавирусной…

Телефонные консультации
На период действия ограничительных мероприятий установленных, распоряжением Губернатора Омской области от 17 марта 2020 года…

ВРЕМЕННОЕ ПРЕКРАЩЕНИЕ ПРИЕМА ПАЦИЕНТОВ!
На основании постановления Главного государственного санитарного врача по Омской области от 26 марта 2020 года…
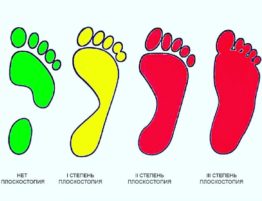
Плоскостопие. Как уберечь детей?
Анонс: Не всегда родители адекватно реагируют на предупреждение врача о развитии у малыша плоскостопия. Между…
ПРОФИЛАКТИКА КОРОНАВИРУСА
Контакты
Амбулаторно-поликлиническое отделение (взрослое)
8(3812) 670-664
8(3812) 670-400 (регистратура)
г.Омск ул. Андрианова, д.20
8(3812) 979-218 (администратор)
Омская обл., д/п Чернолучинский, ул.Турбаза «Иртыш», 7
Амбулаторно-поликлиническое отделение (детское)
8(3812) 790-412 (регистратура)
г.Омск, ул. Блюхера, 18а
Лейкоз у детей
Что такое лейкоз у детей
Лейкоз у детей (лейкемия) – это злокачественное заболевание крови, сопровождающееся нарушением костномозгового кроветворения, а также замещением нормальных кровяных клеток незрелыми бластными клетками лейкоцитарного ряда. Частота детского лейкоза составляет 4-5 случаев на 100 тысяч детей.
Статистика показывает, что лейкемия является самой распространенной онкологической патологией детского возраста (30%). Чаще всего рак крови диагностируется у детей в возрасте от 2 до 5 лет.
Классификация лейкоза крови у детей
В зависимости от продолжительности заболевания выделяют:
- острый лейкоз (до двух лет);
- хронический лейкоз (более двух лет).
97% случаев у детей приходятся на острую форму. Особым ее видом является врожденный лейкоз (наблюдается у новорожденных или детей первых трех месяцев жизни).
По критерию морфологических характеристик опухолевых клеток острые лейкозы условно делят на:
1. Лимфобластные. Возникают в результате бесконтрольного разрастания незрелых лимфоцитов (лимфобластов). Бывают трех видов:
- с малыми лимфобластами (L1) – самый распространенный вид у детей;
- с полиморфными большими лимфобластами (L2);
- с полиморфными большими лимфобластами с вакуолизацией цитоплазмы (L3).
По антигенным маркерам острые лимфобластные лейкозы разделяют на:
- В-клеточные (от 1 до 3%);
- Т-клеточные (от 15 до 25%);
- О-клеточные (от 70 до 80%).
2. Нелимфобластные (миелобластные). В зависимости от доминирования тех или иных бластных клеток выделяют виды острого миелобластного лейкоза:
- недифференцированный (М0) – выделить определенный росток кроветворения, видоизмененный опухолью, не представляется возможным,
- малодифференцированный миелобластный (М1);
- высокодифференцированный миелобластный (М2);
- промиелоцитарный (М3);
- миеломонобластный (М4);
- монобластный (М5);
- эритромиелоз (М6);
- мегакариоцитарный (М7);
- эозинофильный (М8).
Клиническое течение острого лейкоза в детском возрасте описывается тремя стадиями:
- Острая форма (от появления первых симптомов до заметного улучшения в результате проведенной терапии клинических и гематологических показателей).
- Неполная/полная ремиссия. В первом случае наблюдается нормализация клинических показателей и гемограммы, количество незрелых лимфоцитов в пунктате костного мозга не превышает 20%. При полной ремиссии данный показатель равен – до 5% бластов.
- Рецидив заболевания. На фоне гематологического благополучия выявляются экстрамедуллярные очаги лейкозной инфильтрации в яичках, легких, нервной системе и т. д.
Причины лейкоза у детей
Доказано, что острый лейкоз – «клональная» патология. В результате мутационного процесса, происходящего в кроветворной клетке, происходит сбой ее дифференцировки на стадии незрелых форм (бластов) с дальнейшим их разрастанием (пролиферацией). Образуется злокачественная опухоль, замещающая собой костный мозг и препятствующая нормальному кроветворению. Бласты начинают выходить из костного мозга, попадают в кровь и разносятся по всему организму. Развивается лейкемическая инфильтрация органов и тканей.
Происхождение опухолевых клеток от одной мутировавшей клетки доказывает тот факт, что все они имеют идентичные морфологические, биохимические и иммунологические признаки. Но каковы причины лейкемии у детей и откуда берется клетка-мутант, ученые так до конца и не выяснили.
Считается, что запустить патологический процесс в детском организме могут факторы:
- наследственная предрасположенность (если кто-то из родственников болел лейкозом, заболевание может проявиться в следующих поколениях);
- генетические нарушения (синдром Дауна, синдром Ли-Фраумени, нейрофиброматоз и др.);
- радиоактивное воздействие на организм ребенка (техногенные аварии, атомные взрывы);
- повышенная солнечная инсоляция, обусловленная озоновыми дырами;
- плохая экологическая обстановка;
- пассивное курение (ребенок постоянно вдыхает воздух с содержащимися в нем продуктами курения);
- нарушение структуры ДНК, спровоцированное вирусными инфекциями.
Основания для удаления зубного нерва
Самым распространенным диагнозом, дающим стоматологу основание для принятия решения о депульпировании (удалении зубного нерва), является кариес в запущенной стадии. На зубной эмали, поврежденной в результате распространения кариозных микроорганизмов, оголяется нерв, в результате чего любое воздействие на зуб становится не просто чувствительным, но и чрезвычайно болезненным. Единственной альтернативой имплантации является удаление пульпы: полная или частичная – в зависимости от степени ее поврежденности.
Что такое пульпа?
Пульпа, или зубной нерв, – это пучок нервных окончаний и капилляров во внутренней полости зуба. Она защищена от внешних раздражителей и инфицирования тканью, которая находится в корне и в коронке.
После удаления нерва значительно ухудшается кровоснабжение и минерализация зуба. Кроме того, снижается его чувствительность, тускнеет и слабеет эмаль. Другими словами, депульпирование негативным образом сказывается на структуре и прочности зуба, но дает возможность его сохранить.
Показания для проведения процедуры:

- оголение нерва в результате травмы зуба и повреждения коронки;
- последствия неправильного лечения зубов;
- наличие пораженных кариесом тканей;
- подготовка к протезированию;
- хроническое воспаление пульпы (пульпит);
- воспаление корневой оболочки зуба (периодонтит);
- низкое расположение коронок;
- обширная пульповая область;
- бактерицидное поражение верхушки корня зуба.
Как удаляют зубной нерв?
Процедура проводится в несколько этапов:

- Рентгенография. Она позволяет определить жизнеспособность пульпы, длину канала и структуру разветвлений, которые необходимо пломбировать.
- Анестезия. Может быть и местной, и общей – в зависимости от показаний и предпочтений пациента. И в том, и в другом случае процесс депульпирования абсолютно безболезненный. Общая анестезия обычно используется при лечении детей и людей, страдающих от истинной дентофобии.
- Изолирование зуба. Чтобы предотвратить попадание со слюной бактерий и параллельно облегчить работу врачу, устанавливают латексную пленку (коффердам).
- Удаление зубного нерва. За счет иссечения поврежденных кариесом тканей обеспечивают доступ к пульпе, после чего вскрывают ее камеру и формируют прямые отвесные стенки. Пульпа вырывается пульпоэкстрактором. Процесс удаления не очень продолжителен. В современной стоматологии чаще используют специальные файлы, с помощью которых расширяют канал и аккуратно срезают нужную часть пульпы без нарушения зон, чувствительных к эндодонтическому лечению.
- Установка временной пломбы (ее необходимо заменить максимум через 7 дней).
- Контрольная рентгенография.
- Постановка постоянной пломбы.
Почему для установки коронок не нужно удалять нерв?
Необходимость удаления нерва возникает прежде всего тогда, когда зуб полностью разрушен. Также она может быть продиктована квалификацией врача: при нагревании или глубоком снятии верхнего слоя существует риск повреждения нервных окончаний, а это очень болезненно. Именно поэтому многие стоматологи предпочитают более безопасный путь, то есть предварительное удаление нерва. Особенно при наличии начальной стадии кариеса.
Помимо этого, депульпирование может выполняться в ряде случаев перед протезированием: при повышенной чувствительности, при небольших размерах и при наличии более чем 15-градусного наклона зубов. Также пульпу могут удалять из эстетических соображений.
Перед установкой коронок депульпирование проводить не обязательно, так как нерв всегда можно удалить через верх коронки.
После депульпирования отверстие пломбируют. Главным минусом такой процедуры является оголенный зубной корень, который может вызвать осложнения в будущем.
Причины боли в зубах после депульпирования
Может проявляться в первые двое суток. Даже после удаления нерва зуб все еще способен реагировать на сильное давление и термические раздражители, но не дольше 3-4 дней.
Инструменты для извлечения пульпы маркируются, поскольку они обязательно должны соответствовать каналу.
Наличие поврежденных кариесом тканей обязательно приведет к возобновлению болей и осложнению воспалительного процесса, поэтому крайне важно удалить их полностью.
Случается редко, особенно если врач заранее выяснил предрасположенность организма пациента к аллергии.
Если во время процедуры был поврежден инструмент и его остатки задержались вверху корня, они будут вызывать боль. В худшем случае, если уже стоит пломба, зуб нужно будет удалять.
Может поражать один или несколько каналов. Главным симптомом такого вторичного воспалительного процесса является ноющая боль, которая затем становиться острой. Рецидив возможен при частичном депульпировании.
Варианты обезболивания
Продолжительность действия стандартной инъекции анестетика составляет 45 минут. Пациентам, которые боятся уколов, предлагают обработку места депульпирования специальным пастообразным составом аналогичного действия. Таблетированные анальгетики могут снижать эффективность анестезии, так что дантисты не рекомендуют их использовать.
Обезболивающий препарат выбирает стоматолог, как и дозировку. Поскольку болевой порог у всех разный, дозу анестетика часто увеличивают вдвое и втрое. Если врач поставил анестезию согласно протоколу, пациент не ощутит ни боли, ни дискомфорта.
Возможные осложнения после депульпирования

После процедуры могут возникать:
- Кровоточивость канала. Основная причина данного явления – отрыв пульпы пульпэкстрактором. Чтобы избежать подобной проблемы, стоматологи практикуют поэтапное срезание мягких тканей с использованием файлов и обильным промыванием антисептиком. Купировать кровоточивость канала может только врач.
- Кратковременные боли. Их продолжительность может быть разной, но если они долго не проходят, необходимо повторное вскрытие каналов и дезинфекция.
- Появление кисты, гранулемы, флюса или свища.
- Паралич лица. Может случиться из-за неправильного наложения материала. Если он выступает за верхнюю часть корня, то будет не только влиять на зуб, но и сдавливать нерв челюсти. Именно поэтому при болях в районе подбородка следует незамедлительно обратиться за консультацией к дантисту.
При некачественном обеззараживании во время удаления пульпы есть риск нагноения и развития периодонтального абсцесса. В этом случае без удаления зуба не обойтись.
Противопоказания к депульпированию
Зубную пульпу нельзя иссекать при наличии:

- ангины, гриппа, ОРВИ;
- инфекционного гепатита;
- любой формы стоматита;
- психоэмоциональных расстройств;
- острых форм болезней сердца и сосудов;
- геморрагического диатеза;
- острого лейкоза;
- воспаления и нагноений во рту.
Кроме того, удаление зубного нерва противопоказано при беременности и лактации.
Что означает изменение цвета зуба после удаления пульпы?
В наши дни практически все частные стоматологические клиники придерживаются международных протоколов депульпирования, но в бюджетных медучреждениях все еще в ходу устаревшая практика. Основными причинами изменения цвета зуба являются неправильная подготовка полости под установку пломбы, низкое качество инструментальной обработки канала и плохие материалы для пломбирования. Например, при использовании эндометазона эмаль желтеет (подобный исход даже прописан в инструкции). Если для пломбировки использовали резорцин-формалиновую пасту, зубы могут порозоветь. Чаще всего этот материал используют при лечении молочных зубов.
Из зубов мудрости, которые стоматологи называют «проблемными восьмерками», нервы удаляют крайне редко. Учитывая их месторасположение и короткий срок службы, а также сложность чистки от камня и налета, их проще убрать. Как правило, удаляют восьмерку при неправильном прорезывании (при наличии уклона к языку или к щеке), при ретенции зуба, кариозном поражении, пульпите, изменении прикуса, смещении зубного ряда.

После депульпирования стоит придерживаться следующих рекомендаций:
- Избегать физических нагрузок первые 2 часа после процедуры.
- Во избежание инфицирования и травмирования зуба на протяжении 3 часов после удаления пульпы не принимать пищу (пить можно теплую воду через трубочку).
- На 5 дней исключить из рациона грубую, твердую пищу.
- Во избежание раздражения слизистой оболочки рта желательно минимум 5 суток не курить, не употреблять алкогольные напитки, не принимать острую, холодную и горячую пищу.
- Полоскать ротовую полость прописанными стоматологом антисептиками минимум 1 день.
Народными средствами удалить зубной нерв нельзя. Даже если его удастся уничтожить, нужно будет извлечь пульпу, а это можно сделать только специальным медицинским инструментом.
Планируя посещение дантиста, помните, чем дольше вы будете медлить, тем сложнее и дороже будет депульпирование. И не забывайте, что рекомендуют такое вмешательство только в том случае, если на то есть веские причины. Любой стоматолог попытается всеми силами сохранить зуб «живым», если только это возможно.
Лейкоз – симптомы у детей которые важно заметить сразу
За прошедший год у детских онкологов в Челябинске добавилось 116 пациентов
На Южном Урале ежегодно больше сотни детей становятся пациентами онкологов
Фото: Артём Ленц
Рак не щадит не только пожилых — часто его жертвами становятся молодые люди и даже маленькие дети. В прошлом году у детских онкологов на Южном Урале добавилось 116 пациентов, причём многие попадают к врачам в запущенном состоянии. 15 февраля отмечается Международный день борьбы с детским раком. В преддверии этой даты мы решили спросить у врача, на какие симптомы родителям нужно обращать внимание, чтобы не пропустить рак у ребёнка, ведь в большинстве случаев при своевременной помощи он излечим.
Синяки на мягких местах — повод задуматься, что что-то не так с кровью
По словам заместителя главного врача Челябинской областной детской клинической больницы по детской онкологии и гематологии, профессора Ирины Спичак, около трети онкозаболеваний у детей составляют лейкозы — злокачественные заболевания крови.
— Кроветворение у нас работает всю жизнь, работает очень интенсивно, клетки постоянно проходят процессы деления, и поэтому именно в этой ткани чаще случаются поломки генетического аппарата клеток. Но если организм ослаб и не может распознать и уничтожить мутировавшую клетку, она может в какой-то момент дать начало опухолевому росту, — объясняет доктор. — Поэтому больше всего среди онкологических заболеваний у детей, конечно, лейкозов.
У лейкозов есть довольно специфические симптомы, если вы их обнаружили у ребёнка, то нужно показаться врачу.
На счету Ирины Спичак не одна спасённая детская жизнь
Фото: ЧОДКБ / Vk.com
— Если ребёнок побледнел, если у него появились синяки, если ребёнок «тает», слабеет, стал меньше двигаться, у него есть увеличенные лимфоузлы, то мама это заметит и обратится к врачу. А врач уже разберётся, от чего это — от банальной инфекции или, не дай бог, случилось наше заболевание, — говорит специалист. — Конечно, синячки у детей — далеко не редкость, но если они появляются часто и не на тех местах, которыми обычно ударяются (локти, коленки, передняя поверхность голени), а на мягких местах, то надо посмотреть, может быть, что-то не так с кровью.
Большинство маленьких пациентов с лейкозами врачам удаётся вылечить: если 10 лет назад выздоравливали восемь из десяти детей, то сегодня уже 90 процентов маленьких пациентов имеют шанс на здоровую жизнь после лечения.
Шаткая походка и рвота по утрам могут быть симптомами опухоли мозга
На втором месте по распространённости у детей — опухоли центральной нервной системы.
— Когда ребёнок рождается, нервная система у него незрелая. Закладка её — крайне сложный процесс, который происходит внутриутробно, но и после рождения ещё несколько лет эта система дозревает. Именно во время внутриутробной закладки и бывают какие-то срывы механизма, клетки не мигрируют в соответствии с заданной природой программой, остаются недоразвитыми или попадают в «чужое место», а потом приобретают злокачественные характеристики и начинают размножаться по законам опухолевого роста, — объясняет Ирина Спичак.
Такие опухоли могут появляться во всех отделах нервной системы — в разных структурах головного или спинном мозге, от этого, как правило, и зависят симптомы заболевания.
— Проявляются такие опухоли обычной неврологической симптоматикой: у ребёнка может нарушиться походка, измениться почерк, появиться косоглазие или двоение в глазах, судороги, — перечисляет Ирина Спичак. — Насторожить должна повторяющаяся рвота: если ребёнок регулярно утром встаёт, и, пока не вырвет, ему легче не становится, это плохо. Конечно, и судороги, и рвота могут быть проявлением каких-то воспалительных заболеваний, но однозначно с этим нужно обратиться к врачу.
Каждый ребёнок, столкнувшийся с онкологией, проходит сложный путь
Фото: Илья Бархатов
Ещё один тревожный симптом — головные боли. Часто родители считают, что ребёнок симулирует, но врач советует лучше присмотреться к своему чаду в такие моменты, и если жалобы повторяются, обязательно пройти обследование.
— У нас есть девочка-подросток из Копейска, у которой были такие головные боли, что она горстями ела обезболивающие таблетки, пока сама не взяла деньги и не пошла на МРТ, — приводит пример доктор. — Вот так к нам и попала.
При таких опухолях без операции не обойтись, плюс врачи подключают все возможности современной медицины — химиотерапию, лучевую и протонную терапии, кибернож.
Трудно дышать — тревожный симптом
Третье место среди онкозаболеваний у детей занимают лимфомы, опухоли, которые растут из лимфоузлов. Первый и главный симптом — их увеличение, но проблема в том, что заметить можно только поверхностные лимфоузлы, а если повреждённые опухолью разросшиеся лимфоидные ткани находятся в брюшной полости или за грудиной, тут уже сложнее.
— Помните копейский случай в прошлом году? У подростка был конгломерат за грудиной, ребёнку было трудно дышать. Мальчик ходил на приём сам — или его плохо опросили, или сам не всё рассказал. Что значит трудно дышать? Ну направили его к отоларингологу, тот в носу и горле ничего затрудняющего дыхание не нашёл. Если бы он сказал: «Я задыхаюсь, когда ложусь спать», сразу было бы понятно, что у него что-то внутри, сделали бы снимок, и ребёнок мог иметь оптимистичный прогноз, — говорит врач.
Более 90 процентов лимфом успешно поддаются лечению, дети выздоравливают. Главное — заметить опасные симптомы как можно раньше.
Больница на долгие месяцы становится для пациентов вторым домом
Фото: пресс-служба ЧОДКБ
Остальные локализации встречаются реже, например, пациентов с костными саркомами южноуральские врачи видят в среднем по пять-семь человек в год, с ретинобластомами (злокачественными новообразованиями сетчатки глаза. — Прим. ред.) — в среднем трёх человек.
— Костные саркомы — очень злые опухоли, и образование в кости так сразу не заметишь. Чаще всего они диагностируются у подростков. У больших деток, когда что-то болит, они всегда найдут причину и себе объясняют: «Это я ударился, потянул, натёр…». Поэтому часто поздно обращаются. Благодаря компьютерной и магнитно-резонансной томографии диагностика всё равно стала лучше, но результаты лечения по этой локализации пока значимо хуже — выздоравливают около 70 процентов. Всё потому, что, когда обнаруживается опухоль в кости, часто уже имеются множественные отдалённые метастазы, — объясняет Ирина Спичак. — В таких случаях мы иногда несколько лет боремся за жизнь ребёнка в кооперации с федеральными клиниками, но опухоль всё равно вырывается из-под контроля.
Если ребёнок жалуется на боль, это не настораживает, но если это часто и локализуется в одном и том же месте, лучше перестраховаться и обратиться к медикам.
В случае же с ретинобластомами детям очень важно в установленные сроки проходить профилактические медицинские осмотры, скрининговые осмотры окулиста дают шанс поймать опухоль на ранней стадии.
— В прошлом году у нас появился малыш с ретинобластомой — мама не поехала на малышковую комиссию, а когда болезнь всё же обнаружили, опухоль была уже на двух глазках, и теперь мы с федеральными центрами пытаемся хотя бы один глаз сохранить, — приводит пример специалист.
Признаками ретинобластомы могут стать появившееся косоглазие, помутнение глаза, но есть и один необычный симптом.
— Когда фотографируют со вспышкой, все видели на фото эффект красных глаз. Если глаз здоров, опухоли нет, то сетчатка отражает вспышку красным свечением. А если появилась опухоль, зайчик с поражённого глаза будет белым, — говорит доктор. — За 20 лет с ретинобластомами у нас прошло 44 человека, четверых в начале пути мы не смогли вылечить, потому что случаи были слишком запущенными. Один мальчик потерял оба глаза, но он жив, учится, занимается плаваньем и музыкой.
Фото: Дмитрий Гладышев (инфографика)
Встречаются у детей и опухоли внутренних органов, причём зачастую огромные. Недавно хирурги прооперировали полугодовалую малышку с опухолью почки. Когда образование удалили, не могли найти подходящую посуду, чтобы поместить в консервирующий раствор и далее отправить эту беду в лабораторию на исследование — она не помещалась в литровую банку!
— Когда детки маленькие, мамы их купают, гладят животик, делают гимнастику и массаж. Вот если вы заметили, что в животе есть что-то, похожее на плотное образование, нужно обязательно обратиться к врачу. Иногда просто смотришь на живот, и сразу видно, что он асимметричный, такое трудно не заметить. У нас был случай, когда четырёхлетний мальчик сам у себя обнаружил в животе большую опухоль, — говорит Ирина Спичак.
По статистике, 80 процентов детей с опухолями почек, а это одна из самых частых локализаций на внутренних органах, выздоравливают. Было бы и 100%, если бы не позднее выявление. Здесь главное — не пропустить тревожные звоночки и, если ребёнок часто жалуется на боли в животе, обязательно показаться специалисту.
Конечно, врачи — не боги, несмотря на нешуточную борьбу, каждый год онкологические заболевания уносят детские жизни. Есть заболевания, которые до сих пор вообще не нашли способа контролировать и тем более излечивать. Но хочется спасти всех.
— Мы сейчас работаем мультидисциплинарной командой, имеем в распоряжении всех узких специалистов больницы, нам доступны все самые современные методики диагностики и лечения, новейшие лекарственные препараты. В последние 10 лет у нас чётко работает кооперация с федеральными клиниками: если пациенту потребуется, он своевременно получит трансплантацию или эндопротезирование, — говорит Ирина Спичак. — За последние четверть века мы вылечили уже более двух тысяч малышей. Дети — наше самое дорогое, они должны жить и быть здоровыми!
В Челябинской областной больнице сконцентрированы все возможности для помощи детям, столкнувшимся со страшной болезнью
Острый лимфобластный лейкоз, моя история с хеппи-эндом
Жил я в то время в п. Февральск, учился в средней школе №3. Летом 1992 года, я работал стройке(отец устроил) 1 месяц, я учился в 9-м классе. Работал я по 4 часа, но была какая-то усталость, сразу после обеда я заваливался спать.
Осенью примерно в ноябре месяце я простыл, это случилось довольно неожиданно, т.к. обычно я особо ничем не болел и до этого момента, даже школу ни разу по болезни не пропустил. Как-то резко увеличился лимфоузел подчелюстной, причем увеличился так, что даже не понятно было, что это именно он, т.к. шея с одной стороны увеличилась очень сильно.
Сначала было подозрение на свинку, но в инфекционном отделении, меня продержали буквально пару часов и отправили в терапевтическое отделение. На следующий день терапевт, решил взять пункцию из распухшей шеи. Пункция прошла не очень удачно, я чуть не свалился в обморок, да и пункция особо ничего не показала, т.к. вытяжку сделать не удалось. Хммм, хотя она все таки показала, что это не гнойник. В это же время у меня диагностировали гайморит, пазухи промыли и назначили лечение антибиотиками. Я довольно быстро пошёл на поправку, даже воспаление подчелюстного лимфоузла пошло на убыль. Через неделю меня собирались выписывать, но что-то мне подсказывало сделать полные анализы крови. А надо сказать, что в нашей поселковой больнице в то время разморозили полностью и анализы крови сделать не могли.
Я попросил отца, чтобы меня долечили в госпитале военной части, отец договорился с военными и меня приняли в госпиталь. Мужик терапевт оказался очень серьезным, сразу сделал все анализы и хорошенько порасспросил меня о самочувствии и т.д. Вообще у меня к нему сразу появилось какое-то доверие. На следующий день меня уже осматривал начальник госпиталя, вместе с терапевтом. Они о чем-то не понятном, для меня разговаривали, запомнил тогда лишь фразу, о том, что ни о каком лечении селезенки в госпитале, речь идти не может.
Через день вызвали отца для разговора, объяснили ему, что анализы крови очень плохие и меня надо отправлять в областную больницу. Дали все координаты врачей и направление, с настоятельной рекомендацией отправится как можно быстрее. Выписывался я уже с ощущением, что уже выздоровел и к поездке в Благовещенск относился как какому-то приключению, я тогда еще не знал, что всё это затянется на 5 лет.
В Благовещенске, я попал в гематологическое отделение, вел меня первое время Городович Сергей Николаевич, потом меня вёл Вайцеховский Валерий Владимирович, а потом (когда поняли, что ремиссия стабильная) меня отдали на попечение молодым гематологам.
Собственно мне практически сразу же поставили диагноз Острый лимфобластный лейкоз ОЛЛ(в простонародии рак крови).
Острый лимфобластный лейкоз — злокачественное заболевание системы кроветворения, характеризующееся неконтролируемой пролиферацией незрелых лимфоидных клеток (лимфобластов). Острый лимфобластный лейкоз является самым распространённым злокачественным заболеванием в детском и юношеском возрасте. Пик заболеваемости приходится на возраст от 1 года до 6 лет. Чаще болеют мальчики. Заболевание протекает с поражением костного мозга, лимфатических узлов, селезёнки, вилочковой железы, а также других органов. Поражение центральной нервной системы более характерно при рецидивах после химиотерапии.
Мне сразу назначили лечение по схеме D.Hoelzer, возможно вводили еще какие-то препараты, но я как то запомнил, что именно этими препаратами меня в основном и лечили. Кстати в протоколе упоминается облучение головы, мне его не делали, ну и некоторые другие процедуры которые написаны в протоколе.
Примерно за 1,5 месяца меня вывели на ремиссию, за это время я поправился на 5-10 кг, появились стрии, но в целом самочувствие было не плохим. Я стал заниматься по учебникам самостоятельно. Забыл рассказать, после капельницы цитозара у меня начали быстро выпадать волосы. Ребята медбратья подстригли меня на лысо, и у меня начали расти волосы тоненькие как у младенца :).
Вы знаете вот по ощущениям в целом обстановка в гематологическом отделении в то время была какая-то задушевная, многие пациенты знали друг друга уже не один год. Доктора внушали доверие и в целом его оправдывали. Самое тяжелое было конечно видеть как умирают знакомые, такие случаи я видел не раз, видел как лечащие доктора переживают за своих пациентов. Каждый случай когда я приезжал и узнавал, что кто-то из знакомых умер, воспринимался мною очень близко.
После того как меня вывели на ремиссию, меня решили отправить на дальнейшее обследование в Москву, меня отправили сан авиацией. В Москве я первый день спал в коридоре, т.к. все палаты были заняты, лечащий врач(в Москве) был очень удивлен моими анализами, и направлением меня в столичное отделение, т.к. по его словам у меня были очень хорошие анализы и вообще не стоило мне приезжать.
Продержали меня в Москве не долго, там же сделали мне первую люмбальную пункцию, препараты(метотрексат) мне тогда не вводили. Это стали делать потом, но как я сейчас понимаю чисто из профилактических соображений. Многие боятся люмбальной пункции, могу лишь сказать, что мне эту процедуру делали раз 20-30. Особенно неприятных ощущений я не получил, но было довольно не приятно, ну и мостик после этой неоднократной процедуры мне стал даваться с трудом, а сейчас и подавно не получается.
Из Москвы я уже улетал с полным осознанием того, что похоже это надолго. Первый год у меня прошёл в основном в больнице, курс лечения представлял собой схему Hoelzer немного в урезанном варианте, как я и говорил. Я проводил в больнице примерно 1,5-2 месяца, а потом меня отпускали домой и поддерживающую терапию я принимал уже самостоятельно, в зависимости от количества лейкоцитов в крови. На самом деле первое время я конечно ходил к терапевту, чтобы она сказала какое количество таблеток мне принимать, но потом и ей и мне это надоело, и я получал анализы непосредственно в лаборатории и принимал таблетки по схеме которую мне выдали.
В 1994 г я поступил в 3 института, экзамены школьные я сдавал в п. Ургал(не у себя в школе), где эти экзамены приравнивались к поступлению в ДВГУПС, так же я поступил в ДальГАУ и АмГУ. В ДВГУПС меня не приняли по здоровью, т.к. отделение Мосты и тоннели на которое хватило моих проходных баллов, не принимало людей с заболеваниями крови. Выбор у меня остался, между ДальГАУ и АмГУ было решено идти в ДальГАУ т.к. Строительный Институт в который я поступил находился через дорогу от гематологического отделения в котором я лечился. Позже правда областная больница переехала ближе к АмГУ. Но к этому времени я даже схему которую мне делали в больнице, проходил на дневном стационаре.
Таким образом я пролечился 5 лет, теперь я живу и работаю в Санкт Петербурге, у меня растет сын, которому уже 6 лет. На учете у гематолога не состою, да и в больницы как то и не обращаюсь, т.к. поводов нету.
PS. Хочу сказать напоследок, что все-таки анализы крови, при любых подозрительных недомоганиях лучше делать…
Егору Чередниченко оплачен подбор донора и курс облучения
11 декабря здесь на сайте, в «Коммерсанте» и в эфире ГТРК «Курган» мы рассказали историю восьмилетнего Егора Чередниченко из Курганской области («Несерьезный Профессор», Артем Костюковский). У мальчика острый лимфобластный лейкоз, недавно случился рецидив заболевания. Егору жизненно необходима трансплантация костного мозга. Донором станет один из его братьев, кто именно, определит процедура высокоточного типирования. Перед пересадкой мальчику требуется провести тотальное облучение тела. Рады сообщить: вся необходимая сумма (1 145 746 руб.) собрана. Родители Егора благодарят всех за помощь. Примите и нашу признательность, дорогие друзья.
Несерьезный Профессор
Восьмилетнего мальчика спасет трансплантация костного мозга

Егор Чередниченко живет с родителями и двумя братьями в селе Кетово Курганской области. У мальчика тяжелое и опасное заболевание – острый лимфобластный лейкоз. Помочь Егору сможет только трансплантация костного мозга, которую проведут за госсчет в федеральном медицинском центре Санкт‑Петербурга. Но прежде нужно подобрать донора: им станет один из братьев мальчика – кто окажется наиболее подходящим, определит высокоточное типирование. Также перед пересадкой Егору необходимо пройти курс тотального облучения тела. Счет за обе процедуры составляет более миллиона рублей, у родителей мальчика таких денег нет.
У Егора есть прозвище – Профессор. В садике придумали, и прижилось. Даже родители иногда его так называют. Выбор прозвища понятен: мальчик, конечно же, носит очки. Но в остальном он на профессора не похож. Они представляются людьми солидными, степенными, а Егор – непоседливый и самый заводной из братьев. Как будто кто-то неравномерно распределил веселость среди мальчишек и Егору досталось больше. Четырнадцатилетний Саша и Проша, которому всего пять лет, – ребята серьезные, во всяком случае с виду. Саша – надежный помощник папы с мамой, обожает возиться в огороде и может приготовить обед на всю семью. А маленький Прохор изо всех сил старается ни в чем не отставать от старших.
Егор любит танки, машинки, что-нибудь сооружать из конструктора лего и, конечно, игры в смартфоне. Родители периодически просят его реже играть и смотреть ролики, чтобы не портить зрение, а Егор обижается: «Когда у меня будут свои дети, я им разрешу играть в телефоне сколько захотят!» 
Родители мальчиков, Антон и Светлана, познакомились 20 лет назад. С тех самых пор вместе.
О болезни Егора семья узнала два года назад, в декабре 2018-го, когда все мысли и заботы были только о скором празднике и подарках. У мальчика внезапно поднялась температура, распухли лимфоузлы на шее. В сельской больнице сделали анализ крови, оказалось, низкий уровень гемоглобина. В тот же день перепугавшиеся родители повезли Егора в Курган, где ему провели повторный анализ и пункцию костного мозга. И в крови, и в костном мозге обнаружились в большом количестве бласты – опухолевые клетки. Поставили предварительный диагноз: лейкоз.
Антон отвез биоматериал сына в Екатеринбург, где после исследования диагноз уточнили: острый лимфобластный лейкоз. 
Начали химиотерапию. Всего было семь курсов, затем лучевая терапия в Москве, а по возвращении домой – «сухая химия» (химиопрепараты в таблетках). Но через год случился рецидив заболевания: очередной контрольный анализ крови вновь выявил наличие бластов. И Егора с мамой направили в петербургский Национальный медицинский исследовательский центр имени В.А. Алмазова. Врачи сразу же сказали Светлане: помочь мальчику может только трансплантация костного мозга. Егора начали готовить к процедуре. После трех курсов химиотерапии наконец удалось достичь долгожданной ремиссии.
Сейчас нужно провести высокоразрешающее типирование Егора и двух его братьев, чтобы понять, кто из них подойдет в качестве родственного донора. А еще Егору необходима процедура с пугающим названием «тотальное облучение тела», но ничего страшного в ней нет: она требуется для того, чтобы ускорить приживление донорских клеток и предотвратить реакцию «трансплантат против хозяина» – тяжелое осложнение, нередко случающееся после пересадки. Такое облучение Егору готовы провести в петербургском Медицинском институте имени Березина Сергея (МИБС). 
– Поразительно, но Егор за все время своей болезни ни разу не спросил нас, почему он так часто лежит в больнице, почему плохо себя чувствует и когда поправится, – рассказывает Светлана. – Всегда внимательно слушает, когда я говорю с врачами и медсестрами, но сам никогда с ними не разговаривает и часто даже не здоровается. Я как-то спросила его: «Ты знаешь, как называется твоя болезнь?» Он ответил: «Да, лейкоз» – и отвернулся.
Трансплантацию костного мозга Егору проведут за счет госбюджета. А вот высокоточное типирование, все необходимые манипуляции с донором, а также облучение в МИБСе не покрываются государственными квотами. Сумма в итоге получается огромная, таких денег в семье Чередниченко нет. Но зато помочь юному Профессору можем мы, если возьмемся за доброе дело все вместе. И мы обязательно сделаем это, верно?
Артем Костюковский,
Санкт-Петербург
Фото Алексея Лощилова

Стоимость подбора донора 227 346 руб., цена курса облучения 918 400 руб. Всего требуется 1 145 746 руб. Компании, пожелавшие остаться неназванными, внесли 300 000 руб. Телезрители ГТРК «Курган» собрали 10 076 руб. Телезрители ГТРК «Курган» собрали 10 076 руб. Читатели «Коммерсанта» и rusfond.ru собрали 1 196 734 руб.
Дорогие друзья! Если вы решили спасти Егора Чередниченко, пусть вас не смущает цена спасения. Любое ваше пожертвование будет с благодарностью принято. Деньги можно перечислить в Русфонд или на банковский счет мамы Егора – Светланы Геннадьевны Чередниченко. Все необходимые реквизиты есть в Русфонде.
Можно воспользоваться и нашей системой электронных платежей, сделав пожертвование с банковской карты или электронной наличностью, в том числе и из-за рубежа. А владельцы айфонов и андроидов могут отправить пожертвование через мобильное приложение. Скачать его можно здесь.