Бесплодие у женщин — современные методики лечения патологии
Причины бесплодия у женщин
Лечение бесплодия
Если женщина столкнулась с проблемой зачатия, вполне естественно задаться вопросом, что же является причиной этого? Далее Вы узнаете, что может влиять на репродуктивную функцию, и нужно ли обращаться за медицинской помощью, чтобы забеременеть?
- МИФ: бесплодие чаще возникает из-за проблем у женщины, чем у мужчины.
- ПРАВДА: бесплодие возникает с одинаковой частотой как у женщин, так и у мужчин. Примерно у 1/3 пар бесплодие наблюдается у мужчины, у 1/3 — у женщины, и у 1/3 — у обоих партнеров. 1
Это моя вина?
_is-it-my-fault_V0.1_JB.png)
Трудности с наступлением беременности наблюдаются достаточно часто. В среднем, 9% всего населения сталкиваются с этой проблемой. 2
Имеется множество факторов, которые могут стать причиной бесплодия, поэтому Вы не должны концентрироваться на том, «чья это вина».
- Примерно у 1/3 пар с бесплодием причиной является женский фактор 1
- У 1/3 пар с бесплодием причиной является мужской фактор 1
- У 1/3 пар с бесплодием причиной является смешанный (мужской и женский) фактор 1
Бесплодие не является неизменным состоянием, и оно не означает, что Вы никогда не будете иметь детей. Просто Вам может быть необходима помощь специалиста, чтобы достичь цели — беременности.
Каковы причины женского бесплодия?
После того, как Вы и Ваш партнер пройдете обследование репродуктивной функции, врач сможет поставить диагноз, который объяснит причины бесплодия.
К сожалению, в некоторых случаях не удается определить конкретный фактор, поэтому может быть поставлен диагноз «бесплодие неустановленной этиологии». В некоторых случаях врач может рекомендовать прохождение более совершенных и современных методов лечения бесплодия — вспомогательных репродуктивных технологий (ВРТ).
Возраст
- С увеличением возраста репродуктивная функция начинает снижаться
- Вероятность забеременеть у здоровой 30-летней женщины составляет приблизительно 20% каждый месяц 3
- Однако вероятность забеременеть у здоровой 40-летней женщины составляет приблизительно 5% в месяц 3
- С возрастом увеличивается вероятность того, что вам потребуются процедуры ВРТ, чтобы забеременеть
Проблемы с овуляцией
- Проблемы с овуляцией встречаются приблизительно в 25% случаев, связанных с бесплодием 4
- Чтобы женщина могла спокойно забеременеть, овуляция (выход яицеклетки из яичника) должна проходить ежемесячно
- Овуляция может не происходить, если у женщины наблюдаются нерегулярные менструации или их отсутствие, также если женщина страдает от лишнего веса или дефицита массы тела
- Для лечения проблем, связанных с овуляцией, обычно назначают лекарственные препараты 4
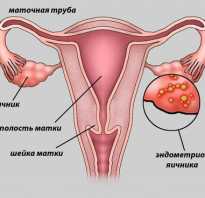
Непроходимость маточных труб 5
- 25-35% случаев женского бесплодия связана с непроходимостью или функциональной недостаточностью маточных труб 6
- Маточные трубы крайне чувствительны к повреждающим факторам
- Непроходимость маточных труб может возникнуть в результате перенесенной ранее инфекции или хирургического вмешательства на органах брюшной полости
- Непроходимость маточных труб может препятствовать прохождению сперматозоидов до яйцеклетки. Если же оплодотворение произошло, то непроходомость затрудняет развитие эмбриона и его прохождение в полость матки
- Непроходимость маточных труб в ряде случаев возможно вылечить хирургическими методами. В случае неуспеха хирургического лечения может потребоваться процедура экстракорпорального оплодотворения (ЭКО)

Эндометриоз
- 30–50% женщин с эндометриозом страдают от беспплодия 7
- Эндометриоз — заболевание при котором эндометрий (ткань, выстилающая полость матки) обнаруживается в яичниках, маточных трубах, на внешней поверхности матки, и в других частях организма 1
- Эндометрио может вызывать болезненные, обильные, нерегулярные менструаций, образование рубцов и спаек 5
- Лапароскопическое вмешательство поможет диагностировать эндометриоз
- Для лечения эндометриоза используют лекарственные препараты и/или хирургические методы. После терапии возможно перейти к ВРТ

Фиброзные опухоли (миомы или лейомиомы) 8
- Приблизительно в 5–10% проблемы с зачатием обусловлены фиброзными опухолями (миомы или лейомиомы)
- Это доброкачественные новообразования, состоящие из мышечной и соединительной ткани, которые развиваются в тканях матки и около нее
- Они могут изменять форму матки или маточных труб или приводить к непроходимости маточных труб
- Эти опухоли могут затруднять продвижение сперматозоидов к яйцеклетке или препятствовать имплантации эмбриона в матке
- Точная причина развития фиброзных опухолей неизвестна, а выраженность каких-либо симптомов обычно обусловлена их расположением, размером и количеством
- Лечение фиброзных опухолей проводят с использованием лекарственных препаратов и/или хирургических методов. После терапии возможно перейти к ВРТ

Синдром поликистозных яичников (СПКЯ)
- У 70−80% женщин с СПКЯ может наблюдаться бесплодие 9
- СПКЯ приводит к увеличению объема яичников, а также росту многочисленных мелких кист на утолщенной поверхности яичников 4
- Это может привести к нерегулярным менструациям, что, в свою очередь, влияет на репродуктивную функцию 4
- Для диагностики СПКЯ применяют ультразвуковое исследование
- Чаще всего для лечения СПКЯ используют лекарственные препараты и/или хирургические методы. После терапии возможно перейти к ВРТ

Патологии шейки матки
- От 3% до 8% случаев женского бесплодия может быть связано с патологией шейки матки 10
- Железы, расположенные в шейке матки, выделяют секрет(слизь), которая помогает сперматозоиду продвигаться по половым путям 11
- У некоторых женщин вырабатывается недостаточное количество секрета, он может быть слишком плотный и вязкий или содержать антитела (белковые молекулы), которые подавляют активность сперматозоидов 11
- Проблемы с цервикальной слизью возможно устранить с помощью медикаментозной терапии/ либо перенося сперматозоиды непосредственно в матку путем инсеминации/ либо использовать ЭКО, которое обеспечиват зачатие вне женского организма
Инфекции, передающиеся половым путем (ИППП)
- Инфекции, передающиеся половым путем (ИППП), такие как хламидии или гонорея, могут вызывать воспалительные заболевания органов малого таза (ВЗОМТ) 5
- ВЗОМТ вызывают непроходимость маточных труб и повышают риск развития внематочной беременности 8,12
- Внематочная беременность развивается, когда имплантация эмбриона происходит вне матки 12
- Лечение непроходимости маточных труб возможно с помощью хирургического вмешательства, в случае неуспеха может потребоваться ВРТ
Ранняя менопауза 3
- Менопауза является естественным процессом, через который проходят женщины, когда завершается детородная функция и прекращаются менструации
- У некоторых женщин развивается ранняя менопауза в возрасте до 40 лет
- Если у женщины наступает ранняя менопауза, то для наступления беременности приходится прибегать к вспомогательным репродуктивным технологиям (ВРТ), включая использование донорских яйцеклеток
Являются ли пероральные контрацептивы причиной моего бесплодия?
МИФ: Прием пероральных контрацептивов в течение нескольких лет увеличивает риск развития бесплодия.
ПРАВДА: В ходе исследований не выявлено связи между бесплодием и приемом контрацептивов в течение длительного периода времени.
Как и многие женщины, вы ,возможно, применяли пероральные или другие гормональные контрацептивы в течение нескольких лет для предотвращения нежелательной беременности. Когда вы решились забеременность,логично, что большое волнение у вас вызывает невозможность осуществить эти планы немедленно.
Вместе с тем исследования не продемонстрировали связи между бесплодием и приемом контрацептивов в течение продолжительного периода времени. 13
Неизвестность, безусловно, расстраивает, но вы не должны беспокоиться или думать о контрацептивах как потенциальной причине неудач.
Обращение за медицинской помощью
Предположение о наличии бесплодия может восприниматься крайне болезненно. Переполнение чувствами относительно вашего будущего абсолютно нормально, и Вам может потребоваться дополнительная поддержка от близких людей.
Вам следует поговорить с вашим врачом о состоянии репродуктивной функции, если:
- Вы знаете, что у вас имеется какое-либо из состояний, перечисленных выше
- Вам меньше 35 лет, и вы пытаетесь забеременеть в течение 1 года 3
- Вам больше 35 лет, и вы пытаетесь забеременеть в течение 6 месяцев 3
СОВРЕМЕННЫЕ МЕТОДЫ ЛЕЧЕНИЯ МУЖСКОГО И ЖЕНСКОГО БЕСПЛОДИЯ
В последние годы увеличился процент бесплодных супружеских пар. Диагностика и лечение бесплодия в браке с каждым годом становятся всё более актуальными. В нашей клинике регистрируется увеличение потока пациентов с самыми различными проблемами, являющимися в той или иной степени причинами ненаступления беременности в браке. К нам достаточно часто обращаются женщины различного возраста буквально «залеченные» врачами женских консультаций по месту жительства. При сборе анамнеза у пациенток выясняются истории практически под копирку. Сначала пациенток обследуют врачи в течение трёх-четырёх лет, пациентки приходят на приём с огромными неподъёмными папками всевозможных анализов, едва умещающихся в сумке, начиная от клинического анализа крови и мочи и заканчивая сложнейшими генетическими и иммунологическими исследованиями. Причём параллельно с врачами женских консультаций пациентки ещё посещают немыслимое количество платных медицинских центров, клиник нетрадиционной медицины и тратят огромное количество денег на дополнительные обследования, не несущие абсолютно никакой важной информации. Драгоценное время, которое могло быть использовано для достижения беременности, упускается. Всегда возникает вопрос: « А какие конкретно процедуры Вам проводили, чтобы помочь стать мамой?». На этот вопрос всегда стандартный ответ : « Ничего не делали, меня только три года обследовали». Правда иногда приходится слышать иной ответ, например, о стимуляции овуляции клостильбегитом в течение года.
В последние годы современные российские и зарубежные клиники придерживаются практически единой тактики. При первичном обращении супружеской пары с бесплодием назначается обследование обоих супругов, занимающее не более одного месяца. В обследование включено: гормональный статус, урогенитальные инфекции, УЗИ органов малого таза, спермограмма, по показаниям процедура оценки проходимости маточных труб, по показаниям проводится минигистероскопия с целью оценки состояния слизистой полости матки, по показаниям назначается лапароскопия. По итогам обследования выявляется ведущая причина бесплодия, и сразу супружеской паре предлагается выход, другими словами конкретно метод вспомогательных репродуктивных технологий, позволяющий в кратчайшие сроки попытаться добиться желаемого результата.
Наиболее распространёнными факторами бесплодия, зафиксированными в Клинике в 2015 году, являются трубно-перитонеальный, возрастной и мужской факторы. Обращаются пациентки после реконструктивно-пластических операций на органах малого таза, хирургического лечения эндометриоза, восстановления проходимости маточных труб либо после их удаления.
Огромную долю пациенток составляют возрастные женщины от 40 лет и старше. В таком возрасте к сожалению присоединяются дополнительные гормональные нарушения, проблемы с овуляцией, часто по данным обследований выявляется синдром преждевременного истощения яичников. И достаточно часто пациентки старшего репродуктивного возраста поздно начинают задумываться о решении своей детородной функции. И на приёме врача после получения результатов обследования выявляется факт абсолютной несостоятельности яичников. Информация о необходимости использования донорской яйцеклетки, как единственного варианта получить беременность, часто воспринимается с обидой и недоверием. По данным нашей Клиники программы донации ооцитов являются самыми эффективными на сегодняшний день, в разные месяцы мы фиксировали от 50 до 70% наступления беременности. Используется яйцеклетка молодой здоровой фертильной женщины, имеющей своих детей. Но далеко не каждая пациентка легко может принять психологически факт использования чужого биологического материала. В этих ситуациях крайне важна работа психологов. Мы, репродуктологи, на приёме пытаемся убедить пациентку, приводя доказательные доводы о высоком проценте хромосомных аномалий, мутациях, возникающих в яйцеклетке после 40 лет, о крайне низкой эффективности попыток оплодотворения собственной яйцеклетки, однако, этого бывает недостаточно. Пациентки продолжают настаивать на ЭКО в спонтанных циклах ( в случаях, когда стимуляция уже становится не эффективной), либо готовы бесконечно проводить стимуляцию яичников, не смотря на бедный ответ и получение ооцитов/эмбрионов негативного качества. Это один из самых сложных контингентов пациенток, с которыми приходится работать, а процент таких женщин неустанно растёт год от года.
И конечно ещё один ведущий фактор бесплодия, о котором нельзя не сказать и представляющий также огромную проблему – это мужской фактор. Мужского бесплодия диагностируется всё больше, и возраст мужчин с патологическими изменениями в сперме становится всё моложе. Врач-андролог консультирует каждого мужчину, приходящего в Клинику, и индивидуально разрабатывает схему лечения и подготовки к различным методам ВРТ. Лечение многокомпонентное и занимает достаточно длительное время в зависимости от степени выявленных нарушений, сопутствующих заболеваний, от двух до шести месяцев и даже более. При незначительных отклонениях от нормы репродуктолог проводит искусственную внутриматочную инсеминацию спермой мужа, причём в случае отсутствия проблем у супруги, беременность после инсеминации нередко наступает, особенно в стимулированных циклах, когда в ходе гормональной стимуляции в яичниках созревает два-три фолликула. При тяжёлых формах мужского бесплодия (олигоастенотератозооспермии, азооспермии) предлагается самый эффективный метод достижения беременности – программа ЭКО + ИКСИ, а также получение сперматозоидов из яичка и эпидидимиса с последующим оплодотворением ооцитов супруги. В случае невозможности получения сперматозоидов рекомендуется искусственная инсеминация супруги спермой донора.
Отдельную часть программ ВРТ занимает преимплантационная генетическая диагностика (ПГД). За данным методом простирается большое будущее. Данная диагностика позволяет изучить эмбрион на генетическом уровне и исключить с высокой долей вероятности рождение ребёнка с хромосомной патологией. ПГД проводится возрастным парам с большой популяционной вероятностью рождения больного ребёнка. ПГД используется при множестве предшествующих неудач в программах ЭКО, когда переносим идеальные по внешнему виду эмбрионы, но беременность не наступает по неизвестным причинам. Диагностика эмбриона также показана пациенткам, имеющим в анамнезе неразвивающиеся беременности и самопроизвольные выкидыши. ПГД используется очень широко во всех современных клиниках ЭКО и в России, и за рубежом.
В заключении хочется резюмировать вышесказанное, чтобы это послужило неким постулатом для врачей, чтобы не было упущено время для пациентки. Если при обследовании супружеской пары с проблемой отсутствия беременности в течение года и более выявлен сочетанный фактор бесплодия (например, трубно-перитонеальный и мужской фактор) – это должно являться первым показанием к программе ЭКО, как самому эффективному и наискорейшему способу достижения беременности. Если пациентке проведены три-четыре стимуляции овуляции и внутриматочные инсеминации без эффекта – это второе показание к программе ЭКО. Провести программу ЭКО следует, если пациентка более двух лет активно занимается проблемой бесплодия без результата, включая лечение эндокринных нарушений, включая проведение лечебно-диагностической лапароскопии, интенсивное лечение супруга и т.д.
Программы ЭКО, ИКСИ, ПГД, донация ооцитов, суррогатное материнство – это самые эффективные программы вспомогательных репродуктивных технологий, без помощи которых не возможно было бы осуществить репродуктивную функцию пациентов со сложнейшими формами бесплодия. Тысячи здоровых детей были и будут рождены благодаря этим современным методам.
Бесплодие у женщин — современные методики лечения патологии


Подготовка к анализам достаточна простая процедура и требует выполнения ряда правил.
Перед тем как сдать анализы, обязательно проконсультируйтесь с врачем-специалистом.
1.Ряд анализов делают натощак. Например, биохимические (глюкоза, холестерол, билирубин и др.) и серологические тесты (сифилис, гепатит В), гормоны (ТТГ, паратгормон) и др. «Натощак» — это когда между последним приемом пищи и взятием крови проходит не менее 8 ч (желательно — не менее 12 ч, с ночным периодом). Сок, чай, кофе, тем более с сахаром — тоже еда, поэтому придется потерпеть. Можно пить воду.
2.Строго натощак (после 12-часового голодания) следует сдавать кровь для определения параметров липидного профиля: холестерол, ЛПВП, ЛПНП, триглицериды.
3.Если предстоит сдавать общий анализ крови, последний прием пищи должен быть не позже, чем за 1 час до сдачи крови. Завтрак может состоять из несладкого чая, несладкой каши без масла и молока, яблока.
4.Желательно за 1-2 дня до обследования исключить из рациона жирное, жареное и алкоголь. Если накануне состоялось застолье — перенесите лабораторное исследование на 1-2 дня. За час до взятия крови воздержитесь от курения.
5.Содержание многих аналитов в крови подвержено суточным колебаниям, поэтому для ряда исследований кровь следует сдавать строго в определенное время суток. Так, кровь на некоторые гормоны (ТТГ и паратгормон), а также на железо сдают только до 10 утра.
6.При сдаче венозной крови нужно исключить факторы, влияющие на результаты исследований: физическое напряжение (бег, подъем по лестнице), эмоциональное возбуждение. Поэтому перед процедурой следует отдохнуть 10-15 минут в приемной, успокоиться.
7.Кровь на анализ сдают до начала приема лекарственных препаратов (например, антибактериальных и химиотерапевтических) или не ранее чем через 10-14 дней после их отмены. Исключение составляют случаи, когда хотят исследовать концентрацию лекарств в крови (например, вальпроевой кислоты, антиконвульсантов). Если вы принимаете лекарства, обязательно предупредите об этом лечащего врача.
8.Кровь не следует сдавать после рентгенографии, ректального исследования или физиотерапевтических процедур.
9.При гормональных исследованиях у женщин репродуктивного возраста (примерно с 12-13 лет и до наступления климактерического периода) на результаты влияют физиологические факторы, связанные со стадией менструального цикла. Поэтому при подготовке к обследованию на гормоны ФСГ, ЛГ, пролактин, эстриол, эстрадиол, прогестерон следует указать фазу цикла. При проведении исследования на половые гормоны строго придерживайтесь рекомендаций вашего лечащего врача о дне менструального цикла, в который необходимо сдать кровь.
10.При выполнении исследований на наличие инфекций следует учитывать, что в зависимости от периода инфицирования и состояния иммунной системы у любого пациента может быть отрицательный результат. Но, тем не менее, отрицательный результат полностью не исключает инфекции. В сомнительных случаях рекомендуется провести повторный анализ.
11.В разных лабораториях могут применяться разные методы исследования и единицы измерения. Чтобы оценка ваших результатов была корректной и была приемлемость результатов, делайте исследования в одной и той же лаборатории, в одно и тоже время Сравнение таких исследований будет более корректным.
Подготовка пациента к процедуре сдачи мочи
1.Накануне сдачи анализа рекомендуется не употреблять овощи и фрукты, которые могут изменить цвет мочи (свекла, морковь и пр.), не принимать диуретики. Перед сбором мочи надо произвести тщательный гигиенический туалет половых органов. Женщинам не рекомендуется сдавать анализ мочи во время менструации.
2.Соберите примерно 50 мл утренней мочи в контейнер (с белой крышкой). Для правильного проведения исследования при первом утреннем мочеиспускании небольшое количество мочи (первые 1-2 сек) выпустить в унитаз, а затем, не прерывая мочеиспускания, подставить контейнер для сбора мочи, в который собрать приблизительно 50 мл мочи.
3.Сразу после сбора мочи плотно закройте контейнер завинчивающейся крышкой.
Сбор мочи для общего анализа в контейнер с консервантом
1.Вставьте в контейнер переходник, вдавив его острым концом в углубление на контейнере (рис. №1).
2.Насадите пробирку вниз резиновой пробкой в углубление на широкой части переходника, при этом пробирка начнет наполняться мочой. После того как моча прекратит поступать в пробирку, снимите пробирку с переходника (рис. №2,3).
3.Несколько раз переверните пробирку для лучшего смешивания мочи с консервантом (рис.№4).
4.Доставить пробирку с мочой в лабораторию в течение дня (по графику сдачи анализов из крови). Если нет возможности сразу доставить мочу в медицинский офис лаборатории, то пробирку с мочой следует хранить при температуре 2-8 С.

Сбор кала для общего анализа в контейнер
Кал собирается в разовой порции из разных мест. Лопаткой собирается в контейнер 1-3 грамма кала(размер вишни). Контейнер запечатывается, хранится при t +4 — +8 и как можно скорее доставляется в лабораторию.
Соскоб букального эпителия
Соскоб производится зондом или шпателем со слизистой щек и неба. Предварительной санации полости рта не требуется.
*Ряд методик взятия биоматериала имеет противопоказания!
Лечение женского бесплодия

Если женщина с регулярной половой жизнью не предохраняется, а беременность не наступает в течение 1,5-2 лет, то ей диагностируется бесплодие. Специалисты разделяют бесплодие по двум признакам:
- абсолютное – когда патологии репродуктивных органов женщины полностью исключают возможность естественного зачатия;
- относительное — когда при помощи медикаментов есть возможность изменить ситуацию.
Женское бесплодие можно разделить на первичное, при котором женщина ни разу на беременела, и вторичное, когда женщина имеет в анамнезе беременность.
Безусловно, бесплодие – это сложная ситуация для семейной пары, а также для мужчины и женщины по отдельности. Однако современные методики, включающие в себя вспомогательные репродуктивные технологии, позволяют устранить многие причины бесплодия.
Причины женского бесплодия
Бесплодие у женщин может возникнуть из-за нарушений работы различных систем организма. Лечение данного заболевания проводится в зависимости от причин нарушения правильной работы женской репродуктивной системы. Специалисты выделяют несколько основных причин женского бесплодия:
- Нарушения в развитии половых клеток — ооцитов. Они наблюдаются почти в 40% случаев и чаще всего происходят из-за расстройств в работе гормонов, которые ответственны за рост и созревание яйцеклетки. Серьезной причиной может быть физическое повреждение яичников. Например, если из-за воспаления или отклонений в гормональном фоне формируется киста;
- Второе место среди причин бесплодия (порядка 30%) занимают патологии маточных труб, то есть их травмы или закупоривание. К данному расстройству могут привести послеоперационные синехии, аборты, внематочные беременности или воспаления придатков и самой матки. Женщина не может забеременеть, если сперматозоид не способен достичь яйцеклетки, и при затруднении проходимости в маточных трубах зачатие естественным путем является невозможным;
- Бесплодие может развиться из-за патологии канала шейки матки. В нормальном состоянии они заполнены слизью, которая необходима для мужских половых клеток, преодолевающих шейку матки на пути к яйцеклетке. В аномальном состоянии слизи может быть недостаточно или же она будет слишком вязкой, по причине чего сперматозоиды не смогут попасть в матку. Данные проблемы могут быть вызваны изменением химического состава слизи. Причиной таких заболеваний являются ИППП, снижение производительности желез, образующих слизь, эрозии и воспалительные процессы в матке;
- Причина иммунологического характера, при которой в матке вырабатываются иммуноглобулины, повреждающие и даже порой разрушающие мужские половые клетки;
- Повреждения матки: пороки развития, миома, фиброма, полипы, кисты;
- Эндометриоз, то есть разрастание клеток эндометрия за пределами слоя. В 40-50% случаев является причиной бесплодия;
- Болезни, не влияющие на половую систему напрямую: нарушения обмена веществ, болезни эндокринной системы и так далее.
Методы лечения женского бесплодия
Специалист подбирает метод терапии, который будет направлен в первую очередь на устранение причин заболевания. Лечение назначается только после проведения всех исследований и подробного изучения анамнеза пациентки. Чаще всего репродуктивная функция восстанавливается после устранения проблем в системах, в которых была обнаружена патология.
Например, при непроходимости маточных труб специалисты восстанавливают их работу при помощи лапароскопии, а также стабилизации гормонального фона. Истощение яичников можно вылечить при помощи гормональной терапии. Искусственная инсеминация способна решить проблему иммунологического бесплодия.
Если же терапия неэффективна, а бесплодие приобретает устойчивый характер, то специалисты прибегают к инновационным методам и технологиям по избавлению от инфертильности. Одним из наиболее распространенных методов является ЭКО, который включает в себя целый ряд лечебных манипуляций:
- стимуляция овуляции и выработки яйцеклеток;
- пункция, с помощью которой ооциты извлекаются из женского организма;
- оплодотворение женской половой клетки сперматозоидом;
- перенос сформировавшихся эмбрионов через 3-5 дней в маточную полость.
Прием медикаментов, способствующих приживлению эмбрионов
Чтобы увеличить шансы наступления беременности, врачи назначают процедуру ИКСИ, подразумевающую механическое оплодотворение яйцеклетки сперматозоидом партнера в пробирке. При стандартном протоколе ЭКО половые клетки партнеров взаимодействуют самостоятельно, а при ИКСИ данный процесс происходит под контролем врача-эмбриолога.
Многоплодную беременность специалисты предупреждают эмбриональной селекцией, в процессе которой отбирается только один плод, но наиболее качественный. Данный метод применяется только по желанию пациентки.
Если яйцеклетки пациентки непригодны для ЭКО, то применяется донорство ооцитов. В нашем центре есть собственный криобанк женских половых клеток, процесс оплодотворения которых происходит согласно стандартной процедуре ЭКО, а затем переносятся в матку женщины.
Женщине, не имеющей матки по врожденным или приобретенным причинам, предоставляется возможность обратиться к суррогатному материнству, в процессе которого эмбрион из ее яйцеклетки и сперматозоидов мужа вынашивает посторонняя женщина.
Лечение женского бесплодия
Современные методики лечения бесплодия, различные программы и процедуры позволяют забеременеть женщинам с бесплодием по различным причинам. В клинике OXY-center можно пройти все необходимые исследования, сдать анализы, после которых высококвалифицированные специалисты назначат наиболее эффективную терапию для каждого индивидуального случая.
ПРИЧИНЫ И МЕТОДЫ ЛЕЧЕНИЯ БЕСПЛОДИЯ
Согласно современной концепции бесплодным считается брак, при котором у женщины детородного возраста не наступает беременность в течение года регулярной половой жизни без применения средств контрацепции.
Несмотря на различные способы лечения бесплодия, частота бесплодных браков в России превышает 15%, что, по данным ВОЗ, считают критическим уровнем. В стране зарегистрировано более 5 млн бесплодных пар, из них более половины нуждаются в использовании методов вспомогательных репродуктивных технологий (ВРТ). Причиной бесплодия могут быть нарушения репродуктивной системы у одного или обоих супругов. При этом женский фактор служит причиной бесплодия в браке в 45 % случаев, мужской – в 40%, сочетанный – в 15 % случаев.
Наиболее частые причины бесплодия, способы лечения которых предлагают современные вспомогательные репродуктивные технологии:
- трубно-перитонеальный фактор;
- гормональный дизбаланс;
- возрастной фактор;
- эндометриоз.
Далее рассмотрим перечисленные причины бесплодия подробнее.
Трубно-перитонеальный фактор
Ведущим фактором женского бесплодия признан трубно-перитонеальный, когда вследствие абортов, перенесённых инфекций передающихся половым путём, произведённых операций на органах малого таза сопровождающихся впоследствии спаечным процессом, а также на фоне хронического воспалительного процесса в придатках матки, тяжёлых форм наружного генитального эндометриоза, формируются стойкие нарушения проходимости маточных труб и их функции.
К сожалению, в практике многих клиник распространено ошибочное мнение, что методы лечения бесплодия, подразумевающие лапароскопические реконструктивно-пластические операции с восстановлением анатомической проходимости маточных труб являются наиболее эффективными в лечении данного вида бесплодия. Однако, клинические наблюдения показывают, что, не смотря на проходимость маточных труб, их функция остаётся нарушенной, т.е. происходит изменение сократительной активности, а значит женщина с абсолютно проходимыми трубами по-прежнему не способна забеременеть самостоятельно. Не вызывает сомнения, что только метод ЭКО способен решить проблему трубно-перитонеального бесплодия.
Гормональный дизбаланс
Вторым камнем преткновения является такая причина бесплодия, как различные эндокринные нарушения в организме женщины, т.н. эндокринное бесплодие, зачастую имеющее сочетанный характер с другими факторами. Гормональный дисбаланс, возникающий на фоне хронического стресса, гипоталамо-гипофизарной дисфункции, в результате эндокринных заболеваний, вызывает стойкие нарушения физиологических процессов в организме, в том числе процессов естественного созревания фолликула и овуляции. В таких ситуациях обеспечить созревание полноценной клетки, способной к оплодотворению, помогут только методы вспомогательных репродуктивных технологий.
Возрастной фактор
Важно отметить, что в настоящее время женщины всё чаще стремятся иметь ребёнка после 35-40 лет, что объясняется желанием в достаточной степени утвердить свои жизненные позиции как будущей матери. Но не учитывают, что кумулятивный эффект многочисленных факторов бесплодия нарастает с возрастом, присоединяются новые влияющие на фертильность причины бесплодия, лечение которых может стать еще одной ступенью на пути к материнству. Гормональные изменения с возрастом становятся наиболее очевидными и необратимыми. Женщины часто теряют время на бесконечные обследования, необоснованную подготовку к предстоящей беременности различными медикаментозными и оперативными методами, а также увлекаются модными направлениями нетрадиционной медицины. Некоторые женщины совершают попытки самостоятельно решить проблему и используют такие способы лечения бесплодия, как физиотерапия, гомеопатия и др.
Такая потеря времени может играть решающую роль в невозможности достижения беременности с помощью ВРТ с созреванием собственных яйцеклеток. В случаях возрастного фактора бесплодия, несмотря на многочисленные современные методы лечения бесплодия, основным и единственным способом получить желанную беременность являются программы ЭКО с донорскими ооцитами. Таким образом, представляется возможным женщине старшего репродуктивного возраста с отсутствием внутриматочной патологии выносить и родить ребёнка.
Эндометриоз
Одним из самых распространённых гинекологических заболеваний, связанных с бесплодием, в настоящее время является эндометриоз, механизмы возникновения которого ещё остаются неясными. Патологические изменения, происходящие во всех органах репродуктивной системы, связанные с нарушением анатомии и функции маточных труб, со спаечным процессом в малом тазу, с гормональным дисбалансом, с патологическими процессами в яичниках, матке и иммунными реакциями, вызывающими угнетение процесса имплантации эмбриона в эндометрий.
Безусловно, тяжёлые формы эндометриоза требуют оперативных вмешательств и часто неоднократных по показаниям. Но к сожалению хирургическое лечение далеко не всегда избавляет женщину от бесплодия, а удаление эндометриоидных кист яичников часто приводит к истощению фолликулярного запаса. В связи с этим, при распространённом наружном эндометриозе, аденомиозе и неэффективности хирургического лечения метод ЭКО рассматривается как безальтернативная возможность лечения бесплодия. Гормональные препараты, используемые в программах, оказывают лечебное воздействие на патологические процессы при эндометриозе и приводят к их уменьшению.
Мужской фактор
Мужской фактор бесплодия занимает свою нишу среди других факторов. Причин достаточно много и выявить их бывает сложно. Это генетические, эндокринные, воспалительные, травматические патологические изменения, перенесённые тяжёлые заболевания, операции, профессиональные вредности, вредные привычки, стресс, приём некоторых лекарственных препаратов. При выявлении таких состояний эякулята, как астено- , олиго-, тератозооспермия, наиболее предпочтительно лечение бесплодия методом ЭКО и ИКСИ, без него будет невозможно обойтись. При азооспермии биопсия яичка – единственная надежда получить мужские половые клетки, которые затем будут введены в цитоплазму яйцеклетки. Следующий шаг, опять же, это лечение бесплодия методом ЭКО в Москве или другом городе, где есть соответствующие сертифицированные клиники ВРТ и квалифицированные специалисты.
Почему крайне важны консультация и обследование обоих супругов? Ведь нередки случаи, когда проблему бесплодия в супружеской паре решает только женщина, считая, что проблема заключается в её гинекологическом заболевании, посвящая много лет различным методам лечения. И лишь впоследствии при обследовании супруга выясняется, что при таком состоянии спермы оплодотворение возможно осуществить, используя исключительно ЭКО и ИКСИ.
Тяжелые патологии репродуктивной системы женщины
Современные методы ВРТ при всем своем многообразии предлагают программу «суррогатного» материнства как единственный метод получения генетически родного ребёнка для женщин, причина бесплодия которых связана с отсутствием матки, выраженными патологическими изменениями матки или тяжёлыми экстрагенитальными заболеваниями, при которых противопоказано вынашивание беременности.
Родить долгожданного ребенка помогут современные методы лечения бесплодия
Разработка метода ЭКО вывела из тупика проблему лечения бесплодия. Огромный пласт факторов бесплодия, казавшийся ранее неразрешимым и бесперспективным, на сегодняшний день уже не является трагедией для супружеской пары. Существуют и другие методы лечения бесплодия, но именно программа ЭКО позволила добиться наступления беременности у огромного количества женщин, ранее обречённых на бездетность.
Что такое бесплодие?

Диагноз «бесплодие» в большинстве случаев не означает полную невозможность забеременеть. Современные репродуктивные технологии и методы лечения позволяют женщине родить кровного ребенка даже при наличии серьезных патологий.
Основание для проверки здоровья, подтверждения или исключения данного диагноза — регулярная половая жизнь в течение 12 месяцев и отсутствие беременности. Этот срок — приблизительный: все зависит от особенностей пары и возраста женщины. После 35 лет, когда функции яичников начинают угасать, может потребоваться больше времени, чтобы забеременеть.
Виды бесплодия
Степень бесплодия определяется наличием беременности в анамнезе пациентки.
Абсолютное (первой степени)
Распространенные причины: недостаточное развитие половых органов, аномалии строения, отсутствие матки и/или придатков, эндокринные расстройства. Такой диагноз ставят, если женщина ранее не беременела.
Относительное (второй степени)
О вторичном бесплодии можно говорить если у женщины уже была беременность (одна или несколько), даже если не заканчивалась родоразрешением. В 90% случаев причина — в заболеваниях репродуктивной системы. 65% из них — непроходимость фаллопиевых труб.
Причины бесплодия у женщин
В зависимости от факторов, вызвавших отклонение, выделяют следующие виды репродуктивной дисфункции:
иммунологическая — чаще всего возникает после инфекционных болезней мочеполовых путей;
трубная — женское бесплодие из-за непроходимости маточных труб;
эндокринная — дисфункция органов, вырабатывающих гормоны;
маточная — патологии матки (пороки развития, миомы, эндометриоз и другие);
генетическая — врожденные мутации генов;
психологическая — не имеет отношение к физиологии, связана со страхом родов, ответственности, стрессом.
Более чем у 60% женщин диагностируют инфертильность двух или более форм.
Факторы бесплодия у мужчин
Невозможность зачать ребенка со стороны партнера мужского пола так или иначе связана с низким качеством спермы.
Мужское бесплодие бывает:
Секреторным (эндокринным). Проявляется нарушением выработки и созревания сперматозоидов. Может быть вызвано внешними факторами (стрессы, вредные привычки, некачественное питание) или заболеваниями органов половой системы (варикоцеле, водянкой яичка и другими).
Эксереторным (обтурационным). Вызвано закупоркой семявыносящих путей вследствие болезней половых желез и пороков развития семявыбрасывающего протока, при наличии воспаления, травм, кист и других новообразований в тканях яичек.
Иммунным. Появляется из-за выработки антиспермальных антител, провоцирующих уменьшение подвижности и гибель сперматозоидов.
Признаки бесплодия
Главный симптом дисфункции — отсутствие беременности при регулярной половой жизни без контрацепции в течение года.
Другие (косвенные) симптомы бесплодия:
низкий или очень высокий индекс массы тела;
гинекологические и урологические заболевания;
нерегулярный менструальный цикл;
боли в области органов таза;
отклонения от нормы во внешнем виде мужских половых органов;
оволосение лица, груди, на живота, плеч;
эпизоды бесплодия у близких кровных родственников.
Причины бесплодия
Репродуктивная дисфункция часто наблюдается у женщин старше 35—38 лет. Это связано со снижением активной функции яичников. Причиной инфертильности также могут быть внутриматочные полипы, разрастания эндометрия, доброкачественные образования. Прочие факторы риска: генетическая предрасположенность, хронический стресс, ожирение, худоба. Вторичная степень бесплодия часто связана с гинекологическими и перенесенными после первой беременности инфекционными заболеваниями.
Причины бесплодия у мужчин: патологии строения и развития репродуктивных органов, выработки спермы, эректильная дисфункция, лишний вес, инфекционные заболевания, воспаления простаты и мочеточников.
Методы лечения бесплодия
Для выявления причин отсутствия беременности назначается комплексное обследование. В него входят гормональные исследования, анализы на инфекции (сдают оба партнера), УЗИ. Также могут понадобиться результаты дополнительных обследований: генетических исследований, гистерорезектоскопии, биопсии эндометрия и других.
В зависимости от выявленных патологий врач назначает лечение бесплодия: медикаментозную терапию (при иммунологическом или гормональном факторе), оперативное вмешательство или ВРТ.
Лечение бесплодия в клинике репродукции «Философия жизни»
Инфертильность излечима, с ней можно и нужно бороться. Врачи нашей клиники умеют устранять причины патологий. Некоторые проблемы можно решить при помощи лекарственных препаратов. Специалисты «Философия жизни» не назначают гомеопатию: в их арсенале – только современная и эффективная медикаментозная терапия.
Удаление полипов, кист, миом, лечение эндометриоза выполняется оперативным способом. Проводим микрохирургические операции – гистерорезектоскопию, лапароскопию. Преимущества данных методов: безопасность, атравматичность, минимальный реабилитационный период.
Желанная беременность возможна даже при тяжелых, не поддающихся медикаментозному и оперативному лечению, патологиях – с помощью вспомогательных репродуктивных технологий. Нашим пациентам доступны различные программы ЭКО, в том числе ЭКО по ОМС, программы с донорскими клетками.
Зачем нужно ЭКО
Женщина с диагнозом «бесплодие» не обладает способностью к зачатию, но вполне может выносить уже зачатого ребенка. Таким образом, задача врача при работе с такими пациентами сводится к тому, чтобы соединить яйцеклетку и сперматозоиды. Это возможно благодаря процедуре ЭКО. Она проходит в несколько этапов, каждый из которых протекает амбулаторно: стимуляция суперовуляции (для созревания нескольких ооцитов в одном цикле), получение яйцеклеток и спермы партнеров, оплодотворение и выращивание эмбрионов под наблюдением специалистов в лабораторных условиях, перенос в полость матки.
Шанс на успешную беременность в протоколе ЭКО можно увеличить, используя, например, ИКСИ — выбор и введение качественного сперматозоида микроиглой в яйцеклетку, или ПГД – диагностику эмбрионов и выбор самого здорового и жизнеспособного.
Экстракорпоральное оплодотворение позволяет парам, в которых оба или один из партнеров имеет проблемы со здоровьем и диагностированное бесплодие, стать счастливыми родителями здоровых кровных детей.