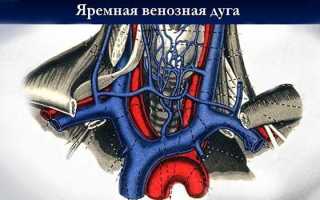
Анатомия яремной вены лечение тромбоза эктазии и дилатации
Шейные вены, набухание
Чтобы оценить наполнение наружных яремных вен следует уложить пациента на спину, с туловищем, согнутым под углом 45°. В норме вены в таком положении выглядят запавшими либо наполняются до уровня не более, чем 1–2 см над рукояткой грудины, а наполнение вен при вдохе меньше чем при выдохе.
Патомеханизм и причины
Набухание вен — следствие повышения венозного давления. Если в положении стоя наполнение яремных вен достигает угла нижней челюсти, то венозное давление составляет ≥25 см H 2 O. Причины набухания яремных вен следующие:
1) двустороннее — правожелудочковая сердечная недостаточность, большое количество жидкости в сердечной сумке (в том числе тампонада сердца), констриктивный перикардит (в этом случае набухание усиливается во время вдоха — необычный [парадоксальный] венозный пульс [симптом] Куссмауля [иногда наблюдается и при выраженной правожелудочковой недостаточности]), нарушение проходимости верхней полой вены (синдром верхней полой вены (320; причины — опухоль легкого и увеличение лимфоузлов верхнего средостения, реже — тромбофлебит верхней полой вены, медиастинальный фиброз, аневризма грудного отдела аорты, зоб очень больших размеров), стеноз или недостаточность трикуспидального клапана (при недостаточности наблюдается положительный венозный пульс — наполнение возрастает во время сердечной систолы), легочная гипертензия, тромбоэмболия легочной артерии, напряженный пневмоторакс;
2) одностороннее — зоб больших размеров; слева — сдавление левой плечеголовной вены аневризмой аорты.
1. Оцените жизненно важные показатели (дыхание, пульс, артериальное давление), поскольку может существовать прямая угроза жизни (особенно в случае тампонады сердца, напряженного пневмоторакса или тромбоэмболии легочной артерии).
2. Необходимо собрать анамнез и провести объективное обследование. Исследуйте печеночно-яремный отток , чтобы локализовать препятствие, которое вызывает набухание яремных вен. Уложите пациента на спину. При этом его туловище должно быть в таком положении, чтобы яремные вены не наполнялись более, чем на 1–2 см выше уровня яремной вырезки грудины. В течение 30–60 с сдавливайте рукой область правого подреберья, а при повышенной чувствительности в этом месте — другую область брюшной полости; убедитесь при этом, что больной дышит свободно и наблюдайте за яремными венами. Их выбухание выше уровня грудино-ключично-сосцевидной мышцы ( положительный печеночно-яремный рефлюкс) характерно для застойной сердечной недостаточности (сдавление области печени повышает давление в нижней полой вене и правом предсердии, что передается на верхнюю полую вену и яремные вены). У здоровых лиц или в случаях, когда нарушение кровообращения имеется выше правого предсердия, сдавление печени не вызывает существенного возрастания давления в предсердии или передача повышенного давления из правого предсердия в верхнюю полую вену невозможна. Задержка дыхания во время исследования печеночно-яремного оттока создает эффект, подобный пробе Вальсальвы и набухание яремных вен в этом случае не имеет диагностического значения.
3. Дополнительные методы исследования: РГ грудной клетки; при подозрении на сердечную недостаточность, тампонаду сердца, перикардит или клапанные пороки — эхокардиография; при зобе больших размеров — УЗИ шеи плюс исследование ТТГ и гормонов щитовидной железы; при синдроме верхней полой вены (ему сопутствуют отек лица и шеи, а также расширение вен верхней половины грудной клетки) — КТ грудной клетки, при подозрении на рак легкого — бронхоскопия; при подозрении на тромбоэмболию легочной артерии — ангио-КТ грудной клетки, возможно — УЗИ вен нижних конечностей.
Клиническая значимость дуплексного исследования внутренних яремных вен у детей
- КЛЮЧЕВЫЕ СЛОВА: лучевая диагностика, дуплексные исследования, сосуды шеи, внутренние яремные вены, вены у детей, педиатрия
В клинической практике нередко на дуплексное сканирование сосудов шеи направляют детей, у которых при внешнем осмотре выявляется набухающий сосуд с одной стороны шеи. Хирурги и неврологи в данных ситуациях хотят исключить аномалию строения сосудов шеи, а ультразвуковое исследование выявляет асимметрию просвета внутренних яремных вен (ВЯВ) без видимых изменений стенки сосуда. Можно ли считать эту асимметрию просвета внутренних яремных вен патологической, остается нерешенным вопросом, так как данные о нормативных значениях просвета ВЯВ и скоростных показателях в них, приведенные в разных литературных источниках, значительно отличаются. Существует предположение, что изменение просвета ВЯВ может быть связано с нарушением венозного оттока из полости черепа, однако четких диагностических критериев по этому вопросу пока нет.
Внутренние яремные вены являются основным путем оттока крови из полости черепа. Они начинаются в яремном отверстии черепа, являясь продолжением сигмовидного синуса. Анатомически и функционально внутренние яремные вены крайне вариабельны, топография и диаметр ВЯВ могут широко варьировать. Правая яремная вена, как правило, шире левой. Сливаясь с наружной яремной и подключичной венами, ВЯВ отводит кровь в плечеголовную вену, которая впадает в верхнюю полую вену [1].
В качестве вспомогательного пути оттока из полости черепа функционируют позвоночные венозные сплетения. Вены позвоночника являются важным анастомотическим путем между внутричерепной венозной системой и системой нижней полой вены. В норме при горизонтальном положении тела основной путь венозного оттока – югулярный: от верхнего сагиттального и поперечного синусов через сигмовидные синусы во внутренние яремные вены [1, 2]. При вертикальном положении тела и при обструкции югулярного пути альтернативным путем оттока служат глубокая шейная и позвоночная вены, которые отводят кровь от венозных сплетений позвоночного канала.
Состояние внутричерепного венозного кровотока можно изучить при проведении транскраниального дуплексного сканирования сосудов головного мозга. Допплерографическому исследованию наиболее доступна система глубоких вен мозга. При транскраниальном дуплексном сканировании хорошо визуализируются базальные вены мозга (вены Розенталя) (рис. 1), которые являются крупными притоками большой мозговой вены (вены Галена), в ряде случаев возможно получить изображение прямого синуса (рис. 2). Допплерографическое исследование позволяет оценить характер кровотока в базальных венах мозга и измерить его линейную скорость.
В норме у детей скорость кровотока по базальным венам мозга составляет от 10 до 20 см/с [1, 2]. Увеличение линейной скорости кровотока (с одной или с обеих сторон) по базальным венам мозга более 20 см/с является косвенным допплерографическим признаком затруднения венозного оттока и отражает степень венозной перегрузки. Почему же увеличение линейной скорости кровотока (ЛСК) по базальным венам мозга является признаком затруднения интракраниального венозного оттока? Вены головного мозга условно подразделяются на поверхностную и глубокую венозные системы, связанные между собой хорошо развитой системой коммуникационных каналов, которые создают условия для шунтирования крови между обеими системами [3, 4].
Основным путем оттока крови от полушарий головного мозга является система поверхностных вен. Кровь от поверхностных вен мозга через мостиковые вены отводится в синусы твердой мозговой оболочки (преимущественно в верхний сагиттальный синус, а также в поперечный и каменистый синусы). Глубокие вены мозга (система вены Галена) отводят кровь от коры и белого вещества базального отдела полушарий, базальных ганглиев, от субэпендимального белого вещества, мозолистого тела, промежуточного и среднего мозга, мозжечка и затылочной доли больших полушарий. Сливаясь между собой, глубокие вены мозга формируют большую вену мозга (вену Галена), которая дренируется в прямой синус.
Материалы и методы исследования
Дуплексное сканирование внутренних яремных вен и транскраниальное дуплексное сканирование базальных вен мозга были проведены 69 детям в возрасте от 4 до 16 лет. Исследование проводилось на ультразвуковом аппарате Logic 7 GE (США). Сканирование внутренних яремных вен проводилось линейным датчиком частотой 12 МГц (рис. 3), измеряли просвет внутренних яремных вен и линейную скорость кровотока по ним. Оценка величины просвета ВЯВ проводилась в области нижней луковицы (рис. 4),так как в остальных отделах минимальная компрессия приводит к полному спадению стенок вен. Показатели линейной скорости кровотока в ВЯВ определяли в области нижней луковицы при задержке дыхания, чтобы нивелировать колебания спектра от фаз дыхания (рис. 5). Дуплексное сканирование базальных вен мозга проводилось транстемпорально секторным датчиком частотой 3 МГц, у всех детей проводилось измерение линейной скорости кровотока по базальным венам с двух сторон. Мы измеряли только линейную скорость кровотока, так как существуют реальные ограничения для расчетов объемного кровотока в венах из-за сложности измерения размеров, вариабельности скоростей при дыхании, передаточной пульсации [5].
Результаты исследования и обсуждение
Исходя из величины ЛСК по базальным венам мозга, обследованные дети были разделены на две группы: первая группа (27 человек) – дети с нормальными показателями кровотока по базальным венам мозга (без допплерографических признаков нарушения венозного оттока); вторая группа (42 человека) – дети с косвенными признаками нарушения интракраниального венозного оттока, то есть с повышенной ЛСК по базальным венам мозга с одной или с двух сторон. Просвет ВЯВ и скорость кровотока по ним сопоставлялись со скоростью кровотока по базальным венам мозга. Полученные результаты представлены в таблицах 1 и 2. У детей первой группы показатели кровотока по базальным венам мозга находились в диапазоне от 10 до 20 см/с, что соответствует норме [1, 2]. Просвет внутренних яремных вен у детей первой группы колебался в широких пределах, но средние показатели просвета правой и левой ВЯВ были одинаковыми. В 22,2% случаев размеры правой и левой ВЯВ были равными, в 44,4% исследований правая ВЯВ была больше левой, в 33,3% наблюдений преобладал просвет левой ВЯВ. Следовательно, просвет внутренних яремных вен у детей в норме очень вариабелен и в большинстве случаев несимметричен.
Линейная скорость кровотока по внутренним яремным венам у детей первой группы также значительно варьировала, а средние скоростные показатели в правой и левой ВЯВ были практически одинаковыми. Корреляционной зависимости между линейной скоростью кровотока по базальным венам мозга, скоростью кровотока по ВЯВ (r = -0,1) и просветом внутренних яремных вен (r = 0,06) выявлено не было. Между линейной скоростью кровотока по ВЯВ и ее просветом корреляционной зависимости также не наблюдалось (справа r = -0,13, слева r = 0,1). У детей второй группы скорость кровотока по базальным венам мозга была достоверно выше (р ≤ 0,001), чем у детей первой группы. Повышение ЛСК по базальным венам мозга с двух сторон было выявлено у 20 детей (47,6%), по одной из базальных вен – у 22 (52,3%). У детей с двухсторонним повышением ЛСК средняя скорость кровотока по базальным венам составила 24,5 ± 2,6 см/с справа и 24,9 ± 3,2 см/с слева. У детей с односторонним повышением ЛСК по базальным венам мозга средняя скорость кровотока была 20,1 ± 4,6 см/с справа и 21,2 ± 6,1 см/с слева.
Просвет внутренних яремных вен у детей второй группы колебался в широких пределах. Достоверных различий величины просвета ВЯВ у детей первой и второй групп выявлено не было (справа р = 0,21, слева р = 0,64). Линейная скорость кровотока по внутренним яремным венам значительно варьировала, а средние скоростные показатели по правой и левой ВЯВ были близкими по значению. При сравнении ЛСК по ВЯВ у детей первой и второй групп достоверных различий выявлено не было (справа р = 0,77, слева р = 0,49). Размеры правой и левой ВЯВ у детей второй группы в 30,9% случаев были равными, в 52,4% исследований правая ВЯВ была больше левой, в 16,7% наблюдений преобладал просвет левой ВЯВ. Учитывая литературные данные об особенностях оттока крови из полости черепа, можно было бы предположить, что при его затруднении будет преобладать кровоток по левой яремной вене. Дело в том, что в синусном стоке происходит не столько слияние, сколько чрезвычайно тонкое разделение основных потоков венозной крови верхнего сагиттального и прямого синусов. Отток крови из верхнего сагиттального синуса осуществляется преимущественно в правый поперечный синус и далее в правую внутреннюю яремную вену, а из прямого синуса – в левый поперечный синус и левую внутреннюю яремную вену [6]. Следовательно, при затруднении венозного оттока по основному пути и при перераспределении венозной крови в систему глубоких вен мозга можно было бы ожидать увеличения кровотока по левой внутренней яремной вене. Однако полученные в нашем исследовании ультразвуковые и допплерографические показатели это предположение не подтверждают.
Анализируя результаты проведенного исследования, можно заключить, что величина просвета ВЯВ и ЛСК по ним варьируют в широких пределах и не имеют достоверных различий у детей в норме и при затруднении венозного оттока. Следовательно, ультразвуковые и допплерографические параметры состояния внутренних яремных вен не дают нам представления о венозном тонусе и не отражают нарушения оттока крови из полости черепа. Но вернемся к вопросу клинических врачей о набухающем сосуде шеи у детей. Какой просвет ВЯВ можно считать патологическим? Некоторые авторы оптимальным размером ВЯВ предлагают считать тот размер, при котором площадь ее поперечного сечения превышает площадь поперечного сечения общей сонной артерии (ОСА) на 75–100% [5]. Как показало наше исследование, у детей в норме просвет ВЯВ в области нижней луковицы может достигать 14 мм (а нарушения интракраниального венозного оттока не приводят к значимым изменениям просвета ВЯВ).
Набухание и пульсация шейных вен у детей, как известно, наблюдаются только при патологии и отражают застой, возникший при сдавлении верхней полой вены, ее облитерации или тромбировании. Аналогичный застой может возникнуть при внутрисердечном препятствии для оттока крови из правого предсердия, например, при стенозе или недоразвитии венозного отверстия, недоразвитии самого предсердия, его переполнения кровью вследствие патологического сброса. Пульсация шейных вен может наблюдаться при недостаточности трикуспидального клапана [7]. Следовательно, при выявлении расширенных пульсирующих вен шеи нельзя ограничиваться динамическим дуплексным исследованием внутренних яремных вен. Подобная ситуация требует дальнейшего комплексного обследования ребенка с применением допплерэхокардиографии.
Внутренняя яремная вена
Головной мозг человека получает питательные вещества и кислород через кровь, поэтому ее приток к нему чрезвычайно важен. Не менее значим и отток крови. В случае ее застоя в мозгу могут начаться процессы с разрушительными последствиями. Отток крови от головного мозга обеспечивает специальный сосуд. Внутренняя яремная вена располагается справа на шее, слабо прикрыта подкожной мышцей и является удобным местом для проведения катетеризации, наряду с локтевой ямкой.
Что такое яремная вена
Они называются еще югулярными (jugularis), представляют собой сосудистые стволы, предназначенные для отвода насыщенной углекислым газом крови от головы и шеи к подключичному сосуду. Иногда они сходятся, образуя срединную вену шеи. Внутренняя, освобождающая от крови черепную пазуху, началом имеет яремное отверстие черепа. Здесь в нее впадает сосуд, сопровождающий затылочную артерию, а еще задняя ушная вена. Далее она спускается к точке, где сходятся ключицы и грудина. Здесь соединяется с другими сосудами, образуя плечеголовную венозную магистраль.
Наружная яремная артерия имеет меньшие размеры, назначение ее: отводить кровь с наружной части шеи и головы. В этот сосуд вставляют катетеры для ввода медицинских препаратов. В наружную впадает ствол поперечных вен шеи, соединяющийся с надлопаточной веной. Передняя югулярная вена — одна из самых маленьких среди них. Начало ее расположено в подбородочной области.
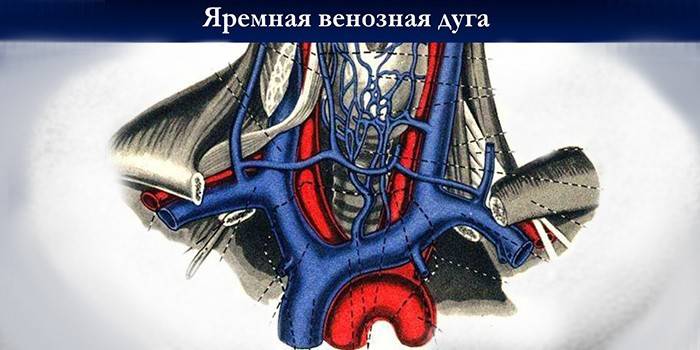
Анатомия
Большую часть крови отводит от головы внутренняя вена. Она имеет диаметр от 11 до 21 мм. Схема ее расположения и притоков выглядит следующим образом. Начало имея у черепного югулярного отверстия, она идет вниз, формируя сигмовидный синус, и дальше до ключицы. Возле того места, где к ней присоединяется подключичная вена, которая образуется путем слияния наружного сосуда с подмышечным. На внутренней вене имеется утолщение, называемое нижним расширением, над которым расположены клапаны.
В яремной ямке височной кости находится верхняя луковица яремной вены, как называют небольшое ее расширение. К числу притоков внутренней вены относят как внечерепные, так и внутричерепные. Первые – это притоки лицевых сосудов, соединяющиеся поперечными анастомозами с внутренней веной по всей ее длине. В нижней части шеи венозные стволы сходятся в имеющую форму буквы V впадину, называемую яремной ямкой. Передняя югулярная вена находится в подбородочной части, где формируется посредством поверхностного сплетения венозных стволов на маленьком участке.
Соединениями в надгрудинном межапоневротическом пространстве передние вены формируют яремную венозную дугу. Внутричерепные притоки – это синусы твердой мозговой оболочки, в которые впадают вены, ведущие к мозгу. Они представляют собой венозные коллекторы. Синус соединяется со стволами и с венозными сплетениями. Важный поперечный синус находится в борозде затылочной кости, в районе сплетения затылочного сосудистого ствола с прочими сосудами.
Внечерепные притоки выводят кровь из глоточного сплетения. Внутричерепные и внечерепные вены сливаются посредством связок, тянущихся сквозь полости черепа. Расположение вены яремной непосредственно под кожей позволяет легко нащупать и заметить ее, если человек кашляет или кричит, а иногда и при любом другом напряжении. Поперечный синус находится в борозде затылочной кости, соединяется с сигмовидным синусом и затылочными мозговыми венами.
В пространстве между крыловидными мышцами и ветвью нижней челюсти находится крыловидное венозное сплетение. Отсюда кровь вытекает через сеть крупных сосудов, с которой соединяются анастомозы лицевой вены. Верхняя щитовидная вена проходит вблизи одноименной артерии и достигает лицевой и внутренней яремной венозных стволов. Язычными являются дорсальная и глубокая вены языка. У большого рожка подъязычной кости они сливаются в один ствол язычной вены. Яремные характеризует наличие развитого анастомоза.
Функции
Сосудистые стволы критически необходимы для функционирования человеческого организма. Функциями является:
- Отвод насыщенной углекислым газом и прочими продуктами жизнедеятельности крови от головного мозга в сторону сердца.
- Формирование циркуляции крови в области головного мозга.
Патологии
При крике, напряжении, плаче у всех людей, от младенцев до взрослых, могут вздуться сосуды, часто справа. Это является нормой, хотя нередко беспокоит новоиспеченных родителей. Проблемы с сосудами часто возникают в преклонном возрасте, но при наличии врожденных дефектов могут проявиться и в юном возрасте. К изменениям относят:
- Тромбоз.
- Расширение сосуда.
- Последствия воспалений (флебиты).
- Врожденные дефекты, дилатация.
Флебэктазия
Расширение яремной вены распространенное явление. Недуг поражает человека любого пола и возраста. Эктазия яремной вены возникает из-за проблем с клапанами, приводящих к застою крови. Недуг часто является следствием заболеваний. Часто эктазия проявляется у женщин и пожилых людей. С возрастом соединительная ткань сосудов ослабляется, возникает варикоз, что приводит к нарушению функционирования клапанов. У женщин же схожие проблемы возникают при гормональной перестройке.
По причине глубокого залегания сосуда внутри различить эктазию затруднительно. Нарушения сосудистого ствола снаружи заметны невооруженным глазом. Распространена флебэктазия правой внутренней яремной вены. Она может быть почти незаметной. Возможно появление неприятных ощущений на шее, особенно сильных при крике. Серьезная эктазия может изменить голос, затруднить дыхание.
Среди основных причин недуга:
- Травма, ушиб.
- Сидячий образ жизни.
- Проблемы с клапанами.
- Заболевания сердца.
- Лейкемия.
- Новообразования.
- Аномальная работа эндокринной системы.
Флебит
Причиной появления недуга часто становится воспалительный процесс в среднем ухе, тканях сосцевидного отростка. Если окажется зараженным тромб, то его частички могут распространиться по организму вместе с инфекцией. При тромбофлебите больной чувствует боль, возникает отечность, опухание, сопровождаемые симптомами интоксикации. Распространение инфекции может сопровождаться тахикардией, сыпью, лихорадкой, одышкой. Причиной флебита может быть:
- травма или ушиб;
- инфекция;
- распространение лекарства в тканях около сосуда.
Тромбоз
Закупорка сосуда сгустком крови приводит к нарушению кровотока. Распространено мнение, что тромбы — это патология бедренной, нижней полой или подвздошной вены, но закупорка может образоваться и в глубоких югулярных сосудах и их ветвях. Она приводит к сильной головной боли и болезненным ощущениям в шее при попытке повернуть голову, появляется ярко выраженный венозный рисунок, отек лица. В некоторых случаях боль переходит на руку. Закупорка выражается в уплотнении. Среди причин:
- Проблемы со свертываемостью крови.
- Последствие операций, установки катетеров.
- Новообразования.
- Долгий период неподвижности.
- Употребление гормонов.
- Патологии внутренних органов, воспаления и инфекции.
Аневризма
Представляет собой редкую патологию, проявляющуюся у детей в возрасте от двух до семи лет. Вероятной причиной считается аномалия развития плода, приводящая к неправильному развитию соединительной ткани сосуда. Проявляется аневризма как расширение сосудистого ствола, усиливающееся, когда ребенок смеется, кричит или плачет. Среди симптомов: проблемы со сном, повышенная утомляемость, головная боль, беспокойное поведение.
Методы лечения патологий
Флебэктазия не несет опасности для жизни и является косметическим дефектом. Убрать можно посредством односторонней перевязки сосуда, при которой отток венозной крови возьмут на себя коллатерали и сосуды, расположенные на другой стороне. Тромбофлебит требует проведения хирургической операции по удалению «больного» сосуда, устраняя при этом и тромботические образования. Лечение одностороннего тромбоза подразумевает консервативные методы. Для устранения венозной аневризмы используется резекция мальформации.
Для лечения используют такие лекарства:
Является жаропонижающим, обезболивающим и противовоспалительным препаратом. Используется после операций или травм, чтобы снять боль, отек. Имеются противопоказания: индивидуальная чувствительность к компонентам препарата.

Понижает температуру, снимает воспаление, оказывает обезболивающий эффект. К ибупрофену не может возникнуть привыкания, он не производит угнетающего действия на ЦНС.

Используется для профилактики, на начальных этапах заболеваний сосудов, рекомендуется для беременных и тех, кто ведет сидячий образ жизни. Препарат способен устранить отек и воспаление, оказывает благотворное воздействие на стенки сосудов, делает капилляры менее растяжимыми, увеличивает их тонус. Слегка разжижая кровь, он способствует ее оттоку. Препарат благоприятствует насыщению сосудов кислородом.
Уменьшает проницаемость капилляров и эффективен, если у пациента имеется венозно-лимфатическая недостаточность, варикозное расширение. Препарат отличается хорошей переносимостью, низкой токсичностью, противопоказан только при индивидуальной восприимчивости к его составляющим и женщинам, кормящим грудью.

Препарат упрочняет сосуды, увеличивает их эластичность, нормализует снабжение тканей питательными веществами, оказывает благотворный эффект на центральную нервную систему. Трентал делает кровь чуть более жидкой, способствует расширению сосудов, улучшает кровоток, благотворно влияет на обменные процессы в коре головного мозга.
Катетеризация яремной вены
Для инъекций и пункций медики используют сосуды, расположенные справа. Катетеризация внутренней яремной вены делается в тех случаях, когда локтевая или подколенная ямка не дают провести процедуру или необходимо точечное воздействие препаратов. Проведение операции с левой стороны может привести к нарушению грудного лимфатического протока. Левая вена отводит основную часть поступающей от мозга крови. Процедуру рекомендуется проводить, если:
- отсутствуют другие способы введения медицинских препаратов в периферические сосуды;
- грядет инфузионная терапия;
- необходимы обследования;
- дезинтоксикация.
Диагностика тромбоза мозговых вен и венозных синусов
*Импакт фактор за 2018 г. по данным РИНЦ
Читайте в новом номере
Тромбоз мозговых вен и венозных синусов является редким заболеванием, на долю которого приходится менее 1% всех случаев инсульта. Наиболее частым и нередко самым ранним симптомом тромбоза церебральных вен и синусов является головная боль. Диагностику заболевания существенно затрудняют отсутствие особенных характеристик этой боли и возможное отсутствие других неврологических проявлений. В связи с этим головная боль нередко является единственной жалобой пациентов с тромбозом церебральных венозных синусов. Из-за вариабельности клинических симптомов, часто подострого или медленного развития, заболевание поздно диагностируется или вообще остается нераспознанным. Наиболее часто встречается тромбоз верхнего сагиттального, латерального и поперечного синусов. В 2/3 случаев наблюдается тромбоз нескольких церебральных вен. В данной работе представлены анатомические особенности строения венозной системы головного мозга, вопросы этиологии, патогенеза, клинической картины, диагностики и лечения тромбоза мозговых вен и венозных синусов.
Приведены истории болезни трех больных, находившихся в разное время во втором неврологическом отделении Научного центр неврологии с диагнозом «тромбоз мозговых синусов», демонстрирующие современные возможности диагностики и лечения нарушений венозного кровообращения.
Ключевые слова: тромбоз венозных синусов, тромбоз церебральных вен, головная боль, диагностика, антикоагулянты.
Для цитирования: Максимова М.Ю., Дубовицкая Ю.И., Брюхов В.В., Кротенкова М.В. Диагностика тромбоза мозговых вен и венозных синусов. РМЖ. 2017;21:1595-1601.
Diagnosis of cerebral veins and venous sinuses thrombosis
Maksimova M.Yu., Dubovitskaya Yu.I., Bryukhov V.V., Krotenkovа M.V.
Scientific Center of Neurology, Moscow
Thrombosis of cerebral veins and venous sinuses is a rare disease, which accounts for less than 1% of all cases of stroke. The most frequent and often early symptom of thrombosis of cerebral veins and sinuses is a headache. Diagnosis of the disease is greatly hampered by the lack of specific characteristics of this pain and the possible absence of other neurological manifestations. In this regard, headache is often the only complaint of patients with thrombosis of cerebral venous sinuses. Due to the variability of clinical symptoms, often subacute or slow development, the disease is diagnosed late or remains unrecognized. The thrombosis of the upper sagittal, lateral and transverse sinuses is the most common problem. Thrombosis of several cerebral veins is observed in 2/3 of cases. This work presents anatomical features of the structure of the venous system of the brain, the issues of etiology, pathogenesis, clinical picture, diagnosis and treatment of thrombosis of cerebral veins and venous sinuses.
The article presents three histories of the patients who received treatment in the second neurological department of the Scientific Center of Neurology at different time with a diagnosis of «thrombosis of the venous sinuses», demonstrating the modern possibilities of diagnosis and treatment of venous circulation disorders.
Key words: thrombosis of venous sinuses, cerebral vein thrombosis, headache, diagnostics, anticoagulants.
For citation: Maksimova M.Yu., Dubovitskaya Yu.I., Bryukhov V.V., Krotenkova M.V. Diagnosis of cerebral veins and venous sinuses thrombosis // RMJ. 2017. № 21. P. 1595–1601.
Отражены вопросы диагностики тромбоза мозговых вен и венозных синусов
Введение
Анатомические особенности строения венозной системы головного мозга
Клиническая картина и диагностика тромбоза мозговых вен и венозных синусов
Лечение
Клинический случай 1.
Клинический случай 2.
Больная М., 36 лет. Поступила в НЦН с жалобами на интенсивную головную боль, пульсирующий шум в правом ухе.Анамнез жизни: с юности повторяются приступы мигрени без ауры. Длительное время принимала эстрогеносодержащие контрацептивы.
Анамнез заболевания: 11.08.2009 внезапно развилась интенсивная головная боль, по характеру отличная от мигрени, анальгетиками не купировалась. Позже присоединились пульсирующий шум в правом ухе, ощущение тяжести в голове, тошнота, пошатывание при ходьбе, слабость. 21.08.2009 госпитализирована в НЦН.
При осмотре: общемозговой, менингеальной и очаговой симптоматики не выявлено.
Дополнительные методы исследования: волчаночный антикоагулянт – 1,15% отрицательный. Антитела к кардиолипинам IgG – 30 Ед/мл (норма – до 10 Ед/мл). При повторном исследовании в Центре ревматологии через 3 мес. – 10 Ед/мл (норма). Гомоцистеин – 11 мкмоль/л (норма – до 15 мкмоль/л). Коагулограмма – без особенностей. Факторы свертывания крови – без патологии. Анализ крови на тромбофилические мутации – отрицательный.
Инструментальные методы исследования: при проведении стандартных КТ и МРТ патологии не было выявлено. При выполнении контрастной КТ-ангиографии обнаружено отсутствие сигнала от кровотока по правому сигмовидному синусу (рис. 6). Диагностирован тромбоз правого сигмовидного синуса. 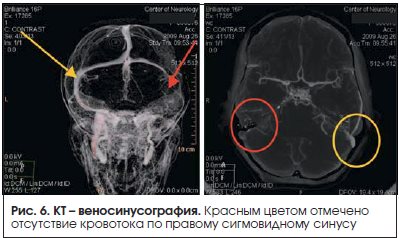
Больной была проведена следующая терапия: надропарин кальция 0,6 мл подкожно 2 р./сут, с переходом на варфарин и достижением МНО 2–3 (6 мес.), аминофиллин, комбинированный препарат, содержащий дигидроэргокристин, эскулин и рутозид. В связи с повторными приступами головной боли были назначены пропранолол и антидепрессанты группы селективного ингибирования обратного захвата серотонина. На фоне лекарственной терапии головная боль регрессировала. Через 6 мес. при проведении контрольного исследования (МР-веносинусография) отмечено восстановление кровотока по правому сигмовидному синусу (рис. 7). Терапия антикоагулянтами продолжалась 6 мес. 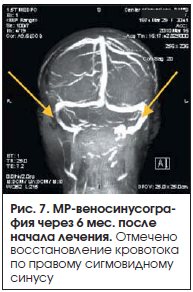
Клинический случай 3.
Заключение
Только для зарегистрированных пользователей
Анатомия яремной вены: лечение тромбоза, эктазии и дилатации
 Вены в теле человека — это сосуды, по которым кровь течёт по направлению к сердцу. Причём по этим путям не всегда бежит венозная кровь. Например, в малом круге кровообращения по ним течёт кровь, обогащённая кислородом, то есть артериальная. Также различают вены большого круга. Яремные вены — это несколько парных сосудов, отвечающих за отвод крови от областей головы и шеи, принадлежат системе верхней полой вены.
Вены в теле человека — это сосуды, по которым кровь течёт по направлению к сердцу. Причём по этим путям не всегда бежит венозная кровь. Например, в малом круге кровообращения по ним течёт кровь, обогащённая кислородом, то есть артериальная. Также различают вены большого круга. Яремные вены — это несколько парных сосудов, отвечающих за отвод крови от областей головы и шеи, принадлежат системе верхней полой вены.
Строение внутренней яремной вены
 Является главным способом отвода крови от шейной и головных областей.
Является главным способом отвода крови от шейной и головных областей.
Она располагается в проекции яремного отверстия и является прямым продолжением непарного сигмовидного синуса. В области головы она отводит кровь от синусов твёрдых мозговых оболочек, от черепного свода, вен-выпускников черепа, оболочек головного мозга, венозных сплетений основания черепа, вещества головного мозга, от стенок глазницы, а также от органа слуха и равновесия.
В области шеи она наиболее крупный сосуд, диаметром 12−20мм. Этот сосуд располагается в сосудисто-нервном пучке шеи, латеральнее от блуждающего нерва и общей сонной артерии. В начальном и конечном отделах она имеет расширения, именуемые яремными луковицами, которые разделяют на верхнюю луковицу яремной вены, где находится начальный отдел и нижнюю. В нижней части шеи правый и левый стволы соединяются в V -образной формы яремную впадину, там находится яремная ямка (где находится, как считалось в древности, энергия человека). Яремная ямка образована яремными выемками, имеющимися у грудинных концов ключиц справа и слева.
У внутренней югулярной вены выделяют следующие притоки:
 Внутричерепные. К ним относятся: синусы твёрдых мозговых оболочек (sinus saggittalis superior (верхний саггитальный), sinus saggittalis inferior (нижний сагитальный), прямой и поперечный синусы, сигмовидный, затылочный синус, пещеристый синус, sinus intercavernosi (межпещеристый клиновидно-теменной синус, верхний каменистый и нижний каменистый синусы, confluens sinuum (синусный сток, образован слиянием нескольких синусов)); диплоические вены (лат. vena diploica frontalis (диплоическая лобная), vena diploica temporalis anterior et vena diploica temporalis posterior (передняя и задняя височные диплоические), vena diploica occipitalis (диплоическая затылочная); эмиссарные вены, venae emissariae (теменная, затылочная, мыщелковая и сосцевидная); венозные сплетения основания черепа (сплетения, расположенные возле foramen ovale, сплетения, расположенные вокруг canalis caroticus, сплетения canalis hypoglossus); вены твёрдых оболочек большого мозга; мозга (поверхностные и глубокие); вены глазницы; вены лабиринта.
Внутричерепные. К ним относятся: синусы твёрдых мозговых оболочек (sinus saggittalis superior (верхний саггитальный), sinus saggittalis inferior (нижний сагитальный), прямой и поперечный синусы, сигмовидный, затылочный синус, пещеристый синус, sinus intercavernosi (межпещеристый клиновидно-теменной синус, верхний каменистый и нижний каменистый синусы, confluens sinuum (синусный сток, образован слиянием нескольких синусов)); диплоические вены (лат. vena diploica frontalis (диплоическая лобная), vena diploica temporalis anterior et vena diploica temporalis posterior (передняя и задняя височные диплоические), vena diploica occipitalis (диплоическая затылочная); эмиссарные вены, venae emissariae (теменная, затылочная, мыщелковая и сосцевидная); венозные сплетения основания черепа (сплетения, расположенные возле foramen ovale, сплетения, расположенные вокруг canalis caroticus, сплетения canalis hypoglossus); вены твёрдых оболочек большого мозга; мозга (поверхностные и глубокие); вены глазницы; вены лабиринта.- Внечерепные. В данную группу входят вены, кровоснабжающие глотку и язык; лицевая, которая образует разветвлённую венозную систему, которая сетчатой маской покрывает лицевую область; верхняя щитовидная и средняя щитовидная.
Передняя и наружная яремная
Передняя берет начало от поверхностных вен подбородка, проходит вниз, и заканчивается в наружной яремной вене. Также она может заканчиваться в подключичной или плечеголовной вене. Обычно передние яремные артерии соединяются над яремной вырезкой грудины поперечным анастомозом, образуя венозную дугу.
Наружная яремная осуществляет отток крови, обогащённой продуктами обмена веществ, от затылочной области головы, васкуляризует кожу и мышцы шейной области, являясь наиболее большой из вен шеи, прилегающей непосредственно к коже. Она берет начало от двух корней: передний корень приходится на анастомоз с v. retromandibularis, а задний образован слиянием задней ушной и затылочной. V. jugularis externa заканчивается в венозном угле, образованном соединением подключичной вены с внутренней яремной.
У наружной яремной вены выделяют следующие притоки: заднюю ушную, заднюю подкожную, затылочную и поперечную вену шеи.
Причины и лечение болезней сосудов
 В процессе жизнедеятельности человека сосуды могут изменяться, подвергаясь либо действию патогенных факторов, либо вследствие физиологических процессов в организме. Среди таких изменений особое внимание уделяют тромбозам, расширениям (дилатация, эктазия), воспалениям (флебиты), а также различным порокам развития, возникшим в процессе филогенеза.
В процессе жизнедеятельности человека сосуды могут изменяться, подвергаясь либо действию патогенных факторов, либо вследствие физиологических процессов в организме. Среди таких изменений особое внимание уделяют тромбозам, расширениям (дилатация, эктазия), воспалениям (флебиты), а также различным порокам развития, возникшим в процессе филогенеза.
Эктазия — увеличение диаметра сосуда (дилатация), проявляющееся у детей и взрослых, независимо от половой принадлежности. Существует мнение, что эта флебэктазия проявляется в результате недостаточности клапанов вены, что ведёт к застою избыточного объёма крови или к развитию патологических процессов в других органах и системах. Это нарушение не является опасным для человека, и обычно проявляется дискомфортом в области шеи, хотя при сильной эктазии могут проявляться трудности с голосом и трудности в дыхании.
Тромбоз — состояние, вызываемое закупоркой просвета сосуда кровяным сгустком, с полным или частичным перекрытием кровяного русла.

Он является причиной сильных головных болей и болезненных ощущений в шее при повороте головы, появляется отчётливо распознаваемый венозный рисунок, появляется отёчность лица.
К причинам тромбоза чаще всего относят:
- Плохую свёртываемость крови;
- Результат хирургического вмешательства;
- Продолжительная неподвижность;
- Патологические процессы (воспаления, инфекции).
Лечение тромбозов осуществляется с помощью анельгетиков, спазмолитиков, антибиотиков. Вследствие анатомии яремных вен, тромбоз может часто сопровождаться флебитом, вместе с которым может произойти распространение инфекции в мозговые синусы, к тому же появляется вероятность сепсиса.
Флебит является воспалительным процессом (чаще всего — в среднем ухе). Инфицирование тромба осложняется попаданием его фрагментов в кровь и расширением действия инфекционного процесса на соседние органы. Флебит проявляется болью, припухлостью, а также общими признаками интоксикации.

Лечение флебитов осуществляют хирургическим путём, удаляя инфицированную стенку венозного сосуда вместе с тромбическими наложениями.
Анатомия яремной вены лечение тромбоза эктазии и дилатации
О. Неъматзода 1 , Д.А. Рахмонов 1 , А.Х. Зугуров 2 , Ф.Ш. Рашидов 1 , И.И. Болтабаев 1
1 Республиканский научный центр сердечно-сосудистой хирургии, Душанбе, Республика Таджикистан
2 Кафедра хирургических болезней № 2, Таджикский государственный медицинский университет им. Абуали ибни Сино, Душанбе, Республика Таджикистан
Несмотря на бурное развитие сосудистой хирургии, на сегодняшний день одним из малоизученных её разделов остаётся проблема аневризматической трансформации периферических вен. Об этом свидетельствуют данные литературы, где венозным аневризмам посвящено очень малое число публикаций, в основном в виде описания клинических примеров или серий случаев успешного лечения пациентов [1, 2]. Частота встречаемости аневризм периферических вен, по разным данным, составляет от 1 до 7 случаев на 10000 населения, в основном среди новорождённых и детей [1, 3]. Чаще патология диагностируется у грудных детей, когда на фоне плача ребёнка выявляется опухолевидное образование шеи [1-4]. В связи с опасностью развития ромбоэмболии лёгочной артерии, венозные аневризмы представляют реальную угрозу жизни пациентам. На сегодняшний день остаются малоизученным вопросы этиологии и патогенеза заболевания [3]. Литературные данные показывают несколько теорий возникновения и развития венозных аневризм. Одни авторы считают, что причиной дегенерации сосуда являются врождённые аномалии и дефицит каркасных структур (уменьшение эластических волокон со склерозом медии) стенки вен [1, 2, 6], другие – доказывают роль экстравазального сдавления в генезе аневризм [7, 8]. Аневризмы ярёмных вен по происхождению бывают врождёнными и приобретёнными, при этом они чаще всего имеют одностороннюю локализацию. Выделяют два варианта аневризматического расширения ярёмных вен – мешотчатую и веретенообразную аневризму, при этом наиболее часто встречается первый вариант патологии [2]. Согласно данным M.S. Riedemann Wistuba et al. (2017), фузиформный тип аневризмы внутренней ярёмной вены (ВЯВ) встречается в 15-20% случаев [9]. При этом типе аневризмы отмечается равномерное продолженное расширение стенок вены, которое редко приобретает большие размеры. В свою очередь, при мешотчатых аневризмах изменение стенки вены носит локальных характер, и она может иметь очень большие размеры и часто тромбироваться [2]. В большинстве случаев истинные аневризмы имеют средние размеры и клинически проявляются в виде опухолевидного выпячивания шеи при определённых состояниях (плач, крик, натуживание, опускание головы вперёд). Однако в 10-15% случаев аневризма протекает асимптомно, вследствие чего могут произойти внезапная тромбоэмболия лёгочной артерии с летальным исходом или же массивное кровотечение [10-12]. Наиболее частым признаком венозных аневризм является наличие припухлости в медиальной части шеи, кпереди от кивательной мышцы, и лёгкое его спадание при надавливании. В отличие от артериальных аневризм, при венозных анеризматических трансформациях систолический шум над образованием не выслушивается [13]. Из-за схожести клинических проявлений жидкостных образований шеи и аневризмы, последняя нередко подвергается пункции, и после получения крови диагноз устанавливается окончательно [1, 2, 14]. Инструментальная диагностика аневризм ярёмных вен включает в себя ультразвуковое дуплексное канирование, рентгеноконтрастную флебографию и спиральную компьютерную томографию. Первый из перечисленных выше методов в последние годы стал занимать лидирующую позицию как в качестве инструмента для скрининга, так и для постановки окончательного диагноза и оценки эффективности проведённого лечения [2]. К рентгеноконтрастной флебографии прибегают крайне редко, так как при проведении процедуры возможны такие осложнения, как отрыв пристеночного тромба (если таковой имеется), разрыв или флебит стенки аневризматически расширенной вены [2, 13]. В последние годы в диагностике патологии сосудов чаще стали применять спиральную и магнитно-резонансную томографию с 3D реконструкцией полученных изображений. Как показывает опыт их применения, возможно не только определить саму аневризму, но и выявить возможные её причины – экстравазальное сдавление, наличие артерио-венозных сообщений и т.д. Кроме этого, СКТ и МРТ позволяют оценить состояние интракраниальных венозных сосудов, а также выявить признаки внутричерепной венозной гипертензии, которая чаще встречается при осложнённых аневризмах [2, 4, 6]. Единственным методом лечения венозных аневризм продолжает оставаться хирургический. Тактика и объём оперативного вмешательства зависят от размеров аневризмы, её протяжённости, локализации и наличия тромбов в её просвете. Так, при небольших мешотчатых аневризмах операцией выбора является резекция аневризмы с наложением венозного анастомоза по типу «конец в конец» [1]. При веретенообразном расширении вен чаще всего прибегают к продольному иссечению части стенки аневризмы с аневризморафией и укреплением стенок как по типу дупликатуры, так и окутыванием их сверху синтетическим трансплататом или же фасцией шеи [14]. Из-за редкости встречаемости патологии приводим клинический пример успешного лечения пациента с врождённой аневризмой левой внутренней яремной вены.
Ц ель: В работе описан случай успешной диагностики и хирургического лечения аневризмы внутренней ярёмной вены (ВЯВ) у молодого пациента. Анализ существующей литературы показывает, что данное заболевание встречается относительно редко и мало изучено.
К лючевые слова: аневризма, внутренняя ярёмная венa, диагностика, лечение, результаты.
Л итература
- Бокерия ЛА, Прядко СИ, Римша АС. Диагностические и гемодинамические особенности разных типов аневризм ярёмных вен. Клиническая физиология кровообращения. 2011;2:67-71.
- Kilic K, Kaya U, Sakat MS, Mazlumoglu R, Ucuncu H. Saccular aneurysm of internal jugular vein in a young patient. J Craniofac Surg. 2017;28(3):850-1. Available from: http://dx.doi.org/10.1097/SCS.0000000000003418.
- Khashram M, Walker PJ. Internal jugular venous aneurysm. J Vasc Surg Venous Lymphat Disord. 2015;3(1):94. Available from: http://dx.doi.org/10.1016/j.jvsv.2014.05.001.
- Nasiri AM, Rayes N, Bakarman KA. Internal jugular vein aneurysm: A case report. Medicine (Baltimore). 2018;97(2):e9588. Available from: http://dx.doi.org/10.1097/MD.0000000000009588.
- Peralta PC, Espinosa RN. Internal jugular vein aneurysm in an adult pa-tient. Eur J Vasc Endovasc Surg. 2016;52(4):552. Available from: http://dx.doi.org/10.1016/j.ejvs.2016.07.087.
- Delvecchio K, Moghul F, Patel B, Seman S. Surgical resection of ra-re internal jugular vein aneurysm in neurofibromatosis type 1. Word J Clin Cases. 2017;5(12):419-22. Available from: http://dx.doi.org/10.12998/wjcc.v5.i12.419.
- Гаибов АД, Кахоров АЗ, Садриев ОН, Юнусов ХА. Хирургическое лечение синдрома верхней грудной апертуры. Вестник хирургии. 2015;174(1):78-83.
- Султанов ДД, Тухтаев ФМ, Курбанов НР, Садриев ОН. Синдром верхней грудной апертуры. Вестник Авиценны. 2014;3:121-7.
- Riedemann Wistuba MS, Zanabili Al-Sibbai AA, Camblor Santevás L. Aneurysm of the internal jugular vein. Acta Otorrinolaringol Esp. 2017; 68(1):64-5. Available from: http://dx.doi.org/10.1016/j.otorri.2016.02.002.
- Awasthy N, Khandelwal N, Iyer KS. Congenital internal jugular vein aneurysm in an infant: A rare entity. Asian Cardiovasc Thorac Ann. 2016; 24(4):370-1. Available from: http://dx.doi.org/10.1177/0218492314561098.
- Hiraki T, Higashi M, Goto Y, Kitazono I, Yokoyama S, Iuchi H, et al. A rare case of internal jugular vein aneurysm with massive hemorrhage in neurofibromatosis type 1. Cardiovasc Pathol. 2014;23(4):244-7. Available from: http://dx.doi.org/10.1016/j.carpath.2014.02.001.
- Belcastro M, Palleschi A, Trovato RA, Landini R, Di Bisceglie M, Natale A. A rare case of internal jugular vein aneurysmal degeration in a type 1 neurofibromatosis complicated by potentially life-threatening thrombosis. J Vasc Surg. 2011;54(4):1170-3. Available from: http://dx.doi.org/10.1016/j.jvs.2011.03.273.
- Polland J, Abu-Yosef M. Internal jugular vein pseudoaneurysm. Ultra-sound Q. 2014;30(3):225-7. Available from: http://dx.doi.org/10.1097/RUQ.0000000000000095.
- Kloppenburg GT, de Vries JP, Schuurman JP, Koelemij R, Wille J. Cur-rent perspectives on management of congenital jugular vein aneurysm. Vasc Endovascular Surg. 2011;45(3):237-40. Available from: http://dx.doi.org/10.1177/1538574410395952.
- Chua W, Xu G, Cheng SC. Hybrid surgical management of a saccu-lar aneurysm of the internal jugular vein. Singapore Med J. 2012; 53(5):e90.
Сведения об авторах:
Неъматзода Окилджон,
кандидат медицинских наук, ведущий научный сотрудник, Республиканский научный центр сердечно-сосудистой хирургии
Рахмонов Джамахон Ахмедович,
кандидат медицинских наук, директор Республиканского научного центра сердечно-сосудистой хирургии
Зугуров Абумансур Хурсандович,
очный аспирант кафедры хирургических болезней № 2, Таджикский государственный медицинский университет им. Абуали ибни Сино
Рашидов Фахриддин Шамсиддинович,
кандидат медицинских наук, ведущий научный сотрудник, Республиканский научный центр сердечно-сосудистой хирургии
Балтабаев Икром Исмаилович,
кандидат медицинских наук, заведующий отделением врождённых пороков сердца, Республиканский научный центр сердечно-сосудистой хирургии
Конфликт интересов: отсутствует
Адрес для корреспонденции:
кандидат медицинских наук, ведущий научный сотрудник, Республиканский научный центр сердечно-сосудистой хирургии
734003, Республика Таджикистан, г. Душанбе, ул. Санои, 33


 Внутричерепные. К ним относятся: синусы твёрдых мозговых оболочек (sinus saggittalis superior (верхний саггитальный), sinus saggittalis inferior (нижний сагитальный), прямой и поперечный синусы, сигмовидный, затылочный синус, пещеристый синус, sinus intercavernosi (межпещеристый клиновидно-теменной синус, верхний каменистый и нижний каменистый синусы, confluens sinuum (синусный сток, образован слиянием нескольких синусов)); диплоические вены (лат. vena diploica frontalis (диплоическая лобная), vena diploica temporalis anterior et vena diploica temporalis posterior (передняя и задняя височные диплоические), vena diploica occipitalis (диплоическая затылочная); эмиссарные вены, venae emissariae (теменная, затылочная, мыщелковая и сосцевидная); венозные сплетения основания черепа (сплетения, расположенные возле foramen ovale, сплетения, расположенные вокруг canalis caroticus, сплетения canalis hypoglossus); вены твёрдых оболочек большого мозга; мозга (поверхностные и глубокие); вены глазницы; вены лабиринта.
Внутричерепные. К ним относятся: синусы твёрдых мозговых оболочек (sinus saggittalis superior (верхний саггитальный), sinus saggittalis inferior (нижний сагитальный), прямой и поперечный синусы, сигмовидный, затылочный синус, пещеристый синус, sinus intercavernosi (межпещеристый клиновидно-теменной синус, верхний каменистый и нижний каменистый синусы, confluens sinuum (синусный сток, образован слиянием нескольких синусов)); диплоические вены (лат. vena diploica frontalis (диплоическая лобная), vena diploica temporalis anterior et vena diploica temporalis posterior (передняя и задняя височные диплоические), vena diploica occipitalis (диплоическая затылочная); эмиссарные вены, venae emissariae (теменная, затылочная, мыщелковая и сосцевидная); венозные сплетения основания черепа (сплетения, расположенные возле foramen ovale, сплетения, расположенные вокруг canalis caroticus, сплетения canalis hypoglossus); вены твёрдых оболочек большого мозга; мозга (поверхностные и глубокие); вены глазницы; вены лабиринта.