Тахикардия при гипотиреозе лечение – Лечение гипертонии
Отеки
Отечность
Отечность —это распространенный симптом, который зачастую не связан с болезнью. Изменения количества жидкости в организме у людей — обычное явление, например в связи с гормональным циклом у женщин, поскольку организм человека на 2/3 состоит из воды.
- На частный приём ➝
- Стоимость услуг ➝
- По направлениям ➝
- Главная
- ➝
- Полезно знать
- ➝
- Отеки
Отечность
Отечность —это распространенный симптом, который зачастую не связан с болезнью. Изменения количества жидкости в организме у людей — обычное явление, например в связи с гормональным циклом у женщин, поскольку организм человека на 2/3 состоит из воды.
- На частный приём ➝
- Стоимость услуг ➝
- По направлениям ➝
Отечность —это распространенный симптом, который зачастую не связан с болезнью. Изменения количества жидкости в организме у людей — обычное явление, например в связи с гормональным циклом у женщин, поскольку организм человека на 2/3 состоит из воды.
Как понять, что отеки вызваны заболеванием сердца?
Отеки связаны с повышением венозного давления и выделением жидкости в ткани. Зачастую отекам предшествует накапливание жидкости в организме и увеличение веса. По причине снижения насосной функции сердца сердечная недостаточность приводит к накоплению избыточной жидкости в организме. Отеки при заболеваниях сердца сопровождаются и другими симптомами, например, одышкой и утомляемостью, а осмотр может показать повышение давления в яремной вене и увеличение объема печени.
Симптомы сердечной недостаточности лучше всего проявляются в нижних конечностях вследствие стояния или сидения. У лежачих пациентов отеки могут также проявляться в области таза и спины. При сердечной недостаточности отек распределяется по обеим нижним конечностям и лучше всего заметен при надавливании на передний край нижней части берцовой кости. Если в тканях имеется избыточная жидкость, после надавливания на тканях ноги останется след в виде вмятины, который постепенно исчезнет. Жидкость может также собираться в брюшной полости, и повышенное венозное давление в кишечнике способно вызывать расстройства в работе желудочно-кишечного тракта.
Болезни печени и почек, а также гипотиреоз — типичные заболевания, не связанные с сердцем, для которых характерна отечность. Отеки нижних конечностей могут быть вызваны полнотой или венозной недостаточностью, особенно после длительного нахождения в положении сидя. Нарушения венозного кровообращения и лимфотока, низкое содержание белка и прием сосудорасширяющих препаратов — это еще одна распространенная причина отечности нижних конечностей. Острый венозный тромбоз — тяжелое состояние, также приводящее к отекам. В этой ситуации отек обычно является односторонним.
Постоянные отеки — когда требуется обследование?
Постоянные отеки всегда требуют прохождения обследования. Если отечность сопровождается острым приступом одышки без очевидных причин, вам следует вызвать скорую помощь. Если симптом связан с сердечной недостаточностью, бригада скорой помощи приступит к оказанию экстренных мер уже на дому у пациента. Как правило, мочегонные средства помогают наиболее быстро облегчить состояние пациента с недостаточностью.
Оказание первой помощи пациенту будет продолжено в машине скорой помощи и в самой больнице, где специалисты выяснят причины возможной сердечной недостаточности и назначат соответствующее лечение. Хотя незначительные отеки нижних конечностей не всегда связаны с серьезными заболеваниями, причину продолжительных отечных состояний следует выяснить.
Во всех случаях важно установить причину постоянных отеков.
Что такое аритмия сердца?

Учащённое сердцебиение или чувство «замирания» сердца – такие кардинально разные симптомы могут свидетельствовать о сердечной аритмии. Что такое аритмия, как её распознать, чем лечить? На эти и другие вопросы отвечает врач-кардиолог «Клиника Эксперт» Иркутск Наталья Александровна Шелест.
— Наталья Александровна, что скрывается за термином «аритмия»?
— Аритмия — это изменение нормальной частоты, регулярности и источника возбуждения сердца, а также расстройство проведения импульса по проводящей системе сердца. Любой ритм сердца, отличающийся от принятого за норму синусового, считается аритмией.
— Почему возникает аритмия? Кто в группе риска?
— Причин этому много, и они разнообразны. Назову самые весомые из них:
- врождённые и приобретённые пороки сердца, ревматизм, перенесённый миокардит, артериальная гипертония (гипертензия), кардиомиопатия, ишемическая болезнь сердца (в том числе инфаркт миокарда);
- фоновые заболевания: болезни желудочно-кишечного тракта, бронхолёгочной системы, эндокринные патологии — сахарный диабет, гипотиреоз, тиреотоксикоз;
- вредные привычки: обильный приём пищи, курение, алкоголизм, употребление наркотических веществ;
- бесконтрольный приём некоторых медикаментов;
- повышенные физические, интеллектуальные, стрессовые нагрузки.
Хочу отметить, что хронические очаги инфекции в организме при определённых обстоятельствах также могут привести к заболеваниям сердца, сопровождающимся нарушением его ритма.
— Расскажите, пожалуйста, о существующих видах аритмий. В чём их отличие друг от друга?
— Есть симптомная и бессимптомная аритмия.
Наиболее часто встречаемое нарушение ритма — синусовая тахикардия с ЧСС (частотой сердечных сокращений) от 120 до 220 ударов в минуту. Развивается на фоне высокой физической или эмоциональной нагрузки, при острых инфекционных процессах. Физиологическая синусовая аритмия в виде синусовой тахикардии как вариант нормы встречается в детском и подростковом возрасте.
Ещё одно распространённое нарушение ритма — мерцательная аритмия, характерным признаком которой является хаотичное сокращение предсердий. Коварство этой разновидности аритмий скрывается в застое крови в камерах сердца и образовании там сгустков — тромбов. Оторвавшийся тромб может попасть в общий кровоток, закупорить любую артерию и привести к инсульту и инфаркту.
Брадиаритмия — снижение ЧСС менее 50 ударов в минуту. Эта форма аритмии часто встречается при заболеваниях пищеварительной системы, гипотиреозе, неврозах. Проявляется иногда в виде головокружения, предобморочного состояния, либо человек быстро утомляется на фоне обычной физической нагрузки.
Ещё один вид аритмии – экстрасистолия. Это преждевременное сокращение сердца. Может протекать бессимптомно, но в ряде случаев пациент может ощущать при этом толчок в груди, чувство перевёртывания, обрыва или пульсации в грудной клетке. Возникает обычно при неврозах, заболеваниях внутренних органов, анемиях и неправильном образе жизни, а также при ишемической болезни сердца и артериальной гипертонии.
— Вы назвали некоторые проявления аритмии. По каким ещё признакам можно заподозрить её наличие?
— Их много, но наиболее частые – внезапно возникающее ощущение сердцебиения и нарастающее увеличение ЧСС, чувство перебоев или остановки при работе сердца, ощущение обрыва, перевёртывания или внезапного стука в грудную клетку. Также пациенты с аритмией могут жаловаться на слабость, нехватку воздуха, одышку, головокружение, предобморочное состояние или обморок. Эти симптомы иногда могут сопровождаться дискомфортом в грудной клетке различной степени выраженности: от слабо выраженной тяжести до давящих и сжимающих болей в левой половине грудной клетки или за грудиной. Показатели артериального давления при аритмиях могут быть нестабильными, т. е. то высокими, то низкими.
Ухудшается общее самочувствие, повышается тревожность, появляется чувство страха смерти, нарушение сна. Иногда пациенты жалуются на то, что плохо переносят физическую нагрузку, изменяется их привычный образ жизни.
— Какие методы исследования наиболее информативны для диагностики аритмии?
— Опрос пациента, осмотр, аускультация, использование необходимых лабораторных и инструментальных методов исследования дают возможность врачу получить максимально полную информацию о заболевании.
Незаменимый метод диагностики аритмий – электрокардиография. Однако не всегда на кардиограмме можно увидеть нарушения ритма, являющиеся причиной появления жалоб у пациента. В этом случае на помощь приходит холтеровское мониторирование электрокардиограммы. Это аппаратная методика, позволяющая регистрировать показатели сердечного ритма в течении суток, а при необходимости – до 7 суток. В ряде случаев мы регистрируем как электрокардиограмму, так и артериальное давление в течении суток.
Эхокардиография (УЗИ сердца) позволяет выявить структурные изменения в сердце, нарушения сократительной функции сердечной мышцы, особенно у пациентов после перенесённого инфаркта миокарда.
Если перечисленные выше методы не дают нам полной информации об аритмии, мы направляем пациента на консультацию к специалисту – аритмологу, который проводит специальное электрофизиологическое исследование.
— Как лечат аритмию? Чем может помочь пациенту современная медицина?
— Если аритмия не вызвана какими-либо серьёзными заболеваниями внутренних органов, специфического лечения может и не требоваться. Достаточно порекомендовать пациенту полноценно отдыхать, соблюдать режим труда, обеспечить себе умеренную физическую нагрузку, придерживаться специальной диеты, не допускать стрессов, отказаться от вредных привычек, лечиться по поводу имеющихся хронических патологий.
Аритмию, возникающую при ишемической болезни сердца (в том числе после инфаркта миокарда), при артериальной гипертонии, хронической ревматической болезни сердца, лечат медикаментозно. В этом случае пациенты принимают препараты на протяжении всей жизни.
Одним из хирургических методов лечения аритмий является радиочастотная абляция. При этом через крупную периферическую артерию пациенту в сердце вводится катетер, и с помощью рентгенологического аппарата выводится структура сердца в трёхмерном изображении. Врач находит аномальную зону в проведении импульса и разрушает её воздействием электрического импульса.
К хирургическому методу лечения аритмий относят также имплантацию электрокардиостимулятора, который посылает индивидуально подобранные импульсы к сердечной мышце, что позволяет обеспечить естественный ритм сердца.
Замена клапана при его дефекте, аорто-коронарное шунтирование тоже могут быть использованы для устранения причин аритмии.
Ещё один из методов лечения – установка кардиовертера-дефибриллятора. Этот прибор оценивает степень опасности аритмии для жизни, генерирует при необходимости электрический разряд и восстанавливает нормальную работу сердца.
— А если аритмию не лечить? Чем грозит это состояние?
— Прогноз различен и зависит от наличия структурных заболеваний сердца, таких как пороки, нарушение сократительной функции сердечной мышцы, расширение полостей сердца, перенесённый инфаркт, коронарный атеросклероз, а также от сопутствующих патологий (сахарный диабет, анемия, гипотиреоз, тиреотоксикоз, хроническая обструктивная болезнь лёгких).
Оценка рисков аритмий должна проводиться у каждого пациента индивидуально. Хочу подчеркнуть, что любому человеку с аритмией нужно обязательно пройти полное обследование, уточнить диагноз и обсудить с врачом тактику дальнейшего поведения, лечения и понять, является ли это состояние требующим постоянного наблюдения со стороны кардиолога. Важно устранить причины возникновения аритмии, в противном случае это может привести к печальным последствиям.
Редакция рекомендует:
Для справки:
Шелест Наталья Александровна
Выпускница лечебного факультета Иркутского государственного медицинского университета 2000 года.
В 2001 году окончила интернатуру в Иркутском институте усовершенствования врачей по направлению «Терапия».
В 2002 году — профессиональная переподготовка по кардиологии.
В настоящее время — врач-кардиолог в «Клиника Эксперт» Иркутск. Принимает по адресу: ул. Кожова, 9а.
Гипотиреоз и артериальная гипертензия
Заболевания щитовидной железы в настоящее время занимают одно из ведущих мест в структуре эндокринопатий. Особенно актуальна в клинической практике врачей многих специальностей проблема гипотиреоза. Гипотиреоз рассматривается как клинический синдром, вызванный длительным, стойким дефицитом гормонов щитовидной железы в организме или снижением их биологического эффекта на тканевом уровне.
Общая распространенность манифестного гипотиреоза в популяции составляет 0,2—2,0%, субклинического — 7—10% среди женщин и 2—3% среди мужчин. Под манифестным гипотиреозом понимают недостаточность функции щитовидной железы, при которой выявляется повышенный уровень тиреотропного гормона (ТТГ) — обычно больше 10 мМ/мл, при снижении уровня свободного тироксина (св. Т4), как правило, сопровождающуюся характерными симптомами гипотиреоза. В основе гипотиреоза может лежать множество причин. Различают первичный (тирогенный), им страдает основная масса больных, вторичный (гипофизарный), третичный (гипоталамический) и периферический гипотиреоз. Наиболее распространенными причинами первичного гипотиреоза являются аутоиммунный тиреоидит (АИТ) и послеоперационный гипотиреоз.
Отмечено, что АИТ в последних двух поколениях диагностируется гораздо чаще, чем раньше. Им страдает примерно 3—4% населения, причем с возрастом число больных увеличивается, достигая 16% среди пожилых женщин. “Большими” диагностическими признаками, сочетание которых позволяет установить диагноз АИТ, согласно рекомендациям Российской ассоциации эндокринологов, являются:
- первичный гипотиреоз (манифестный или стойкий субклинический);
- наличие антител к ткани щитовидной железы — антитела к тиреоидной пероксидазе (АТ — ТПО), антитела к тиреоглобулину (АТ — ТГ) и ультразвуковые признаки аутоиммунной патологии (локальные участки пониженной эхогенности, чередующиеся с участками повышенной эхогенности, единичными либо множественными).
При отсутствии хотя бы одного из “больших” диагностических признаков диагноз АИТ носит лишь вероятностный характер.
В последние годы также отмечается рост послеоперационного гипотиреоза, что связано с эволюцией представлений о хирургическом лечении заболеваний щитовидной железы. В случае послеоперационного гипотиреоза необходимо эхоскопически оценить объем тиреоидного остатка, а также уточнить сроки и, по возможности, объем проведенного на щитовидной железе вмешательства.
Актуальность проблемы обусловлена трудностями диагностики синдрома гипотиреоза при малосимптомном или атипичном его течении, многочисленными клиническими “масками” синдрома гипотиреоза. В частности, диагностический поиск может быть направлен в ошибочном направлении при выявлении у пациента артериальной гипертензии (АГ) в связи с распространенным, но устаревшим представлением о нормальном или даже пониженном уровне артериального давления (АД) при гипотиреозе. Это заблуждение зачастую приводит к затруднениям в диагностике и несвоевременному началу этиотропной терапии. В настоящее время многими исследователями отмечается наличие у больных с недостаточной функцией щитовидной железы АГ с частотой от 10 до 50% случаев.
В качестве иллюстрирующего примера приведем наблюдение больной К., 47 лет, которая находилась на стационарном лечении в эндокринологическом отделении Нижегородской областной клинической больницы им. Н.А. Семашко в декабре 2006 г. На момент поступления предъявляла жалобы на общую слабость, сухость кожи, выпадение волос на волосистой части головы, на запоры, тяжесть в эпигастрии после еды, ухудшение памяти, заторможенность, отечность лица и голеней. Вышеуказанные симптомы появились около 2 лет назад.
Больная лечилась в гастроэнтерологическом отделении, где после инструментального дообследования был установлен диагноз “хронический атрофический атонический гастрит с пониженной кислотностью. Синдром раздраженного кишечника с клиникой запоров”. Значимой положительной динамики после проведенного лечения не отмечала.
Кроме того, по данным медицинской документации, у больной в течение последнего года регистрировалась АГ I степени с цифрами 140—150/90—95 мм рт. ст., которая носила некризовый характер, а сама больная не ощущала повышенного АД. По рекомендации терапевта около полугода назад начала прием каптоприла, однако в связи с резким падением АД — до 90/60 мм рт. ст. после приема первой дозы (25 мг) – лечение препаратом прекратила. Отечный синдром был расценен как проявление сердечной недостаточности, однако не купировался при приеме мочегонных средств (гипотиазид).
При обращении к эндокринологу был диагностирован первичный гипотиреоз вследствие АИТ (св. Т4 — 4,3 пмоль/л, ТТГ — 75 мМЕ/мл, АТ к ТПО — 356 МЕ/мл, по данным ультразвукового исследования щитовидной железы — признаки атрофической формы АИТ).
При проведении суточного мониторирования АД (СМАД) выявлялась умеренная систоло-диастолическая АГ как в дневные, так и в ночные часы. Были выявлены нарушения суточного профиля как систолического, так и диастолического АД по типу “нондиппер”, неудовлетворительные показатели утренней динамики.
После назначения заместительной терапии L-тироксином и достижения адекватной компенсации гипотиреоза АД нормализовалось, отечный синдром был купирован, больная отметила улучшение самочувствия.
Согласно рекомендациям ВОЗ (1999) симптоматическая АГ на фоне гипотиреоза в настоящее время признается одной из форм вторичных АГ эндокринного генеза.
Патогенез АГ при гипотиреозе во многом остается неясным. Предполагается, что выраженное повышение сосудистого тонуса у гипотиреоидных больных является неадекватной гемодинамической реакцией на уменьшение минутного объема крови. Кроме того, большое значение в увеличении сосудистого сопротивления, которое при гипотиреозе возрастает более чем на 50%, отводится мукоидному отеку и снижению эластичности сосудистой стенки артериол.
Определенную роль в развитии гипертензии у больных гипотиреозом играет задержка натрия и воды в тканях, что обусловлено избытком кислых гликозаминогликанов и повышением концентрации вазопрессина. К узловым звеньям патогенеза АГ при гипотиреозе относят снижение эндотелий- и NO-зависимой вазодилатации, снижение уровня предсердного натрийуретического фактора. Большинством исследователей отмечен низкорениновый характер симптоматичекой АГ при гипотиреозе.
Синдром гипотиреоза сочетается с повышенными плазменными уровнями эндогенных катехоламинов, однако их физиологические эффекты в условиях дефицита тиреоидных гормонов часто не реализуются из-за снижения чувствительности b-адренорецепторов и уменьшения их числа, с чем и связана более низкая вероятность развития аритмий при гипотиреозе.
Гипотиреоз является частой причиной атерогенной дислипидемии. В частности, было отмечено, что частота вновь выявленных случаев манифестного гипотиреоза у пациентов с дислипидемиями примерно в 2 раза выше, чем в общей популяции. Общепринятым фактом считается повышение содержания холестерина, триглицеридов, липопротеидов низкой плотности, фосфолипидов; при этом содержание липопротеидов высокой плотности остается нормальным или снижается. Атерогенная дислипидемия является существенным фактором, усугубляющим сердечно-сосудистый риск при гипотиреозе, роль которой особенно проявляется в случае повышенного АД.
Таким образом, пониженная функция щитовидной железы в подавляющем большинстве случаев приводит к патологическим изменениям в сердечно-сосудистой системе, которые могут выступать на первый план в клинической картине, и больной с гипотиреозом становится “кардиальным” больным. В связи с неспецифическими симптомами гипотиреоза своевременная диагностика в ряде случаев затруднена, и нередко он диагностируется, когда в сердечно-сосудистой системе произошли не только функциональные, но и органические изменения, требующие комплексного обследования больного (ЭКГ, ЭхоКГ, СМАД, при необходимости — исследование вариабельности ритма сердца).
Изменения ЭКГ при гипотиреозе свидетельствуют о дистрофии миокарда. При этом выявляется нарушение процессов реполяризации миокарда — снижение, сглаженность, инверсия зубца Т, удлинение интервала QТ. Часто определяется снижение вольтажа и расширение комплекса QRS, что также объясняется дистрофией миокарда, однако может зависеть и от наличия выпота в полости перикарда. Нарушения ритма и проводимости у больных гипотиреозом отмечаются достаточно редко. Удлинение атриовентрикулярной проводимости наблюдается в 2—6%, в ряде случаев выявляются внутрижелудочковые блокады. На фоне компенсации функции щитовидной железы вышеуказанные изменения при отсутствии самостоятельного заболевания сердца нивелируются.
Проведение СМАД позволяет получить объективное представление о типичных особенностях суточного профиля, циркадного ритма АД, о систолическом и/или диастолическом характере, уровне АГ, а также вариабельности АД и оценить эффективность медикаментозной терапии. Данные СМАД свидетельствуют, что симптоматическая АГ при гипотиреозе обычно носит диастолический или систоло-диастолический характер, преимущественно имеет I cтепень повышения АД и усугубляется в ночные часы. Кроме того, у пациентов с гипотиреозом и повышенным АД регистрируется более высокая вариабельность АД по сравнению с пациентами с нормальным АД. По существующим представлениям это является прогностически неблагоприятным фактором риска поражения органов-мишеней АГ. Неудовлетворительные показатели утренней динамики АД (избыточный подъем систолического и диастолического АД) обусловлены активацией симпатоадреналовой и ренин-ангиотензин-альдостероновой систем в ранние утренние часы.
Одним из наиболее информативных неинвазивных методов исследования сердца на сегодняшний день является ЭхоКГ. При данной сочетанной патологии на миокард оказывают влияния оба патологических фактора — сам тиреоидный дефицит и постнагрузка давлением. У больных гипотиреозом выявляются признаки кардиомегалии, в основном за счет увеличения размеров левого желудочка в виде утолщения межжелудочковой перегородки и задней стенки левого желудочка. Очевидно, что речь в данном случае не идет о гипертрофии миокарда, поскольку эти изменения обнаруживаются и у нормотензивных больных, в этом случае происходит быстрый регресс данных изменений на фоне заместительной терапии L-тироксином.
Факторами патогенеза кардиомегалии при гипотиреозе могут быть увеличение объема интерстициальной жидкости (в том числе гидроперикард), нарушение синтеза миозина, сопровождающееся удлинением его волокон и уменьшением сократимости миокарда.
АГ, как уже отмечалось ранее, достаточно часто встречается у больных с гипотиреозом, служит самостоятельной детерминантой развития истинной гипертрофии левого желудочка, которая выявляется у 75% больных этой категории. Ремоделирование миокарда левого желудочка протекает преимущественно по типу эксцентрической недилатационной гипертрофии, что ассоциируется с увеличением риска развития сердечно-сосудистых осложнений и смертности по сравнению с больными без гипертрофии, сопоставимыми по уровню АД.
Ю.А. ОРЛОВА, ассистент кафедры госпитальной терапии им. В.Г. Вогралика Нижегородской государственной медицинской академии, кандидат медицинских наук
Тахикардия при гипотиреозе лечение – Лечение гипертонии
Передовые технологии на службе Вашего здоровья!


Отзывчивый персонал — визитная карточка нашей поликлиники!
Щитовидная железа: функции и болезни
Часто, если человек, особенно женщина, жалуется на плохое самочувствие, недомогание, вялость и нехватку энергии, ему предлагают проверить щитовидную железу. Это связано с тем, что такие симптомы могут свидетельствовать о недостаточности работы щитовидной железы. Такое заболевание называется гипотиреоз. Никто не знает, почему у женщин проблемы с щитовидной железой бывают гораздо чаще, чем у мужчин. Скорее всего, это связано с деятельностью женских половых гормонов. Но точные механизмы этих процессов нам пока неизвестны.
Изучение щитовидной железы
Щитовидная железа в том или ином виде есть у всех позвоночных, хотя и не у всех оформлена именно в железу. В ходе эволюции у разных видов функции и строение щитовидки несколько менялись. Например, у лягушек тиреоидный гормон стимулирует превращение головастика в лягушку, то есть он отвечает за дифференциацию различных частей тела, в результате чего головастик и становится лягушкой. У млекопитающих функции щитовидной железы влияют прежде всего на развитие мозга в начальный период созревания эмбриона, а во взрослом возрасте — на его работу. От низших позвоночных к высшим функции модифицировались, но не кардинально.
Вообще изучением щитовидной железы начали заниматься в конце XIX века. Это было связано с наблюдениями, свидетельствующими о том, что у жителей горных районов, которые пили воду, не содержащую йод, возникала его нехватка, вследствие чего росло число людей, страдающих кретинизмом. Кретинизм — это заболевание, связанное с тем, что при эмбриогенезе, в процессе внутриутробного развития, не синтезировался тиреоидный гормон, за счет этого плохо развивался мозг. Это было особенно заметно в альпийских районах, в Швейцарии и соседних областях. А поскольку кретинизм — тяжелое заболевание, его начали активно изучать и таким образом открыли, что для нормального функционирования щитовидной железы нужно, чтобы вместе с пищей в организм поступал йод.
Строение и работа щитовидной железы
Щитовидная железа состоит из фолликулов — это как бы такие пузырьки, в которых накапливается синтезированный тиреоидный гормон в связанном с белком состоянии. Когда нужно, чтобы в кровь поступило больше этих гормонов, часть жидкости, которая находится внутри фолликулов и включает тиреоидные гормоны (эта жидкость называется коллоид), захватывается клетками оболочки фолликула, белок разрушается, а гормон поступает в кровь. Если щитовидная железа работает слишком интенсивно, то таких фолликулов становится избыточное количество, они производят больше гормонов. А если щитовидная железа работает недостаточно, то фолликулы раздуваются, становятся большими, внутри них находится много коллоида, потому что гормонов вырабатывается мало и мало их поступает в кровь.
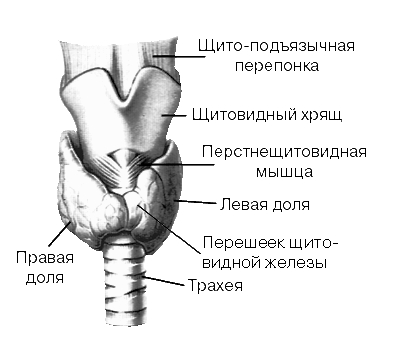
И при гипертиреозе, и при гипотиреозе довольно часто возникает зоб — увеличение щитовидки в размере, что видно невооруженным глазом. Но причины этого зоба бывают разные: в случае недостаточности это происходит оттого, что фолликулы заполняются коллоидом и возникает видимое разрастание щитовидки, а при гипертиреозе это происходит за счет большого количества мелких фолликулов, в которых при этом мало коллоида. Есть также понятие узлов щитовидной железы — это как раз и есть большое количество фолликулов. Они могут быть диффузными, то есть располагаться по всей щитовидке, либо, наоборот, такими группами, кластерами.
Функции щитовидной железы
Щитовидная железа не только отвечает за выработку ряда гормонов, но и сама ими регулируется, а также оказывает прямое, очень серьезное воздействие на различные виды тканей. Если во время беременности у плода или уже у новорожденного ребенка были проблемы с функциями щитовидки, вырабатывалось недостаточно йода, то это может сильно повлиять на умственные способности, вплоть до кретинизма. У взрослых гормон щитовидной железы влияет на энергообмен и нервную систему. Если щитовидка вырабатывает переизбыток гормонов, то возникает перевозбудимость, а если их, наоборот, мало, то человек страдает от вялости и апатии.
Работа щитовидной железы зависит от того, поступает ли в наш организм йод. Он нужен, потому что гормон щитовидной железы содержит атомы йода, который мы должны получать вместе с пищей. И избыток, и недостаток йода одинаково вреден, поэтому должны быть определенные нормы его потребления. В России раньше они как-то регулировались государством, сейчас же этого не происходит, поэтому довольно часто возникают заболевания, связанные не только с недостаточностью, но и с переизбытком йода. Мы часто видим рекламу препаратов, содержащих йод, люди их принимают, так как думают, что это полезно. Но на самом деле это палка о двух концах.
Заболевания щитовидки
Среди наиболее распространенных заболеваний щитовидной железы стоит назвать в первую очередь гипертиреоз и гипотиреоз, связанные с переизбытком или недостатком гормонов щитовидной железы. При гипертиреозе вырабатывается слишком много тиреоидных гормонов, из-за чего возникает ряд характерных симптомов. Более всего известен экзофтальм, то есть пучеглазие, а также дрожание рук и усиленное сердцебиение. Другие — избыточное возбуждение, бессонница, гиперактивность, раздражительность, похудение. Если принимать слишком много йода, эти симптомы как раз могут появиться.
Причин, которые могут приводить к болезням щитовидной железы, много. Допустим, тот же гипертиреоз может быть связан с возникновением антител, которые имитируют действие гормона, стимулирующего функции щитовидной железы, — тиреотропного гормона. То есть щитовидка из-за этого работает не под воздействием гипофиза — в нем как раз есть тиреотропный гормон, который и отвечает за стимулирование работы щитовидной железы, — а под воздействием антител, очень похожих на него.
Основные заболевания щитовидной железы во взрослом возрасте (за исключением кретинизма, возникающего внутриутробно) носят аутоиммунный характер. К слову, женская иммунная система склонна к таким заболеваниям больше, чем мужская. Гипертиреоз и гипотиреоз связаны с выработкой антител к различным белкам щитовидной железы, и поэтому у женщин чаще страдает щитовидка, так как у них аутоиммунные процессы возникают чаще. То есть причина патологий не в прямом влиянии женских половых гормонов на щитовидную железу, а в их влиянии на иммунную систему: за счет этого она работает более интенсивно, вырабатываются антитела к своим же белкам, в том числе белками щитовидной железы. Эти антитела могут вызвать как гипофункцию, так и гиперфункцию щитовидки. Кроме того, причинами заболеваний щитовидки могут быть и генетические мутации. Они могут возникать и во взрослом возрасте в отдельных клетках, но могут быть и наследственными, хотя это довольно редкий вариант.
Таких причин много, но результат у них один: нарушение работы щитовидной железы. Чтобы выяснить их наверняка, необходимо сделать ряд анализов. И лечение заболевания во многом зависит именно от причин. Среди заболеваний щитовидной железы встречается и рак, но, как правило, это достаточно благоприятно текущее заболевание. Чаще всего это не рак клеток, которые продуцируют тиреоидные гормоны, а рак клеток, которые продуцируют другой гормон — кальцитонин. Это наиболее распространенная форма рака щитовидки, но любой рак щитовидной железы достаточно легко поддается лечению, и в большинстве случаев люди живут довольно долго или выздоравливают. Так что особой опасности по сравнению с другими видами рака рак щитовидной железы не представляет.
Лечение и исследования заболеваний щитовидной железы
Относительно лечения большинства заболеваний щитовидной железы все давно известно. Гипотиреоз лечится введением гормонов, то есть приемом таблеток. Здесь все зависит от правильной дозы. Пациента нужно научить прислушиваться к своим ощущениям, насколько он недостаточно возбудим или гипервозбудим. Если доза препарата будет слишком большой, то появятся симптомы гипертиреоза, а если недостаточной, то гипотиреоз будет сохраняться.
Гипертиреоз лечится как медикаментозно, так и хирургическим методом. Но дело в том, что после удаления узлов щитовидной железы, продуцирующих большое количество гормонов, возникает недостаточность. Это не всегда связано с тем, что удаляется большой участок щитовидной железы. В последние годы стало понятно: это может быть связано с тем, что белки, которые находятся в фолликулах, при операции поступают в кровь, и иммунная система, не знакомая с этими белками, начинает вырабатывать антитела к ним. То есть сама операция может провоцировать процесс аутоиммунной атаки на щитовидную железу и вызвать гипотиреоз. За счет этих данных хирургическое лечение теперь используется гораздо реже, вместе него применяются другие методы, снижающие функцию щитовидной железы.
Симптомы нарушений работы щитовидной железы
Симптомов, которые могли бы сигнализировать о проблемах с щитовидной железой, можно выделить довольно много. Но беда в том, что они могут относиться и к другим заболеваниям, так что без анализов нельзя сказать наверняка, являются ли проблемы со здоровьем следствием именно недостаточности или гиперфункции щитовидной железы. При гиперфункции характерным признаком является тремор (дрожание рук), тахикардия (нарушение сердцебиения). У женщин бывают особые триггеры к возникновению заболеваний щитовидки, например беременность или стресс, приводящие к гипертиреозу, в результате чего и возникают перечисленные выше признаки.
Гипотиреоз в основном проявляется в вялости и апатии. Чем хуже работает щитовидка, тем больше эта вялость. Как следствие, больным неохота даже обращаться к врачам. Снижается умственная активность, появляется сонливость, прибавляется вес. Но, как было сказано выше, это необязательно свидетельствует о проблемах именно с щитовидкой, есть и другие заболевания с похожими симптомами, и без анализов нельзя ничего сказать наверняка. Поэтому гипотиреоз диагностировать сложнее, тогда как симптомы гипертиреоза — тахикардия и тремор — достаточно определенные. Но и в некоторых случаях люди с такими симптомами идут сначала к кардиологам, которые иногда могут начать лечить сердце, тогда как первопричина не в нем, а в щитовидной железе. При гипотиреозе, напротив, сердцебиение урежается и понижается давление, что также приводит к слабости.
Давление, апатия, заторможенность. Как понять, что больна щитовидка

Нарушениями в работе щитовидки, по данным ВОЗ, страдают более 665 млн человек в мире. Среди эндокринных проблем заболевания щитовидной железы занимают второе место после сахарного диабета. Как вовремя диагностировать и начать лечение, «АиФ-Юг» рассказал врач-методист Центра медпрофилактики Краснодарского края Александр Горячев.
Однообразное питание и «нервы»
«Щитовидная железа состоит из двух долей, соединённых перешейком. Это самая крупная из всех желез эндокринной системы, — объясняет Александр Горячев. — Её вес в среднем 15-30 граммов, размер каждой доли достигает четырех сантиметров в длину, толщина один-два сантиметра. Гормоны щитовидной железы регулируют созревание тканей и органов, тем самым определяют их функциональную активность, рост и обмен веществ. Отсутствие, недостаток или избыток этих гормонов приводит к различным, порой самым тяжёлым заболеваниям».
По словам врача, согласно медицинской статистике, различными неполадками в работе щитовидной железы страдает до трети всего населения планеты. Узловые образования выявляют у 30 % взрослых людей. Зоб, то есть увеличение железы из-за дефицита йода — у 10-30 %. Женщины страдают в четыре-восемь раз чаще мужчин. Патология появляется преимущественно после 60-ти лет.
Сегодня эндокринологи констатируют всплеск заболеваний щитовидной железы и «омоложение» болезни. Среди причин, вызывающих патологию, в первую очередь называют недостаток йода в пище, неправильное однообразное питание, недостаток витаминов, радиоактивное загрязнение и нервные расстройства.
«Жизнь словно угасает»
«В работе щитовидной железы случаются два основных вида неполадок — недостаток выработки гормонов (гипотиреоз) или их усиленная выработка (гипертиреоз), — продолжает доктор. — Нехватка гормонов часто проявляется недомоганием, страхами без причины, подавленностью, вялостью, сонливостью.

Нарушается нормальная работа сердца, понижается или повышается кровяное давление. При гипотиреозе возникает «тормоз» в организме. Жизнь словно угасает. Появляются такие симптомы, как сильная утомляемость, апатия, ухудшение памяти, сонливость, снижение работоспособности. Постепенно увеличивается вес, снижается слух, речь становится замедленной, проявляется общая заторможенность. Меняется внешний вид больного: широкое заплывшее лицо с очень бедной мимикой, щели глаз узкие, выражена отечность век, губ, щёк. Со стороны нервной системы тоже есть изменения — от снижения интеллекта и депрессии до психоза и бреда. Помочь может заместительная терапия современными препаратами. Они восполняют нехватку гормонов щитовидной железы. Больной снова ощущает себя полноценным членом общества».
Если щитовидная железа усердствует, организм работает «на износ». Существует три главных признака заболевания. Первое — зоб. Щитовидная железа увеличена, это заметно даже визуально. Второе — пучеглазие: от безобидного блеска до деформации век. Третье – тахикардия или учащенное сердцебиение. Больные жалуются на слабость, быструю утомляемость, плаксивость, раздражительность, чувство сдавливания в области шеи, дрожание конечностей, сердцебиение, быстрое похудение. В лечении применяют консервативные (антитиреоидные препараты, лечение радиоактивным йодом) и хирургические методы.
Если соль, то йодированная
Проблемы с щитовидной железой часто возникают из-за нехватки йода. Эндемический зоб — наиболее распространённая форма нетоксического зоба. Существуют целые районы, где это заболевание носит характер эпидемии. Потребность человека в этом элементе — 100-200 миллиграммов в сутки, но и этого количества йода человек не получает в продуктах в эндемичных районах.

«Потребности в йоде зависят не только от места проживания, но и от возраста, физиологического состояния, — говорит Александр Горячев. — Так, женщинам приём лекарственных препаратов йода необходим во время беременности и кормления грудью, чтобы ребёнок родился здоровым и нормально развивался, подросткам — в период полового созревания. Здоровому взрослому человеку для профилактики заболеваний вместо обычной соли нужно использовать йодированную. Кстати, ею можно солить только готовые блюда, в процессе термической обработки йод испаряется».
В начале заболевания беспокоят слабость, быстрая утомляемость, отсутствие интереса к жизни. По мере увеличения эутиреоидного зоба органы, находящиеся рядом, начинают сдавливаться. Человек чувствует «комок» в горле, как будто кто-то сжимает шею, особенно это ощущение усиливается в положении лёжа, поэтому нарушается сон. Методы лечения зависят от размеров, формы, функционального состояния щитовидной железы.
«Хорошая профилактика болезней щитовидной железы — отдых на берегу моря, там, где много йодистых испарений, — объясняет врач. — Серьёзнейший враг этого органа — стресс. Поэтому какая бы неприятность ни произошла, сначала нужно подавить отрицательные эмоции, а потом спокойно разбирать ситуацию. Снимет дневную усталость спокойный продолжительный сон ночью. Рекомендуется спать не меньше восьми часов. Нельзя забывать об умеренной регулярной физической нагрузке.
Если обнаружили у себя описанные симптомы, нужно обратиться к врачу-эндокринологу. Специалист порекомендует сдать кровь на гормоны щитовидной железы и провести УЗИ железы. По результатам обследования можно точно сказать, есть ли нарушение функции железы и по какому типу. На фоне подобранной современной терапии жизнь человека с нарушением функции щитовидной железы практически ничем не отличается от обычной».
Тахикардия при гипотиреозе лечение – Лечение гипертонии
Гипотиреозом называют синдром, при котором снижается выработка гормонов щитовидной железой и/или уменьшается их воздействие на ткани. Тиреоидные гормоны (гормоны щитовидной железы) влияют на многочисленные внутриклеточные процессы, рост и развитие организма, поэтому их недостаток приводит к различным нарушениям. Это одно из самых распространенных заболеваний эндокринной системы. Особенно часто гипотиреоз встречается в регионах, удаленных от моря.
Симптомы гипотиреоза развиваются медленно, незаметно. В большинстве случаев пациенты отмечают физическую и психическую утомляемость, снижение работоспособности, слабость, нарушения памяти, резко выраженную сонливость, апатию, головные боли, депрессивные состояния. Нередки жалобы на зябкость, появление одутловатости лица, ломкость и выпадение волос на голове и на теле, ломкость и расслоение ногтевой пластины, сухость и шелушение кожи, снижение слуха, изменение голоса, прибавку в весе.
Часто пациенты обращаются к врачу по поводу запоров, нарушений менструального цикла, снижения полового влечения, потенции, иногда могут беспокоить боли в суставах, мышечные боли и спазмы. При наличии значительного увеличения щитовидной железы больные обращают внимание на изменение формы шеи.
При выраженном гипотиреозе больные заторможены, память и интеллект нередко снижены, апатичны, речь и движения медленные, голос низкий. Кожа сухая, холодная, чаше бледная, иногда желтоватая, может шелушиться. Из-за отека кожа не собирается в складки, лицо одутловато с грубыми чертами, веки отечные, нос, губы, язык утолщены. Волосы тусклые, оволосение на теле скудное, часто отмечается выпадение наружной трети бровей, возможно облысение. Ногти сухие, ломкие, исчерченные. Гипотиреоз встречается в любом возрасте, но чаще у женщин после 40 лет.
Опасен гипотиреоз при беременности, так как приводит к нарушениям развития плода. У больных молодого и среднего возраста заболевание обычно протекает в классической форме с характерными проявлениями. В пожилом возрасте клиника гипотиреоза может быть стертой. Чаще появляются признаки поражения сердечно-сосудистой системы: боль в сердце, нарушения ритма: синусовая брадикардия или тахикардия (при анемии и сердечной недостаточности), экстрасистолия. Наличие этих симптомов указывает на необходимость своевременной дифференциальной диагностики с ИБС, атеросклеротическим кардиосклерозом, гипертонической болезнью, пороком сердца.
Трудности в распознавании гипотиреоза многократно усиливаются, когда заболевание протекает в необычных (неклассических) формах. Гипотиреоз классифицируется на:
- — Первичный (тиреогенный)
- — Вторичный (гипофизарный)
- — Третичный (гипоталамический)
- — Тканевой (транспортный, периферический)
В большинстве случаев гипотиреоз является первичным. Наиболее часто первичный гипотиреоз развивается при аутоиммунном тиреоидите. Реже — после операции на щитовидной железе и терапии радиоактивным йодом. В ряде случаев причина гипотиреоза остается неясной (идиопатический гипотиреоз). Можно выделить врожденные и приобретенные формы первичного гипотиреоза.
Диагностика гипотиреоза осуществляется врачом-эндокринологом на основании лабораторных (определение уровня гормонов щитовидной железы и тиреотропного гормона в крови) и инструментальных исследований. Для уточнения тяжести, причины заболевания и дифференциальной диагностики с другими заболеваниями могут потребоваться дополнительные исследования: ЭКГ, УЗИ щитовидной железы, почек, брюшной полости, малого таза, определение антител к ткани щитовидной железы, биохимический анализ крови, общий анализ крови и мочи и др. Основное лечение — назначение препаратов левотироксина натрия. Препараты хорошо переносятся и удобны в применении. Эндокринолог подбирает необходимую дозу препарата с учетом тяжести и длительности заболевания, возраста пациента и состояния его здоровья. Диета строится на увеличении содержания белков и ограничении жиров и углеводов (главным образом легкоусвояемых). Если причина заболевания — снижение потребления йода с пищей, то больному назначают препараты йода, рекомендуют употреблять больше морских продуктов. Чтобы лечение было правильным и приносило пользу нужно посещать эндокринолога регулярно для проверки уровня гормонов щитовидной железы и тиреотропного гормона.
Соблюдение рекомендаций врача и правильный прием препаратов позволяет полностью устранить симптомы гипотиреоза. Если же гипотиреоз не лечить, состояние пациента постепенно ухудшается. Отсутствие лечения гипотиреоза у детей приводит к задержке роста, физического и психического развития.