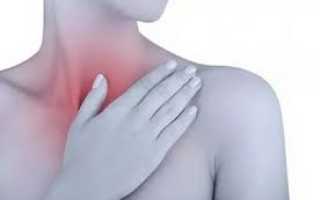
Что такое эутиреоз щитовидной железы симптомы и лечение
Узловой зоб: симптомы, диагностика и лечение
Узловой зоб щитовидной железы – это пальпируемые очаговые образования с различными морфологическими характеристиками. Заболевание диагностируют примерно у 5 % жителей планеты. У взрослых женщин узловой зоб развивается чаще, чем у мужчин.
Стадии узлового зоба
Степени узлового зоба определяют по классификации Николаева:
- Нулевая. Щитовидная железа не видна и не ощущается при пальпации;
- Первая. Железа прощупывается при осмотре, но визуально еще не заметна;
- Вторая. Увеличение видно при глотании;
- Третья. Шея становится несимметричной;
- Четвертая. Увеличенный зоб видимо деформирует шею;
- Пятая. Щитовидная железа сдавливает вены и близлежащие ткани.
Существует также классификация ВОЗ. Согласно данной системе, узловой зоб 1 степени сопровождается разрастанием щитовидной железы. Больной орган становится больше конечной фаланги первого пальца. Деформация определяется при ощупывании. Видимое увеличение железы в любой стадии – это узловой зоб 2 степени.
Виды узлового зоба
Существует несколько клинических форм болезни. Различают одноузловой и многоузловой, диффузный, коллоидный, токсический и нетоксический узловой зоб.
Единичные (солитарные) образования чаще всего появляются при аденоме железы. Опухоль доброкачественная, но продуцирует гормоны, поэтому может переродиться в рак. Злокачественные образования также могут быть представлены плотными единичными узлами с первой стадии развития.
Несколько очагов патологического изменения ткани формируют многоузловой зоб, или конгломератный, который образуется при соединении мелких очагов.
Диффузная форма болезни характеризуется распространенными изменениями в ткани щитовидной железы.
Коллоидный узловой зоб чаще всего развивается с возрастом и связан с хронической нехваткой йода. Клетки железы синтезируют коллоидный тиреоглобулин.
В любой степени узловой зоб щитовидной железы может иметь токсическую или нетоксическую форму:
- нетоксический (эутиреоз) – функциональная активность железы в норме, при обследовании пациента можно обнаружить небольшое увеличение органа, заболевание не проявляет себя;
- токсический (тиреотоксикоз) – разрастание патологической ткани сопровождается повышением уровня гормонов. Заболевание протекает тяжело, с выраженными симптомами.
Причины патологии
Основные причины формирования узлового зоба у взрослых и детей:
- генетические изменения, вызванные экологически неблагоприятным окружением (повышение уровня радиации, загрязнения токсическими веществами и т. д.);
- наследственный фактор;
- дефицит йода, вследствие которого ткань железы разрастается неравномерно с образованием узлов;
- генетические патологии, такие как синдром Дауна;
- хронические стрессы;
- черепно-мозговые травмы;
- атеросклероз;
- гормональные изменения в организме в пубертатный период, во время беременности, климакса; симптомы узлового зоба у женщин часто возникают на фоне фибромы матки;
- аутоиммунные болезни;
- инфекции с продолжительным течением;
- прием лекарств;
- вредные привычки.
Симптомы заболевания
Симптомы узлового зоба 1 степени нетоксической формы могут отсутствовать. По мере разрастания тканей появляются признаки сдавливания близлежащих структур:
- кашель неясной этиологии;
- сиплый голос;
- затрудненное глотание;
- ощущение инородного тела в горле;
- набухание сосудов шеи;
- одышка;
- болезненность при пальпации в случае воспалительного процесса или быстрого роста новообразований.
По мере развития зоба меняется гормонообразующая функция железы. Появляется вторая группа симптомов.
При повышении уровня гормонов (гипертиреоз):
- тремор конечностей;
- повышение температуры;
- нервозность, нарушения сна, депрессивное состояние;
- экзофтальм (выпячивание глазных яблок);
- тахикардия, одышка;
- диарея;
- потливость;
- непереносимость жары;
- снижение веса на фоне повышенного аппетита;
- выпадение волос.
При снижении уровня гормонов (гипотериоз):
- спутанность мыслей;
- выпадение волос;
- брадикардия, низкое давление;
- сухость кожи, ломкость ногтей; ;
- ухудшение памяти;
- запоры;
- чувствительность к холоду;
- слабость, быстрая утомляемость;
- перепады настроения, чувство тревоги;
- повышение уровня холестерина в крови;
- боль в суставах.
Одним из симптомов узлового зоба щитовидной железы у женщин может являться нарушение менструального цикла, бесплодие. У беременных возможен выкидыш. К симптомам узлового зоба у мужчин часто относят импотенцию.
Диагностика узлового зоба
В клинике «Альфа-Центр Здоровья» диагностика начинается с приема врача-эндокринолога . По результатам осмотра врач выдает направления на анализы, обследования, консультации узких специалистов.
Сбор анамнеза
Узловой зоб щитовидной железы 1 степени не имеет характерных симптомов. Чаще всего заболевание диагностируют во время диспансеризации или целенаправленного обследования. Самостоятельно пациент обращается к врачу при выраженном компрессионном синдроме или видимой деформации шеи (2-5 степень). Врач фиксирует жалобы пациента, выясняет наличие медуллярного рака и зоба в семейном анамнезе, случаи облучения области шеи и головы, хирургического вмешательства на органе.
Физикальное обследование
Физикальное (клиническое) обследование включает пальпацию железы, оценку местных признаков: деформация шеи, осиплость голоса, дисфагия и т. д. Врач может обнаружить образования зоба более 1 см. Одновременно пальпируют лимфатические узлы.
Лабораторная диагностика
На первичном этапе обследования пациенту назначают исследование крови на определение следующих показателей:
- Кальцитонит. При высоком уровне кальцитонита дополнительно проводят стимуляционный тест;
- Тиреотропный гормон (ТТГ). При сниженном уровне ТТГ дополнительно назначают обследование на свободный ТЗ и Т4, при повышенном – только свободный Т4.
Инструментальная диагностика
- УЗИ. Для диагностики узлового зоба щитовидной железы 1 степени и всех последующих рекомендовано ультразвуковое исследование . Метод позволяет визуализировать орган, определить патологические структуры в тканях, в том числе не пальпируемые. Основные цели исследования: определить показания к ТАБ (тонкоигольная аспирационная биопсия), оценить размеры и форму регионарных лимфоузлов, определить подвижность голосовых складок.
- Биопсия. Дифференциальную диагностику рака и доброкачественных образований проводят с помощью ТАБ. Биопсию назначают при наличии крупных узлов в тканях, при обнаружении изменений в шейных лимфоузлах, пациентам с высоким риском по развитию агрессивной онкологии, а также по ряду других показаний на усмотрение врача.
- Цитологическое исследование. Образцы тканей, полученных при биопсии, направляют на цитологическое исследование. Заключение специалистов позволит врачу поставить клинический диагноз.
- Радиоизотопное сканирование. Исследование проводят при наличии манифестного или субклинического тиреотоксикоза. Результаты радиоизотопного сканирования используют для дифференциальной диагностики причин патологии.
- Компьютерная томография. КТ шеи и верхнего средостения назначают для оценки синдрома компрессии трахеи. Процедуру проводят для диагностики узлового зоба при загрудинном расположении, при больших и множественных образованиях.
Лечение узлового зоба
Заболевание на ранних стадиях не требует медикаментозного лечения. При узловом зобе щитовидной железы степеней 1 и 0 (отсутствие выраженных симптомов) рекомендовано динамическое наблюдение у эндокринолога, контроль уровня ТТГ и УЗИ не реже 1 раза в год.
Для пациентов из группы риска с образованиями менее 1 см и подозрительными ультразвуковыми признаками тактику лечения определяют по классификации Bethesda. При высокой вероятности злокачественности проводят тиреоидэктомию.
Пациентам с доброкачественными образованиями при высоком операционном риске назначают лечение радиоактивным йодом.
В случае тяжелого течения заболевания показана тиреоидэктомия.
Диагностика и лечение узлового зоба
При наличии симптомов узлового зоба важно правильно поставить диагноз, выяснить причину, назначить лечение. Врачи в нашем Центре располагают современным оборудованием и технологиями для эффективного обследования щитовидной железы. Позвоните в клинику «Альфа-Центр Здоровья», чтобы записаться на прием в удобное время.
Эутиреоз
 Эутиреоз – это заболевание, которое непосредственно связанно с болезнью щитовидной железы. Надо сказать, что любая болезнь этого органа является очень опасной, поэтому при первых симптомах важно действовать, как можно быстрее, и начинать немедленное лечение.
Эутиреоз – это заболевание, которое непосредственно связанно с болезнью щитовидной железы. Надо сказать, что любая болезнь этого органа является очень опасной, поэтому при первых симптомах важно действовать, как можно быстрее, и начинать немедленное лечение.
Заболевание, которое будет рассматриваться ниже, не только опасно для организма человека, но и очень тяжело диагностируется, поэтому симптомам при этой болезни стоит уделить особое внимание. Надо сказать, что эутиреоз, в первую очередь связан со сбоями функции, при этом анализы могут показать достаточное количество гормонов. Но существуют и другие методы исследования, которые помогут выявить болезнь, например, можно проходить ежегодно УЗИ, это можно использовать в качестве профилактики.
Почему развивается эутиреоз
Несмотря на свою коварность, у этого заболевания есть предшествующие факторы. Даже если диагностировать болезнь сложно, обратить внимание на причины, которые приводят к нему, можно заранее:
- В первую очередь причиной могут стать проблемы с иммунитетом.
- Человек может жить или просто долгое время находиться в загрязненной окружающей среде.
- Эутиреоз передается генетически, то есть по наследству.
- Болезнь может развиваться вследствие воспалительного процесса в щитовидной железе.
Все эти причины могут быть не единственными, поэтому любые отклонения стоит проверять при помощи диагностирования.
Симптомы
Даже, когда пациент сдает анализы на гормоны, и они оказываются в норме, стоит обратить внимание на другие симптомы, которые все же имеют место быть:
- Постоянное агрессивное состояние, то есть человек чувствует раздраженность.
- Такое ощущение, что в горле застрял комок.
- Хочется спать и чувствуется постоянная усталость всего организма.
- Увеличивается щитовидная железа, при этом пациент может это явно ощущать.
- Появляется неприятное ощущение в области шеи.
Естественно, что симптомы могут списываться и на другие болезни, в первую очередь на обычную простуду, но длительность всех симптомов покажет, что дело не в инфекционном заболевании, а именно в щитовидной железе.
Эутиреоз – это и есть узловой зоб, но различают пять видов этого заболевания:
- Зоб может иметь узлы, которые связываются между собой.
- Эндемический зоб может возникнуть вследствие недостатка йода в организме.
- Зоб, который имеет много узлов.
- Зоб, который имеет один узел, размеры которого могут варьироваться.
- Узловой зоб с двумя и более узлами.
Надо сказать, что заболевание может со временем перерасти в хроническое, что станет причиной образования доброкачественной либо злокачественной опухоли.
Диагностика и лечение
 Самым верным способом диагностирования заболевания является УЗИ щитовидной железы. Дело в том, что именно так, врач может обнаружить увеличение щитовидной железы или увидеть новообразование в виде зоба. Кроме того, врач сможет назначить целый ряд анализов, но как видим, они не всегда могут оказаться действенными при эутиреозе.
Самым верным способом диагностирования заболевания является УЗИ щитовидной железы. Дело в том, что именно так, врач может обнаружить увеличение щитовидной железы или увидеть новообразование в виде зоба. Кроме того, врач сможет назначить целый ряд анализов, но как видим, они не всегда могут оказаться действенными при эутиреозе.
Когда врач назначает уже лечение, то главная его цель, это убрать симптомы, которые мешают пациенту свободно жить полноценной жизнью. Для того, чтобы заболевание не развивалось далее, пациенту может быть прописана специальная диета, которая поможет пополнить организм йодом и витаминами.
В случае если узлов образовалось слишком большое количество, необходимо будет хирургическое вмешательство. Естественно, что перед этим врач назначает пациенту пройти биопсию, этот анализ помогает получить более полную картину про саму опухоль.
Йододефицитные заболевания щитовидной железы

Йододефицитные заболевания щитовидной железы
Йододефицитные заболевания щитовидной железы – тиреоидная патология, развивающаяся в результате недостатка йода в организме. Признаками йодного дефицита могут служить увеличение размеров щитовидной железы, дисфагия, ухудшение памяти, слабость, хроническая усталость, сухость кожи, ломкость ногтей, увеличение массы тела. Йододефицитные заболевания щитовидной железы диагностируются эндокринологом с учетом данных лабораторных анализов (уровня ТТГ и тиреоидных гормонов), УЗИ щитовидной железы, тонкоигольной биопсии. Терапия йододефицитных заболеваний может включать монотерапию калия йодидом, назначение L-тироксина или комбинированное лечение (L-тироксин+ препараты йода).
Йододефицитные заболевания щитовидной железы
Йододефицитные заболевания щитовидной железы включают ряд патологических состояний, обусловленных нехваткой йода в организме, возникновение и развитие которых можно предотвратить достаточным потреблением этого микроэлемента. К йододефицитным заболеваниям относится не только патология щитовидной железы, но и состояния, вызванные дефицитом тиреоидных гормонов.
Йод является незаменимым для функционирования организма микроэлементом. Организм здорового человека содержит 15-20 мг йода, 70-80% из которого скапливается в щитовидной железе и служит необходимым компонентом для синтеза тиреоидных гормонов, состоящих на 2/3 из йода: трийодтиронина (Т3) и тироксина (Т4). Потребность в суточной норме йода составляет от 100 до 200 мкг, а за свою жизнь человек употребляет 1 чайную ложку йода (3-5 г). Периодами повышенной необходимости йода для организма являются половое созревание, беременность и время кормления грудью.
Йододефицит в окружающей среде (в почве, воде, продуктах питания) и, следовательно, недостаточное естественное его поступление в организм вызывает сложную цепь компенсаторных процессов, призванных поддержать нормальный синтез и секрецию гормонов щитовидной железы. Стойкий и длительный недостаток йода проявляется возникновением ряда йододефицитных заболеваний щитовидной железы (диффузного и узлового зоба, гипотиреоза), невынашиванием беременности, перинатальной смертностью, физической и умственной отсталостью детей, эндемическим кретинизмом.
Виды йододефицитных заболеваний щитовидной железы
Наиболее часто йододефицит в организме проявляется развитием диффузного эутиреоидного зоба – равномерного увеличения (гиперплазии) щитовидной железы. Диффузный зоб возникает как компенсаторный механизм, обеспечивающий достаточный синтез тиреоидных гормонов в условиях нехватки йода.
Диффузный зоб, развивающийся у лиц, проживающих в местности с йододефицитом, называется эндемическим, а в местности с достаточным содержанием йода – спорадическим. По критериям ВОЗ, если более 10% населения региона страдает диффузной гиперплазией щитовидной железы, то данный регион признается эндемическим по зобу. Гораздо реже развитие эндемического зоба бывает связано не с йододефицитом, а с действием химических соединений: тиоцианатов, флавоноидов и пр. На сегодняшний день эндокринология не имеет точных данных о механизме возникновения спорадического зоба. Этот вопрос малоизучен. Считается, что в большинстве случаев спорадический зоб связан с врожденными нарушениями ферментативных систем, осуществляющих синтез тиреоидных гормонов.
Вторым по частоте возникновения йододефицитным заболеванием щитовидной железы среди взрослого населения является узловой зоб – неравномерная, узловая гиперплазия щитовидной железы. На ранних этапах узловой зоб не ведет к нарушению функций щитовидной железы, однако при приеме препаратов йода может вызывать развитие тиреотоксикоза.
Крайняя степень йододефицита проявляется в форме гипотиреоза, обусловленного резким уменьшением уровня тиреоидных гормонов в организме.
Наиболее уязвимой категорией населения при нехватке йода являются беременные женщины и дети. Йододефицит, испытываемый во время беременности, особенно опасен, т. к. при этом состоянии страдают щитовидные железы матери и плода. При йододефицитных заболеваниях щитовидной железы у беременных повышается риск самопроизвольных выкидышей, врожденных пороков развития плода, а у рожденных детей – развития гипотиреоза и умственной неполноценности.
У плода производство собственного гормона Т4 щитовидной железой начинается на 16-18 нед. внутриутробного развития, тогда как до этого срока развитие всех систем осуществляется за счет использования материнских тиреоидных гормонов. Поэтому уже в первом триместре секреция Т4 у беременной женщины увеличивается почти на 40%.
При тяжелом йододефиците и снижении у женщины уровня Т4 уже на момент наступления беременности, дефицит тиреотропных гормонов во время развития плода оказывается столь выраженным, что ведет к тяжелейшим последствиям для ребенка и возникновению неврологического кретинизма — крайней степени отсталости умственного и физического развития, связанной с внутриутробным йододефицитом и недостатком гормонов щитовидной железы.
Легкий йододефицит, легко компенсируемый в отсутствие беременности и не приводящий к снижению уровня тиреоидных гормонов, но проявляющийся снижением продукции Т4 во время беременности, расценивается как синдром относительной гестационной гипотироксинемии. Гипотироксинемия, развившаяся во время беременности, может привести к нарушениям интеллектуального развития, не достигающим тяжелой степени олигофрении.
Классификация йододифицита
Согласно классификации ICCIDD (Международного совета по борьбе с йододефицитом) и ВОЗ степень увеличение щитовидной железы, вызванная йододефицитным состоянием, определяется по следующим размерам:
- Степень 0 – щитовидная железа не увеличена и в норме не пальпируется;
- Степень 1 – щитовидная железа пальпируется размером с первую фалангу большого пальца;
- Степень 2 – щитовидная железа определяется на глаз при запрокидывании головы, пальпируется перешеек и боковые доли железы;
- Степень 3 – эутиреоидный зоб.
Йододефицит, испытываемый организмом, определяется по содержанию количества йода в моче и может быть:
- легким – при содержании в моче йода от 50 до 99 мкг/л;
- средней тяжести – при содержании в моче йода от 20-49 мкг/л;
- тяжелым — при содержании в моче йода
Что такое эутиреоз щитовидной железы симптомы и лечение
 Пн-Пт 7.00-21.00 | Сб 9.00-15.00
Пн-Пт 7.00-21.00 | Сб 9.00-15.00
 doctor@131.by
doctor@131.by
 +375172434143
+375172434143



Аутоиммунный тиреоидит — симптомы и лечение
Аутоиммунный тиреоидит – это одно из самых распространенных заболеваний щитовидной железы (каждая 6-10 женщина старше 60 лет страдает этим заболеванием). Часто этот диагноз вызывает беспокойство пациентов, что и приводит их в поликлинику к врачу. Хочется сразу успокоить: заболевание доброкачественное, и если выполнять рекомендации вашего врача, то бояться нечего.
Это заболевание впервые было описано японским ученым Хашимото. Поэтому второе название этого заболевания – тиреоидит Хашимото. Хотя на самом деле, тиреоидит Хашимото – это лишь один из типов аутоиммунного тиреоидита.
Что же такое аутоиммунный тиреоидит? Аутоиммунный тиреоидит – хроническое заболевание щитовидной железы, в результате которого происходит разрушение (деструкция) клеток щитовидной железы (фолликулов) вследствие воздействия антитиреоидных аутоантител.
Причины аутоиммунного тиреоидита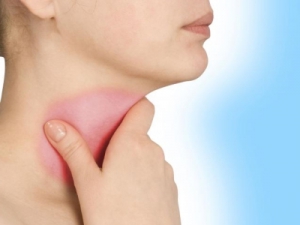 Каковы же причины заболевания? Почему оно возникает?
Каковы же причины заболевания? Почему оно возникает?
- Сразу надо отметить, что вашей вины в возникновении заболевания нет. Имеется наследственная предрасположенность к аутоиммунному тиреоидиту. Ученые это доказали: найдены гены, которые обуславливают развитие заболевания. Так, если ваша мама или бабушка страдают этим заболеванием, у вас тоже есть повышенный риск заболеть.
- Кроме того, возникновению заболевания часто способствует перенесенный накануне стресс.
- Замечена зависимость частоты заболевания от возраста и пола пациента. Так у женщин оно встречается гораздо чаще, чем у мужчин. По данным разных авторов, женщинам в 4-10 раз чаще ставят этот диагноз. Чаще всего аутоиммунный тиреоидит встречается в среднем возрасте: от 30-50 лет. Сейчас нередко это заболевание встречается и в более раннем возрасте: аутоиммунный тиреоидит также встречается у подростков и детей разного возраста.
- Загрязнение окружающей среды, плохая экологическая ситуация в месте проживания может способствовать развитию аутоиммунного тиреоидита.
- Инфекционные факторы (бактериальные, вирусные заболевания) также могут явиться пусковыми факторами для развития аутоиммунного тиреоидита.
Важнейшая система нашего с вами организма – это иммунная система. Именно она отвечает за распознавание чужеродных агентов, в том числе микроорганизмов, и не допускает их проникновение и развитие в организме человека. В результате стрессов, при имеющейся генетической предрасположенности, в ряде других причин происходит сбой в иммунной системе: она начинает путать «свое» и «чужое». И начинает атаковать «свое». Такие заболевания называются аутоиммунными. Это большая группа заболеваний. В организме клетки иммунной системы – лимфоциты — вырабатывают так называемые антитела – это белки, которые вырабатываются в организме и направлены против своего же органа. В случае аутоиммунного тиреоидита вырабатываются антитела к клеткам щитовидной железы – антитиреоидные аутоантитела. Они вызывают разрушение клеток щитовидной железы, и, вследствие этого, затем может развиться гипотиреоз – снижение функции щитовидной железы. Учитывая этот механизм развития заболевания, существует также другое название аутоиммунного тиреоидита – хронический лимфоцитарный тиреоидит.
Симптомы аутоиммунного тиреоидита  Какая же клиническая картина заболевания? Какие симптомы заболевания должны привести вас в медицинское учреждение?
Какая же клиническая картина заболевания? Какие симптомы заболевания должны привести вас в медицинское учреждение?
Сразу надо заметить, что аутоиммунный тиреоидит часто протекает бессимптомно и выявляется только при проведении обследования щитовидной железы. В начале заболевания, в ряде случаев на протяжении всей жизни, может сохраняться нормальная функция щитовидной железы, так называемый эутиреоз – состояние, когда щитовидная железа вырабатывает нормальное количество гормонов. Это состояние не опасно и является нормой, только требует дальнейшего динамического наблюдения.
Симптомы заболевания возникают, если в результате разрушения клеток щитовидной железы возникает снижение ее функции – гипотиреоз. Часто в самом начале аутоиммунного тиреоидита возникает усиление функции щитовидной железы, она вырабатывает гормонов больше, чем в норме. Такое состояние называется тиреотоксикоз. Тиреотоксикоз может сохраняться, а может перейти в гипотиреоз. Симптомы гипотиреоза и тиреотоксикоза различны.
Симптомами гипотиреоза являются:
Слабость, снижение памяти, апатия, депрессии, плохое настроение, бледная сухая и холодная кожа, грубая кожа на ладонях и локтях, замедленная речь, отечность лица, век, наличие избыточной массы тела или ожирения, зябкость, непереносимость холода, уменьшение потоотделения, увеличение отечности языка, усиление выпадения волос, ломкость ногтей, отеки на ногах, охриплость голоса, нервозность, нарушения менструального цикла, запоры, боли в суставах.
Симптомы часто неспецифичны, встречаются у большого количества людей, могут быть не связаны с нарушением функции щитовидной железы. Однако, если у вас имеется большинство из следующих симптомов, необходимо исследовать гормоны щитовидной железы.
Симптомами тиреотоксикоза являются:
Повышенная раздражительность, похудание, перепады настроения, плаксивость, учащенное сердцебиение, ощущение перебоев в работе сердца, повышение артериального давления, диарея (жидкий стул), слабость, склонность к переломам (снижается прочность костной ткани), ощущение жара, непереносимость жаркого климата, потливость, усиленное выпадение волос, нарушение менструального цикла, снижение либидо (полового влечения).
Бывает и так, что при аутоиммунном тиреоидите при симптомах тиреотоксикоза анализы показывают пониженную функцию щитовидной железы, поэтому поставить диагноз исключительно по внешним признакам невозможно даже опытному сотруднику медицинского центра. Если вы заметили у себя подобные симптомы, вы должны немедленно обратиться к врачу-эндокринологу для обследования функции щитовидной железы.
Осложнения аутоиммунного тиреоидита
Аутоиммунный тиреоидит является относительно безобидным заболеванием только при условии поддержания нормального количества гормонов в крови – состояния эутиреоза. Гипотиреоз и тиреотоксикоз – опасные состояния, которые требуют лечения. Невылеченный тиреотоксикоз может стать причиной тяжелых аритмий, приводить к тяжелой сердечной недостаточности и провоцировать возникновение инфаркта миокарда. Тяжелый невылеченный гипотиреоз может привести к деменции (слабоумию), распространенному атеросклерозу и другим осложнениям.
Лечение аутоиммунного тиреоидита  Основная цель лечения – поддержание стойкого эутиреоза, то есть нормального количества гормонов щитовидной железы в крови.
Основная цель лечения – поддержание стойкого эутиреоза, то есть нормального количества гормонов щитовидной железы в крови.
При наличие эутиреоза лечение не проводится. Показано регулярное обследование: гормональное обследование Т3 св, Т4 св, ТТГ контроль 1 раз в 6 месяцев.
В стадии гипотиреоза назначаются левотироксин (L-тироксин, Эутирокс) – это гормон щитовидной железы. Этот препарат назначается для того, чтобы восполнить количество недостающих организму гормонов щитовидной железы, так как для гипотиреоза характерно снижение собственной продукции гормонов железой. Дозировка подбирается индивидуально врачом. Начинается лечение с небольшой дозы, постепенно происходит ее увеличение под постоянным контролем гормонов щитовидной железы. Подбирают поддерживающую дозу препарата, на фоне приема которого достигается нормализация уровня гормонов. Такая терапия левотироксином в поддерживающей дозе, обычно, принимается пожизненно.
В стадии тиреотоксикоза решение о лечении выбирает врач. Препараты, уменьшающие синтез гормонов (тиреостатики) обычно при этом заболевании не назначаются. Вместо них проводится симптоматическая терапия, то есть назначаются лекарства, которые уменьшают симптомы заболевания (уменьшают ощущения сердцебиения, перебоев в работе сердца). Лечение подбирается индивидуально.
Прогноз выздоровления
Прогноз, в целом, благоприятный. В случае развития стойкого гипотиреоза – пожизненное лечение препаратами левотироксина.
Динамический контроль гормональных показателей необходимо выполнять регулярно 1 раз в 6-12 месяцев.
Если на УЗИ щитовидной железы выявлены узловые образования, то необходимо обязательно проконсультироваться с врачом-эндокринологом.
Если узлы более 1 см в диаметре или они растут в динамике, по сравнению с предыдущим УЗИ, то рекомендуется выполнять пункционную биопсию щитовидной железы, для исключения злокачественного процесса. Контроль УЗИ щитовидной железы 1 раз в 6 месяцев.
Если узлы менее 1 см в диаметре, то необходимо выполнять контроль УЗИ щитовидной железы 1 раз в 6-12 месяцев для исключения роста узлов.
Консультация врача по аутоиммунному тиреоидиту:
Вопрос: В анализах определяется значительное увеличение антител к клеткам щитовидной железы. Насколько опасен аутоиммунный тиреоидит, если гормоны щитовидной железы в норме?
Ответ: Высокий уровень антитиреоидных антител может встречаться даже у здоровых людей. Если гормоны щитовидной железы в норме, то нет повода для беспокойства. Это не требуется лечения. Необходимо только выполнять контроль гормонов щитовидной железы 1 раз в год, при необходимости – УЗИ щитовидной железы.
Вопрос: Как убедиться в том, что на фоне лечения функция железы пришла в норму? Ответ: Необходимо оценивать уровень Т4 св, Т3 св – их нормализация свидетельствует о ликвидации нарушений гормональной функции железы. ТТГ следует оценивать не ранее, чем через месяц от начала лечения, так как его нормализация происходит медленнее, чем уровень гормонов Т4 и Т3.
Что такое эутиреоз щитовидной железы симптомы и лечение

Среди эндокринных нарушений, заболевания щитовидной железы занимают второе место после сахарного диабета. Более 665 млн. человек в мире имеют патологию щитовидной железы.
Железа имеет форму бабочки, располагается у основания шеи, спереди от трахеи. Щитовидная железа выделяет гормоны, оказывающие ведущую роль в организме на всех этапах его роста, начиная с эмбрионального периода.
Так, тиреоидные гормоны участвуют в процессе роста и дифференцировки тканей, особенно нервной системы. С их участием происходит образование и последующее функционирование иммунной, дыхательной, костной, кроветворной систем.
Существует большое число различных заболеваний щитовидной железы.
В зависимости от функционального состояния щитовидной железы выделяют:
1. Заболевания, сопровождающиеся уменьшением синтеза гормонов щитовидной железы. При данной патологии речь идет о гипотиреозе.
Клинические проявления гипотиреоза: задержка психомоторного и умственного развития, мышечная гипотония, позднее прорезывание зубов, увеличение языка, отставание роста, утомляемость, сонливость, снижение памяти, гипотермия, сухость кожных покровов, ломкость ногтей, частые простудные заболевания, прибавка в весе, снижение частоты пульса, анемия, запоры, нарушения менструального цикла.
Для раннего выявления гипотиреоза у детей в родильном доме проводится неонатальный скрининг.
2. Заболевания, сопровождающие повышенной продукцией тиреоидных гормонов. В таких случаях речь идет о тиреотоксикозе.
Клинические проявления тиреотоксикоза: снижение массы тела даже при нормальном питании, тревожность и раздражительность, учащённое сердцебиение, выпячивание глазного яблока, субфебрилитет, потливость, дрожь в руках, выпадение волос, частый стул, нарушения менструального цикла.
3. Заболевания щитовидной железы, протекающей без нарушения ее функции. В этом случае говорят о эутиреозе.
Клинические проявления: зоб (увеличение щитовидной железы) или узловые образования.
Заболевания щитовидной железы могут встречаться в любом возрасте, чаще у лиц женского пола. К группе риска по формированию патологии щитовидной железы относятся дети:
- проживающие в йододефицитном регионе;
- с отягощенным семейным анамнезом по заболеваниям щитовидной железы;
- с аутоиммунными заболеваниями (витилиго, бронхиальная астма, сахарный диабет, ревматоидный артрит и др.);
- с лучевой терапией в анамнезе;
- с синдромальной патологией (с-м Дауна, Тернера и др).
Если у Вашего ребенка имеют место вышеперечисленные симптомы или он относится к группе риска по заболеваниям щитовидной железы, необходимо обратиться к эндокринологу для проведения комплексного обследования с целью своевременной диагностики и назначения лечения.
Лечение аутоиммунного тиреоидита щитовидной железы










Аутоиммунный тиреоидит (АИТ) – хроническое воспалительное заболевание щитовидной железы (ЩЖ), при котором ее ткань повреждается собственными антителами организма. Это может приводить к нарушению функции ЩЖ. Заболевание чаще всего диагностируется у женщин 40-50 лет. При отсутствии лечения к симптомам аутоиммунного тиреоидита щитовидной железы могут присоединиться признаки развития других патологий. Но иногда функция органа не нарушается, и тогда пациенту требуется лишь наблюдение.
Симптомы АИТ щитовидной железы
Существуют следующие формы АИТ:
- Гипертрофическая. Железа увеличивается в объеме, возникают ощущение сдавленности в шее, трудности с глотанием, слабость. Иногда пациента беспокоят также: потливость, ощущение жара, сердцебиение, раздражительность.
- Атрофическая. ЩЖ при этой форме заболевания может не прощупываться, при этом отмечаются симптомы гипотиреоза: сонливость, зябкость, запоры, увеличение веса, сухость кожи.
- Фокальная (очаговая). При этой форме АИТ поражается одна доля, которая становится плотной, маленькой. Признаки заболевания выявляют с помощью пункционной биопсии.
- Латентная. Клинические проявления, как правило, отсутствуют, но при этом у пациента часто обнаруживается узловой зоб.
При любой форме АИТ, в зависимости от того, в каком состоянии находится щитовидная железа, могут наблюдаться: эутиреоз, гипотиреоз или (в редких случаях) гипертиреоз.
Диагностика
Обнаружить аутоиммунный тиреоидит помогают клинические проявления развивающейся патологии ЩЖ, пальпация органа, а также дополнительные исследования. В частности, врач-эндокринолог может назначить такие диагностические процедуры, как:
- УЗИ щитовидной железы. Помогает определить размеры органа и возможные изменения ее структуры.
- Общий анализ крови. Дает сведения о количестве лимфоцитов.
- Гормональный анализ крови. Проводится для определения уровня ТТГ, Т4, Т3 (гормонов ЩЖ).
- Иммунологическое исследование. Помогает определить наличие и количество антител, повреждающих ЩЖ.
- Тонкоигольная биопсия. Проводится под контролем УЗИ, может назначаться при подозрении на злокачественную природу заболевания.
Ни один из перечисленных методов сам по себе не дает возможности обнаружить АИТ. Диагноз устанавливается на основе совокупности клинических, лабораторных и инструментальных признаков заболевания.
Лечение АИТ
Цель терапии при аутоиммунном тиреоидите – устранить симптомы гипотиреоза и уменьшить размеры увеличенной щитовидной железы при выраженной гипертрофической форме. Методы эффективного воздействия на собственно аутоиммунный процесс в ЩЖ пока не разработаны.
Для устранения гипотиреоза и постепенного уменьшения зоба может применяться заместительная гормональная терапия препаратом, который помогает поддерживать нормальный уровень ТТГ (тиреотропного гормона) в крови. Такое лечение может проводиться на протяжении всей жизни пациента. При этом показаны регулярные визиты к эндокринологу с целью контроля дозировки препарата.
Кроме назначения медикаментозной терапии врач также дает рекомендации по изменению питания и образа жизни, которые направлены на укрепление организма и улучшение функции ЩЖ.
Преимущества лечения в клинике Елены Малышевой
Наш медицинский центр оснащен современным диагностическим оборудованием. Врачи-эндокринологи имеют большой опыт обследования и лечения пациентов с болезнями щитовидной железы, в том числе АИТ. Вы можете полностью положиться на знания и профессионализм грамотных специалистов и довериться их рекомендациям и назначениям.
Записывайтесь на прием к врачу клиники по телефону (3412) 52-50-50 или на сайте.