Как определить внутреннее кровотечение основные симптомы
Внутреннее кровотечение
Внутреннее кровотечение: когда действовать надо незамедлительно
 Внутреннее кровотечение – крайне опасное состояние, которое тяжело диагностировать. Оно проявляется кровопотерей, при которой кровь не вытекает через естественные кожные барьеры, а попадает в полости кишечника, брюшины, матки, желудка и т.д.
Внутреннее кровотечение – крайне опасное состояние, которое тяжело диагностировать. Оно проявляется кровопотерей, при которой кровь не вытекает через естественные кожные барьеры, а попадает в полости кишечника, брюшины, матки, желудка и т.д.
Может классифицироваться по времени возникновения, локализации, месту скопления крови, наличию симптомов. Наиболее распространенными являются способы классификации по:
- Характеру поврежденного сосуда: венозные, капиллярные, артериальные, смешанные;
- По причины возникновения: диапедезные, аррозивные, механические. Механические повреждения вызывают разные травмы. Диапедезные провоцирует цинга, сепсис и т.д. Причины аррозивных – некрозы, опухоли.
- По объему кровопотери могут быть легкие, средние, тяжелые и массивные поражения.
При точной классификации кровотечения, успешность терапии увеличивается.
Какие симптомы наблюдаются при внутреннем кровотечении
 Есть ряд признаков, характерных для любого вида кровотечений на начальной стадии:
Есть ряд признаков, характерных для любого вида кровотечений на начальной стадии:
- Сонливость;
- Холодный пот;
- Потемнение в глазах;
- Жажда;
- Бледность слизистой и кожи;
- Головокружение, спутанность сознания;
- Общая слабость.
Легкие формы кровопотери могут протекать бессимптомно или характеризоваться учащенным сердцебиением, снижением артериального давления. При кровопотере средней тяжести появляется бледность кожи, учащение дыхания, ощущение онемения и холода в конечностях, сухость во рту.
В тяжелых случаях добавляется сонливость, тошнота, рвота, тремор рук, уменьшение количества мочи.
Массивные кровопотери сопровождаются безучастным взглядом, заострившимися чертами лица, запавшими глазами.
Смертельная потеря крови приводит к коме, судорогам, брадикардии. Кожа приобретает мраморный оттенок, становится сухой и холодной.
Диагностика патологии
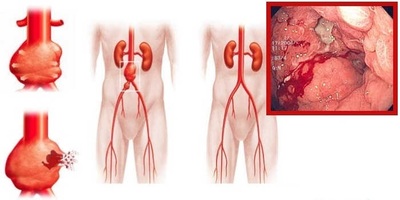 К диагностическим методам относится:
К диагностическим методам относится:
- Осмотр специалиста, измерение артериального давления и пульса;
- Пальпация и перкуссия брюшной полости;
- Пальцевое исследование прямой кишки;
- Аускультация грудной клетки;
- Лабораторные исследования крови;
- Колоноскопия;
- Зондирование желудка;
- Цитоскопия;
- Бронхоскопия;
- УЗИ;
- Рентгенологические исследования.
Терапия
Перед началом лечения больному необходимо оказать первую помощь, которая зависит от характера кровотечения. Пациента кладут на ровную поверхность. Исключение составляют случаи легочного кровотечения, при которых пострадавший должен находиться в положении «полусидя». При внутренних кровотечениях нельзя пить и есть.
В стационаре врачи диагностирует, и классифицируют кровопотерю. После чего стремятся остановить внутреннее кровотечение, возместить потерю крови и улучшить микроциркуляцию. В тяжелых случаях требуется хирургическое вмешательство.
Признаки внутреннего кровотечения, которые должен знать каждый

Кровоизлияние(геморрагия) в одну из полостей человеческого тела является ничем иным, как внутренним кровотечением. Классификация геморрагий обширна – выделяют механические (при повреждении сосудов при травме) и аррозивные (при повреждении сосудов вследствие деструктивного процесса) кровотечения; артериальные, венозные и смешанные; по количеству потерянной крови – легкие, средние, тяжелые, массивные и смертельные; по времени возникновения – первичные (возникают сразу после травмы) и вторичные (развивающиеся лишь через несколько дней); по месту излияния – в плевральную полость (гемоторакс), в околосердечную сумку (гемоперикард), в полость пищевода, желудка или кишечника.
Этиология развития и симптомы
Причины и признаки внутреннего кровотечения в каждом отдельном случае могут быть индивидуальными. К примеру, причиной внутренней геморрагии может стать хроническое заболевание или травма. Посттравматическое кровоизлияние может иметь разные локализации:
- В полости черепа — может проявляться как осложнение черепно-мозговой травмы. Является самым опасным – черепная коробка имеет фиксированный объем, потому массивное кровоизлияние в полости повлечет за собой сдавливание мозговых структур;
- В плевральную полость – при единичном или множественном переломах ребер с повреждением межреберных сосудов или плевры – оболочки легкого;
- В брюшную полость – при тупой травме живота с повреждением печени и селезенки, брыжейки или кишечника (чаще при падении с большой высоты или после сильного удара);
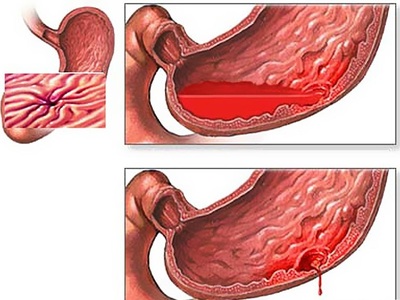
- В полости органов (вследствие прогрессирования хронических заболеваний: злокачественных новообразований, циррозе печени и пр.). Например, внутреннее кровотечение желудка может быть следствием эрозивного гастрита или язвенной болезни.
Достаточно распространенной причиной возникновения внутренних геморрагий являются гинекологические заболевания – воспалительные процессы яичников, их разрывы, при беременности – преждевременная отслойка плаценты, послеродовые и постабортивные кровотечения. Если вами были замечены признаки внутреннего кровотечения при беременности следует незамедлительно обратиться за медицинской помощью!
Общими признаками для любого вида внутреннего кровотечения являются:
- Бледная кожа;
- Головокружение, а в редких случаях потеря сознания;
- Озноб;
- Падение артериального давления и учащение пульса;
- Ослабленное или затрудненное дыхание.
Особенным признаком легочного кровотечения является кашель с мокротой с прожилками крови, брюшного – боль в области живота, почечного – наличие сгустков крови в моче. Внутренне кровотечение желудка или кишечника, помимо общих симптомов, характеризуется, соответственно, рвотой цвета кофейной гущи или наличием кровяных сгустков в каловых массах. При кровоизлиянии в мозг наблюдаются рвота, тошнота, нарушение речи и двигательной активности, судороги.

Фото. Инфографика по основным симптомам внутреннего кровотечения разных органов + общие симптомы, которые сопровождают кровотечение
Если вы обнаружили у себя признаки внутреннего кровотечения при беременности или после полученной травмы, следует незамедлительно обратиться за помощью в приемный покой ближайшего медицинского учреждения либо вызвать скорою помощь — как частную (клиники по ссылке http://navimed.com.ua/medpomoch_dom/neotlojnaya_pomoch/) так и государственную (станции скорой помощи в каждом районе города также по ссылке http://navimed.com.ua/bolnici_polikliniki_kiev/skoraya_pomosh_kieva/)! Лишь вовремя проведенный осмотр специалистом и оперативное лечение позволят избежать проблем со здоровьем в будущем!
Полезная информация? Узнали что-то новое о внутреннем кровотечении и их симптомах? — Поделись с друзьями!
Желудочно-кишечные кровотечения
1. Кровотечения из верхнего отдела желудочно-кишечного тракта (выше связки Трейтца) ≈80 % пациентов, госпитализированных по причине кровотечения в пищеварительном канале. Наиболее частые причины: язва двенадцатиперстной кишки, острая геморрагическая НПВП-эзофаго-гастропатия (не- или эрозивная), язва желудка, варикозно расширенные вены пищевода и желудка, синдром Маллори-Вейсса, другие (более редкие) — воспаления слизистой оболочки пищевода или двенадцатиперстной кишки, опухоли, язвы пищевода и сосудистые мальформации. Первые 3 причины составляют ≈60 % у госпитализированных по этому поводу больных и в острой форме могут быть вызваны шоком, ССВО, сепсисом, политравмами, острой дыхательной недостаточностью, полиорганной недостаточностью, тяжелыми ожогами и другими острыми, тяжелыми заболеваниями.
2. Кровотечения из нижнего отдела желудочно-кишечного тракта (ниже связки Трейтца) ≈20 % пациентов госпитализированных по причине кровотечения в просвет желудочно-кишечного тракта. Самой частой причиной серьезных кровотечений являются дивертикулы толстого кишечника, реже воспалительные заболевания кишечника, геморроидальные узлы (варикозное расширение вен анального канала), опухоли и сосудистые мальформации, а в детском и юношеском возрасте — инвагинация (на основе полипов), воспалительные заболевания кишечника, воспаление дивертикула Меккеля и полипы тонкого или толстого кишечника.
Кровотечение также может быть результатом коагулопатии.
1. Острые кровотечения наверх
1) из верхнего отдела желудочно-кишечного тракта — дегтеобразный кал, при значительном кровотечении может иметь форму смолистого поноса (70–80 %), при массивных кровотечениях с примесью свежей крови; иногда боль, локализированная и генерализованная (возможна также боль за грудиной, имитирующая коронарный эпизод); симптомы потери циркулирующей крови (шока) →разд. 2.2;
2) из нижнего отдела желудочно-кишечного тракта — кал кровянистый (исключительно смолистый) или ясно-красные кровянистые выделения из ануса; симптомы потери циркулирующей крови (шока).
2. Хроническое кровотечение: периодически заметная примесь небольшого количества крови в кале, анемия, скрытая кровь в кале.
Анамнез может указать на место кровотечения, но окончательный диагноз определяется на основе эндоскопического исследования, а при драматически протекающих кровотечениях — во время операции.
Дополнительные методы обследования
1. Лабораторные исследования:
1) морфология периферической крови — помните, что снижение гематокрита, концентрации гемоглобина и количества эритроцитов можно не определить, пока не наступит разбавление крови межклеточной жидкостью, переходящей во внутрисосудистое пространство, или жидкостью, не содержащей клеток крови, введенной при инфузии (напр. 0,9 % NaCl);
2) МНО и другие исследования системы свертывания — особенно важны у больных принимающих антикоагулянты, тем более что информацию о таком лечении иногда нельзя получить у больных с расстройствами сознания; коагулопатия может также указывать на ухудшение функции печени или дефицит факторов свертывания;
3) исследование кала на скрытую кровь — гваяковый тест (чувствительность и специфичность ниже) или иммунохимический тест (более точен, особенно при кровотечении из нижнего отдела пищеварительного тракта).
2. Эндоскопия верхней или нижней части желудочно-кишечного тракта: основное диагностическое исследование; главным образом обнаруживает место кровотечения, позволяет оценить его тяжесть и начать лечение. Классификация активности язвенных кровотечений по Форресту и соавт.: тип I — активное кровотечение пульсирующей струей (Ia) или потоком (Ib); IIa — видимый некровоточащий сосуд; IIb — сверток крови на дне язвы; IIc — черное дно язвы; III — язва с чистым (белым) дном. Если нет возможности немедленно провести эндоскопию –> введите зонд в желудок (после обеспечения проходимости дыхательных путей); самым достоверным (но не 100 %) доказательством кровотечения исключительно из нижнего отдела желудочно- кишечного тракта является наличие желчи в чистом желудочном соке без примеси крови.
3. Другие исследования, пригодные для определения места кровотечения, особенно хронического или рецидивирующего и локализированного в нижнем отделе пищеварительного тракта: ангио-КТ, ангиография висцеральных сосудов, сцинтиграфия с эритроцитами, меченными технецием, капсульная или эндоскопическая энтероскопия, аноскопия .
Алгоритм действия при кровоточащей язве →рис. 4.30-1.наверх
Алгоритм действия при кровотечениях из варикозно расширенных вен пищевода →рис. 4.30-2.
1. Лечение в реанимационно-процедурном боксе отделения неотложной помощи, затем в ОИТ или отделении интенсивной медицинской опеки. У больных со значительной кровопотерей и нарушениями сознания поддерживайте проходимость дыхательных путей →разд. 2.1; в случае необходимости — интубируйте, учитывая риск аспирации, не откладывайте интубацию до времени крайнего ухудшения состояния пациента.
2. Измерьте артериальное давление; если оно нормальное → выполните измерение в положении стоя. Убедитесь в отсутствии симптомов гипоперфузии, напр. задержки капиллярного возврата, и других симптомов шока →разд. 2.2. У пациентов с такими симптомами необходимо применить противошоковую терапию , в том числе оксигенотерапию с концентрацией кислорода 60–100 %.
3. Восполняйте объём кровопотери — введите в периферические вены 2 катетера большого диаметра (≥1,8 мм [≤16 G]) и переливайте раствор кристаллоидов (3 мл на каждый мл потерянной крови) или коллоидов (1 мл на каждый мл потерянной крови). Если оцениваете потерю крови на >1/3 (>1500 мл) → переливайте также концентрат эритроцитов или консервированную кровь →разд. 24.21. Оценка объема потерянной крови →разд. 23.4. В гемодинамически стабильных пациентов, обычно поддерживайте концентрацию гемоглобина ≥7–8 г/дл.
4. Как можно быстрее (в случае массивного кровотечения из верхнего отдела желудочно-кишечного тракта — после стабилизации состояния пациента, в других случаях до 24 ч) организуйте проведение эндоскопии с попыткой остановки кровотечения — обкалывание сосудосуживающими препаратами или препаратами облитерирующими сосуды (склеротерапия), электрокоагуляция, аргоновая коагуляция, накладывание лигатур на варикозные вены.
5. В случае кровотечения из варикозно расширенных вен пищевода, если не удастся попытка эндоскопической остановки кровотечения, можете ввести в пищевод и желудок зонд Сенгстакена-Блэкмора (рис. 4.30-3) или другой зонд с баллонами, сдавливающими варикозные вены (напр. Линтона–Нахласа — в случае варикозного расширения вен дна желудка); используйте его не дольше 24 ч.
6. Примените фармакологическое лечение
1) при кровотечении из язв желудка или двенадцатиперстной кишки или кровотечении вследствие острой геморрагической гастропатии — ингибитор протонной помпы (ИПП) в/в (эзомепразол, омепразол или пантопразол) в инъекции 80 мг (2 амп.), затем в непрерывной инфузии 8 мг/ч в течение 3 суток (также после эндоскопической остановки кровотечения). Позже ИПП п/о (препараты →разд. 4.7) 20–40 мг 1 × в день в течение 4 нед. (если результат на наличие H. pylori является положительным — в течение первых 7 дней вместе с другими препаратами, которые используют для его эрадикации →разд. 4.7), после чего необходимо эндоскопически проверить зажила ли язва (и была ли эрадикация эффективна).
2) при кровотечении из варикозно расширенных вен пищевода или желудка — примените в/в один из лекарственных препаратов, понижающих портальное давление:
а) терлипрессин , синтетический аналог вазопрессина вызывающий меньше побочных действий — 5–20 мкг/мин в 20–40 –минутной инфузии, при необходимости повторяйте каждые 8 ч макс. в течение 5 дней или инъекции 1–2 мг каждые 4–6 ч;
б) соматостатин — инъекция 250 мкг, затем в непрерывной инфузии 250 мкг/ч в течение 5 дней;
в) октреотид — инъекция 50 мкг, затем в непрерывной инфузии 50 мкг/ч в течение 5 дней;
3) у пациентов принимающих антикоагулянты необходимо нейтрализовать их действие (АВК и НОАК →табл. 4.34-5, гепарины →разд. 2.34.4, фибринолитики →разд. 2.5.2).
7. В случае неэффективности эндоскопических и фармакологических методов рассмотрите проведение мезентериальной ангиографии и селективную эмболизацию кровоточащего сосуда или локальное введение терлипрессина.
8. Так как может появиться необходимость проведения операции в экстренном порядке → установите контакт с хирургом на раннем этапе. Показания к оперативному лечению: неконтролируемое обильное кровотечение (т. е. вызывающее нестабильность гемодинамики), также после попытки эндоскопического гемостаза, рецидивирующее кровотечение (после 2 эндоскопических процедур), длительное кровотечение в сочетании с потерей крови, оцениваемой на >50 %, повторная госпитализация по причине кровоточащей язвы. Хирургические действия:
1) кровотечения из язвы двенадцатиперстной кишки → обычно стволовая ваготомия с пилоропластикой в сочетании с ушиванием кровоточащей язвы или удаление антральной части с ушиванием кровоточащей язвы;
2) кровотечения из язвы или эрозий желудка → резекционные операции разного, зависящего от ситуации и состояния пациента, масштаба;
3) кровотечения из варикозно расширенных вен пищевода и желудка → малоинвазивным методом является трансюгулярное внутрипеченочное портосиситемное шунтирование (ТВПШ [TIPS]), а в случае его неэффективности можно провести портосистемный анастомоз операционно, либо провести реваскуляризацию и транссекцию (разрез и сшивание) пищевода, а также удаление селезёнки;
4) кровотечения из нижнего отдела пищеварительного канала → направляемая хирургом колоноскопия во время операции иногда позволяет локализировать место кровотечения; если это удаётся, то проводится сегментарная резекция кишечника с анастомозом; если нет возможности локализировать кровотечение в пределах толстого кишечника, проводится субтотальная резекция с колоанальным анастомозом.
Кровотечение
Кровотечение — выход крови за пределы сосуда. Различают внутреннее кровотечение, когда кровь изливается в полость тела, и наружное, когда кровь из раны или из естественного отверстия тела выходит в внешнюю среду. Наиболее часто встречаются кровотечения в результате ран, желудочные и маточные кровотечения (метроррагия).
Более опасны скрытые, внутренние кровотечения, так как их бывает трудно выявить.
В зависимости от поврежденного сосуда кровотечения делят на несколько видов. При разрыве капилляра (мелкого сосуда) кровь выделяется каплями. Венозное кровотечение отличается струей темно-красного, вишневого цвета. При артериальном кровотечении ярко-алая струя пульсирует или бьет фонтаном. Еще один вид кровотечения (паренхиматозное) возникает при повреждении таких органов, как печень, легкие, селезенка, почки, когда кровоточит вся поверхность раны. В таких органах перерезанные сосуды не сокращаются и не сдавливаются самой тканью, поэтому кровотечение бывает очень обильным и нередко опасным для жизни, его трудно остановить. При сочетании нескольких видов говорят о смешанном кровотечении.
Диагностика
Трудности для определения представляет только внутреннее кровотечение, которое может возникать при сильных ушибах, переломах крупных костей, при обострении таких заболеваний, как язва, эрозивный гастрит, варикозное расширение вен пищевода, цирроз печени, опухоли. При возникновении подозрения на внутреннее кровотечение врач (терапевт, врач скорой помощи, гинеколог, проктолог и др.) проводит детальный осмотр, измеряет пульс и артериальное давления. Для подтверждения диагноза проводятся лабораторные исследования гематокрита, уровня гемоглобина и количества эритроцитов. Эндоскопические методы исследования используются в зависимости от предполагаемого места внутреннего кровотечения. Так, при заболеваниях желудочно-кишечного тракта может выполняться пальцевое исследование прямой кишки, эзофагогастродуоденоскопия, колоноскопия и ректороманоскопия, при болезнях легких – бронхоскопия, при поражении мочевого пузыря — цистоскопия. Кроме того, используются рентген и УЗИ, при необходимости — операция с применением лапароскопии.
Симптомы
Общие признаки всех видов кровотечений — слабость,сонливость, бледность кожи и слизистых оболочек, головокружение, холодный пот, жажда, потемнение в глазах, возможны обмороки. Отмечается снижение артериального давления и учащение пульса (тахикардия), тремор (дрожь) рук. При массивных внутренних кровотечениях возникает резкая бледность или сине-серый цвет лица, больной бредит, теряет сознание.
О внутреннем кровотечении в желудке или пищеводе свидетельствует рвота темной кровью («кофейной гущей»). Кровь в кишечнике проявляется в дегтеобразном кале. При геморрое из ануса вытекает алая кровь. При легочном кровотечении возникает кашель с яркой пенистой кровью, одышка, затруднение дыхания. Кровотечение из влагалища может говорить о внутреннем кровотечении в полость матки. При кровотечении в почках или мочевыводящих путях наблюдается кровь в моче (гематурия).
Первая помощь
Значение первой помощи при кровотечениях трудно переоценить. При подозрении на внутреннее кровотечение следует немедленно вызвать скорую помощь или отвезти больного в медицинское учреждение, по возможности — хирургического профиля.
При наружном кровотечении применяются несколько способов. Основной метод — так называемое правило трех «Д»: давить десятью пальцами десять минут. В большинстве случаев этого оказывается достаточно для остановки крови. При наличии специальных средств (гемостатические порошки, гранулы, салфетки) обработать рану после 10 минут давления. После этого наложить давящую повязку. Если есть аптечка, необходимо взять большой кусок ваты и обернуть его бинтом или марлей, соорудив мощный тампон. Его следует прижать к кровоточащей ране и туго забинтовать. Если аптечки нет, использовать любые материалы, способные заменить вату и бинт, стараясь при этом не накладывать прямо на рану ворсистые ткани или вату. Не стоит терять время на снятие или разрезание одежды. Если рано находится на таком месте тела, которое нельзя зажимать (шея, живот), под повязку или жгут на противоположной от раны стороне подкладывают дощечку или любой твердый плоский предмет.
Жгут (эластичный шнур) накладывается в крайнем случае, при сильном пульсирующем кровотечении, ампутации (отрыве) конечностей. Накладывать жгут следует выше места ранения при артериальном кровотечении и ниже — при венозном, но возможно ближе к нему, чтобы уменьшить участок конечности, лишенный кровоснабжения. Под жгутом оставляют одежду или специально в качестве прокладки используют любую ткань.
Перед накладыванием первого витка жгут предварительно растягивают руками и делают один оборот вокруг конечности. Уже первый тур жгута должен остановить кровотечение. Последующие витки жгута накладывают с небольшим натяжением в целях поддержания первого витка. Время накладывания жгута пишут на лбу больного. Снимают жгут не позднее, чем через два часа после наложения.
Если нет эластичного шнура, используют закрутку (платок, ремень, тесьма, полоска ткани), которую накладывают выше или ниже места места ранения, концы завязывают узлом с петлей. В петлю вставляют палку, с помощью которой закрутку затягивают до тех пор, пока не прекратится кровотечение. После этого свободный конец палки закрепляют. При наложении закрутки руководствуются теми же правилами, что и при пользовании жгутом.
При невозможности наложить жгут кровоточащий сосуд зажимают пальцами и держат до прибытия в медучреждение.
При оказании первой помощи не стоит забывать о психологической поддержке пострадавшего, по возможности следует успокоить его, согреть, вселить уверенность, что все будет хорошо.
Лечение
Лечение массивных кровотечений проводится в больнице. При наружных кровотечениях чаще всего используются ушивание или коагуляция сосудов, тампонада раны, эмболизация сосуда. При внутренних — трепанация черепа, резекция желудка, тампонада матки и т. д. Большая кровопотеря требует немедленного введения жидкости внутривенно.
Осложнения:
- геморрагический шок (развивается при потере более 500 мл крови, выражается в резкой слабости, бледности, спутанности сознания, частом шумном дыхании, частом сердцебиении),
- инфекции
- сепсис.
Профилактика
Профилактика кровотечений заключается в своевременном и эффективном лечении основного заболевания при внутреннем кровотечении (внематочная беременность, язвенная болезнь, опухоли, заболевания сердечно-сосудистой системы).
Причины
Основными причинами наружного кровотечения являются различные травмы и ранения. Внутренние кровотечения также могут возникать в результате травм, например, при ушибе живота и разрыве селезенки, печени; при ударе по грудной клетке обломки ребер могут разорвать ткань легких. Очень опасно внутричерепное кровотечение, которое может развиться не только сразу после травмы, но и спустя несколько часов или даже дней, иногда – на фоне полного благополучия.
Бригада хирургов больницы Вересаева спасла жизнь женщине с сильнейшим внутренним кровотечением
Врачи телемедицинского центра провели более 820 тысяч консультаций
В Москве стартовала вакцинация против COVID-19 горожан из основных групп риска
В городскую клиническую больницу им. В.В. Вересаева Департамента здравоохранения Москвы скорая помощь доставила пациентку 66 лет в тяжелом состоянии. У нее наблюдалась бледность кожи, учащенное дыхание и сердцебиение до 120 ударов в минуту, низкое давление. Налицо были все признаки массивного внутреннего кровотечения.
Пациентке провели экстренную диагностику, в том числе компьютерную томографию и выявили разрыв хронической расслаивающей аневризмы нисходящего отдела аорты с прорывом в левую плевральную полость. Прогноз при таком диагнозе крайне неблагоприятный: около 90% пациентов умирают. Такие больные встречаются крайне редко и в практике врачей больницы Вересаева подобный сложнейший случай встретился впервые. На врачебном консилиуме было принято решение проводить срочную операцию.
Пациентке в экстренном порядке под руководством заведующего отделением Михаила Струценко была выполнена малоинвазивная внутрисосудистая операция – через бедренную артерию проведено эндопротезирование грудного отдела аорты с ликвидацией дефекта стенки магистрального сосуда. Разрыв закрыт стент-графтом — это специальная конструкция, представляющая собой сетчатый протез, который содержит жесткую структуру и тканевую основу. Длина протеза составила 15 см. Операция прошла успешно. Массивное кровотечение было остановлено. Но во время кровотечения около литра крови скопилось в плевральной полости, что стало причиной дыхательной недостаточности и грозило серьезными осложнениями. На следующий день бригада хирургов отделения общей хирургии под руководством профессора Омара Халидова провела следующий этап хирургического вмешательства — видеоторакоскопическую ревизию и санацию левой плевральной полости. Через небольшие проколы из плевральной полости было эвакуировано почти 1,5 литра сгустков крови.
На контрольной компьютерной томографии было отмечено полное прилегание эндпротеза к стенке аорты с накрытием места расслоения, однако оставалось небольшое «подтекание» из левой подключичной артерии в просвет аневризмы, что могло привести к рецидиву аневризмы. За дело взялись сосудистые хирурги. Под руководством заведующего отделением профессора Феликса Хамитова проведено оперативное вмешательство из мини-доступа. Хирурги «выключили» из системы кровообращения проблемный сосуд и создали новый путь для тока крови — сформировали левый плече-головной ствол.
Все операции прошли успешно. После проведения интенсивной восстановительной послеоперационной терапии больная быстро пошла на поправку и выписана домой в удовлетворительном состоянии.


Принимайте участие в мероприятиях, событиях и акциях.
Гиповолемия: определение, причины, симптомы, диагностика и лечение

Гиповолемия — состояние, характеризующееся значительным уменьшением объема крови. Термин используется для обозначения состояния пониженной плазмы крови.
Причины и факторы риска гиповолемии.
Различные медицинские условия, включающие чрезмерное кровотечение, рвоту, потерю веса, белковую энергетическую недостаточность, инсульт и перитонит (воспаление оболочки, выстилающей брюшную полость) может привести к уменьшению объема крови. В некоторых случаях вегетативные расстройства нервной системы, потливость, потеря крови и употребление алкоголя может вызвать данное расстройство. Гиповолемия может наблюдаться у пациентов во время операции из-за применения анестетиков и кровотечений. Тяжелые ожоги, вызывая отек и значительную потерю жидкости, могут стать причиной уменьшения объема крови. Ниже приведены некоторые из опасных для жизни причин этого состояния:
- Внематочная беременность (рост плода вне матки);
- Внутреннее кровотечение, как правило, из желудочно-кишечного тракта (но может также происходить в другом месте);
- Разорванная аневризма аорты.
Факторы риска развития этого заболевания включают в себя много условий, в результате которых человек, теряет значительное количество жидкости в организме.
Признаки и симптомы гиповолемии.
В случае уменьшения объема крови у пациента может наблюдаться:
учащенное сердцебиение в состоянии покоя;
беспокойство и сердцебиение;
увеличение частоты дыхания и потоотделения;
уменьшение артериального давления;
Диагностика и лечение гиповолемии.
Симптомы заболевания не проявляются до тех пор, пока потеря крови не составит 10% — 20% от общего объема. Аномально быстрое сердцебиение или тахикардия, уменьшение артериального давления и различные кожные заболевания (бледность кожных покровов) являются основными признаками снижения объема крови. В таком случае понадобится как минимум консультация врача кардиолога, которую вы можете получить в нашем медицинском центре «Ваш Доктор».
Следующие диагностические тесты используются для идентификации гиповолемии или гиповолемического шока:
Общий и биохимический анализ крови, включая тесты для выявления каких-либо аномалий в функционировании почек;
УЗИ, рентген и КТ подозрительных районов;
Катетеризация правых отделов сердца.
В некоторых случаях измерение концентрации хлорида мочи в организме пациента, помогает определить гиповолемию.
Варианты лечения заболевания зависят от того, какое количество плазмы крови потерял пациент.
Легкие случаи гиповолемии могут потребовать только внутривенного введения жидкости для восполнения ее потери в организме. Для более серьезных кровопотерь, например из-за травмы, необходимым условием является переливание плазмы крови, тромбоцитов, эритроцитов и внутривенных кристаллоидов.
Лекарственные препараты, такие как допамин, добутамин, адреналин, эпинефрин и норадреналин также могут быть введены для увеличения артериального давления и улучшения кровообращения. Для предотвращения септического шока и бактериальных инфекций используются антибиотики.
Данное расстройство может привести к гиповолемическому шоку, который связан с различными осложнениями, такими как нарушения функционирования различных органов. По этой причине, человек с пониженным объемом крови может пострадать от сердечного приступа, инсульта, болезни почек, почечной и печеночной недостаточности.