Аномалия Эбштейна причины симптомы диагностика лечение
Врожденные пороки сердца
Анатомия сердечной мышцы достаточно проста: 4 камеры, 2 половины, которые перекачивают венозную и артериальную кровь. Однако любые нарушения ее структуры вызывают дисфункцию (в различной степени) системы кровообращения. Анатомические нарушения сердца (пороки), возникшие при внутриутробном развитии ребенка, – это чрезвычайно серьезные заболевания, грозящие трагическим исходом при отсутствии своевременного медицинского вмешательства. Взрослые и дети с врожденным пороком сердца обязательно должны проходить периодические обследования для контроля за функционированием сердечной мышцы.
Что такое врожденный порок сердца?
Это аномальное развитие сердечной мышцы и ее сосудов, приводящее к отклонениям в их структуре, нарушению сократительной функции сердца, дефектам системы кровообращения. Увы, отдельные пороки сердца у новорожденных оказываются чересчур серьезными и несовместимыми с жизнью.
Рождение детей с отклонениями, дефектами в физиологической структуре сердца фиксируют достаточно часто – у 6-8 из 1000 новорожденных. Всего известно около 100 видов врожденных пороков сердца, однако наиболее распространены следующие:
- дефекты перегородок, стенок сердечной мышцы;
- нарушение работы сердечных клапанов из-за изменения их формы;
- уменьшение или увеличение объема легочного кровотока из-за дефектов сосудов;
- смешение венозной и артериальной крови при недостатке в ней кислорода.
Сердечные аномалии часто развиваются уже на 2-м месяце вынашивания ребенка под воздействием различных негативных факторов. К сожалению, далеко не все из них можно диагностировать при беременности, поэтому некоторые врожденные пороки сердца у детей выявляют уже после рождения или в процессе развития ребенка.
Причины врожденных пороков сердца
Повлиять на нормальное развитие плода в утробе матери может огромное количество факторов:
- генетические нарушения из-за мутации хромосом;
- пристрастие родителей к курению, алкоголю, наркотикам;
- инфекционные болезни, которыми мать ребенка болела в начале беременности;
- прием лекарств, побочные эффекты которых не были учтены;
- наследственная предрасположенность;
- неблагоприятная экология.
Это основные причины врожденных пороков сердца. Существуют также группы риска. Например, врожденный порок сердца у новорожденного может сформироваться, если женщина беременеет в возрасте более 35 лет, при наличии у нее эндокринных болезней, токсикозов в I триместре.
Классификация
Врожденные пороки сердца у детей и взрослых классифицируют по различным признакам.
По сложности анатомических изменений выделяют:
- простые пороки – с одиночными аномалиями;
- сложные – сочетают 2 отклонения, к примеру, клапанную недостаточность и сужение сердечных отверстий;
- комбинированные – комбинации множественных дефектов, наиболее сложные для лечения.
По характеру нарушений кровообращения известны следующие группы.
- Сообщение внутри сердца происходит с артериально-венозным сбросом крови (болезнь Голочинова-Роже, открытый артериальный проток, увеличение легочного кровотока).
- Сообщение происходит с венозно-артериальным сбросом (триада и тетрада Фалло, атрезия трехстворчатого клапана, уменьшение легочного кровотока).
- Сообщения внутри сердца не происходит из-за слабой проходимости, сужения основных сосудов (аорты, легочной артерии).
- По характеру проявлений и симптомов пороки принято делить на «синие» и «белые».
- При «синих» артериальная и венозная кровь смешиваются, наблюдается гипоксия тканей, из-за чего они синеют. Особенно это заметно в области пальцев, губ, ушей. Среди распространенных «синих» пороков – аномалия Эбштейна, тетрада Фалло, транспозиция аорты и легочной артерии.
- При «белых» пороках патология может не проявлять себя явно и потому тяжело диагностируется. К таковым, в частности, относят отклонения в дренаже легочных вен, дефекты перегородок, образование общего предсердия.
Врожденный порок сердца у взрослых
Своевременное лечение данной патологии современными методами медицины позволяет многим пациентам жить полной жизнью или с определенными ограничениями.
Чаще всего у таких пациентов наблюдают:
- сердечную недостаточность;
- аритмию;
- гипоксемию;
- легочную гипертензию.
Нередко в ткани сердца у них вживлены искусственные имплантаты, обеспечивающие работу клапанов.
Симптомы врожденных пороков сердца у новорожденных
Врожденный порок сердца у новорожденных в большинстве случаев проявляет себя уже в первые часы или дни после рождения.
- Ребенок испытывает значительные затруднения с дыханием при физической активности, может терять сознание.
- У него диагностируют повышенное сердцебиение, аритмию, сердечную недостаточность.
- При этом ребенок испытывает слабость, быстро утомляется даже при сосании груди.
- Его кожа может приобретать чересчур бледный или синюшный оттенок, ткани могут отекать.
Симптомы могут дать о себе знать и значительно позже рождения малыша. Формирование сердечно-сосудистой системы продолжается в первые недели жизни ребенка. В частности, кровь начинает поступать в легкие, а артериальный проток должен закрыться. Однако этого может не произойти. В таком случае также говорят о пороке сердца.
Диагностика симптомов врожденного порока сердца
Патологию в любом возрасте диагностируют следующими основными методами:
- электрокардиограмма;
- рентгеновское обследование;
- УЗИ сердца с допплером;
- кардиоритмография.
При подготовке операции лучше всего пройти диагностику на новейшем диагностическом оборудовании экспертного класса, которое применяется в ведущих европейских клиниках. В Москве такие услуги предоставляет клиника CBCP.
Лечение врожденного порока сердца
Если патология обнаружена еще до рождения ребенка или непосредственно после родов, ему требуется немедленное лечение после появления на свет. Большинство пороков сердца не подлежит медикаментозной коррекции, поэтому оптимальным решением становится хирургическое вмешательство. В ряде случаев операцию можно отложить, если это не вредит здоровью больного.
Если же степень дефекта не значительна, детям с врожденным пороком сердца достаточно скорректировать нагрузки, образ жизни и своевременно принимать лекарства.
Операция при врожденном пороке сердца
Современные кардиохирурги проводят чрезвычайно сложные операции при пороке сердца у новорожденных, позволяющие ликвидировать аномалии развития и значительно снизить риск осложнений. Чаще всего для этого применяют митральную комиссуротомию, протезирование клапанов. На успешность результата непосредственно влияют своевременность вмешательства, квалификация хирурга и уровень оборудования.
Аномалия Эбштейна причины симптомы диагностика лечение
Синдром Вольфа-Паркинсона-Уайта (Wolff-Parkinson-White) или
синдром WPW
Синдром Вольфа-Паркинсона-Уайта (WPW) – синдром с предвозбуждением желудочков сердца по дополнительному (аномальному) предсердно-желудочковому соединению (ДПЖС) и наджелудочковой тахиаритмией по механизму re-entry.
Определение
Синдром Вольфа-Паркинсона-Уайта (WPW) – синдром с предвозбуждением желудочков сердца по дополнительному (аномальному) предсердно-желудочковому соединению (ДПЖС) и наджелудочковой тахиаритмией по механизму re-entry.
Что такое ДПЖС
При синдроме WPW субстратом аритмии является дополнительное предсердно-желудочковое соединение (ДПЖС). ДПЖС – аномальная быстро проводящая мышечная полоска миокарда, соединяющая предсердие и желудочек в области предсердно-желудочковой борозды в обход структур нормальной проводящей системы сердца.
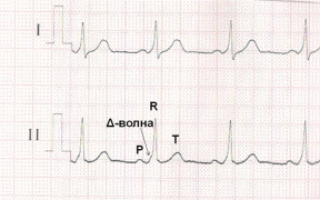
По ДПЖС импульс распространяется более быстро, чем по нормальной проводящей системе сердца, что приводит к предвозбуждению (преэкзитации) желудочков. С возникновением предвозбуждения желудочков на ЭКГ регистрируется Δ-волна (дельта-волна).
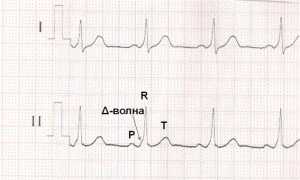
ЭКГ при синдроме WPW. Более быстрое распространение импульса через дополнительный проводящий путь (ДПЖС) приводит к более раннему возбуждению части желудочков – возникает Δ волна, обуславливающая укорочению интервала P-R (P-Q) и расширение комплекса QRS.
Распространенность
По данным различных авторов, распространенность синдрома WPW в общей популяции колеблется от 0,15 до 0,25%. Соотношение между мужчинами и женщинами составляет 3:2.
Синдром WPW встречается во всех возрастных группах. В большинстве случаев клиническая манифестация синдрома WPW возникает в молодом возрасте (от 10 до 20 лет) и гораздо реже – у лиц старшей возрастной группы.
Синдром WPW не связан со структурной патологией сердца. В ряде случаев синдром WPW сочетается с врожденными пороками сердца (дефект межпредсердной и межжелудочковой перегородки, тетрада Фалло, аномалия Эбштейна).
Прогноз
Приступ тахикардии при синдроме WPW редко связан с угрозой развития остановки кровообращения.
Фибрилляция предсердий является жизнеугрожающей у пациентов с синдромом WPW. В этом случае при ФП проведение на желудочки осуществляется в соотношении 1:1 с высокой частотой (до 340 в минуту), что может привести к развитию фибрилляции желудочков (ФЖ). Частота случаев внезапной смерти среди пациентов с синдромом WPW варьирует от 0,15 до 0,39% в течение периода динамического наблюдения от 3 до10 лет.
Механизмы
В основе синдромов предвозбуждения лежит участие дополнительных проводящих структур, являющихся коленом макрориентри атриовентрикулярной тахикардии. При синдроме WPW субстратом патологии является дополнительное предсердно-желу-дочковое соединение (ДПЖС), представляющее, как правило, мышечную полоску миокарда, соединяющую предсердие и желудочек в области предсердно-желудочковой борозды.
Дополнительные предсердно-желудочковые соединения (ДПЖС) можно классифицировать по:
1. Расположению относительно фиброзных колец митрального или трикуспидального клапанов.
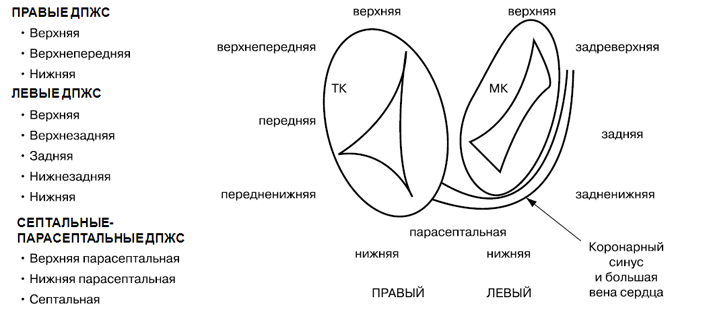
Анатомическая классификация локализации дополнительных предсердно-желудочковых соединений (ДПЖС) при синдроме WPW по F.Cosio, 1999 год. В правой части рисунка представлено схематичное расположение трехстворчатого и митрального клапанов (вид со стороны желудочков) и их соотношение с областью локализации ДПЖС.
Сокращения: ТК — трикуспидальный клапан, МК — митральный клапан.
2. Типа проводимости:
– декрементное – нарастающее замедление проведения по дополнительному пути в ответ на увеличение частоты стимуляции,
– не декрементное.
3. Способности на антеградное, ретроградное проведение или их сочетание. ДПЖС, способные только на ретроградное проведение, считаются «скрытыми», а те ДПЖС, которые функционируют антеградно – «манифестирующими», с возникновением предвозбуждения желудочков на ЭКГ в стандартных отведениях регистрируется Δ-волна (дельта- волна). «Манифестирующие» ДПЖС обычно могут проводить импульсы в обоих направлениях – антероградном и ретроградном. Дополнительные пути только с антероградной проводимостью встречаются редко, а с ретроградной – наоборот, часто.
Атриовентрикулярная реципрокная тахикардия (АВРТ) при синдроме WPW
Атриовентрикулярная тахикардия при синдроме WPW по механизму re-entry подразделяется на ортодромную и антидромную.
Во время ортодромной АВРТ импульсы проводятся антероградно по АВ узел и специализированной проводящей системе из предсердия в желудочки, а ретроградно – из желудочков на предсердия по ДПЖС.
Во время антидромной АВРТ импульсы идут в обратном направлении, с антероградным проведением из предсердий в желудочки через ДПЖС, и ретроградным проведением – через АВ узел или второй ДПЖС. Антидромная АВРТ встречается лишь у 5-10% пациентов с синдромом WPW.
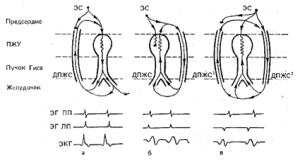
Схема механизмов формирования антидромной и ортодромной атриовентрику-лярной тахикардии при синдроме WPW.
А – механизм формирования ортодромной атриовентрикулярной тахикардии при антеградной блокаде предсердной экстрасистолы (ЭС) в правостороннем дополнительном предсердно-желудочковом соединении. Возбуждение антеградно распространяется через предсердно-желудочковый узел (ПЖУ) и ретроградно активирует предсердия через дополнительный аномальный путь (ДПЖС);
Б – формирование антидромной атриовентрикулярной тахикардии при блокаде предсердной экстрасистолы в ПЖУ и антеградным проведением импульса по левостороннему дополнительному аномальному пути. Ретроградно импульс активирует предсердия через ПЖУ;
В – антидромная атриовентрикулярная тахикардия с участием двух дополнительных контралатеральных аномальных путей (правостороннего – ДПЖС1, левостороннего -ДПЖС2). Внизу представлены схемы электрограмм правого (ЭГ ПП) и левого (ЭГ ЛП) предсердий и ЭКГ во II стандартном отведении во время тахикардии.
Классификация синдрома WPW
Манифестирующий синдром WPW устанавливается пациентам при наличии сочетания синдрома предвозбуждения желудочков (дельта волна на ЭКГ) и тахиаритмии. Среди пациентов с синдромом WPW самая распространенная аритмия атриовентрикулярная реципрокная тахикардия (АВРТ). Термин «реципрокная» является синонимом термина «re-entry» – механизма данной тахикардии.
Скрытый синдром WPW устанавливается, если на фоне синусового ритма у пациента отсутствуют признаки предвозбуждения желудочков (интервал PQ имеет нормальное
значение, нет признаков ∆-волны), тем не менее имеется тахикардия (АВРТ с ретроградным проведением по ДПЖС).
Множественный синдром WPW устанавливается, если верифицируются 2 и более ДПЖС, которые участвуют в поддержании re-entry при АВРТ.
Интермиттирующий синдром WPW характеризуется преходящими признаками предвозбуждения желудочков на фоне синусового ритма и верифицированной АВРТ.
Феномен WPW. Несмотря на наличие дельта волны на ЭКГ, у некоторых пациентов возможно отсутствие аритмии. В этом случае ставится диагноз феномен WPW (а не синдром WPW).
Только у одной трети бессимптомных пациентов в возрасте моложе 40 лет, у которых имеет место синдром предвозбуждения желудочков (дельта волна) на ЭКГ, в конечном итоге появлялись симптомы аритмии. В то же время ни у одного из пациентов с синдромом предвозбуждения желудочков, впервые выявленном в возрасте после 40 лет, аритмия не развивалась.
Большинство бессимптомных пациентов имеют благоприятный прогноз; остановка сердца редко является первым проявлением заболевания. Необходимость проведения эндо-ЭФИ и РЧА у данной группы пациентов вызывает споры.
Клинические проявления синдрома WPW
Заболевание протекает в виде приступов частого ритмичного сердцебиения, которое начинается и прекращается внезапно. Продолжительность приступа от нескольких секунд до нескольких часов, а частота их появления от ежедневных приступов аритмии до 1-2 раз в год. Приступ тахикардии сопровождается сердцебиением, головокружением, предобморочным состоянием, обмороком.
Как правило, вне приступов у пациентов не выявляются признаки структурной патологии сердца или симптомы каких-либо других заболеваний.
Диагностика синдрома WPW
Электрокардиография (ЭКГ) в 12 отведениях позволяет диагностировать синдром WPW.
ЭКГ проявления вне приступа тахиаритмии зависят от характера антеградного проведения по ДПЖС.
При синдроме WPW во время синусового ритма на ЭКГ могут регистрироваться:
1. Более быстрое распространение импульса через дополнительный проводящий путь (ДПЖС) приводит к более раннему возбуждению части желудочков – возникает Δ волна, обуславливающая укорочению интервала P-R (P-Q) и расширение комплекса QRS. Этот вариант ЭКГ соответствует манифестирующей форме синдрома WPW, ДПЖС функционируют антеградно и характеризуется постоянным наличием Δ-волны на фоне синусового ритма.
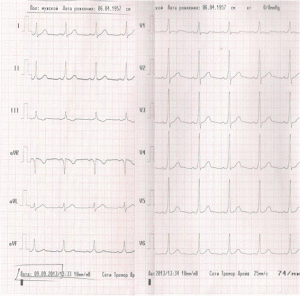
ЭКГ при синдроме WPW. Более быстрое распространение импульса через дополнительный проводящий путь (ДПЖС) приводит к более раннему возбуждению части желудочков – возникает Δ волна, обуславливающая укорочению интервала P-R (P-Q) и расширение комплекса QRS.
2. Признаки предвозбуждения желудочков на фоне синусового ритма (Δ волна, обуславливающая укорочению интервала P-R (P-Q) и расширение комплекса QRS) могут носить преходящий характер. Чередование ЭКГ с Δ волной и ЭКГ без каких-либо изменений соответствует интермиттирующей форме синдрома WPW.
3. При нормальном синусовом ритме на ЭКГ не выявляется каких-либо изменений. Скрытые ДПЖС не функционируют в антеградном направлении, даже при проведении стимуляции вблизи от места их предсердного проникновения. Диагностика основывается на верификации эпизодов тахикардии АВРТ.
Электрокардиограмма во время тахикардии при синдроме WPW
Ортодромная тахикардия обычно имеет частоту в пределах 140-240 уд/мин. Комплекс QRS обычно узкий, и в этом случае зубцы Р видны после окончания желудочкового комплекса с характеристикой R-P
Пороки сердца — классификация, диагностика, лечение и прогноз
 Пороками сердца называют врождённые или приобретённые патологии клапанов сердца, стенок или перегородок миокарда, а также отходящих от сердечной мышцы крупных сосудов, в результате чего нарушается нормальный ток крови в миокарде и развивается недостаточность кровообращения.
Пороками сердца называют врождённые или приобретённые патологии клапанов сердца, стенок или перегородок миокарда, а также отходящих от сердечной мышцы крупных сосудов, в результате чего нарушается нормальный ток крови в миокарде и развивается недостаточность кровообращения.
Классификация пороков сердца
На сегодня существует довольно много классификаций пороков сердца.
По этиологии возникновения различают:
— Врождённые пороки, которые развиваются в в следствии патологии внутриутробного развития в результате внешних или внутренних причин. К внешним причинам относят экологические, лекарственные, химические, вирусные и так далее. К внутренним причинам относятся различные отклонения в организме родителей. Например наследственный фон, гормональный дисбаланс у женщины в период беременности и прочие.
— Приобретённые пороки возникают в любом возрасте, то есть после рождения, в следствии травм сердца или каких-то заболеваний. Наиболее частой причиной развития приобретённых пороков становится ревматизм. Также пороки сердца могут развиваться в следствии атеросклероза, травм миокарда, ИБС, сифилиса и других заболеваний.
По локализации различают:
- Порок митрального клапана — изменения в митральном клапане (его ещё называют двухстворчатым), которым находится между левым желудочком и левым предсердием.
- Порок аортального клапана — патология в аортальном клапане, который находится в преддверии аорты.
- Порок трикуспидального клапана — нарушение трикуспидального (трёхстворчатого) клапана. Иногда так и называют «порок трёхстворчатого клапана», но это не совсем корректное название, так как в сердце есть ещё одни трёхстворчатый клапан — аортальный. Трикуспидальный клапан регулирует поток крови из правого предсердия в правый желудочек.
- Порок лёгочного клапана — это патология лёгочного клапана, который находится в преддверии лёгочного ствола (артерии).
- Незакрытый артериальный проток (овального отверстия) — это врождённая патология, когда не срастается артериальный проток новорожденных. Довольно часто в первый год жизни девочки (данный вид порока обычно встречается у девочек), проток сам срастается и соответственно порок проходит.
Дефект предсердной перегородки — патологические нарушения перегородки между левым и правым предсердиями. Дефекты предсердной перегородки могут возникать в трёх местах:
- верхней — sinus venosus,
- средней — ostium secundum
- и нижней части — ostium primum.
Дефект межжелудочковой перегородки — нарушения перегородки между левым и правым желудочками. Также может появляться в трёх отделах перегородки:
- верхней — мембранозный,
- средней — мышечный
- и нижней части — трабекулярный дефект.
Транспозиция магистральных артерий (сосудов) — критический врождённый порок сердца, который характеризуется желудочково-артериальным дискордантным и предсердно-желудочковым конкордантным соединениям.
Декстрокардия — неправильное расположение сердца, то есть большая его часть находится в правой части грудной клетки полностью симметрично нормальному. При этом происходит «обратное» расположение исходящих и входящих сосудов.
Также встречаются комбинированные пороки. Наиболее частые из них это:
- Тетрада Фалло — сочетание стеноза легочной артерии, дефекта межжелудочковой перегородки и декстрапозиция аорты. При таком пороке со временем развивается гипертрофия правого желудочка.
- Триада Фалло — сочетание стеноза легочного ствола, гипертрофии правого желудочка и дефекта межжелудочковой перегородки.
- Пентада Фалло — сочетание дефекта межпредсердной перегородки и тетрады Фалло.
- Аномалия Эбштейна — очень редкий врождённый порок, характеризующийся недостаточностью трикуспидального клапана в результате того, что атриовентрикулярного клапана вместо того, чтобы исходить из предсердно-желудочкового кольца, исходит сразу из стенок правого желудочка, что приводит к уменьшению внутреннего объёма правого желудочка и незаращением овального отверстия.
По анатомическим изменениям различают:
- Стеноз — сужение отверстия сосудов или клапанов и как следствие препятствие нормальному току крови.
- Атрезия — отсутствие или сужение сосуда, полости или отверстия, ведущее к затруднению или нарушению нормального тока крови.
- Коарктация — то же что и стеноз.
- Недостаточность или дефекты — недостаточно развитый клапан, стенки или сосуды сердца.
Различают два основных вила:
1. дефекты обструкции — это когда клапаны, вены или артерии атрезированы или стенозированы
2. и дефекты перегородки, отделяющей правую часть миокарда от левой.
Гипоплазия — недоразвитость, обычно какой-то одной части миокарда, например левой или правой. В результате вторая часть (сторона) миокарда выполняет двойную нагрузку.
Сочетание патологий, когда сочетаются два или более анатомических вышеперечисленных изменений. Например стеноз-дефект.
Комбинация — это когда сочетаются несколько пороков с разной локализацией, например митрально-аортальный и так далее.
В соответствии с гемодинамикой различают:
I степени — незначительные изменения.
II степени — умеренные изменения.
III степени — резкие изменения.
IV степени — терминальные изменения.
Также по гемодинамике различают:
Белые пороки, когда нет смешения венозной и артериальной крови, то есть с лево-правым направлением сброса. Среди белых пороков различают четыре вида:
- При обогащении лёгочном (малом) круге кровообращения. Например при открытом овальном отверстии, дефект межжелудочковой перегородки и так далее.
- При обеднении лёгочного кровообращения. Например пульмональный изолированный стеноз.
- С обогащением телесного (большого) круга кровообращения. Например аортальный изолированный стеноз.
- Без значительного нарушения гемодинамики. Например диспозиция сердца.
Синие пороки сердца — это когда происходит заброс венозной крови в артериальную при нарушении право-левого тока. Синие пороки разделяют на два вида:
С обогащением лёгочного круга. Например при комплекс Эйзенменгера или абсолютной транспозиция магистральных сосудов.
С обеднением лёгочного круга. Например аномалия Эбштейна или тетрада Фалло.
Диагностика
Для диагностики используют по показаниям:
- ЭКГ,
- УЗИ сердца и Допплер-эхо-КГ,
- рентгенография сердца и контрастная рентгенография сердца.
Симптомы и лечение
Симптомы каждого отдельного порока различные, как и лечение, которое может быть как консервативным, так и хирургическим (экстренное оперативное вмешательство или плановая операция). При чём терапевтическое лечение является вспомогательным-симптоматическим и только оперативная терапия считается в большей степени радикальной.
Прогноз
Прогноз лечения зависит от многих факторов и рассматривается при каждом пороке отдельно. Но в любом случае, главным фактором положительного прогноза является раннее обращение и назначение радикального адекватного лечения.
Аномалия Эбштейна — что это такое?
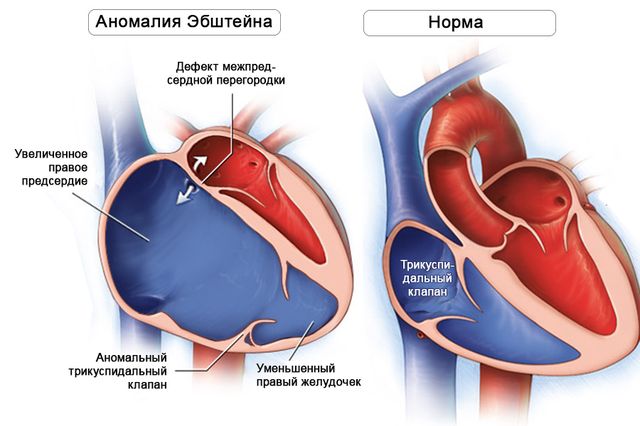
В 1866 году немецкий врач-терапевт впервые описал врожденное заболевание сердца, при котором створки (створка) правого клапана прикрепляются со смещением в сторону полости правого желудочка. В результате смещения желудочек становится меньше, а правое предсердие – больше нормы. Такой порок сегодня называют аномалия Эбштейна.
Получается, что полость правого желудочка сердца человека разделяется на две неравномерные части, граница которых проходит по смещенному вниз отверстию клапана. Снизу располагается собственно желудочек, а сверху – надклапанная часть, называемая еще атриализованной. Последняя оказывается соединенной с правым предсердием.
Если в структуре сердца есть какие-то несвойственные здоровому органу изменения, оно работает неправильно, что отражается на общем состоянии.
При аномалии Эбштейна в большинстве случаев (около 80%) сообщение между предсердиями нарушается. Возможных причин этого явления две:
- Увеличение овального отверстия, которое у здоровых малышей постепенно с ростом организма зарастает.
- Патология (дефект) межпредсердной перегородки, или сокращенно ДМПП.
Аномалия Эбштейна это редкое явление, его часть от всех известных пороков сердца составляет меньше 1%. Она не имеет закрепленности за половой принадлежностью, встречается у мальчиков и девочек.
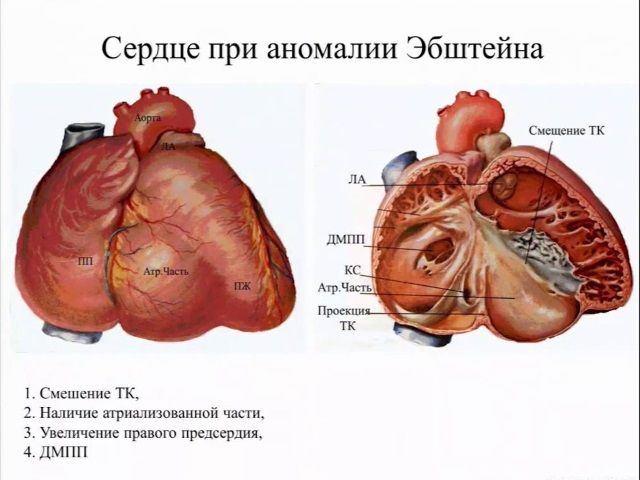
Редко эта аномалия развивается самостоятельно, чаще всего новорожденные с таким диагнозом имеют другие патологии сердца:
- сужение (стеноз) легочной артерии;
- митральная недостаточность (частичное смыкание левого клапана, нарушающее ток крови);
- открытый артериальный проток;
- атрезия (отсутствие просвета, заращение) аорты (самая тяжелая форма порока сердца).
Патологию Эбштейна может усугублять синдром Вольфа-Паркинсона-Уайта (wpw). Это ситуация, когда преждевременно наступает период возбуждения желудочков. Проблема чаще поражает мужское население в возрасте от 10 до 20 лет. Иногда – старше.
- Причины и симптомы
- Способы диагностики
- Лечение
Причины и симптомы
Науке до сих пор неизвестны точные причины, по которым развивается эта аномалия. Но есть предположения, согласно которым она возникает на генетическом уровне, и в ее развитии играет роль состояние внешней среды.
Имеются данные о том, что ребенок может родиться с такой патологией, если его мама, будучи беременной, принимала препараты лития или перенесла инфекционное заболевание.
Особенности гемодинамики аномалии Эбштейна у детей могут различаться в зависимости от того, насколько сильно сместился и деформировался трехстворчатый клапан, а также от изменений правого желудочка и предсердия. Важное значение в клиническом проявлении патологии имеет сформировавшийся венозно-артериальный шунт.
Аномалия Эбштейна в кардиологии считается заболеванием, при котором симптомы не всегда могут быть выраженными. В таком случае для диагностики необходимы инструментальные исследования. Выявить проблему можно лишь на основании данных:
- рентгена грудной клетки;
- электрокардиограммы.
Если же клинические проявления ярко выражены, то диагноз ребенку ставят уже в роддоме или через некоторое время после выписки.
В физическом развитии дети с таким диагнозом не отстают от своих сверстников. Но симптомы заболевания дают о себе знать в виде:
- жалоб на боли в области сердца;
- большой утомляемости, проявляющейся при нагрузках;
- одышки;
- частых сердцебиениях (иногда в течение длительного времени);
- потери сознания.
При внешнем осмотре у детей заметна синюшность (цианоз). Большинство из них имеет измененный цвет кожи с рождения, но у некоторых он проявляется в возрасте с 3 до 12 лет. Синюшный оттенок более выражен, если увеличивается венозно-артериальный сброс. В соответствии с его концентрацией цвет кожи меняется с малинового на темно-синий. Цианоз не наблюдается в том случае, если нет межпредсердного сообщения.
Есть еще несколько симптомов, по которым определяют эту аномалию:
- набухание вен на шее;
- их заметная пульсация, ритм которой совпадает с сердечными сокращениями;
- деформация первых пальцевых фаланг на руках и ногах.
Из-за изменений пальцы напоминают барабанные палочки (с утолщениями на концах) или приобретают форму часов (округляются). За это их называют «барабанные пальцы» или «часовые стекла».
Если к сердечной патологии присоединяется стеноз легочной артерии, то это приводит к уменьшению концентрации кислорода в клетках крови. Внешне патологические изменения проявляются в том, что больной часто садится на корточки.
У 50% имеющих такой диагноз заметно выпирание грудины с левой стороны. Это «сердечный горб». Причина его появления – увеличение размеров правого предсердия.
 Когда врач проводит аускультацию, то определяет глухие и слабые тоны сердца. У некоторых больных прослушивается шум в левой части грудины, что свидетельствует о недостаточной функциональности трехстворчатого клапана.
Когда врач проводит аускультацию, то определяет глухие и слабые тоны сердца. У некоторых больных прослушивается шум в левой части грудины, что свидетельствует о недостаточной функциональности трехстворчатого клапана.
При диагностировании аномалии Эбштейна у новорожденного из-за дисфункции правого желудочка происходит нарушение большого круга кровообращения вследствие неправильного тока крови. Это начинает проявлять себя уже в первом полугодии жизни малыша (иногда – гораздо позже). Ребенок часто дышит, у него учащенное сердцебиение, на шее пульсируют вены, увеличенный размер печени. Симптомы имеют плохой прогноз.
Способы диагностики
Обнаружить патологию при внутриутробном развитии плода можно с помощью аппарата УЗИ на сроке беременности от 18 до 22 недель. К этому времени у малыша может быть обнаружена задержка развития. При тяжелых формах патологии ставится вопрос о прерывании беременности, поскольку статистика свидетельствует, что только 5% больных смогут дожить до 50-летнего возраста, а 50% грудных детей с таким диагнозом умрут в течение первого года жизни.
Электрокардиография (экг) показывает:
- рост мышечной массы правого предсердия;
- смещение вправо активности электрических процессов;
- аритмию и т.д.
На электрокардиограмме изображены ритмы с нарушениями. По ней также диагностируют проблемы с проводимостью кровотока между отделами.
Чтобы определить силу тона сердца, используют фонокардиографию (записывают вибрации сердечной мышцы, а также звуки, которые получаются при ее деятельности).
Следующий метод исследования – эхокардиография (эхокг). Она позволяет обнаружить деформацию эхосигнала, а также аномальный рост правого предсердия и уменьшение правого желудочка.
 Кроме названных инструментальных исследований подтвердить (или опровергнуть) диагноз помогают ангиография, катетеризация (внутриполостная экг) и рентген.
Кроме названных инструментальных исследований подтвердить (или опровергнуть) диагноз помогают ангиография, катетеризация (внутриполостная экг) и рентген.
На рентгенограмме видны увеличенные размеры сердца, оно напоминает шар (иногда перевернутую чашу). В косых проекциях зафиксированы признаки аномального роста правого предсердия, а также верхней части правого желудочка. Левые отдела сердечной мышцы обычно не изменены.
Лечение
Аномалия Эбштейна у взрослых и детей предусматривает два вида терапии:
- Медикаментозную.
- Оперативную.
Неоперативный вариант подходит лишь тогда, когда отклонения от нормы несущественные и не мешают жизнедеятельности человека. В таком случае работу сердца поддерживают с помощью лекарственных препаратов:
- антиаритмиков (Аденозин, Дизопирамид и др.);
- диуретиков (уменьшают содержание жидкости и выводят воду и соль с мочой);
- ингибиторов АПФ (Каптоприл, Эналаприл);
- сердечных гликозидов (Дигоксин, Строфантин, Изоланид и др.).
Цель терапии – предотвратить дальнейшее развитие патологии.
В случаях серьезного отклонения от нормы больному делают операцию. Суть ее состоит в том, что пациенту устанавливают протез сердечного клапана из натурального материала или сплава титана. Во втором варианте больной должен принимать в течение всей жизни лекарственные препараты, разжижающие кровь.
 Другой способ оперативного вмешательства – пластическая операция, в ходе которой реконструируют (восстанавливают) естественный клапан. Для этого часть предсердия, которая выходит за пределы нормы, ушивают. Но операция не всем показана, поскольку степень развития патологии у больных различается.
Другой способ оперативного вмешательства – пластическая операция, в ходе которой реконструируют (восстанавливают) естественный клапан. Для этого часть предсердия, которая выходит за пределы нормы, ушивают. Но операция не всем показана, поскольку степень развития патологии у больных различается.
Прогноз зависит от тяжести заболевания. Способ терапии определяется в каждом конкретном случае индивидуально. У больного к 20-30 годам часто развивается сердечная недостаточность, которая заканчивается летальным исходом.
Чем сильнее выражена синюшность кожи больных детей, тем хуже прогноз. При диагнозе «тяжелая сердечная недостаточность» максимальная продолжительность жизни – несколько лет.
Болезнь постоянно прогрессирует, поэтому с течением времени у больного возможны:
- инсульт;
- патологии сердечного ритма;
- тромбоэмболия.
Люди, которые рождаются с таким недугом, могут вести обычный образ жизни, но беречь себя все-таки следует. Нужно избегать серьезных физических нагрузок, авиаперелетов, забыть о вредных привычках, правильно питаться и научиться позитивно мыслить.
Аномалия Эбштейна: причины заболевания, основные симптомы, лечение и профилактика
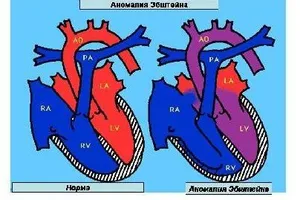
Представляет собой редкий врожденный порок сердца, обусловленный смещением трехстворчатого клапана книзу (ближе к правому желудочку), что сопровождается увеличением полости правого предсердия и уменьшением полости правого желудочка.
Причины
Предположительно развитию данной аномалии способствует наследственная предрасположенность, попадание в первом триместре в организм плода лития, патологическое течение беременности, обусловленное постоянной угрозой выкидыша и тяжелой формы токсикоза, наличие у беременной женщины тяжелых хронических соматических заболеваний, таких как сахарный диабет, тяжелая форма анемии, системная красная волчанка и тиреотоксикоз.
Также заболевание может развиваться при влиянии на плод различных тератогенных агентов (алкоголя, некоторых лекарственных средств, гамма-излучения, наркотических веществ и курения) либо биологических мутагенов, например, перенесенных во время беременности таких инфекционных заболеваний, как краснуха, скарлатина и корь.
Симптомы
Клинически порок сердца проявляется функциональной несостоятельностью трикуспидального клапана, незаращением овального отверстия и уменьшением размеров правого желудочка. Выраженность симптомов дефекта и сроки их развития обусловлены степенью смещения клапана.
У некоторых групп пациентов клинические симптомы недуга отсутствуют в течение длительного времени либо являются недостаточно выраженными, в связи с чем патология выявляется при выполнении эхокардиографии.
С учетом тяжести гемодинамических изменений различают три стадии этого недуга:
I стадия отличается бессимптомным течение и встречается очень редко;
II стадия характеризуется наличием тяжелых гемодинамических изменений, данная стадии разделяется на два вида IIa – не сопровождается развитием аритмии, IIb – сопровождается нарушением ритма сердца;
III стадия, ассоциирована с тяжелой формой декомпенсации.
Первые симптомы патологии, как правило, возникают в раннем детстве, реже – в пубертатном периоде. Такие пациенты довольно тяжело реагируют даже на незначительные нагрузки, у них еще в раннем возрасте наблюдается возникновение одышки при минимальных нагрузках, синюшности кожи, выраженной слабости, чрезмерной утомляемости боли в области сердца, нарушения ритма сердца. Также у таких малышей может возникать пульсация и набухание шейных вен, развитие гипотонии, увеличение размеров печени.
Диагностика
Предположить наличие у пациента порока сердца может позволить проведение электрокардиограммы, рентгенологическое изучение состояния органов грудной клетки. Для подтверждения диагноза может потребоваться проведение ультразвукового обследования сердца, вентрикулографии и магниторезонансной томографии.
Лечение
Использование консервативного лечения оправдано только в случае незначительных дефектов не связанных с выраженными нарушениями в работе сердечнососудистой системы. В первую очередь медикаментозное лечение направлено на устранение или облегчение негативной симптоматики, с этой целью больному назначают антиаритмические средства и сердечные гликозиды.
При необходимости проводят хирургическое лечение обусловленное проведением протезирования либо пластической коррекции дефектов.
Профилактика
Профилактика развития данной сердечной аномалии основывается на исключении тератогенного и мутагенного влияния на плод, а также своевременном лечении у беременных любых соматических заболеваний.
Полный обзор аномалии Эбштейна: этиология, клиника, лечение

Рубрика: Медицина
Дата публикации: 08.04.2018 2018-04-08
Статья просмотрена: 2095 раз
Библиографическое описание:
Даниленко, О. А. Полный обзор аномалии Эбштейна: этиология, клиника, лечение / О. А. Даниленко, Д. И. Белохвостик, А. Э. Ракович, Я. С. Татусь. — Текст : непосредственный // Молодой ученый. — 2018. — № 14 (200). — С. 110-112. — URL: https://moluch.ru/archive/200/49195/ (дата обращения: 15.12.2020).
Аномалия Эбштейна — редкий врождённый порок сердца. При этой врождённой аномалии сухожильные хорды одной или двух створок трёхстворчатого клапана прикрепляются не к сосочковым мышцам, а к стенкам правого желудочка. Задняя створка трёхстворчатого клапана смещается в полость правого желудочка практически всегда, однако, так же часто смещается и септальная створка. Смещенные створки обычно деформированы, дистрофичны, а их хорды укорочены. К атриовентрикулярному фиброзному кольцу остаётся прикреплённой лишь передняя створка трёхстворчатого клапана. Однако она значительно увеличена в размерах и имеет трапециевидную форму, и в большинстве случаев является единственной нормально функционирующей створкой трехстворчатого клапана. Наличие такого дефекта приводит к уменьшению полости правого желудочка и разделению её плоскостью смещенного вниз клапанного отверстия на две части. Таким образом, та часть, которая находится ниже этой плоскости и является собственно желудочком, а та часть, которая располагается выше плоскости (надклапанная), объединяется с правым предсердием. Все это приводит к деформации и расширению фиброзного кольца, а в дальнейшем к недостаточности трёхстворчатого клапана.
Согласно данным литературы аномалия Эбштейна является довольно редкой патологией, частота которой среди всех врожденных пороков сердца не превышает и 1 %. Данная патология встречается в 1 случае на 20000 новорожденных. В настоящее причины возникновения аномалии Эбштейна остаются недостаточно изученными. В возникновении данной патологии большую роль играют генетическая предрасположенность и факторы внешней среды. Возникновение данной патологии чаще всего связывают с поступлением лития в организм матери на ранних сроках беременности. Различные инфекционные заболевания (корь, краснуха и др.) и тяжелые сопутствующие заболевания (сахарный диабет, анемии различного генеза и др.) беременной могут привести к возникновению не только данной аномалии, но и другим врожденным порокам сердца.
Согласно новой классификации(1988г) данного порока выделяются 4 типа аномалии Эбштейна, отличающихся по уровню прикрепления и степени деформации передней створки трехстворчатого клапана.
Тип А: передняя створка клапана увеличена, движение ее свободно. Септальная и задняя створки умеренно смещены в сторону правого желудочка. Нижняя часть правого желудочка небольшая, стенка ее истончена, сократимость нормальная. Трабекулярная часть правого желудочка развита нормально. Полость правого желудочка имеет нормальные размеры.
Тип В: передняя створка клапана утолщена и значительно увеличена в размере, движение ее свободно. Межхордальные пространства уменьшены в размерах. Задняя и септальная створки клапана опущены глубоко в правый желудочек и приращены к миокарду. Нижняя (атриализированная) часть больше собственно желудочка, в связи с чем ее сократимость значительно нарушена.
Тип С: передняя створка клапана фиксирована к передней стенке правого желудочка, что приводит к ограничению ее движения. Межхордальные пространства значительно уменьшены в размерах. При данном типе аномалии наблюдается выраженное смещение задней и септальной створок. Атриализированая часть значительно увеличена, стенка ее тонкая, сократимость нарушена. Правый желудочек
Тип D. Правый желудочек почти полностью атриализирован, выслан приросшей к нему фиброзной тканью передней створки клапана. Межхордальные пространства полностью облитерированы. Задняя и септальная створки отсутствуют. Приточная часть правого желудочка представляет собой несокращающуюся полость, где имеется небольшой выводной отдел.
Клинические проявления аномалии Эбштейна зависят от степени выраженности анатомических дефектов и гемодинамических нарушений. Большинство детей, родившихся с этим пороком, переживают младенческий возраст. У пациентов с незначительными анатомическими изменениями клинические проявления могут отсутствовать. Основными клиническими симптомами данной патологии являются: одышка, быстрая утомляемость при незначительных физических нагрузках, головокружение, диффузный цианоз, отеки нижних конечностей, различные нарушения ритма (чаще всего наблюдаются приступы пароксизмальной тахикардии, WPW-синдром).
Для выявления аномалии Эбштейна применяются различные методы диагностики. На ЭКГ выявляются признаки гипертрофии правого предсердия, отклонение ЭОС вправо, различные нарушения сердечного ритма: экстрасистолии, пароксизмальная тахикардия, мерцательная аритмия. При проведении фонокардиографии определяется ослабление I тона у левого края грудины в 3 и 4 межреберьях. Во втором межреберье у левого края грудины отмечается ослабление II тона. В четвёртом-пятом межреберьях слева регистрируется систолический шум, обусловленный недостаточностью трёхстворчатого клапана. При проведении эхокардиографии выявляются основные анатомические дефекты, соответствующие аномалии Эбштейна. При проведении доплер-эхокардиография выявляются признаки недостаточности трёхстворчатого клапана. На рентгенограмме ОГК определяются признаки гипертрофии правого предсердия и верхних отделов правого желудочка. При проведении ангиокардиографии определяется интенсивное контрастирование расширенного правого предсердия и атриализованной части правого желудочка. Дистальная (конечная) часть правого желудочка контрастируется слабее и с замедлением, определяется уменьшение его диаметра.
Для лечения аномалии Эбштейна применяются как консервативные, так и хирургические методы лечения. Медикаментозная терапия, как правило, проводится для лечения аритмий, а также для уменьшения выраженности симптомов сердечной недостаточности. Антикоагулянтная терапия проводится пациентам с мерцательной аритмией и приступами пароксизмальной тахикардии. Для пациентов с выраженной сердечной недостаточностью проводится терапия сердечными гликозидами, диуретиками. При тяжелых нарушениях ритма проводится имплантация кардиостимулятора либо кардиовертера. Хирургическое лечение: пациентам до 15 лет проводится пластика клапана, пациентам старше 15 лет проводится протезирование трехстворчатого клапана. Операция выполняется на открытом сердце, в условиях аппарата искусственного кровообращения. Летальность при данных оперативных вмешательствах составляет от 10 до 50 % и зависит от степени выраженности порока и его осложнений. Восстановление трудоспособности пациентов возможно уже через год.