Вульвовагинит у девочек симптомы способы лечения
Вульвовагинит у девочек симптомы способы лечения

Вульвиты и вагиниты являются самой часто встречающейся патологией в детской гинекологии, с которой обращаются девочки от 0 до периода пубертата (полового созревания). Причин для такого широкого распространения данной патологии несколько, и начинать отслеживать их необходимо с момента зачатия, так как от здоровья мамы во многом зависит и здоровье девочки в первые 3 года после рождения.
Если у матери в период беременности были выявлены такие инфекции как уреоплазма, микоплазма, хламидии, гарднерелла, кандида (молочница), они же могут стать причиной ранних вульвитов и циститов у девочек, даже в том случае, если мама пролечивала инфекции во время беременности.
Второй причиной развития вульвитов является длительное использование памперсов. Если до 6 мес. отказываться от этих удобных средств гигиены трудно, то после полугода уже нужно начинать приучать ребёнка к горшку. Все мамы прекрасно знают, как реагирует слизистая вульвы на редкую смену подгузников – воспалением.
Чтобы памперсы в полной мере выполняли свою гигиеническую функцию их нужно менять не реже 1 раза в 4 часа или после каждой дефекации. Флора кишечника с каловыми массами попадает на нежную слизистую вульвы и во влагалище девочки и очень быстро вызывает раздражение слизистой, а при нарушении гигиены становится частью биоценоза влагалища, что часть приводит к развитию вульвовагинитов.
Вульвовагинит может развиться не только на фоне изменения флоры влагалища, но и стать последствием аллергической реакции на прикорм, сладости, красители и консерванты, содержащиеся в пище. Такой вульвит проявляется через несколько часов после нарушения диеты, и для него будут типичны не гнойные выделения, а выраженная гиперимия слизистой, отёчность вульвы, может появиться мелкая сыпь по типу крапивницы и сильный зуд. Данные проявления могут сочетаться с реакцией на коже лица и тела ребёнка, нарушением дефекации.
Для девочек от 3 до 7 лет характерны неспецифические вульвовагиниты, развивающиеся при несоблюдении личной гигиены. Нужно сразу отметить, что ежедневный туалет вульвы для девочек даже важнее, чем для женщин, так как у девочек отсутствуют защитные механизмы, появляющиеся у девушек в период наступления менархе (первая менструация).
Для мам нужно помнить, что при появлении обильных слизистых, гнойных, серозных выделений на трусиках девочки, нужно срочно обратиться к детскому гинекологу для обследования и правильного выбора лечения.
Мною, как детским гинекологом замечено, что проявлениям вульвита часто предшествуют ОРВИ и ОРЗ у девочек, детские вирусные инфекции. В связи с этим рекомендую с появлением первых симптомов вирусной инфекции усиливать ежедневную гигиену девочки применением сидячих ванночек со свежим отваром ромашки или орошением вульвы один-два раза в день раствором антисептиков – мирамистина 0,01% раствором, фурацилином, хлоргексидином.
Мамам необходимо помнить и о кандидозных вульвитах, причиной которых является антибиотикотерапия. После применения антибиотиков всегда на вульве девочек появляются белые хлопья или налёт, могут появиться жалобы на зуд вульвы и даже ссадинки и язвочки.
Для профилактики кандидоза вместе с антибиотиками сразу необходимо начинать приём микостатиков.
В заключении хотелось бы обратить внимание родителей на такое доступное и необходимое для правильного выбора лечения исследование, как бактериологический посев с определением чувствительности к антибиотиками, бактериофагам.
Зачастую, рутинный мазок на влагалищную флору даёт врачу информацию лишь о степени воспалительного процесса, никак не помогая в выборе терапии. Бактериологическое же исследование даёт нам информацию и о разнообразии присутствующих в биоценозе влагалища микроорганизмов, их количестве и их же чувствительности к препаратам. Таким образом, бактериологический посев из влагалища девочки при наличии жалоб и симптомов следует сдавать при первом визите к детскому гинекологу.
Лечение вульвита и вульвовагинита
Воспаление вульвы носит название вульвита, слизистой оболочки влагалища — вагинита. Эти заболевания достаточно часто сочетаются друг с другом, что носит название вульвовагинита. Существует два механизма развития такой болезни:
Первичный — вагинит. При этом заболевании микроорганизмы, провоцирующие воспаление, выделяют продукты распада и токсины. В результате железы начинают работать активнее, увеличивается объем выделений из половых путей. Они оказывают раздражающее действие на вульву, это приводит к общему воспалению;
Первичный — вульвит. Имеет место восходящая инфекция. В отсутствие терапии вульвита у женщин патогенная флора «поднимается» выше, на слизистую вагины, провоцируя воспаление.
Встречаются также случаи одновременного распространения воспаления на все слизистые оболочки половых путей. Причиной могут выступать и патогенные микроорганизмы, и те, которые присутствуют в составе флоры в малых количествах в нормальном состоянии.
Причины заболевания
Размножение условно-патогенных и патогенных микроорганизмов является основной причиной формирования воспаления. «Расположить» поверхность слизистых к этому могут некоторые факторы:
Несоблюдение гигиены слишком редкие или частые подмывания;
Механические микроповреждения слизистых при активном ведении половой жизни, ношении тесной одежды, случайной травме во время подмывания, гинекологического вмешательства;
Химические воздействия и аллергии — на белье, гигиенические прокладки, в том числе используемые при недержании мочи и пр.;
Антибактериальная терапия (вызывает нарушение микрофлоры);
Гормональные изменения — климакс, беременность, пубертатный период у девочек;
Эндокринные нарушения — недостаточная функция яичников, сахарный диабет;
Нарушения метаболизма — нехватка витаминов/минералов;
Свищи кишечника, мочевыводящей системы.
Исходя из причин выделяют первичный вульвит, когда воспаление формируется в результате повреждений или несоблюдения гигиены, и вторичный — причиной болезни становятся воспаленные органы (матка, почки и др.).
Так, у половозрелых женщин слизистая оболочка лучше защищена от размножения бактерий и грибков, что связано с составом флоры (молочнокислые бактерии и пр.), уровнем кислотности секрета. У девочек слизистые тоньше, а в микрофлоре преобладают кокки, среда секрета щелочная. Во время климакса снижение уровня женских половых гормонов приводит к структурным изменениям слизистой оболочки, атрофическим процессам. Секрета становится меньше, слизистая истончается, недостаточно увлажняется. Она подвержена микротравмам, инфекциям.
Симптомы болезни
Воспаление слизистых имеет ряд характерных симптомов. Они зависят от того, подвержена воспалению только вульва или задействованы ткани слизистой оболочки влагалища. В целом это состояние характеризуется:
Отеком, краснотой вульвы, иногда — появлением участков эрозии, язв;
Болезненными ощущениями, жжением, зудом (неприятные симптомы усиливаются при физической активности, актах дефекации, мочеиспускания, половых контактах);
Усилением выделений, нетипичным их характером: появляются серозно-гнойные, творогообразные, сукровичные (в зависимости от возбудителя инфекции, степени тяжести течения болезни). Так, при инфицировании кишечной палочкой появляются водянистые бели, стафилококком — желтые, при кандидозном поражении — творожистые белые, налет.
В связи с зудом и болями могут наблюдаться раздражительность, бессонница, снижение полового влечения. У девочек могут появляться признаки повышенной нервной возбудимости, нарушения сна.
Возможные осложнения и опасность болезни
Несвоевременное или неправильное лечение вульвита/вульвовагинита может стать причиной того, что болезнь приобретает хроническую форму. Она отличается периодическими обострениями, трудностью терапии, может возникнуть гипертрофия сальных желез. У девочек могут наблюдаться синехии, что иногда требует оперативного вмешательства.
Вульвовагинит может стать причиной заболеваний органов мочевыводящей системы, шейки матки, органов малого таза — аднексита, эндометрита и пр., а также связанного с ними бесплодия.
Диагностика вульвита
Диагностику проводит врач-гинеколог следующим образом:
Сбор жалоб, анамнеза;
Чтобы определить, какие микроорганизмы спровоцировали патологический процесс, выполняется бактериоскопия мазков, а также культуральный посев с определением чувствительности к антибиотикам. Также важно выявить сопутствующие заболевания, которые могут быть причиной воспаления или влиять на защитные механизмы организма.
Лечение вульвита
Лечение вульвита у женщин подразумевает комплексный подход и применение системной и местной терапии. Важно исключить раздражающие факторы и причины появления воспаления одновременно с мерами по ликвидации воспаления наружных половых органов.
Лечение вульвита у девочки подразумевает постельный режим. Для взрослых пациенток это необязательно при сравнительно хорошем самочувствии.
Препараты врач подбирает с учетом результатов анализов:
Противовирусные, иммуномодулирующие и пр.
Учитывается не только вид бактериального возбудителя, но и чувствительность к антибиотикам. Это позволяет подобрать эффективное лечение. Если имеет место кандидозная форма болезни, назначают противогрибковые средства. При хроническом рецидивирующем вульвите пациентке может быть рекомендовано дополнительное лечение: прием витаминов, общеукрепляющих, иммуномодулирующих средств.
Специфические вульвиты (гонорейный, хламидийный и др.) требуют особого подхода. Болезни, спровоцированные размножением условно-патогенной флоры, могут подлежать лечению с помощью местных средств.
Местная терапия также выступает дополнением к основному системному лечению. Она позволяет быстро унять болезненные симптомы и повысить эффективность курса, ускорить выздоровление. Половые органы можно обрабатывать с помощью назначенных врачом растворов и антисептиков, ванночек, компрессов, спринцеваний. Широко применяют вагинальные таблетки, свечи. Даже в том случае, когда воспаляется только вульва и не задействована слизистая влагалища, свечи будут эффективным способом профилактики восхождения инфекции.
Если вульвит вызван аллергической реакцией, применяют антигистаминные средства; в случаях, когда он выступает результатом механического повреждения тканей, врач может порекомендовать регенерирующие, репаративные средства. Нормализация гормонального фона и обменных процессов — обязательное условие выздоровления.
Вы можете получить помощь квалифицированного врача-гинеколога: обратитесь в клинику «Семейный доктор», опытные специалисты помогут в решении деликатного заболевания. Современное оснащение отделения гинекологии позволит пройти комплекс необходимых обследований, а опытный специалист назначит эффективное лечение.
Консультации и приемы в клинике проводятся по предварительной записи. Мы работаем в выходные и праздничные дни. Запись на прием по телефону контакт-центра +7 (495) 775 75 66 , через форму on-line записи и в регистратуре клиники.
Воспалительные заболевания половых органов (вульвит, вагинит, вульвовагинит)
Воспалительные заболевания половых органов (вульвит, вагинит, вульвовагинит)
Воспалительный процесс в области вульвы (вульвит), влагалища (вагинит) или вульвы и влагалища (вульвовагинит) чаще наблюдается у девочек дошкольного возраста.

Чаще причиной бывает неспецифическая (условно-патогенные аэробы и анаэробы, хламидии, грибы, вирусы, простейшие и др.) инфекция. Однако, могут быть и такие грозные в этом возрасте возбудители как гонококки, микобактерия туберкулеза, коринебактерии дифтерии, трихомонады. Вульвовагинит может развиться на фоне инородного тела, которое девочка из-за любопытства смогла ввести во влагалище, при глистной инвазии, онанизме, нарушениях защитных свойств организма вследствие вторичной инфекции.
- выделения из половых путей 62-92%:
- гноевидные;
- с примесью крови;
- гноевидно-кровянистые;
- творожистые;
- «сливкообразные»;
- гиперемия и отечность вульвы 82%;
- дискомфорт (рези, жжение и т.п.)32%;
- болезненность вульвы 74%;
- дизурия 19%;
- зуд вульвы и влагалища 45-58%.
- изъязвление кожи наружных половых органов и стенок влагалища
- инфекция мочевыводящих путей
- нарушение оттока мочи
- вторичное воспаление слизистой оболочки влагалища
Детальный сбор анамнеза
- атопии и аллергические проявления у девочки (также и у родителей)
- гигиенические привычки
- физическая активность (плавание, езда на велосипеде, конный спорт)
- перенесенная мочевая инфекция
- гастроэнтерит,диарея,запоры
- недержание мочи и кала
- перенесенные инфекционные заболевания
- лекарственная терапия (антибактериальная,кортикостероидная)
Диагноз может быть установлен на основании характерной клинической картины.
Алгоритм обследования:
- полное клиническое обследование, включающее клинический анализ крови, общий анализ мочи, анализ мочи по Нечипоренко (по показаниям);
- гинекологический осмотр;
- визуальная оценка выделений из половых путей;
- вагиноскопия;
- ректо-абдоминальное исследование;
- микроскопическое исследование влагалищного отделяемого;
- микробиологическое исследование отделяемого и влагалищного содержимого с определением чувствительности флоры к антибиотикам и бактериофагам;
- ПЦР исследование в режиме реального времени (PCR Real-time)
- исследование соскоба с перианальных складок для выявления энтеробиоза и кала для выявления яиц глистов (по показаниям);
- УЗИ органов малого таза (по показаниям).
Лечение комплексное и включает в различных комбинациях следующие компоненты:
- туалет наружных половых органов;
- инстилляция влагалища растворами антисептиков;
- аппликации лекарственных веществ с анестезирующим, вяжущим, десенсибилизирующим и/или другим действием на наружные половые органы;
- антибактериальную терапию (с учетом данных чувствительности);
- применение противогрибковых ЛС;
- назначение антигистаминных ЛС;
- применение поливитаминных комплексов;
- назначение иммуномодуляторов;
- применение ЛС, восстанавливающих нормофлору;
- физиолечение
Как правило, лечение проводят в амбулаторных условиях.
Показания к стационарному лечению:
- отсутствие эффекта от лечения в амбулаторно-поликлинических условиях;
- подозрение на инородное тело влагалища или органическую патологию внутренних половых органов.
Вульвовагинит у девочек симптомы способы лечения

Вульвовагинит — заболевание, часто встречающееся в практике детского гинеколога, и одно из самых распространенных среди гинекологической патологии у девочек дошкольного возраста. Заболевания составляют 60 — 70% в структуре гинекологической заболеваемости девочек. Это обусловлено некоторыми физиологическими особенностями слизистой оболочки детского влагалища и вульвы, связанными с низким уровнем эстрогенов в крови.
Как правило, ребенка тревожат зудящие и жгучие ощущения в зоне гениталий, а также отечность и переполнение кровью сосудов половых губ и окружающих кожных покровов, гиперемия кожи промежности, слизистой вульвы, могут быть высыпания на слизистой и коже половых губ, следы расчесов, утолщение анальных складок. Наблюдаются разнообразные выделения из влагалища. Во влагалищных мазках количество лейкоцитов превышает 30 в поле зрения, отмечается обилие флоры.
Основной причиной образования недуга являются инфекционные болезни. Они могут быть неспецифичными или специфичными, которые возбуждают гонококки, хламидии, микобактерии туберкулеза, дифтерийная палочка и прочие. В раннем возрасте преобладает бытовой путь передачи инфекции (через предметы обихода, места общего пользования, при нарушении правил гигиены).
Классификация вульвовагинитов у девочек
• Специфический вульвовагинит: гонорейный; туберкулезный; дифтерийный.
· Вульвовагинит, вызванный инородным телом во влагалище.
• Вульвовагинит, вызванный глистной инвазией.
• Вульвовагинит, вызванный онанизмом.
• Вульвовагинит, вызванный изменением реактивности организма:
— нарушением обмена веществ;
— заболеваниями мочевыводящих путей;
— острыми вирусными заболеваниями;
Сбор анамнеза является первым этапом диагностики вульвовагинита. Необходимо выяснить следующие моменты: наличие сопутствующих заболеваний, провоцирующих факторов, таких как инородное тело, ношение тесной одежды, синтетического белья, несоблюдение правил личной гигиены, влияние различных химических детергентов, а также начало половой жизни. Данные анамнеза позволяют провести начальную дифференциальную диагностику, определить объем и последовательность обследования. Этот этап может вызывать некоторые трудности, связанные со страхом перед гинекологическим осмотром, особенно у подростков. У сексуально активных подростков обязательным является исключение ИППП. Вульвовагинит может возникнуть как аллергическая реакция на различные химические вещества, контактирующие с кожей, и средства личной гигиены. Данной патологией часто страдают дети, не обученные соответствующим навыкам личной гигиены. Из лабораторных тестов обязательными являются соскоб с перианальных складок на энтеробиоз, анализ кала на яйца гельминтов, серологическое исследование крови на наличие антипаразитарных антител, а также клинический анализ крови, общий анализ мочи, анализ мочи по Нечипоренко и бактериологическое исследование мочи с определением чувствительности к антибиотикам.
Трихомонадный вульвовагинит чаще встречается у девочек-подростков, живущих половой жизнью. Возможны семейное инфицирование девочек (если больны родители), а также заражение новорожденных (при прохождении плода через инфицированные родовые пути).
Микотический вульвовагинит может возникнуть в любом возрасте, чаще — в грудном, раннем детском и пубертатном. Наиболее частым возбудителем заболевания являются грибы рода Candida. К заболеванию предрасполагают: иммунодефицит, гиповитаминоз, лечение антибиотиками, эндокринные нарушения.
Бактериальный (неспецифический) вульвовагинит может начинаться остро или иметь торпидное течение с периодами обострения или без. Отмечаются гиперемия вульвы, кожи промежности, половых губ, умеренные выделения из влагалища желтоватого цвета. На коже бедер и вокруг половых губ могут быть элементы пиодермии, на стенках влагалища — очаги гиперемии.
Вульвовагинит на почве энтеробиоза — занесение кишечной флоры во влагалище. Возбудитель — кишечная палочка или энтерококк. Тщательный опрос родителей помогает уточнить диагноз. Родители отмечают беспокойный сон ребенка, его жалобы на зуд кожи промежности и наружных половых органов. Иногда ребенок просыпается с плачем и криком от боли в области наружных половых органов. Внимательные родители могут увидеть острицу на коже или в испражнениях ребенка.
При осмотре половых органов обращают на себя внимание утолщение анальных складок, их гиперемия, следы расчесов вокруг ануса. В таких случаях целесообразно взять соскоб с перианальных складок на яйца остриц.
Лечение. Ежедневное промывание влагалища в течение 7 дней, туалет наружных половых органов и области ануса и введение свечей с антибиотиком, к которому чувствительна патогенная флора. Одновременно необходимо провести терапию энтеробиоза. С этой целью назначают пирантел или другие препараты, уничтожающие остриц. Следует обратить внимание родителей на дефекты гигиены ребенка, на возможность поражения энтеробиозом всей семьи (в связи с чем настойчиво рекомендовать лечение энтеробиоза всем членам семьи), а также на ежедневный туалет наружных половых органов ребенка.
С жалобами на кровянисто-гнойные обильные выделения обращаются родители девочек с вульвовагинитом на почве инородного тела влагалища. Обильные выделения приводят к мацерации кожи промежности и пиодермии. Ректоабдоминальное исследование и вагиноскопия позволяют обнаружить инор одное тело влагалища, обычно окруженное распадающимися грануляциями. Очень важна вагиноскопия или осмотр в детских влагалищных зеркалах для уточнения диагноза и проведения дифференциальной диагностики с гроздевидной саркомой влагалища, которая обычно наблюдается у девочек 2 — 4 лет и может проявляться кровянисто-гнойными выделениями. Однако при этом тяжелом злокачественном заболевании во влагалище видны виноградоподобные разрастания, распад которых вызывает сукровичные выделения.
Лечение — удаление инородного тела. После извлечения инородного тела влагалище промывают дезинфицирующим раствором. Туалет влагалища в течение 2 — 3 дней обычно приводит к излечению воспалительного процесса.
Атопические вульвовагинит наблюдаются у девочек с экссудативным диатезом, с аллергическими проявлениями. У них может наблюдаться вялотекущий, то стихающий, то обостряющийся воспалительный процесс. При осмотре половых органов отмечаются скудные бели, истончение слизистой, «сухость», очаговость гиперемии вульвы. Во влагалище определяется разнообразная флора, чаще условно-патогенная. Лечение. В первую очередь необходимо устранить контакт с аллергеном, скорректировать питание, исключить продукты, вызывающие диатез. Назначают антигистаминные препараты. Местное лечение включает ванночки из лечебных трав (ромашка, кора дуба и т.п.), нанесение на область наружных половых органов мазей.
Хламидиозный вульвовагинит отличается длительным течением, нередко одновременно у девочек выявляют воспаление слизистой глаз и суставов. Возбудитель обнаруживают иммунологическими методами и посредством исследования клеток влагалищных мазков на наличие хламидий. Назначают антибиотики, интерферон в свечах, эубиотики.
Очень важны личная гигиена девочки и гигиена в семье, а также своевременное и полноценное лечение воспалительных заболеваний половых органов у супругов. Все это является действенной мерой, позволяющей сохранить здоровье детей.
Лечение направлено на устранение этиологического фактора, вызывающего вульвовагинит, и должно предусматривать как консультацию родителей и ребенка в отношении правил личной гигиены, так и назначение адекватной терапии. Лечение неспецифического вульвовагинита у детей должно быть комплексным и включать несколько обязательных этапов. Первый этап представляет собой санацию очагов экстрагенитальной инфекции. При необходимости лечение можно дополнить назначением препаратов для иммунокоррекции и десенсибилизации. На втором этапе проводят этио-тропную антибактериальную терапию, основанную на чувствительности к антибиотикам выделенной микрофлоры. Для облегчения симптомов вульвита назначают местную терапию в виде орошений и ванночек с использованием антибиотиков широкого спектра действия, антисептических средств (фурацилин, хлоргексидин), в том числе фитопрепаратов на основе календулы, ромашки, подорожника, шалфея, 3% раствора перекиси водорода. На третьем этапе лечения проводят профилактику рецидива заболевания, в частности, обучение ребенка и родителей соответствующим гигиеническим навыкам . Девочкам рекомендуется носить свободную одежду из натуральных материалов, спать в свободной пижаме либо длинной ночной рубашке без нижнего белья, а также отказаться от использования химических раздражителей, таких как гель для душа, пена для ванны и мыло. При развитии вульвовагинита у девочек в пубертатном периоде лечение также подбирают индивидуально в зависимости от выделенного возбудителя и с учетом его чувствительности к определенным препаратам.
В процессе лечения нужно проводить контроль его эффективности путем физического обследования и лабораторных исследований через 2 нед и 1 мес после окончания лечения. Диспансерное наблюдение осуществляется на протяжении не менее года после последнего эпизода обострения воспалительного процесса. В отсутствие эффекта от амбулаторного лечения, а также при подозрении на инородное тело влагалища показано стационарное лечение.
КАЧЕСТВЕННОЕ ЛЕЧЕНИЕ ПРИ ВУЛЬВОВАГИНИТЕ
Вульвовагинит – воспалительный процесс во влагалище, который обычно диагностируется у девочек до 8-летнего возраста (из-за особенностей строения детских половых органов, несовершенства защитных функций иммунной системы) и у пожилых женщин – вследствие физиологических изменений, происходящих со слизистой влагалища. В период репродуктивного возраста болезнь встречается крайне редко.
грибки рода Candida;
попадание во влагалище инородных предметов;
наличие в организме острых инфекций или вирусов;
болезни мочевыводящей системы;
нарушение правил личной гигиены.
Вульвовагинит может быть последствием скрытых инфекций (уреаплазмоза, хламидиоза, микоплазмоза и др.), которые передаются от матери к ребенку при родах или бытовым путем.
Среди возможных последствий этого заболевания:
синехии – сращивания малых половых губ, что может вызвать перекрытие мочевыводящего канала;
формирование кондилом, полипов;
рубцовые изменения тканей влагалища, которые в дальнейшем приводят к затруднениям половой жизни и негативно влияют на репродуктивные функции.
1500 ₽
первичный прием врача-гинеколога с осмотром
БОЛЬШЕ ВОЗМОЖНОСТЕЙ с личным кабинетом и мобильным приложением Medical On Group!
ПОДРОБНЕЕ
Акции с заботой а пациентах!
Акции до 15 декабря 2020 года
Скидка 10% в День Рождения!
на первичный прием и УЗИ
Online консультация любого специалиста — 1200 ₽
Доктора


Симптомы при вульвовагините
- дискомфорт при мочеиспускании
- примеси крови и неприятный запах выделений
- слизистые и гнойные выделения
- жжение и зуд в половых органах
Схема лечения
На первичном приеме врач выслушивает жалобы, собирает анамнез и осматривает пациентку. При этом определяется необходимость диагностики сопутствующих болезней, ведь они снижают иммунитет.
- гинекологический осмотр;
- бактериоскопия мазков;
- кольпоскопия;
- культуральный посев;
- ПЦР – диагностика.
На первичном приеме врач выслушивает жалобы, собирает анамнез и осматривает пациентку. При этом определяется необходимость диагностики сопутствующих болезней, ведь они снижают иммунитет.
- гинекологический осмотр;
- бактериоскопия мазков;
- кольпоскопия;
- культуральный посев;
- ПЦР – диагностика.
Для лечения вульвовагинита в нашем центре применяется комплексная терапия. Медикаменты для лечения подбираются индивидуально. Благодаря этому устраняется не только воспаление в наружных половых органах, но и причина возникновения заболевания.
- физиотерапия;
- противогрибковая и/или антибактериальная терапия;
- мероприятия для общего укрепления иммунитета;
- профилактика дисбактериоза.
Для лечения вульвовагинита в нашем центре применяется комплексная терапия. Медикаменты для лечения подбираются индивидуально. Благодаря этому устраняется не только воспаление в наружных половых органах, но и причина возникновения заболевания.
- физиотерапия;
- противогрибковая и/или антибактериальная терапия;
- мероприятия для общего укрепления иммунитета;
- профилактика дисбактериоза.
Преимущества лечения
В нашей клинике предоставляются качественные медицинские услуги, основанные на применении передовых методов диагностики и лечения, комфортном обслуживании и доступных ценах. Благодаря приему по записи посещение клиники становится еще более комфортным.
В «Медикал Он Груп — Мытищи» применяется новейшее оборудование. Используя его, мы получаем возможность точно диагностировать заболевания и, как следствие, обеспечивать эффективное лечение.
Наши гинекологи имеют богатый профессиональный опыт. Благодаря ему, а также индивидуальному подходу к каждому пациенту достигается наивысший результат лечения.
В нашей клинике предоставляются качественные медицинские услуги, основанные на применении передовых методов диагностики и лечения, комфортном обслуживании и доступных ценах. Благодаря приему по записи посещение клиники становится еще более комфортным.
В «Медикал Он Груп — Мытищи» применяется новейшее оборудование. Используя его, мы получаем возможность точно диагностировать заболевания и, как следствие, обеспечивать эффективное лечение.
Наши гинекологи имеют богатый профессиональный опыт. Благодаря ему, а также индивидуальному подходу к каждому пациенту достигается наивысший результат лечения.
Вульвовагинит — симптомы и лечение
Что такое вульвовагинит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Долго-Сабурова Ю. В., гинеколога со стажем в 26 лет.

Определение болезни. Причины заболевания
Вульвовагинит (от лат. vulva — наружные половые органы и vagina — влагалище) — воспалительное заболевание слизистой оболочки наружных половых органов и влагалища. Это одна из самых частых акушерско-гинекологических патологий. В ряде случаев возникают изолированные поражения только слизистой оболочки наружных половых органов (вульвит) или влагалища (вагинит).
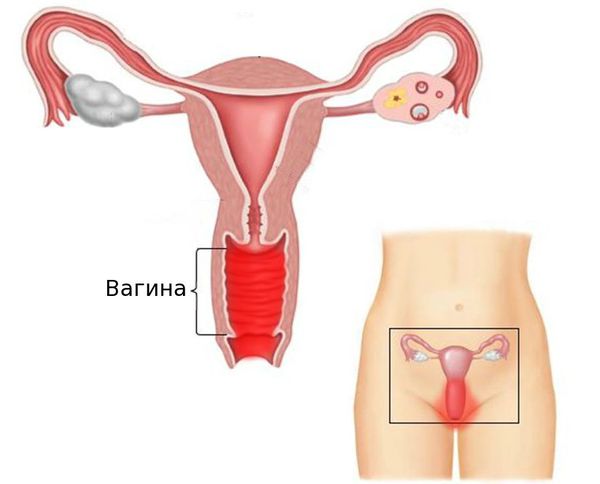
Причиной воспаления могут быть любые агрессивные факторы, которые способствуют повреждению эпителия слизистой оболочки:
- механические — трение о грубую одежду или твёрдые предметы (например, седло велосипеда), повреждение при половом контакте, расчёсы, падения или удары при занятиях спортом, инородные тела;
- физические — воздействие тепла (термические ожоги), влажности (опрелости), охлаждения (обморожение) электричества, лазерного излучения (осложнения физиотерапевтического лечения) и радиационного облучения при лучевой терапии и т.п.;
- химические — повреждения из-за воздействия кислот, щелочей, спиртов, компонентов лекарственных средств;
- биологические — бактериальные, грибковые, паразитарные и вирусные инфекции, аутоиммунная агрессия, аллергия;
- сочетание двух и более повреждающих факторов. [1][2][3][4][5]
Также можно выделить ряд факторов, которые способствуют нарушению внутренней среды организма, гормонального баланса и равновесия во взаимодействии иммунной системы и микробиоты человека. К ним относят:
- приём антибиотиков, цитостатиков и глюкокортикоидов;
- сахарный диабет;
- гипотиреоз;
- беременность;
- лактацию;
- дефицит эстрогенов (стрероидных женских гормонов) в постменопаузе или при использовании такой группы гормональных препаратов, как агонисты гонадотропных релизинг-гормонов;
- анемии различного происхождения;
- заболевания желудочно-кишечного тракта;
- нарушение кровообращения из-за малоподвижного образа жизни и патологии венозной системы.
На возникновение вульвовагинита оказывают влияние психосоматические нарушения и сексуальная неудовлетворённость. Частая смена половых партнёров достоверно увеличивает риск заболеваемости.
Также имеет значение и способ контрацепции: при использовании внутриматочных и химическых контрацептивов частота вульвовагинитов возрастает.
Ещё одним немаловажным фактором возникновения воспалительных заболеваний вульвы и влагалища является гигиеническая агрессия:
- излишнее использование различных средств для интимной гигиены (в том числе с антибактериальными компонентами);
- частое бритьё, подмывание и спринцевание — промывание влагалища травяными отварами;
- ношение ежедневных гигиенических прокладок.
Также отрицательно влияет ношение тесной, многослойной одежды, синтетического нижнего белья, окрашенного дешёвыми красителями. [6] [7]
Симптомы вульвовагинита
Причины вульвовагинита многообразны, чего нельзя сказать о симптомах.
Клинические проявления нескольких случаев вульвовагинита, вызванных разными причинами, могут быть очень похожи. Они представляют собой пять признаков воспаления:
- покраснение воспалённого участка (гиперемия), вызванное притоком крови;
- отёчность, обусловленная выходом жидкости из сосудов в межклеточное пространство;
- повышение температуры в месте воспаления;
- болезненность участка воспаления;
- нарушение функциональных возможностей воспаленного органа.
На практике женщины с вульвовагинитом обычно предъявляют жалобы на зуд, жжение, отёчность, покраснение, болезненность наружных половых органов.
Нарушение функции выражается в том, что болезненными или невозможными будут любые попытки пенетрации — половой контакт, осмотр врача, даже введение лекарств. Также повреждённые слизистые оболочки могут трескаться, на них могут появляться эрозии и язвочки.
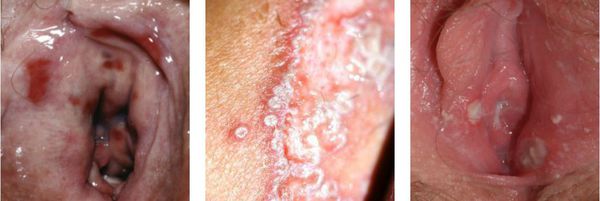
Моча, попадающая на воспалённую слизистую оболочку вульварного кольца, может вызывать болезненные ощущения. [1] [9] [10]
Выделения из влагалища
Очень часто в первом ряду жалоб при вульвовагинитах упоминают влагалищные выделения. В среднем в 70% случаев визиты к гинекологам связаны с жалобами на выделения из половых путей. Но всегда ли вагинальные выделения являются признаком воспаления? Нет, далеко не всегда.
В норме слизистые оболочки влагалища и шейки матки половозрелой женщины могут продуцировать от 15 до 70 мл жидкости. Количество вагинально-цервикального секрета зависит от анатомических особенностей и гормонального фона женщины, её возраста, фазы цикла, характера питания, интенсивности физической нагрузки, сексуальной активности, метода контрацепции и многих других причин. Например, многие женщины замечают, что после окончания очередной менструации выделений совсем немного, а вот в середине цикла и ближе к менструации количество выделений может быть значительным.
Выделения в середине цикла, как правило, прозрачные, или чуть белесоватые, или желтоватые, густые, тягучие. Это – слизь из шейки матки, выработка которой сопровождает процесс овуляции. Иногда в этих выделениях можно заметить прожилки крови или даже наблюдать небольшие кровотечения. Это нормально. В этот период наиболее вероятно зачатие.
В последнюю неделю перед менструацией можно заметить бело-желтовато-сероватые густые выделения, похожие на мазь или хлопья (иногда возникают «творожистые» выделения). В таком случае многие женщины пугаются, подозревая, что у них возникла «молочница». Хотелось бы предостеречь от поспешных выводов. Нередко такие выделения возникают в связи с активным слущиванием (отслаиванием) поверхностных слоёв эпителия слизистой оболочки влагалища. Это происходит под воздействием определённого уровня эстрогена и прогестерона, характерных для секреторной (второй) фазы менструального цикла. Именно в этот момент необходимо «прислушаться» к своему организму, вспомнив про пять признаков воспаления: если вы ощущаете зуд, боль, жжение, припухлость, болезненность при половом контакте (т.е. любой дискомфорт), то вероятность того, что у вас вульвовагинит очень высока. В этом случае необходим осмотр гинеколога. Если же никаких симптомов воспаления нет, а есть только выделения, то с визитом к гинекологу можно и повременить, особенно в том случае, когда Вы были у врача пару месяцев назад.
Если возникли сомнения по поводу своего состояния, можно воспользоваться тестами для определения рН влагалища. Нормальные показатели рН 4,0-4,5 в сочетании с отсутствием дискомфортных ощущений говорят о том, что беспокоиться не о чем. [11] Понаблюдайте за собой, отметьте в календаре дни, когда у вас появляются и исчезают эти выделения. Это поможет лучше узнать своё тело.
Если появился дискомфорт (а выделений может, кстати, и не быть), то визит к врачу лучше не откладывать. Пока будете ожидать приёма, попытайтесь вспомнить, не было ли каких-нибудь событий, которые могли спровоцировать воспаление — половой контакт, использование нового гигиенического средства или белья, приём антибиотиков в ближайшие 2-3 месяца.
Патогенез вульвовагинита
Патогенез вульвовагинита основан на формировании локального воспаления в результате повреждения слизистой оболочки и гибели клеток эпителия.
Воспалительная реакция — основа врождённой иммунологической защиты. Из повреждённых клеток в межклеточное пространство попадают различные ферменты и биологически активные вещества, которые способствуют усилению кровотока, расширению капилляров и увеличению их проницаемости. Из сосудов в очаг воспаления проникает жидкость. Таким образом, в месте повреждения возникает отёк, покраснение и повышение температуры.
Кроме жидкости из сосудов приходят лейкоциты, которые активируются за счёт тех же ферментов и биологически активных веществ. Они начинают выделять медиаторы воспаления и провоспалительные цитокины, которые действуют на сосуды и клетки иммунной системы и ещё больше усиливают воспаление.
Многие биологически активные вещества могут раздражать и повреждать нервные окончания и рецепторы, что вызывает различную гамму ощущений — от лёгкого жжения и покалывания до зуда и, наконец, сильной боли.
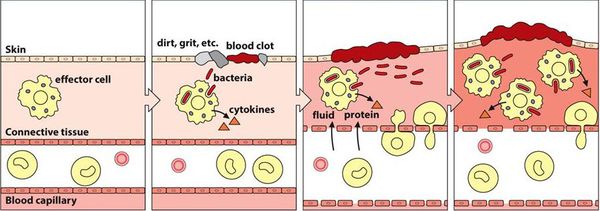
В самом начале статьи был приведён длинный список факторов, способствующих повреждению. Основной причиной повреждения являются различные инфекции. Но даже если изначально повреждение было неинфекционным (например, слизистая оболочка была подвергнута воздействию механического или химического фактора), микроорганизмы быстро активизируются и вызывают гораздо более бурное течение воспалительного процесса. Лейкоциты начинают фагоцитировать (пожирать) микроорганизмы, в результате чего активируется и привлекается ещё больше лейкоцитов. Далее всё будет зависеть от того, какая из противоборствующих сторон будет сильнее — повреждающие факторы или защитные.
Следует отметить, что особенности реакции воспаления очень индивидуальны и во многом генетически обусловлены. [8]
Классификация и стадии развития вульвовагинита
По причинному фактору вульвовагиниты подразделяют на две основные группы: первично-инфекционные и первично-неинфекционные.