Классификация и перечень гипотензивных антигипертензивных препаратов и их эффект
Антигипертензивные (гипотензивные) средства
Антигипертензивные средства – это препараты, которые снижают артериальное давление (АД) и применяются для лечения больных с гипертонической болезнью (ГБ) или симптоматической артериальной гипертензией (АГ). Величина АД зависит от эластичности сосудистой стенки, общего периферического сопротивления сосудов (ОПСС), работы сердца и почек.
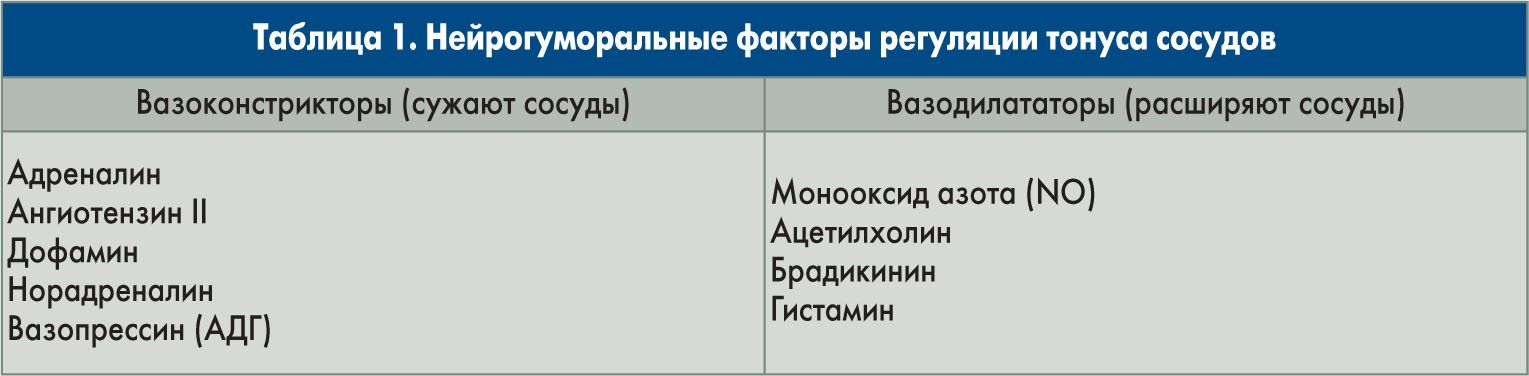
Объект фармакологического действия гипотензивных препаратов – разные звенья механизма регуляции сосудистого тонуса, включающие прессорный (вазоконстрикторный) и депрессорный (вазодилатирующий) компоненты, которые реализуются с помощью нейрогуморальных факторов (табл. 1).
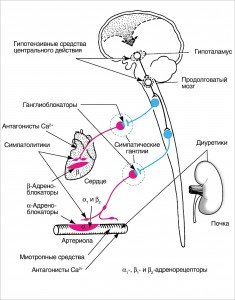
Механизм действия антигипертензивных средств связан с их влиянием на разные звенья регуляции АД (рис.):
– нервную систему: кору больших полушарий, гипоталамус, сосудодвигательный центр, вегетативные ганглии, симпатические постганглионарные нервы и адренорецепторы;
– структуры, не относящиеся к нервной системе: гладкую мускулатуру стенок сосудов, миокард, эндокринную систему, почечный диурез, тканевой метаболизм.
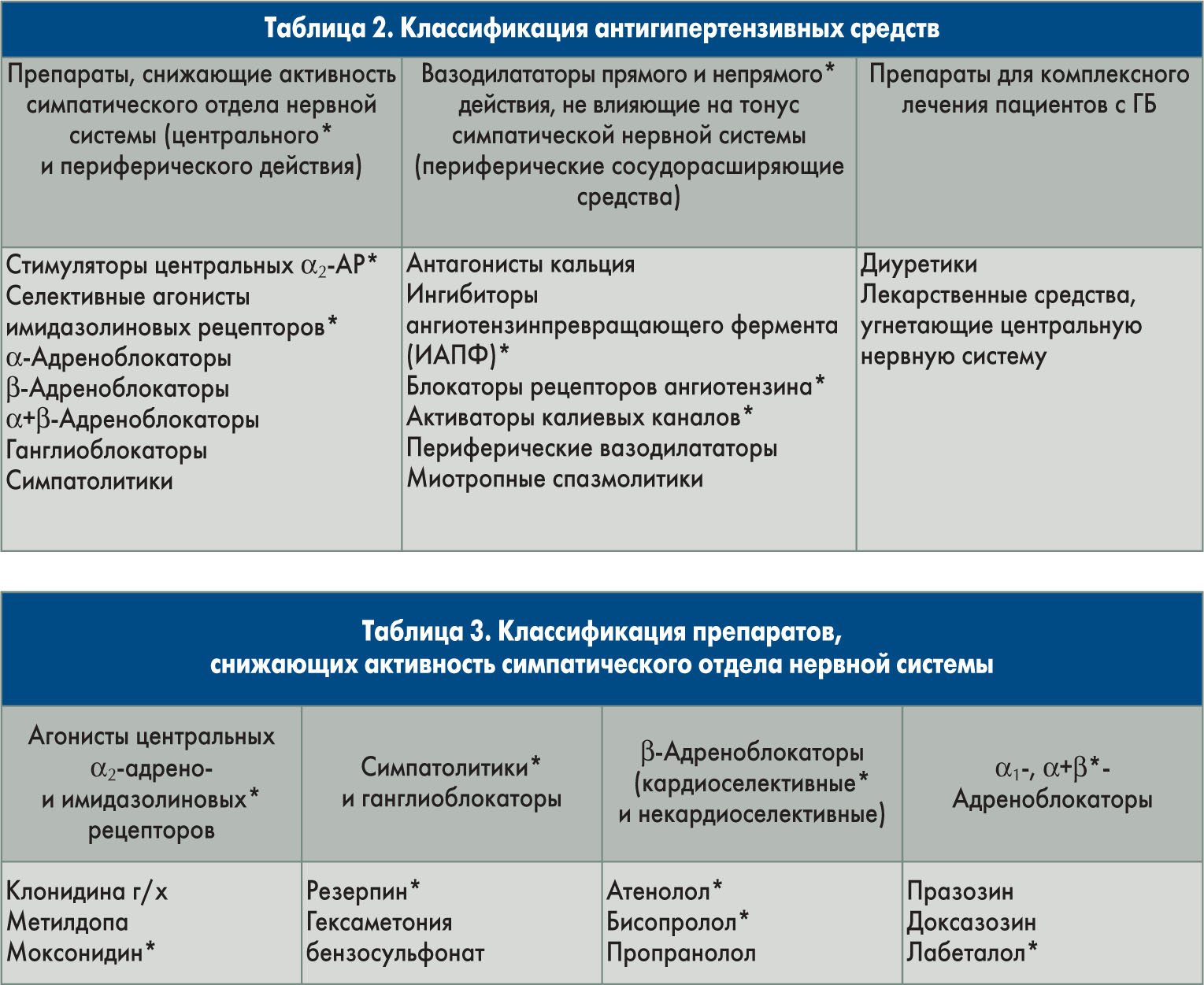
Учитывая вышеизложенное, в таблице 2 представлена классификация средств для лечения пациентов с ГБ.
Препараты, снижающие активность симпатического отдела нервной системы, представлены в таблице 3.
Механизм действия
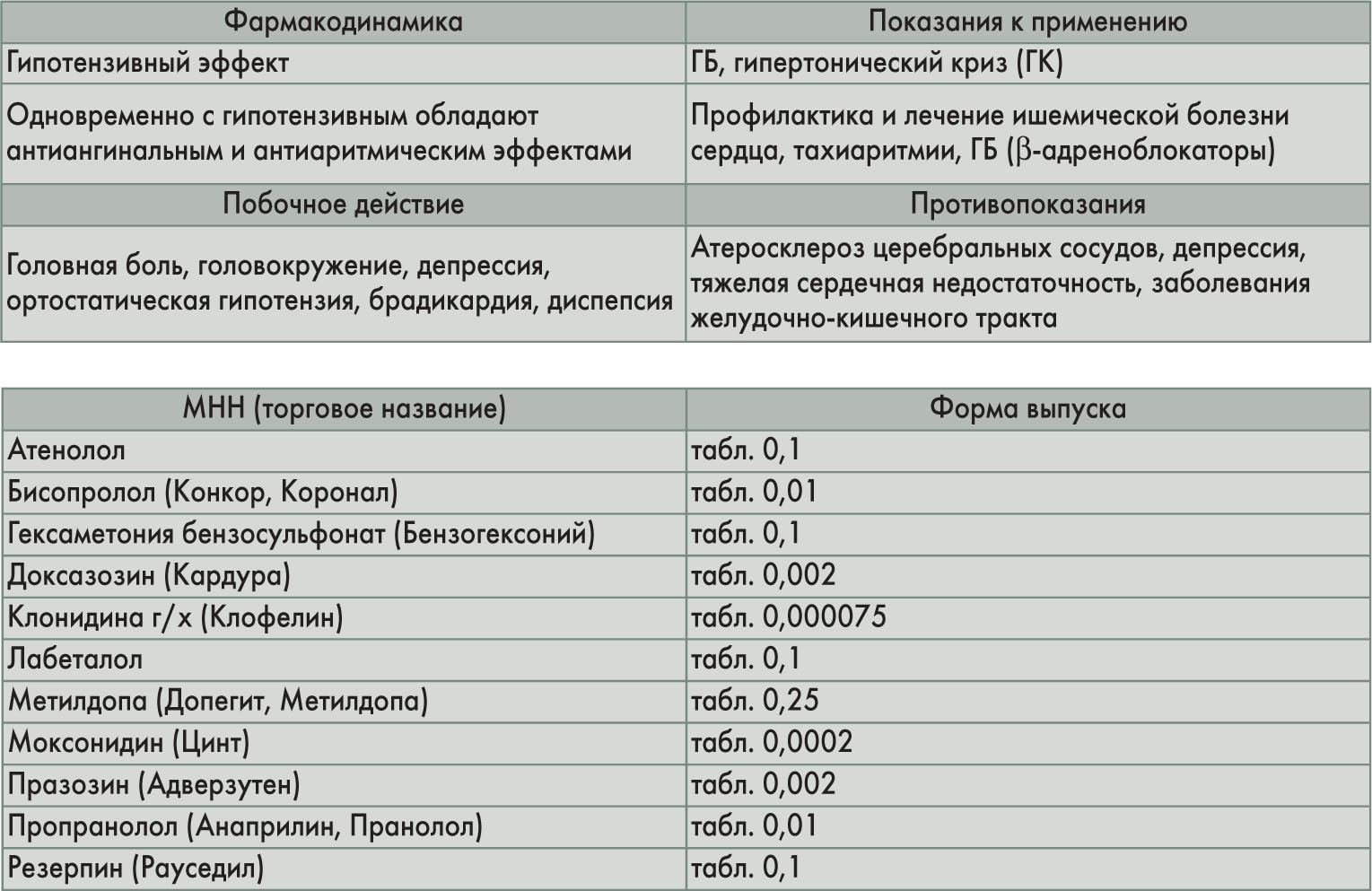
Механизм действия центральных α2-адреномиметиков связан с возбуждением пресинаптических α2-АР сосудодвигательного центра, оказывающих замедляющее действие на сосудодвигательный центр продолговатого мозга, что проявляется в снижении центрального симпатического влияния на артерии и сердце. Агонисты имидазолиновых рецепторов стимулируют последние в сосудодвигательном центре, угнетая при этом высвобождение катехоламинов и их влияние на сердечно-сосудистую систему. Симпатолитики нарушают синтез и депонирование катехоламинов в везикулах, что способствует уменьшению запасов медиаторов (норадреналина, адреналина и дофамина) в пресинаптических окончаниях нейронов и снижению сосудосуживающего действия катехоламинов.
β-Адреноблокаторы, блокируя β1-АР, уменьшают сердечный выброс и систолическое АД, а также частоту сердечных сокращений, что приводит к снижению АД. В механизме антигипертензивного действия β-адреноблокаторов также имеет значение уменьшение высвобождения ренина, что приводит к снижению образования ангиотензина II и альдостерона, уменьшению ОПСС и задержке натрия и воды в организме, α1-адреноблокаторы блокируют α1-AP периферических сосудов, что приводит к их расширению и снижению АД. Механизм гипотензивного действия ганглиоблокаторов связан с нарушением проведения сосудосуживающих импульсов в симпатических ганглиях.
Перечень препаратов
Глоссарий
Ангиогензин II – сосудосуживающий полипептид, повышающий АД.
ГБ – хроническое заболевание сердечно-сосудистой системы, характеризующееся в основном устойчиво высоким АД.
ГК – обострение ГБ.
Гипотензивное (антигипертензивное) действие – снижение АД.
Катехоламины – группа физиологически активных веществ сходной химической структуры, являющихся медиаторами (норадреналин, дофамин) и гормоном (адреналин).
ОПСС – сопротивление периферических сосудов току крови (тонус сосудов).
Сердечный выброс – объем крови, выталкиваемый сердцем за одно сокращение; показатель сократительной функции сердца.
Классификация периферических сосудорасширяющих средств представлена в таблице 4.

Механизм действия
Периферические вазодилататоры и миотропные спазмолитики расслабляют гладкую мускулатуру периферических сосудов, что связано с их прямым миотропным действием на сосудистую стенку.
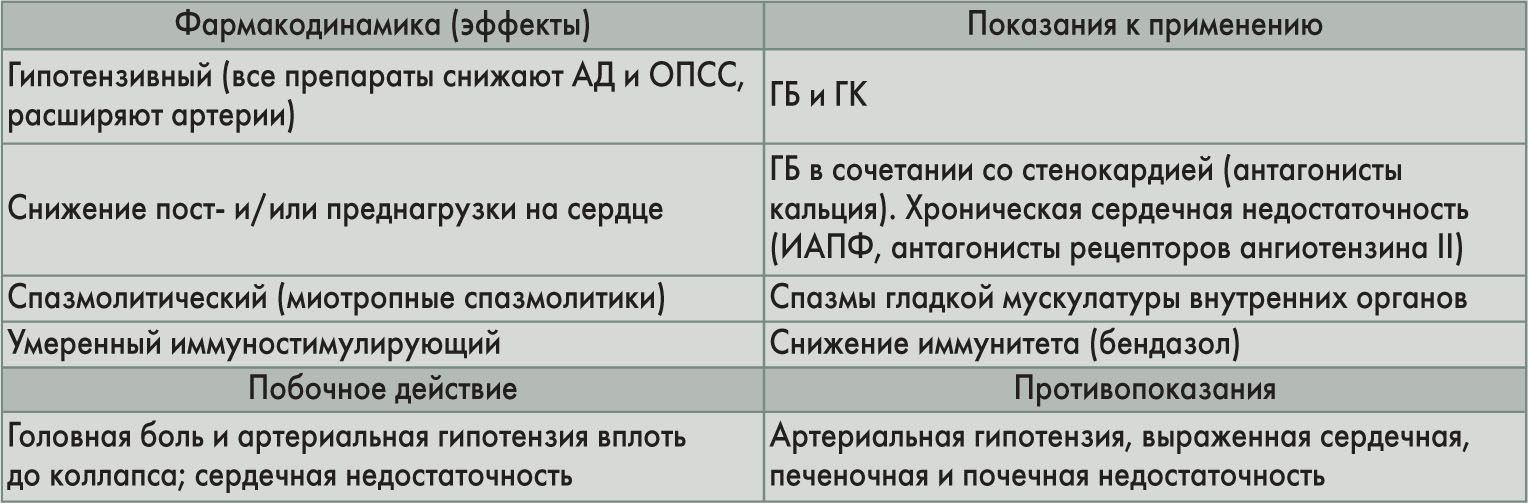
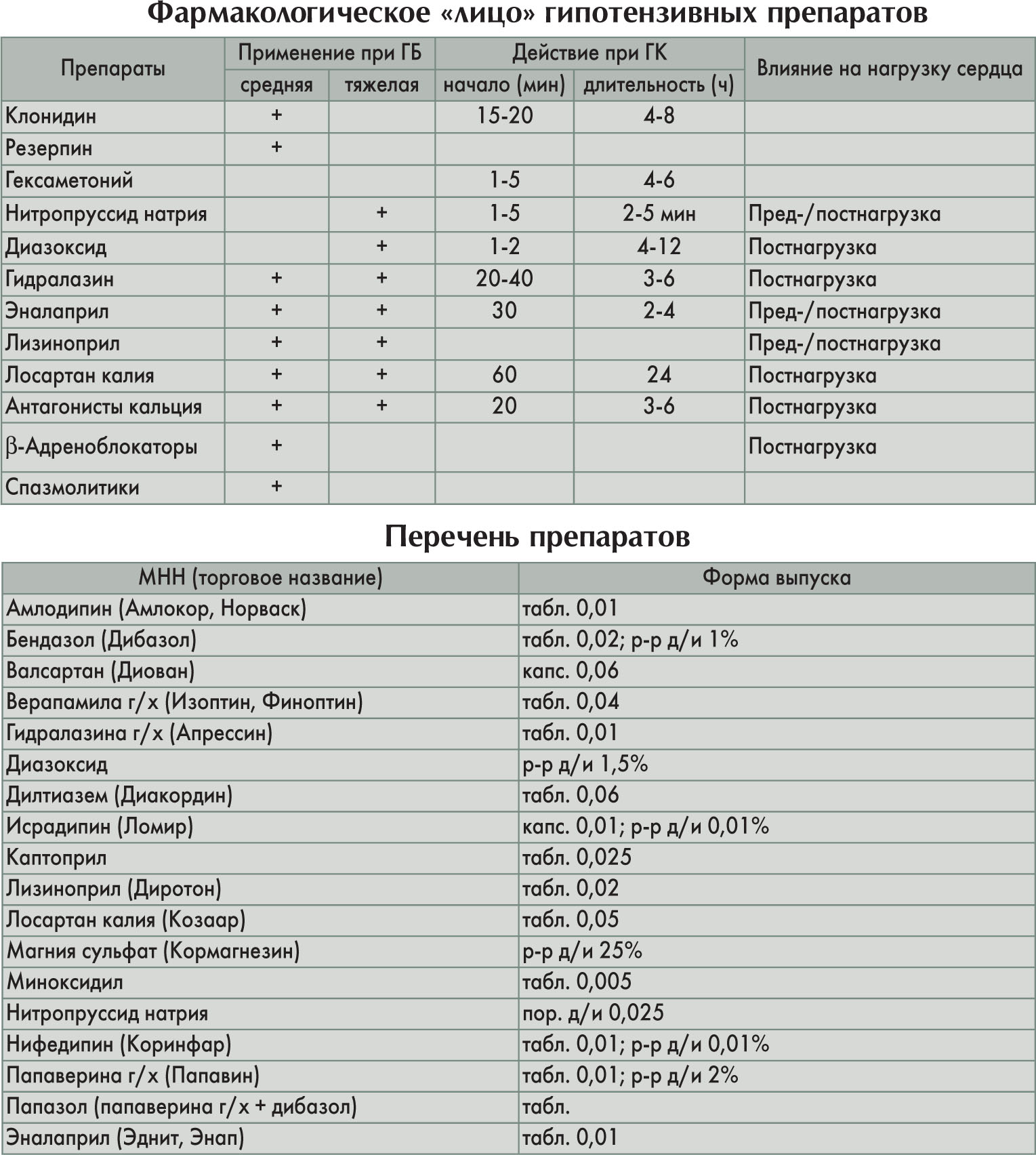
Принцип гипотензивного действия активаторов калиевых каналов состоит в следующем: открытие калиевых каналов и выход ионов калия из клетки → уменьшение поступления в клетку ионов кальция → снижение тонуса гладких мышц сосудов → расширение сосудов → снижение АД. ИАПФ связывают АПФ и тем самым блокируют превращение ангиотензина I в ангиотензин II, который является эндогенным вазопрессорным веществом (суживает сосуды, повышает продукцию альдостерона и вазопрессина, способствует повышению жесткости сосудистой стенки, стимулирует симпатическую иннервацию). ИАПФ снижают активность симпатической системы, тормозят процесс гипертрофии мышц сосудов и миокарда. Антагонисты рецепторов ангиотензина II блокируют рецепторы ангиотензина II сосудов, что также приводит к устранению эффектов ангиотензина II (в т. ч. его стимулирующего действия на высвобождение альдостерона и активацию симпатической нервной системы) и снижению АД. Антагонисты кальция блокируют свободный транспорт ионов кальция в миофибриллах. Нарушение проникновения ионов кальция внутрь клетки приводит к снижению тонуса сосудов и АД.
Глоссарий
АПФ – фермент, который способствует превращению ангиотензина I в ангиотензин II.
Гипертрофия – разрастание ткани.
Миофибрилла – мышечное волокно.
Фармакология-Cito: Учебник. – Под ред. С.М. Дороговоз. – Харьков: Издательство «СИМ»,
2008. – 236 с. – С. 80-86.
- Номер:
- Тематичний номер «Клінічна фармація» № 2 (7) червень 2015 р.
СТАТТІ ЗА ТЕМОЮ Терапія та сімейна медицина
Ангіоневротичний набряк (АН) – це неболісне набрякання підшкірних або підслизових тканин будь-якої ділянки тіла внаслідок підвищеної проникності судин і, відповідно, екстравазації рідини. АН здатен спричиняти клінічну симптоматику внаслідок тиску на навколишні структури, а також загрожувати життю за умови розвитку в дихальних шляхах (Hoyer C. et al., 2012).
Вебінар фармацевтичної компанії Servier на віртуальному конгресі Європейського товариства кардіології (ESC), 30 серпня 2020 року.
Коронавірусна хвороба (COVID‑19) стала справжнім викликом для сучасної медицини, адже SARS-CoV‑2 не є звичайним респіраторним вірусом; він не тільки вражає клітини дихальних шляхів, а й провокує низку не менш серйозних системних патофізіологічних процесів. Найвивченіші з них сьогодні – цитокіновий шторм і порушення згортання крові з підвищенням ризику венозної тромбоемболії (ВТЕ). .
Після підтвердження діагнозу ТЕЛА постає питання щодо обрання тактики ведення пацієнта, методу лікування, але насамперед слід пригадати класифікацію ТЕЛА, оскільки саме вона визначає вибір тактики. .
Препараты для лечения АГ
, MD, University of Chicago School of Medicine
- 3D модель (0)
- Аудио (0)
- Боковые панели (0)
- Видео (0)
- Изображения (0)
- Клинический калькулятор (0)
- Лабораторное исследование (0)
- Таблица (6)
Ряд классов препаратов являются эффективными для первоначального и последующего лечения гипертензии. Подробнее о выборе лекарств и их использовании в лечении стабильной гипертензии указано далее. Информацию о медикаментозном лечении гипертонических кризов см. в таблице Парентеральные препараты в терапии осложненного гипертонического криза.
Препараты, влияющие на адренергические рецепторы
Адренергические модификаторы включают в себя центральные альфа-2-агонисты, постсинаптические альфа-1-блокаторы и периферические неселективные адренергические блокаторы (см. таблицу Препараты, влияющие на адренергические рецепторы при артериальной гипертензии [Adrenergic Modifiers for Hypertension]).
Препараты, влияющие на адренергические рецепторы, при артериальной гипертензии
Выборочные побочные эффекты
Альфа-2-агонисты (центрального действия)
0,05-0,3 мг 2 раза в день
Сонливость, подавленность, сухость во рту, утомляемость, нарушение сексуальной функции, ухудшение течения артериальной гипертензии при резкой отмене препарата (особенно если дозы были высокими или если продолжается прием сопутствующих бета-адреноблокаторов), локальная кожная реакция на пластырь с клофелином; возможно нарушение функции печени, Кумбс-положительная гемолитическая анемия при приеме метилдопы
Необходимо применять с осторожностью у пожилых пациентов – риск возникновения ортостатической гипотензии
Соотносится с измерением катехоламинов мочи посредством флуорометрических методов
Клонидин в форме ТТС (пластырь)
0,1-0,3 мг 1 раз в неделю
2-16 мг 2 раза в день
0,5-3 мг 1 раз в день
250-1000 мг 2 раза в день
1-16 мг 1 раз в день
При первом приеме возможно развитие синкопальных состояний, ортостатической гипотензии, сердцебиения, слабости
Необходимо применять с осторожностью у пожилых пациентов – риск возникновения ортостатической гипотензии
Ослабляют симптомы доброкачественной гиперплазии простаты
Празозин (в РФ не зарегистрирован)
1–10 мг два раза в день
1-20 мг 1 раз в день
* Адреноблокаторы периферического действия (например, гуанадрел, гуанетидин, резерпин) в США более не доступны.
ТТС = трансдермальная терапевтическая система.
Альфа-2-агонисты (например, метилдопа, клофелин, гуанабенз, гуанфацин) cтимулируют альфа-2-адренорецепторы в стволовой части мозга и снижают активность симпатической нервной системы, понижая артериальное давление. Из-за центрального действия чаще других антигипертензивных препаратов вызывают сонливость, заторможенность и депрессию, ввиду чего не применяются широко. Клонидин может вводиться посредством трансдермалной системы (назначается 1 раз в неделю) у некомплаентных пациентов (например больных с деменцией).
Постсинаптические альфа-1-блокаторы (празозин, теразозин, доксазозин) более не применяются как препараты первой линии в лечении артериальной гипертензии, т. к. исследования не показали снижения смертности. Более того, доксазозин в монотерапии или в комбинации с другими антигипертензивными препаратами (за исключением диуретиков) повышает риск развития сердечной недостаточности. Однако их можно назначать пациентам с гипертрофией простаты и больным, которые нуждаются в гипотензивном препарате четвертой группы, или лицам с высоким симпатическим тонусом (т. е., с высокой ЧСС и скачками артериального давления), которые уже получают максимальную дозу бета-адреноблокатора.
Ингибиторы ангиотензинпревращающего фермента (АПФ)
Ингибиторы АПФ (см. таблицу Пероральные ингибиторы АПФ и блокаторы рецепторов к ангиотензину II для лечения артериальной гипертензии [Oral ACE Inhibitors and Angiotensin II Receptor Blockers for Hypertension]) снижают артериальное давление за счет воздействия на превращение ангиотензина I в ангиотензин II и путем ингибирования распада брадикинина, что приводит к уменьшению периферического сосудистого сопротивления без развития рефлекторной тахикардии. Эти препараты снижают артериальное давление у многих пациентов с артериальной гипертензией независимо от активности ренина плазмы. Благодаря нефропротективному действию указанная группа препаратов является препаратами выбора у пациентов с сахарным диабетом. Они не рекомендуются для стартовой терапии у афроамериканцев, поскольку, по всей видимости, увеличивают риск инсультов при этой терапии.
Сухой, надсадный кашель является наиболее частым побочным действием, однако ангионевротический отек считается наиболее серьезным и при поражении ротоглотки может быть фатальным. Ангионевротический отек чаще всего встречается у курильщиков и афроамериканцев. Ингибиторы АПФ могут увеличивать уровень калия сыворотки и креатинина, особенно у пациентов с хронической болезнью почек и при приеме калийсберегающих диуретиков, пищевых добавок с калием или нестероидных противовоспалительных препаратов (НПВП). Ингибиторы АПФ наиболее редко вызывают нарушение эректильной функции. Ингибиторы АПФ противопоказаны при беременности. У пациентов с нарушением функции почек необходим мониторинг уровней креатинина и калия в сыворотке не реже, чем раз в 3 месяца. Пациенты с 3-й стадией нефропатии (ожидаемая скорость клубочковой фильтрации [СКФ] 60 мл/минуту > 30 мл/минуту) при назначении ингибиторов АПФ могут обычно переносить 30–35% повышение уровня креатинина сыворотки от базального уровня. Ингибиторы АПФ могут приводить к острому повреждению почек у пациентов с гиповолемией и выраженной сердечной недостаточностью, значимым двухсторонним стенозом почечных артерий или значимым стенозом почечной артерии единственной почки.
Тиазидные диуретики усиливают антигипертензивную активность ингибиторов АПФ больше, чем другие классы препаратов. Спиронолактон и эплеренон также могут усиливать эффект ингибиторов АПФ.
АРТЕРИАЛЬНАЯ ГИПЕРТЕНЗИЯ У БЕРЕМЕННЫХ: КЛАССИФИКАЦИЯ И ПРИНЦИПЫ ТЕРАПИИ С ПОЗИЦИИ ДОКАЗАТЕЛЬНОЙ МЕДИЦИНЫ
Г.Н. Чингаева, М.И. Раева, Д.А. Маликова, А.А. Калаубекова
Казахский национальный медицинский университет имени С.Д. Асфендиярова
Артериальная гипертония (АГ) беременных занимает особое место среди актуальных вопросов современной медицины. Она является составной частью как минимум двух чрезвычайно остро стоящих сегодня медико-социальных проблем: АГ в целом и репродуктивного здоровья нации. Основная проблема АГ у беременных: отсутствие единой терминологии, использования различных классификации и критериев АГ, тактики ведения пациенток. Мы попытались на основе доказательной медицины представить классификацию АГ у беременных и принципы лекарственной терапии, включая неотложную помощь при гипертоническом кризе.
Ключевые слова: беременность, артериальная гипертензия, лекарственная терапия
Артериальная гипертония (АГ) беременных занимает особое место среди актуальных вопросов современной медицины, особенно у беременных. Артериальная гипертония у беременных в настоящее время по-прежнему остается основной причиной как материнской, так и перинатальной заболеваемости и летальности, а также ряда акушерских осложнений. По данным ВОЗ, в структуре материнской смертности доля гипертензивного синдрома составляет 20-30%, ежегодно во всем мире более 50 тыс. женщин погибают в период беременности из-за осложнений, связанных с АГ у матери [1-3]. АГ увеличивает риск отслойки нормально расположенной плаценты, массивных коагулопатических кровотечений в результате отслойки плаценты, а также может быть причиной эклампсии, нарушения мозгового кровообращения, отслойки сетчатки [4].
В последнее время отмечено увеличение распространенности АГ во время беременности за счет ее хронических форм на фоне роста числа пациенток с ожирением, сахарным диабетом и в связи с увеличением возраста беременных. И наоборот – женщины, у которых развиваются гипертензивные расстройства в период беременности, в дальнейшем относятся к группе риска по развитию ожирения, сахарного диабета, сердечно–сосудистых заболеваний. Дети этих женщин имеют повышенный риск развития различных метаболических и гормональных нарушений, сердечно–сосудистой патологии [2]. Основная проблема лечения АГ у беременных в том, что акушеры и кардиологи говорят на разных языках. Отсутствует единый взгляд на тактику немедикаметозной и медикаментозной терапии, в ряде случаев применяются противопоказанные при беременности лекарственные препараты, используются опасные комбинации. При выборе лекарственных средств врачи руководствуются в основном личным опытом или традициями лечебного учреждения. В аптечной сети отсутствует целый ряд препаратов, рекомендуемых современными руководствами для использования у беременных с АГ, в том числе для неотложной терапии. Отсутствует преемственность ведения этой категории пациенток (на этапе планирования беременности, во время беременности и после родов) [5]. Кроме того, международные стандарты лечения неотложных состояний существенно отличаются от традиционных отечественных представлений и более сложны для выполнения на практике, так как предполагают использование лекарственных препаратов или их форм, не получивших в Казахстане широкого распространения или даже не имеющих государственной регистрации.
Критериями для диагностики АГ при беременности, по данным ВОЗ, являются уровень систолического АД (САД) 140 мм рт.ст. и более или диастолического АД (ДАД) 90 мм рт.ст. и более либо увеличение САД на 25 мм рт.ст. и более или ДАД на 15 мм рт. ст. по сравнению с уровнями АД до беременности или в I триместре беременности [5]. Следует отметить, что при физиологически протекающей беременности в I и II триместрах возникает физиологическое снижение АД, обусловленное гормональной вазодилатацией, в III триместре АД возвращается к обычному индивидуальному уровню или может немного превышать его [3,7].
В нашей статье мы приводим классификацию гипертензивных состояний при беременности, рекомендации по диагностике и ведению беременных с АГ, составленные на основе рекомендаций Европейского общества по гипертензии и Европейского общества кардиологов (ЕОГ-ЕОК, 2003, 2007) [6,8,9]; комитета экспертов Европейского кардиологического общества по ведению беременных с сердечно-сосудистыми заболеваниями (2003 г.) [8-10]; седьмого доклада экспертов Объединенного национального комитета США по профилактике, диагностике, оценке и лечению повышенного артериального давления – АД (JNC7, 2003) [6].
В современных зарубежных классификациях выделяют следующие формы гипертензивных состояний у беременных: хроническая АГ, гестационная АГ, преэклампсия (ПЭ) и ПЭ на фоне хронической АГ [8,10-11].
В отечественной литературе еще можно встретить термин «гестоз», обозначающий клиническую ситуацию сочетания повышения АД во второй половине беременности с протеинурией и отеками. С нашей точки зрения, предпочтительнее использовать международную терминологию гипертензивных состояний у беременных.
Классификация АГ у беременных
- Хроническая АГ
А. Эссенциальная гипертензия
Б. Симптоматическая гипертензия
- Гестационная АГ (диагноз на период беременности)
А. Преходящая АГ (ретроспективный диагноз)
Б. Хроническая АГ (ретроспективный диагноз)
ü умеренно тяжелая
ü критические формы ПЭ: эклампсия; отек, кровоизлияние и отслойка сетчатки; острый жировой гепатоз; HELLP-синдром; острая почечная недостаточность; отек легких, отслойка плаценты
4. ПЭ на фоне хронической АГ
Представляется целесообразным последовательно рассмотреть категории гипертензивных состояний, вошедшие в настоящую классификацию.
Хроническая АГ – АГ, диагностированная до наступления беременности или до 20-й недели гестации. Диагностическим критерием хронической АГ считается систолическое АД (САД)>140 мм рт. ст. и/или диастолическое АД (ДАД)>90 мм рт. ст. АГ, возникшая после 20-й недели гестации, но не исчезнувшая после родов, также классифицируется как хроническая гипертония, но уже ретроспективно.
Хроническая АГ – это гипертоническая болезнь (эссенциальная АГ), или симптоматическая гипертония. Следует учитывать, что повышение уровня АД у молодой женщины требует особенно тщательного исключения вторичного характера гипертензии (АГ, связанная с патологией почек; АГ при поражении почечных артерий; феохромоцитома; первичный альдостеронизм; синдром и болезнь Иценко–Кушинга; коарктация аорты; АГ, обусловленная приемом лекарственных препаратов).
Классификация уровней АД у лиц 18 лет и старше представлена в таблице 1.
Таблица 1 — Классификация уровней артериального давления
Добавить комментарий Отменить ответ
Scientific-Practical Journal of Medicine, «Vestnik KazNMU».
Научные публикации, статьи, доклады, рефераты, диссертации, новости медицины, исследования в области фундаментальной и прикладной медицины, публикации журнала «Вестник КазНМУ» и газеты «Шипагер».
ISSN 2524 — 0692 (online)
ISSN 2524 — 0684 (print)
Лекарственные средства и беременность
Какие лекарственные средства можно назначать беременным? Безопасны ли препараты, которые они принимают? Ответы на эти вопросы можно найти в многочисленных справочниках и методических рекомендациях, но зачастую эта информация не систематизирована. Среди большого количества новых лекарственных препаратов провизору сложно выделить и запомнить те средства, которые могут негативно влиять на организм беременной и плода.
Лекарственные средства влияют не только на развитие плода, но и на течение гестационного периода у женщин, на тономоторную функцию матки. Некоторые препараты на плод оказывают эмбриолетальное, тератогенное, эмбрио- и фетотоксическое действие.
Наиболее опасен тератогенный эффект препаратов (способность вызывать развитие врожденных уродств). Лекарственные средства могут влиять на плод в течение всей беременности, но наиболее всего изучено их влияние в период органогенеза (18–55-й день беременности), а также в период роста и развития плода (более 56 дней).
Многие лекарственные средства являются потенциально тератогенными, их действие может проявляться при наличии определенных условий. Поэтому при назначении лекарственного средства в период беременности следует тщательно оценивать соотношение ожидаемого терапевтического эффекта для будущей матери и возможного риска для плода. Не менее важно перед назначением женщине препаратов с тератогенными свойствами исключить беременность.
На основании экспериментальных данных, а также результатов клинических наблюдений лекарственные средства по степени риска для плода в ряде стран (США, Австралия и др.) принято разделять на категории от «А» (безопасные) до «D» (противопоказанные в период беременности). Выделяют также категорию «Х», в которую включены препараты, абсолютно противопоказанные в период беременности (табл. 1).
КАТЕГОРИИ ЛЕКАРСТВЕННЫХ СРЕДСТВ ДЛЯ ИСПОЛЬЗОВАНИЯ В ПЕРИОД БЕРЕМЕННОСТИ
Лекарственных средств, которые можно было бы отнести к категории «А», практически не существует.
К категории «В» относятся водорастворимые витамины, микроэлементы, некоторые средства растительного происхождения, антациды, слабительные средства (касторовое масло, фенолфталеин, семена сенны), противоязвенные препараты (циметидин, ранитидин, сульфазалазин), гипотензивные средства (ацебуталол, пиндолол, метилдопа) и др.
К категории «С» относятся фенотиазин, лоперамид, слабительные средства, увеличивающие объем содержимого кишечника, раствор магния сульфата, препараты ферментов поджелудочной железы, атропин, барбитураты, глюкокортикостероиды, колестирамин, салицилаты, метронидазол, петлевые и калийсберегающие диуретики, некоторые гипотензивные средства (атенолол, гуанетидин, гидралазин, диазоксид, исрадипин, лабеталол, клонидин, миноксидил, натрия нитропруссид, празозин, резерпин, фентоламин), некоторые антибиотики (пенициллины, цефалоспорины, макролиды), нитрофураны, противогрибковые препараты (нистатин и др.).
Даже в том случае, когда препараты, относящиеся к категории «D» (табл. 2), обладают выраженным терапевтическим эффектом, предпочтение при назначении беременным следует отдавать другим средствам со сходными фармакологическими свойствами и только в редких, чрезвычайных обстоятельствах можно применять препараты категории «D».
Таблица 2
ЛЕКАРСТВЕННЫЕ СРЕДСТВА, ОКАЗЫВАЮЩИЕ ТЕРАТОГЕННОЕ ДЕЙСТВИЕ (КАТЕГОРИЯ “D”)*
* По данным Lock аnd Kacev (1988), Schardein and Keller (1989), Kacev and Lock (1990), de Vires et al. (1993), Farrar and Blumer (1991), Cordero (1990).
К категории «Е» относятся средства для растворения холестериновых желчных камней, соли лития, препараты золота и др.
Лекарственные средства категории «Х» противопоказаны в период беременности и женщинам репродуктивного возраста, планирующим беременность (табл. 3).
Таблица 3
ЛЕКАРСТВЕННЫЕ СРЕДСТВА, АБСОЛЮТНО ПРОТИВОПОКАЗАННЫЕ В ПЕРИОД БЕРЕМЕННОСТИ (КАТЕГОРИЯ “X”)*
* По данным Lock and Kacev (1988), Schardеin and Kеller (1989), Kacev and Lock (1990), Cordero (1990), Kauffman (1990), Kacev (1993).
Помимо влияния препаратов на организм будущей матери и плода, следует учитывать и влияние самой беременности на фармакокинетику препаратов (абсорбция, распределение и элиминация). Так, замедление моторики пищеварительного тракта в последние месяцы беременности может приводить либо к повышению абсорбции плохо растворимых препаратов (например, дигоксина), либо к снижению биодоступности препаратов, которые метаболизируются в стенке кишечника (например, хлорпромазина).
Известно, что в III триместре беременности значительно увеличивается объем внеклеточной жидкости (на 50%), содержание белков в плазме крови снижается приблизительно на 20%, а концентрация кислого a-гликопротеина повышается приблизительно на 40%. Выраженность этих изменений усиливается в состоянии преэклампсии. Все это приводит к тому, что в III триместре беременности содержание одних препаратов в крови значительно повышается, а других — снижается, что в итоге изменяет предполагаемый фармакотерапевтический эффект препаратов, например, таких, как диазепам, фенитоин, валпройевая кислота. В конце беременности значительные изменения претерпевает функция печени и почек, участвующих в метаболизме и выделении, в результате чего клиренс одних лекарственных средств может повышаться, а других — понижаться с соответствующими клиническими последствиями.
В период беременности у женщин часто развиваются инфекции мочевого тракта, то есть возникает необходимость в антибиотикотерапии. Предпочтение в этих случаях отдают пенициллинам (при условии отсутствия аллергии к ним) по сравнению с тетрациклинами. Рекомендуется избегать назначения ко-тримоксазола для лечения этих инфекций, так как один из его компонентов (триметоприм), в ранние сроки беременности может быть причиной развития «волчьей пасти» у плода, а другой его компонент (сульфаметоксазол), в поздние сроки беременности способен проникать через плаценту и вытеснять билирубин из его связи с белками у плода, что сопровождается соответствующими фармакокинетическими и клиническими последствиями.
Для рационального использования антибиотиков и прочих антибактериальных препаратов в период беременности с учетом их побочного действия на беременную, плод и новорожденного их разделяют на 3 группы. Противомикробные препараты 1-й группы (хлорамфеникол, тетрациклины, триметоприм, стрептомицин) в период беременности противопоказаны, так как они оказывают эмбриотоксическое действие. Препараты 2-й группы следует применять с осторожностью: аминогликозиды, сульфаниламиды могут вызвать желтуху, нитрофураны — гемолиз. Препараты этой группы в период беременности назначают по строгим показаниям: при тяжелых заболеваниях, возбудители которых резистентны к другим антибактериальным средствам, или в случаях, когда проводимое лечение неэффективно. Следует помнить о том, что антибиотики-аминогликозиды оказывают ототоксическое действие и могут приводить к снижению или утрате слуха. Антибиотики 3-й группы (пенициллины, цефалоспорины, эритромицин) не оказывают эмбриотоксического действия. Их можно считать препаратами выбора при лечении инфекций у беременных. Пенициллины не оказывают тератогенного и эмбриотоксического действия на плод, но при их применении возможно развитие аллергических реакций. Цефалоспорины I и II поколения также не обладают тератогенным и эмбриотоксическим действием (цефазолин, цефалексин, цефалотин, цефуроксим, цефаклор, цефотаксим), а эффекты цефалоспоринов III поколения (цефтазидим, цефиксим, цефоперазон, цефтриаксон) изучены недостаточно, поэтому в период беременности их лучше не назначать, тем более не следует применять цефалоспорины IV поколения.
Лечение эпилепсии у беременных — одна из трудных задач, поскольку многие противоэпилептические средства обладают тератогенным эффектом (как правило, дозозависимым). Поэтому лечение противоэпилептическими препаратами необходимо проводить под контролем их концентрации в сыворотке крови.
В отношении применения глюкокортикостероидов существует немало возражений, основанных преимущественно на экспериментальных, а не клинических данных. Применение их в ранние сроки беременности угрожает появлением расщелины нёба («волчья пасть»). Длительное использование, особенно в высоких дозах, вызывает задержку внутриутробного развития плода, атрофию коры надпочечников, гипогликемию, надпочечниковые кризы при рождении. Такие дети часто нуждаются в проведении заместительной терапии. Вместе с тем существует большой опыт лечения преднизолоном и его аналогами беременных с системными заболеваниями соединительной ткани, хроническим гепатитом и циррозом печени, заболеваниями крови (в суточной дозе до 20 мг в I триместре и до 30 мг со II триместра) без ущерба для плода и новорожденного, с благоприятными отдаленными результатами.
С осторожностью следует применять синтетические гестагены. Противопоказаны при беременности линестренол, тиболон.
Артериальная гипертензия у беременной является довольно частой причиной гибели плода, особенно если она сочетается с протеинурией. Наиболее широко в качестве антигипертензивного средства у беременных используют метилдопу. Этот препарат значительно снижает артериальное давление и способствует уменьшению числа абортов у больных с эссенциальной артериальной гипертензией. Метилдопа не обладает тератогенными свойствами.
Диуретические средства противопоказаны при артериальной гипертензии в период беременности, так как в это время у женщин наблюдается ряд нарушений водного баланса и их усугубление может способствовать нарушению плацентарной перфузии.
Николай Черкасский
Лечение артериальной гипертензии у беременных
Комарова Ю. Ю., Жукова Е. М.
Белорусский государственный медицинский университет, г.Минск
Артериальная гипертензия беременных является наиболее распространенным заболеванием сердечно-сосудистой системы, которое влечет за собой тяжелые нарушения здоровья матери и плода. Лечение артериальной гипертензии у беременных имеет специфику, назначение лекарственных препаратов требует индивидуального подхода к каждой женщине.
Был проведен анализ 2000 историй болезней за 2013 год в 1 и 6 ГКБ г. Минска, из них отобрано 30 историй болезней беременных с диагнозом АГ II ст., риск 2.Данный диагноз встречается наиболее часто. Средний возраст пациенток составил 34 года, срок беременности – второй и третий триместры. В статье освещены данные по изучению лекарственных средств, используемых в мировой практике для лечения артериальной гипертензии у беременных, а также лекарственных средств, применяемых в клинической практике РБ, и их сравнение.
Согласно американской классификации препаратов по степени безопасности для матери и плода (FDA) большинство лекарственных средств, применяемых для лечения АГ беременных, относятся к классу С, где риск нежелательных последствий не может быть исключен, но польза от приема препарата может превышать возможный вред. Нужно отметить, что все исследования проводятся только на животных, поэтому нельзя говорить о полной безопасности ни одного из лекарственных средств.
Препараты центрального действия – метилдопа и клонидин. Метилдопа является препаратом первой линии для лечения артериальной гипертензии у беременных во многих странах, в том числе и в Беларуси. Препарат не оказывает тератогенных эффектов, не ухудшает маточно – плацентарный кровоток. Из побочных эффектов следует отметить ортостатическую гипотензию и влияние на содержание дофамина в нервной системе.
Блокаторы кальциевых каналов. Эта группа препаратов эффективно снижает АД, для них характерно отсутствие эмбриотоксичности и тератогенных эффектов. Наиболее изученным препаратом данной группы является Нифедипин, который используется в качестве препарата первой линии для лечения АГ у беременных, так и для купирования гипертонических кризов. Для БКК характерны следующие недостатки: рефлекторная тахикардия, отеки ног, тошнота, тяжесть в эпигастрии, аллергические реакции, развитие фетоплацентарной недостаточности при приеме нифедипина сублингвально.
β – адреноблокаторы – большая группа препаратов. В Беларуси зарегистрированы только кардиоселективные адреноблокаторы: метопролол , атенолол , бетаксолол , бисопролол , небиволол. Они не влияют на объём циркулирующей крови, не вызывают тахикардию и ортостатическую гипотензию. Могут вызывать задержку развития плода. Следует обратить внимание на атенолол, единственный препарат этой группы, относящийся к категории D. Он неблагобриятно влияет на организм матери и оказывает тератогенные эффекты, но в Беларуси зарегистрирован.
α-адреноблокары: доксазозин, празозин — эффективно снижают АД, их используют чаще у пациенток с феохромацитомой. Недостатки: развитие ортостатических реакций, рефлекторная тахикардия.
α,β– адреноблокатор – лабетолол. Является препаратом выбора в мировой клинической практике наряду с метилдопой. Эффективно снижает повышенное АД у беременных. В многочисленных исследованиях была доказана безопасность для матери и плода. В РБ Лабетолол не зарегистрирован.
Спазмолитики включают широкий спектр лекарственных препаратов. Наиболее значимые: пентоксифиллин, эуфиллин, дибазол, папаверин, дротаверин. Все вышеперечисленные препараты обладают сходными фармакологическими эффектами: расширяют сосуды, снижают агрегацию тромбоцитов, расслабляют гладкую мускулатуру бронхов, кишечника. Побочные эффекты встречаются редко.
Диуретики не используются в качестве монотерапии для лечения АГ у беременных. Целесообразно их применять при сердечной недостаточности, осложненной отеками.
Вышеперечисленные препараты могут включаться в двух-, трех- четырехкомпонентные схемы комбинаций для усиления антигипертензивного эффекта, устранения побочных эффектов отдельных групп препаратов, снижения дозы каждого препарата, входящего в комбинацию.
Антигипертензивные препараты, противопоказанные для применения во время беременности: ингибиторы АПФ, блокаторы рецепторов АТΙΙ, спиронолактон, дилтиазем, резерпин. Данные препараты обладают тератогенным эффектом, а также способностью индуцировать выкидыши.
Таблица 1.Сравнение препаратов, используемых в мировой клинической практике и препаратов, используемых в Республике Беларусь согласно клиническим протоколам лечения в акушерстве и гинекологии.
История появления блокаторов кальциевых каналов
Д.О. Драгунов,
к.м.н., ассистент кафедры пропедевтики внутренних болезней,
общей физиотерапии и лучевой диагностики ПФ ГБОУ ВПО РНИМУ им. Н.И. Пирогова

Блокаторы кальциевых каналов на сегодняшний день — достаточно широко распространенная группа препаратов, которая нашла свое применение не только в кардиологии, но и в неврологии.
Одними из первых были синтезированы в 1964 г. верапамил и прениламин. Первично предполагалось использовать их как аналог папаверина, но с большей вазодилатирующей способностью, поскольку эффекты этих препаратов значимо отличались от уже на тот момент известных блокаторов и сердечных гликозидов. В 1969 г. их выделили в отдельную группу блокаторов кальциевых каналов 1 . В 1966 г. в Германии был синтезирован нифедипин, а 1971 г. — дилтиазем.
 В 1962 г. Хасс и Хартфелдер обнаружили, что верапамил не только расширяет кровеносные сосуды, но и обладает отрицательным инотропным и хронотропным эффектами (в отличие от других вазодилататоров, например, нитроглицерина). В конце 60-х годов А. Флекенштейн предположил, что действие верапамила обусловлено снижением входа ионов Ca 2+ в кардиомиоциты. При изучении действия верапамила на изолированных полосках сосочковой мышцы сердца животных он обнаружил, что препарат вызывает такой же эффект, как и удаление ионов Ca 2+ из перфузионной среды: при добавлении ионов Ca 2+ кардиодепрессивное действие верапамила снимается. Примерно в то же время было предложено называть препараты, близкие к верапамилу (прениламин, галлопамил и др.), антагонистами кальция (АК).
В 1962 г. Хасс и Хартфелдер обнаружили, что верапамил не только расширяет кровеносные сосуды, но и обладает отрицательным инотропным и хронотропным эффектами (в отличие от других вазодилататоров, например, нитроглицерина). В конце 60-х годов А. Флекенштейн предположил, что действие верапамила обусловлено снижением входа ионов Ca 2+ в кардиомиоциты. При изучении действия верапамила на изолированных полосках сосочковой мышцы сердца животных он обнаружил, что препарат вызывает такой же эффект, как и удаление ионов Ca 2+ из перфузионной среды: при добавлении ионов Ca 2+ кардиодепрессивное действие верапамила снимается. Примерно в то же время было предложено называть препараты, близкие к верапамилу (прениламин, галлопамил и др.), антагонистами кальция (АК).
Интерес клиницистов к этой группе препаратов возник благодаря их уникальным свойствам:
1. Блокаторы медленных кальциевых каналов (БМКК) вызывают периферическую вазодилатацию артерий, что приводит к значительному уменьшению постнагрузки на миокард. Этот эффект характерен для всех БМКК.
2. БМКК – производные дигидропиридина («вазоселективные» БМКК) – обладают спазмолитическим действием на коронарные сосуды и, таким образом, увеличивают коронарный кровоток.

Наиболее популярным является разделение этой группы препаратов по химической структуре на производные:
- дигидропиридина (нифедипин, амлодипин, лацидипин, фелодипин, никардипин, нимодипин, нисолдипин, нитрендипин, исрадипин);
- фенилалкинамины (верапамил, галлопамил, анипамил);
- бензотиазепины (дилтиазем, клентиазем).
Также их иногда классифицируют в зависимости от кардиоселективности:
- неселективные (действующие на кальциевые каналы и в сосудах, и в сердце);
- селективные (например, нифедипин, который более активен в отношении периферических сосудов, в связи с этим описано достаточно большое количество побочных эффектов в виде гиперемии лица или отеков нижних конечностей; нимодипин более активен в отношении артериол головного мозга; точкой приложения верапамила является проводящая система сердца).
Возможно деление препаратов в зависимости от продолжительности их действия, например:
- короткодействующие (нифедипин, дилтиазем);
- пролонгированные препараты (амлодипин, фелодипин, исрадипин).
Существует также разделение АК на три генерации: первая – короткодействующие – как правило, обладающие негативными свойствами, вторая, подразделяемая на А (пролонгированные препараты первой генерации) и В («новые» синтезированные АК как с большей продолжительностью действия, так и с дополнительными свойствами), третья – пролонгированные препараты, обладающие высоким профилем безопасности. К последней генерации относится и амлодипин 2 .
Не все препараты из группы БМКК широко применяются на сегодняшний день. Например, нифедипин, как уже говорилось выше, был синтезирован одним из первых, в основном обладает выраженным гипотензивным действием, однако у него короткий период полувыведения и выраженные побочные действия, в связи с чем его короткодействующие формы не применяются.
 На сегодняшний день целый ряд исследований доказал его неблагоприятное действие на такие состояния, как нестабильная стенокардия (HINT Res. Group, 1986) и сердечная недостаточность [Elkayam U. и соавт., 1990]. Yusuf S. и соавт. в 1991 г. было показано, что короткодействующий нифедипин повышал риск возникновения инфаркта миокарда и смертности у больных с инфарктом мио- карда (SPRINT, 1988). В работе Furberg C.D. и соавт. было показано, что высокие дозы нифедипина увеличивают риск смерти у пациентов с ИБС, и коэффициент риска для дозы 20 мг в сутки составил 1,01, тогда как для дозы 80 мг в сутки – 2,83. Известны две причины такого негативного влияния нифедипина: гиперактивация симпатико-адреналовой системы и довольно значимые колебания АД у пациентов, которые создает препарат из-за короткого периода полувыведения (за счет пикообразного изменения концентрации препарата в крови) 3 . В связи с этим одним из перспективных направлений в создании новых молекул, обладающих всеми преимуществами группы БМКК и при этом не имеющих таких побочных эффектов, как у нифедипина, являлось создание препарата с длительным периодом полувыведения. Такой фармакокинетикой обладал амлодипин, период полувыведения которого составляет 35–50 часов.
На сегодняшний день целый ряд исследований доказал его неблагоприятное действие на такие состояния, как нестабильная стенокардия (HINT Res. Group, 1986) и сердечная недостаточность [Elkayam U. и соавт., 1990]. Yusuf S. и соавт. в 1991 г. было показано, что короткодействующий нифедипин повышал риск возникновения инфаркта миокарда и смертности у больных с инфарктом мио- карда (SPRINT, 1988). В работе Furberg C.D. и соавт. было показано, что высокие дозы нифедипина увеличивают риск смерти у пациентов с ИБС, и коэффициент риска для дозы 20 мг в сутки составил 1,01, тогда как для дозы 80 мг в сутки – 2,83. Известны две причины такого негативного влияния нифедипина: гиперактивация симпатико-адреналовой системы и довольно значимые колебания АД у пациентов, которые создает препарат из-за короткого периода полувыведения (за счет пикообразного изменения концентрации препарата в крови) 3 . В связи с этим одним из перспективных направлений в создании новых молекул, обладающих всеми преимуществами группы БМКК и при этом не имеющих таких побочных эффектов, как у нифедипина, являлось создание препарата с длительным периодом полувыведения. Такой фармакокинетикой обладал амлодипин, период полувыведения которого составляет 35–50 часов.
Конечно, на сегодняшний день существует возможность создания лекарственных форм, пролонгирующих выведение препарата с коротким периодом полувыведения, и часть производителей пошла именно по такому пути. Но в исследовании Hernandez R.H. и соавт. (2001) 4 было показано, что амлодипин в течение 72 часов сохранял свою гипотензивную активность, составлявшую 57,7 % от исходного эффекта для систолического АД и 60% для диастолического, тогда как нифедипин GITS активность сохранил только в 14–16 % случаев. Хотелось бы отметить, что в исследовании был смоделирован двухсуточный перерыв в приеме препарата (пациенты получали плацебо) и по окончании 72 часов без препаратов проводилось мониторирование АД. Данный эффект препарата принципиально важен, так как это в значительной степени повышает комплаентность пациентов.
Амлодипин и клинические исследования
Амлодипин, в отличие от более ранних препаратов, появился в эпоху доказательной медицины. В связи с чем ему пришлось пройти достаточно сложный путь в изучении его эффектов в клинических исследованиях. Хотелось бы отметить тот факт, что он был изучен в исследованиях с плацебо на достаточно сложной в лечении АГ группе пациентов, это пациенты с почечной патологией. Например, в исследовании IDNT amlodipine study (2001) у пациентов с нефропатией, сахарным диабетом и АГ была показана его эффективность по сравнению с плацебо. Точно так же была доказана его эффективность у пациентов, находящихся на программном гемодиализе, тоже по сравнению с плацебо (Tepel et al. study, 2008).
Еще один важным момент — амлодипин является наиболее популярным препаратом в комбинациях с другими антигипертензивными препаратами. Эффективность лечения амлодипином у пациентов с гиперлипидемией и АГ была показана в исследовании ALLHAT 5 . В исследовании VALUE 6 была показана равная эффективность амлодипина и вальсартана в лечении АГ у пациентов высокого сердечно-сосудистого риска, причем в профилактике ОИМ амлодипин оказался эффективней на 19%, а ОНМК — на 15%. Наиболее цитируемым исследованием является ASCOT, в которое были включены пациенты 40–79 лет, имевшие факторы риска, и была показана его эффективность в отношении снижения всех вторичных конечных точек 7 .
Подводя итог, можно сказать, что БМКК, за более чем 30-летний период своего существования, не утеряли своего места среди многообразия препаратов в кардиологии, а такие препараты, как амлодипин, продолжают сохранять свои лидирующие позиции.
Краткая инструкция по медицинскому применению лекарственного препарата НОРВАСК ®
Норваск ® (амлодипин) – производное дигидропиридина, блокатор «медленных» кальциевых каналов (БМКК), оказывает гипотензивное и антиангинальное действие. Блокирует «медленных» кальциевые каналы, снижает трансмембранный переход ионов кальция в клетку (в большей степени в гладкомышечные клетки сосудов, чем в кардиомиоциты). Показания к применению: артериальная гипертензия. Стабильная стенокардия и вазоспастическая стенокардия (стенокардия Принцметала). Применяется как в монотерапии, так и в сочетании с другими антиангинальными и гипотензивными средствами. Противопоказания: повышенная чувствительность к амлодипину и другим производным дигидропиридина, а также вспомогательным веществам, входящим в состав препарата. Тяжёлая артериальная гипотензия (систолическое АД менее 90 мм рт.ст). Обструкция выносящего тракта левого желудочка (включая, тяжелый аортальный стеноз). Шок (включая кардиогенный). Гемодинамически нестабильная сердечная недостаточность после инфаркта миокарда. Возраст до 18 лет (эффективность и безопасность не установлены). С осторожностью применять у пациентов с печеночной недостаточностью, ХСН неишемической этиологии III–IV функционального класса по классификации NYHA, нестабильной стенокардией, аортальным стенозом, митральным стенозом, гипертрофической обструктивной кардиомиопатией, острым инфарктом миокарда (и в течение 1 мес после), синдромом слабости синусового узла (выраженная тахикардия, брадикардия), артериальной гипотензией, при одновременном применении с ингибиторами или индукторами изофермента CYP3A4. Безопасность применения препарата Норваск ® во время беременности не установлена, поэтому применение во время беременности возможно только в случае, когда польза для матери превышает риск для плода и новорожденного. При необходимости применения препарата Норваск ® в период лактации следует решить вопрос о прекращении грудного вскармливания. Способ применения и дозы: внутрь, один раз в сутки. Начальная доза 5 мг, максимальная – 10 мг. Коррекции дозы пожилым пациентам и пациентам с почечной недостаточностью и нарушенной функцией печени обычно не требуется. Побочное действие: при приеме препарата Норваск ® наиболее часто встречаются следующие нежелательные явления: периферические отеки (лодыжек и стоп), сердцебиение, «приливы» крови к коже лица; головокружение, головная боль, повышенная утомляемость, сонливость, тошнота, боли в животе. Срок годности: 4 года. Условия отпуска: отпускают по рецепту. Форма выпуска: Таблетки по 5 и 10 мг. По 10 или 14 таблеток в блистере из ПВХ/алюминиевой фольги. 3, 4 или 9 блистеров по 10 таблеток или 1 блистер по 14 таблеток с инструкцией по применению в картонной пачке, на лицевой стороне которой с целью контроля первого вскрытия наносится перфорированная строчка. Перед назначением препарата ознакомьтесь с полной инструкцией по медицинскому применению. Регистрационный номер: П N015567/01-160915.