Основные противопоказания при артериальной гипертензии
Артериальная гипертензия (АГ)
Не смотря на то, что во всем мире ведется активное изучение артериальной _гипертензии (гипертонии), причины эссенциальной артериальной гипертензии до сих пор не установлены и в настоящее время считается, что это заболевание многофакторное, т.е. у него много причин. Большое значение имеет наследственная предрасположенность. Доказано повышение тонуса мелких артерий в ответ на длительное психоэмоциональное напряжение. Существует теория, что повышенное потребление соли приводит к увеличению объема циркулирующей крови. Ожирение практически всегда сопровождается повышением артериального давления. Более того, в некоторых исследованиях показано, что снижение массы тела на 10 кг приводит к снижению давления минимум на 10 мм рт ст. На сегодняшний день выделяют три степени АГ, За нормальное артериальное давление принят уровень ниже 130/85 мм рт ст. Уровень артериального давления 130-139/85-89 считается повышенным нормальным: 1 степень АГ: 140-159/90-99; 2 степень АГ: 160-179/100-1094; 3 степень АГ: более 180/110; Диагноз артериальной гипертензии ставится при обнаружении артериального давления выше 140/90 мм рт ст. не менее двух раз при повторных визитах к врачу. Артериальное давление измеряется в положении сидя. У пожилых рекомендуется измерение АД и в положении стоя. Приборы для измерения давления в медицинских учреждениях всегда проверяются и калибруются. Необходимо делать это периодически и с домашними измерителями АД. Кроме степени АГ в диагнозе указывается еще степень риска. При определении степени риска учитывается очень много факторов: пол, возраст, цифры холестерина в крови, ожирение, наличие заболеваний с АГ у родственников, курение, малоподвижный образ жизни, поражение органов мишеней. Органами-мишенями называются те органы, которые при артериальной гипертензии страдают в первую очередь. Это сердце, головной мозг, почки, сетчатка глаза и сосуды. Сердце. Так как нагрузка на сердечную мышцу при АГ увеличивается, происходит компенсаторная гипертрофия (увеличение) толщины мышцы сердца левого желудочка. Гипертрофия левого желудочка считается более важным фактором риска чем сахарный диабет, повышение холестерина в крови и курение. В условиях гипертрофии сердце нуждается в повышенном кровоснабжении, а резерв при АГ сокращается. Поэтому у больных с гипертрофией стенки левого желудочка сердца чаще развиваются инфаркт миокарда, сердечная недостаточность, нарушения ритма или наступает внезапная коронарная смерть. Мозг. Уже на ранних стадиях АГ кровоснабжение головного мозга может снижаться. Появляется головная боль, головокружение, снижение работоспособности, шум в голове. В глубоких отделах мозга при длительном течении АГ происходят маленькие инфаркты (лакунарные), из-за нарушенного кровоснабжения масса мозга может уменьшаться. Это проявляется интеллектуальным снижением, нарушениями памяти, в далеко зашедших случаях деменцией (слабоумием). Почки. Происходит постепенный склероз сосудов и тканей почек. Нарушается их выделительная функция. В крови повышается количество продуктов обмена мочевины, в моче появляется белок. В конечном итоге возможна хроническая почечная недостаточность. При АГ выражаются также практически все сосуды. В зависимости от наличия этих факторов риск бывает 1, 2 или 3 степени: 1степень риска (низкий риск) означает, что вероятность сердечно- сосудистых осложнений у этого пациента составляет менее 15% в течение ближайших 10 лет; 2степень риска (средний риск) предполагает вероятность осложнений 15-20% в течение 10 лет; 3степень риска (высокий риск) — 20-30%; 4степень риска (очень высокий риск) предполагает вероятность осложнений более 30% в течение ближайших 10 лет; Лечение артериальной гипертензии В случае впервые выявленной артериальной гипертензии необходимо провести подробное исследование для исключения других болезней, которые могли вызвать повышение артериального давления, оценить факторы риска. При АГ первой степени и низких степенях риска назначают немедикаментозное лечение. В первую очередь это изменение образа жизни.Уменьшение употребления поваренной соли до 4,5 г в сутки. Прекратить или хотя бы уменьшить потребление алкоголя до 20-30 г чистого этанола в день для мужчин, что соответствует 200-250 мл сухого вина, 500-600 мл пива и 10-20 г чистого этанола для женщин. Отказ от курения. Снизить вес тела. Исследования показывают, что при снижении веса тела на 10 кг артериальное давление снижается на 10 мм рт ст. В пище должно присутствовать много фруктов, овощей, продуктов, богатых калием, кальцием, магнием, морепродуктов. Доказано положительное влияние физической нагрузки на течение артериальной гипертензии. Если степень АГ выше первой, или при первой степени АГ не удается достигнуть нормализации АД немедикаментозным путем, назначается медикаментозное лечение. Цель лечения АГ — максимальное снижение риска сердечно-сосудистых осложнений и смертности, что достигается снижением артериального давления до целевых цифр — менее 130/90 и коррекцией других факторов риска. Используется шесть основных классов антигипертензивных препаратов: диуретики, бета-блокаторы, антагонисты кальция, ингибиторы ангиотензинпревращающего фермента, блокаторы альфа-1-адренэргических рецепторов и блокаторы рецепторов ангиотензина П. Все они имеют свои показания, противопоказания и назначать их должен только врач с учетом возраста, степени и риска АГ сопутствующих заболеваний. Препарат должен не только снижать уровень АД, но и облегчать состояние. Если одного препарата недостаточно, могут назначаться комбинации из двух и более препаратов. Пациент не должен забывать, что лечение артериальной гипертензии длительное, практически пожизненное. Если пациент не принимает препараты вовремя или делает перерывы в лечении, он усугубляет свое состояние.
Лечение артериальной гипертензии
Главная цель лечения пациентов с артериальной гипертензией — максимальное снижение риска развития сердечно-сосудистых осложнений

Нечесова Татьяна Александровна, ведущий научный сотрудник лабораторией артериальной гипертонии РНПЦ «Кардиология», кандидат медицинских наук
Человек должен знать, как помочь
себе самому в болезни, имея в виду,
что здоровье есть высочайшее
его богатство.
Гиппократ
В наши дни все публикации, в которых освещаются вопросы сердечно-сосудистых заболеваний (ССЗ), начинаются, как правило, с таких утверждений, как «Артериальная гипертензия — главный фактор риска сердечно-сосудистой заболеваемости и смертности», «Гипертензия вследствие своей высокой распространяемости является общемировой проблемой здравоохранения». В документах Всемирной Организации здравоохранения указано, что «высокое артериальное давление является одной из наиболее важных управляемых причин преждевременной смерти во всем мире».
Насколько справедливы эти утверждения?
Современная наука вооружила нас знаниями, которые дают возможность серьезно разобраться во многих сложных проблемах медицины. Во-первых, артериальная гипертензия (АГ) — это состояние широко распространенное в мире. В настоящее время на нашей планете более 1 млрд. человек имеют повышенное артериальное давление, а учитывая демографические тенденции к увеличению числа лиц старше 65 лет, численность «гипертоников» будет увеличиваться. Доказано в процессе многолетних наблюдений, что у лиц с высоким артериальным давлением (АД) в 3-4 раза чаще развивается ишемическая болезнь сердца и в 7 раз чаще — острое нарушение мозгового кровообращения. В Седьмом докладе Объединенного Национального Комитета США по профилактике, выявлению, оценке и лечению АГ указывается, что начиная с уровня АД 115/75 мм рт. ст. повышение АД на каждые 20/10 мм рт.ст. увеличивает риск развития ССЗ в 2 раза. Таким образом цифры убедительно говорят о том, что иметь высокое АД, значит подвергать себя риску развития инфаркта, инсульта, проще говоря — сокращать свою жизнь.
Что же надо знать, уметь и главное делать, чтобы чувствовать себя хорошо?
1. Знать что такое АГ и как ее контролировать.
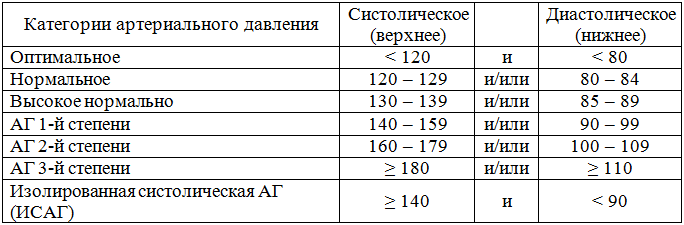
В современной медицине под артериальной гипертензией принято понимать стойкое повышение артериального давления до 140/90 мм рт.ст. и выше в отсутствие приема препаратов, снижающих давление. Важно помнить, что повышение АД должно быть зарегистрировано как минимум дважды с интервалом в две недели. Выделяют три степени повышения АД.
Систолическое АД, мм рт.ст.
Диастолическое АД, мм рт.ст.
2 ) = индекс массы тела). Если индекс массы тела больше 28 у женщин и 30 у мужчин можно говорить об ожирении. Именно с эпидемией ожирения, которая поразила многие страны, ученые связывают и рост числа людей с повышенным артериальным давлением.
Регулярные физические тренировки очень важны как для борьбы с ожирением, так и для снижения артериального давления. Даже умеренные, но постоянные физические тренировки помогают снизить артериальное давление на 10-15 мм рт.ст. Быстрая ходьба на свежем воздухе, езда на велосипеде, плавание в течение 30-40 минут 6-7 раз в неделю самые физиологичные типы нагрузок для пациентов с артериальной гипертензией. Не рекомендуется изометрические нагрузки, например упражнения со штангой.
Прежде чем заняться, физическими тренировками надо проконсультироваться у врача, а еще лучше начинать заниматься с методистом по лечебной физкультуре.
Немедикаментозные методы лечения артериальной гипертензии врачи сегодня называют модификацией образа жизни, потому, что только изменение образа жизни, а не кратковременные диетические мероприятия и эпизодические физические нагрузки реально помогут снизить артериальное давление. И еще один момент, о котором мы забываем. Дорогие родители и учителя, мероприятиям по здоровому образу жизни необходимо обучать уже в детском и подростковом возрасте, когда закладываются основы поведения и образа жизни человека. Ведь не секрет, что наследственный фактор имеет большое значение в развитии АГ, а у детей повышение АД может начаться на 10-12 лет раньше, чем у их родителей, если не принять мер по здоровому образу жизни.
До какого уровня надо снижать артериальное давление?
После больших клинических исследований, в которых наблюдались и получали препараты несколько десятков тысяч пациентов, учеными были определены целевые уровни артериального давления, к которым следует стремиться при лечении артериальной гипертензии. Целевой уровень артериального давления — это такие цифры АД, при которых риск развития осложнений, в том числе смертельных, будет минимальным. Целевой уровень АД во многом зависит от сопутствующих заболеваний. Для больных артериальной гипертензией целевой уровень АД должен быть ниже 140/90 мм рт.ст. Если АГ сочетается с сахарным диабетом, целевой уровень АД должен быть ниже 130/85 мм рт.ст. Конечно, для большинства больных АГ для достижения таких уровней АД необходимо постоянно принимать гипотензивные препараты.
Итак, мы подошли к медикаментозному лечению пациентов с артериальной гипертензий. В настоящее время на фармацевтическом рынке нашей республики представлены препараты всех пяти групп лекарственных средств, которые Европейское общество по кардиологии и Европейская Лига по артериальной гипертензии рекомендуют для лечения пациентов с артериальной гипертензией. Это ингибиторы ангиотензинпревращающего фермента, диуретики, антагонисты кальциевых каналов, блокаторы бета-рецепторов, антагонисты к рецепторам ангиотензина II. Следует отметить, что эффективный контроль уровня АД редко возможен только с помощью одного лекарственного препарата. Большинство пациентов для адекватного контроля АД должны получать 2-3 лекарственных средства. Для удобства лечения сейчас предлагается много фиксированных комбинаций препаратов, в которых содержится два лекарства с разными механизмами действия. Оптимальными препаратами или комбинациями препаратов являются такие, которые действуют плавно в течение суток, обладают защитным действием в отношении органов-мишеней, не ухудшают углеводный и липидный профиль, а также не снижают работоспособность и качество жизни пациентов. Где же взять такую таблетку? Они есть в наших аптеках, и причем в широком экономическом диапазоне. Белорусская фармацевтическая промышленность активно включилась в производство отечественных антигипертензивных препаратов, что позволило снизить их стоимость. Только необходимо помнить, что у каждого больного с АГ — своя таблетка и правильно назначить ее может только врач. Поэтому так важно диспансерное наблюдение за пациентом. В период подбора дозы гипотензивного препарата рекомендуется как минимум ежемесячные визиты к врачу. Очень хорошо, если пациент ведет дневник самоконтроля АД, измеряя его дважды утром и дважды вечером. Средние результаты этих измерений необходимо записать в дневник, а на визите показать врачу. Когда же целевой уровень АД достигнут, врача можно посещать не чаще одного раза в квартал/полугодие. Обязательно один раз в год следует провести контрольное обследование органов-мишеней, потому что современные лекарственные средства позволяют не только снизить АД, но и уменьшить толщину стенок левого желудочка сердца, повысить эластичность сосудов, предотвратить развитие почечной и сердечной недостаточности.
И помните, при подборе лекарства вы с врачом союзники, а не противники. Эффективность лечения во многом зависит от самого пациента, его приверженности к назначенному лечению, так как оно должно быть длительным, часто в течение всей жизни.
Статьи
Принципы медикаментозного и немедикаментозного лечения артериальной гипертензии (АГ) 18.11.2015 14:58
Принципы медикаментозного лечения АГ
Антигипертензивная терапия улучшает прогноз у больных АГ. Известно, что 5-летняя частота выживания при злокачественной гипертонии в 1950-х годах была равна нулю, в начале 1960-х составляла 30-40%, а в настоящее время достигла 74%. Завершившиеся клинические исследования не выявили преимуществ у какого-либо класса антигипертензивных препаратов в отношении степени снижения артериального давления. Главным критерием выбора препарата является его способность уменьшать сердечно-сосудистую заболеваемость и смертность при сохранении хорошего качества жизни. При выборе антигипертензивного средства при начальной терапии необходимо учитывать весь спектр факторов риска (ФР), поражения органов-мишеней и наличие сопутствующих заболеваний, так как некоторые требуют назначения определенных препаратов. Сегодня выбор препарата осуществляют среди 5 основных классов антигипертензивных средств — диуретики, бета-блокаторы (БАБ), антагонисты кальция, ингибиторы АПФ (иАПФ), блокаторы АТ1-рецепторов (АРА). Вспомогательными классами антигипертензивных препаратов являются альфа-блокаторы, агонисты имидазолиновых рецепторов и прямые блокаторы ренина.
При выборе препарата внутри каждого класса следует отдавать предпочтение препаратам длительного действия, обеспечивающим 24-часовой стабильный контроль АД. Это принципиальное требование, поскольку при применении лекарственных препаратов с короткой продолжительностью действия возникают колебания концентрации в плазме на протяжении междозового интервала, что сопровождается нейрогуморальной активацией и увеличением риска сердечно-сосудистых осложнений. Для оценки продолжительности действия лекарственного препарата введен показатель «провал/пик», который представляет собой разницу между степенью гипотензивного эффекта на пике действия и через 24 часа после приема. Эта разница должна быть минимальной, и через 24 часа должно оставаться не менее 50% от максимального эффекта.
Исследования показали преимущества комбинированной антигипертензивной терапии над монотерапией. Это связано с возможностью воздействия на несколько механизмов повышения АД одновременно, потенцированием положительных свойств препаратов, нивелированием отрицательных побочных эффектов, снижением стоимости лечения и повышением приверженности пациентов к терапии.
Принципы немедикаментозного лечения АГ
Немедикаментозные меры направлены на снижение АД, уменьшение потребности в антигипертензивных препаратах и усиление их эффекта, первичную профилактику АГ и ассоциированных клинических состояний. Немедикаментозную терапию следует рекомендовать всем пациентам независимо от тяжести и медикаментозного лечения:
Прекращение курения. Отказ от курения является одним из наиболее значимых изменений образа жизни в плане предотвращения заболеваний как сердечно-сосудистой системы, так и других органов.
Снижение избыточной массы тела. Избыточная масса тела является важным фактором, предрасполагающим к повышению АД. Большинство пациентов с АГ страдают избыточной массой тела. Уменьшение массы тела приводит к снижению АД и оказывает благоприятное влияние на ассоциированные ФР, в том числе инсулинорезистентность, диабет, гиперлипидемию, гипертрофию левого желудочка (ЛЖ). Снижение АД при уменьшении массы тела может быть усилено за счет увеличения физической активности, уменьшения потребления алкоголя и поваренной соли.
Уменьшение потребления соли, алкоголя, комплексная модификация диеты способствуют повышению эффективности антигипертензивной терапии.
Увеличение физической активности. Рекомендуется умеренная аэробная физическая нагрузка, например, быстрая ходьба пешком, плавание в течение 30-40 минут 3-4 раза в неделю. Более выраженная физическая нагрузка обладает менее выраженным антигипертензивным эффектом. Изометрические нагрузки, такие как подъем тяжестей, могут вызвать повышение АД.
Из санаторно-курортных методов хорошие результаты дает применение гиперкапнотерапии, общих сероводородных ванн, контрастных ванн в сочетании с лечебными душами, магнитотерапии.
Артериальная гипертензия (гипертония, АГ)
Артериальная гипертензия (гипертония, АГ) — состояние, при котором артериальное давление равно или превышает 140 мм рт.ст. (в результате как минимум трех измерений, произведенных в различное время на фоне спокойной обстановки; при этом нельзя принимать лекарств, как повышающих, так и понижающих давление).
Если удается выявить причины артериальной гипертензии, то ее считают вторичной или симптоматической. При отсутствии явной причины она называется первичной, или гипертонической болезнью. Последняя встречается гораздо чаще, ею болеют больше 90% людей с повышенным давлением.
Артериальной гипертензией страдает 30-45% взрослого населения. До 50-летнего возраста заболевание чаще наблюдается у мужчин, после 50 лет – у женщин.
Причины АГ
Причины возникновения артериальной гипертензии в настоящее время ясны далеко не полностью. Однако, согласно последним исследованиям существуют несколько основных причин:
- Генетическая предрасположенность;
- В развитии заболевания имеют значение как внутренние (гормональная, нервная системы), так и внешние факторы (чрезмерное потребление поваренной соли, алкоголя, курение, ожирение);
- Нарушения жирового обмена;
- Сахарный диабет;
- Заболевания почек;
- Стресс;
- Малоподвижность;
- Курение.
Всемирной организацией здравоохранения приняты следующие уровни артериального давления:
Как правильно измерить давление
Идеальным вариантом измерения уровня АД считается механический тонометр и фонендоскоп. Такой способ максимально точен. Но для самоконтроля на дому можно использовать автоматический или полуавтоматический тонометр.
- Измерение необходимо проводить после пятиминутного отдыха.
- За 30 минут до этого не рекомендуют прием пищи, употребление кофе, алкоголя, физическую нагрузку, курение.
- Ноги при измерении не должны быть скрещены, ступни должны находиться на полу, спина – опираться на спинку стула.
- Для руки необходим упор, мочевой пузырь до измерения нужно опорожнить.
Несоблюдение этих условий может привести к увеличению артериального давления.
Плечо не должно сдавливаться одеждой (недопустимо измерение через одежду). Артериальное давление измеряют не менее двух раз на одной и той же руке. При обнаружении разницы уровня АД на одной руке 5 и более мм рт.ст. проводят дополнительное, третье, измерение. В итоге записывают среднее значение. Во время первого измерения давление измеряют на обеих руках, в последующем – на той руке, где оно было выше. Разница артериального давления на левой и правой руке не должна превышать 10 мм рт. ст. Более значительные различия должны настораживать в отношении заболевания сосудов верхних конечностей.
Симптомы артериальной гипертензии
Основной симптом – головная боль, часто при пробуждении и, как правило, в затылочной области.
Также больные могут жаловаться на головокружение, нарушение зрения, появление “мушек” перед глазами, шум в ушах, сердцебиение, боли в области сердца, одышку.
Встречается поражение артерий. Тогда в список жалоб добавляются холодные конечности, перемежающаяся хромота.
Артериальное давление превышает 140 мм рт. ст. (в результате как минимум трех измерений, произведенных в различное время на фоне спокойной обстановки; при этом нельзя принимать лекарств, как повышающих, так и понижающих давление).
Часто артериальная гипертензия не имеет каких-либо проявлений.
Опасное осложнение артериальной гипертензии — гипертонический криз, острое состояние, которое характеризуется внезапным выраженным подъемом давления. Чаще всего гипертонический криз возникает при достижении систолического давления 180 мм рт. ст. и выше или диастолического 120 мм рт. ст. и выше. Такое состояние сопровождается резко выраженной симптоматикой, в плоть до неврологической и часто требует вызова скорой помощи.
Диагностика
Врач на приеме в первую очередь будет выяснять жалобы, которые беспокоят пациента, и собирать анамнез (история заболеваний и жизни). Затем он обязательно измерит уровень артериального давления и проведет полный осмотр.
При подозрении на артериальную гипертонию следует вести контроль давления и пульса в течение хотя бы 1-2 недель. Если АД будет выше 140/90 мм рт.ст. более трех раз при измерении в разное время, можно говорить об артериальной гипертензии.
Далее необходимо исключить т.н. симптоматическую гипертензию, когда повышенное давление является следствием других заболевания и состояний.
Повышение АД возможно
- при аномалиях развития сосудов, например, коарктации — сужении аорты, или при сужении просвета сосудов, к примеру подключичных артерий, атеросклеротическими бляшками в разной степени (в этих случаях давление на правой и левой руках может быть различным),
- при приеме некоторых лекарственных препаратов (глюкокортикостероиды, оральные контрацептивы),
- у женщин в климактерическом периоде.
В случае симптоматической гипертензии лечение направлено на устранение ее причины.
Лечение гипертонии
Одни и те же симптомы могут быть признаками разных заболеваний, а болезнь может протекать не по учебнику. Не пытайтесь лечиться сами – посоветуйтесь с врачом. Цель лечения гипертонии – снижение риска поражения органов-мишеней (сердца, головного мозга, почек), т.к. эти органы страдают от повышенного артериального давления в первую очередь, даже если субъективно никаких неприятных ощущений нет.
У лиц молодого и среднего возраста, а также у больных сахарным диабетом необходимо поддерживать давление на уровне до 140/90 мм рт.ст. У лиц пожилого возраста целевой уровень давления – до 150/90 мм рт.ст.
Общие принципы лечения артериальной гипертонии следующие:
При легкой, первой, степени заболевания используются немедикаментозные методы:
- ограничение потребления поваренной соли до 5г/сутки (подробнее о правильном питании при повышенном давлении можно прочесть в нашейотдельной статье),
- нормализация веса при его избытке,
- умеренные физические нагрузки 3-5 раз в неделю (ходьба, бег, плавание, лечебная физкультура),
- отказ от курения,
- уменьшение потребления алкоголя,
- использование растительных успокоительных средств при повышенной эмоциональной возбудимости (например, отвар валерианы).
При отсутствии эффекта от вышеперечисленных методов при лечении 1 степени артериальной гипертензии, а также больным со 2 и 3 степенями АГ, переходят к приему медикаментов.
Следует отметить, что в настоящее время в аптеках представлен широкий спектр различных лекарственных средств для лечения артериальной гипертонии, как новых, так и известных много лет. Под разными торговыми наименованиями могут выпускаться препараты с одним и тем же действующим веществом. Разобраться в них неспециалисту достаточно сложно.
Если у вас наблюдается стойкое повышение артериального давления, незамедлительно обратитесь к врачу.
Артериальная гипертензия
Во всем мире и в нашей стране очень распространен синдром артериальной гипертензии.
Он включает в себя гипертоническую болезнь (эссенциальную гипертонию) и симптоматические (вторичные) артериальные гипертензии на фоне различных заболеваний. Доля гипертонической болезни составляет около 85%. Остальное приходится на симптоматические гипертонии, среди которых наиболее часто встречаются заболевания почек и патология со стороны эндокринной системы. Повышение АД представляет опасность в связи с развитием таких инвалидизирующих, а подчас смертельных, заболеваний, как инфаркт миокарда, инсульт, почечная недостаточность, слепота.
Так, среди гипертоников, частота различный проявлений ишемической болезни сердца в 4,5 раза выше, а инсульт встречается в 9,8 раза чаще, чем среди лиц с нормальным АД. В России более 20% населения страдают артериальной гипертензией. На долю болезней системы кровообращения приходится более половины всех смертельных случаев и их общее количество значительно выше, чем в европейских странах или США, на которые мы пытаемся равняться. Это связано как с недостаточной информированностью населения, так и с традиционным пренебрежительным отношением к своему здоровью. Реорганизация системы здравоохранения, прекращение регулярных диспансерных осмотров также сыграли свою негативную роль.
Если у вас наблюдаются подобные симптомы, советуем записаться на прием к врачу. Своевременная консультация предупредит негативные последствия для вашего здоровья. Телефон для записи: +7 (495) 292-39-72
Диагностика артериальной гипертензии
Для диагностики артериальной гипертензии используются следующие методики:
- измерение артериального давления (АД) пациентом,
- измерение АД врачом,
- суточное мониторирование АД,
- нагрузочные пробы с исследованием АД,
- электрокардиография (ЭКГ),
- эхокардиография (Эхо-КГ, УЗИ сердца),
- исследование глазного дна (изменения сосудов на глазном дне такие же, как и во всем организме, и их можно увидеть.
По этим изменениям можно говорить о стадии гипертонической болезни и косвенно судить о степени ее тяжести)
Для оценки риска развития кардиальных событий также необходимо исследование биохимических показателей крови (холестерин и т.д.) При подозрении на симптоматический характер гипертензии, особенно у лиц молодого возраста, может понадобиться дополнительное обследование, которое может включать в себя: общий анализ мочи, анализ мочи по Зимницкому, Нечипоренко и т.д.УЗИ почек и надпочечников, КТ надпочечников, УЗИ щитовидной железы, анализ крови на гормоны, рентгенография черепа, КТ черепа, консультации смежных специалистов (уролога, нефролога, эндокринолога и др.)
Лечение артериальной гипертензии
Для лечения артериальной гипертензии применяются следующие группы препаратов:
- Бета-адреноблокаторы
- Ингибиторы АПФ
- Антагонисты кальция
- Мочегонные
- Альфа-адреноблокаторы
- Блокаторы рецепторов ангиотензина II
- Препараты центрального действия
В каждой группе имеется несколько препаратов. Различия между группами определяются особенностями механизма действия лекарств, составляющих группу. Для каждого препарата есть свои показания к применению, противопоказания и побочные эффекты. Не все лекарства хорошо сочетаются друг с другом.
Поставить диагноз, определить степень тяжести заболевания и прогноз может только врач. И только при совместной работе врача и пациента можно грамотно подобрать терапию. Современные лекарства обеспечивают адекватный контроль АД в течение всех суток при однократном (иногда двукратном) приеме, что удобно работающему человеку. Не бойтесь обратиться к специалисту. Лучше вооружиться знаниями и вовремя начать профилактические или лечебные мероприятия, чем спрятать голову в песок, и остаться прикованным к постели инвалидом.
Квалификация персонала СМ-клиники и собственная лабораторная и инструментальная база позволяют провести диагностику артериальной гипертензии и подобрать необходимое лечение.
Новые клинические рекомендации по диагностике и лечению артериальной гипертензии
9 июня 2018 на конгрессе Европейского общества по изучению артериальной гипертензии (ESH) в Барселоне были предварительно представлены новые клинически рекомендации по диагностике и лечению артериальной гипертензии, окончательная версия которых будет опубликована 25 августа 2018 г. Однако уже сегодня можно «заглянуть в будущее» и посмотреть на ключевые изменения, которые нас ожидают в ближайшее время.
Рис. 1. Классификация офисного АД и определение степеней артериальной гипертензии

На протяжении последних двух лет, после завершения исследований SPRINT и HOPE-3, в кардиологическом сообществе активно обсуждали вопрос об изменении пороговых и целевых значений артериального давления (АД). В новых рекомендациях ESC/ESH пороговые значения для диагностики артериальной гипертензии (АГ) не изменились, по-прежнему, критерием АГ при офисном измерении считают АД ≥140/90 мм рт. ст. (рис. 1). Однако, целевые уровни АД для большинства пациентов фактически были снижены. В новой версии рекомендаций ключевые позиции, касающиеся целевого АД выглядят следующим образом:
При обсуждении вопроса о комплексном снижении рисков, авторы подчеркивают, что у пациентов с умеренным и более высоким риском, а также с имеющимися сердечно-сосудистыми заболеваниями только гипотензивная терапия снижает риск недостаточно. Таким пациентам показано назначение статинов, которые дополнительно на 1/3 снижают риск инфаркта миокарда (ИМ) и на 1/4 снижают риск инсульта, даже при достижении целевого АД. В то же время антиагреганты (аспирин) в первичной профилактике по-прежнему не рекомендуются.
Рисунок 3. Стратегия медикаментозного лечения неосложненной АГ

Алгоритм терапии также подходит для пациентов с поражениями органов мишеней, цереброваскуляной болезнью, сахарным диабетом и периферическим атеросклерозом
Принципы фармакотерапии также претерпели существенные изменения. Во-первых, авторы подчеркивают, что большинству пациентов нужно уже на старте назначать комбинированную терапию. Монотерапия возможна лишь у пациентов с невысоким АД и низким риском, а также у очень пожилых и ослабленных пациентов. Во-вторых, стоит отметить «вытеснение» β-блокаторов из препаратов первой линии у пациентов с неосложненной АГ. Для большинства пациентов лечение следует начинать с комбинации ингибитора ренин-ангиотензиновой системы (ингибитора АПФ или БРА) с антагонистом кальция и/или диуретиком. Назначение β-блокаторов можно рассматривать лишь при наличии особых показаний (сердечная недостаточность, стенокардия, перенесенный ИМ, фибрилляция предсердий, беременность), а также при резистентной АГ (рис. 3). Обращает внимание также предпочтительная позиция
спиронолактона как препарата четвертой линии при резистентной АГ, что связано с результатами исследования PATHWAY-2.
Авторы рекомендаций подчеркивают крайнюю важность мер, направленных на повышение приверженности лечению, причем эти меры должны реализовываться на всех уровнях:
- Уровень врача (предоставление информации, создание оптимальной терапии с использованием фиксированных комбинаций, обратная связь, подключение медсестер и фармацевтов)
- Уровень пациента (самоконтроль, системы напоминания, поддержка семьи, участие в образовательных программах)
- Уровень производства препаратов (упрощение лечения за счет фиксированных комбинаций, создание упаковки с напоминаниями)
- Уровень системы здравоохранения (системы мониторинга, финансовая поддержка, софинансирование, повышение доступности препаратов)
Таким образом, основные изменения рекомендация по диагностики и лечению АГ 2018 г выглядят следующим образом:
- Новые целевые значения АД, менее консервативное лечение (очень) пожилых людей
- Изменение схем рациональной комбинированной фармакотерапии
- Необходимость выявления низкой приверженности и применение комплекса мер, направленных на её повышение
Полный текст рекомендаций будет опубликован на сайте ESC 25 августа 2018 г. и представлен на конгрессе ESC в Мюнхене. В полной версии будут добавлены измененные разделы, посвященные диагностике и лечению вторичных АГ, гипертоническим кризам, изменению АД на высоте, АГ при беременности и др.
Гипертония
Основные факты
- Гипертония, артериальная гипертензия или повышенное кровяное давление — серьезное состояние, значительно повышающее риск развития заболеваний сердечно-сосудистой системы, головного мозга, почек и других болезней.
- Согласно оценкам, гипертониками являются 1,13 миллиарда человек в мире, из них большинство (две трети) живет в странах с низким и средним уровнем дохода.
- В 2015 г. гипертонией страдал каждый четвертый мужчина и каждая пятая женщина.
- Менее одной пятой гипертоников контролируют свое состояние.
- Гипертония является одной из ведущих причин смертности во всем мире.
- Сокращение распространенности гипертонии на 25% к 2025 г. (по сравнению с 2010 г.) входит в число глобальных целей в области борьбы с неинфекционными заболеваниями.
Что такое гипертония?
Кровяное давление представляет собой силу, с которой циркулирующая кровь воздействует на артерии — важнейшие кровяные сосуды в организме. Гипертония характеризуется чрезмерным повышением кровяного давления.
Кровяное давление регистрируется в виде двух показателей. Первый показатель (систолическое давление) представляет собой давление в кровеносных сосудах в момент сжатия, или сокращения, сердечной мышцы. Второй показатель (диастолическое давление) представляет собой давление в сосудах в моменты расслабления сердечной мышцы между сокращениями.
Диагноз «гипертония» ставится в тех случаях, когда, по данным измерений давления, произведенных в два различных дня, значение систолического давления и в тот, и в другой день равно или превышает 140 мм рт. ст. и/или значение диастолического давления в оба дня равно или превышает 90 мм рт. ст.
Каковы факторы риска гипертонии?
К поддающимся контролю факторам риска относятся нездоровый рацион питания (чрезмерное потребление соли, значительное содержание насыщенных жиров и транжиров в пище, недостаточное потребление овощей и фруктов), недостаточная физическая активность, употребление табака и алкоголя, а также избыточная масса тела и ожирение.
Не поддающиеся контролю факторы риска включают в себя наличие гипертонии у прямых родственников, возраст старше 65 лет и сопутствующие заболевания, такие как диабет или заболевания почек.
Каковы типичные симптомы гипертонии?
Гипертонию называют «тихим убийцей». Большинство больных гипертонией даже не подозревают о проблеме, поскольку гипертония часто не подает тревожных сигналов и протекает бессимптомно. Поэтому так важно регулярно измерять кровяное давление.
В случае появления симптомов они могут включать в себя головные боли в ранние утренние часы, кровотечение из носа, нарушение сердечного ритма, ухудшение зрения и звон в ушах. Тяжелая гипертония может вызывать слабость, тошноту, рвоту, спутанность сознания, внутреннее напряжение, боли в груди и мышечный тремор.
Каковы осложнения неконтролируемой гипертонии?
Помимо других осложнений, гипертония может наносить серьезный вред сердцу. Избыточное давление может привести к потери стенками артерий своей эластичности и уменьшению притока крови и кислорода к сердечной мышце. Такое повышенное давление и уменьшение притока крови могут вызывать:
- боль в области груди, также называемую стенокардией;
- инфаркт, происходящий при блокировании поступления крови к сердцу, в результате чего клетки сердечной мышцы умирают от кислородного голодания. Чем дольше блокируется кровоток, тем серьезнее ущерб для сердца;
- сердечную недостаточность, при которой насосная функция сердечной мышцы не может полностью обеспечить другие важнейшие органы кровью и кислородом;
- сердечную аритмию, которая может привести к внезапной смерти.
Гипертония может также вызывать инсульт, приводя к разрыву или закупорке артерий, снабжающих кровью и кислородом головной мозг.
Кроме того, гипертония может быть причиной почечной недостаточности, вызванной поражением почек.
Почему проблема гипертонии актуальна для стран с низким и средним уровнем дохода?
Распространенность гипертонии неодинакова в различных регионах ВОЗ и странах различных категорий дохода. Больше всего гипертония распространена в Африканском регионе ВОЗ (27%), а меньше всего — в Регионе стран Америки (18%).
Анализ нынешних тенденций свидетельствует о том, что количество взрослых гипертоников увеличилось с 594 миллионов человек в 1975 г. до 1,13 миллиарда человек в 2015 г., причем преимущественно за счет стран с низким и средним уровнем дохода. Этот риск, в основном, обусловлен усилением факторов риска гипертонии среди этих групп населения.
Как можно уменьшить бремя гипертонии?
Снижение повышенного кровяного давление предотвращает инфаркты, инсульты и поражения почек, а также другие проблемы со здоровьем.
Профилактика
- Сокращение потребления соли (до уровня менее 5 г в день)
- Увеличение доли фруктов и овощей в рационе
- Регулярная физическая активность
- Отказ от потребления табака
- Сокращение потребления алкоголя
- Ограничение потребления пищевых продуктов с большим содержанием насыщенных жиров
- Исключение трансжиров из состава пищевой продукции или уменьшение их содержания
Контроль гипертонии
- Уменьшение и контроль стрессовых состояний
- Регулярная проверка кровяного давления
- Лечение высокого кровяного давления
- Лечение других заболеваний
Как ВОЗ реагирует на проблему гипертонии?
В 2016 г. для содействия правительствам в деле профилактики и лечения сердечно-сосудистых заболеваний ВОЗ и Центры по контролю и профилактике болезней США приступили к осуществлению инициативы Global Hearts.
Технический пакет HEARTS, входящий в состав пяти технических пакетов инициативы Global Hearts, призван повысить качество профилактики и ведения сердечно-сосудистых заболеваний, включая выявление и контроль гипертонии. Пять модулей технического пакета HEARTS (консультирование в отношении здорового образа жизни, протоколы лечения на основе фактических данных, доступ к основным лекарственным средствам и технологиям, бригадный метод оказания помощи и системы мониторинга) обеспечивают стратегический подход к укреплению здоровья сердечно-сосудистой системы в самых различных странах мира.