Что дает диагностика инфаркта миокарда сделанная вовремя
Как стентирование спасает при инфаркте миокарда
Из-за чего возникает и как развивается инфаркт миокарда?
В стенках сердечных артерий с возрастом образуются атеросклеротические бляшки. Бляшка уменьшает просвет сосуда, но может никак не проявлять себя до тех пор, пока не случается ее разрыв. На поврежденной бляшке за несколько минут образуется тромб, который перекрывает просвет сосуда. К участку сердечной мышцы прекращается доступ кислорода и питательных веществ. Мышечные клетки на этом участке перестают сокращаться и, если не восстановить кровообращение в течение часа, погибают. Возникает очаг омертвения (некроза). Это и есть инфаркт миокарда.
Как проявляется инфаркт миокарда?
Главный симптом инфаркта миокарда — сильная боль за грудиной. Она может распространяться на левую руку, плечо, шею, проявляться в спине. Часто боль сопровождается страхом. Вот как описывает свои ощущения один из пациентов: «Представьте себе, что вы разом проглотили половину твердого зеленого яблока. Кусок застрял на полпути — ни туда, ни сюда. И это очень больно, потому что распирает». Иногда инфаркт миокарда проявляется нетипичными симптомами: острой болью в животе, приступом астмы, спутанностью сознания и речи. В редких случаях, в основном у больных сахарным диабетом, инфаркт миокарда может протекать совершенно без боли, сопровождаясь только внезапной слабостью и одышкой.
Что делать при подозрении на инфаркт миокарда?
Немедленно вызвать cкорую медицинскую помощь. Самый эффективный метод лечения острого инфаркта миокарда — стентирование — можно выполнять только в стационаре с сосудистым отделением, куда больного нужно доставить как можно скорее.

При стентировании к закупоренной сердечной артерии в сжатом виде доставляют сетчатую металлическую трубочку – стент. В месте тромбоза стент расширяют.
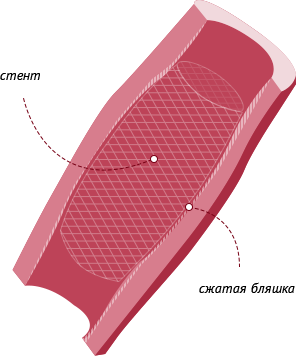
В расправленном виде стент восстанавливает нормальный кровоток в сосуде и не дает его стенкам вновь сомкнуться. К пораженному участку сердечной мышцы начинают поступить кислород и питательные вещества — развитие инфаркта останавливается. Всю операцию проводят под местным наркозом, через небольшой прокол в артерии на ноге или руке. Чем раньше сделать стентирование при инфаркте миокарда, тем меньше пострадает сердечная мышца. Идеальным временем для проведения стентирования врачи считают 1,5-2 часа от начала симптомов. При отсутствии осложнений пациента могут выписать домой уже на следующий день после стентирования — он сохранит не только жизнь, но и работоспособность. Вовремя сделанное стентирование снижает смертность от инфаркта в несколько раз.
Термины, которые часто используют врачи
Распространенное выражение «инфаркт миокарда» знакомо многим, но сейчас врачи при первичной диагностике и выборе лечения чаще используют термин «острый коронарный синдром» (ОКС). Он включает в себя два диагноза: нестабильная стенокардия и собственно инфаркт миокарда. Нестабильная стенокардия проявляется внезапной болью в сердце и может быть предвестником инфаркта. Об инфаркте миокарда говорят, когда уже наступило поражение сердечной мышцы. ОКС проявляется в двух основных формах: ОКС с подъемом сегмента ST на электрокардиограмме, который в большинстве случаев заканчивается инфарктом миокарда, и ОКС без подъема сегмента ST, который может проявляться и как как инфаркт миокарда, и как нестабильная стенокардия.
Диагностика и лечение инфаркта миокарда (Сергиев Посад)
Инфаркт миокарда – симптомы, причины, профилактика, диагностика и лечение в клинике «Парацельс», Сергиев Посад
ВНИМАНИЕ: Доступны онлайн-консультации врачей (более 18 специальностей).
Инфаркт миокарда является неотложным угрожающим жизни состоянием. Клинически проявляется жгучими, давящими или сжимающими болями за грудиной, отдающими в левую руку, ключицу, лопатку, челюсть, одышкой, чувством страха, холодным потом. Человек с сердечным приступом должен быть госпитализирован в отделение реанимации как можно скорее. Успех лечения и жизнь пациента напрямую зависят от того, как быстро будет распознан инфаркт и вызвана скорая помощь. Важно, чтобы каждый знал первые признаки инфаркта и мог своевременно помочь своим близким.

Общие сведения об инфаркте миокарда
Инфаркт миокарда ー это отмирание участка сердечной мышцы, которое происходит вследствие дефицита кровенаполнения. Как правило, сердечный приступ не развивается внезапно, ему предшествует ишемическая болезнь сердца или другая патология того органа, которая ведет к нарушению притока крови к миокарду. В условиях кислородного и энергетического голодания клетки гибнут. На начальном этапе этот процесс обратим, если восстановить приток крови, область отмирания можно ограничить и предотвратить тяжелую сердечную недостаточность.
Классификация инфарктов миокарда
В зависимости от того, какая часть сердечной стенки повреждена, выделяют такие виды инфарктов:
- интрамуральный ー зона отмирания расположена в глубине миокарда;
- трансмуральный ー затрагивает всю толщину стенки;
- субэндокардиальный ー очаг поражения располагается близ внутренней выстилки сердца;
- субэпикардиальный ー возле внешней сумки сердца.
По характеру течения выделяют:
- острый инфаркт (первичный);
- рецидивирующий, развивается в период 2-х месяцев после острого;
- повторный, развивается позже 2-х месяцев после первого инфаркта.
По характеру симптомов:
- типичная форма, характеризуется болью в груди с иррадиацией в левую руку и левую половину тела;
- атипичные формы (абдоминальная ー боль в животе, астматическая ー сопровождается выраженной одышкой, церебральная ー с головокружением, спутанностью сознания, отечная, периферическая ー боль в руке, лице, шее, безболевая, комбинированная).
Механизм развития и причины инфаркта миокарда
Львиная доля сердечных приступов развивается на фоне атеросклеротического поражения коронарных сосудов и аорты (образования холестериновых бляшек в стенке сосудов). Другие возможные причины нарушения кровообращения в сердечной мышце ー спазм сосудов и тромбоз. Все это приводит к тому, что клетки не получают нужного количества кислорода и умирают.
Основные причины инфаркта миокарда:
- ишемическая болезнь сердца, атеросклероз;
- резкие физические нагрузки или стрессы при ИБС;
- тромбоз коронарных артерий.
Инфаркт миокарда у детей
Считается, что данная патология грозит только пожилым людям, но это не так. Сердечный приступ может случиться и у ребенка в таких случаях:
- воспаление коронарных артерий при инфекционных заболеваниях, ревматоидном артрите, волчанке и других аутоиммунных патологиях;
- инфекционный и ревматический эндокардит (после перенесенной ангины например);
- аномалии строения сосудов сердца;
- травмы сердца;
- феохромоцитома ー опухоль, постоянно продуцирующая адреналин;
- врожденные пороки сердца;
- опухоли сердца.
Факторы риска развития инфаркта миокарда
К развитию атеросклероза, ИБС и как следствие, инфаркта ведут такие факторы:
- повышенный холестерин крови (вследствие неправильного питания или болезней обмена веществ);
- ожирение;
- гипертоническая болезнь;
- курение;
- малоподвижный образ жизни;
- сахарный диабет.
Симптомы инфаркта миокарда
Клетки миокарда умирают не сразу, так как гипоксия развивается постепенно, они “страдают” 1-2 часа до окончательной смерти. В это время их еще можно спасти, поэтому своевременное обращение за помощью определяет дальнейший исход.
Предынфарктное состояние
Предвестники инфаркта могут появиться за несколько часов и даже дней до приступа. Обратившись в этот период за медицинской помощью можно предотвратить катастрофу.
Возможные признаки надвигающегося сердечного приступа:
- появление болей за грудиной во время физических нагрузок, эмоционального напряжения;
- ощущения перебоев в работе сердца, головокружение, учащение пульса;
- учащение приступов стенокардии;
- боль в груди не устраняется таблетками нитроглицерина.
Важно! Среди всех зарегистрированных инфарктов миокарда, около 20% имеют смертельный исход уже в первый час приступа. В этом виноваты не врачи и не “запущенная медицина”, смерть наступает еще до обращения за помощью из-за того, что сам больной и его окружающие не могут распознать приступ и медлят с вызовом скорой помощи. Поэтому, если у ваших близких имеется повышенный риск развития инфаркта, изучите симптоматику и алгоритм действий в случае сердечного приступа.
Симптомы острого инфаркта миокарда
Инфаркт миокарда проявляется болевым синдромом. Боль локализуется в груди, отдает в левую руку, плечо, половину лица, бок. Характер боли ー давящий, жгучий. Во время приступа человек ощущает нехватку воздуха, страх смерти, выступает холодный липкий пот, кожные покровы бледнеют.
Отличительная черта инфаркта от стенокардии: при первом боль не утихает в покое или после приема нитроглицерина, длится более 20 минут.
Диагностика инфаркта миокарда
После госпитализации пациенту проводят такие диагностические мероприятия:
- ЭКГ;
- клинический и биохимический анализ крови;
- анализ крови на креатинфосфокиназу (КФК), лактатдегидрогеназу (ЛДГ), тропонин;
- ЭхоКГ (УЗИ сердца);
- коронарография.
Эти методы помогают подтвердить диагноз инфаркта, уточнить локализацию очага некроза, определиться с тактикой лечения.
Прогноз и профилактика инфаркта
Наибольшая летальность от инфаркта миокарда отслеживается в первые сутки поэтому, если медицинская помощь была оказана своевременно, то шансы на выздоровление значительно возрастают. Общий прогноз зависит от площади поражения сердечной мышцы.
Для профилактики необходимо следовать таким принципам:
- отказ от курения и алкоголя;
- правильное, сбалансированное питание;
- регулярная физическая активность (согласовать с врачом);
- регулярные профилактические посещения кардиолога при наличии заболеваний сердечно-сосудистой системы.
Осложнения инфаркта миокарда
Возможные последствия заболевания:
- аритмии;
- кардиогенный шок;
- разрыв сердца;
- тромбоэмболия легочной артерии;
- эндокардит.
Диагностика и лечение инфаркта миокарда и предынфарктного состояния в Медицинском центре «Парацельс»
В медицинском центре “Парацельс” ведет консультативный прием кардиохирург с многолетним опытом работы, который поможет диагностировать заболевания сердечно-сосудистой системы и выявить предрасположенность к сердечному приступу.
В случае необходимости хирургического лечения, пациенты нашего медицинского центра будут направлены в Москву в ФГБУ НМИЦ ССХ им. А.Н.Бакулева Минздрава России в отделение Реконструктивной Хирургии Клапанов Сердца и Коронарных Артерий, где будет сделана операция на сердце по квоте ОМС.
Когда нужно обратиться к врачу?
Консультация кардиолога необходима человеку при появлении симптомов патологии сердечно-сосудистой системы (боли в груди, головокружение, кашель, одышка, синюшность кожных покровов и др.). Не стоит заниматься самолечением. Многочисленные методы народной медицины допустимы к применению только после разрешения доктора и после лечения острого периода заболевания.
Медикаментозное лечение инфаркта миокарда и предынфарктного состояния
Пациентам в предынфарктном состоянии назначают препараты, улучшающие кровоснабжение сердечной мышцы, антиатеросклеротические средства, витаминно-минеральные комплексы.
В остром периоде инфаркта показаны анальгетики, антикоагулянты (предотвращают свертывание крови) и тромболитики (растворяют уже образовавшийся тромб).
Хирургическое лечение
Более эффективно восстановить кровоснабжение миокарда можно путем оперативного вмешательства, которое необходимо провести в первые часы сердечного приступа, тогда шансы на успешное исцеление наиболее велики.
Аортокоронарное шунтирование
Метод операции заключается в создании обходного пути кровоснабжения пораженного участка миокарда. Аорту и коронарный сосуд дальше закупорки соединяют при помощи участка вены, взятой с голени пациента.
Ангиопластика коронарной артерии
Сужение артерии можно устранить, путем введения инструмента, который расширяет артерию, через бедренную вену. Далее, устанавливают стент, который фиксирует форму сосуда, предотвращая его сужение и восстанавливает кровоток.
Реабилитация после лечения инфаркта миокарда Медицинском центре «Парацельс»
После завершения острого периода важно продолжать лечение, потому что улучшение может быть мнимым. Пациенты, перенесшие сердечный приступ, нуждаются в долгосрочной реабилитации, в которую входят:
- массажи;
- физиопроцедуры;
- лечебная физкультура;
- психологическая помощь.
Посещения кардиолога должны быть регулярными: в реабилитационном периоде по назначению врача, далее один раз в полгода необходимо делать ЭКГ и ЭхоКГ.
В медицинском центре «Парацельс» работают терапевты, кардиологи, неврологи и другие специалисты с большим опытом работы. Команда наших врачей обеспечивает комплексный подход к лечению осложнений инфаркта и реабилитации после основного лечения.
Записаться на приём к врачу можно каждый день, без выходных, выбрав удобный для Вас способ:
Записаться к врачу по телефону:
Оставить заявку (мы перезвоним в ближайшее время)
С заботой о Вашем здоровье, Медицинский центр “Парацельс”
Диагностика инфаркта миокарда

В России смертность от сердечно-сосудистых заболеваний занимает первую строку среди причин. При этом на долю инфаркта миокарда приходится более 50% смертей из этой категории. Такая картина связана с затруднённой диагностикой инфаркта (около 60% людей не был выставлен диагноз). 1 из 100 человек во всём мире перенёс или перенесёт в будущем это заболевание.
Инфаркт миокарда представляет собой длительное прекращение поступления артериальной крови в сердечную мышцу (миокард). Это приводит к некрозу разной степени тяжести и с разными последствиями. Своевременная диагностика инфаркта миокарда в оснащённом современным оборудованием Чеховском сосудистом центре – залог успешного преодоления болезни.
Диагностика острого инфаркта: методы
В настоящее время существует множество методов диагностики инфаркта. Все они указывают на развитие данного состояния с той или иной долей вероятности. Одной процедуры пока не достаточно, поэтому симптомы и данные исследований изучают комплексно. В нашей клинике для диагностики инфаркта применяются:
1. Опрос, изучение анамнеза
Диагностика клиники инфаркта миокарда начинается сразу при обращении. Она заключается в опросе пациента и/или его родственников. Список симптомов, указывающих на инфаркт.
- Интенсивная боль за грудиной, отдающая в лопатку, левую руку, плечо, челюсть. Она сопровождается холодным потом, острым страхом смерти.
- Боль не проходит в течение 20 минут.
- Если у человека стенокардия, и он принимает при болевых приступах нитроглицерин, то, в случае инфаркта, после приёма боль не проходит.
- Иногда могут быть острые боли в животе (гастралгическая форма инфаркта).
- Сердцебиение учащённое или наоборот сильно замедленное.
- Спутанность сознания, вялость.
- Повышение температуры тела.
- Уменьшение количества выделяемой мочи.

Далее врач проводит неспецифическое исследование: аускультацию сердца (стетоскопом), перкуссию, а также специфические методы диагностики, речь о которых пойдёт ниже.

2. ЭКГ диагностика инфаркта
Процедуру осуществляют в первые 10 минут после поступления человека в стационар либо обращения пациента к врачу с болями в груди по неизвестным причинам. К груди человека присоединяют 12 электродов, измеряющих электрическое поле, образующиеся в результате сокращения сердца.
Несмотря на простоту и достоверность метода, важна расшифровка кардиограммы грамотными специалистами.ЭКГ диагностика инфаркта миокарда надёжный и самый простой способ, не имеющий противопоказаний и не требующий подготовки.
3. Лабораторная диагностика инфаркта
Вторым по важности методом ранней диагностики инфаркта миокарда служит забор крови для лабораторного анализа.
При инфаркте повышается содержание: тропонинов I и T; миоглобина; ферментов креатинфосфокиназы (КФК) и лактатдегидрогеназы (ЛДГ). Кровь для анализа берётся не менее двух раз с интервалом 6-12 часов.
Также немаловажное значение имеют результаты общего анализа крови.
Анализы не проводятся при нарушении свёртываемости крови (врождённой или приобретённой), а также сразу после приёма пищи. Других противопоказаний нет.


4. Ультразвуковое исследование сердца (УЗИ, ЭХО-КГ)
Выявляет участки нарушения сократимости миокарда, количество выброса крови, позволяет оценить вероятность осложнений. Универсальный метод, который не требует подготовки и не имеет противопоказаний. Не проводится при грубых пороках развития грудной клетки, а также в острейший период инфаркта.
5. Рентгенограмма
Изучает состояние сердца, лёгких, сосудов. Противопоказана при пороках развития костной системы, бессознательном состоянии больного, при сильных болях.
6. Коронарная ангиография (коронарография)
Позволяет точно увидеть тромб в коронарных сосудах, мешающий притоку крови, с помощью контраста и рентгеновского излучения. Подготовка: исследование проводят натощак, после анализа крови на свёртываемость. Назначается консультация анестезиолога. Метод противопоказан при декомпенсации хронических заболеваний, старческом возрасте, непереносимости анестезии.
Главная цель и задача кардиолога и пациента – ранняя диагностика инфаркта. Так можно избежать значительных осложнений или смерти.
Поэтому, своевременное обращение в клинику для диагностики состояния сердечно-сосудистой системы – залог сохранения здоровья.
Наше предложение
В центре осуществляется экспресс диагностика инфаркта миокарда, после которой профессиональные кардиологи могут дать консультацию о лечении, поместить пациента в комфортабельную палату и предоставить надлежащий уход. У нас оборудован высококлассный отдел реанимации и постоянно дежурят опытные врачи, способные оказать квалифицированную помощь.
При подозрениях на инфаркт, необходимости дифференциальной диагностики инфаркта миокарда и стенокардии, хронических сердечных заболеваний, изучения факторов риска к Вашим услугам наш сосудистый центр. Вы сможете пройти необходимую диагностику и лечение рядом с Москвой по низким ценам области. Записывайтесь на диагностику инфаркта по телефону или заполнив форму на сайте.
Лаборатная дианостика инфаркта миокарда

Клиническая картина патологии
Симптомы инфаркта могут быть разнообразными. Первый и главный признак — давящая боль за грудиной, которая имеет сжимающий характер, нередко пациент отмечают, что она жгучая и очень интенсивная. Боль возникает на высоте эмоционального напряжения или физической нагрузки. Её резкое возникновение приводит к общей слабости, перебоям в дыхании.
Кроме боли могут наблюдаться следующие симптомы:
Боль, как правило, локализуется за грудиной, но может иррадиировать в левую руку, плечо, межлопаточную область, челюсть, верхнюю часть живота. Это зависит от локализации некроза.
Различают клинические формы инфаркта:
- астматическая
У пациента наблюдается сухой кашель, одышка, боль в груди.
- абдоминальная
Боль размещена в верхней части живота, наблюдается сильная тошнота.
Наблюдается сбой сердечного ритма, слабость, кратковременная потеря сознания.
У пациента появляются жалобы на выраженную головную боль.

Есть бессимптомные формы инфаркта, они наблюдаются при сахарном диабете, а также у пациентов, которые злоупотребляют алкоголем. В таком случае может наблюдаться общая слабость и нарушения сознания, но нет типичной боли, которая характерна для инфаркта.
Современные методы диагностики
Если возникли подозрения на счет инфаркта, есть анамнестические данные про ишемическую болезнь сердца и характерные клинические признаки, врач назначает диагностическую программу. Она состоит из таких методов:
Рассмотрим подробнее данные методы исследования.
Электрокардиограмма представляет собой графическое изображение проведения импульса по волокнам миокарда. Если за счет некроза проводимость нарушена — это отобразится на записи. По изменениям на ЭКГ можно различить локализацию зоны некроза. Также, на графике можно увидеть фазу инфаркта — острую или подострую.
Общий анализ крови
В общем анализе крови не наблюдается специфических изменений и поэтому на его основе нельзя выставить диагноз. При инфаркте развивается лейкоцитоз, который возникает через несколько часов после начала процесса и достигает максимума к концу суток. Повышенный показатель удерживается несколько дней и постепенно возвращается к норме. Лейкоциты не повышаются сильно, как, например, при инфекционной патологии, что позволяет провести дифференциальную диагностику. Это важно при атипичной клинической картине инфаркта миокарда, когда врач может подозревать несколько патологий. В общем анализе крови можно также увидеть повышенный показатель СОЭ, который остается таким на протяжении нескольких недель. Повышаются и эозинофилы, они остаются повышенными около недели.
Биохимический анализ крови
Показатель разрушения гепатоцитов и кардиомиоцитов. Повышается при гепатитах различной этиологии, инфаркте, токсических поражениях внутренних органов. АЛТ — это активный компонент обмена веществ в печени, фермент, который ускоряет метаболизм аминокислот. Наибольшая концентрация вещества находится в клетках печени, почек, сердца, а также в скелетной мышечной ткани. Так как его локализация — цитоплазма, в кровь он выходит при разрушении клеточной мембраны. Чем массивнее участок разрушения, тем выше концентрация фермента в крови. Пик активности фермента при инфаркте — 12 часов.
Повышение или нормализация уровня АЛТ — маркер состояния пациентов различного профиля с заболеваниями внутренних органов и мягких тканей. В зависимости от заболевания АЛТ может повышаться умеренно или остро, например, наивысшая степень концентрации наблюдается при гепатитах.
При инфаркте применяется коэффициент де Ритиса, который состоит из сопоставления активности АСТ и АЛТ. Если показатель превышает норму, это говорит об инфаркте, а если ниже её значения — возможно развился некроз почечной ткани или активная фаза гепатита. Естественно, на основании показателя АЛТ не происходит постановка диагноза. Для этого применяются более специфические маркеры. Уровень трансаминаз проверяют в общем биохимическом анализе, для дифференциальной диагностики и контроля общего состояния пациента.
Маркер состояния тканей сердца, печени. Повышается при вирусных гепатитах, токсических поражениях тканей сердца и гепатоцитов. применяется также при профилактическом обследовании, при необходимости подтвердить или исключить инфаркт. Это вещество ответственно за обмен аминокислот в клетках, поэтому наибольшее его количество находится в клетках печени, сердца, скелетных мышцах и эритроцитах. Если клетки данных органов повреждены — происходит выход трансаминазы в кровь, где можно обнаружить её повышение. Есть допустимый уровень фермента в крови, ведь клетки органов периодически разрушаются, но при патологических состояниях этот показатель возрастает в разы и десятки раз. Пик максимальной концентрации в крови — через 12 часов после начала инфаркта. Применяется также сравнение показателей АЛт и АСТ. Каждый из этих ферментов повышается при отдельных патологиях, а при инфаркте оценивается их соотношение. АСТ не является специфическим показателем при инфаркте, он дополняет общую картину лабораторного исследования.
Это вещество является изоферментом, маркером состояния сердечной мышцы. Принимает участие в метаболизме креатина и креатинфосфата. Это вещество содержится только в миокарде, поэтому повышается при его заболеваниях — миокардитах, инфаркте, рабдомиолизе, перикардитах. Уровень вещества является маркером при острой и подострой фазе процесса. Кратковременное увеличение показателя наблюдается при хирургических вмешательствах на сердце, что отражает реакцию миокарда на лечение. Максимум концентрации при инфаркте наблюдается через 12 часов после начала. Высокая активность говорит о значительном размере участка поражения. Сравнивают повышение данной фракции КФК с общим показателем вещества по организму. В принципе, оценка уровня КФК МВ применяется для ранней диагностики поражения миокарда, а также для дифференциации состояния с другими заболеваниями. Повышение маркера может говорить, кроме инфаркта, о таких состояниях, как шок, отравления и интоксикации, инфекционные поражения тканей сердца.
Белок, который в высоком количестве содержится в скелетных мышцах и миокарде. Существуют разновидности этого белка, которые отвечают за разные фазы сокращения мышц. Все эти белки являются кардиоспецифическими и говорят о состоянии миокарда. Повреждение миоцитов сердца приводит к выходу вещества в кровь, где его можно обнаружить с помощью лабораторного исследования. Площадь некроза влияет на уровень повышения показателя тропонинов в крови. Тропонин I является наиболее чувствительным и специфическим при инфаркте. Повышенный тропонин удерживается в течении 5-6 дней после начала патологического процесса.
Это белок, который находится в мышечных клетках и содержит молекулы железа. Аналогичен по строению с гемоглобином — железосодержащим белком крови. Функция миоглобина также похожа — он транспортирует кислород в миоциты, клетки мышц. При некрозе происходит разрушение мышечных клеток, миоглобин освобождается и попадает в кровоток, где его и можно обнаружить. Белок из крови выводится вместе с почками. Определить его в крови можно уже через несколько часов после начала патологического процесса, в течении 2-3 суток его все еще можно определить. Этот маркер реагирует одним из первых, что повышает его диагностическую ценность. При некротических изменениях он повышается в 7-10 раз, в зависимости от площади участка некроза. Для сравнения, период пикового повышения остальных маркеров — 12 часов, тогда как для миоглобина — 6 часов. Так же быстро происходит и нормализация анализов. Они могут оставаться повышенными дольше суток если наступили осложнения, например, расширение участка некроза. Иногда случаются новые очаги, тогда миоглобин повышается снова, что требует динамического контроля показателя. Важен также отрицательный результат исследования, что, в сопоставлении с клинической картиной позволяет исключить патологию. Кроме инфаркта, миоглобин может говорить о синдроме длительного сдавления. патологии мышц, воспалительных процессов.
Что может влиять на результат?
На результаты анализов влияет время проведения диагностики, которое прошло с момента начала заболевания. Также, изменения зависят от распространенности зоны некроза, локализации процесса. Многие лабораторные показатели, которые наблюдаются при инфаркте, могут сопровождать и другие патологические состояния. К примеру, трансаминазы повышаются при заболеваниях внутренних органов, нарушении функции печени, гепатитах различной этиологии, на фоне употребления алкоголя. Тропонин повышается при воспалительных процессах в миокарде. Креатинкиназа и миоглобин могут колебаться при нарушении структуры мышечной ткани, рабдомиолизе, различных воспалительных процессах, миозитах. Многие их этих показателей остаются повышенными после перенесенного хирургического вмешательства, что следует учитывать при сборе анамнеза у пациента.
Если есть такая возможность, анализ желательно сдавать натощак, перед сдачей крови из вены стоит немного отдохнуть. Хорошо, если до исследования удается исключить употребление алкоголя, никотина и физические нагрузки. Нужно сказать врачу, какие препараты принимались, так как они также могут отразиться на результатах анализов.
Своевременная диагностика инфаркта позволяет вовремя начать лечение. В случае с инфарктом, это особенно важно, так как счет времени идет иногда на часы. Эффективная терапия или хирургическое вмешательство могут продлить жизнь пациента, улучшить её качество и снижают риск осложнений. Необходимо доверять свое здоровье проверенным медицинским учреждениям, где есть условия для точной диагностики за короткий срок.
Лаборатория АО «СЗЦДМ» предлагает услуги, обеспечивающие комплексное и преемственное лабораторное обследование пациента
Диагностика В медицинских центрах АО «СЗЦДМ» проводят качественные диагностические исследования всего организма
Лечение Наши медицинские центры ориентированы на обслуживание пациентов в амбулаторном режиме и объединены единым подходом к обследованию и лечению пациентов.
Реабилитация Реабилитация — это действия, направленные на всестороннюю помощь больному человеку или инвалиду для достижения им максимально возможной полноценности, в том числе и социальной или экономической.
Профосмотры АО «СЗЦДМ» проводит профилактические осмотры работников, которые включают в себя — комплексы лечебных и профилактических мероприятий, проводимых для выявления отклонений в состоянии здоровья, профилактики развития и распространения заболеваний.
Инфаркт миокарда
Инфаркт миокарда – это острое состояние, клиническая форма ишемической болезни сердца, характеризующееся прекращением доставки крови к какому-либо из отделов сердца. Когда кровоснабжение нарушено на 15-20 минут и больше, «голодающий» участок сердца отмирает. Такой участок гибели (некроза) сердца и носит название инфаркт миокарда. Человек в это время чувствует острую нестерпимую боль за грудиной, которая не уходит даже после приема нескольких таблеток нитроглицерина подряд.
Симптомы
- сильная и продолжительная загрудинная боль;
- затруднения дыхания;
- болезненные ощущения в животе;
- рвота
- потеря сознания.
Инфаркт миокарда обладает достаточно характерными симптомами, которые позволяют прогнозировать его с высокой долей вероятности еще в прединфарктном периоде развития болезни. Состояние пациента характеризуется более продолжительными и интенсивными загрудинными болями, хуже поддающимися устранению нитроглицерином. Может появиться потливость, одышка, разнообразные аритмии или тошнота. Также больные с большим трудом выдерживают даже небольшие физические нагрузки.
Диагностика
Диагностика инфаркта миокарда на догоспитальном этапе основана на общей клинической картине состояния пациента, выявлении и исключении иных нарушений сердечнососудистой системы.
В кратчайшие сроки должна быть выполнена ЭКГ. По результатам записи в большинстве случаев выявляются признаки инфаркта миокарда.
Приём кардиолога в наших клиниках
Дунайский проспект, дом 47

Проспект Ударников, дом 19, корп. 1

ул. Маршала Захарова, дом 20

Выборгское шоссе, дом 17, корп. 1

Лечение
Квалифицированная помощь при инфаркте миокарда разделяется на два вида:
- помощь на догоспитальном этапе;
- лечение в стационаре.
Помощь на догоспитальном этапе состоит в максимально быстром возобновлении и поддержке кровообращения в пораженном участке миокарда. Жизнь и здоровье человека очень сильно зависит от грамотно оказанной помощи на этом этапе. При инфаркте миокарда показана немедленная госпитализация в кардиологическую реанимацию.
В стационаре проводится операция ангиопластики сосуда, во время которой в артерию устанавливают стент.
Пациента с инфарктом миокарда госпитализируют в блок интенсивной терапии, а в случае необходимости – в реанимационное отделение, где с помощью специальных аппаратов специалисты могут постоянно вести наблюдение за его состоянием. На госпитальном этапе продолжается поддержка главных функций организма, профилактика и борьба с тромбообразованием, нарушением ритма сердца и другими осложнениями в условиях отделений интенсивной терапии стационара.
Факторы, способствующие возникновению болезни:
- наследственная предрасположенность к заболеваниям сердца;
- высокий уровень холестерина;
- курение;
- ожирение;
- высокое давление;
- диабет;
- отсутствие регулярных физических нагрузок;
- частые стрессы;
- мужской пол (мужчины более склонны к болезным сердца);
- пожилой возраст.
Инфаркт
Причины и признаки инфаркта
Сердечная мышца — миокард — особенный тип ткани, не встречающийся более нигде в организме, обладает следующими свойствами: возбудимостью, автоматизмом, сократимостью и рефрактерностью.
Перечисленные свойства обеспечивают бесперебойную работу сердца, которая заключается в перекачивании крови через легкие для насыщения ее кислородом и через все остальные органы и ткани для доставки кислорода и обмена его на углекислый газ, а также для доставки питательных веществ.
В том числе кровь должна поступать и в сам миокард для его питания и газообмена.
Сосуды, питающие миокард отходят непосредственно от аорты, сразу же после аортального клапана. Если по какой-то причине кровоснабжение нарушается (становится меньше или прекращается) происходит ишемия (кислородное голодание), а за ней некроз или инфаркт, то есть гибель сердечной мышцы из-за нехватки кислорода и питательных веществ, а также накопления продуктов метаболизма, которые не были выведены током крови.
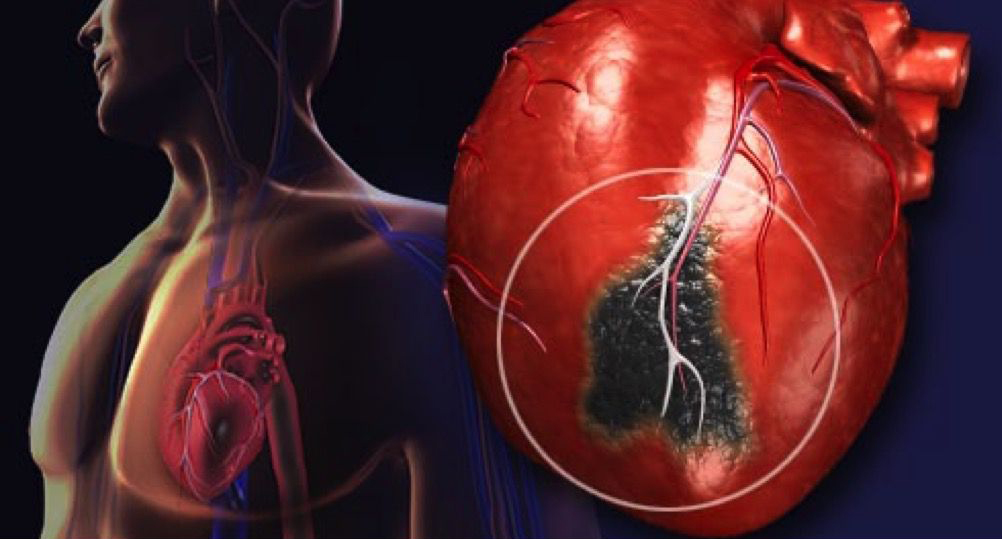 Основной причиной нарушения кровоснабжения миокарда является атеросклероз — заболевание, из-за которого холестерин, в избытке поступающий с пищей, откладывается на стенках сосудов в виде бляшек, препятствуя току крови.
Основной причиной нарушения кровоснабжения миокарда является атеросклероз — заболевание, из-за которого холестерин, в избытке поступающий с пищей, откладывается на стенках сосудов в виде бляшек, препятствуя току крови.
Бляшки могут перекрыть просвет сосуда полностью или оторваться и с током крови перенестись в сосуд, диаметр которого меньше их размера. Увеличиваясь в размерах, бляшки могут существовать многие годы, и, в моменты, когда потребность миокарда в кислороде возрастает (например, при физической нагрузке), вызывать приступы болей за грудиной. Такие приступы называются стенокардией.
Если отдых и прием нитроглицерина не приводят к прекращению болевого приступа — это считают острым коронарным синдромом (инфарктом). В настоящее время любую боль в грудной клетке считают сердечного происхождения, пока не будет доказано обратное при помощи исследований, которые проводятся в условиях стационара не менее чем в течение суток.
Ишемическая болезнь сердца — главная причина скоропостижной смерти в мире. Ее профилактика, заключающаяся в правильном питании, регулярных физических (кардио) нагрузках, контроле за уровнем артериального давления, сахара и холестерина в крови, отказе от курения и избегании стрессов, считается гораздо важнее, чем своевременное распознавание сердечного приступа и его лечение.
Очень часто ишемическая болезнь сердца протекает бессимптомно и первым ее проявлением становится сердечный приступ и даже внезапная смерть.
Симптомы инфаркта миокарда
- Давящая боль или дискомфорт в области сердца;
- Боль, покалывание или дискомфорт в других областях верхней половины тела включая руки, спину, челюсть или желудок;
- Одышка (затруднение дыхания);
- Тошнота, рвота, отрыжка или изжога;
- Потливость, ощущение холода, липкий холодный пот;
- Учащение или замедление сердцебиения;
- Головокружение.
В случае появления таких симптомов следует немедленно вызвать скорую помощь (тел 112). Не пытайтесь самостоятельно добраться до больницы, внезапная смерть (остановка кровообращения из-за нарушения электрической активности сердца) может наступить в любой момент!
Многим людям известно ощущение стенокардии, возникающее при физической нагрузке и купируемое нитроглицерином, однако если ощущения не типичны по сравнению с теми, что были ранее, необходимо обратиться к врачу.
Лечение инфаркта миокарда
Инфаркт миокарда — неотложное состояние, которое требует немедленной госпитализации в отделение кардиореанимации. Сопровождение с места начала сердечного приступа к месту лечения должно быть в присутствии врача.
В настоящее время золотым стандартом лечения инфаркта миокарда является стентирование. Это процедура, во время которой мягкий катетер вводится в место сужения коронарной артерии.
При помощи раздувающегося на конце катетера баллона сужение расправляется, после чего туда вводится стент — металлическая пружина, сделанная из специального сплава, которая поддерживает коронарную артерию в расправленном состоянии после извлечения катетера с баллоном.
Процедура проводится в рентген-операционной, где существует возможность в реальном времени наблюдать за ходом процедуры на экране.
Жизнь после инфаркта
После перенесенного инфаркта следует придерживаться определенного плана лечения, цель которого предотвратить повторные приступы и снизить риск смерти от ишемической болезни сердца.
Изменение образа жизни
Прекращение курения позволяет снизить риск смерти от ишемической болезни сердца. Рекомендуются регулярные аэробные упражнения, такие как ходьба, плавание и бег трусцой, а также упражнения на растяжку и силовые тренировки с небольшими весами или эспандерами для укрепления мышц.
Потребуется изменения диеты, потому что правильное питание поддерживает состояние здоровья. Фрукты, овощи и продукты с большим содержанием клетчатки помогают предотвратить инфаркты и инсульты. Старайтесь избегать пищи, которая может усугубить течение ишемической болезни сердца: «транс» жиры, содержащиеся в «фастфуде» и насыщенные жиры из мяса и сыров.
Снижение веса при его избытке имеет большое значение в прогнозе течения ишемической болезни сердца. Нормализация веса снижает риск повторных сердечных приступов.
Постоянный прием лекарств
Большое значение имеет прием лекарств для поддержания нормального уровня артериального давления (диуретики, ингибиторы АПФ, блокаторы кальциевых каналов), снижение свертываемости крови (аспирин и антиагреганты), уровня холестерина (статины) и сахара (диабетон или сиафор), а также для предотвращения сердечной недостаточности (бета блокаторы). Кроме того, назначают нитроглицерин на случай повторения стенокардии.
Половая жизнь
Коитус в первые две недели после сердечного приступа может привести к его рецидиву. Возвращение к половой жизни должно быть обсуждено с лечащим врачом, сроки зависят от размеров инфаркта и выраженности симптоматики. Некоторые люди, перенесшие сердечный приступ, отмечают снижение полового влечения и уменьшение ощущения удовольствия от секса. Это связано с побочными действиями некоторых лекарств, а также с боязнью пациента повтора сердечного приступа из-за полового акта. Эта проблема имеет медицинское решение, стоит обсудить возможности со своим лечащим врачом.
Вождение машины и возвращение на работу
Также должно быть обсуждено с лечащим врачом. Большинство людей могут вернуться к вождению через неделю после сердечного приступа и через две недели на работу.