Что такое тромбоз воротной вены и почему он образовывается
Обструкция и тромбоз портальной вены
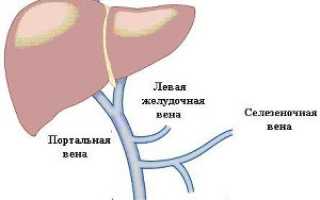
Портальная вена образуется слиянием селезеночной и верхней брыжеечной вен. Она несет венозную кровь, идущую от органов пищеварительного тракта (через верхнюю брыжеечную вену) и селезенки (через селезеночную вену) к сердцу.
Закрытие просвета ( обструкция ) портальной вены приводит к нарушению портального кровотока. Такое закрытие может быть вызвано закупоркой портальной вены опухолью или тромбом .
Обструкция и тромбоз портальной вены могут располагаться в различных ее отделах, но выше уровня слияния селезеночной и верхней брыжеечной вен.
- Что необходимо знать об обструкции и тромбозе портальной вены?
Основными проявлениями обструкции и тромбоза портальной вены являются: боль в животе, тошнота, желудочно-кишечные кровотечения. В брюшной полости накапливается свободная жидкость (развивается асцит).
Причинами обструкции и тромбоза портальной вены являются: цирроз печени , злокачественные опухоли (печени, поджелудочной железы), хронический панкреатит .
У 50% пациентов причины возникновения обструкции и тромбоза портальной вены установить не удается.
Обструкция портальной вены обнаруживается у 5-18% пациентов с циррозом печени . Частота возникновения тромбоза портальной вены у пациентов с раком печени составляет 30%.
Диагноз основан на результатах допплеровского ультразвукового исследования, КТ и МРТ органов брюшной полости, ангиографии.
Лечение заключается в назначении препаратов, уменьшающих свертываемость крови и риск образования тромбов. Кроме того, проводится терапия заболеваний, вызвавших обструкцию и тромбоз портальной вены.
Портальная вена образуется слиянием селезеночной и верхней брыжеечной вен. Она несет венозную кровь, идущую от органов пищеварительного тракта (через верхнюю брыжеечную вену) и селезенки (через селезеночную вену) к сердцу.

Венозная система печени.

Венозная система брюшной полости.

Локализация тромбозов венозной системы брюшной полости.
Закрытие просвета (обструкция) портальной вены приводит к нарушению портального кровотока. Такое закрытие может быть вызвано закупоркой портальной вены тромбом. Обструкция и тромбоз портальной вены могут располагаться в различных ее отделах, но выше уровня слияния селезеночной и верхней брыжеечной вен.
Причинами обструкции и тромбоза портальной вены являются: цирроз печени , рак печени и поджелудочной железы, аппендицит, хронический панкреатит , хронические воспалительные заболевания кишечника ( язвенный колит , болезнь Крона ), холангит , полицитемия, травмы, ожоги, сепсис, беременность/послеродовый период, прием оральных контрацептивов, трансплантация печени.
У 50% пациентов причины возникновения обструкции и тромбоза портальной вены установить не удается.
Течение тромбоза портальной вены может быть острым и хроническим.
В некоторых случаях острая фаза заболевания может протекать бессимптомно.
Для хронического течения тромбоза портальной вены характерно длительное развитие клинической симптоматики (от нескольких месяцев до нескольких лет).
- Острое течение тромбоза портальной вены.
- У пациентов внезапно появляются боли в правом верхнем квадранте живота; беспокоит тошнота; может повышаться температура тела.
- Развивается асцит .
- Могут возникать желудочно-кишечные кровотечения.
- Хроническое течение тромбоза портальной вены.
- В хронической фазе тромбоз портальной вены может манифестировать симптомами портальной гипертензии .
- В 90% случаев в период 4-12 лет от начала формирования тромбоза возникает кровотечение из варикозно-расширенных вен пищевода, желудка и кишечника.
- При наличии цирроза печени и признаков печеночной недостаточности , у пациентов с тромбозом портальной вены наблюдаются симптомы печеночной энцефалопатии, развивается асцит . При этом асцит и печеночная энцефалопатия — редкие осложнения, если у больного нет цирроза печени.
- Если у пациента имеются злокачественные новообразования, то симптомами тромбоза портальной вены являются: асцит , анорексия, снижение массы тела, боли в эпигастральной области или в верхнем правом квадранте живота.
Важно установить наличие у пациента тех заболеваний, которые могут приводить к обструкции и тромбозу портальной вены.
Наиболее частыми причинами обструкции и тромбоза портальной вены у детей являются: аппендицит, воспаление пупочной ранки (омфалит), сепсис, врожденные аномалии сосудов печени и желчных протоков.
Наиболее частыми причинами обструкции и тромбоза портальной вены у взрослых являются: цирроз печени , рак печени и поджелудочной железы.
- Лабораторные методы диагностики
- Общий анализ крови.
У больных циррозом печени наблюдается уменьшение количества тромбоцитов . Развитие анемии или других цитопений характерно для поздних стадий заболевания. При гиперспленизме развивается панцитопения (анемия, лейкопения, тромбоцитопения).
Коагулограмма.
Выполняется для диагностики врожденных коагулопатий (мутация гена протромбина (G20210), мутация фактора V Лейдена, дефицит протеина С , дефицит протеина S , дефицит антитромбина II), которые могут стать причиной развития тромбоза портальной вены.
У пациентов с циррозом печени наблюдается снижение протромбинового индекса (отношение стандартного протромбинового времени к протромбиновому времени у обследуемого больного, выраженное и процентах). Референтные значения: 78 — 142 %.
Биохимический анализ крови.
У пациентов без цирроза печени и злокачественных новообразований может отмечаться незначительное увеличение показателей функции печени.
- Рентгенография органов брюшной полости.
С помощью этого исследования можно выявить гепатоспленомегалию, варикозно-расширенные непарную, паравертебральные вены и варикозно-расширенные вены пищевода.
Чувствительность эндоскопического УЗИ для диагностики тромбоза портальной вены составляет 81%, специфичность — 93%. Тромб в портальной вене визуализируется как эхогенное образование в просвете портальной вены. Недавно сформировавшийся тромб может быть гипо- или анэхогенным.
Допплеровское ультразвуковое исследование.
Чувствительность метода составляет 70-90%, специфичность — 99%. Ложно-позитивные результаты можно получить в 9% случаев у пациентов с циррозом печени из-за турбулентного кровотока в портальной вене.
Компьютерная томография — КТ.
Чувствительность метода составляет 65-85%.
С помощью этого исследования можно выявить тромб в просвете портальной вены, нарушения структуры печени, варикозно-расширенные вены пищевода и желудка.
При комбинировании этого метода с допплеровским ультразвуковым исследованием можно обнаружить обструкцию портальной вены.
Магнитнорезонансная томография — МРТ.
Чувствительность, специфичность и точность метода составляет 100, 98 и 99% соответственно.
Как правило, перед проведением шунтирующих операций или трансплантации печени, выполняются артериальная портография или спленопортография.
При наличии цирроза и злокачественных новообразований у пациента гистологическая картина биоптатов печени характерна для этих заболеваний.
Пациенты с риском возникновения обструкции и тромбоза портальной вены или с уже развившимися этими патологическими состояниями должны находиться под наблюдением гастроэнтеролога и гепатолога, так как у них высок риск появления желудочно-кишечных кровотечений.
При назначении лечения важно учитывать проявления основного заболевания, вызвавшего тромбоз или обструкцию портальной вены, и характер течения тромбоза или обструкции (острое или хроническое).
Для лечения остро возникшего тромбоза портальной вены применяются препараты, уменьшающие свертываемость крови и угнетающие процессы тромбообразования: гепарин ( Гепарин р-р д/ин. ) ; варфарин ( Варфарин Никомед , Варфарекс ) ;
алтеплаза (Актилизе).
Лечение тромбоза и обструкции портальной вены, имеющих хроническое течение (при циррозе печени, злокачественных опухолях) проводится с учетом основного заболевания.
Хирургическое лечение заключается в проведении шунтирующих операций, в ходе которых создаются обходные пути для обеспечения нормального кровотока в местах обструкции и тромбоза портальной вены.
Профилактика обструкции и тромбоза портальной вены состоит в своевременном выявлении и лечении болезней, которые могут стать причиной их возникновения. К ним, например, относятся: цирроз печени , рак печени и поджелудочной железы, аппендицит, хронический панкреатит , хронические воспалительные заболевания кишечника ( язвенный колит , болезнь Крона ).
Для профилактики возникновения желудочно-кишечных кровотечений назначаются бета-адреноблокаторы в течение длительного времени. Применяются, например, пропранолол ( Анаприлин , Обзидан ).
Пациентам, у которых имеется накопление свободной жидкости в брюшной полости (асцит) назначаются мочегонные препараты: спиронолактон ( Верошпирон , Верошпилактон ) или фуросемид ( Лазикс , Фуросемид табл. ).
Прогноз заболевания неблагоприятный, если причинами обструкции и тромбоза портальной вены являются цирроз печени или злокачественные опухоли (например, рак печени или поджелудочной железы).
Смерть в этих случаях наступает в результате возникновения желудочно-кишечных кровотечений.
Риск появления кровотечений в течение 2 лет у пациентов без цирроза печени составляет 0,25%, а смертность — 5%. Аналогичные показатели у больных циррозом печени: 20-30% и 30-70% соответственно.
У пациентов с обструкцией и тромбозом портальной вены, вызванными другими причинами, 10-летняя выживаемость составляет 70%, а показатели смертности — менее 10%.
Записаться на прием к врачу
Выберите свой город, необходимую специализацию врача (гепатолог, гастроэнтеролог. ), уточните район своего проживания.
Тромбоз воротной вены — Portal vein thrombosis
| Тромбоз воротной вены | |
|---|---|
 | |
| Тромбоз воротной вены при компьютерной томографии. | |
| Специальность | Ангиология |
Тромбоз воротной вены (ТВВ) — это сосудистое заболевание печени, которое возникает, когда в воротной вене печени образуется сгусток крови , что может привести к повышению давления в системе воротной вены и снижению кровоснабжения печени . Уровень смертности составляет примерно 1 из 10.
Эквивалентный сгусток в сосудистой сети, который выходит из печени, несущий дезоксигенированную кровь в правое предсердие через нижнюю полую вену , известен как тромбоз печеночной вены или синдром Бадда-Киари .
Содержание
- 1 Признаки и симптомы
- 2 Причины
- 3 Механизм
- 4 Диагностика
- 5 Лечение
- 6 См. Также
- 7 ссылки
- 8 Внешние ссылки
Признаки и симптомы
Тромбоз воротной вены вызывает боль в верхней части живота, которая может сопровождаться тошнотой и увеличением печени и / или селезенки; живот может быть заполнен жидкостью ( асцит ). Постоянная лихорадка может быть результатом генерализованного воспаления. В то время как боль в животе может приходить и уходить, если тромб образуется внезапно, длительное накопление сгустка также может развиваться, не вызывая симптомов, что приводит к портальной гипертензии до того, как она будет диагностирована.
В зависимости от причины могут развиться другие симптомы. Например, если тромбоз воротной вены развивается из-за цирроза печени, может присутствовать кровотечение или другие признаки заболевания печени. Если тромбоз воротной вены развивается из-за пилефлебита , могут присутствовать такие признаки инфекции, как лихорадка, озноб или ночная потливость.
Причины
Часто это связано с замедлением кровотока из-за основного цирроза или застойной сердечной недостаточности . Распространенность PVT у пациентов с циррозом печени неясна, при этом различные исследователи заявляют о широком диапазоне заболеваемости (по некоторым оценкам, 1 из 100, в то время как другие считают, что он затрагивает почти 1 из 4).
Тромбофилия (включая наследственные состояния, такие как дефицит фактора V Лейдена, дефицит протеина C или S или синдром антифосфолипидных антител ) — еще одна частая причина. Почти у трети пациентов наблюдается миелопролиферативное заболевание (например, истинная полицитемия или первичный тромбоцитоз), чаще всего из-за мутации гена киназы Янус 2 (JAK2). Использование оральных контрацептивов или беременность — это другие ненаследственные тенденции тромбоза.
Кроме того, воротная вена может быть повреждена в результате панкреатита , дивертикулита , холангиокарциномы , гепатоцеллюлярной карциномы (ГЦК) или абдоминальной хирургии / травмы. Тревожными признаками злокачественного роста как причины являются повышенный уровень альфа-фетопротеина, диаметр воротной вены более 2,3 см, пульсация на ультразвуковой допплеровской визуализации или гиперинтенсивная артериальная фаза печени (HAP) на компьютерной томографии с контрастированием.
PVT также является известным осложнением из хирургического удаления селезенки . В течение последних нескольких лет миелопролиферативные новообразования (MPN) стали ведущей системной причиной тромбозов внутренних вен (включая PVT).
Механизм
Главная воротная вена образована слиянием селезеночной вены и верхней брыжеечной вены (SMV). Он отвечает за примерно три четверти кровотока в печени, транспортируется из большей части желудочно-кишечной системы, а также из поджелудочной железы, желчного пузыря и селезенки. Цирроз изменяет пути кровотечения, поэтому пациенты одновременно подвергаются риску неконтролируемого кровотечения и образования сгустков. Давнее затруднение кровотока, как при хроническом PVT, также известное как портальная кавернома, может вызвать повышение градиента венозного давления в печени ( портальная гипертензия ) и усиление кровотока по вспомогательным венам. Это может привести к асциту или кровотечению из варикозно расширенных вен.
Инфицированный тромб может стать септическим, известным как пилефлебит; если посев крови положителен на рост в это время, наиболее распространенным организмом является Bacteroides .
Диагностика
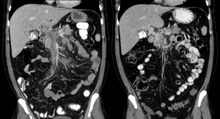
Диагноз тромбоза воротной вены обычно ставится с помощью изображений, подтверждающих наличие тромба в воротной вене; Ультразвук — наименее инвазивный метод, а добавление допплеровской техники показывает дефект наполнения кровотока. PVT может быть классифицирован как окклюзионный или неокклюзионный на основании свидетельств кровотока вокруг сгустка. Можно сделать альтернативную характеристику на основе локализации: Тип 1 ограничен главной воротной веной, Тип 2 включает только ветвь воротной вены (2a или 2b, если поражены обе ветви), и Тип 3, если сгусток обнаружен в обеих областях. . Определение степени тяжести состояния может производиться с помощью компьютерной томографии (КТ) с контрастированием, магнитно-резонансной томографии (МРТ) или МР-ангиографии (МРА). Пациенты с хроническим PVT могут пройти верхнюю эндоскопию ( эзофагогастродуоденоскопию , EGD), чтобы оценить наличие одновременных расширенных вен (варикозного расширения вен) в желудке или пищеводе. За исключением, возможно, слегка повышенного уровня трансаминаз , лабораторные тесты для оценки функции печени обычно нормальны. Уровни D-димера в крови могут быть повышены в результате распада фибрина .
лечение
Лечение направлено на вскрытие закупоренных вен для минимизации осложнений; продолжительность образования сгустка (острого или хронического) влияет на лечение. Если нет причин, по которым это может быть вредным, антикоагулянтная терапия ( низкомолекулярный гепарин , затем варфарин ) часто начинается и поддерживается пациентам, у которых нет цирроза печени. Антикоагулянтная терапия пациентам с циррозом, у которых наблюдается тромбоз воротной вены, обычно не рекомендуется, если у них нет хронического PVT 1) с тромбофилией, 2) с тромбовидной нагрузкой в брыжеечных венах или 3) недостаточным кровоснабжением кишечника. В более тяжелых случаях может быть рассмотрен вариант шунтирования или трансплантации печени . Если кровоток в желудочно-кишечном тракте хронически нарушен, может потребоваться операция по удалению мертвого кишечника.
При лечении PVT у педиатрических пациентов или тех, кто уже получил трансплантацию печени, учитываются разные соображения.
Портальная гипертензия
Портальная гипертензия часто обусловливает расширение воротной вены и висцеральных вен. Однако при достаточном коллатеральном оттоке крови может не быть значительного расширения. В редких случаях встречается расширение системы воротной вены без портальной гипертензии. Поэтому нужно всегда проверять признаки коллатеральной циркуляции и сопровождающие находки у пациентов с расширенными висцеральными венами и подо зрением на портальную гипертензию. Коллатерали между висцеральными венами и системой полых вен могут образовываться на разном уровне. Первую группу коллатералей образуют области стыка между защитным и резорбтивным эпителием в пищеводе и анусе. Околопупочные коллатерали дренируют кровь из воротной вены прямо в подкожные вены пупка.
В брюшной полости и забрюшинном пространстве могут формироваться различные пути коллатерального оттока крови с участием гонадных вен, коллатерали между брыжейкой и поясничными венами или венами абдоминальной стенки, диафрагмальными венами и даже венами в послеоперационной рубцовой ткани. Наконец, имеется возможность образования естественных шунтов между селезеночной или желудочными венами и левой почечной веной. Такие шунты могут быть достаточ но крупными, чтобы снизить давление в воротной вене почти до нормального, несмотря на заметное уменьшение кровотока в воротной вене в направлении печени. Однако крупные порто-кавальные шунты могут вести к энцефалопатии или к септицемии кишечной микрофлорой.
• КТ-морфология
Прямые морфологические симптомы портальной гипетензии — это расширение воротной вены (> 13 мм), селезеночной вены (> 10 мм) или верхней брыжеечной вены (рис. 1 а). На нативных срезах варикозное расширение вен можно спутать с неконтрастированными петлями кишечника, увеличенными надпочечниками и другими объемными поражениями. Варикозные узлы могут иметь диаметр больше, чем аорта. Их можно распознать после внутривенного контрастирования, но слишком раннее сканирование приводит к неполному заполнению контрастным средством венозной системы внутренностей.
Варикозное расширение вен пищевода является наиболее частым осложнением портальной гипертензии. Эти вены образуют анастомозы между системой висцеральных вен и системой непарной вены через дно желудка и слизистую оболочку пищевода. Передняя ветвь левой желудочной вены дренируется в вены, расположенные в стенке пищевода, что ведет к утолщению последней с заметным накоплением контрастного средства в центральной части стенки поблизости от просвета пищевода. Задняя ветвь дренируется в непарную вену через параэзофагеальные вены, которые образуют множественные контрастирующиеся тубулярные структуры в околопищеводной клетчатке. Они имеют сообщения с венами пищевода через перфорирующие вены, которые редко видны при КТ. Параэзофагеальные варикозные узлы могут не поддаваться склерозирующей терапии и вести к ранним рецидивам варикозного расширения вен пищевода. Крупные параэзофагеальные узлы иногда обусловливают картину патологического образования в средостении и формируют варикозные аневризмы. Коллатерали между венами кардии и диафрагмы могут быть относительно неболыиими (средняя величина
Материал взят
1) Матиас Прокоп Михаэль Галански Спиральная и многослойная компьютерная томография
2) radiopaedia. Org
Что такое тромбоз воротной вены и почему он образовывается
Тромбозом воротной вены называется процесс, когда в этом сосуде образуется тромб, полностью или частично его закрывающий. Это приводит к кишечным кровотечениям и нарушениям кровообращения в печени, а также к портальной гипертензии.

О болезни
Воротной (или портальной) веной называется крупный сосуд, собирающий всю кровь из кишечника (кроме нижних отделов), желудка, поджелудочной и селезенки, донося ее до печени.
Если в ней образуется пристеночный тромб, это приводит к нарушению кровотока во всем ЖКТ. Это явление также именуется пилетромбозом.
Согласно МКБ-10 болезни присвоен код I81. Чаще всего является не самостоятельным недугом, а осложнением при заболеваниях печени и не только.
Причины
Во-первых, причины бывают локальными. Это и воспалительные процессы в брюшной полости, и манипуляции в этой области тела, и травмы сосуда. Во-вторых, есть причины системные, к которым относятся проблемы со свертываемостью крови и склонность к тромбообразованию.
Опосредованных причин много:
- цирроз печени;
- гепатоцеллюлярная карцинома и другие злокачественные опухоли;
- холецистит;
- панкреатит;
- опухоли поджелудочной;
- сдавливание вены (виновна может быть киста поджелудочной, опухоли органов ЖКТ, воспаления в них же);
- гематологические заболевания;
- сердечная недостаточность и другие болезни сердца;
- гнойный пилефлебит;
- инфекции или аппендицит (у детей).
Холецистит хронической формы — это воспалительная реакция, локализующаяся в желчном пузыре. Вы можете узнать о симптомах, а также как лечат это недуг.
В половине случаев причину установить не удается.
Пилетромбоз образуется у 5% больных циррозом и у 30% больных гепатоцеллюлярной недостаточности.
Виды, симптомы
Пилетромбоз бывает трех видов:
- Острым. Характерными симптомами при остром пилетромбозе являются внезапная боль в животе, рост температуры, рвота, увеличение размеров селезенки, проблемы со стулом.
- Подострым. В этом случае симптоматика развивается за месяц-полтора. Характерны для него такие симптомы, как боль в животе, асцит, который с трудом поддается лечению. Могут наблюдаться признаки желтухи и печеночной недостаточности, а также портальной гипертензии.
- Хроническим. Протекать может и совсем без симптомов, асцит наблюдается редко, но есть признаки портальной гипертензии, увеличение селезенки и самой печени, желудочные и кишечные кровотечения, варикозное расширение сосудов пищевода. Среди ощутимых симптомов наблюдается тупая боль в животе и повышение температуры до 37-37,5. Подобным образом протекает болезнь, например, при циррозе печени.
Самые распространенные осложнения — пищеводное кровоизлияние и ишемия. При кровоизлиянии в пищевод наблюдается вздутие живота, потеря аппетита и отсутствие стула.
Самым опасным — инфаркт печени. Если закупорены еще и вены брыжеечные, это часто приводит к смерти больного.
У пилетромбоза есть три стадии:
- На первой перекрыто до половины сосудов, тромб находится там, где вена переходит в селезеночную.
- На второй кровяной сгусток занимает участок до брыжеечной вены.
- На третьей тромбоз может затронуть все вены брюшной полости, нарушается кровообращение.
Диагностика
Наиболее информативны визуальные методы диагностики. К ним относятся:
- УЗИ и допплерография. Проверяются органы брюшной полости;
- КТ и МРТ. Позволяют определить, где именно расположен тромб и какого он размера, понять, насколько развита окклюзия, есть ли осложнения и дополнительные закупорки;
- ангиография. Воротная вена проверяется с контрастным веществом;
- коагулограмма.

Также могут провести спленопортографию и чрезпеченочную портографию с введением контрастного вещества и портальную сцинтиграфию.
Среди лабораторных методов наиболее популярны печеночные пробы. При исследовании крови обнаруживаются повышенные свертываемость и содержание фибриногена. Также увеличивается протромбиновый индекс.
Лечение
Существует несколько способов лечения пилетромбоза:
- Консервативное лечение заключается в введении антикоагулянтов. В первую очередь, это антикоагулянты прямого действия, такие, как Фраксипарин, Пелентан или Гепарин. При остром пилетромбозе их вводят в больших количествах. Используются капельно и внутривенно. Также нужны тромболитики и антикоагулянты непрямого действия. Это такие средства, как Стрептокиназа, Фибринолизин, Синкумар и Неодикумарин. Также назначаются капельницы с реополиглюкином.
- Если имеются гнойные осложнения, в терапию нужно включить антибиотики. Чаще всего это Меронем или Тиенам и другие препараты широкого спектра действия. Дозировка всех средств сугубо индивидуальная и зависит от осложнений, степени пилетромбоза, возраста и особенностей организма.
- Если тромбоз является осложнением гепатоцеллюлярной карциномы, проводится химиоэмболизация печени. Этот метод локальной химиотерапии заключается в том, что закрывается просвет артерии, которая питает опухоль. Закрывают артерию материалом, который содержит препарат против опухоли.
- Лечение хирургическое назначается в том случае, если на третий день консервативного лечения нет улучшений. Среди самых распространенных методов стоит отметить установку зонда Сенгстакена-Блэкмора, спленоренальный анастомоз, инъекционную склерозирующую терапию.Если есть кровотечение из пищевода, могут прошить пораженные вены желудка и кишечника. Также могут назначить чреспеченочная ангиопластику или тромболизис плюс внутрипеченочное портосистемное шунтирование. Если развился пилефлебит, печень вскрывают, а все абсцессы дренируют.

Прогноз
Прогноз пилетромбоза зависит от степени развития болезни. При остром тромбозе воротной вены возможна быстрая смерть больного. Тромбоз хронический характеризуется осложнениями, поэтому и лечить его тяжело. Терапия должна начинаться с оказания неотложной помощи. Важную роль в лечении играет и вовремя поставленный диагноз.
Пилетромбоз чаще всего является не самостоятельным заболеванием, а осложнением. Причина может быть как в травме воротной вены, так и в заболеваниях печени, например, циррозе печени или гепатоцеллюлярной карциноме.
Вы можете узнать о анатомии воротной вены, ее значении в организме, а также на какие органы она влияет, посмотрев данный видеоролик.
Роль D-димера в развитии тромбоза портальных вен в циррозе печени: метаанализ
Первые два автора внесли одинаковый вклад в эту работу.
Совместные старшие авторы (совместные соответствующие авторы)
Был проведен метаанализ для изучения роли D-димера в развитии тромбоза воротной вены (PVT) при циррозе печени.
Все документы были просмотрены через PubMed, EMBASE, Китайскую национальную инфраструктуру знаний, Wan Fang и VIP-базы данных. Стандартизованная средняя разница (SMD) с 95% доверительным интервалом (CI) была объединена.
В целом было первоначально определено 284 исследования, из которых 21 был включен. У пациентов с циррозом с PVT была значительно более высокая концентрация D-димера, чем у пациентов без PVT (объединенный SMD = 1,249, 95% ДИ = 0,740-1,758). После хирургической операции, связанной с гипертонией, у пациентов с циррозом с PVT была аналогичная предоперационная концентрация D-димера у пациентов без PVT (объединенный SMD = 0,820, 95% CI = -0,122-0,286), но более высокая послеоперационная величина концентрации D-димера чем те, у которых нет PVT (объединенный SMD = 2.505, 95% CI = 0.975-4.036). Примечательно, что концентрация D-димера в 1-й послеоперационный день была сходной между пациентами с циррозом с PVT (без PVT) (пул SMD = 0,137, 95% CI = -0,827-1,01), но на 7-м послеоперационном дне было больше в цирротическом пациентов с PVT, чем у пациентов без PVT (объединенный SMD = 1.224, 95% CI = 0.277-2.171).
D-димер можно рассматривать как диагностический маркер для PVT при циррозе печени. Кроме того, послеоперационное D-димерное тестирование целесообразно для диагностики PVT после хирургической операции, связанной с гипертонией.
Тромбоз воротной вены (PVT) является одним из серьезных осложнений цирроза печени. [123] Он определяется как формирование тромба в стволе воротной вены и внутрипеченочных ветвей портала. Сообщаемая распространенность PVT колеблется от 0,6% до 26% в циррозе печени. [12345678] PVT ухудшает дисфункцию печени, увеличивает риск кровотечения и влияет на прогноз пациентов с циррозом печени. [123] Развитие PVT связано с системными протромботическими факторами и локальными факторами риска. [91011] К факторам системного риска относятся мутация фактора V Leiden, мутация протромбина G20210A, мутация MTHFR C667T, волчаночный антикоагулянт, снижение уровня белков C и S и антитромбина III и повышенный уровень фактора VIII. Местные факторы включают воспалительные поражения, панкреатит, спленомегалию, большой диаметр селезеночной вены, уменьшенную скорость портального потока и увеличенный объем потока в самом большом сосуде обеспечения. [12345678] Уровень D-димера может отражать фибринолитическую активность у людей и повышен у пациентов с тромбозом глубоких вен и легочной эмболией из-за активации системы фибринолиза. Недавно одно исследование Zhang et al. также показало, что D-димерное тестирование с нормой среза 0,24 мг / л имеет высокую чувствительность 100% и отрицательное прогностическое значение 100% при исключении диагноза PVT [12]. Но специфика и прогностическая ценность низки (30,7% и 16,7%). [12] Кроме того, связь между уровнем D-димера и наличием PVT не была подтверждена некоторыми исследованиями [13]. Здесь мы делаем метаанализ для определения роли D-димера в развитии PVT в циррозе печени.
Исследования были определены с использованием стратегии поиска в базе данных PubMed, базе данных EMBASE, национальной национальной инфраструктуре знаний Китая, Wan Fang и VIP-базах данных. Элементы поиска были перечислены следующим образом: («D-dimer» [All Fields]) AND («Цирроз печени» [Все поля]) И («Тромбоз воротной вены» [Все поля]). Последний поиск был выполнен 20 июля 2014 года. Когда одни и те же данные были представлены более чем в одной публикации, в мета-анализ были включены только исследования с более полными данными и более обширным интервалом регистрации.
В листе для извлечения данных были авторы, год публикации, страна, в которой проводилось исследование, период регистрации, дизайн исследования, критерии включения и исключения, тип заболеваний (цирроз печени или цирротическая портальная гипертензия после операции), общий размер выборки, демографические данные ( возраст и пол), показатель или класс Child-Pugh и количество пациентов с PVT и без него.
Участники любого возраста с диагнозом цирроза печени
Все обсервационные исследования, в том числе исследования когортного и случайного контроля, независимо от ретроспективного или предполагаемого характера исследования
Отсутствует дата публикации или ограничения статуса публикации
Нет языковых ограничений
Измеряли уровни D-димера.
Отчеты о случаях
Отзывы или комментарии о значении цирроза печени
Содержание или индексы
Пациенты с гепатоцеллюлярной карциномой или другими злокачественными новообразованиями, холестатическими заболеваниями печени, синдромом Будда-Киари, панкреатитом, предоперационными, имели тромбоз, применение антикоагулянтов или антитромбоцитарных препаратов и недавнюю травму брюшной полости
Исследования, которые не сообщали уровни D-димера
Исследования, в которых данные не были выражены как среднее значение и стандартное отклонение
Что нужно знать о тромбозе воротной вены?
Воротная или портальная вена – это наиболее важный сосуд в человеческом организме. Через него кровь из разных органов желудочно-кишечного тракта попадает в печень. Одно из основных нарушений, случающихся на этом участке – тромбоз воротной вены (ТВВ).
Он характеризуется закрытием просвета тромбом. В некоторых, особенно сложных случаях, происходит полное закрытие сосуда – окклюзия. Такое заболевание, без должного лечения, в 50% случаев приводит к кишечным кровотечениям. Поэтому болезнь нельзя запускать, а лучше – ее предотвращать.
Особенности заболевания
Тромбоз портальной вены – довольно серьезное и опасное заболевание, которое может навредить не только венозным, но и артериальным сосудам.
Когда в организме появляется тромб или так называемый сгусток крови, он закупоривает проходимость сосуда и не дает крови от органов брюшной полости дойти до печени. Это способствует развитию печеночной энцефалопатии, а как следствие, коме и летальному исходу.

Медики полагают, что это нарушение в организме является не индивидуальной болезнью, а неким осложнением, вызванным другими заболеваниями. А также установлено, что тромбоз печеночных вен может возникнуть в любом возрасте, даже у новорожденных, которые были инфицированы во время родов.
В группу риска попадают беременные женщины и недавно родившие, у которых во время беременности наблюдались осложнения, связанные со свертываемостью крови во всех кровеносных сосудах. Тромбозом страдают пожилые люди и жители развивающихся стран, где не соблюдаются элементарные санитарно-гигиенические нормы.
Виды заболевания
Как и многие другие болезни, тромбоз воротной вены печени, может быть хроническим или острым. В первом случае заболевание развивается не стремительно, сложно диагностируется и является проявлением другой болезни брюшной полости.

Хроническую форму долго лечить, а ее симптомы могут быть похожи с другими заболеваниями, например, циррозом печени. Острое проявление тромбоза наиболее опасно, оно приводит к летальному исходу буквально за несколько часов.
Тромбоз воротной вены делится и на другие виды:
- первая стадия – закрытым остается 50% сосуда, а сам тромб находится на пересечении с селезеночной веной;
- вторая стадия – сосуд перекрыт практически полностью, а тромб занимает область до верхней брыжеечной вены;
- третья стадия – тромбозное образование затрагивает практически все вены брюшной системы и нарушает кровообращение организма.
Третья стадия часто сочетается с острой формой заболевания и приводит к закупорке мезентериальных сосудов.
Причины возникновения заболевания
Провоцирующими факторами тромбоза печени могут стать обычные бытовые факторы, с которыми человек сталкивается ежедневно. К таким причинам относятся:
- сидячая работа и неподвижный образ жизни;
- отсутствие физических нагрузок на протяжении нескольких лет;
- вредные привычки, связанные с алкоголем и курением;
- прием препаратов, вызывающих быстрое свертывание крови;
- третий триместр беременности.

Нередко тромбоз образовывается у людей с излишним весом или пожилых людей.
А также зафиксированы случаи, когда нарушения в воротной вене происходили на фоне хирургического вмешательства в брюшную полость. Как правило, это возникает из-за того, что лечение было произведено некачественно.
Но это лишь провоцирующие факторы возникновения заболевания. Прямыми причинами тромба в печёночных областях могут быть многочисленные нарушения в кровеносной системе, брюшной полости или желудочно-кишечном тракте. К таким причинам относятся:
- цирроз печени;
- злокачественные новообразования или кисты в брюшной полости;
- синдром Бадда-Киари;
- аппендицит;
- панкреонекроз или язва желудка;
- сердечная недостаточность;
- инфекция (эболла, лишай, малярия).

К наиболее вероятным причинам тромбоза воротной вены приводят болезни крови, при которых ее густота повышается и происходит нарушение свертываемости. Это могут быть лейкозы или эритремия, а также врожденные болезни кровяной системы.
Симптоматика заболевания
Проявление тромбоза воротной вены и симптомы очень часто протекают незаметно для пациента, что делает заболевание опасным. Около 30% случаев тромбоза не выявляются на ранней стадии, а дают о себе знать уже на поздних сроках, когда вена практически полностью закупорена тромбом. В этом случае следует начать неотложное лечение.
Вот некоторые симптомы, которые могут указывать на тромбоз воротной вены:
- болевой синдром в области живота или левом подреберье;
- частое вздутие живота, особенно в утреннее время;
- регулярное отсутствие аппетита, диарея и тошнота;
- рвота с кровью;
- низкое артериальное давление;
- общий упадок сил.

При циррозе печени появление тромба в вене может проявляться желтухой, повышенной температурой, кровотечением в ЖКТ.
В случае любого из симптомов, следует обратиться к врачу, чтобы начать незамедлительное лечение.
Как диагностировать тромбоз?
Обычно тромбозное заболевание печеночной вены сопровождается другими заболеваниями. Как правило, медики вначале диагностируют их, а затем начинают выяснять есть ли в организме тромб. Для этого применяются следующие методики:
- ультразвуковое исследование – УЗИ воротной вены проводится специальным аппаратом, который способен показать наличие в сосуде тромба или других патологий, например, опухоли или кисты;
- коагулограмма – высокоэффективный анализ крови, который показывает, насколько хорошо происходит свертываемость. Результат исследования может указать на возможное наличие тромбоза;

- МРТ – эта процедура позволяет выявить сигналы, указывающие на патологии в сосудах;
- КТ – компьютерная томография сосудов помогает увидеть сам тромб или воспалительный процесс в вене, который способен привести к тромбозу;
- ангиография – этот метод является самым эффективным, но дорогостоящим. Он заключается в рентгенологическом исследовании кровеносных сосудов.
А также врач производит пальпацию печени, чтобы выявить цирроз или новообразования, кроме того, больному назначают медики общий анализ крови и мочи.
Способы лечения
Лечение тромбоза воротной вены печени сводится к тому, чтобы избавиться от сгустка крови в сосуде, наладить кровообращение организма и предотвратить повторное нарушение.

Как правило, достаточно медикаментозного способа, но в некоторых, особенно сложных случаях, врачи могут настоять на хирургическом лечении. Для профилактики заболевания применяются и народные способы устранения заболевания.
Медикаментозный метод
Для этого используется терапия лекарственными препаратами. Антибиотики применяют при тромбозе, сопровождающемся пилефлебитом. В других случаях назначаются антикоагулянты как внутривенные, так и непрямого действия: таблетки, мази.
При тромбозе портальной вены, сопровождающимся болевым синдромом живота, могут быть выписаны обезболивающие препараты. Подбор медикаментов должен осуществляться строго по назначению врача после проведения необходимой диагностики.
Консервативный метод
Если лекарства не помогают или степень тромбоза довольно сложная, то назначается консервативный метод лечения. Для этого используется несколько методик:
- лечение тромбоза при помощи зонда Блэкмора;
- инъекционная терапия тромбоваром.

При таком способе лечения пациенту назначается длительный покой, постельный режим и ограничение физических нагрузок на протяжении нескольких месяцев.
Хирургическое вмешательство
К сожалению, в некоторых случаях медикаментозное и консервативное лечение будет неэффективным. Иногда удалить тромбоз печени можно только с помощью операции.
В этом случае проводится полостная операция, которая позволяет наложить спленоренальный анастомоз. По факту, процесс заключается в соединении селезеночной вены с почечной веной, в обход поврежденному воротному сосуду. Таким образом, налаживается круговорот крови в организме.

Осложнения заболевания
Тромбоз воротной вены опасное заболевание, но еще опаснее его последствия, которые могут привести к летальному исходу. К наиболее распространенным осложнениям врачи относят следующие проявления:
- абсцесс печени;
- желудочно-кишечное кровотечение;
- печеночная кома;
- перитонит с гноем;
- инфаркт кишечника;
- гепаторенальный синдром.

В случае длительного отсутствия лечения тромбоза, заболевание распространяется на соседние вены. Когда тромб возникает в брыжеечной вене, расположенной в кишечнике, может наступить смерть пациента.
Профилактические меры
Тромбоз воротной вены можно избежать, если регулярно применять профилактические меры. Соблюдать их необходимо особенно тем людям, которые входят в группу риска или уже имели тромбообразование.
К наиболее распространенным профилактическим мерам относятся:
- правильное питание с полным исключением из меню жареных блюд;
- физическая активность, прогулки на свежем воздухе, утренняя зарядка;
- отказ от таких привычек, как никотин, алкоголь, кофеин.
Хорошими методами для предотвращения тромбоза воротной вены станут кардиоупражнения, а также укрепление сердечно-сосудистой системы, например, контрастный душ. Хорошим средством станут и различные настои на основе шиповника, пустырника и барбариса.