Какой бывает пульс? — медицинская статья новость лекция
Первая помощь при неотложных заболеваниях сердечно-сосудистой системы
27 Мая 2019 
Бывают ситуации, когда первая медицинская помощь должна оказываться в первые минуты и часы от начала опасного для жизни состояния и вне зависимости от того, имеется ли поблизости медицинский работник.
Сердечно-сосудистые заболевания являются основной причиной смертности взрослого населения почти во всех странах мира. Особенность неотложных состояний, спровоцированных данными заболеваниями заключается в том, что они возникают внезапно, протекают тяжело и от быстроты оказания первой медицинской помощи зависит жизнь пострадавшего человека. Наиболее распространенными среди них являются: стенокардия, инфаркт миокарда, гипертонический криз и инсульт.
Стенокардия и инфаркт миокарда
- Боль давящая, сжимающая, ноющая, чувство стеснения или тяжести в грудной клетке. Боль загрудинная, может отдавать в плечо, руку, шею, нижнюю челюсть или спину.
- Затрудненное дыхание.
- Учащенный, замедленный или нерегулярный пульс.
- Бледная или синюшная кожа.
- Повышенная потливость.
- Тошнота или рвота, часто напоминающие расстройства пищеварения.
Если сильная боль и чувство дискомфорта в грудной клетке не проходит в течение 10 минут после принятия нитроглицерина или подобная боль возникла впервые в жизни, немедленно вызывайте «скорую» и начинайте оказание первой помощи при сердечном приступе.
- Больной должен прекратить всякую физическую активность.
- Помогите больному принять удобное положение (часто это положение сидя).
- Ослабьте галстук и поясной ремень.
- Помогите больному принять нитроглицерин под язык.
- Через 5 минут, если боли не прошли, больной должен принять вторую таблетку нитроглицерина.
- Постарайтесь успокоить и приободрить больного. Это помогает больному преодолеть беспокойство и несколько облегчает боль.
Остановка сердца
Состояние остановки сердца является критическим, так как головной мозг и другие жизненно важные органы остаются жизнеспособными лишь в течение нескольких минут без насыщенной кислородом крови!
Признаками остановки сердца являются отсутствие сознания, отсутствие дыхания, отсутствие пульса у больного.
При наличии признаков остановки сердца необходимо проводить сердечно – легочную реанимацию – это искусственная вентиляция легких с одновременным ритмичным надавливанием средней силы на нижнюю треть грудины с чередованием 2 вдоха через рот больного с одновременным зажатием его носа и 30 надавливаний на грудину. Без проведения реанимационных процедур смерть мозга наступает в течение 5-6 минут.
Гипертонический криз
Это неотложное состояние, при котором кровяное давление быстро растет и ведет к значительному и необратимому повреждению органов в течение нескольких часов.
- Головная боль.
- Головокружение.
- Покраснение лица.
- Учащение сердцебиения, нарушение ритма.
- Затруднение дыхания.
Первая помощь при кризе:
- Усадите больного.
- Напомните о необходимости принять быстродействующее лекарство, если больной забыл его принять.
- Вызовите «скорую».
- Не разрешайте принимать аспирин.
Инсульт
Это острое нарушение мозгового кровообращения, приводящее к гибели клеток головного мозга в результате кровоизлияния из разорвавшегося кровяного сосуда (геморрагический инсульт) или недостатка кровоснабжения в результате образования тромба в сосуде головного мозга (ишемический инсульт).
- Внезапная слабость.
- Онемение лица, руки, ноги, обычно с одной стороны.
- Затруднение с речью или ее пониманием.
- Внезапная сильная головная боль.
- Затруднения ходьбы из-за головокружения, нарушения равновесия или координации.
- Внезапные расстройства зрения.
- Неравномерное расширение зрачков.
- Бессознательное состояние.
Первая помощь при инсульте:
- Вызовите «скорую помощь».
- Уложите больного в восстановительное положение парализованной стороной вверх для обеспечения эвакуации содержимого полости рта. При наличии слюны и рвотных масс извлеките их изо рта больного.
БУ «Сургутская городская клиническая больница»
Какой бывает пульс? — медицинская статья, новость, лекция
Читать медицинскую статью, новость, лекцию по медицине: «Какой бывает пульс?» размещена 19-06-2016, 16:49, посмотрело: 1 453
 Какой бывает пульс?
Какой бывает пульс?
Весьма важно уметь определять также, помимо частоты пульса, и его качество. В этом отношении необходимо прежде всего обратить внимание на то, следуют ли удары один за другим через равные промежутки времени, или нет. В первом случае мы отмечаем пульс как правильный, во втором случаемы называем его неправильным. При нем некоторых ударов пульса как бы недостает, они как бы выпадают. Такая неправильная работа сердца, такого рода выпадение ударов пульса, иначе называемое перебоями, наблюдается при болезни сердечной мышцы, при слабости ее. В деле ухода это явление приобретает особенное значение в тех случаях, когда у больных, у которых до того был совершенно правильный пульс вдруг оказываются перебои (аритмия). Такая перемена знаменует собой ослабление работы сердца, и о ней необходимо возможно скорее довести до сведения врача.

Нетрудно также определить, обладает ли пульсовая волна достаточной силой, или нет, иначе говоря, имеем ли мы дело с сильным пульсом или со слабым. Если приходится употребить значительное давление для того, чтобы пульсовая волна исчезла и чтобы пальцы перестали ощущать ее удар, мы говорим о сильном пульсе. Если же стоит лишь слега нажать на область пульса для того, чтобы он уже исчез, пульс характеризуется как слабый. И тут конечно имеет значение перемена в состоянии пульса. Если прежде достаточно сильный пульс становится слабым, то этот факт говорит о повороте к худшему в течение болезни, и о нем должен быть оповещен врач.
Грозным предзнаменованием служит такое состояние пульса, при котором волна едва поднимается, едва скользит по пальцу. Незначительной силы достаточно для того, чтобы заставить исчезнуть характерные биения. И в то же время удары следуют очень часто один за другим, так что иногда трудно бывает их сосчитать. Такой пульс получил название нитевидного, и он служит указанием на близость роковой развязки. Нитевидный пульс появляется во время резкого упадка деятельности сердца, при агонии перед клинической и биологической смертями.
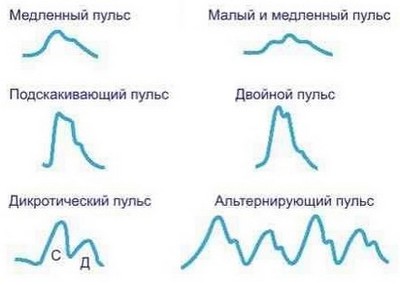
Отметим еще твердый и мягкий пульс. При одном стенка сосуда напряжена, тверда. Такой твердый пульс наблюдается в тех случаях, когда стенка артерии перерождена, пропитана атеросклеротическими бляшками (атеросклероз) или же когда она напряжена в силу какого-либо нервного раздражения, идущего из центра (отравление, уремия). Мягкий пульс не требует особых пояснений. Это — нормальная пульсовая волна, когда мы самой стенки сосуда не ощущаем, когда биение плавно доходит до исследующего пальца, без всякого напряжения.
Большое значение для определения состояния сердечно-сосудистой системы больного имеет измерение кровяного давления в артериях. Это исследование производится самим врачом.
Какой бывает пульс? — медицинская статья новость лекция
Характерные признаки (симптомы) сердечного приступа (инфаркта миокарда):
- внезапно (приступообразно) возникающие давящие, сжимающие, жгущие, ломящие боли в грудной клетке (за грудиной), продолжающиеся более 5 минут;
- аналогичные боли часто наблюдаются в области левого плеча (предплечья), левой лопатки, левой половины шеи и нижней челюсти, обоих плеч, обеих рук, нижней части грудины вместе с верхней частью живота;
- нехватка воздуха, одышка, резкая слабость, холодный пот, тошнота часто возникают вместе, иногда следуют за или предшествуют дискомфорту/боли в грудной клетке;
- нередко указанные проявления болезни развиваются на фоне физической или психоэмоциональной нагрузки, но чаще с некоторым интервалом после них.
Нехарактерные признаки, которые часто путают с сердечным приступом:
- колющие, режущие, пульсирующие, сверлящие, постоянные ноющие в течение многих часов и не меняющие своей интенсивности боли в области сердца или в конкретной четко очерченной области грудной клетки.
Алгоритм неотложных действий:
Если у Вас или кого-либо внезапно появились вышеуказанные характерные признаки сердечного приступа даже при слабой или умеренной их интенсивности, которые держатся более 5 мин, не задумывайтесь, сразу вызывайте бригаду скорой медицинской помощи.
Не выжидайте более 10 минут – в такой ситуации
это опасно для жизни!
Если у Вас появились симптомы сердечного приступа, и нет возможности вызвать скорую помощь, то попросите кого-нибудь довезти Вас до больницы — это единственное правильное решение. Никогда не садитесь за руль сами, за исключением полного отсутствия другого выбора.
В наиболее оптимальном варианте при возникновении сердечного приступа необходимо следовать инструкции, полученной от лечащего врача
Если такой инструкции нет, то необходимо действовать согласно следующему алгоритму:
- вызвать бригаду скорой медицинской помощи;
- сесть (лучше в кресло с подлокотниками) или лечь в постель с приподнятым изголовьем, принять 0,25 г ацетилсалициловой кислоты (аспирина) (таблетку разжевать, проглотить) и 0,5 мг нитроглицерина (таблетку/капсулу положить под язык, капсулу предварительно раскусить, не глотать); освободить шею и обеспечить поступление свежего воздуха (открыть форточки или окно);
- если через 5-7 мин. после приема ацетилсалициловой кислоты (аспирина) и нитроглицерина боли сохраняются, необходимо второй раз принять нитроглицерин;
- если через 10 мин после приема второй дозы нитроглицерина боли сохраняются, необходимо в третий раз принять нитроглицерин;
- если после первого или последующих приемов нитроглицерина появилась резкая слабость, потливость, одышка, необходимо лечь, поднять ноги (на валик и т.п.), выпить 1 стакан воды и далее, как и при сильной головной боли, нитроглицерин больше не принимать;
- если больной ранее принимал лекарственные препараты снижающие уровень холестерина в крови из группы статинов (симвастатин, ловастатин флувастатин, правастатин, аторвастатин, розувостатин), дайте больному его обычную дневную дозу и возьмите препарат с собой в дорогу.
Больному с сердечным приступом категорически запрещается:
вставать, ходить, курить и принимать пищу до особого разрешения врача;
нельзя принимать аспирин (ацетилсалициловую кислоту) при непереносимости его (аллергические реакции), а также при явном обострении язвенной болезни желудка и двенадцатиперстной кишки;
нельзя принимать нитроглицерин при резкой слабости, потливости, а также при выраженной головной боли, головокружении, остром нарушении зрения, речи или координации движений.
СКОРУЮ ПОМОЩЬ МОЖНО ВЫЗВАТЬ:
со стационарного телефона (городского, домашнего) по номерам 03 или 103;
с мобильного телефона (любого оператора) – по единому номеру 103.
По материалам методических рекомендаций, утвержденных главным специалистом по профилактической медицине Министерства здравоохранения РФ.
Гипертиреоз от неконтролируемого приема большого количества гормонов щитовидной железы либо йода

Клиническая картина заболевания складывается из триады основных симптомов. К ним относятся тахикардия, зоб, а также экзофтальм. Больные жалуются на повышенную раздражительность, трудности при глотании, перебои в области сердца, постоянную диффузную потливость. К симптомам также относятся чувство жара, дрожь рук, резкое похудание, изменение почерка, одышка, мышечная слабость. Может также наблюдаться слезотечение и светобоязнь.
Характерны перемены в эмоциональном состоянии. Больные жалуются на раздражительность, плаксивое состояние, плохой сон, худшую переносимость высоких температур во внешней среде, общую слабость, быструю степень утомляемости, дрожь конечностей. Нередки боли в кардиальной области.
Больной гипертиреозом обладает и характерными внешними признаками. Кожа человека теплая и влажная, присутствует гневный взгляд. Подкожный жировой слой слабо выражен.
Нарушения, вызываемые щитовидной железой, стимулируют развитие тахикардии и повышенное систолическое давление. Ежеминутный объем сердца может возрастать вплоть до 30 литров в минуту. При этом сердечные тоны громкие, а на верхушке четко прослушивается систолический шум. В случае тяжелых форм гипертиреоза могут быть сбои в сердечной деятельности. Данные факторы способны вызвать сердечную недостаточность, а также тахикардию и мерцательную аритмию. Кроме того, возможно также увеличение печени, появлении отечного синдрома, доходящего вплоть до анасарки, а также влажных и мелкопузырчатых хрипов.
Практически в половине случаев при заболевании происходит поражение органов пищеварения. В случае легкой и средней степени тяжести вырастает аппетит. В ходе развития тяжести заболевания стул становится жидким, поскольку усиливается перистальтика, возникает ахилия, понижается экзокринная функция поджелудочной железы. Кроме того, возможны спастические сокращения желудка и кишечника, провоцирующие болевые синдромы. Такие состояния легко перепутать с приступом острого аппендицита, панкреатитом, язвенной болезнью желудка либо почечной коликой.
При заболевании также происходит нарушение всех базовых функций печени. Начинается развитие токсического гепатита, переходящего в цирроз печени и печеночную недостаточность. Нередко бывает поражена и половая система. Женщины нередко страдают дисфункцией менструального цикла, проявляющейся в виде аменореи. Зачастую это может привести к бесплодию. У мужчин понижается уровень либидо и начинается развитие импотенции.
Нарушения, проявляющиеся со стороны органов зрения, так называемый экзофтальм. Его признаками является блеск в глазах, а также широкое раскрытие глазных щелей с образованием полоски белого цвета, расположенной между радужной оболочкой и непосредственно верхним веком. Мигание становится редким и неполным. Нарушается возможность фиксации взгляда на отдельном предмете, расположенном на близком расстоянии от больного. Наблюдается отставание верхнего века от глазной радужной оболочки в ходе фиксации предмета взглядом. Нужно правильно различать нарушения со стороны органов зрения при заболевании гипертиреозом и при иных эндокринных патологиях. Крайней степенью развития гипертиреоза становится тиреотоксический криз. Данное состояние характеризуется тяжелым протеканием и может привести к летальному исходу.
Методы лечения
Консервативная терапия включает в себя прием антитиреоидных средств, бета-адреноблокаторов, а также транквилизаторов, седативных средств и препаратов йода. В случае отсутствия эффективности терапии используется оперативное лечение.
Лекарственные препараты, блокирующие синтез тиреоидных гормонов, включают в себя мерказолил по 0,01 грамм, применяемый от двух до четырех раз в сутки. Следует стремиться к достижению эутиреоидного состояния, при котором пульс обладает нормальной частотой и наполнением, а масса тела стабильна. Кроме того, должны исчезнуть нарушения в сердечной деятельности и неврологические расстройства. По достижению данного состояния осуществляется прием поддерживающих доз по 0,005 грамма 1 раз в 2 дня, либо однократно в трехдневный срок на протяжении двух лет. В случае, если состояние больного не улучшилось, используется оперативное лечение.
Осуществление лечения антитиреоидными средствами должно правильно сочетаться с назначением бета-адреноблокаторов, благодаря чему можно приблизить клиническое выздоровление больного. Бета-адреноблокаторы показаны больным при наличии стойкой тахикардии, экстрасистолии и мерцательной аритмии.
Для большей стабилизации выздоровительного эффекта и защиты от тиреоидстимулирующих антител, а также для снижения содержания тироксина и трийодтиронина применяется карбонат лития по 0,9-1,9 граммов в сутки.
Положительный эффект дает и назначение транквилизаторов, таких как сибазон, феназепам, тазепам либо нозепам, а также различных седативных средств.
Хирургическое лечение заболевания требует специализированной подготовки в течение двух и более недель до достижения эутиреоидного состояния. В частности, для этого применяются тиреостатические препараты. Улучшение сердечной деятельности осуществляется с использованием препаратов наперстянки и бета-адреноблокаторов. Противопоказаниями к оперативному лечению являются: декомпенсация системы внутренних органов, тяжелая степень диффузного токсического зоба, нарушение сердечно-сосудистой системы, хроническая почечная и печеночная недостаточность, различные виды психических расстройств.
В ходе операции возможны следующие осложнения: открытие кровотечения, воздушная эмболия в случае повреждения крупных вен, повреждение возвратного нерва, удаление либо повреждение паращитовидных желез, что приводит к дальнейшему развитию гипопаратиреоидного состояния.
В случае травматизации двух возвратных нервов возможно наступление острой асфиксии. Данное острое состояние дыхательной недостаточности требует немедленного осуществления интубации трахеи и трахеостомии.
Кто лечит?
В первую очередь при возникновении описанных выше симптомов необходимо обратиться к эндокринологу. Даже если вы уверены в диагнозе, запишитесь на прием для уточнения максимально эффективной схемы лечения.
Записаться на консультацию эндокринолога в городе Новосибирске вы можете в любое удобное для вас время!
О чем может сообщить пульс человека. Почему он разный у мужчин и женщин

Пульс человека — это важный диагностический показатель здоровья. Он отображает количество колебаний и толчков сосудистых стенок в момент продвижения по ним крови в течение последовательных процессов, происходящих в сердечном миокарде (мышце) в период его расслабления и сокращения (в течение сердечного цикла). Измеряемые данные дают полную характеристику функциональных способностей сердечно-сосудистой системы. Количество пульсаций за минуту, сила удара, наполнение, напряжение и высота пульса определяют степень активности миокарда и эластичности стенок сосудистой системы, что в комплексе с показателями артериального давления (АД) позволяет оценить состояние организма.
Немного фактов: по утверждению тибетских лекарей каждому человеку свойствен определенный врожденный вид пульса, который сохраняется в течение всей жизни. Изменяться могут лишь некоторые его характеристики и частота ударов. По биению пульса, если его слышать, а не только прослушивать биение, можно определить продолжительность жизни человека, пол будущих детей, какие заболевания он будет лечить спустя месяц, каким патологиям подвергнется спустя десяток лет и какими будут дальнейшие события. Хороший врач, прощупывая пульсацию в определенных местах левой и правой руки, может продиагностировать состояние различных внутренних органов по частоте сердечных сокращений (ЧСС). Тибетские «эскулапы» считают, что при вдохе и выдохе здорового человека (одно дыхание) — должно быть 5 ритмичных ударов пульса, не изменяемых на протяжении 100 вдохов и выдохов. Если их количество за такой же промежуток времени повышается — это диагностический маркер «заболеваний жара», поражающих печень, сердце и другие плотные органы. Если меньше, то это верный признак «заболеваний холода» с локализацией в желудке, толстом кишечнике, моче пузырном органе, желчном пузыре или семеннике. Но провести пульсовую диагностику может далеко не каждый врач.
Определенного единого норматива количества ЧСС для людей нет. В каждом конкретном случае количество ударов пульса индивидуально, в медицине принято руководствоваться усредненным значением нормы ударов пульса. У детей оно довольно значительно отличается от показателя ЧСС у взрослых. С взрослением ребенка показатели пульса постепенно снижаются и к концу подросткового возраста останавливаются на отметке 60-90 пульсаций в минуту.

Самое оптимальное время для измерения частоты пульсации у детей — сразу после сна. Регулярное измерение пульса ребенка поможет вовремя предотвратить возможные проблемы либо удостовериться в нормальной работе его сердца, а также быстро диагностировать развитие возможных заболеваний. Так, если у детей отмечается учащенный сердечный ритм, не спровоцированный физическими или эмоциональными нагрузками, то это весомый повод для обращения за врачебной помощью.
В норме частота сердцебиения у мужчин и женщин отличается незначительно, всего на 5-7 ударов у мужчин меньше, потому что размеры их сердца больше женского и для продвижения крови по сосудам требуется меньшее количество сокращений миокарда. Идеальных значений практически не фиксируют, потому что на пульс здорового человека влияет активность, физические и эмоциональные нагрузки. Сравнивая показатели с нормативной таблицей, следует учитывать индивидуальную особенность человека.

Измеряемые в состоянии покоя показатели частоты пульса могут значительно отличаться от усредненной нормы, но если самочувствие нормальное и нет неприятной симптоматики, то это не считается патологией. Если отклонения регулярны, то следует искать причину, чаще всего сердечный ритм нарушается из-за каких-либо заболеваний. Среди отклонений частоты ударов пульса отмечают два вида нарушений – тахикардию (более 100 уд/мин) и брадикардию (замедленное сердцебиение, менее 60 уд/мин). Оба отклонения у взрослых и детей могут быть спровоцированы физиологическими и патологическими причинами. Среди физиологических — эмоциональные и физические перегрузки; стрессы и перепад температур; сильные боли и длительное употребление лекарственных средств; недостаток гемоглобина в организме. Как правило, при устранении пагубного влияния пульс быстро нормализируется. Патологические причины включают две обширные группы — внесердечные причины и сердечные патологии. К внесердечным относят функциональные нарушения нервной системы, заболевания щитовидки, эндокринные патологии, заболевания почек, инфекции, сопровождающиеся высокой температурой, анемию. Причины сердечного характера обусловлены наличием врожденных и приобретенных сердечных пороков; признаков гипертонии; инфаркта сердечной мышцы и стенокардии; сосудистых воспалений и атеросклероза; сердечной аритмии.
Как правило, нарушения сердечного пульса провоцируют заболевания кардиологического характера. Опытный врач по количеству ударов пульса может сделать предварительную диагностику. Более полную картину можно получить при сопоставлении частоты пульса и силы давления крови на сосудистые стенки — в момент сжимания и выталкивания крови в сосуды (верхнего систолического АД) и расслабления миокарда (нижнего диастолического АД) при наличии сопутствующей симптоматики. Это облегчает диагностический поиск и дает прямую предпосылку к определенному типу заболевания и необходимости дополнительного обследования. Но сначала определимся, каким должен быть нормальный пульс при нормальном давлении, а затем рассмотрим, чем грозит их несоответствие.

При низком давлении и высоком пульсе диагностируется гипотония. Особенно если состояние сопровождается характерной симптоматикой, проявляющейся головокружением, тупыми, давящими и пульсирующими головными болями в висках, затылке и в лобной части; вялостью, апатией, сонливостью и слабостью; нарушением когнитивных функций; учащенным пульсом и одышкой; снижением работоспособности, бледностью кожных покровов и повышенным потоотделением; раздражительностью и эмоциональной нестабильностью. Гипотония — это следствие сосудистой патологии, обусловленной несостоятельностью вялых, пораженных сосудов поддерживать сосудистый тонус (расширяться и сужаться при сердечном сокращении). Такое состояние сосудов приводит к замедленному кровообращению, застою крови в сосудах и недостатку транспорта кислорода в ткани организма. Чтобы нормализовать циркуляцию крови и устранить застойные явления, сердцу приходится интенсивней работать. Именно поэтому высокий пульс часто отмечается при снижении АД.
Пациенты с высоким пульсом при нормальном АД испытывают постоянное беспокойство и напряжение. При отсутствии физиологических причин это верный признак патологий дыхательной и кроветворной систем, заболеваний сердца и щитовидки, склонных к рецидивам и хроническому течению. При нормальных показателях артериального давления повышение частоты пульса провоцирует развитие сердечной астмы с признаками потери сознания, легочного отека, аритмического шока и нарушений в мозговом кровообращении. При этом признаки проявляются головокружением и темнотой в глазах, вызванных недостатком кровоснабжения мозга; общим дискомфортом; сердечными болями. Проявление учащенного пульса при нормальном АД обусловлено множеством факторов. Зависит от густоты крови, эластичности и сопротивляемости сосудистых стенок, интенсивности частоты сокращений сердечного миокарда.
Этиологические факторы низкого давления и замедленного пульса (брадикардии — пульс ниже 50 уд/мин) связаны, в основном с различными патологиями. Основные из них, кардиологические, проявляются нарушениями циркуляции крови в сердце (ишемия), приводящие к снижению пульсации; обширным либо частичным поражением миокарда (инфаркт) с признаками тромбообразования в коронарных артериях; иногда бессимптомными признаками сердечной недостаточности; обширной группой кардиомиопатических патологий, вызывающих изменения в тканевой структуре сердца и замедлению кровообращения в организме; воспалительными процессами в миокарде (миокардит), вызванных аутоиммунными и инфекционными заболеваниями, аллергическим или интоксикационным влиянием; врожденными либо приобретенными анатомическими дефектами сердца, приводящими к нарушению циркуляции крови в сердце, его насосных функций и образованию рубцов. При этом многие заболевания развиваются с проявлением крайне слабой симптоматики либо бессимптомно. Характерные признаки могут проявляться острыми болями в груди, слабостью, повышенной потливостью и снижением частоты пульса (менее 40 уд/мин).
Низкий пульс при нормальном давлении — частое явление у подростков, пожилых людей и беременных женщин, вполне объяснимо их состоянием, что практически считается нормой. У подростков это объясняется резким физическим ростом и половым развитием. При отсутствии негативных признаков беспокоиться нет причин. Необходимо снизить активность, обеспечить ребенку полноценный отдых и исключить переживания. Укрепляющий курс витаминотерапии быстро исправит ситуацию. В пожилом возрасте подобное состояние могут спровоцировать умственные и физические нагрузки. Даже изменение положения тела может отразиться на сердцебиении, снизив АД и резко ускорив удары пульса. У беременных высокий пульс и низкое давление вызвано серьезными перестройками в организме, в частности, повышенной секрецией прогестерона, ускоряющего циркуляцию крови, вызывая параллельно развитие анемии. Симптоматика проявляется тошнотой, слабостью и сонливостью; головными болями и затрудненным дыханием; бледностью кожи и нарушением внимания.
Высокий пульс при высоком давлении может говорить о развитии многих заболеваний различной этиологии — эндокринных, онкологических, патологий сердечной мышцы и сосудов, либо заболеваний дыхательной системы. При одновременном проявлении признаков гипертонии и тахикардии (высокого давления и повышенной частоты пульса) и отсутствии физиологических факторов игнорировать проблему просто невозможно. Признаки проявляются временным снижением зрительных функций и рябью в глазах; головокружениями и утратой сознания; слабостью мышц, головными и грудными болями; одышкой и горячими приливами; нарушением связанности мышления. Если признаки высокого пульса в сочетании с высоким давлением проявляются затяжным характером, это чревато развитием серьезных осложнений в сердечно-сосудистой системе и нарушением функций мозга. Последствия катастрофические, могут проявиться инсультом либо инфарктом.
Помочь пациенту при остром состоянии до приезда скорой помощи можно самостоятельно, — сообщается в блоге KtoNaNovenkogo.ru. Для этого необходимо устранить провоцирующие факторы внешнего влияния; обеспечить свободное дыхание (снять тесную одежду и открыть окно); усадить или уложить пациента, и обеспечить покой. Нужно нормализовать и успокоить дыхание с помощью глубоких вдохов; обеспечить ногам тепло при помощи теплой грелки либо шерстяного пледа; легкими движениями помассировать боковые зоны шеи, живот и глазные яблоки; если приступ спровоцирован стрессом — дать успокоительное.
Не стоит самим диагностировать и лечить медикаментозно проблемы с нарушением пульса, их может устранить только специалист, выявив истинную причину.
Сердечная астма
Сердечная астма — это состояние острой недостаточности левого отдела сердца, которое характеризуется приступами одышки, удушья и требует экстренной медицинской помощи, так как даже предвестники астмы могут привести к летальному исходу. Выражается недостаточность в ощущении нехватки кислорода, в связи с чем человек начинает кашлять, хрипеть, его лицо становится цианотичным, растет диастолическое давление, появляется страх смерти. Приступ требует применения срочных мер помощи больному с приемом нитроглицерина, мочегонных препаратов, с кислородотерапией и иными неотложными действиями.
Сердечная астма не является самостоятельным заболеванием. Так называют клинический синдром, который проявляется определенными признаками. Кардиологи рассматривают сердечную астму, как тяжелейшее проявление острой недостаточности сердца, которая осложняет иные имеющиеся у человека сердечно-сосудистые патологии.
Причины
Причинами сердечной астмы может стать любое кардиологическое заболевание, имеющее в своем исходе сердечную недостаточность.
Такими заболеваниями являются:
- пороки сердца, чаще всего стеноз митрального клапана;
- ишемическая болезнь сердца;
- острый инфаркт миокарда;
- постинфарктный кардиосклероз;
- аневризма левого желудочка;
- артериальная гипертония, гипертонический криз;
- пароксизм мерцательной аритмии;
- миокардиты, постмиокардитический кардиосклероз;
- кардиомиопатии (гипертрофическая, дилатационная, рестриктивная);
- внутрисердечные тромбы;
- опухоль сердца (миксома);
- острый и хронический гломерулонефрит (в связи с развитием артериальной гипертонии).
Пусковыми факторами, способными спровоцировать повышение давления в легочных капиллярах, служат излишние психоэмоциональные или физические нагрузки у пациентов с перечисленными заболеваниями. Также эпизоды сердечной астмы могут появляться при беременности на фоне имеющихся кардиологических заболеваний, при лихорадке у пациентов с хронической сердечной недостаточностью.
Симптомы
Предвестниками приступа сердечной астмы могут быть: появившиеся в предшествующие 2-3 суток одышка, стеснение в груди, покашливание при небольшой физической нагрузке или переходе в горизонтальное положение.
Приступы сердечной астмы чаще наблюдаются ночью, во время сна вследствие ослабления адренергической регуляции и увеличения притока крови в систему малого круга в положении лежа. В дневное время приступ сердечной астмы обычно связан с физическим или нервно-психическим напряжением.
Обычно приступы сердечной астмы возникают внезапно, заставляя больного проснуться от ощущения острой нехватки воздуха и нарастания одышки, переходящей в удушье и сопровождающейся надсадным сухим кашлем (позднее — с небольшим отделением прозрачной мокроты).
Во время приступа сердечной астмы больному трудно лежать, он принимает вынужденное вертикальное положение: встает или садится в постели, опустив вниз ноги (ортопноэ); дышит обычно через рот, с трудом говорит.
Состояние больного сердечной астмой возбужденное, беспокойное, сопровождается чувством панического страха смерти. При осмотре наблюдается цианоз в области носогубного треугольника и ногтевых фаланг, тахикардия, повышение диастолического артериального давления. При аускультации могут отмечаться сухие или скудные мелкопузырчатые хрипы, преимущественно в нижних участках легких.
При длительном и тяжелом приступе сердечной астмы появляется «серый» цианоз, холодный пот, набухание шейных вен; пульс становится нитевидным, падает давление, больной ощущает резкий упадок сил. Трансформация сердечной астмы в альвеолярный отек легких может происходить внезапно или в процессе нарастания тяжести заболевания, о чем свидетельствует появление обильной пенистой, с примесью крови мокроты, влажных мелко- и среднепузырчатых хрипов над всей поверхностью легких, тяжелого ортопноэ.
Диагностика
Диагностируют сердечную астму на основании данных:
- Информации, полученной при опросе и осмотре больного;
- Оценки клинических симптомов;
- Электрокардиограммы;
- Рентгеновского снимка грудной клетки.
Лечение
При неотложном состоянии нужно вызвать «скорую помощь». Оприезда бригады больного надо усадить у окна, обеспечив приток воздуха.Неотложная помощь при сердечной астме включает в себя и накладывание жгутов на конечности, спустя 10 минут после того, как больной принял сидячее положение.При оказании неотложной помощи при сердечной астме важно контролировать артериальное давление у больного. Если оно в норме или повышено, то под язык больному дают таблетку нитроглицерина или нифедипина.
Поскольку сердечная астма – это вторичное заболевание, то курс лечения должен направляться на устранение основного недуга. Врач определяет должный режим активности пациента. Назначаются диета и уровень допустимых физических нагрузок.
В зависимости от причин возникновения приступа кашля и удушья используются различные препараты, вводимые в виде инъекций. При сильной одышке, болевых ощущениях, признаках отека легких применяют наркотические анальгетики, среди которых и морфин (1%). Также хороший эффект оказывают кислородные ингаляции и внутривенные инъекции этилового спирта. Обязательно назначаются мочегонные препараты внутривенно (фуросемид 2-8 мл.). Целесообразно использовать препараты сердечных гликозидов. Особенно эффективны они при наличии тахикардии.
Во время оказания медицинской помощи ведется постоянный контроль артериального давления пациента.