Риск ССО Сердечнососудистые осложнения как распознать
Риск ССО Сердечнососудистые осложнения как распознать
Исследование, результаты которого были доложены на научной сессии Американской ассоциации кардиологов 2018 года, показало, что снижение резерва коронарного кровотока (РКК) по данным нагрузочной пробы с МРТ повышает риск тяжелых сердечно-сосудистых осложнений в два раза.
Целью этого проспективного исследования было определить прогностическую ценность показателя РКК при нагрузочной пробе с МРТ. Включались две категории больных: пациенты с верифицированной ИБС, и пациенты с клиникой стенокардии, не имеющие гемодинамически значимого коронарного атеросклероза по данным коронарографии.
Было включено 507 пациентов, из них у 38 (7,5%) результаты пробы были неинформативными или пациенты не смогли довести нагрузку до диагностических критериев. Средний возраст пациентов составил 58 лет, 55% составляли женщины.
Основными показаниями для нагрузочной пробы были: периодически возникающие боли в грудной клетке (68%), одышка (16%) и показания к кардиохирургической операции (11%). Небольшая часть пациентов (11%) были направлены на пробу из-за признаков ишемии миокарда на ЭКГ или отягощенного анамнеза: ранее выявленной неустойчивой желудочковой тахикардии, кардиомиопатии или эпизодов потери сознания.
Из 469 пациентов, которым была проведена проба, у 80 (17%) за последующие 2,1 года развились сердечно-сосудистые осложнения: 19 пациентов умерло, 21 перенесли нефатальный ИМ, 2 – пароксизмы желудочковой тахикардии; 13 потребовалась госпитализация по поводу сердечной недостаточности, 25 – для реваскуляризации коронарных артерий. Пациенты с РКК ниже медианы имели значительно более высокий риск развития осложнений. Примечательно, что у пациентов с РКК ниже медианы и без ишемии миокарда осложнения встречались чаще, чем у остальных (8,6% против 3,8%; P = 0,002). Кроме того, у пациентов с РКК ниже медианы и без признаков постинфарктного кардиосклероза частота осложнений была намного выше, чем у других пациентов (9,3% против 3,9%; P = 0,001).
Авторы исследования показали, что даже если признаков ишемии миокарда во время нагрузочной пробы не выявлялось, РКК зачастую был низким, что говорит о нарушении микроциркуляции. По их словам, это заставляет пересмотреть отношение к пациентам со стенокардией, у которых при коронарной ангиографии не выявляется патологии сосудов.
Это первое исследование, которое демонстрирует прогностическую ценность измерения РКК во время нагрузочной пробы в дополнение к стандартному протоколу МРТ. Измерение РКК посредством МРТ с нагрузкой будет полезно пациентам без признаков ишемии миокарда или постинфарктного кардиосклероза – в этом случае показатель РКК может улучшить стратификацию риска и повлиять на тактику лечения. Польза измерения РКК у пациентов с верифицированной ИБС пока не доказана.
Данные последних исследований говорят о необходимости специфического лечения. Последующие многоцентровые исследования должны подтвердить полученные данные, установить нормальные значения РКК, а затем определить, какие методы лечения будут предпочтительными в этом случае.
American Heart Association (AHA) Scientific Sessions 2018: Abstract 438. Presented November 10, 2018.
Определите суммарный сердечно-сосудистый риск
Однозначных причин развития сердечно-сосудистых заболеваний не существует, однако установлены предрасполагающие факторы. Их принято называть факторами риска.
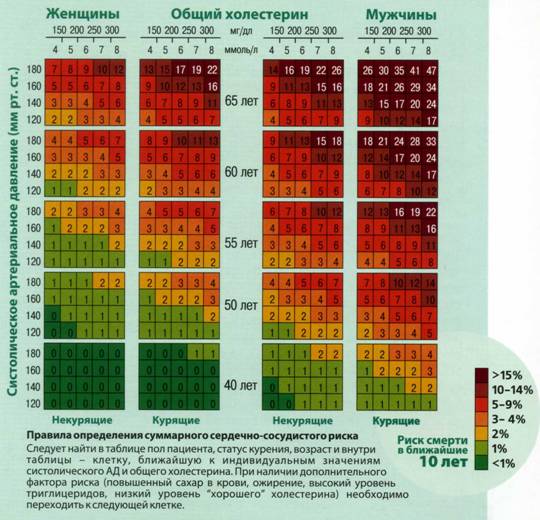
Факторы риска взаимосвязаны и усиливают действие друг друга, поэтому врачи определяют суммарный сердечно-сосудистый риск. Сделать это можно по шкале SCORE, которая применяется во всех европейских странах, в том числе в России.
Шкала SCORE (Systematic COronary Risk Evaluation) позволяет оценить риск смерти человека от сердечно-сосудистых заболеваний в течение ближайших 10 лет. Рекомендуется использовать шкалу SCORE у людей в возрасте 40 лет и старше.
Для определения сердечно-сосудистого риска по шкале SCORE необходимо знать возраст и пол человека, уровень общего холестерина и уровень систолического (верхнего) артериального давления, а также курит человек или нет.
Как использовать шкалу SCORE:
- Вначале определитесь, какая сторона Шкалы к Вам относится. Левая измеряет риск у женщин, правая — у мужчин;
- Выберите горизонтальные столбцы, соответствующие Вашему возрасту (40 лет, 50 лет, 55 лет, 60 лет и 65 лет);
- Каждому возрасту соответствуют два столбца, левый столбец относится к некурящим, правый- к курящим. Выберите тот, какой относится к Вам;
- В каждом столбце четыре горизонтальных строки, соответствующие уровню систолического (верхнего) артериального давления (120 мм.рт.ст., 140 мм.рт.ст., 160 мм.рт.ст., 180 мм.рт.ст.,) и пять вертикальных столбцов, соответствующих уровню общего холестерина (4 ммоль/л, 5 ммоль/л, 6 ммоль/л, 7 ммоль/л, 8 ммоль/л);
- В выбранном Вами столбце найдите ячейку, соответствующую Вашему уровню систолического (верхнего) артериального давления и уровню общего холестерина;
- Цифра в данной ячейке указывает на Ваш суммарный сердечно-сосудистый риск.
Риск менее 1% считается НИЗКИМ
в пределах ≥ 1 до 5 % – УМЕРЕННЫМ
≥ 5 до 10 % — ВЫСОКИМ
≥10 % – ОЧЕНЬ ВЫСОКИМ
Для людей моложе 40 лет рекомендуется пользоваться Шкалой относительного риска. Шкала используется безотносительно пола и возраста человека и учитывает три фактора: систолическое (верхнее) артериальное давление, уровень общего холестерина и факт курения. Технология ее использования аналогична таковой для основной шкалы SCORE.
Пользуясь этой шкалой Вы можете определить насколько Ваш сердечно-сосудистый риск выше минимального. Минимальный сердечно-сосудистый риск имеют некурящие люди с уровнем артериального давления 120/80 мм.рт.ст. и общего холестерина – 4 ммоль/л.
Шкала SCORE не используется, если у Вас:
- сердечно-сосудистые заболевания, в основе которых атеросклероз сосудов;
- сахарный диабет I и II типа;
- очень высокие уровни артериального давления и/или общего холестерина;
- хроническая болезнь почек.
При наличии этих состояний риск считается ВЫСОКИМ и ОЧЕНЬ ВЫСОКИМ.
Людям с умеренным и, особенно с высоким и очень высоким сердечно-сосудистым риском необходимы активные мероприятия по снижению уровней всех факторов риска.
Риск ССО Сердечнососудистые осложнения как распознать





Занятие 1. СЕРДЕЧНО-СОСУДИСТЫЕ ЗАБОЛЕВАНИЯ КАК ОСНОВНАЯ ПРИЧИНА ПОТЕРИ ТРУДОСПОСОБНОСТИ И СМЕРТНОСТИ В РОССИИ

Сегодня, в рубрике «Школа здоровья для больных с артериальной гипертонией», мы поговорим с Вами о роли сердечно-сосудистых заболеваний в формировании смертности населения.
На сегодняшний день сердечно-сосудистые заболевания продолжают оставаться основной причиной заболеваемости, смертности и инвалидности населения республики, вызывая наибольшее количество социальных и экономических потерь. По сравнению с развитыми странами Запада в России показатель сердечно- сосудистой заболеваемости и смертности оказался в пять-шесть раз выше. Можно перечислить несколько причин этой тенденции: социально-экономические трудности, неэффективная работа профилактической системы здравоохранения и недостаточные знания самих больных о сердечно-сосудистых заболеваниях и возможности их предупреждения. По данным мониторинга проведенного в РБ отмечена низкая информированность населения (53%) о наличии артериальной гипертонии. При этом своевременное выявление и лечение так называемых факторов риска способствуют предупреждению развития таких сердечно-сосудистых заболеваний, как инфаркт миокарда или инсульт. На сегодняшний день установлено более 200 факторов риска, но наиболее распространенными и значимыми являются высокие цифры артериального давления, повышенный уровень «плохого» холестерина, избыточная масса тела (ожирение), курение, отягощенная наследственность по сердечно-сосудистым заболеваниям, возраст и наличие сахарного диабета (в том числе состояние скрытого диабета). Результаты исследований, проведенных в Государственном научно-исследовательском центре профилактической медицины, показывают, что около 40% населения России в возрасте 30 лет и старше имеют те или иные факторы риска, из них только 1/3 знают об их наличии и меньше 10% занимаются эффективной профилактикой.
ЧТО ТАКОЕ СУММАРНЫЙ СЕРДЕЧНО-СОСУДИСТЫЙ РИСК?

Исследования показывают, что среднестатистический взрослый человек на момент обращения к врачу имеет сочетание, как минимум, двух факторов риска.
Часто при первом обращении пациента к врачу с жалобами на повышение артериального давления при обследовании обнаруживается и повышенный уровень холестерина в крови, и избыточная масса тела. если же пациент еще и курит, а у родителей был инфаркт миокарда или инсульт, то риск развития сердечно-сосудистых осложнений у него возрастает в несколько раз.
Чаще всего мы обращаем внимание только на факт повышения артериального давления, игнорируя другие факторы риска. Однако каждый из вышеперечисленных факторов вносит свой вклад в формирование риска сердечно-сосудистых заболеваний. Именно совокупность этих нарушений определяет частоту развития тяжелых сердечно-сосудистых осложнений.
В 90-х годах ученые ввели термин «общий или суммарный сердечно-сосудистый риск» Он позволяет оценить риск развития инфаркта миокарда или инсульта со снижением трудоспособности или смерти в ближайшие 8 — 10 лет.
КАК ОЦЕНИТЬ СУММАРНЫЙ СЕРДЕЧНО-СОСУДИСТЫЙ РИСК?

Сердечно-сосудистый риск является обобщенным значением сочетания тех или иных факторов риска и выражается в процентах.
Существует шкала, которой могут пользоваться не только врачи, но и любой желающий, кому небезразлично состояние своего здоровья.
Шкала составлена экспертами Евросоюза, однако в разработке были учтены и российские данные, для определения суммарного сердечнососудистого риска с помощью шкалы S СО R Е необходимо наличие следующих сведений: возраст, пол, статус курения, уровень артериального давления и общего холестерина в крови. Наличие дополнительных факторов риска (ожирение, низкий уровень “хорошего” холестерина, сахарный диабет) увеличивает значение суммарного показателя. Шкала S СО R Е, а также правила пользования с клиническим примером приведена в таблице 1. Зная уровни общего холестерина и артериального давления, Вы можете определить свой сердечно-сосудистый риск.
Оценка 10-летнего риска смерти от сердечно-сосудистых заболеваний.
ЗАПОМНИТЕ! ЗНАЧЕНИЕ СЕРДЕЧНО-СОСУДИСТОГО РИСКА БОЛЬШЕ, ЧЕМ 5% ДЛЯ ЧЕЛОВЕКА СЧИТАЕТСЯ ВЫСОКИМ И ОПАСНЫМ.
ЗАЧЕМ НУЖНО ОПРЕДЕЛЯТЬ СЕРДЕЧНО-СОСУДИСТЫЙ РИСК?
При плохом самочувствии мы обычно обращаемся к терапевту по месту жительства.
Поводом могут служить частые головные боли, особенно при плохих метеоусловиях, дискомфорт в области сердца и т.д. Например, у мужчины 50 лет при осмотре выявлены следующие факторы риска: курит 10-15 сигарет в день, артериальное давление 150/100 мм рт. ст., уровень холестерина на 20% выше нормы, отец перенес инфаркт миокарда в 60 лет. При терапевтическом осмотре состояние этого пациента оценивается как относительно удовлетворительное. Врач назначает лекарства, снижающие давление, учитывая повышенный уровень холестерина, дает устные рекомендации, в том числе по соблюдению диеты. Пациент, в лучшем случае, принимает лекарства от давления некоторое время и в дальнейшем при незначительном улучшении самочувствия прекращает их прием не выполняет рекомендации. Через 3-5 лет у него возникает дискомфорт в области сердца и одышка при физической нагрузке, что создает определенные ограничения на работе и в быту.
При повторном осмотре врач устанавливает диагноз «ишемическая болезнь сердца», назначаются лекарства и проводится длительная терапия, решаются вопросы о показании к проведению операции на сердце, поскольку велика вероятность развития инфаркта миокарда. В худшем случае все же случается инфаркт миокарда и наступает ранняя инвалидизация. К сожалению, в нашей стране это не единичный случай. Возможно ли избежать осложнений? Да, вполне! Если бы этому пациенту на момент обращения определили суммарный сердечно-сосудистый риск, то выяснилось бы, что даже при незначительном повышении АД, невысоком уровне холестерина (20% выше от нормы!) в сочетании с курением и наследственной отягощенностью мужчина имеет высокий показатель риска сердечно-сосудистых заболеваний.
Если учесть тот факт, что с каждым годом риск возрастает на 2%, то в данной ситуации нужен серьезный врачебный контроль с назначением комплексного лечения, включающего изменение образа жизни, в первую очередь подразумевающее отказ от курения, увеличение физической активности и коррекции диеты, а также лекарственной терапии.
Таким образом, определение сердечно-сосудистого риска позволяет учитывать все имеющиеся факторы риска в совокупности, и проведение своевременных мер по их устранению и предотвращению сердечно-сосудистых осложнений.
ОСОБЕННОСТИ СЕРДЕЧНО–СОСУДИСТЫХ ЗАБОЛЕВАНИЙ ПРИ САХАРНОМ ДИАБЕТЕ
НОЧЕВКИН Евгений Вадимович , Кардиолог, врач высшей квалификационной категории
За последние 10 лет число пациентов с сахарным диабетом (СД ), в основном 2 типа, устойчиво растет. По данным Международной диабетической федерации (IDF), в 2010 г. во всем мире насчитывалось 285 млн больных СД, а по прогнозам менее чем через 20 лет это число возрастет до 439 млн. Рост заболеваемости СД закономерно приводит к увеличению числа пациентов с патологией сердечно–сосудистой системы. Важно учитывать тот факт, что сердечно–сосудистые осложнения могут возникнуть задолго до того, как будет выявлен СД.
Какие изменения в организме, возникающие при СД, приводят к развитию осложнений?
— Гипергликемия, и особенно повышение уровня сахара в крови между приемами пищи, так называемая постпрандиальная гипергликемия;
— Наличие дисфункции эндотелия (нарушение функции внутренней оболочки кровеносного сосуда);
— Нарушения липидного состава крови (повышение в крови содержания холестерина,триглицеридов и других веществ, ответственных за развитие атеросклероза);
— Гиперинсулинемия (повышение концентрации инсулина в крови);
— Сопутствующая артериальная гипертония;
— Инсулинорезистентность (снижение способности клеток организма воспринимать действие инсулина, в результате чего различные органы страдают от дефицита глюкозы);
— Генетические факторы.
С позиций современной медицины СД следует рассматривать как эквивалент наличия у пациентов сердечно–сосудистого заболевания с выраженной клинической картиной. Именно поэтому целесообразно, чтобы каждый пациент с СД был проконсультирован кардиологом для своевременного выявления осложнений со стороны сердечно–сосудистой системы. Рассмотрим подробнее нарушения в организме пациентов, страдающих СД.
АТЕРОСКЛЕРОЗ. ДИСФУНКЦИЯ ЭНДОТЕЛИЯ И САХАРНЫЙ ДИАБЕТ
Эндотелий — это слой клеток, выстилающий кровеносные сосуды изнутри. Эндотелий постоянно синтезирует большое количество важнейших биологически активных веществ. Одна из основных функций эндотелия – регуляция сосудистого тонуса посредством синтеза такого важного соединения, как ОКСИД АЗОТА. При СД значительно снижается способность клеток эндотелия синтезировать это вещество. Большое число клинических исследований показывает, что дисфункция эндотелия при СД 1 и 2 типов взаимосвязана с микроангиопатией (поражением мелких сосудов) и развитием атеросклероза, что приводит к развитию сердечно-сосудистых осложнений.
Ишемическая болезнь сердца
Может проявиться в виде острого коронарного синдрома, внезапной смерти, развитием стенокардии, недостаточности кровообращения, различных нарушений ритма и проводимости. У пациентов с СД сердечно – сосудистые заболевания являются причиной 50–80% всех случаев смерти.
Цереброваскулярные заболевания
Это заболевания головного мозга, возникающие из-за патологических процессов в сосудах кровоснабжающих мозг. СД часто сочетается с артериальной гипертонией (АГ ). В тех случаях, когда АГ недостаточно медикаментозно контролируется, могут возникнуть грозные осложнения: инсульт, транзиторные ишемические атаки(преходящие нарушения мозгового кровоснабжения, не заканчивающиеся инсультом), развитие деменции (слабоумие ) Одной из частых ошибок в лечении артериальной гипертонии у пациентов с СД, является не достижение целевого уровня артериального давления. В общем, в популяции, артериальное давление, при наличии СД, должно быть ниже 130/80. Разумеется , подход к лечению артериальной гипертонии строго индивидуален, и учитывает множество факторов. Снизить риск развития цереброваскулярных осложнений возможно проведя своевременную диагностику. Так например, выявить самые начальные стадии атеросклероза, еще до появления атеросклеротических бляшек, значительно суживающих просвет сосуда, возможно проведя ультразвуковое дуплексное сканирование артерий. Метод позволяет с особой точностью оценить состояние артерий, участвующих в кровоснабжении мозга, артерий верхних и нижних конечностей. Наиболее доступны для осмотра сосуды, расположенные на шее. Это крупные сонные артерии, кровоснабжающие мозг. Опытный врач определит начальные проявления атеросклероза. При обнаружении атеросклеротической бляшки, оценит ее размер, плотность, однородность. На основании полученных данных кардиолог вместе с врачом функциональной диагностики, определит лечебную тактику. Существуют эффективные методы лечения, направленные на снижение риска развития сосудистых осложнений и замедление прогрессирования атеросклероза.
Поражение других артерий
Сахарный диабет может привести к поражению артерий нижних конечностей, с развитием перемежающей хромоты, диабетической стопы. Несвоевременная диагностика и неадекватное лечение может привести к гангрене и ампутации нижней конечности. При сахарном диабете часто развивается эректильная дисфункция ( нарушение потенции ), что значительно ухудшает качество жизни. Может развиться поражение почек, что приведет к почечной недосточности.
ИШЕМИЧЕСКАЯ БОЛЕЗНЬ СЕРДЦА (ИБС) И САХАРНЫЙ ДИАБЕТ
Риск развития ИБС у пациентов с СД повышен в 3-5 раз. Во многих случаях течение ИБС у пациентов с СД бессимптомно, как например безболевая ишемия миокарда, вплоть до развития безболевых инфарктов миокарда. Безболевую ишемию миокарда можно выявить при проведении суточного мониторирования экг по холтеру, проведению нагрузочных проб и других диагностических методов. Аппарат Суточного мониторирования ЭКГ, позволяет в течении суток регистрировать работу сердца, как в спокойном состоянии, так и при нагрузках. Методика позволяет выявить эпизоды безболевой ишемии миокарда, различные нарушения ритма и проводимости, оценить эффективность проводимой терапии. ИБС у пациентов с СД довольно часто осложняется развитием нестабильной стенокардии, опасного состояния, требующего незамедлительной помощи. При СД увеличен риск развития инфаркта миокарда, опасных нарушений ритма, хронической сердечной недостаточности. Доля заболеваний сердечно–сосудистой системы в структуре смертности пациентов с СД составляет 80%, что диктует необходимость их ранней диагностики и агрессивного лечения.
ХРОНИЧЕСКАЯ СЕРДЕЧНАЯ НЕДОСТАТОЧНОСТЬ (ХСН) И САХАРНЫЙ ДИАБЕТ
ХСН встречается при СД 2 типа в 33% случаев. Сочетание этих двух патологий отягощает течение каждой из них. В момент установления диагноза СД 2 типа, большинство пациентов уже имеют выраженные нарушения со стороны сердечно–сосудистой системы. Важно своевременно пройти обследование, установить степень нарушений и предпринять адекватные лечебные мероприятия. ЭХО-КГ (ультразвуковое исследование сердца). Позволяет оценить состояние клапанов сердца, выявить такой важный симптом, как гипертрофия миокарда левого желудочка. Нарушение сократимости миокарда возможно определить еще до того, как появятся симптомы сердечной недостаточности ( одышка, быстрая утомляемость, сердцебиение, кашель ). Используя метод ЭХО-КГ возможно, в динамике оценивать эффективность лечения. При адекватной терапии спустя некоторое время можно наблюдать усиление сократимости миокарда. В последние годы в диагностике и оценке правильности выбранной лечебной тактики все шире используются высокочувствительные лабораторные тесты. Например, NT-pro BNP — мозговой натрийуретический пептид. Это особый нейрогормон, который выделяется миокардом в ответ на повышенную нагрузку на сердце. Повышение концентрации этого пептида выявляется на самых ранних, начальных этапах развития сердечной недостаточности. Существует еще ряд важных лабораторных показателей, определение которых позволит вашему лечащему врачу эффективно лечить вас.
АРТЕРИАЛЬНАЯ ГИПЕРТОНИЯ (АГ) И САХАРНЫЙ ДИАБЕТ
Сочетание артериальной гипертонии и сахарного диабета требует особого внимания со стороны эндокринолога и кардиолога, поскольку оба эти заболевания существенно увеличивают риск развития таких осложнений, как диабетическая нефропатия, инсульт, ишемическая болезнь сердца, хроническая сердечная недостаточность, периферические сосудистые заболевания. В лечении этих пациентов очень важны мероприятия по изменению образа жизни. Учитывая, что в прогрессировании СД 2 типа важную роль играет ожирение, должны быть максимально использованы такие рекомендации, как соблюдение низкокалорийной диеты, увеличение физических нагрузок. Здесь неоценимую помощь окажет консультация врача- диетолога. А увеличивать физические нагрузки можно только после тщательного обследования сердечно – сосудистой системы. Важно знать, что целевой уровень артериального давления при наличии СД, менее 130/80. При сочетании АГ и СД назначается лечение, основанное на принципах доказательной медицины, которое направлено на снижения риска развития сердечно – сосудистых осложнений, и защите органов–мишеней (головной мозг, сердце, почки, глаза).
Факторы риска развития неблагоприятных исходов у пациентов с хронической обструктивной болезнью легких и хронической сердечной недостаточностью
Полный текст:
- Аннотация
- Об авторах
- Список литературы
- Cited By
Аннотация
Ключевые слова
Об авторах
Список литературы
1. Оганов Р. Г., Денисов И. Н., Симаненков В. И., Бакулин И. Г., Бакулина Н. В., Болдуева С. А. и др. Коморбидная патология в клинической практике. Клинические рекомендации. Кардиоваскулярная терапия и профилактика. 2017;16 (6):5-56. DOI:10.15829/1728-880 0-2017-6-5-56
2. Кароли Н. А., Орлова Е. Е., Маркова А. В., Ребров А. П. Коморбидность при хронической обструктивной болезни легких. Журнал Сердечная Недостаточность. 2008;9 (1):41-3.
3. Мареев В. Ю., Фомин И. В., Агеев Ф. Т., Беграмбекова Ю. Л., Васюк Ю. А., Гарганеева А. А. и др. Клинические рекомендации ОССН — РКО — РНМОТ. Сердечная недостаточность: хроническая (ХСН) и острая декомпенсированная (ОДСН). Диагностика, профилактика и лечение. Кардиология. 2018;58 (S6):8-164. DOI:10.18087/cardio. 2475
4. Фомин И. В. Хроническая сердечная недостаточность в Российской Федерации: что сегодня мы знаем и что должны делать. Российский кардиологический журнал. 2016; 8 (136):7-13. DOI:10.15829/rcj. 2016.8
5. Loehr LR, Rosamond WD, Chang PP, Folsom AR, Chambless LE. Heart failure incidence and survival (from the Atherosclerosis Risk in Communities Study). The American Journal of Cardiology. 2008;101 (7):1016-22. DOI:10.1016/j. amjcard. 2007.11.061
6. Dickstein K., Authors/Task Force Members, Cohen-Solal A., Filippa-tos G., McMurrayJJV, Ponikowski P. et al. ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure 2008: The Task Force for the Diagnosis and Treatment of Acute and Chronic Heart Failure 2008 of the European Society of Cardiology. Developed in collaborati. European Journal of Heart Failure. 2008;10 (10):933-89. DOI:10.1016/j. ejheart. 2008.08.005
7. Cowie MR, Mosterd A., Wood DA, Deckers JW, Poole-Wilson PA, Sutton GC et al. The epidemiology of heart failure. European Heart Journal. 1997;18 (2):208-25. DOI:10.1093/oxfordjournals. eurheartj. a015223
8. Teng T-HK, Hung J., Knuiman M., Stewart S., Arnolda L., Jacobs I. et al. Trends in long-term cardiovascular mortality and morbidity in men and women with heart failure of ischemic versus non-ischemic aetiology in Western Australia between 1990 and 2005. International Journal of Cardiology. 2012;158 (3):405-10. DOI:10.1016/j. ijcard. 2011.01.061
9. Арутюнов А. Г., Драгунов Д. О., Арутюнов Г. П., Рылова А. К., Пашкевич Д. Д., Витер К. В. и др. Первое открытое исследование синдрома острой декомпенсации СН и сопутствующих заболеваний в Российской Федерации. Независимый регистр ОРАКУЛ-РФ. Кардиология. 2015;55 (5):12-21. DOI:10.18565/cardio. 2015.5.12-21
10. Шляхто Е. В., Ситникова М. Ю., Лелявина Т. А., Иванов С. Г., Трукшина М. А., Федотов П. А. и др. Современные алгоритмы оценки прогноза у больных ХСН. Сравнительная характеристика МНП-возрастной модели выживаемости (Нева -75) и сиэттлской модели СН (SEATTLE HEART FAILURE MODEL) у больных 75-85 лет. Журнал Сердечная Недостаточность. 2009;10 (1):4-7. DOI:10.18087/rhfj. 2009.1.1153
11. Краснова О. А., Ситникова М. Ю., Иванов С. Г., Федотов П. А. Эффективность Сиэттлской модели выживаемости при ХСН для определения долгосрочного прогноза мужчин с ишемической болезнью. Российский кардиологический журнал. 2012; (5):58-62. DOI:10.15829/1560-4071-2012-5-58-62
12. Ситникова М. Ю., Лелявина Т. А., Федотов П. А., Трукшина М. А., Дорофейков В. В., Шляхто Е. В. Влияние прогностических маркеров, оцениваемых в рутинной клинической практике, на 5-летнюю выживаемость больных ХСН и сопутствующей хронической обструктивной болезнью легких. Артериальная гипертензия. 2009;15 (2):132-7.
13. Ruiz-Laiglesia F-J, Sanchez-Marteles M., Perez-Calvo J-I, Formiga F., Bartolome-SatueJA, Armengou-Arxe A. et al. Comorbidity in heart failure. Results of the Spanish RICA Registry. QJM. 2014;107 (12):989-94. DOI:10.1093/qjmed/hcu127
14. Кошелева Н. А., Ребров А. П. Факторы риска развития сердечнососудистых осложнений у больных ХСН: фокус на артериальную жесткость. Журнал Сердечная Недостаточность. 2011;12 (3):136-
15. Орлова Я. А., Агеев Ф. Т. Жесткость артерий как интегральный показатель сердечно-сосудистого риска: физиология, методы оценки и медикаментозной коррекции. Сердце: Журнал для практикующих врачей. 2006;5 (2):65-9.
Для цитирования:
Кароли Н.А., Бородкин А.В., Кошелева Н.А., Ребров А.П. Факторы риска развития неблагоприятных исходов у пациентов с хронической обструктивной болезнью легких и хронической сердечной недостаточностью. Кардиология. 2018;58(9S):39-47. https://doi.org/10.18087/cardio.2485
For citation:
Karoli N.A., Borodkin A.V., Kosheleva N.A., Rebrov A.P. Prognostic markers for the development of adverse outcomes in patients with chronic obstructive pulmonary disease and chronic heart failure. Kardiologiia. 2018;58(9S):39-47. (In Russ.) https://doi.org/10.18087/cardio.2485

Контент доступен под лицензией Creative Commons Attribution 4.0 License.
Риск ССО Сердечнососудистые осложнения как распознать
- Главная
- О центре
- О Диагностическом центре
- Руководители
- Структура
- Отделы
- Наши врачи
- Документы
- Контролирующие организации
- Пациентам
- Режим работы
- Правила посещения
- Правила внутреннего распорядка
- Результаты анализов
- Сроки выполнения анализов
- Запись на платный прием
- Цены на услуги
- Как подготовиться к исследованию
- Выдача справки для налоговых органов
- Вопросы и ответы
- Информация для справки
- Отзывы
- Ваша инициатива
- Медицинский туризм
- Специалистам
- Вакансии
- Обучение и стажировка
- О дистанционной записи
- ДМС
- Новости
- Статьи
- Контакты
Наши услуги
- Аллергология
- Андрология-сексология
- Гастроэнтерология
- Гематология
- Генетика
- Гепатология
- Гинекология
- Денситометрия
- Диетология
- Дневной стационар
- Капилляроскопия
- Кардиология
- Компьютерная томография
- Лабораторные исследования
- Маммология
- Массаж
- МРТ
- Неврология
- Нефрология
- Онкология
- Операции
- Операции на венах
- Отоларингология
- Офтальмология
- Проктология
- Психотерапевт
- Пульмонология
- Ревматология
- Рентгенология
- Рефлексотерапия
- УЗИ
- Урология
- Физиотерапия
- Функциональная диагностика
- Хирургия
- Эндокринология
- Эндоскопия
- Эпилептология
Ультразвуковое исследование сердца (ЭХОКАРДИОГРАФИЯ)
На современном этапе развития медицины ЭХОКАРДИОГРАФИЯ (ЭХОКГ) – метод диагностики, отличающийся большой точностью, достоверностью результатов, безболезненностью, безопасностью и доступностью для больного. Основными причинами ранней смертности являются сердечно-сосудистые заболевания. Иногда пациенты даже не догадываются о существовании у них заболевания сердца. А ведь вовремя и правильно поставленный диагноз – залог успешного лечения.
Благодаря ЭХОКГ стала возможной ранняя диагностика врожденных и приобретенных пороков сердца, внутрисердечных опухолей, заболеваний перикарда и миокарда.
ЭХОКГ позволяет определить размеры полостей сердца, в режиме реального времени оценить состояние клапанного аппарата сердца, его сократимость, первые признаки ишемической болезни сердца, выявить наличие и обширность рубцовых изменений после перенесенного инфаркта миокарда. С помощью допплерографической методики врач оценивает внутрисердечный кровоток. Именно ЭХОКАРДИОГРАФИЯ позволяет выявить такие грозные осложнения инфаркта миокарда, как аневризма сердца, внутрисердечные тромбы. Эта диагностика имеет большое значение для правильной постановки диагноза, определения тактики лечения и назначения адекватной медикаментозной терапии.
В последние годы число людей, страдающих тромбофлебитами, варикозным расширением вен нижних конечностей, значительно возросло. Одним из грозных, угрожающих жизни осложнений тромбофлебита, является тромбоэмболия в систему легочной артерии. Поэтому пациенты, страдающие заболеваниями вен нижних конечностей, должны следить за состоянием своего сердца.
Другая категория пациентов, нуждающихся в проведении ЭХОКГ – это пациенты, страдающие хроническими воспалительными заболеваниями органов малого таза. Эти воспалительные заболевания могут вызвать тромбофлебит вен малого таза с последующей эмболией. Рекомендуется обследовать сердца до проведения противовоспалительной терапии.
Беременным женщинам в первом триместре беременности показана ЭХОКАРДИОГРАФИЯ для исключения врожденной патологии сердца матери. Будущая мама должна быть здорова. Поэтому акушеры-гинекологи рекомендуют обязательное проведение ЭХОКГ. При необходимости по показаниям исследование проводится повторно перед родами для определения тактики ведения пациентки в родах.
Если Вы перенесли инфаркт миокарда, если у Вас повышается или понижается артериальное давление, если врач выслушал у Вас шум в области сердца, возможно Вы перенесли грипп, ангину или другое инфекционное заболевание, Вам необходимо провести УЛЬТРАЗВУКОВОЕ ИССЛЕДОВАНИЕ СЕРДЦА (ЭХОКАРДИОГРАФИЮ).
ПОКАЗАНИЯ К ПРОВЕДЕНИЮ ЭХОКАРДИОГРАФИИ:
- боли в области сердца
- изменения на электрокардиограмме
- нарушения ритма сердца
- выслушивание шума в сердце при аускультации
- подъемы артериального давления
- перенесенный инфаркт миокарда
- кардиомиопатии
- врожденные и приобретенные пороки сердца
- состояние после протезирования клапанов сердца
- состояние после различных операций на сердце
- признаки сердечной недостаточности
- по назначению сосудистого хирурга ( флеболога)
- по назначению гинеколога и уролога
Метод бескровный, безболезненный.
При направлении на ЭХО-КГ необходимо иметь:
предыдущие заключения ЭХО-КГ
Будьте внимательны к своему здоровью!
Болезни органов кровообращения являются главной причиной смертности во всех экономически развитых странах мира. Статистика свидетельствует о том, что в структуре общей смертности на долю сердечно-сосудистых заболеваний в России приходится более 50%. В наше время сердечно-сосудистые заболевания касаются практически каждого второго человека, переступившего 50- летний порог. Очень тревожным является тот факт, что инфаркты миокарда, инсульты, стенокардия, повышения артериального давления не щадят людей трудоспособного возраста, 35-40 лет и моложе.
Современный высокий ритм жизни, стрессовые перегрузки, малоподвижный образ жизни, курение, неправильное питание и избыточный вес приводят к тому, что молодые и успешные в карьере люди мало обращают внимание на, казалось бы, незначительные изменения в самочувствии: повышение артериального давления на фоне стресса, появление боли за грудиной, ощущения перебоев в работе сердца, головные боли, головокружение, изменение настроения и т.д.
Это должно насторожить Вас! Современная медицинская наука имеет в своем арсенале диагностические методики, позволяющие врачу выявить заболевание уже на начальных стадиях, правильно оценить ситуацию, поставить точный диагноз и назначить адекватную терапию.
повышение артериального давления
Какие методы диагностики помогут в постановке диагноза? Как предупредить развитие жизнеугрожающих заболеваний – инфаркта и инсульта?
Что такое артериальная гипертензия?
Это стабильное повышение артериального давления ≥140/90 мм рт ст по данным не менее двукратных измерений при двух или более последовательных визитах пациента к врачу с интервалом не менее 1 недели.
Оптимальным уровнем АД считается давление менее 120/70 мм рт ст, нормальным – давление ниже 130/85 мм рт ст.
Давление 130-139/85-89 мм рт ст считается повышенным нормальным.
Это интересно
Российские рекомендации по профилактике, диагностике и лечению артериальной гипертензии (АГ), разработанные Комитетом экспертов Всероссийского научного общества кардиологов, были приняты Национальным российским кардиологическим конгрессом в октябре 2004 г. Они представляют собой второй пересмотр Российских рекомендаций, принятых в 2001 г., которые были разработаны на основе Доклада экспертов ВНОК по АГ (2000 г.), в свою очередь базирующихся на материалах соответствующих рекомендаций Всемирной организации здравоохранения и Международного общества по изучению АГ (1999г.).
Весьма существенной особенностью последней версии Российских рекомендаций является то, что они в значительной мере опираются на принципиально новый документ – Рекомендации по диагностике и лечению АГ, разработанные Европейским обществом по АГ и Европейским обществом кардиологов (2003 г.).
Каковы причины артериальной гипертензии?
Сколько причин для развития гипертонии есть у Вас?
Генетические факторы. По данным исследований, родственники пациентов с АГ имеют более высокое давление, чем родственники здоровых пациентов.
Избыточное потребление поваренной соли. Необходимое количество соли для взрослого человека составляет 3,5 г в сутки. Однако в транах Европы количество употребляемой соли составляет 10-15 г в сутки.
Курение. Установлено, что курение увеличивает смертность от сердечно – сосудистых заболеваний на 50%, причем риск возрастает с увеличением возраста и количества выкуренных сигарет.
Неконтролируемое потребление алкоголя.
Избыточная масса тела. Для определения степени ожирения используется индекс Кетле (индекс массы тела) – отношение массы тела, выраженной в килограммах, к росту, выраженному в метрах и возведенному в квадрат. В норме индекс Кетле равен от 18,5 до 25. От 25 до 30 – избыток массы тела, 30-35 – ожирение I степени, 35-40 – ожирение II степени, 40-50 – ожирение III степени, более 50 – ожирение IV степени.
Гиподинамия (низкая физическая активность).
Социальное и экономическое положение.
Вы обнаружили для себя риски?
Пора позаботиться о себе!
1 этап – диагностика
2 этап – лечение
Цели диагностических мероприятий
Определение возможной причины артериальной гипертензии (от правильного диагноза зависит тактика ведения пациента).
Выявление сопутствующих заболеваний (могут повлиять на течение артериальной гипертензии, а назначаемое лечение может повлиять на течение сопутствующего заболевания).
Выявление факторов риска ИБС. Поскольку сама артериальная гипертензия — один из факторов риска ИБС, наличие другого фактора риска ещё больше увеличивает вероятность развития ИБС.
Выявление вовлечения органов-мишеней в гипертензивный процесс. Их поражение самым серьёзным образом сказывается на прогнозе заболевания и подходах к его лечению.
Прогноз и определение риска сердечно-сосудистых осложнений (инфарктов и инсультов)
У больных артериальной гипертензией прогноз зависит не только от уровня артериального давления, но и от наличия структурных изменений со стороны органов-мишеней (сердца, почек, глазного яблока), других факторов риска, а также сопутствующей патологии.
Для определения степени АГ и возможных осложнений в отделе функциональной диагностики пациенту проведут ряд обследований в соответствии с современным подходом и требованиям к диагностике заболевания:
- исследования состояния сердца с помощью электрокардиографии и эхокардиографии (ультразвукового исследования сердца с определением всех необходимых показателей);
- исследования состояния сосудов экстракраниального отдела брахиоцефальной системы (для исключения атеросклеротических бляшек);
- суточное мониторирование артериального давления и, при необходимости, ЭКГ-мониторирование;
- реоэнцефалографию (метод представляет собой графическую запись пульсового кровенаполнения мозговых сосудов, позволяет получить ценную информацию о кровоснабжении головного мозга, эластических, тонических свойствах сосудов)
Электроэнцефалографию (метод исследования головного мозга, основанный на регистрации его биоэлектрических потенциалов