Как правильно рассчитывается объём яичников у женщины
Как правильно рассчитывается объём яичников у женщины
- Главная
- О центре
- Сотрудники
- Лицензии
- Фотогалерея
- Пациентам
- Этапы программы ЭКО
- Вопросы и ответы
- Услуги
- ЭКО
- ИКСИ
- ВМИ
- УЗИ
- Цены
- Цены на программы ЭКО, ВМИ
- Тарифы центра
- Контакты
- 8 (800) 222 6027
- Главная
- О центре
- Сотрудники
- Лицензии
- Фотогалерея
- Пациентам
- Этапы программы ЭКО
- Вопросы и ответы
- Услуги
- ЭКО
- ИКСИ
- ВМИ
- УЗИ
- Цены
- Цены на программы ЭКО, ВМИ
- Тарифы центра
- Контакты
- 8 (800) 222 6027
УЗИ (ультразвуковое сканирование, сонография)

Стоимость УЗИ органов малого таза в нашем центре 2 500 руб.
Ультразвуковое сканирование (сонография, УЗИ) — позволяет получить изображения cтруктуры различных частей тела и органов в реальном масштабе времени посредством воздействия на эти части тела и органы высокочастотных звуковых волн. УЗИ относится к неинвазивным безболезненым методам исследования, не имеющим отношения к ионизирующему излучению. Позволяет диагносцировать и лечить различные заболевания.
Ультразвуковое исследование основано на принципе, который используют летучие мыши в полете или дельфины при плавании и ориентации в пространстве.
Когда датчик прижимается к коже, он направляет высокочастотные звуковые волны в тело. Эти звуковые волны отражаются от внутренних органов, жидкостей и тканей организма, а чувствительный микрофон в датчике регистрирует отраженные волны, которые мгновенно измеряются и отображаются на компьютере, который, в свою очередь, создает в режиме реального времени изображение на мониторе.
Ультразвуковое сканирование (сонография, УЗИ) — самый распространенный метод диагностики в гинекологии.
В настоящее время в гинекологии используются два способа сканирования: трансабдоминальный и трансвагинальный. Трансабдоминальный метод применяется для определение расположения органов малого таза, размеров матки и яичников, для исследования патологических образований больших размеров. Трансвагинальный метод применяется для оценки структуры миометрия, эндометрия, шейки матки, эндоцервикса, стромы и фолликулярного аппарата яичников, для выявления патологических образований малых размеров и их эхографической оценки, для исследования состояния параметрия.
Под УЗ контролем проводятся пункции (прокол стенки сосуда или какого-либо органа с лечебной или диагностической целью) или биопсии (прижизненный забор образца клеток или тканей из организма с диагностической целью для гистологического исследования) органа или ткани с очень высокой точностью попадания ( до миллиметров ) и наибольшей безопасностью. При этом применяются специальные иглы, имеющие ультразвуковые метки на конце. УЗИ обеспечивает наиболее безопасную траекторию проведения иглы.
Процедура УЗИ имеет огромное значение для диагностики таких заболеваний как :
- кисты ( фолликулярные, лютеиновые , параовариальные – часто не требующие хирургического лечения) или кистомы яичников ( доброкачественные опухоли яичников, требующие хирургического лечения)
- миома матки,
- непроходимость маточных труб (гидросальпинксы)
- эндометриоз яичников или тела матки ( аденомиоз)
- синдром поликистозных яичников
- патология эндометрия (полипы, гиперплазия, синехии)
- врожденные пороки развития внутренних половых органов
В норме матка имеет грушевидную форму. В ней различают шейку, тело и дно.
Ультразвуковое исследование матки включает определение трёх размеров тела матки: длины, передне-заднего размера и ширины, а также длины шейки матки.
Размеры матки у женщин репродуктивного возраста находятся в достаточно широком диапазоне и зависят от предшествующих беременностей и родов, в зависимости от фазы менструального цикла.
Средние рамеры длины тела матки 45-55 мм, ширина 45-50 передне-задний размер 30-35мм, структура миометрия эхографически однородна.

Размеры яичников в репродуктивном периоде подвержены индивидуальным колебаниям : их длина от 20-40 мм, ширина от 15-30 мм, толщина от 15-20 мм. Объем яичника в норме не превышает 8 см3. Появление фолликулов сопровождается увеличением размеров яичников. Примерно с 6 дня цикла фолликулы определяются, как жидкостные образования на фоне яичниковой стромы, увеличивающиеся на 2-3 мм в день. С 8 по 12 день определяется доминантный (лидирующий) фолликул, который достигает в среднем 18-22 мм в диаметре. Развитие остальных фолликулов в этот период останавливается.
При наступлении климакса размеры яичников уменьшаются, фолликулярный аппарат перестает определятся.
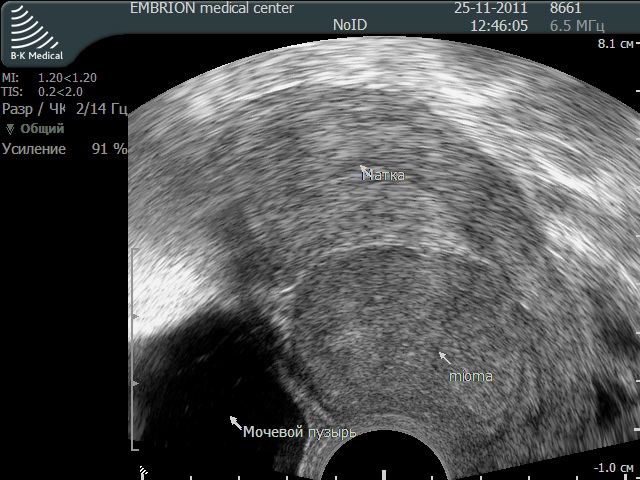
Миома матки — при УЗИ определяется увеличение размеров матки, появление в миометрии или полости матки структур c повышен-ной звукопроводимостью округлой или овоидной формы с ровными контурами.
Форму полости изменяют лишь субмукозные узлы( растущие в сторону полости матки) больших размеров.
При субмукозном росте узла всегда определя-ется деформированная полость матки с ровными контурами (независимо от размеров узла).

Желтое тело (corpus luteum) — временная желе-за внутренней секреции в женском организме, образующаяся после овуляции и вырабатывающая гормон прогестерон. Название жёлтое тело получило благодаря жёлтому цвету своего содержимого.
Под воздействием прогестерона слизистая оболочка матки (эндометрий) подготавливается к возможной беременности.
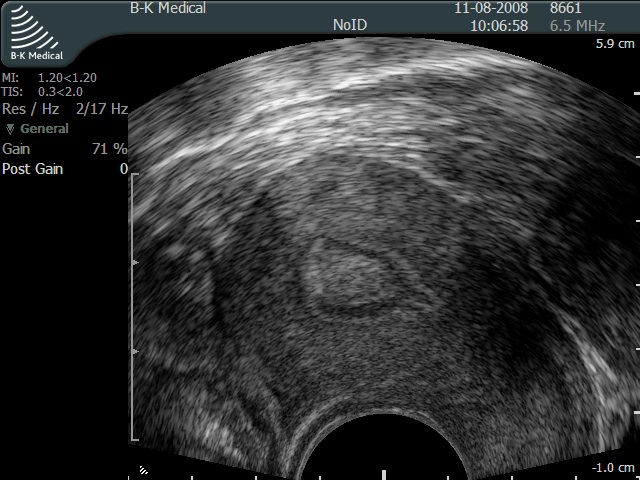
Полипы эндометрия — это очаговый вариант гиперплазии эндометрия. Выделяются следующие формы полипов эндометрия: железистые, железисто-фиброзные, фиброзные. В некоторых случаях полипы эндометрия приобретают характер аденоматозных, и тогда рассматриваются как предрак.
Данные эхоскопии в 80% случаев совпадают с данными гистологического исследования, что является очень высоким показателем. Особенно четко на эхограмме определяются железисто-фиброзные и фиброзные полипы.
Лечение полипов эндометрия, как правило, состоит в удалении полипа с последующим выскабливанием слизистой оболочки тела матки под контролем гистероскопии.

Анэмбриония – внутри плодного яйца отсутствует эмбрион за счет того, что он не сформировался или остановился в развитии на самых ранних стадиях. Беременность обычно нарушается до 6-ой недели. Причины — генетические (неправильный хромосомный набор у родителей или изменение структуры хромосом в ээмбрионе), острые вирусные или бактериальные инфекции на ранней стадии беременности, влияние радиации или токсических веществ на этапе закладки плода . Это раз-новидность замершей, или неразвивающейся, беременности, для которой характерно отсутствие эмбриона внутри плодного яйца. Только ультразвуковое исследование спо-собно обнаружить отсутствие эмбриона в плодном яйце или зафиксировать раннюю остановку его развития.
Обычно анэмбриония – явление случайное, у большинства женщин в дальнейшем наступает нормальная беременность.
Эндометриоидные кисты развиваются у женщин в репродуктивном возрасте, имеют толстую стенку и наполнены густым темно-коричневым содержимым, похожим на жидкий шоколад (второе название – шоколадные кисты). Размер может достигать 10-12 см. Во время менструации эндо-метрий , выстилающий кисту начинает менструировать в полость кисты , что с одной стороны приводит к постепенному увеличению его размера , а с другой стороны образуются миклроперфорации ( мелкие дефектов) в стенке кисты, что сопровождается излитием содержимого кисты в брюшную полость. В результате — боли внизу живота, иногда довольно сильные, спаечный процесс в малом тазу , иногда нарушения менструального цикла и бесплодие.
Лечение эндометриоидных кист – только оперативное: вылущивание кисты по возможности с сохранением здоровой ткани яичников.

В норме во время менструального цикла эндометрий растет из росткового (базального) слоя только в сторону полости матки. При аденомиозе эндометрий растет в противоположном направлении и начинает местами внедряться в мышечную стенку матки. Различают очаговую форму( образуются очаги скопления эндометрия в миометрии) и диффузную форму аденомиоза ( просто внедрение эндометрия в стенку матки без образования очагов).
Акустические признаки аденомиоза:
- Увеличение матки преимущественно за счет передне-заднего размера, с ассиметрией и утолщением передней и задней стенок,
- Округлая форма матки,
- Появление кистозных полостей и очагов в миометрии, гетерогенность (неоднородность) эхоструктуры миометрия,
- Нечеткая граница между мио- и эндометрием — «зазубренность» в области этой границы.
- Узловая форма аденомиоза — основной акустический признак — отсутствие окружающей соединительнотканной капсулы ( в отличии от миомы матки).
Характерными признаками СПКЯ (синдром поликистозных яичников) при УЗИ являются:
- Множество (более 8-10 ) фолликулов 3-8 мм в диаметре в паренхиме яичников. Обычно фолликулы расположены по периферии, но могут пронизывать и строму яичника.
- Двусторонее увеличение обьема яичников ( более 9 см3).
- Отсутствие желтого тела.
- Утолщение капсулы яичника.
- Уменьшение передне-заднего размера матки.
Ультразвуковое сканирование органов малого таза показано при различных проблемах: маточных кровотечениях, нарушении менструального цикла, болях в животе.
С помощью УЗИ можно контролировать состояние эндометрия и яичников на различных стадиях менструального цикла; кроме того, Ультразвуковое сканирование органов таза, является необходимой процедурой при лечении бесплодия, при контроле лечения выявленных заболеваний в динамике.
УЗИ позволяет исключить изменения структуры тканей и возникновение патологических процессов в матке и яичниках на ранних стадиях заболевания.
Как посчитать объем яичников
Здоровье половой и репродуктивной системы женщины очень важно для каждой представительнице слабого пола, особенно если в будущем она еще планирует иметь детей. Это обусловлено тем, что нарушение в работе какого-либо органа неизменно приведет к развитию различных гинекологических заболеваний, не исключая и бесплодия.
За выработку половых гормонов, процесс созревания яйцеклетки, а также выход из фолликула, отвечают яичники, являющиеся железами. Парные репродуктивные органы располагаются с двух сторон матки, которая в свою очередь находится в малом тазу. Некоторых может заинтересовать, как посчитать объем яичника, поскольку данный параметр может изменяться в различном возрасте и состоянии женской репродуктивной системы.
Нормы
Парные половые железы в виде яичников имеются только у представительниц женского пола. Здесь от начала и до конца происходит процесс формирования развития и созревания яйцеклеток. Наиболее распространенным методом проверить, имеются ли какие-нибудь патологии, является ультразвуковое исследование органов малого таза.

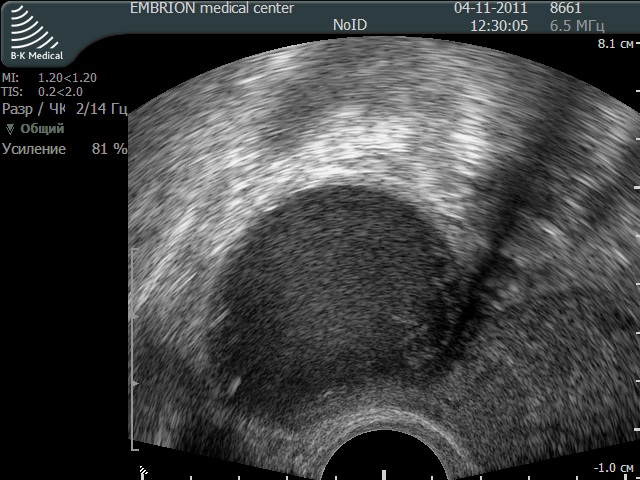
Как выглядят яичники при ультразвуковом скрининге. Источник: delaiuzi.ru
При отсутствии заболеваний форма придатка будет слегка приплюснута. Поскольку орган достаточно динамичный, он хорошо визуализируется в ходе обследования, и если сжат, то можно говорить, что он функционирует нормально. Стоит сказать, что объем правого и левого яичника однозначно отличается, что не является отклонением.
На то, какого размера будет половая железа, оказывают воздействие некоторых факторов: в каком возрасте находится женщина, какое у нее было количество беременностей, которые закончились родовой деятельностью, какой в настоящее время идет период менструального цикла, используется ли оральная контрацепция.
Репродуктивный возраст
В зависимости от индивидуальных особенностей и строения женской репродуктивной системы размер яичника будет у каждой отличаться. Также на этот показатель оказывает воздействие общий уровень здоровья, а также наличие или отсутствие гормонального дисбаланса. Что касается колебания между размерами правого и левого придатка, то они могут отличаться на 2-3 мм в большую или меньшую сторону.
Если указанный параметр существенно превышает пределы нормы, при этом такая ситуация возникла резко, то после ультразвукового обследования врач выставит предположительный диагноз, в котором будет обозначено подозрение на развитие воспалительного процесса или формирование опухолевых образований.
Размеры органов могут меняться под воздействием разных обстоятельств, которые происходят с женщиной в течение всего менструального цикла. Когда девушка находится в детородном возрасте, в ходе УЗИ должны определяться следующие параметры, соответствующие норме:
- Толщина яичника может составлять от 15 до 21 мм;
- Длина придатка должна находиться в пределах 19-36 мм;
- Ширина органа составляет 17-29 мм;
- Объем половой железы должен составлять от 3 до 9 см 3 .
Важно понимать, что если у женщины отмечается нормальный уровень репродуктивного здоровья, то колебания в размерах яичников не считается патологией. Врачу для постановки окончательного диагноза обязательно необходимо принять в учет несколько факторов, что требует проведения дополнительных обследований.
При беременности
Период вынашивания ребенка связан с различными трансформациями в организме женщины, которые затрагивают однозначно и репродуктивную систему. Первое, что явно визуализируется, это увеличение размеров всех внутренних органов. Такая особенность присуща каждой представительнице слабого пола в этом состоянии.
Яичники не являются исключением, а изменение их параметров происходит ввиду ускорения процесса кровообращения. При беременности изменяется и локализация органов. Отмечается смещение яичников в верхнюю часть малого таза, поскольку сама матка увеличивается.
Объем половой железы у женщин при беременности может составлять от полутора до четырех сантиметров кубических. По ширине орган достигает 12-15 мм, показатели длины соответствуют 20-25 мм, а толщина равна 9-12 мм. Все указанные параметры считаются нормой для любой здоровой девушки, которая вынашивает ребенка.
При менопаузе
Климактерический период также сопровождается серьезными изменениями в организме. В первую очередь меняется гормональный фон, что обусловлено угасанием детородной функции. Именно поэтому у женщин в таком возрасте отмечается снижение объема половых желез. Яичники уменьшаются в размерах, но не оба сразу.

Какие изменения происходят в яичниках с возрастом. Источник: missis.info
После того как наступает постменопауза, правый и левый орган будет одинакового размера. Что касается норм, то они являются следующими:
- В объеме яичник должен составлять 2-4 см 3 ;
- Длина репродуктивного органа находится в пределах 19- 24 мм;
- Толщина парной половой железы составляет от 8 до 11 мм;
- По ширине орган достигает 11-14 мм.
После того как у женщины наступила менопауза, на протяжении нескольких лет размеры яичников будут изменяться. Допустимым отклонением является колебание на 3 мм в большую или меньшую сторону. Такую индивидуальную особенность связывают с тем, что все еще происходит выработка одиночных фолликулов.
Формула
В жизни каждой женщины может сложиться такая ситуация, когда ей потребуется рассчитать размер репродуктивного органа. Для этих целей можно прибегнуть к использованию простой формулы. Необходимо взять единственную неизменную цифру, затем умножить ее на длину. Полученное число умножают на ширину органа, и уже этот результат умножают еще и на толщину органа, в результате можно получить объем.
Все описанное представлено в следующем виде: 0,532длинуширину*толщину=объем.
Благодаря этому можно максимально точно определить, какой у отдельно взятой женщины имеется овариальный резерв в текущее время. Овариальным резервом называется количество яйцеклеток, которые готовы к оплодотворению. Если показатель меньше 8, то он считается заниженным, а если больше 12, то завышенным.
Патологии
Нередко в ходе ультразвукового диагностического обследования врач говорит пациентке о том, что имеется увеличение яичников. Существенное отклонение параметров от нормы, в большинстве случае, свидетельствует о развитии серьезного патологического процесса. Такое состояние нельзя оставлять без своевременного и правильного лечения.
Специалисты выделяют следующие причины, по которым происходит изменение размера яичников:
- Выработка большого количества фолликулов, что бывает при гормональной дисфункции;
- Синдром поликистозных яичников, который нередко поражает органы сразу с двух сторон;
- Прогрессирующей эндометриоз, характеризующийся прорастанием слизистого слоя за пределы матки, формированием кисты, нарушением стабильности менструального цикла;
- Воспалительный процесс, поражающий яичники, в ходе которого они приобретают форму шара (оофорит или аднексит);
- Развитие очень редкой патологии, которая именуется яичниковой беременностью, способной поражать органы с двух;
- Перекрут яичника, требующий немедленного хирургического вмешательства;
- Формирование новообразований доброкачественного или злокачественного характера.
Необходимо не только уметь правильно посчитать объем яичника, но и своевременно выявить отклонения в размерах органа. Если параметры были увеличены, обязательно необходимо регулярно посещать гинеколога, который должен проводить определенные обследования, помогающие установить причину развития такого состояния.
Когда орган слишком превышает нормальные размеры, либо же очень быстро увеличивается в диаметре, может потребоваться консультация онколога. При своевременном определении причины, лечение будет быстрым, а также не сопряженным с различными осложнениями. Именно поэтому женщинам рекомендуется внимательно относиться к здоровью своей репродуктивной системы и не пренебрегать визитами к врачу.
Какой объем яичников является нормой и как его посчитать
Каждая женщина заботится о собственном здоровье, особенно в репродуктивном возрасте. Ведь если нарушится функционирование хоть одного органа системы, следствием может стать бездетность. Яичники – железа детородной системы. Орган расположен на равном расстоянии с обеих сторон от матки в малом тазу. Норма объема яичников у здоровой женщины может меняться. Однако несоответствие свидетельствует о каком-либо заболевании. Здоровы ли органы, есть возможность проверить лишь на УЗИ.

Норма объема яичников у женщин
Природа одарила такими органами лишь представителей женского пола. В них полностью формируются, развиваются и созревают яйцеклетки. У любой женщины имеется пара яичников в малом тазу с двух сторон от матки. Это облегчает врачу работу при исследовании на УЗИ. Если девушка здорова, то придаток обладает слегка приплюснутой формой, однако он достаточно динамический и его можно увидеть при обследовании. Если органы прижаты, то они функционируют нормально. Объем яичников, правого и левого, слегка отличается, это вполне нормально. В особенности это видно у девушек репродуктивного возраста. Но это не мешает им нормально функционировать.
Размер женских яичников обусловлен:
- Возрастом.
- Количеством беременностей, которые заканчиваются родами.
- Стадией месячных и приемом оральной контрацепции.
В репродуктивном возрасте

Норма размера в зоне яичников у каждой женщины разная. Она зависит от воздействия гормонов и здоровья организма. Разница между правым и левым органом возможна, но только на 2-3 мм. Неожиданная перемена в размерах может свидетельствовать о формировании новообразования либо воспалительного процесса. Воздействовать на параметры органа также могут различные обстоятельства в течение всего менструального цикла у женщины.
Нормальный объем у женщин по УЗИ в детородном возрасте выражается в следующих цифрах:
- толщина – 15-21 мм;
- длина – 19-36 мм;
- ширина – 17-29;
- объем в норме – 3-9 см куб.
При беременности
Во время беременности органы заметно увеличиваются по размеру. Это отмечается у любой женщины в таком состоянии. Причина такому изменению – энергичный кровоток, который поставляет в яичники кровь. Во время беременности также меняется их местоположение. Органы перемещаются в верхнюю область малого таза из-за увеличения в этом состоянии матки.
Придатки даже сравниваются в размерах. Во время беременности размеры такие:
- объем – 1,5-4 см куб.;
- ширина – 12-15 мм;
- длина в пределах – 20-25 мм;
- толщина – 9-12 мм;
Во время менопаузы

Ближе к менопаузе детородная функция гаснет, что отражается и на объемах органа. Железы становятся меньше, однако, не обе сразу. С наступлением постменопаузы придатки приобретают одинаковые размеры.
Стандартные размеры в период менопаузы следующие:
- толщина – 8-11 мм;
- ширина – 11-14 мм;
- длина – 19-24 мм;
- объем – 2-4 см куб.
Как посчитать объем яичника
В некоторых случаях необходимо определить размер органа. Рассчитать объем яичника поможет такая формула:
0,532 × длину × ширину × толщину = объем
Таким способом определяется овариальный резерв в женском организме в настоящее время (число яйцеклеток готовых к оплодотворению). Например, если размер меньше 8 см, то овариальный резерв понижен. При размере больше 12 см – показатель высокий.

Причины увеличения объема придатков
Довольно часто УЗИ яичников показывает их увеличение. Причиной тому могут стать такие факторы:
- большое количество фолликулов (гормональная дисфункция).
- поликистоз. Чаще всего заболевание проявляется сразу с двух сторон.
- эндометриоз. Этот недуг плохо диагностируется на УЗИ. Зачастую формируется с обеих сторон. Заболевание часто является причиной формирования кисты, изменения менструального цикла, а иногда бездетности.
- оофорит. Воспаление зачастую происходит в обоих яичниках. Они приобретают шаровидную форму. Редкое заболевание – яичниковая беременность. Обладает односторонним характером.
- перекрут яичника – тяжелое заболевание, которое имеет односторонний характер. В этом случае необходима лапароскопия и оперативное вмешательство.
- новообразования. Как доброкачественные, так и злокачественные ведут к увеличению одного яичника в объеме.
Гинекологическое УЗИ органов малого таза
 УЗИ малого таза по-прежнему остается одной из самых востребованных процедур среди населения, так как это исследование проводится быстро, безболезненно, при этом дает максимум информации о состоянии внутренних репродуктивных органов женщины.
УЗИ малого таза по-прежнему остается одной из самых востребованных процедур среди населения, так как это исследование проводится быстро, безболезненно, при этом дает максимум информации о состоянии внутренних репродуктивных органов женщины.
В нашем госпитале применяются следующие методы:
• Трансабдоминальное УЗИ органов малого таза – осмотр внутренних органов через переднюю брюшную стенку. Процедура проводится с наполненным мочевым пузырем и позволяет определить размеры половых органов, их структуру и наличие крупных патологических образований (опухоли, кисты).
• Трансвагинальное УЗИ – осмотр с помощью специального датчика, вводимого непосредственно во влагалище. Метод позволяет более детально рассмотреть структуру органов, определить размер, форму и особенности строения патологических образований.
• Комбинированное – трансабдоминальное сканирование с полным мочевым пузырем и после опорожнения мочевого пузыря переход на трансвагинальное исследование.
• Трансректальное – высокоинформативный метод исследования, проводимый с помощью датчика, введенного в прямую кишку. Этот способ диагностики незаменим при обследовании девушек, не живущих половой жизнью.
Показания к проведению УЗИ органов малого таза
- Диагностика беременности на ранних сроках.
- УЗИ малого таза у женщин необходимо проводить при нарушениях менструального цикла (задержка менструации, начало менструации раньше срока, кровотечения в середине цикла), при обильных или скудных менструациях, при отсутствии менструации, при различных выделениях из влагалища, при болях внизу живота, при появлении выделений в период менопаузы.
- При помощи гинекологического УЗИ выявляются различные заболевания: от воспалительных гинекологических заболеваний до доброкачественных и злокачественных образований матки и яичников (в том числе эндометриоз, сальпингоофорит, кисты яичников, эндометрит и др.).
- УЗИ матки дает возможность ранней диагностики миомы матки.
- УЗИ малого таза широко применяется для мониторирования фолликулярного аппарата яичников при лечении бесплодия и планировании беременности.
- Ультразвуковое исследование малого таза назначается при приеме противозачаточных и гормональных препаратов, при наличии внутриматочного контрацептива («спираль») для контроля и выявления осложнений.
- УЗИ при беременности (акушерское УЗИ) позволяет наблюдать за нормальным развитием плода и своевременно выявлять патологию.
- В урологии УЗИ малого таза необходимо для выявления причин расстройств мочеиспускания, недержания мочи и патологии уретры (мочеиспускательного канала).
Необходимо помнить, что ряд заболеваний женской репродуктивной системы на ранних этапах своего развития протекают скрыто и бессимптомно, поэтому для своевременного их выявления необходимо проводить УЗИ органов малого таза минимум один раз в год. Первично плановое УЗИ органов малого таза рекомендуется проводить в первой фазе менструального цикла, на 5 – 7 день от начала менструации.
Фолликулометрия – это диагностический ультразвуковой метод, позволяющий определять день овуляции и качество протекания фаз менструального цикла. Метод подразумевает ультразвуковой мониторинг за созреванием фолликула, ростом эндометрия и наличием признаков овуляции в соответствующих фазах цикла.
Как правило, первый раз это обследование назначают на 4-5-6 день от начала менструального цикла или же сразу по окончании менструации. В этой ранней фазе наблюдается одновременное развитие нескольких фолликулов, один из которых затем начинает опережать рост других. Чтобы увидеть последующие изменения, УЗИ повторяют через 1-2 дня до появления признаков овуляции или же до следующей менструации, если овуляция не наступила. Чаще это происходит так: 1-е исследование на 4-6-й день МЦ, 2-е исследование на 12-14 -й день МЦ, 3-е исследование — перед предполагаемой менструацией за 3-5 дней.
Факт овуляции при динамическом ультразвуковом исследовании подтверждает:
• фиксирование зрелого фолликула;
• его исчезновение;
• появление в пространстве позади матки свободной жидкости;
• формирование жёлтого тела на месте зрелого фолликула;
В результате обследования могут быть получены следующие результаты:
• Нормальная овуляция – процессы роста и развития фолликула протекают в пределах нормы.
• Атрезия фолликула – овуляция не происходит, фолликул уменьшается в размерах.
• Персистенция фолликула – фолликул развивается до привычных размеров, но овуляция не происходит, фолликул остаётся существовать в таком состоянии еще некоторое время.
• Фолликулярная киста – фолликул увеличивается до стандартных размеров, овуляция не происходит, фолликул продолжает расти, формируя кисту.
• Лютеинизация фолликула – происходит образование жёлтого тела без перехода яйцеклетки в брюшную полость.
• Фолликулогенез не наблюдается – на протяжении всего цикла отсутствует какая-либо динамика развития фолликулов.
Как правильно рассчитывается объём яичников у женщины
 Ультразвуковое исследование (УЗИ) — распознавание патологических изменений органов и тканей организма с помощью ультразвука. Основано УЗИ на принципе эхолокации — приеме сигналов посланных, а затем отраженных от поверхностей раздела тканевых сред, обладающих различными акустическими свойствами.
Ультразвуковое исследование (УЗИ) — распознавание патологических изменений органов и тканей организма с помощью ультразвука. Основано УЗИ на принципе эхолокации — приеме сигналов посланных, а затем отраженных от поверхностей раздела тканевых сред, обладающих различными акустическими свойствами.
УЗИ органов малого таза проводят для того, чтобы по эхографическим признакам визуально определить наличие той или иной патологии у женщины (или плода при акушерском УЗИ).
УЗИ органов малого таза может проводиться абдоминальным датчиком (через живот) или вагинальным (влагалищным). В малом тазу женщины при УЗИ обследуются матка, маточные трубы, влагалище, яичники и мочевой пузырь.
- Матка: Определяется положение, форма, основные размеры матки и строение ее стенок.
Кроме того, отдельно исследуются срединные маточные структуры: полость матки и эндометрий (М-эхо). У небеременной женщины полость матки щелевидная. Эндометрий — функциональный внутренний слой — изменяется в течение менструального цикла. - Яичники: Оценивается положение относительно матки, размеры, размеры фолликулов и желтого тела (образования, которое остается на месте фолликулов после выхода яйцеклетки из яичника). Проводится сопоставление с фазой менструального цикла.
При обнаружении образований в яичниках, их также описывают (форма, строение, размеры). - Также определяется наличие свободной жидкости (в норме после выхода яйцеклетки из яичника, она есть в небольшом количестве) и наличие опухолевых образований в полости малого таза.
- Кроме строения матки и яичников, вовремя УЗИ оценивается состояние мочевого пузыря (при его достаточном наполнении).
Преимущества УЗИ диагностики
Ультразвуковое исследование проводится быстро, метод УЗИ нагляден, экономичен и необременителен, может использоваться неоднократно и при минимальных усилиях по подготовке к исследованию. Достоверно подтверждено то, что УЗИ абсолютно безопасно даже для беременной женщины.
Показания к УЗИ органов малого таза
Метод ультразвукового исследования широко применяется при подозрении на гинекологические заболевания, беременность, для контроля за лечением и излеченностью пациентки.
- С помощью УЗИ матки возможна диагностика беременности на ранних сроках.
- УЗИ малого таза у женщин необходимо проводить при нарушениях менструального цикла (задержка менструации, начало менструации раньше срока, кровотечения в середине цикла), при обильных или скудных менструациях, при отсутствии менструации, при различных выделениях из влагалища, при болях внизу живота, при появлении выделений в период менопаузы.
- При помощи гинекологического УЗИ выявляются различные заболевания: от воспалительных гинекологических заболеваний до доброкачественных и злокачественных образований матки и яичников (в том числе эндометриоз, сальпингоофорит, кисты яичников, эндометрит и др.).
- УЗИ матки дает возможность ранней диагностики миомы матки.
- УЗИ малого таза широко применяется для мониторирования фолликулярного аппарата яичников при лечении бесплодия и планировании беременности.
- Ультразвуковое исследование малого таза назначается при приеме противозачаточных и гормональных препаратов, при наличии внутриматочного контрацептива («спираль») для контроля и предотвращения осложнений.
- УЗИ при беременности (акушерское УЗИ) позволяет наблюдать за нормальным развитием плода и своевременно выявлять патологию.
- В урологии УЗИ малого таза необходимо для выявления причин расстройств мочеиспускания, недержания мочи и патологии уретры (мочеиспускательного канала).
Противопоказания к УЗИ органов малого таза
Противопоказаний к ультразвуковому исследованию не существует.
Подготовка к УЗИ органов малого таза
При посещении кабинета ультразвуковой диагностики для снятия остатков геля с кожных покровов после проведения обследования необходимо иметь при себе полотенце или салфетку, а также пеленку, на которую вы ляжете для проведения исследования.
У небеременных женщин обычное гинекологическое УЗИ проводят на полный мочевой пузырь, если врачем не оговорено иное. Для обеспечения максимальной точности и достоверности результатов необходимо строго придерживаться установленных правил подготовки к УЗИ органов малого таза:
- для трансабдоминального (через живот) гинекологического УЗИ необходима подготовка мочевого пузыря: выпить 1—1,5 литра негазированной жидкости за 1 час до процедуры и не мочиться до исследования;
- для трансвагинального (через влагалище) гинекологического УЗИ специальная подготовка не требуется, исследование проводится при опорожненном мочевом пузыре;
- акушерское УЗИ (УЗИ при беременности) проводится при умеренно заполненном мочевом пузыре (выпить 2 стакана жидкости за 1 час до процедуры).
При исследовании органов мочеполовой системы (мочевого пузыря, простаты, матки, яичников) необходимо за 1-1,5 часа до обследования выпить 0,5 литра жидкости или 2 часа не мочиться. Это необходимо для того, чтобы наполнился мочевой пузырь, который оттесняет обследуемые органы.
Обязательное условие для успешного УЗИ — пустой кишечник и отсутствие в нем газов. Поэтому подготовку к УЗИ нужно начать заранее: важно еще за 2-3 дня до предстоящего ультразвукового исследования соблюдать диету с ограничением продуктов, вызывающих запоры или газообразование. Рекомендуется исключить из рациона питания продукты, вызывающие усиленное газообразование (черный хлеб, фрукты, сырые овощи, кондитерские изделия, молоко). Рекомендуется прием ферментных препаратов: фестал, панзинорм, энзистал, креон и др. Очистительные клизмы не рекомендуются, так как они нередко усиливают газообразование. Кроме того, можно принимать активированный уголь, эспумизан, укропную воду. Если у Вас запоры, рекомендуется принять слабительное, особенно при необходимости провести исследование с использованием ректального датчика.
УЗИ проводится натощак (последний прием пищи за 8 — 12 часов до обследования) и сразу после опорожнения кишечника .
Обследование молочных желез, матки и придатков рекомендуется производить в первую половину или средину менструального цикла.
Обследование на фолликулогенез производится на 5; 9; 11-14 и 15 дни менструального цикла.
Точность полученных результатов во многом зависит от того, как Вы подготовитесь к проведению УЗИ.
В экстренных случаях УЗИ проводится без подготовки, но результативность его ниже.
Как проводят УЗИ органов малого таза
Вы ложитесь на кушетку (предварительно подстелив пеленку) головой к врачу (к аппарату УЗИ) и оголяете живот и низ живота. Врач УЗИ смажет ультразвуковой датчик гелем (при трансвагинальном УЗИ оденет на датчик презерватив и смажет его гелем) и будет водить по вам датчиком, изредка надавливая, чтобы просмотреть органы малого таза под другим углом. Процедура абсолютно безболезненна за исключением диагностики при острых воспалительных процессах органов малого таза. Ультразвуковое исследование занимает от 10 до 20 минут в зависимости от цели исследования.
Осложнения УЗИ органов малого таза
После ультразвукового исследования осложнения не наблюдаются, но трансвагинальное УЗИ при беременности, особенно на ранних сроках беременности проводится только после оценки риска для плода.
Расшифровка результатов УЗИ органов малого таза
Грамотно расшифровать результаты УЗИ может только опытный врач
Что может обнаружить УЗИ органов малого таза
Врожденные аномалии развития: Использование УЗИ, особенно трехмерного, дает возможность диагностировать аномалии развития матки (двурогая, седловидная, однорогая, удвоение матки).
Наличие врожденных аномалий развития может быть причиной бесплодия, повышать риск преждевременных родов, самопроизвольного прерывания беременности, внутриутробной гибели плода, неправильного положения плода и нарушения родовой деятельности.
Эндометриоз: Эндометриоз — патологический процесс, который характеризуется распространением эндометрия за пределы полости матки (стенки матки, яичники, брюшина и т.д.). При УЗИ органов малого таза выявляется внутренний эндометриоз или аденомиоз (разрастание эндометрия в стенку матки) и эндометриоидные кисты яичника.
Диагностика эндометриоза имеет значение для прогноза возможности беременности (эндометриоз может быть причиной бесплодия), ее вынашивания.
Миома матки: Миома матки — доброкачественная опухоль женской половой системы. При УЗИ определяется наличие, количество, расположение и размеры миоматозных узлов. Кроме того, УЗИ позволяет осуществить контроль в динамике за темпами их роста. Потому УЗИ делается несколько раз в год. Диагностика миомы крайне важна при подготовке к зачатию, так как наличие миомы может сказываться на течении беременности.
Диагностика беременности: УЗИ позволяет диагностировать беременность начиная с 3 — 4 недель. Небольшие сроки беременности определяются только с помощью трансвагинального датчика, аппаратом с хорошим разрешением. Диагностируются различные виды внематочной беременности (трубная — плодное яйцо прикрепляется в области маточной трубы, шеечная — плодное яйцо прикрепляется к шейке матки, яичниковая — плодное яйцо прикрепляется к яичнику), что позволяет сохранить здоровье женщине.
Внутриматочная контрацепция: с помощью УЗИ контролируется процесс постановки и удаления внутриматочного контрацептива. своевременно выявлять неправильное расположение, частичное или полное выпадение ВМК из полости матки, врастание частей контрацептива в стенку матки. Если вы планируете беременность, то после удаления внутриматочного контрацептива доктор порекомендует вам сделать УЗИ.
Также выявляются гиперпластические процессы эндометрия (гиперплазии, полипы, злокачественные опухоли эндометрия), объемные образования яичников.
Профилактическое УЗИ органов малого таза
Здоровым женщинам, в профилактических целях необходимо делать УЗИ органов малого таза один раз в 1 — 2 года, а в возрасте после 40 лет — один раз в год с целью выявления скрытой патологии. Профилактическое УЗИ органов малого таза обычно проводится в I фазе цикла (5 — 7-й день от начала менструации).
Оценка овариального резерва яичников
 Овариальный резерв или фолликулярный (яичниковый) запас – это количество яйцеклеток, которые могут участвовать в процессе оплодотворения.
Овариальный резерв или фолликулярный (яичниковый) запас – это количество яйцеклеток, которые могут участвовать в процессе оплодотворения.
Низкий овариальный резерв является одной из наиболее частых причин бесплодия и неудач ЭКО
Оценку овариального резерва проводит врач-репродуктолог на основе результатов УЗИ и лабораторных анализов.
Стоимость приёма врача-репродуктолога

Низкий овариальный резерв означает, что в яичниках женщины мало яйцеклеток, которые способны достичь зрелости и оплодотвориться.
Методы оценки овариального резерва:
УЗИ. С его помощью вычисляют объем яичников, подсчитывают количество антральных фолликулов. Их размер не более 8 мм, а число совпадает с количеством примордиальных (первичных) фолликулов, которые являются предшественниками яйцеклеток и закладываются в женском организме с момента рождения.
Если число антральных фолликулов меньше нормы, то ответ на стимуляцию яичника будет слабым (бедным). Это будет основанием для такого вывода: «Наступление естественной беременности маловероятно, есть показания к ЭКО».
Лабораторные анализы определяют уровень гормонов крови:
— фолликулостимулирующего гормона (ФСГ) и лютеинизирующего (ЛГ) в первую фазу цикла (на 2-3 день). Есть прямая связь между уровнем этих гормонов и фолликулярным запасом. Повышенное содержание ФСГ – первый признак снижения овариального резерва.
— АМГ (Антимюллеров гормон). Низкие уровни АМГ в крови связаны с малым количеством фолликулов в яичниках. Уровни АМГ не меняются в зависимости от менструального цикла.
— Ингибина В. Определение уровня этого гормона позволяет прогнозировать ответ яичников на стимуляцию суперовуляции и, следовательно, успешность ЭКО.
Снижение уровней ингибина А и В сигнализирует о старении репродуктивной системы.
Низкий овариальный резерв обычно у женщин позднего репродуктивного возраста — после 35 лет.
При рождении девочки количество фолликулов у нее в яичниках достигает двух миллионов.
К началу полового созревания их остаётся 200-400 тысяч.
После 30-ти лет овариальный резерв женщины начинается убывать.
После 35-ти лет количество яйцеклеток сокращается стремительно и забеременеть становится сложнее как естественным образом, так и с помощью вспомогательных репродуктивных технологий.
Оплодотворение при низком качестве яйцеклеток возможно, но эмбрион, скорее всего, получится не жизнеспособным. У него могут быть генетические аномалии. Он либо замрёт в развитии, либо не импланируется, либо беременность наступит, но будет протекать с осложнениями или случится выкидыш.
Поэтому, при низком овариальном резерве иногда приходится прибегать к использованию донорских яйцеклеток.
Сохранить собственную молодую яйцеклетку до получения беременности в позднем репродуктивном возрасте можно с помощью криоконсервации.
Причины снижения количества и качества яйцеклеток:
1. Возраст. Это ключевой фактор, отрицательно влияющий на репродуктивную функцию женщины. Проблемы бесплодия наиболее эффективно решаются до 34-х лет, причём не всегда с помощью ЭКО.
2. Перенесенные заболевания и операции. Например, удаление кисты, миомы матки, лечение эндометриоза.
3. Интоксикация организма, в т.ч. вследствие чрезмерного курения, употребления спиртных напитков, наркотических веществ.
4. Сбои в работе эндокринной системы.
5. Наследственность (генетические причины).
Оценка овариального резерва женщины входит в комплекс обязательных обследований, назначаемых для выяснения причины бесплодия пары.