Эндоцервицит что это такое причины симптомы диагностика и лечение
Эндоцервикоз — что это такое
В этой статье описан медицинский термин «Эндоцервикоз» — что это такое в гинекологии, первые признаки, симптоматика, диагностика и лечение заболевания.
Эндоцервикоз характеризуется смещением гладкого эпителия в канале шейки матки на цилиндрический. Сама шейка имеет сложную цилиндрическую форму, внутри которая покрыта эпителиальной тканью. В цервикальном канале эпителиальная ткань состоит из цилиндрического эпителия, который выполняет продуцирующую функцию. С помощью цилиндрического эпителия продуцируется прочная слизь, меняющая свой характер в зависимости от менструального цикла.
Части шейки матки ближе к влагалищной части называется экзоцервикс. Внутри нее расположена многослойный плоский эпителий, таким же, как и влагалище и слизистая половых губ. Этот неороговевающий эпителий быстро восстанавливается и обновляется.
Эндоцервикоз или эктопия диагностируется в том случае, если происходит замещение этих двух видов эпителиальной ткани.

Как диагностировать эктопию
Предшественником патологии становится истинная эрозия, которая возникла в результате воспаления шейки матки. Также причиной появления патологии считают:
- нарушение гормонального фона;
- врожденное смещение эпителиальной ткани;
- механические повреждения при родах и во время операций.
Эндоцервикоз появляется вследствие повышенного содержания эстрогена — женского гормона.
Врожденная форма псевдоэрозии не подвергается лечению. Но если к патологии присоединяется бактериальная, вирусная инфекция или другое заболевание, может потребоваться терапия.
Смещение эпителиальной ткани приводит к снижению местного иммунитета, снижению защитной функции шейки матки от инфекций. Неправильное лечение и отсутствие лечение приводят к появлению рака и дисплазии на месте эндоцервикоза.
Виды эндоцервикоза
Патологии различают на несколько видов. У них одинаковые симптомы, но разное протекание болезни и лечение. Именно поэтому после постановки диагноза врачу необходимо знать, какая именно псевдоэрозия у пациентки.
- Стационарный эндоцервикоз — патология локализуется в верхней части шейки матки, не меняет область распространения. Патология быстро лечится и не угрожает организму женщины при своевременном лечении. Такой вид патологии зачастую протекает без воспаления слизистой и эпителиальной ткани.
- Прогрессирующий — наблюдается в нетипичном месте, характеризуется увеличением области разрастания, при диагностировании устанавливаются множественные кисты. Такой вид эндоцервикоза нередко вызывает предраковые формы заболевания, поэтому требуют тщательного контроля.
- Заживающий — если многослойная ткань разрастается под цилиндрической, а после покрывает эктопию, такой участок называют эпидермизирующимся. Он не требует терапии.
- Осложненный — появляется на фоне цервитита и вагинита, а также при воспалительных процессах в местах патологии. Этот вид эктопии тяжело протекает и требует обязательного лечения.
- Хронический — диагностируется при длительном отсутствии лечения эндоцервикоза, характеризуется появлением гноя и инфекции.
Хронический эндоцервикоз
При этой патологии женщина лишь иногда замечает выделения непонятной этиологии или кровянистые выделения. Эта форма опасна для женщины, если в ее организме есть вирус папилломы человека, который провоцирует дисплазию и дальнейшее развитие рака.
Хроническую эктопию лечат медикаментозным методом и малоинвазивной терапией. Женщине важно постоянно следить за своим здоровьем, так как именно хронический эндоцервикоз становится причиной для появления атипичных изменений и онкологии.
Если у пациентки выявлена хроническая форма эктопии, ей следует особо тщательно следить за интимным здоровьем. Обострить течение заболевания может неразборчивая половая жизнь, многочисленные аборты, «недолеченные» гинекологические патологии.
Симптоматика заболевания
При эктопии, как правило, не беспокоят боли внизу живота. Самыми частыми признакакми являются: обильные слизистые выделения, которые не зависят от дня менструального цикла; «контактные» кровотечения во время и после полового акта.
В этом случае опасно заниматься самолечением и покупать вагинальные свечи самостоятельно. Рекомендуется при появлении описанных симптомов обратиться к лечащему врачу для проведения кольпоскопии с целью определения тяжести процесса.
Если псевдоэрозия диагностируется вследствие гормонального нарушения, помимо перечисленных симптомов девушка может заметить частую смену настроения, апатию, набор веса, депрессию и т.д.
Как узнать точную форму патологии
Чтобы назначить грамотное лечение эктопии, доктор назначает необходимые исследования:
- мазок (для исследования состояния слизистой шейки матки);
- мазок на атипические (раковые) клетки;
- кольпоскопия (для рассмотрения шейки матки под 30 кратным увеличением);
- анализ на вирус папилломы человека (вызывает онкологию, поэтому при обнаружении вируса в крови пациента можно заранее назначить терапию);
- взятие биопсии пораженных органов (для исключения злокачественных новообразований);
- определение уровня женских половых гормонов (проверка эстрогена).
Регулярно проходите осмотр гинеколога. Ежегодный осмотр и взятие мазков поможет предотвратить появление и осложнение многих гинекологических заболеваний.
Лечение патологии
Лечебная терапия подбирается с учетом выявленной формы и вида эктопии. Врач назначает препараты против воспаления, антимикробные средства и противовирусные медикаменты. Нередко лечение может включать в себя удаление пораженных тканей, устранение воспалительного процесса и стимуляцию иммунитета. Также после удаления пораженных тканей эффективны свечи с комбинированным эффектом. Они улучшают процессы регенерации и имеют заживляющее действие.
На данный момент используется несколько современных методов хирургического лечения патологии шейки матки:
- Диатермокоагуляция
Прижигание тканей шейки матки электрическим током. Операция имеет свои недостатки в виде потери эластичности и появления рубцов на матке. Операцию не рекомендуют проводить нерожавшим девушкам. Во время процедуры возможно возникновение болевых ощущений и появление неприятного запаха.
- Радиоволновая терапия
Это бесконтактный метод удаления тканей, который подходит и нерожавшим девушкам. Пациентка не чувствует боли и неприятных ощущений. Клетки разрушаются и испаряются с помощью радиоволн.
Замораживание пораженных тканей жидким азотом. Операция безболезненна и эффективна, так как после замораживания ткани отмирают.
- Лазерная вапоризация
Считается одним из самых безопасных методов удаления тканей. Исключает появление рубцов, спаек и рецидивов. Имеет основной недостаток: невозможность взятия патологической ткани на исследование.
Главная задача гинеколога — удалить пораженные ткани, чтобы на их месте образовался эпителий, типичный для этого участка шейки матки. Для пациента важно вовремя обратиться в поликлинику и обязательно соблюдать все рекомендации лечащего врача.
Полип и эктопия — одно и то же
Многие путают такие заболевания как полип шейки матки и эндоцервикоз. Это разные патологии, которые тесно связаны между собой. Полип и эктопия могут протекать одновременно и независимо друг от друга.
Полип образуется из эпителия шейки матки и растет в ее просвет, а эктопия произрастает из цервикального канала во влагалище. Симптомы у обеих патологий могут быть одинаковы, и отличить полип от эндоцервикоза поможет кольпоскопия в сочетании с ультразвуковым исследованием.
Стоит помнить, что для лечения полипов лекарственные препараты, которые прописывают при эктопии, малоэффективным. Полипы рекомендовано удалять. Как и эктопия, полип может перерасти в рак, если не проводить лечение. Однако, до появления онкологии полип должен пройти несколько стадий развития заболевания (степени дисплазии).
Помните о своем здоровье и вовремя проходите осмотр гинеколога. Эндоцервикоз можно вылечить еще до наступления серьезных осложнений. Если начать лечение на ранних стадиях развития патологии, пациентка не чувствует сильного дискомфорта и ущерба здоровью. Будьте здоровы.
Воспаление шейки матки.
Воспаление шейи матки или цервицит обозначает воспалениеузкой нижней части органа. Матка покрыта эпителием, вырабатывающим слизистый секрет. Он играет защитную роль и препятствует проникновению инфекций во внутреннюю полость. Лечение воспаления шейки матки проводит врач-гинеколог. Это заболевание, диагностируется у 30% женщин детородного возраста. Патология может быть в цервикальном канале, тогда говорят об эндоцервиците или во влагалищной части шейки – экзоцервицит. Признаки воспаления шейки матки:
Жалобы пациентов различны при остром и хроническом цервиците. Основными симптомами воспаления в шейке матки служат:
- выделения из половых органов гнойного или слизистого типа;
- боли, тяжесть в области матки;
- дискомфорт, жжение в мочеполовых путях, усиливающиеся при сексе, мочеиспускании;
- небольшой подъем температуры до 37-37,2ºС.
В ряде случаев цервицит протекает без каких либо признаков.
Причины цервицита
Воспаление может возникнуть из-за:
- ЗППП – гонореи, трихомониаза, хламидиоза и других инфекций;
- микроорганизмов, которые в норме есть на слизистой оболочке;
- механических травм при гинекологических операциях, родах, от применения маточного кольца, обработки йодом, димексидом, другими средствами;
- гормональных нарушений;
- лечения антибиотиками, курса химиотерапии;
- аллергии на латекс или вещества, которыми обработаны презервативы.
Цервицит может развиться на фоне имеющихся болезней женской мочеполовой системы – кольпита, эндометрита, цистита, эрозии и других.
Как лечится воспаление шейки матки
Акушер-гинеколог при осмотре и кольпоскопии увидит признаки воспаления шейки матки у женщин. Покрасневшая, отекшая слизистая, выделения явно указывают на патологию. Для уточнения природы цервицита проводят анализ мазка из влагалища, ПЦР-тест и биопсию кусочка ткани. Также могут потребоваться УЗИ, анализы крови и мочи.
Для подбора адекватной схемы лечения заболевания шейки матки учитывается длительность, степень выраженности заболевания, причина. При инфекционной природе цервицита терапия потребуется партнеру, внимание нужно и имеющимся гинекологическим заболеваниям.
- антибиотики;
- средства для восстановления микрофлоры;
- гормональные лекарства с эстрогенами для регенерации истонченного слизистого слоя;
- физиотерапия – прижигание холодом, диатермокоагуляция, обработка лазером.
Самолечение рискованно осложнениями, поэтому только врач должен решить, как лечить воспаление шейки матки. Несвоевременно лечение или его отсутствие опасно переходом заболевания в хроническую форму, образованием эрозий, невынашиванием беременности, увеличивает риск развития онкологических заболеваний. Поэтому при первых признаках воспаления шейки матки без промедления обратитесь к гинекологу.
Цервицит
В Клиническом госпитале на Яузе можно пройти гинекологическое обследование (все анализы, кольпоскопию) для раннего выявления и лечения цервицита (воспаления шейки матки) и иных заболеваний женской половой системы. Своевременная комплексная общая и местная фармакотерапия позволяет справиться с заболеванием и не допустить осложнений.
О том, что такое цервицит, его симптомах и лечении можно прочитать в данной статье.
Цервицит — это воспаление шейки матки, которое возникает при проникновении микроорганизмов из влагалища, либо из-за механического или химического воздействия.
Причиной цервицита могут стать:
- половые инфекции (гонококки, бледная трепонема, трихомонады, хламидии, микоплазмы и др.),
- условно-патогенная микрофлора (стрептококки, стафилококки, кандида), которая активизируется при снижении иммунной защиты,
- микробы из прямой кишки (кишечная палочка), попадающие во влагалище при несоблюдении правил гигиены (неправильном подмывании, например),
- инфекции, попавшие в шейку матки через лимфу и кровь.
- Также причиной заболевания могут стать травматические повреждения при родах, абортах, диагностических выскабливаниях, установке и удалении ВМС, химическом воздействии некоторых препаратов при спринцевании и иных процедурах, затрагивающих шейку матки.
Чаще всего цервицит развивается на фоне других хронических воспалительных процессов в женской половой системе – кольпитов (воспаления влагалища), бартолинита (воспаления бартолиновых желёз в преддверии влагалища).
На фоне климакса возможны атрофические изменения в женских половых органах, в том числе развитие атрофического цервицита.
Виды цервицита
- По течению — острый и хронический цервицит.
- По локализации — экзо- и эндоцервицит. Экзоцервицит – воспаление влагалищного отдела шейки матки. Эндоцервицит – воспаление внутреннего канала шейки матки, цервикального канала.
- По распространённости процесса – очаговый (локальный) и диффузный (распространённый).
- По возбудителю — специфический и неспецифический цервицит. Специфический цервицит провоцируют половые инфекции, возбудителями которых являются гонококки, хламидии, микоплазмы. Неспецифический цервицит вызывается условно-болезнетворными микроорганизмами, такими, как гарднерелла, стрептококки, энтерококки, кишечная палочка, синегнойная палочка, грибами кандида. Также возможен вирусный цервицит, вызванный вирусом генитального герпеса, вирусом папилломы человека (ВПЧ).
Симптомы цервицита
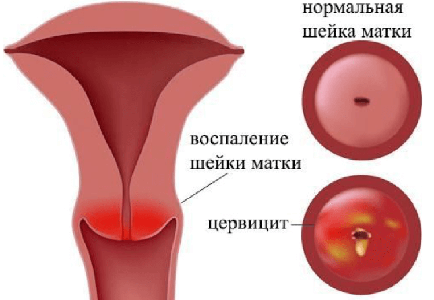 У женщин при церцивите может вообще отсутствовать выраженная симптоматика, либо проявления могут быть незначительными — мутно-слизистые выделения из половых путей. Нередко заболевание обнаруживается при профилактическом обследовании у гинеколога. Это характерно для стёртого хронического течения болезни.
У женщин при церцивите может вообще отсутствовать выраженная симптоматика, либо проявления могут быть незначительными — мутно-слизистые выделения из половых путей. Нередко заболевание обнаруживается при профилактическом обследовании у гинеколога. Это характерно для стёртого хронического течения болезни.
Признаки острого цервицита и обострения хронического:
- слизисто-гнойные бели (выделения из влагалиша),
- кровянистые выделения (при развитии эрозий),
- боли в нижней части живота,
- дискомфортные ощущения при мочеиспускании или половом акте,
- зуд и жжение во влагалище.
В целом симптоматика варьирует в зависимости от возбудителя заболевания.
Цервицит может протекать бессимптомно или иметь смазанные признаки. В таком случае узнать о развитии болезни можно только во время осмотра гинеколога. Запишитесь на прием к врачу, чтобы выявить скрытые патологии и вернуть женское здоровье.
Осложнения цервицита
Эрозия шейки матки
Отсутствие лечения и переход заболевания в хроническую стадию способствует возникновению и развитию на воспалённой слизистой участков эрозии шейки матки – разрушения эпителиального слоя, утолщению слизистой. Эрозия – частое осложнение цервицита.
Эктопия шейки матки
Если разрушения целостности слизистой оболочки нет, а есть смещение слизистой, типичной для цервикального (внутришеечного) канала шейки матки, в область влагалищной её части, говорят об эктопии слизистой. Это не осложнение цервицита, а физиологическая особенность, не требующая лечения. Но на фоне эктопии шейки матки возможно развитие цервицита. Равно, как и на фоне хронического цервицита, возможно изменение клеток эпителия, замена многослойного плоского эпителия влагалищной части шейки матки на цилиндрический и формирование эктопии.
Кисты, полипы, атрофия
Воспалительные изменения на слизистой шейки матки могут приводить к формированию кист в этой области, полипов, атрофических изменений.
Восходящая инфекция
Распространение инфекционного процесса на матку и придатки может вызывать развитие эндометрита (воспаления внутренней оболочки матки), сальпингоофорита (воспаление яичников и маточных труб).
Бесплодие
Цервицит может стать причиной развития бесплодия (проблем с зачатием, невынашивания беременности).
Осложнения беременности
Хронический цервицит при беременности может стать причиной невынашивания беременности, внутриутробного инфицирования плода и нарушения его развития, преждевременных родов. А после родов повышает риск гнойно-воспалительных осложнений у женщин. Своевременное полное обследование при подготовке к беременности и на ранних её сроках, своевременная санация шейки матки сводит к минимуму риск подобных осложнений.
Чтобы остановить прогрессирование заболевания и не допустить осложнений, важно вовремя обратиться к специалисту.
Цервицит крайне редко бывает изолированным. В подавляющем большинстве случаев он сопровождается выворотом шейки матки, бартолинитом, эрозией, вульвинитом и другими патологиями репродуктивной системы. Запишитесь на прием к врачу клиники на Яузе. Получите точную диагностику и эффективное лечение цервицита и всех сопутствующих проблем.
Диагностика цервицита в Клиническом госпитале на Яузе
Гинекологи Клинического госпиталя на Яузе диагностируют цервицит после осмотра, на основе анамнеза, результатов кольпоскопии, лабораторных исследований (микроскопии мазка, бактериологического посева на микрофлору и чувствительность к антибиотикам, ПЦР и др.).
При осмотре при цервиците может присутствовать гиперемия (покраснение) слизистой, её отёчность, воспалительные выделения, эктопия. Детально изучить состояние слизистой, отследить динамику в процессе лечения позволяет кольпоскопия.
При остром цервиците в цитограмме мазка из цервикального канала и соскоба с шейки матки обнаруживается большое количество лейкоцитов, лимфоцитов, клеток изменённого эпителия. При этом важно не пропустить предраковые изменения клеток, особенно, если при ПЦР диагностике выявлены онкогенные штаммы вируса папилломы (ВПЧ).
ПЦР поможет выявить и другие опасные инфекции (вирус герпеса, хламидии, микоплазмы и др.) по генетическому материалу их возбудителей.
Лечение цервицита в Клиническом госпитале на Яузе
Специалисты Клинического госпиталя на Яузе проводят комплексное лечение цервицита (воспаления шейки матки) и сопутствующих патологических процессов.
Консервативное.
При остром цервиците врач назначает пациентке лечение антибактериальными препаратами с учётом чувствительности выявленного возбудителя заболевания к антибиотикам, либо противовирусную терапию, а также противовоспалительные препараты.
Проводится как общая фармакотерапия, так и местное лечение цервицита – свечи с антибактериальными, противогрибковыми и другими средствами.
Если выявлена инфекционная природа заболевания, лечение цервицита у женщин необходимо проводить одновременно с лечением её полового партнера. Через 2-3 недели после окончания курса лечения цервицита проводится контрольное обследование по лабораторным анализам.
Хирургическое.
Если одной из причин хронического цервицита является рубцовая деформация шейки матки, после купирования воспаления, устранения инфекции женщине может быть проведена хирургическая (лазерная или радиоволновая) коррекция.
Цервицит — это заболевание, которого можно избежать, соблюдая простые правила профилактики. Записывайтесь на консультацию к гинекологу клиники на Яузе. Во время приема вы получите исчерпывающую информацию о профилактике цервицита и других болезней мочеполовой системы.
Цены на услуги Вы можете посмотреть в прайсе или уточнить по телефону, указанному на сайте.
Статья проверена врачом акушером-гинекологом Палкиной О.И., носит общий информационный характер, не заменяет консультацию специалиста.
Для рекомендаций по диагностике и лечению необходима консультация врача.
Эндоцервицит
Эндоцервицит – это воспалительный процесс, который развивается в слизистой оболочке канала шейки матки. Эндоцервицит диагностируется примерно у 70% женщин, как правило, детородного возраста (20-40 лет).
Причины и симптомы
По характеру течения выделяют: острый и хронический эндоцервицит,а по распространенности процесса — очаговый и диффузный.
Кроме того, в зависимости от вида возбудителя эндоцервициты могут быть специфическими и неспецифическими.
Причиной развития неспецифических эндоцервицитов является условно-патогенная флора, то есть та, которая у здоровой женщины никак себя не проявляет: кишечная палочка, стрептококки, стафилококки, бактероиды, коринобактерии и прочие.
Специфические эндоцервициты вызывают инфекции, передающиеся половым путем: гонорея, хламидиоз, микоплазмоз, грибковая инфекция, трихомониаз и другие.
Предрасполагающими факторами возникновения эндоцервицита являются:
— сопутствующие воспалительные заболевания органов малого таза (эрозия шейки матки, эктропион, эндометрит, вагинит, сальпингоофорит, цистит);
— травмы шейки матки во время абортов, диагностических выскабливаний, родов;
— опущение шейки матки и влагалища;
— ослабленный иммунитет;
— введение внутриматочной спирали;
— беспорядочная половая жизнь;
— климакс и менопауза (снижение содержания эстрогенов);
— нерациональное использование химических спермицидов, спринцевание кислотами;
— менструация и половые акты в этот период.
При остром эндоцервиците больных беспокоит: слизистые или гнойные выделения из влагалища,дискомфорт, зуд и жжение во влагалище. Редко бывают тупые или тянущие боли внизу живота. Наличие других жалоб связано с сопутствующей патологией (уретрит, эндометрит, воспаление придатков матки).
При хронической форме эндоцервицита отсутствуют признаки воспаления и жалобы, что связано с регенерацией (заживлением) участков воспаления слизистой оболочки.
Клинические симптомы эндоцервицитов проявляются неодинаково – в зависимости от характера возбудителя.
Диагностика
Распознавание эндоцервицита не представляет затруднений. Используют следующие лабораторные и инструментальные методы:
— мазок на флору выделений из шеечного канала, влагалища и мочеиспускательного канала;
— бактериологический посев выделений для определения возбудителя и его чувствительности к антибиотикам;
— цитологическое исследование мазка с шейки матки и цервикального канала;
— исследование на инфекции, передающиеся половым путем;
— кольпоскопия – позволяет определить участки воспаления;
— УЗИ органов малого таза с целью выявления сопутствующей патологии;
— кровь на сифилис, ВИЧ-инфекцию и гепатиты;
— общий анализ мочи при наличии жалоб на расстройства мочеиспускания;
— биопсия при хроническом эндоцервиците.
Лечение
Как лечить эндоцервицит, волнует каждую женщину, столкнувшуюся с этой проблемой.
При диагнозе эндоцервицит лечение назначается гинекологом с учетом сопутствующих заболеваний и в острой фазе, когда симптомы наиболее ярки.
Консервативное лечение предполагает использование антибактериальных средств для ликвидации причины заболевания, противовирусных и гормональных препаратов. При острой форме цервицита не рекомендуют применять препараты местно, поскольку это может спровоцировать восходящую инфекцию (распространение на трубы, матку, яичники и т.д.)
Средства для антибактериальной терапии подбирают исключительно после определения чувствительности к антибиотикам у каждой конкретной пациентки. По окончании курса антибиотиков назначают прием лакто- и бифидобактерий для нормализации микрофлоры влагалища и кишечника.

© 2001-2020 Профилактическая медицина
Уважаемый посетитель! ООО «ММЦ «Профилактическая медицина», ООО «ММЦ «Клиника аллергологии и педиатрии» предоставляют медицинскую помощь в соответствии с территориальной программой государственных гарантий оказания гражданам бесплатной медицинской помощи в ограниченном объеме. Более подробно по телефону справочной службы +7 (347) 246-30-03.
ООО «МЦ «Профилактическая медицина», ООО «КНЦ» не предоставляют медицинскую помощь в соответствии с территориальной программой государственных гарантий оказания гражданам бесплатной медицинской помощи.
Данный сайт носит исключительно информационный характер и предназначен для образовательных целей, посетители сайта не должны использовать материалы, размещенные на сайте, в качестве медицинских рекомендаций. ООО «ММЦ «Профилактическая медицина», ООО «МЦ «Профилактическая медицина», ООО «ММЦ «Клиника аллергологии и педиатрии», ООО «КНЦ» не несут ответственности за возможные последствия, возникшие в результате использования информации, размещенной на сайте. Материалы и цены, размещенные на сайте, не являются публичной офертой, определяемой положениями статьи 437 Гражданского кодекса Российской Федерации. Цены на сайте могут отличаться от фактически действующих, стоимость услуг необходимо уточнять в контакт-центре по тел. +7 (347) 246-30-03. Граждане имеют право на получение бесплатной медицинской помощи по территориальной программе государственных гарантий оказания гражданам бесплатной медицинской помощи в поликлинике по месту жительства (по полису ОМС). Предоставление услуг осуществляется платно на основании договора об оказании медицинских услуг. Просьба перед получением услуги уточнять цены по телефону справочной службы +7 (347) 246-30-03 или в регистратурах клиник. © Права защищены.
Лечение эндоцервицита
Эндоцервицит представляет собой воспалительное заболевание, затрагивающее слизистую оболочку канала шейки матки, в отличие от экзоцервицита, при котором воспаляется влагалищная часть шейки. Источником заболевания является заселение слизистой патогенной флорой (вирус герпеса, трихомониаз, микоплазмоз и др.). Патологический процесс может быть запущен и условно-патогенными бактериями: кишечной палочкой, стрептококками и др.
«Благоприятными» условиями активного размножения инфекционных агентов выступают:
травмы цервикального канала: инвазивные гинекологические процедуры, аборты, роды;
воспаления репродуктивных органов: вульвовагинит, периаднексит, метрит и др.;
аллергические реакции, раздражение тканей в результате воздействия барьерных контрацептивов, внутриматочной спирали, спринцеваний;
структурные изменения тканей, связанные с гормональным фоном;
опущение органов малого таза;
ослабление защитных сил организма в результате перенесенных инфекций, операций, обострения хронических недугов и др.
Воспалительный процесс проходит поэтапно, выделяют острую и хроническую форму заболевания. Он может охватывать отдельные участки или всю слизистую оболочку. Отдельной формой выступает атрофический эндоцервицит, который свойственен для женщин в период климакса. Кроме воспаления в этом случае наблюдается истончение слизистой оболочки.
Признаки заболевания
У болезни отсутствует специфическая симптоматика. Самочувствие женщины продолжает оставаться хорошим, могут наблюдаться только более обильные мутноватые или желтые тянущиеся выделения. При специфических формах может наблюдаться неприятный запах в интимной зоне, дискомфорт во время полового акта, невыраженная болезненность внизу живота или пояснице. При сочетании болезни с вагинитом, вульвовагинитом выделения усиливаются, появляются боль, жжение в области слизистых оболочек.
Диагностика и лечение
Диагностика включает в себя:
гинекологический осмотр с помощью зеркал;
цитологические, гистологические исследования;
бактериологический посев мазка из шейки;
В ряде случаев потребуется также УЗИ органов малого таза.
Курсы лечения эндоцервицита и экзоцервицита шейки матки имеют единые задачи: купировать воспаление, вылечить сопутствующие патологии, устранить факторы, выступившие причиной недуга. Этапы терапии:
Антибактериальная, противовирусная, противогрибковая терапия. Предполагает системное и местное воздействие. Также могут потребоваться гормональные препараты для восполнения дефицита эстрогенов у женщин в период менопаузы.
Восстановление нормальной флоры слизистых. Применяются эубиотики, что позволяет предупредить рецидив заболевания.
Также в дополнение к основному курсу назначают иммунотерапию, физиолечение. При наличии кист проводится диатермопунктура.
Для эффективного лечения воспалительных заболеваний шейки матки вы можете обратиться в клинику «Семейный доктор». Мы предлагаем современные методы терапии.
Консультации и приемы гинеколога в клинике «Семейный доктор» проводятся по предварительной записи. Мы работаем в выходные и праздничные дни.
Запись на прием по телефону контакт-центра +7 (495) 775 75 66 , через форму on-line записи и в регистратуре клиники.
Эндоцервицит шейки матки: причины, симптомы, диагностика и лечение
Сегодня эндоцервицит является одним из самых часто диагностируемых заболеваний среди женщин. Болезнь представлена воспалением, охватывающим слизистый канал шейки матки. Основные причины появления болезнетворные микроорганизмы: стрептококки, хламидии, гонококки и прочие. Поражает всех женщин репродуктивного возраста 20-47 лет.
Что такое эндоцервицит?
Причины появления эндоцервицита
Нередко причиной заболевания становятся механические повреждения слизистого канала шейки матки. Сюда можно отнести рубцы, раны, разрывы, появляющиеся после зондирования, травм, абортов, родов. Инфекция попадает в организм в случае нарушения химического состава флоры влагалища. Защитная пробка разрушается, и бактерии свободно попадают в организм, провоцируя острый эндоцервицит.
Есть несколько видов заболевания: специфическое и неспецифическое.
Первый случай появляется при проникновении инфекций, передающихся половым путем, к примеру, гонорея, хламидиоз и прочее. Неспецифический эндоцервицит называется условно-патогенной формой, которая может не проявлять себя и появляться на фоне проникновения болезнетворных бактерий.
Различают воспаление на острую и хроническую форму.
В первой ситуации симптомы проявляют себя достаточно ярко. Однако, главной проблемой является то, что острая форма может быстро перейти в хроническую и протекать без каких-либо признаков. Опасность заключается в том, что у пациентки ложное чувство спокойствия, а на самом деле происходит гипертрофия железы и мышечной оболочки маточной шейки.
К предрасполагающим факторам появления можно отнести:
— сопутствующие воспаления в репродуктивной системе;
— различные травмы;
— опущение влагалища и шейки;
— ослабленный иммунитет;
— введение внутриматочной спирали;
— беспорядочные половые связи;
— климакс и менопауза;
— нерациональное применение спермицидов;
— секс во время менструаций.
Кроме того, заболевание появляется на фоне эндометрита, кольпита, эрозии, и болезней иммунитета.
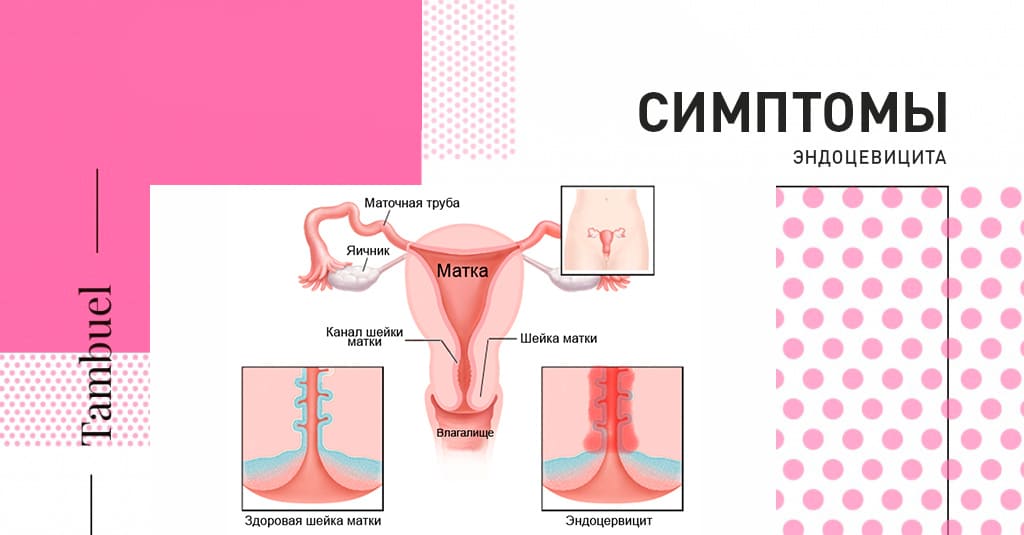
Симптомы эндоцервицита
Чаще всего болезнь проявляется болевым синдромом разной степени тяжести. Кроме того, присутствуют нехарактерные привычному состоянию выделения. Так, может повышаться их обильность. В некоторых случаях изменяется только характер выделений, к примеру, запах, цвет или консистенция.
Присутствует и зудящее чувство. Также появляются небольшие кровянистые выделения, если образуются эрозивные участки, располагающиеся на наружной поверхности органа. Это обуславливается тем, что воспалительный процесс распространился на многослойный плоский эпителий шейки. Данные симптомы объясняются типом возбудителя.
Объективно наблюдается гиперемия и отечность слизистой. Так, в процессе осмотра четко просматривается гиперемия вокруг цервикального канала, легкое выпячивания из-за отечности. При хроническом течении заболевания обнаруживаются псевдоэрозии, отделяемые из канала. Шейка становится утолщенной и уплотненной.
Кроме того, выделяются и следующие симптомы:
— боль при сексе и небольшие кровянистые выделения после него;
— наличие тянущих и изнуряющих болевых синдромов, локализованных внизу живота и пояснице;
— дизурия ( нарушение мочеиспускания) .

Диагностика эндоцервицита
Лечение эндоцервицита
Терапия эндоцервицита основывается на проведении комплекса мероприятий. Основное лечение – это прием медикаментов местного и общего характера. Основываясь на результатах диагностики, врачом может быть назначена следующая схема:
— антибиотики: применяется азитромицин, цефтриаксон, аминопециллин;
— противовоспалительные средства при отсутствии гормональных компонентов. Используются в свечах и уколах;
— комплексное лечение таблетками и вагинальными свечами, к примеру, бетадин, гексикон и прочие;
— иммуномодуляторы применяют в качестве дополнительного средства в лечении эндоцервицита. Назначают лаферобион, виферон и другие;
— физиотерапия применяется только при ослаблении острой формы болезни. В лечении помогает электрофорез, кварцевые процедуры, магнитотерапия.
— восстановительное лечении в комплексной терапии назначают Аппликатор грязевой лечебно-профилактический «Тамбуэль® интим форте»
Важно понимать, что во время всего лечения нужно на время отказаться от секса и соблюдать указанный режим врача. При обнаружении патогенных микроорганизмов, вызвавших эндоцервицит, лечение проходит и партнер.
Чтобы успешно выздороветь, вместе с приемом медикаментов можно использовать и народные рецепты. Прежде чем проводить лечение важно посоветоваться с врачом. Так, можно использовать пионовую настойку, прополис и календулу, зверобой, облепиховое масло, травяные сборы.
При безуспешности консервативного лечения применяется диатермокоагуляция, криодеструкция и лазеротерапия. Одновременно проводится терапия сопутствующих экстрагенитальных и генитальных воспалений.




