Лечение и профилактика инсульта в молодом возрасте
Инсульт – профилактика и лечение
Инсульт — этот диагноз нередко звучит как приговор. Острое нарушение мозгового кровообращения занимает одно из ведущих мест среди причин утраты трудоспособности, инвалидизации и смертности населения Число заболевших ежегодно растет, причем доля молодых людей в этом «списке пострадавших» постоянно увеличивается.
В нашей стране этот опасный недуг занимает второе место среди причин летальных исходов. Инсульт ежегодно переносят около 450 тысяч человек, и более половины из них умирает. При этом в острой стадии умирает 35% больных, а концу первого года этот показатель возрастает еще на 15-20%. Повторные инсульты в течение 30 дней развиваются у 23% больных, еще у 10-16% – в течение первого года. По статистике неврологических стационаров нашей страны, люди моложе 45 лет с инсультами составляют от 5 до 15%, а среди больных старше 25 лет заболеваемость и смертность увеличиваются в 2-3 раза с каждым последующим десятилетием. О том как не допустить развития болезни рассказывает руководитель кабинета профилактики инсульта, созданного на базе ОКДЦ, врач высшей квалификационной категории Наталья Викторовна Волоцкая
Предотвратить недуг вовремя
Традиционные факторы риска ишемического инсульта, такие как атеросклероз, гипертоническая болезнь, нарушения ритма сердца актуальны в основном для людей пожилого возраста. Причины же развития инсульта у людей молодого и среднего возраста более многообразны. Нередко они связаны с состояниями повышенной свертываемости крови, так называемыми тромбофилиями. Однако, несмотря на это, детальное исследование состояния свертывающей системы крови (гемостаза) после возникновения инсульта в молодом и среднем возрасти, проводится достаточно редко.
Скрининговые обследования различных групп риска не проводятся вовсе, что может обусловливать ежегодный неуклонный рост числа инсультов как в популяции в целом, так и у лиц молодого и среднего возраста. Между тем выявление различных нарушений свертывающей системы крови, с последующим проведением дифференцированной терапии, могло бы существенно снизить количество как первичных, так и повторных инсультов.
Другим немаловажным аспектом профилактики инсультов является выявление факторов, способных повреждать стенки сосудов. Так, традиционно у пациентов после перенесенного инсульта определяют липидный профиль (развернутый анализ на холестерин), нарушения которого считаются главной причиной формирования атеросклеротических бляшек суживающих сосуды. Между тем, сейчас уже доказано, что способность холестерина откладываться в стенке сосуда в виде бляшки существенным образом зависит от состояния самой стенки и существенно повышается при ее повреждении.
Серьезное повреждающее действие на стенки сосудов может оказывать повышенный уровень вещества, носящего название гомоцистеин. При этом определение его количества в крови и по сей день проводится в очень малом проценте случае, что для ряда пациентов представляет бомбу замедленного действия, поскольку гомоцистеин может способствовать развитию атеросклероза и при нормальном уровне холестерина. Вместе с тем, сейчас уже проведены исследования, показывающие, что уровень данного вещества может повышаться даже в детском возрасте и требует обязательной коррекции, чтобы избежать серьезных сосудистых катастроф в молодом и среднем возрасте. Уровень гомоцистеина может повышаться при сахарном диабете, нарушении функции щитовидной железы, почечной и печеночной недостаочности,при приеме пероральных контрацептивов, противосудорожных препаратов, метоформина, омепразола, леводопы, сульфасалазина, метотрексата, при злоупотреблении курением, алкоголем, кофеином, а также при генетической предрасположенности.
Серьезнейшую роль в профилактике инсультов играет выявление состоянии, которое медики называют аспиринорезистентность. Чтобы выявить его надо провести специальное исследование, но оно проводится чрезвычайно малому число пациентов, принимающих аспирин. При этом сейчас уже доказано, что резистентность к аспирину (нечувствительность к его приему), является весьма частым и встречается у 15-40% пациентов, принимающих данный препарат, что диктует обязательную необходимость проведения такого анализа.
Провести комплексное обследование, чтобы вовремя выявить риски возникновения инсульта можно провести в ОКДЦ. Здесь создан специальный кабинет профилактики нарушений мозгового кровообращения. Его работа позволяет значительно повысить качество консультативно-диагностической и лечебной помощи больным с нарушениями мозгового кровообращения, и как следствие этого снизить заболеваемость, нетрудоспособность и смертность от инсульта. . Кабинет занимается всесторонним обследованием пациентов уже перенесших инсульт, с целью профилактики повторных нарушений мозгового кровообращения, и тех, кто имеет риск его возникновения, а это прежде всего, родственники пациентов, перенесших инсульт; больные, страдающие тромбозами , пациенты с ишемической болезнью сердца и хронической ишемий нижних конечностей.
Лечение и реабилитация – главная составляющая успеха
В нашем Центре уже 8-й год для исследования функции тромбоцитов с успехом применяется метод оптической агрегатометрии, являющийся «золотым стандартом» в этой области лабораторной диагностики. Метод давно используется в клинической и научной практике, позволяет фиксировать процесс изменения формы тромбоцитов, степень и скорость агрегации, обратимую и необратимую агрегацию, большинство тромбоцитарных патологий и осуществлять контроль за приемом антитромбоцитарных препаратов.
Анализ агрегатограмм позволяет выявлять группы риска по тромбофилиям, связанным с активацией тромбоцитарного звена гемостаза. Чрезвычайно актуален и контроль терапии дезагрегантами с использованием агрегатограмм. Кроме того известно, что у 15% -40 % людей аспирин не вызывает дезагрегацию тромбоцитов, поэтому перед назначением препарата проводится тест оптической агрегации на чувствительность.
В нашем кабинете проводится диагностика всего спектра причин нарушений мозгового кровообращения:
- атеросклероз мозговых сосудов;
- аневризмы сосудов, артерио-венозные мальформации;
- гиперкоагуляционный синдром;
- антифосфолипидный синдром;
- наследственные заболевания;
- нарушения липидного обмена;
- кардиальная патология,
- гипергомоцистеинемия;
- гематологические заболевания;
В арсенале диагностических возможностей специалистов центра: — МРТ, МР-ангиография, СКТ, КТ-ангиография, КТ-коронароангиография, транс- и экстракраниальное триплексное сканирование артериальной системы головного мозга, ЭЭГ, ЭКГ, суточное мониторирование АД, холтеровское мониторирование, ЭХО-кардиография. Нейровизуализация на мощнейшем в регионе МР-томографе 3 Тл (Philips).
В марте 2015 года введен в эксплуатацию новый цифровой магнитно-резонансный томограф Ingenia 1,5 Тл (Philips).
Что делать, чтобы не было инсульта?
Для этого нужно соблюдать хотя бы десять самых простых правил:
Правило первое. Артериальное давление
Знайте свое артериальное давление, проверяйте его хотя бы раз в месяц. Купите ли Вы тонометр, или проверите давление в соседней аптеке, это не важно. Важно, чтобы Вы держали его в пределах нормы!
Высокое артериальное давление является ведущей причиной инсульта. Если верхняя цифра постоянно больше 140 или нижняя постоянно больше 90 обратитесь к врачу. Лекарственная терапия постоянно улучшается и, при правильном подборе препарата, ваше качество жизни не пострадает!
Правило второе. Мерцательная аретмия
Узнайте, нет ли у Вас мерцания предсердий (мерцательной аритмии). Мерцательная аритмия является одной из причин образования тромбов. При данном нарушении ритма сердца необходимо назначение препаратов, уменьшающих свертываемость (чаще всего аспирин или варфарин).
Правило третье. Курение
Если Вы курите — прекратите. Курение удваивает риск инсульта. После того, как Вы бросите, риск начнет снижаться и через пять лет у Вас будут такие же шансы, как у некурящих.
Правило четвертое. Алкоголь
Считается, что один бокал красного вина снижает риск инсульта. Мы бы рекомендовали отказаться от алкоголя вообще.
Правило пятое. Холестерин
Выясните, нет ли у Вас повышенного уровня холестерина. Несмотря на активную рекламу препаратов, снижающих уровень холестерина, в большинстве случаев достаточно диеты и физических нагрузок.
Правило шестое. Диабет
Если у Вас диабет, поработайте с вашим врачом и диетологом для создания программы питания, отвечающей Вашим индивидуальным особенностям.
Правило седьмое. Физкультура
Ежедневно занимайтесь физкультурой. Гуляйте с друзьями, это может войти в привычку. Запишитесь на танцы или в бассейн.
Правило восьмое. Проблемы с кровообращением
Обратитесь к врачу, если у Вас проблемы с кровообращением. Инсульты, зачастую, могут быть связаны с проблемами артерий, вен и сердца.
Правило девятое. Другие факторы
Немедленно обратитесь к врачу, если у Вас: — внезапная слабость или потеря чувствительности рук или ног; — резкое нарушение зрения; — трудности с произношением или пониманием простых предложений; — внезапная и интенсивная головная боль.
Правило десятое. Правильное мышление
Берегите себя и близких. Старайтесь сохранять бодрость духа и хорошее настроение. Внимательно относитесь к любым изменениям вашего самочувствия.
Как распознать инсульт? Признаки и симптомы


Количество просмотров: 134705
Что такое инсульт?
Инсультом является острым нарушением мозгового кровообращения. Оно наступает при закупорке или разрыве сосудов головного мозга. Нарушается кровоснабжение больших полушарий, нейроны голодают и погибают.
Инсульт бывает двух основных видов: ишемический и геморрагический. Чаще всего бывает ишемический (более 80% случаев). Он начинается из-за сужения и закупорки сосудов головного мозга. Нарушению кровообращения способствуют сгустки крови и инородные тела (в том числе пузырьки воздуха от инъекций), попавшие в кровоток. Недостаток кислорода и питания вызывает гибель клеток мозга. Хотя такой инсульт развивается достаточно медленно, он часто сопровождается предвестниками, о которых речь пойдет ниже.
Геморрагический инсульт, а также субарахноидальное кровоизлияние, сопровождается выходом крови из сосудистого русла. Кровоизлияние может вызываться разрывом сосуда или истончением его стенки. Инсульт по геморрагическому типу всегда развивается очень быстро, за считанные минуты. Возникает резкая боль в голове, сравнимая с ударом кинжала. Заболевший теряет сознание, может начаться рвота. В ткани мозга образуется гематома (сгусток крови, синяк), которая сдавливает ближайшие отделы. Крупная гематома зачастую требует удаления хирургическим путем.
Во всех случаях необходимо как можно быстрее восстановить нормальное питание нейронов. Это остановит их дальнейшую гибель, поможет легче перенести болезнь и быстрее восстановиться.
Признаки инсульта
Есть определенные симптомы, по которым можно предположить патологию мозгового кровообращения. При их появлении нужно немедленно вызывать скорую помощь, ведь счет идет на минуты. Основные признаки инсульта:
-нарушение или спутанность сознания, когда человек не понимает, где находится;
-потеря сознания даже на несколько мгновений;
-головная боль, которая может сопровождаться тошнотой и рвотой;
-слабость в конечностях (только слева или справа);
-нарушенная чувствительность рук и ног;
-несвязанная невнятная речь;
-головокружение;
-зрительные расстройства (нечеткость зрения, сужение зрительных полей, косоглазие).
В состояние апоплексического удара у человека возникает состояние оглушенности, может быть повышенная сонливость или беспричинное возбуждение. Нарушается чувство равновесия, заболевший начинает запинаться на ровном месте и падать.
При некоторых видах инсульта человек не может дотянуться подбородком до ключицы. Это вызывается спазмом мышц затылка. Такие спазмы бывают при кровоизлиянии в мозг.
Тревожный знак – любая ассиметрия. Если слабость – то в одной половине тела, если нарушение зрения – то на один глаз. Это связано с тем, что при инсульте поражается обычно только одно из полушарий. И функции тела страдают «по диагонали» относительно поражения.
Простая экспресс-диагностика
Чтобы определить инсульт есть несложная технология. Любой может выделить признаки заболевания на основе мнемонической техники УЗП – Улыбнуться, Заговорить, Поднять.
Первым делом пусть больной попробует улыбнуться. При инсульте это не получится, улыбка будет кривая. Один уголок рта остается опущенным. Вместо улыбки в лучшем случае выйдет кривая ухмылка. Пусть ваш близкий скажет любую простую фразу. Тревожный знак, если он не может проговорить привычные слова или речь стала невнятной.
Затем нужно поднять перед собой две руки. При инсульте одна из них будет плохо подниматься или даже «уплывать» в сторону.
Факторы риска
Неправильный образ жизни, нездоровое питание, вредные привычки могут стать причиной инсульта.
Возникновение инсульта провоцируется
-атеросклерозом;
-курением;
-гипертонией;
-сахарным диабетом;
-алкоголем;
-наркотиками;
-лишним весом;
-малоподвижным образом жизни;
-пожилой возраст.
Вероятность инсульта выше у тех, кто уже перенес это заболевание несколько лет назад. Повторные инсульты переносятся гораздо тяжелее.
Особо среди факторов риска стоит назвать транзиторные ишемические атаки. В народе они больше известны как микроинсульт. Транзиторная ишемическая атака имеет преходящий характер и те же симптомы, что и инсульт. У человека возникает головная боль, кружится голова, немеет одна сторона тела, нарушается речь. Может возникнуть кратковременная потеря сознания. Главное отличие в том, что проявления микроинсульта проходят без внешних следов в течение дня.
При появлении признаков микроинсульта необходимо обратиться к врачу, даже если все прошло через 10 минут. Дело в том, что почти у половины пациентов в течение последующих пяти лет возникает полноценный инсульт.
Мужчины заболевают и умирают чаще женщин, особенно до 60 лет. Риск заболевания возрастает после 30 лет. Большинство случаев инсульта приходится на возраст старше 45, более 60% – после 65 лет.
Сочетание нескольких факторов существенно повышает риск развития инсульта. Не дожидаясь последнего удара, важно проводить профилактику и следить за своим здоровьем. Лучше не лечить такое сложное заболевание как инсульт, а предупредить его развитие.
Первая помощь при инсульте
Даже если присутствуют не все признаки, нужно как можно быстрее вызвать врача и по телефону описать, какие симптомы есть у заболевшего. До приезда скорой помощи больного удобно укладывают, ослабив все ремни, пуговицы, застежки. Изголовье должно быть приподнято на 30 градусов, а шея со спиной – находиться на одной линии.
Больному не дают еды и питья, чтобы не спровоцировать тошноту. Если началась рвота, голову наклоняют в сторону. Необходимо следить, чтобы рвотные массы не попали в дыхательные пути. Можно очищать рот с помощью свернутого платочка или бинта.
Важно обеспечить больному покой и приток свежего воздуха. Внимательно следите за дыханием. Если дыхание становится неритмичным или совсем пропадает, надо начать искусственное дыхание и непрямой массаж сердца.
ОБРАТИТЕ ВНИМАНИЕ!
Непрямой массаж сердца требует 60-70 надавливаний в минуту для взрослого человека. Через каждые 15 нажатий следует делать 2 быстрых вдоха, если реанимацию проводит один человек. Или 1 вдох на 4-5 нажатий, если реанимацию делают вдвоем.
Критерием правильности сердечно-легочной реанимации является пульсация сонной артерии на шее и поднятие грудной клетки в момент вдоха.
Для перенесшего инсульт обязательной является скорейшая госпитализация. Только в условиях стационара можно провести детальную МРТ-диагностику, компьютерную томографию, назначить интенсивную терапию.
После выписки пациента ожидает длительная реабилитация. Здоровые клетки мозга способны взять на себя функции утраченных. Самое важное здесь – регулярные тренировки, желательно под руководством специалиста. Потребуются особые упражнения для восстановления подвижности тела и занятия с логопедом для возвращения нормальной речи.
Человеческое здоровье очень хрупкое, а сердце и мозг являются самыми важными органами. Любые патологии в них очень опасны. В России ежегодно заболевают инсультом более 400 тысяч человек. В крупном городе ежедневно происходит 100-120 случаев заболевания. Большинство больных становятся инвалидами, причем до 30% получают тяжелую группу инвалидности. Лечение болезни в домашних условиях увеличивает риск осложнений.
Спасти человека можно только, если оказать необходимую медицинскую помощь в течение нескольких часов. Оптимально – не более 2-4 часов. Поэтому так важно уметь определить инсульт до приезда врача.
ПРОФИЛАКТИКА ИНСУЛЬТА ГОЛОВНОГО МОЗГА.
(Информация с сайта: http://stop-insult.ru/ в рамках Федерального социально — образовательного проекта «Стоп-инсульт».)
Среди болезней, приводящих к смерти, инсульт занимает четвертое место и лидирует среди причин инвалидности. Самый верный способ избежать инсульт – начать его профилактику.
Инсульт является одним из основных заболеваний, приводящих к инвалидности и летальному исходу. После него организм восстанавливается крайне тяжело. Именно поэтому стоит еще с молодости озаботиться тем, как помешать его возникновению. К счастью, способов профилактики инсульта существует достаточное количество, и все они будут описаны в данной статье.
Инсульт – это острое нарушение кровоснабжения головного мозга, при котором возникают общемозговые или (и) очаговые неврологические симптомы, сохраняющиеся больше 24 часов или еще раньше приводящие к смерти пациента. Инсульт делится на ишемический (иначе говоря, инфаркт; он вызывается закупориванием сосудов, вследствие чего ухудшается кровоснабжение участков мозга) и геморрагический (вызывается разрывом сосудом и кровоизлиянием в мозг, вследствие чего погибают нейроны и развивается отек мозга). Перенесенный инсульт становится причиной стойких нарушений речи, вестибулярного аппарата, возникновения параличей, что делает пациентов инвалидами, нарушает их социальную адаптацию.
Среди болезней, приводящих к смерти, инсульт занимает четвертое место и лидирует среди причин инвалидности. Самый верный способ избежать инсульт – начать его профилактику.
ПРОФИЛАКТИКА ИНСУЛЬТА ГОЛОВНОГО МОЗГА
Профилактика инсульта головного мозга бывает первичной и вторичной. Первичная профилактика направлена на препятствование возникновению инсульта, а вторичная включает в себя комплекс мер, призванных предотвратить образованию повторного инсульта.
ФАКТОРЫ РИСКА РАЗВИТИЯ ИНСУЛЬТОВ
Факторы риска развития каких-либо заболеваний, принято делить на модифицируемые (на которые человек может оказать влияние) и немодифицируемые (не зависящие от него).
К модифицируемым факторам относят стойкое повышение артериального давления, заболевания сердечно-сосудистой системы (стенокардия, инфаркт миокарда, сердечная недостаточность), увеличение содержания в крови холестерина и липопротеинов низкой плотности, сахарный диабет, ожирение, злоупотребление спиртными напитками, курением, частая подверженность стрессам и психоэмоциональному напряжению, низкая физическая активность.
К немодифицируемым факторам риска развития инсульта относят возраст (к старости вероятность заработать инсульт возрастает), пол (мужчины болеют чаще), наследственность.
КАК ПРЕДУПРЕДИТЬ ИНСУЛЬТ
Факторов, зависящих от самого человека, выше перечислено достаточно много, поэтому чтобы избежать инсульта, необходимо начать корректировать устоявшийся образ жизни.
Диета
Поскольку повышенный уровень холестерина в крови, ожирение, сахарный диабет и артериальная гипертензия являются одними из главных факторов риска развития инсульта, то диета должна быть направлена на:
- снижение липопротеинов низкой плотности в крови;
- поддержание массы тела в пределах нормы;
- контроль за уровнем сахара и артериального давления.
Рацион следует обогатить продуктами, содержащими омега-3 полиненасыщенные жирные кислоты и витамин E (морская рыба, оливковое, подсолнечное масло), магний (фасоль), калий (чернослив, курага, банан), антиоксиданты (овощи и фрукты, особенно гранаты и цитрусовые).
Рекомендуется пить больше воды, включать в пищу цельные злаки, крупы, орехи, бобы.
Следует заменить жирные молочные продукты на диетический кефир и обезжиренный творог, а жирное мясо – на постное. Это поможет избежать повышения уровня холестерина в крови.
Соль, поглощаемая вместе с пищей, провоцирует развитие инсульта, поэтому нужно сократить в своем рационе число копченых, консервированных продуктов, полуфабрикатов, соусов.
Придется отказаться также от мучного и сладкого. В сдобах, выпечках, конфетах содержится не только много жиров, но и сахара, а повышение его уровня в крови – самый верный путь к возникновению инсульта.
Физическая нагрузка
Поскольку низкая физическая активность является одной из причин возможного развития инсульта, стоит всерьез задуматься о тренировке своего организма. Нет надобности каждый день посещать спортзал. Достаточно взять за правило совершать легкую пробежку, преодолевать пешком несколько километров и просто проводить больше времени за пределами душных помещений. Это улучшит кислородное питание головного мозга и, как следствие, кровообращение в церебральных сосудах.
Если вы живете в крупных городах, где экологическая обстановка весьма плачевная, стоит время от времени выбираться на дачу, на море, в горную местность, где воздух чистый и свежий.
Вредные привычки
Широко известно, что вредные привычки пагубно влияют на организм в целом и в несколько раз повышают вероятность развития инсульта.
В результате поглощения организмом никотина и сигаретного дыма поднимается давление, повышается вязкость крови, затрудняется ее приток в головной мозг, поэтому от курения необходимо отказаться.
Из алкоголя предпочтение стоит отдавать красному вину, так как содержащееся в нем вещество укрепляет сосуды и благоприятно воздействует на работу мозга, но ни в коем случае нельзя потреблять его в чрезмерных количествах. Иные спиртные напитки и вовсе вызывают скачки давления, приводят к гипертонии, которая в свою очередь является одной из основных причин развития инсульта, поэтому нужно строго ограничивать себя, каким бы сильным ни был соблазн.
МЕДИКАМЕНТОЗНАЯ КОРРЕКЦИЯ ДЛЯ ПРОФИЛАКТИКИ ИШЕМИЧЕСКОГО ИНСУЛЬТА
Увеличение уровня холестерина в крови и отложение на стенках сосудов атеросклеротических бляшек – одна из главных причин, приводящих к возникновению инфаркта. Помогают нормализовать липидный обмен и бороться с избытком «плохого» холестерина следующие группы препаратов:
- статины;
- секвестранты желчных кислот;
- фибраты;
- никотиновая кислота и омега-3-полиненасыщенные жирные кислоты.
Еще одним важным фактором риска развития инфаркта является артериальная гипертензия, поэтому для профилактики необходимо контролировать кровяное давление и при необходимости назначать гипотензивные препараты, снижающие его уровень. Они делятся на несколько групп:
- ингибиторы ангиотензинпревращающего фермента;
- блокаторы кальциевых каналов;
- диуретические средства;
- блокаторы рецепторов ангиотензина II.
Гипотензивная терапия должна протекать под строгим контролем лечащего врача, который при необходимости произведет ее коррекцию.
Риск возникновения инфаркта высок при сахарном диабете. Снизить уровень сахара в крови поможет инсулин и перероральные препараты, предназначенные для этого.
Чтобы провести вторичную профилактику инфаркта, следует обратиться к лечению, направленному на борьбу с тромбообразованием. Для данной цели показаны антиагрегантные и антикоагулянтные препараты. Обращаем Ваше внимание на то, что назначение медикаментов должно проводиться врачами и строго по показаниям.
ОСОБЕННОСТИ ПРОФИЛАКТИКИ ИНСУЛЬТА У ЖЕНЩИН
У женщин инсульт может развиваться из-за злоупотребления оральными контрацептивами, беременности с патологическим течением, дисгормональными расстройствами, вызывающими повышение уровня эстрогена. Данный гормон увеличивает свертываемость крови и приводит к тромбообразованию. Чтобы предотвратить это, необходимо контролировать уровень гормонов при приеме пероральных контрацептивов у лечащего врача и бороться с заболеваниями, провоцирующими расстройства гормонального фона (эндометриоз, мастопатия, поликистоз).
ОСОБЕННОСТИ ПРОФИЛАКТИКИ ИНСУЛЬТА У МУЖЧИН
У мужчин инсульт развивается в более молодом возрасте, чем у женщин. Во многом эта особенность связана со злоупотреблением алкоголя и курением, поэтому необходимо отказаться от вредных привычек во избежание возникновения заболевания. Также стоит избегать переутомления, стресса, правильно питаться и заниматься спортом.
Несомненно, инсульт – одно из самых опасных и тяжелых заболеваний. Но если тщательно следить за своим здоровьем, не губить его, вовремя лечить мучающие недуги, вероятность возникновения инсульта значительно снизится.
Инсульт в молодом возрасте: что нужно знать о заболевании

Адвент календарь 2020

Все про грибковую болезнь
Стоматология от А до Я
Азбука витаминных добавок

Когда разговор заходит об инсультах, в голове возникает образ человека пожилого возраста. Но болезнь «помолодела» – инсульты все чаще случаются в молодом возрасте. Врач рассказал, кто попадает в группу риска, и как защитить здоровье.
Долгое время считалось, что инсульт – болезнь пожилых людей. Однако сейчас специалисты отмечают, что она существенно помолодела. Чтобы разобраться в вопросе, узнать, как можно распознать инсульт, и есть ли способы предотвратить заболевание, мы обратились к специалисту.
Сергей Владимирович Кочерга, заведующий инсультным центром КП Кировоградской городской больницы скорой медицинской помощи, врач-невропатолог высшей категории простым и понятным языком рассказывает все, что нужно знать населению об инсультах.

– Сергей Владимирович, расскажите, пожалуйста, что такое инсульт и какие существуют виды болезни?
– Инсульт – это острое нарушение мозгового кровообращения в сосудах головного мозга, которое может привести к параличу и смерти, если вовремя не оказать помощь. Инсульты делятся на два типа: ишемический и геморрагический. Если говорить коротко, то ишемический инсульт – это тромб в одной из артерий головного мозга, затрудняющий снабжение мозга кислородом.
Геморрагический инсульт – это разрыв одного из сосудов головного мозга с кровоизлиянием в головной мозг.
– Существует стереотип, что инсульты поражают только людей пожилого возраста. Так ли это на самом деле?
– Не всегда. Заболевание, как говорится, действительно помолодело. Отделение у нас постоянно заполнено, иногда и переполнено. Бывает, за короткое время приезжают до десяти карет скорой помощи.
Понятно, что инсульт чаще случается у людей преклонного возраста. Обычно возраст наших пациентов колеблется от 60 до 80 лет, плюс – минус. Около 10% составляют люди в возрасте от 50 лет. К счастью, молодежь к нам привозят редко. Важно понимать, что инсульты могут случаться и у молодых людей старше 20 лет.
У пациентов в молодом возрасте более распространены геморрагические инсульты: при повышении давления у них происходит разрыв сосуда головного мозга и кровоизлияние.
Геморрагические инсульты чаще всего обусловлены генетикой и могут произойти в любом возрасте на фоне пороков развития сосудов головного мозга. Среди людей старшего возраста все же распространены ишемические инсульты с образованием тромбов в сосудах.

– Каковы основные причины инсульта? Заболевание возникает внезапно или есть какие-то предпосылки? Кто пребывает в зоне риска?
– Есть ряд причин, которые вызывают инсульт.
В зону риска попадают люди с:
- гипертонической болезнью;
- нарушениями ритма сердца;
- сахарным диабетом;
- избыточным весом;
- гиперхолестеринемией (повышенным холестерином);
- врожденными пороками сосудов головного мозга;
- вредными привычками, такими как курение, злоупотребление алкоголем и т.д.
И все же инсульт – это внезапная болезнь. Конечно, провоцирующим фактором при геморрагическом инсульте является высокое артериальное давление, которое и вызывает разрыв сосудов головного мозга. Ишемический инсульт может возникать на фоне повышенного артериального давления и нарушения ритма сердца.
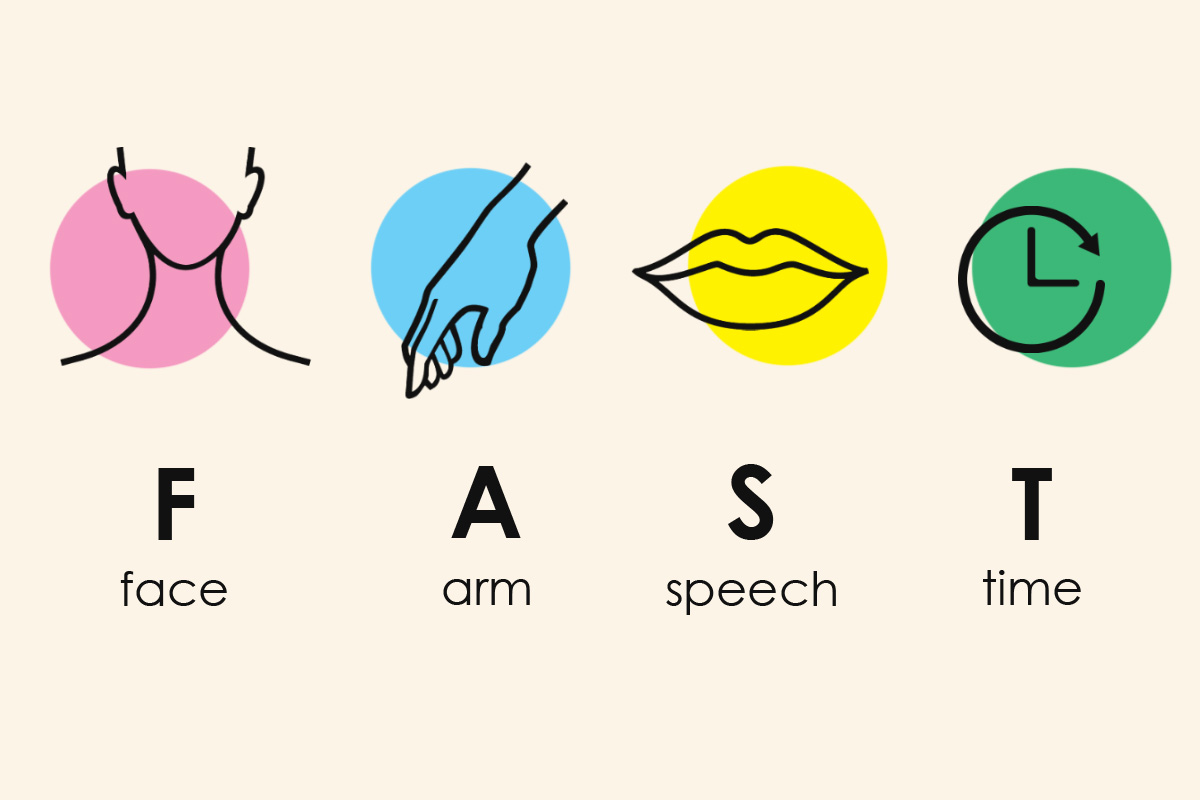
– Какие основные симптомы инсульта и как проявляется заболевание? Что такое правило FAST для определения заболевания?
– Главными признаками инсульта являются слабость в конечностях, нарушение речи, нарушение зрения, резкая головная боль, которую можно охарактеризовать, как «самая сильная боль в моей жизни». Иногда признаком заболевания является потеря сознания, но это случается не всегда, только вследствие кровоизлияния.
Также есть правило FAST, которое помогает определить заболевание. Расшифровывается оно так:
- F — face («лицо»): наступает асимметрия лица, оно перекашивается в одну из сторон. Также происходит девиация кончика языка, то есть он тоже перекашивается в одну сторону и, если вы просите больного высунуть язык, язык тоже будет смотреть не прямо, а в одну из сторон.
- A — arm («рука»): слабость в руке. Если просишь человека поднять медленно две руки одновременно, одну руку он поднимает, вторая остается неподвижной или поднимается гораздо медленнее.
- S — speech («речь»): нарушение речи. При просьбе человека произнести свои фамилию, имя, отчество, речь у человека либо замедляется, либо затрудняется (бессвязная речь), либо он вообще не может ничего произнести.
- T — time («время»): это время начала заболевания. Это крайне важно, потому что есть терапевтическое окно, в которое можно эффективно оказать такому больному помощь, и оно составляет 1-2 часа.
– Существует мнение, что женщинам сложнее восстановиться после инсульта, так ли это на самом деле.
– Нет, дело не в половой принадлежности. По статистике у женщин чаще случаются ишемические инсульты, у мужчин — геморрагические. Больше никакого разделения по половому признаку в инсультах нет. Пол не влияет на тяжесть состояния, на качество восстановления после заболевания. Все зависит от индивидуальных особенностей организма и времени оказания помощи.
– Сейчас многие говорят о связи между тяжестью и частотой различных видов инсульта и временем года. Сезонность инсультов существует или это выдумка?
– Частота инсультов зависит не от конкретного времени года, а от метеорологических и социальных условий. Есть сезонность в плане того, что ухудшения метеоусловий способствуют тому, что у людей с сердечно-сосудистыми заболеваниями и метеозависимостью могут обостриться или осложниться болезни. Так что, да, магнитные бури, ухудшение погодных условий, повышение атмосферного давления влияют на частоту инсультов, но не конкретное время года.
Кроме того, человек – существо социальное, поэтому стрессы, ухудшение качества жизни и любые социальные потрясения также могут спровоцировать проблемы со здоровьем и инсульты.
– Есть ли какие-то методы профилактики инсульта или болезнь невозможно предотвратить?
– По правде говоря, 40% наших пациентов могли бы к нам и не попасть. Невропатологи как спасатели, они уже тушат пожар. Но его можно избежать, если не допускать возгорания. Профилактика артериальной гипертензии на сегодня – это компетенция семейных врачей. При регулярном лечении артериальной гипертензии и сердечно-сосудистых заболеваний с нарушением ритма сердца риск возникновения инсульта гораздо меньше.
Профилактикой может служить лечение сахарного диабета, лечение гипертонической болезни, снижение уровня холестерина, снижение лишнего веса и ведение здорового образа жизни – больше двигаться, не переедать, не есть жирную пищу, не курить, отказаться или умеренно употреблять алкогольные напитки.

– Как оказать первую помощь при инсульте?
– Первая помощь при инсульте – это как можно быстрее вызвать скорую помощь. Все, вы сами помощь не окажете. Человека при инсульте срочно нужно везти в больницу, чтобы успеть уложиться в терапевтическое окно.
К сожалению, мы сталкиваемся в нашей практике со случаями, когда больных привозят уже в тяжелом состоянии, нередко они находятся дома с инсультом без лечения более двух дней. Но для того, чтобы помочь больному при инсульте, важно не терять времени.
Инсульты возникают в любом возрасте, поэтому следите за своим здоровьем.
Смотрите в видео, как ваше тело может предупредить вас мелкими ухудшениями состояния об инсульте.
Недавно в Twitter появилась публикация с фото, которая вызвала большой резонанс в сети. Автор предложил своим подписчикам угадать, что изображено на снимке. Некоторые микроблогеры предположили свою теорию: «Так вот что видят люди во время инсульта?» — предположил один из них. Блогеры предположили, что именно такую картину мира видит человек во время инсульта: все выглядит навязчиво знакомым, но ничего конкретного вы не можете распознать.
Научного подтверждения того, что именно это видит человек при инсульте нет. Симптомы зависят от очага поражения и от вида инсульта. Вы можете видеть как «мушки» перед глазами, так и помутненную картину мира или вовсе временно потерять зрение.
Подписывайтесь на наш telegram-канал и не пропускайте самые полезные материалы от Beauty HUB!
Лечение и профилактика инсульта в молодом возрасте
28 октября 2015
 Инсульт и алкоголь
Инсульт и алкоголь
Американские ученые выяснили, что употребление в течение недели 450 г вина (или 135 г крепкого алкоголя) женщинами и 1050 г (или 315 г крепкого алкоголя) мужчинами снижает риск возникновения инсульта. Но если дозу увеличивать, картина меняется: возможность ишемического инсульта по-прежнему уменьшается, а вот у людей, злоупотребляющих алкоголем, повышается риск геморрагического инсульта. Кроме того, повышает вероятность инсульта прием гормональных контрацептивов.
Курение – это один из основных факторов риска развития и инсульта, и других серьезных заболеваний. Некоторые исследования показали, что стоит только бросить курить – и через 5 лет вероятность возникновения инсульта из-за вредной привычки приблизится к нулю. Неожиданным средством защиты от инсульта можно считать кофе.Негативные эмоции как причина инсульта
Причиной инсульта могут быть и негативные эмоции, которые не имеют выхода. Как сказал Омар Хайям: «Злой человек – судьбы недолгий гость. Его сжигает собственная злость».
При стрессе активизируется симпатическая нервная система и выделяется адреналин, который косвенно повышает артериальное давление крови, учащает пульс и готовит организм к бою в ответ на стресс. Если есть церебральный атеросклероз, поражение микрососудов, возможно острое нарушение мозгового кровообращения. Особенно опасен стресс, который не имеет внешнего эмоционального выхода: хронические длительные негативные эмоции повышают риск возникновения инсульта. Как правило, к инсульту предрасположены тучные люди, с красным лицом, лысоватые (если речь идет о мужчинах). У людей гиперстенического телосложения (полных, с широкой костью) и красноватым оттенком кожи лица нередко повышено артериальное давление крови. Это означает склонность к геморрагическому инсульту. А вот у гипо- и нормостеников (изящного или нормального телосложения) чаще случается ишемический инсульт.
Инсульт вне возраста?
Инсульт возможен с младенчества. Конечно, в этом случае его причиной не может быть атеросклероз или мерцательная аритмия. У маленьких детей он связан с митохондриальными заболеваниями, при которых происходят нарушения обмена веществ, вызванные поломкой в генах. Характерно возникновение ишемических инсультов уже в первые месяцы жизни. Спасти таких детей можно, но, как ни печально, прогнозы для них малоутешительные. Ведь дело в их генотипе, когда имеется целая цепочка болезней. Также у людей молодого и среднего возраста чаще, чем у пожилых, диагностируется особый подвид гееморрагического инсульта – арахнокровоизлияния, вызванные разрывом поверхностно расположенного мозгового сосуда, который часто имеет дефект от рождения. Причина омоложения инсульта – в неблагоприятных социально-экономических условиях, частых стрессах, которые люди в 25-35 нередко пытаются снять пристрастием к алкоголю и сигаретам.
Однако инсульт все же остается болезнью пожилых людей. У людей пожилого возраста не хватает ресурсов для борьбы с внешними факторами – стрессами, заболеваниями. Также накапливается много внутренних конфликтов. Кроме того, у пожилых слабее адаптация к сбоям с кровообращением. У женщин до наступления менопаузы (примерно до 50 лет) шансы столкнуться с инсультом минимальны. Этому способствует естественный гормональный фон. Точнее, уровень эстрогенов обороняет женщин детородного возраста от развития атеросклероза – одного из основных виновников инсульта. По этой же причине сосуды у женщин стареют не так быстро, как у мужчин. В 45-50 лет гормональный фон женщины меняется. Вот почему количество инсультов у женщин и мужчин «выравнивается» примерно к 60 годам.
Диагностика инсульта
Для диагностики инсульта применяют современные виды томографии – компьютерная (КТ) и магнитно-резонансная (МРТ). На их основании определяется структура головного мозга, объем и локализация очага поражения, в том числе и возможность обратимости этого очага. С помощью томографии позволительно выяснить, есть ли полутень, что еще можно предпринять для рассасывания тромба. Считается, что это нужно делать в первые 4,5 часа после начала инсульта. На самом деле это стандартизированный подход, применимый не во всех случаях.
У некоторых людей часть мозга может восстановиться и после 5-6 часов. Все это определяется посредством перфузионной томографии (она же КТ). При всех достоинствах КТ она противопоказана некоторым людям (например, беременным), потому что имеется определенная доза радиоактивного облучения. А вот принцип МРТ строится на электромагнитном излучении. Оно практически безвредно и при определенных обстоятельствах его разрешено делать даже будущим мамам. В первую очередь человека осматривает невролог. Помимо томографии, определяющей вид инсульта, делается электрокардиограмма, ультразвуковое исследование сосудов головы и шеи. Человек обязательно наблюдается и другими специалистами – нейрохирургом, кардиологом, офтальмологом.
Лечение инсульта
То, что у нас называется лечением инсульта, — скорее, уже профилактика. Ведь прием кроверазжижающих препаратов и статинов – лекарственных средств, которые часто используются для снижения уровня холестерина в крови – профилактические мероприятия по предупреждению повторного инсульта. При ишемическом инсульте необходимо радикальное лечение по удалению тромба – либо хирургическим путем, либо медикаментозным (с помощью тромболитиков – препаратов, рассасывающих тромб). При геморрагическом инсульте тактика другая. В нашей стране проводят операции по удалению гематомы.
Оперативное лечение при геморрагическом инсульте – это мера по спасению жизни человека. Ведь при любом кровоизлиянии стремительно повышается внутричерепное давление, которое может подняться до критических границ. Вот почему проводится операция.
Стентирование сосудов в острой фазе инсульта применяются очень редко и только при ишемии. Стентирование – отличнaя профилактика инсульта. Нейрохирургами активно практикуется декомпрессия (трепанация черепа) при кровоизлияниях. Если такое лечение провести в первые несколько часов инсульта, прогноз существенно улучшается.Тромболизис (метод по введению тромболитиков) во всем мире применяют лишь в 5% случаев. Ведь у него есть немало противопоказаний. У нас в стране его практически не проводят и из-за того, что часто не выдерживается так называемое «терапевтическое окно» — время, когда человек должен быть доставлен в клинику. Это, как уже говорилось, 4,5 часа после начала процесса. Применяют другие методы лечения – сосудистое лечение, противоотечное лечение и, конечно, нейропротекторное лечение – направленное на сохранение и восстановление так называемой полутени (ткани головного мозга, пострадавшей от острого нарушения мозгового кровообращения, которую можно спасти). Лечение в этом случае происходит с помощью медицинских препаратов.Микроинсульт
Микроинсульт – это преходящее нарушение мозгового кровообращения, которое регрессирует (останавливается) в течение 24 ч после своего наступления. Можно сказать, что это первый звоночек, предвестник инсульта. Если в течение 3 месяцев после него не предпринять никаких мер, в 60% случаев это может завершиться инсультом. Лечение микроинсульта должно проходить только в стационаре. Нужно срочно обращаться к врачу, делать МРТ, УЗИ сосудов шеи, сдавать анализы крови на сахар, содержание липидов, измерять кровяное давление. И устранять причину.
Реабилитация после инсульта
Реабилитация — это «реконструкция» утраченных функций мозга после перенесенного инсульта. Все зависит от того, что поражено. Если есть нарушение движения, принимаются меры, направленные на его восстановление. Радость движения можно вернуть полностью даже пожилым людям. Ситуация тяжелая при органических поражениях психики, восстановить их очень сложно. В данном случае принимаются меры, направленные на то, чтобы человек мог обслуживать себя сам. Особенно важна ранняя реабилитация, которая в идеале должна начаться уже через сутки после инсульта. Наряду с неврологом этим должны заниматься реабилитолог, афазиолог (врач по речи), физиотерапевт (доктор, практикующий методы немедикаментозного лечения), эргoтерапевт (специалист, тренирующий навыки самообслуживания). Причем это не примитивные тесты вроде сжимания или разжимания эспандера. Нужно восстанавливать навыки бытового обслуживания: учить поднимать чашку, держать ложку и так далее.
Однако некоторые меры восстановления имеют противопоказания. Например, есть метод электростимуляции, направленный на то, чтобы с помощью электрического тока воспроизвести утраченную связь между определенными участками тела и головным мозгом. Так возвращается в прежнее положение тот «мостик», который заставляет руку или ногу двигаться. К сожалению, электростимуляция противопоказана людям с заболеваниями сердца (мерцательная аритмия, полная поперечная блокада сердца), высокой артериальной гипертензией, активной формой ревматизма, частыми сосудистыми кризисами, наклонностью к кровотечению и кровоточивости, обширными трофическими язвами и ранами, острыми воспалительными процессами, лихорадкой. На первых этапах к реабилитации должны подключаться психотерапевты или медицинские психологи.
После инсульта, особенно геморрагического, возможно полное восстановление утраченных функций. Конечно, время реабилитации зависит от того, насколько обширным было поражение, как быстро была оказана медицинская помощь. Оно может занимать как минимум 2-3 месяца либо же понадобятся годы.
Как уберечься от повторного инсульта?
Обычно, выписывая пациента домой, ему назначают лекарства, дают советы по поводу ежедневного мониторинга артериального давления крови, пульса.
Диета против инсультаСредиземноморская диета, богатая растительными жирами, овощами и морепродуктами, идеально подходит для профилактики инсульта. Замечено, жители Средиземноморского региона, для которых такая еда привычна, значительно меньше болеют сосудистыми недугами (в том числе и заболеваниями сосудов головного мозга). Для профилактики инсульта необходимо контролировать артериальное давление крови. Если повышен уровень холестерина в крови, обязательно сделать особый анализ – липидограмму, чтобы выяснить, за счет чего произошло такое повышение. Абсолютно для всех актуальна физическая активность. Обычная получасовая ежевечерняя прогулка предохраняет от инсульта и других болезней. Также следует делать скрининговое ультразвуковое исследование сосудов шеи (допплер) для своевременного обнаружения склеротических изменений.
Не пропустите первые признаки инсульта

- 54
В цивилизованных странах ежегодно регистрируются сотни тысяч случаев инсульта. К сожалению, если «пропустить» первые минуты и часы этого грозного заболевания, процесс становится необратимым… Вот почему так важно знать правила первой помощи при инсульте
Когда происходит инсульт?
Инсульт происходит, когда перекрывается просвет или разрывается стенка какого-либо сосуда, расположенного в головном мозге. Инсульт может быть ишемическим (когда тромб полностью перекрывает просвет кровеносного сосуда) и геморрагическим (когда рвется стенка артерии, снабжающей кровью тот или иной участок мозга, образуется гематома). При этом, естественно, нарушается нормальный режим кровоснабжения и начинается гибель клеток головного мозга. Процесс повреждения структур мозга может развиваться крайне стремительно, и чем дольше человеку не оказывается должная медицинская помощь, тем больше необратимых изменений происходит.
Из-за чего случается инсульт
Какой-то одной причины возникновения инсульта не существует, поэтому принято говорить о комплексе факторов риска, которые могут привести к инсульту. В первую очередь это, конечно, наследственность. Если у человека «слабые» сосуды (то есть наблюдается генетически обусловленная слабость соединительной ткани), у него может развиться аневризма (расширение или расслоение стенки сосуда, питающего головной мозг), которая, достигнув определенного размера, может «порваться» и произойдет геморрагический инсульт. Если же у человека есть склонность к накоплению «плохого» холестерина, то в его сосудах будут образовываться атеросклеротические бляшки, сужающие просвет и способствующие образованию тромбов. «Работают» и такие факторы риска, как курение, гипертония, аритмия, избыточный вес и сахарный диабет. Поэтому чувствовать себя застрахованным от инсульта не может никто.
Учим правила инсульта
«Да зачем они мне, — скажете вы, — я же вполне здоровый человек, да и в круг моих родных и знакомых входят молодые, полные жизненных сил, люди». К сожалению, инсульт редко интересуется возрастом того, к кому приходит. Безусловно, в группе риска находятся мужчины старше 45 лет и женщины старше 55 лет, но сегодня нередки случаи инсульта и у 30-летних, и у тех, кому только исполнилось 25. Причем, чем моложе человек, тем менее ожидаемыми у него могут быть признаки, характерные для инсульта, а следовательно — тем дольше он будет оставаться без помощи, и тем более печальными могут оказаться последствия мозговой катастрофы.
Подозреваете инсульт?
Не откладывайте, если вы плохо себя чувствуете или думаете, что ваше состояние серьезное. Звоните 103.
Улыбнись — заговори — подними руки
Симптомы инсульта, как правило, развиваются очень быстро. Сценарий, примерно одинаков, может меняться только последовательность их возникновения. Обычно у человека начинается приступ резкой, нестерпимой головной боли, он жалуется на то, что голову буквально «разрывает». Может измениться походка, она становится неустойчивой, человек падает, или начаться парез (онемение) мышц конечностей или лица. Для инсульта характерен односторонний парез, когда мышечная слабость проявляется только на левой или на правой стороне тела. Из-за этого у больного как бы «перекашивается» рот и даже изменяются черты лица. Речь становится менее четкой — или замедляется, или, наоборот, человек начинает говорить очень быстро, но непонятно. Также возможны туман перед глазами, расфокусировка взгляда, больному становится трудно формулировать свои мысли и подбирать слова.
Врачи рекомендуют запомнить три основных приема распознавания симптомов инсульта: УЛЫБНИСЬ — ЗАГОВОРИ — ПОДНИМИ РУКИ (УЗП)
- Попросите человека УЛЫБНУТЬСЯ. При инсульте улыбка получается «кривой», поскольку мышцы одной стороны лица слушаются гораздо хуже.
- ЗАГОВОРИТЕ с ним и попросите ответить на простой вопрос, например: «Как тебя зовут?» Обычно в момент мозговой катастрофы человек не может связно выговорить даже свое имя.
- Предложите ему ПОДНЯТЬ ОБЕ РУКИ одновременно. Как правило, с этим заданием больному справиться не удается, руки не могут подняться на один уровень, поскольку одна сторона тела слушается хуже.
Что делать дальше?
Срочно, без промедления, вызывайте скорую помощь. Если это невозможно — везите больного в ближайшую больницу или медпункт самостоятельно. Но очень-очень быстро! Не надо ничего ждать, а тем более «вестись» на слова пострадавшего о том, что «сейчас все пройдет». Если это инсульт — то ничего не пройдет, больному станет хуже, он может умереть или остаться глубоким инвалидом на всю жизнь!До приезда бригады скорой помощи (или пока вы везете пострадавшего в больницу), нужно сделать следующее:
- уложить его так, чтобы голова была выше туловища, предоставить доступ свежего воздуха (открыть окно, при невозможности — вывести больного из душного помещения на улицу), снять всю стесняющую одежду (воротнички, манжеты, ремень);
- положить одномоментно под язык 10 таблеток глицина. Внимание! Не путать с нитроглицерином (он противопоказан при мозговых катастрофах. ), а именно Глицина ® — препарата, доказано улучшающего мозговое кровообращение. С 1999 года глицин введен в табель оснащенности всех бригад скорой помощи, но чем раньше больной получит препарат, тем лучше, поэтому лучше, если он будет в вашей офисной или домашней аптечке постоянно;
- измерьте артериальное давление, скорее всего, оно будет повышенным, поэтому человеку нужно дать препарат, который он принимает «от давления» постоянно (в случае, если ему этот препарат назначен врачом). Если лекарства под рукой нет — опустите ноги больного в таз с горячей водой;
- если начинается рвота — поверните голову больного набок, чтобы рвотные массы не попали в дыхательные пути. Когда рвота прекратится — постарайтесь снова дать больному глицин и его лекарство от гипертензии.
Если после комплекса этих мероприятий человеку «полегчало» — это не означает, что инсульт прошел стороной. Расслабляться рановато, поскольку все вышеописанные симптомы могли быть признаками транзиторной (преходящей) ишемической атаки (ТИА), то есть сосуд головного мозга был перекрыт не полностью, а лишь частично. Но подобный приступ в любой момент может обернуться и настоящим инсультом. Предотвратить его смогут лишь квалифицированные действия медиков, качественное обследование сосудов головного мозга, которое возможно только в клинике, и, конечно же, адекватная терапия этого состояния.



