Акроцианоз что это почему и при каких болезнях возникает
Кардиосклероз сердца
Кардиосклероз представляет собой патологический процесс, ведущий к локальному или диффузному разрастанию соединительной ткани в сердце, вследствие чего образуются рубцы различного расположения и величины. Мышечные клетки сердца замещаются на нефункциональную ткань, происходит деформация клапанов и мышца теряет свои сократительные способности.
Причины заболевания
В Большой Медицинской Энциклопедии выделяется 3 основные причины кардиосклероза:
 наличие воспалительных процессов, которые поражают сердечную мышцу;
наличие воспалительных процессов, которые поражают сердечную мышцу;- сужение крупных сосудов сердца, в результате чего развивается гипоксия, и возникает недостаточность кровоснабжения среднего мышечного слоя сердца;
- увеличение органа в объеме и растяжение его стенок.
Помимо этого на возникновение кардиосклероза оказывают влияние образ жизни и генетическая предрасположенность.
На развитие патологии наиболее сильно влияют:
- курение;
- постоянные стрессы;
- отсутствие физических нагрузок, неактивный образ жизни;
- употребление в больших количествах острой и жирной пищи;
- систематическое переедание и избыточный вес;
- злоупотребление алкоголем;
- частые и длительные тяжелые физические нагрузки;
- наследственность.
Симптомы
 Данное заболевание часто развивается без каких-либо проявлений. Особенно это касается умеренной степени диффузного кардиосклероза, а также очаговой формы. Специалисты обычно связывают этот диагноз с нарушением ритма сердечной мышцы или болевым синдромом. Иногда аритмии разной степени – первые признаки развивающегося склерозирования. При диффузной форме кардиосклероза они могут сопровождаться нарушениями сокращения сердца или сердечной недостаточностью. Чем больше тканей поражено, тем сильнее будет проявление симптомов кардиосклероза.
Данное заболевание часто развивается без каких-либо проявлений. Особенно это касается умеренной степени диффузного кардиосклероза, а также очаговой формы. Специалисты обычно связывают этот диагноз с нарушением ритма сердечной мышцы или болевым синдромом. Иногда аритмии разной степени – первые признаки развивающегося склерозирования. При диффузной форме кардиосклероза они могут сопровождаться нарушениями сокращения сердца или сердечной недостаточностью. Чем больше тканей поражено, тем сильнее будет проявление симптомов кардиосклероза.
При атеросклеротической и постинфарктной формах симптомы кардиосклероза сердца примерно одинаковы:
- ритм сердца прослушивается с перебоями;
- затруднения с дыханием (одышка);
- усиленное сердцебиение;
- отек легких;
- боли в области сердца;
- увеличение печени, отеки конечностей, скопление жидкости в брюшной и плевральных полостях.
Обе эти формы заболевания могут сопровождаться артериальной гипертензией.
Выделенные симптомы кардиосклероза сердца развиваются по нарастанию, так как само по себе заболевание имеет тенденцию к прогрессированию по мере образования рубцов.
Диагностика
При постановке диагноза «кардиосклероз» кардиолог учитывает предыдущий анамнез – наличие ишемической болезни сердца, атеросклероза, перенесенных в прошлом инфаркта миокарда, ревматизма, миокардита и т. д. Также учитывается относительная стабильность аритмий (экстрасистолии, мерцательной аритмии) и сердечной недостаточности (акроцианоза, одышки, отеков).
Диагноз уточняется при помощи электрокардиографии (ЭКГ), эхокардиографии (ЭхоКГ), данными магнитно-резонансной томографии сердца (МРТ).
Определить форму заболевания бывает достаточно сложно. Особенно часто возникают затруднения при дифференциации миокардитического и атеросклеротического кардиосклероза.
О наличии атеросклеротической формы свидетельствует наличие гипертонической и ишемической болезни сердца, результаты велоэргометрической и фармакологической проб, ЭКГ-изменения.
Последствия кардиосклероза
Заболевание введет к ухудшению работы сердечной мышцы и повышению риска разнообразных осложнений. Даже если устранить причины и остановить патологический процесс, наличие соединительной ткани в миокарде ведет к неблагоприятным последствиям. В скором будущем с проблемами можно будет бороться хирургически или медикаментозно, но избавиться от них в полной мере пациент не сможет.
Самыми распространенными осложнениями и последствиями кардиосклероза являются:
- аритмии;
- ХСН;
- тромбоэмболия;
- аневризма сердца;
- СХУ;
- приобретенные пороки сердца.
Лечение
Для того чтобы подобрать наиболее эффективный способ лечения кардиосклероза сердца, врач назначает различные диагностические процедуры. Это необходимо для выявления степени поражения сердца рубцами, количества очагов, вида заболевания, а также определения причины возникновения.
При лечении кардиосклероза назначаются следующие мероприятия:
- эхокардиограмма;
- электрокардиограмма в динамике;
- МРТ;
- исследование коронарных сосудов.
Помимо этого кардиолог исследует анамнез пациента и определяет болезнь, послужившую толчком к развитию кардиосклероза.
Единой методики лечения кардиосклероза сердца нет. Комплекс лечебных мероприятий нацелен на устранение причин заболевания – атеросклероза при ИБС, воспаления сердечной мышцы, последствий инфаркта миокарда.
При постмиокардитической форме весь упор будет делаться на лечение инфекции или аллергической реакции, ставшей причиной кардиосклероза.
При диффузной атеросклеротической форме нужно снизить холестерин в крови больного и провести мероприятия, способствующие восстановлению циркуляции крови в коронарных артериях, коррекции артериального давления. Для этого прибегают к медикаментозной терапии с привлечением сосудорасширяющих средств и антикоагулянтов. Обязательно производится выбор терапии для уменьшения признаков сердечной недостаточности. На данном этапе лечение кардиосклероза сердца осуществляется с помощью сердечных гликозидов, мочегонных, бета-блокаторов и пр. Для коррекции нарушений проходимости коронарных артерий допустимо применение таких хирургических методов, как стентирование и аорто-коронарное шунтирование.
При лечении кардиосклероза корректируется диета больного, его физическая активность и образ жизни. В обязательном порядке необходимо вести здоровый образ жизни. Кардиолог может рекомендовать физические нагрузки – прогулки на свежем воздухе, а также комплекс лечебной гимнастики.
При лечении кардиосклероза в питании присутствуют следующие ограничения:
- отказ от употребления поваренной соли;
- контроль количества выпиваемой жидкости (за сутки);
- отказ от продуктов, возбуждающих нервную и сердечно-сосудистую систему (алкоголь, чай, какао, кофе);
- отказ от употребления жареного мяса и рыбы (только запеченный или тушеный вариант), а также продуктов, имеющих высокое содержание холестерина – субпродукты, яйца.
Частью комплексной терапии выступает санаторно-курортное лечение.
Профилактика
Для профилактики кардиосклероза врач назначает витамины, магний, калий антиаритмические препараты, которые укрепляют сердечно-сосудистую деятельность. Также необходимо регулярно проходить электрокардиографию.
Для нормальной деятельности сердца важно соблюдать режим сна и отдыха, следить за давлением, уклоняться от сильных нагрузок и гулять на свежем воздухе. Нужно употреблять пищу в умеренных количествах. Желательно исключить из рациона соленое, сладкое, жирное, острое, а также газировку и алкоголь. Пища должна быть богата витаминами и минералами. В основе рациона должно быть отварное мясо, рыба, овощи, фрукты и молочные продукты.
Клиника «АВС-медицина» предлагает Вам пройти диагностику и полный курс лечения кардиосклероза. Звоните нам по телефону + 7 (495) 223-38-83 и консультанты нашей клиники подробно ответят на все Ваши вопросы и запишут на прием к специалисту.
Синюшная кожа

Синюшная кожа представляет собой патологическое состояние (цианоз), характеризующееся возникновением синюшной окраски кожных покровов или слизистых оболочек. Обычно это обусловлено повышенным содержанием в крови восстановленного гемоглобина. Как правило, синюшная кожа является симптомом общего или местного снижения уровня кислорода в кровеносной системе, данное состояние может развиваться при наличии в организме различных заболеваний.
Цианоз может появиться на лице, губах, носогубном треугольнике, а также на пальцах рук, в принципе, на любом участке тела. Дополнительные симптомы: повышение потливости, одышка, мокрый кашель, высокая температура.
Классификация
В зависимости от происхождения синюшная кожа бывает следующих типов:
- сердечная – происходит из-за непродуктивного кровообращения и недостаточного поступления крови к тканям, наблюдается дефицит кислорода;
- дыхательная – вызывается нехваткой кислорода в легких, нарушением его поступления в кровь, остальные ткани и органы;
- церебральная – кислород не может присоединиться к гемоглобину, что приводит к ишемии клеток головного мозга;
- гематологическая – виной являются патологии крови;
- метаболическая – нарушается поглощение кислорода клетками тканей.
Обычно лишь дыхательный цианоз может исчезать спустя 10 минут после проведения оксигенотерапии. Все остальные типы сохраняются гораздо более продолжительное время.
В зависимости от скорости появления синюшная кожа бывает:
- острой;
- подострой;
- хронической.
По характеру распространения выделяют такие типы:
- центральный – проявляется на поверхности всего тела;
- периферический – провоцируется функциональными нарушениями сердца, артерий и развитием ишемии, особенно это появляется в области тканей рук, ног или лица;
- акроцианоз – появляется только на так называемых «крайних точках» (кончиках пальцев, крыльях носа, ушах, губах), провоцируется венозным застоем и хронической сердечной недостаточностью;
- локальный – обнаруживается при осмотре носоглотки, зева либо половых органов, обычно вызывается застоем крови.
Причины
В качестве самостоятельного симптома цианоз развивается очень редко. Синюшный окрас кожи или слизистых возникает из-за повышенной концентрации углекислого газа в крови. Такое чаще всего происходит при нарушении легочного газообмена, а также смешении артериальной и венозной крови.
Однако молниеносно развивающийся цианоз – это типичный признак тромбоэмболии легочной артерии, а также асфиксии. А вот синюшность, которая возникает от 10 минут до суток, считается симптомом воспаления легких, бронхиальной астмы, хронических заболеваний сердца и легких.
Случается, что цианоз развивается при продолжительном нахождении человека на высоте, тогда данный симптом считается неопасным для жизни человека. Это просто защитная реакция организма на негативное внешнее воздействие, специального лечения не требуется.
Также цианоз может выступать признаком заболеваний сердечно-сосудистой системы. Предшествовать возникновению синюшности кожи в этом случае могут такие симптомы:
- боли в груди;
- одышка;
- учащенный пульс;
- повышенная утомляемость;
- головные боли;
- нарушения сна и пр.
Иными причинами появления синюшности кожи могут стать следующие заболевания и состояния:
- патологии органов дыхания;
- патологии крови;
- судороги и эпилепсия;
- передозировка наркотиками;
- отек Квинке или анафилактический шок;
- отравления лекарственными средствами или ядами (например, алкоголем, нитритами, анилином, седативными средствами, препаратами с нитробензолом, сульфаниламидами, или фенацитином);
- такие инфекции, как чума и холера;
- пищевая токсикоинфекция;
- карциноид тонкого кишечника;
- нахождение в слишком душном помещении;
- наследственные формы метгемоглобинемии;
- наличие инородных тел в дыхательной системе;
- травмы, сопровождающиеся компрессией тканей;
- деформация груди;
- беременность;
- обморожения или переохлаждения.
У новорожденных
Синюшная кожа у новорожденных может развиваться при:
- аспирационной асфиксии;
- врожденных пороках сердца;
- врожденной пневмонии.
Иногда у новорожденных синюшная кожа является вариантом нормы, она вызывается не полностью прекращенным зародышевым типом кровообращения. В таком случае цианоз полностью устраняется без какого-либо лечения спустя 1-2 дня адаптации.
Диагностика
При синюшной коже диагностика направлена на выявление основного заболевания, с этой целью пациентам назначают прослушивание дыхания и сердечных тонов. Обязательно проводится сбор анамнеза заболевания, анализ жалоб.
Для получения более детальных данных могут назначаться такие виды лабораторной и инструментальной диагностики:
- анализ газового состава крови;
- общий анализ крови;
- пульсоксиметрия;
- спирография;
- Эхо-КГ;
- ЭКГ;
- рентгенография и КТ органов грудной клетки.
Может проводиться оценка реакции организма пациента на оксигенотерапию.
Во время каких болезней проявляется?
Синюшность кожи может наблюдаться при:
- нарушении кровообращения и патологиях сердца, сосудов (ишемическая болезнь сердца, атеросклероз, пороки сердца, тромбозы, варикозная болезнь, тампонада сердца и др.);
- патологии органов дыхания (туберкулез, отек легких, тромбоэмболия легочной артерии, воспаление легких, пневмоторакс, плеврит, бронхиальная астма, эмфизема легких, хроническая обструктивная болезнь легких, инфаркт легкого, дыхательная недостаточность и др.);
- судорогах и эпилепсии;
- патологии крови (анемии, полицитемии);
- чуме, холере;
- карциноиде тонкого кишечника;
- наследственных формах метгемоглобинемии;
- болезни Рейно;
- онкологии;
- остром панкреатите;
- невралгии;
- отеке Квинке или анафилактическом шоке.
К какому врачу обратиться?
При первых изменениях окраса кожных покровов не затягивайте с походом к врачу. Стоит обратиться к терапевту, кардиологу.
Профилактика
Как правило, профилактика синюшной кожи заключается лишь в своевременном лечении заболеваний, которые ее вызывают, и здоровом образе жизни.
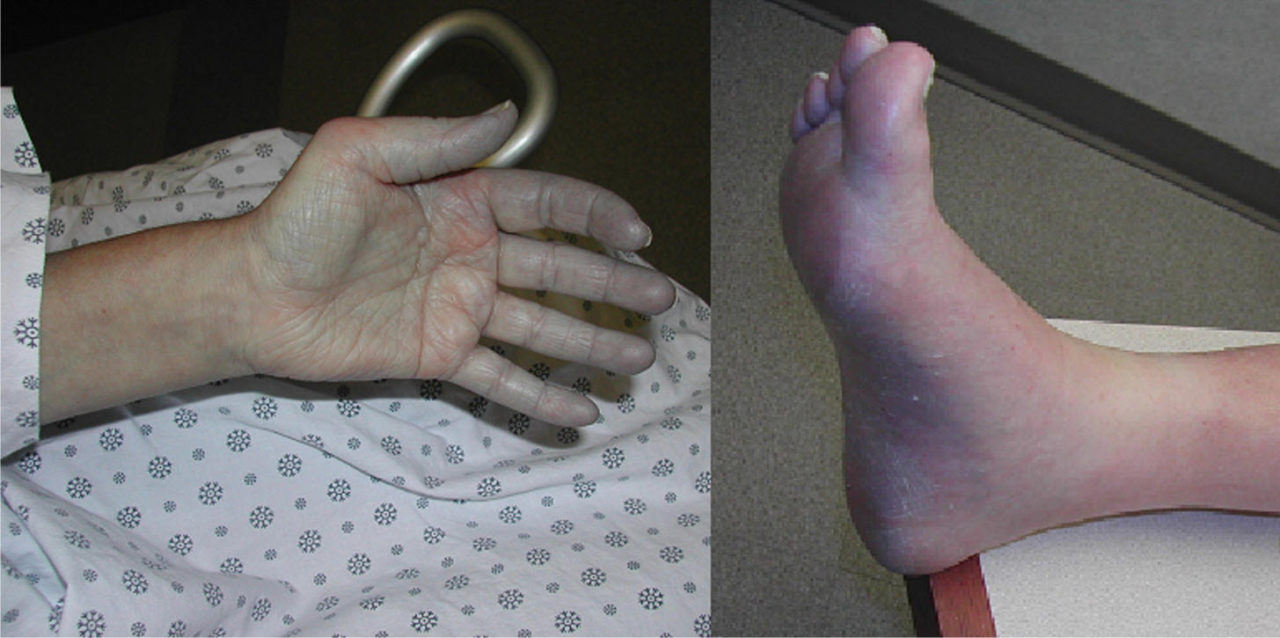
Акроцианоз
Акроцианоз – синюшный оттенок кожи, который возникает в результате недостаточного кровоснабжения мелких капилляров. Наиболее выражен на участках тела, максимально удаленных от сердца: пальцах конечностей, губах, кончике носа и ушных раковинах.
| МКБ-10 | I73.8 |
|---|---|
| МКБ-9 | 443.89 |
| DiseasesDB | 29444 |
Содержание
- Общие сведения
- Формы
- Причины развития
- Патогенез
- Симптомы
- Диагностика
- Лечение
Общие сведения
Термин «акроцианоз» впервые использовал в 1896 г. Крок (J. В. Crocq), который описал первичное расстройство тонуса периферических сосудов и назвал так одну из его форм.
Данное расстройство не является самостоятельным заболеванием, поскольку всегда возникает в результате каких-либо нарушений в организме.
Акроцианоз у новорожденных далеко не всегда является признаком наличия патологии – часто он выявляется в области стоп, кистей и носогубного треугольника у детей, рожденных раньше положенного срока. Признаки акроцианоза у грудных детей становятся более выраженными при переохлаждении, крике и сильном беспокойстве.
Формы
Ориентируясь на причину возникновения акроцианоза, выделяют несколько его типов:
- Анестетический, который возникает как реакция при воздействии холода на поверхность кожи. Незначительно выраженный цианоз является физиологическим явлением, развивающимся при понижении температуры кожи до 15 – 20° С.
- Эссенциальный или идиопатический. Эта обусловленная спазмом мелких артерий форма акроцианоза проявляется стойким синюшным оттенком губ, рук и других акральных частей лица у физически здоровых лиц женского пола во время полового созревания. Наблюдается даже в тепле и в условиях покоя, усиливаясь во время физической деятельности или под влиянием холода.
- Центральный или диффузный, который вызывается резким снижением уровня кислорода в малом круге кровообращения. Возникает при выраженном повышении содержания восстановленного гемоглобина в венозной крови (5,2 г %) в результате нарушения оксигенации крови в легких.
- Спазматический, который развивается как следствие спазма мелких сосудов в ответ на любые раздражители. Выявляется в подростковом возрасте у лиц с астено-невротическим синдромом.
Причины развития
Возникновение акроцианоза связано с повышенной утилизацией кислорода периферическими тканями либо с замедленной линейной скоростью кровотока, которые вызывают повышение восстановленного гемоглобина (дезоксигемоглобина) в венозной крови.
Анестетическая форма акроцианоза развивается вследствие повышенной утилизации кислорода организмом в процессе поддержания необходимого теплообмена. Кроме того, при охлаждении организма у некоторых здоровых лиц возникает внутрисосудистая аутоагглютинация (склеивание) эритроцитов, которая затрудняет периферическую циркуляцию крови.
Холодовые агглютинины (антитела, которые при воздействии низких температур вызывают образование конгломератов эритроцитов) могут также образовываться при инфекционном мононуклеозе, атипичной пневмонии, инфекционном гепатите, циррозе печени, лейкемии и некоторых хронических инфекциях.
Причина эссенциального акроцианоза остается невыясненной. Предполагается, что акроцианоз кистей рук и акральных частей лица в данном случае возникает в результате спазма артериол и расширения кожных капилляров и венул (так, стойкий цианотичный оттенок лица наблюдается у лиц, регулярно подвергающихся воздействию погоды и связанному с этим воздействием расширению сосудов).
При выраженном повышении уровня дезоксигемоглобина развивается центральный или диффузный тип акроцианоза.
Причиной центрального акроцианоза может быть:
- дыхательная недостаточность, возникающая при бронхолегочной патологии;
- стеноз легочного ствола;
- тромбоэмболия легочных артерий;
- сердечная недостаточность;
- венозно-артериальный шунт (дефект межжелудочковой перегородки, при котором наблюдается сбрасывание значительного количества венозной крови в прилегающую аорту), впадение полых вен в левое предсердие и некоторые другие пороки сердца.
Акроцианоз также может возникать при:
- отравлении ядами или медицинскими препаратами, при употреблении которых образуется сульфгемоглобин или метгемоглобин (производное гемоглобина, не способное переносить кислород);
- болезни Рейно (вазоспастическое заболевание, при котором наблюдается поражение мелких артерий и артериол);
- болезни Бюргера, которая является иммунопатологическим воспалительным заболеванием артерий и вен (в большинстве случаев мелкого и среднего диаметра);
- синдроме породней лестничной мышцы, который является осложнением радикулита шейного отдела позвоночника;
- синдроме шейного ребра (наличие дополнительного небольшого фиброзного образования);
- склеродермии (системный склероз, для которого характерно нарушение сосудистой иннервации);
- синдроме Судека (болевом синдроме, который возникает после травмы конечностей и сопровождается длительными трофическими и вазомоторными нарушениями);
- варикозном расширении вен.
Патогенез
Акроцианоз обусловлен повышенной концентрацией восстановленного гемоглобина в крови капилляров при резко замедленном кровотоке.
Степень выраженности акроцианоза зависит от количества восстановленного гемоглобина и ряда второстепенных факторов, которые не вызывают цианоз, но способствуют его возникновению. К таким факторам относятся:
- Толщина кожных покровов.
- Количество пигмента в коже (нормального или патологического). При значительной пигментации кожи (у цыган и т.д.), при желтухе или болезни Аддисона цианоз можно обнаружить только на слизистых или на ногтевом ложе.
- Концентрация в крови оксигемоглобина.
- Размеры, расположение и количество наполненных кровью функционирующих капилляров и венул, которые находятся в данной области кожи (включая вены подсосочкового слоя). Цианоз всегда более выражен на тонкой, слабо пигментированной коже, снабженной большим количеством кровеносных сосудов.
- Влияние на обнаженную кожу температуры окружающей среды.
- Повышение венозного периферического давления.
Развитие акроцианоза возможно при:
- Недостаточном окислении крови в легких. Оно возникает при понижении во вдыхаемом воздухе парциального давления кислорода, стенозе трахеи, аспирации инородных тел, которые препятствуют поступлению воздуха в альвеолы, при продолжительном легочном застое, хронической обструктивной эмфиземе легких и нарушениях дыхательной динамики легких.
- Повышенной утилизации кислорода в тканях, которая может быть следствием замедления кровотока при венозном застое (местного или сердечного происхождения) или недостаточного кровоснабжения (ишемии). Ишемия развивается при понижении ударного объема левого желудочка и снижении давления крови (при коллапсе, охлаждении и др.).
- Примешивании к артериальной крови значительного количества венозной крови (при прямом ее поступлении через венозно-артериальные шунты или при протекании крови по легочному руслу без процесса окисления в инфильтрированных или спавшихся участках легких). Для развития цианоза из венозного отдела в артериальный без окисления должна поступить треть объема крови.
Акроцианоз не всегда можно выявить в условиях покоя – часто он проявляется только тогда, когда при физической деятельности повышается расход кислорода одновременно с повышением сверх критической величины уровня восстановленного гемоглобина в капиллярной крови.
Симптомы
Симптомами акроцианоза являются:
- появление на стопах и опущенных вниз кистях болезненной синюшности при невысокой температуре окружающей среды;
- синюшный оттенок носа, губ и ушных раковин;
- усиление цианоза под воздействием холода (возможно и при наличии физических и психических перенапряжений) и его исчезновение в тепле и при подымании конечностей кверху;
- пастозность (легкая отечность) кистей, стоп и пальцев;
- усиленная потливость конечностей, которая сопровождает цианоз, возникающий при заболеваниях сердца.
Кожа при акроцианозе всегда холодная на ощупь и может терять эластичность.
Эссенциальный тип акроцианоза обычно сопровождается паралитическим расширением венул и субкапиллярного венозного сплетения.
При акроцианозе, развившемся в результате болезни Рейно, приступы побледнения и цианоза пальцев сопровождаются появлением болевых ощущений и последующим развитием некрозов тканей акральных частей. При воздействии холода и сильных эмоций наблюдаются спазмы артерий пальцев, расширение капилляров и периферический застой крови.
Центральный тип акроцианоза, возникший в результате поражений сердца, отличается темно-красно-сине-фиолетовым оттенком кожи, а при легочном его происхождении цвет кожи становится пепельно-серым.
Диагностика
Акроцианоз диагностируется на основании данных:
- анамнеза;
- общего и биохимического анализа крови;
- ЭКГ.
Дифференциально-диагностическое отличие акроцианоза от ангиотрофоневрозов и других ангионеврозов – проба с поднятием конечностей, при которой синюшный оттенок при наличии акроцианоза быстро исчезает.
Цианоз центрального происхождения отличается нормальной температурой кожи (при акроцианозе она понижена и приобретает после надавливания ярко-красный цвет) и стойким синюшным оттенком.
Лечение
Лечение акроцианоза направлено на устранение причины заболевания. Лечение включает:
- прием сосудорасширяющих средств;
- витаминотерапию;
- лечебную физкультуру;
- диетотерапию;
- массаж;
- физиотерапию.
Акроцианоз
, MBBCh, PhD, McMaster University, Hamilton, Ontario, Canada
- 3D модель (0)
- Аудио (0)
- Боковые панели (0)
- Видео (0)
- Изображения (1)
- Лабораторное исследование (0)
- Таблица (0)

Акроцианоз обычно встречается у женщин. Пальцы рук и кисти или пальцы ног и стопы, как правило, холодные на ощупь и имеют синюшную окраску (цианоз). Кисти и стопы иногда сильно потеют и могут припухать. Эмоциональный стресс или воздействие холода обычно усиливает синюшность, а согревание снижает ее. Боль отсутствует, кожа не повреждена.
Врачи ставят диагноз данного заболевания на основании постоянного характера симптомов, которые ограничены кистями или стопами пациента, при сохранении нормальной пульсации более крупных артерий (например, на запястье и лодыжке).
Лечение обычно не требуется. Тем не менее врачи могут рекомендовать избегать воздействия холода. Врачи могут назначать препараты, расширяющие артерии (например, блокаторы кальциевых каналов), но эти препараты, как правило, не помогают. Как правило, все, что требуется в данной ситуации, — это подтверждение того, что синюшность кожи не является признаком серьезного заболевания.
Дополнительная информация
Была ли страница полезной?
Также интересно
Видео


Последнее
Компания MSD и Справочники MSD
Компания «Мерк энд Ко. Инкорпорейтед», Кенилворт, Нью-Джерси, США (известная под названием MSD за пределами США и Канады) является мировым лидером в области здравоохранения и работает над оздоровлением мира. От разработки новых терапевтических методов для лечения и профилактики заболеваний — до помощи нуждающимся людям, мы стремимся к улучшению здоровья и благосостояния во всем мире. Справочник был впервые опубликован в 1899 году в качестве общественной инициативы. Продолжателем дела этого замечательного ресурса является Справочник Merck Manual в США и Канаде и MSD Manual в остальной части мира. Узнайте больше о наших обязательствах в рамках программы Глобальная база медицинских знаний.
- О нас
- Юридическая оговорка
- Разрешение
- Конфиденциальность
- Условия использования
- Лицензирование
- Обратитесь к нам
- Глобальная база медицинских знаний
- Справочник по ветеринарии (только на английском языке)
 This site complies with the HONcode standard for trustworthy health information:
This site complies with the HONcode standard for trustworthy health information:
verify here.
Лечение синюшности кожных покровов
Цианоз — клинический признак целого ряда патологий, при которых кожные покровы больных приобретают синюю окраску. Причиной подобных изменений является накопление в крови дезоксигемоглобина — гемоглобина, отдавшего кислород тканям. Кровь, обедненная кислородом, становится темной, просвечивается через кожу и делает ее синюшной. Наиболее отчетливо это заметно в местах с истонченной кожей — на лице и ушах.
Цианоз возникает у лиц с нарушениями кровообращения, приводящими к генерализованной или локальной гипоксемии.
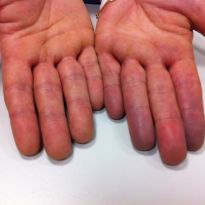
При недостаточном кровенаполнении капилляров развивается акроцианоз, который проявляется синюшностью кожного покрова пальцев рук и ног, кончика носа. Этот термин в переводе с древнегреческого языка обозначает «темно-синяя конечность».
Степень выраженности цианоза варьируется от едва заметной синюшности до фиолетового цвета кожи. Временный цианоз возникает при чрезмерной физической нагрузке, стойкий цианоз — при длительно текущих сердечных или легочных заболеваниях.
Классификация
Центральный цианоз имеет диффузный характер и максимальную степень выраженности. Он развивается при слабой артериализации крови, приводящей к гипоксии. В легких нарушается газообмен, в артериальной крови накапливается избыток углекислоты, что клинически проявляется посинением конъюнктивы глаз, неба, языка, слизистой губ и щек, кожи лица. Качественные и количественные изменения гемоглобина в крови приводят к нарушению ее транспортной функции и гипоксии. Акроцианоз локализуется на стопах, кистях рук, кончике носа, ушах, губах. Периферический цианоз считается вариантом нормы в первые дни жизни новорожденного ребенка. Его происхождение легко объяснить не полностью ликвидированным зародышевым типом кровообращения, особенно у недоношенных детей. Синюшность кожи усиливается при пеленании, кормлении, плаче, беспокойстве. Когда грудной ребенок полностью адаптируется в окружающем мире, цианоз исчезнет.
Акроцианоз у взрослых — признак варикоза, сердечной недостаточности, тромбофлебита, вегето-сосудистой дистонии, атеросклероза, артериита.
Выделяют несколько видов цианоза по происхождению:
- Дыхательный тип обусловлен недостаточным объемом кислорода в легких и нарушением транспортной цепочки его подачи к клеткам и тканям. Он развивается при возникновении полного или частичного нарушения движению воздуха по респираторному тракту.
- Сердечный тип — недостаточное снабжение кровью органов и тканей приводит к дефициту кислорода и посинение кожи.
- Церебральный тип развивается, когда кровь теряет способность присоединять кислород к гемоглобину и доставлять его к клеткам мозга.
- Метаболический тип развивается при нарушении поглощения кислорода тканями.
- Респираторный цианоз исчезает через 10 минут после оксигенотерапии, все остальные виды сохраняются длительно. Избавиться от акроцианоза помогает массаж мочки уха.
Симптоматика
Цианоз — это симптом опасных для жизни заболеваний. При центральном цианозе сначала синеет кожа периорбитальной и периоральной области, затем он распространяется на участки тела с наиболее тонкой кожей. Периферический цианоз максимально выражен на участках, удаленных от сердца. Он часто сочетается с набуханием и отеком вен шеи.
В зависимости от времени возникновения цианоз бывает острым, подострым и хроническим.
Цианоз не оказывает негативного влияния на общее самочувствие больных, но в совокупности с другими признаками основной патологии становится поводом для обращения к врачу. Если цианоз возникает внезапно, быстро нарастает и имеет значительную степень выраженности, то он требует оказания неотложной помощи.
Цианоз в зависимости от этиологии болезни сопровождается различной симптоматикой: сильным кашлем, одышкой, тахикардией, слабостью, лихорадкой и другими признаками интоксикации.
Цианоз при бронхолегочных заболеваниях проявляется фиолетовым оттенком кожи и слизистых оболочек и сочетается с одышкой, влажным кашлем, лихорадкой, потливостью, влажными хрипами. Эти симптомы характерны для приступа бронхиальной астмы, острого бронхита и бронхиолита, пневмонии. При ТЭЛА интенсивный цианоз развивается на фоне боли в груди и одышки, а при инфаркте легкого он сочетается с кровохарканьем. Больные с подобной симптоматикой требуют срочной госпитализации и проведения дыхательной реанимации.
При заболеваниях сердца цианоз является одним из основных симптомов.Он сочетается с одышкой, характерными аускультативными данными, влажными хрипами, кровохарканьем. Цианоз при пороках сердца сопровождается вторичным эритроцитозом, повышением гематокрита, развитием капиллярного стаза. У больных возникает деформация пальцев по типу барабанных палочек и ногтей по типу часовых стекол.
Цианоз не подлежит специальному лечению. При его появлении проводят оксигенотерапию и усиливают основное лечение. Терапия считается эффективной при уменьшении выраженности цианоза и его исчезновении.
При отсутствии своевременного и эффективного лечения заболеваний, проявляющихся цианозом, у больных возникает расстройство нервной системы, снижается общая резистентность организма, нарушается сон и аппетит, в тяжелых случаях человек может впасть в кому. Такое состояние требует оказания неотложной медицинской помощи в отделении интенсивной терапии.
Диагностика
Диагностику заболеваний, проявляющихся цианозом, начинают с выслушивания жалоб и сбора анамнеза. У больного выясняют, когда появилась синюшность кожи, при каких обстоятельствах возник цианоз, постоянный он или приступообразный. Затем определяют локализацию цианоза и уточняют, как меняется его оттенок в течение дня.
После беседы с пациентом начинают общий осмотр, устанавливают тяжесть его состояния и наличие сопутствующих заболеваний. Врач проводит аускультацию сердца и легких.
Затем переходят к лабораторным и инструментальным методам исследования
Что такое акроцианоз: появление болезни, лечение, профилактика
Акроцианоз — это синюшная окраска кожи, которая не является самостоятельным заболеванием. Это всегда симптом какой-то проблемы в организме. Причины такого явления в недостаточном снабжении артериальной кровью мелких капилляров. Акроцианоз проявляется на отдаленных от сердца участках нашего тела.
Почему развивается акроцианоз
Когда в венозной крови возрастает количество восстановленного (то есть не связанного с кислородом) гемоглобина, кожа приобретает синюшный оттенок на участках, удаленных от сердца. Такое явление может быть обусловлено дисбалансом между потребностью организма в кислороде и количеством поступающей к определенному участку крови.
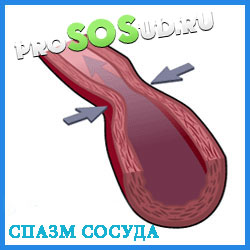
Причины такого дисбаланса могут быть в замедлении кровотока, в спазме сосудов. Чаще всего акроцианоз обусловлен хронической сердечной недостаточностью или врожденным пороком сердца, при которых снижается уровень кислорода в малом круге кровообращения.
Однако могут быть и другие причины, например, у девочек-подростков на фоне гормональной перестройки часто наблюдается спазм периферических сосудов, который приводит к изменению окраски кожи на некоторых участках.
Кроме того, причиной может быть варикоз или переохлаждение, так как обе эти проблемы приводят к заметному ослаблению кровотока. Нарушение работы симпатической нервной системы, отравление некоторыми веществами также в списке причин акроцианоза.
Такие заболевания, как астма или эмфизема легких тоже могут привести к акроцианозу.
Принято выделять виды акроцианоза в зависимости от его происхождения:
- центральный развивается при резком уменьшении количества кислорода в малом круге кровообращения, сердечно-сосудистой патологии;
- диффузный обусловлен нарушением работы правого желудочка;
- симпатический вызывает спазм сосудов в ответ на любые раздражители;
- эссенциальный бывает у подростков;
- анестетический развивается при переохлаждении.
Акроцианоз младенцев
Синюшность кожи может наблюдаться у новорожденных. Чаще всего это периферический акроцианоз, который является временным явлением. Еще его называют физиологическим, потому что он связан с особенностями организма новорожденных, который еще не адаптировался к новым условиям жизни вне материнского организма.

У многих здоровых малышей в первые дни нахождения дома остается зародышевый тип кровообращения, из-за этого у новорожденных можно увидеть синюшные участки, которые обычно локализуются вокруг рта, на кистях рук, на стопах.
Проявления акроцианоза усиливаются, когда ребенка пеленают, когда он кричит, беспокоится. Такое состояние длится недолго, по мере адаптации организма новорожденных оно полностью проходит.
В некоторых случаях синюшность кожи новорожденных может иметь такое состояние постоянно. Тогда это признак недостаточного насыщения крови кислородом и гипоксии.
Данное состояние требует пристального внимания, так как оно может быть обусловлено врожденными пороками сердечно-сосудистой системы и требовать срочной помощи. По этой причине педиатры считают необходимыми дополнительные обследования детей с акроцианозом, чтобы подстраховаться на случай патологий развития сердца.
Проявления акроцианоза
От состояния сосудов и кожи зависит в какой степени будет проявляться акроцианоз. Это может быть легкая синюшность, а может быть интенсивная и довольно темная окраска.
По локализации изменение окраски кожи чаще всего встречается в области губ, обычно их синюшность резко выделяется на фоне нормальной окраски языка, внутренней поверхности щек.
На втором месте по частоте — акроцианоз кистей рук и стоп, сопровождающийся такими же изменениями ногтей. Реже можно встретить синюшность некоторых участков лица, ушей. Это может быть подбородок, кончик носа, область носогубного треугольника.
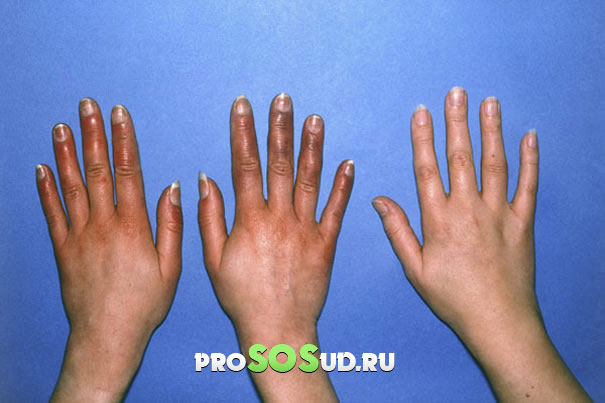
Если данное состояние обусловлено заболеваниями дыхательной системы или сердца, то синюшность будет сохраняться всегда. При спазмировании сосудов явление акроцианоза продолжается какое-то время в зависимости от продолжительности спазма.
Если причиной стало переохлаждение, то после отогревания все проходит, и кожа приобретает нормальный цвет. Ситуации могут обычными бытовыми, например, вы забыли перчатки, а на улице холодно, или несете тяжелую сумку, которая пережала вам сосуды на пальцах рук.
В этом случае кисти или пальцы могут посинеть, но как только восстановится нормальный кровоток, они приобретут свой обычный цвет.
Другие симптомы
- Локальное снижение температуры кожи;
- Локальная повышенная потливость;
- У пациентов кардиологического профиля отечность областей акроцианоза.
Болей при данной проблеме нет, но в некоторых случаях могут быть неприятные ощущения. При длительных проявлениях многие пациенты отмечают появление судорожных сокращений в области синюшности. Трофические нарушения не развиваются в местах изменения окраски кожи, это один из важных диагностических признаков.
Лечение
Для лечения акроцианоза прежде всего нужно выяснить причину, то есть поставить точный диагноз. Для этого врач беседует с пациентом, выясняет, при каких условиях появляется и пропадает синюшность.
При подозрении на сердечно-сосудистые нарушения проводятся диагностические процедуры для их выявления. ЭКГ, УЗИ сердца — стандартные исследования, но могут быть назначены и другие.Для уточнения диагноза может проводиться холодовой тест, который покажет реакцию сосудов.
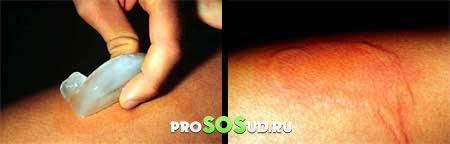
Тест кожи холодом.
Далее при устранении причин или облегчении состояния при сердечно-сосудистых патологиях кожа становится похожей по цвету на нормальную или, вообще, приобретает естественный цвет. Лечение назначают не по поводу самого акроцианоза, а по поводу его причины.
Медикаментозное лечение
- Витамины группы B;
- Витамин C;
- Рыбий жир в капсулах;
- Препараты кальция.
- Но-шпа;
- Папаверин;
- Растирания с камфорным маслом;
- Аппликации озокерита, парафина или грязевые;
- Контрастные ванночки для стоп или рук;
- Ванночки с лекарственными растениями.
При сердечно-сосудистых заболеваниях все лечение должно быть направлено на основное заболевание. В этом случае никакие другие меры не будут помогать, только комплекс мер принесет эффект. Сердечные препараты назначает кардиолог после тщательного обследования и постановки диагноза.
Если имеет место данная проблема новорожденных в периферической форме, то лечение не требуется вообще, просто нужно подождать немного.
Профилактика
Легче всего предупредить акроцианоз, который вызван переохлаждением. Нужно просто позаботиться о теплой одежде и не находиться на холоде слишком долго. Для профилактики проблемы, вызванной сосудистыми спазмами, подойдет активный и здоровый образ жизни. Обязательно гулять на воздухе, заниматься каким-то видом фитнеса или танцами, проводить закаливающие процедуры.
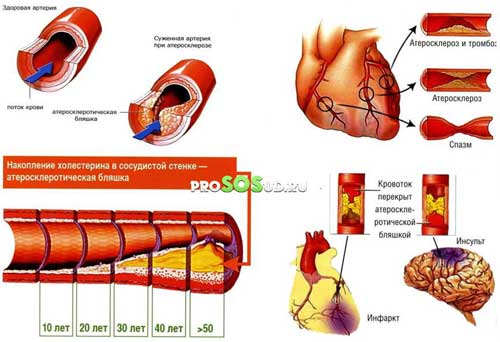
Предупреждением акроцианоза, вызванного сердечными патологиями, будет скорейшее обращение к врачу и начало лечения основного заболевания.


 наличие воспалительных процессов, которые поражают сердечную мышцу;
наличие воспалительных процессов, которые поражают сердечную мышцу;