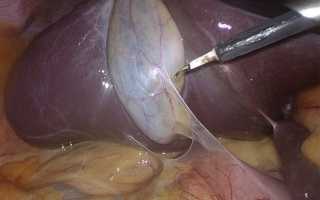
Болезнь хронический калькулёзный холецистит симптомы и признаки
Некалькулезный холецистит
Это воспаление желчного пузыря, не сопровождающееся образованием камней (конкременотов) в полости пузыря. Может быть острым и хроническим. Обычно сочетается с моторно-тоническими нарушениями желчевыводящих путей.
Факторы риска развития некалькулезного холецистита:
- застой желчи (ему способствуют аномалии и снижение тонуса желчного пузыря, голодание, несоблюдение режима питания, парентеральное питание);
- малоподвижный образ жизни;
- беременность;
- опущение органов брюшной полости;
- травмы;
- стресс;
- хронические воспалительные заболевания желудочно-кишечного тракта;
- серповидно-клеточная анемия;
- сахарный диабет;
- васкулиты (при системной красной волчанке, узелковом полиартериите).
Все перечисленные расстройства вызывают снижение моторной функции желчного пузыря, застой желчи и проводят к асептическому воспалению стенки желчного пузыря. Затем присоединяется патогенная или условно-патогенная микрофлора и воспаление приобретает инфекционный характер.
Некалькулезный холецистит симптомы:
- хронический процесс имеет прогрессирующее течение с периодами обострений и ремиссий;
- боль (обычно в правом подреберье, реже – в подложечной области), имеющая ноющий характер, может продолжаться от нескольких часов до недель, колики не характерны;
- боль усиливается при погрешностях в диете: употреблении жирных, жареных, острых, холодных блюд, яиц, газированных напитков, алкоголя;
- если боль приобретает постоянный характер, усиливается при перемене положения тела (например, наклонах вперед), иррадиирует в правые плечо, лопатку, поясничную область, — это может говорить о присоединении перихолецистита;
- нарушение пищеварения; — диспепсия: тошнота, отрыжка воздухом, горечь или неприятный привкус во рту; — интоксикация (подъем температуры, озноб) может говорить о наличии осложнений – эмпиеме желчного пузыря, холангите;
- атипичные формы холецистита могут имитировать эзофагит, нарушение моторики кишечника
Дифференциальная диагностика проводится с паразитарными инвазиями (описторхозом, лямблиозом и другими), калькулезным холециститом (желчнокаменной болезнью) и его осложнениями.
Основной метод диагностики — ультразвуковое исследование органов брюшной полости, выявляющее деформацию желчного пузыря, утолщение и уплотнение его стенок, возможные осложнения (спайки с близлежащими органами). Дополнительные методы: дуоденальное зондирование, холангиография, целиакография и другие.
Лечение обычно консервативное: соблюдение диеты и режима питания, спазмолитики, антибиотики, ферменты, холеретики и другие препараты.
Осложнениями некалькулезного холецистита могут быть: холангит, прободение стенки пузыря с перитонитом, гепатит, эмпиема.
Желчнокаменная болезнь
- Диагностика
- КТ и МРТ
- УЗИ
- Эндоскопия
- Эндосонография
- Гастроэнтерология
- ЖКБ
- Панкреатит
- Болезнь Крона
- ГЭРБ
- Гепатит и цирроз печени
- Обследование в гепатологии
- Варикозное кровотечение
- Асцитический синдром
- Герниология
- Паховые и бедренные грыжи
- Послеоперационные грыжи
- Диафрагмальные грыжи
- Онкология
- Рак желудка
- Рак толстой кишки
- Рак поджелудочной железы
- Опухоли печени
- ГИСО (GIST)
- Ожирение и диабет
- Диета после операции
- Бандажирование желудка
- Резекция желудка
- Гастрошунтирование
- Лечение сахарного диабета
- Лапароскопия
- Экстренная хирургия
- Острый аппендицит
- Острый холецистит
- Острый панкреатит
- Острая кишечная непроходимость
- Желудочно-кишечное кровотечение
- Ущемленная грыжа
- Перфорация полого органа
- Перитонит
- Хирургические технологии
- ICG – флуоресцентная навигационная лапароскопия
- ICG в гепатологии
- Современные технологии диссекции тканей
- Электрохирургия
- Сшивающие аппараты
- Методы гемостаза (остановка кровотечений)
- Лечение управляемым отрицательным давлением (раны, перитонит)
- Ферромагнитная хирургическая технология
- Пациентам
- Запись на консультацию
- Госпитализация
- Подготовка к операции
- Анестезия при операциях
- Профилактика осложнений
- Хирургия в эпоху COVID
- Диета после операции
- Наблюдение после операции
ЖКБ симптомы, клиника
Существует ЖКБ без симптомов и ЖКБ с симптомами. Если у пациента были проявления билиарной колики (боли в правом подреберье) говорят о симптомной ЖКБ. После возникновения первой билиарной колики риск осложнений ЖКБ (острый холецистит, холедохолитиаз) резко возрастает и превышает все риски операции. Этот факт имеет наибольшее значение при принятии решения. Остальные симптомы: тошнота, тяжесть в верхних отделах живота и др. также могут быть связаны с ЖКБ. Боли «под ложечкой» с опоясыванием настораживают в отношении сопутствующего панкреатита и холедохолитиаза.
Существует консервативное и оперативное лечение ЖКБ и хронического калькулезного холецистита. При оперативном лечении широко используют методы малоинвазивной хирургии: лапароскопию, эндоскопию. Ударноволновая литотрипсия не оправдала ожиданий метода лечения ЖКБ с сохранением желчного пузыря.
Лечение ЖКБ без операции
Лечение ЖКБ (хронического калькулезного холецистита) без операции основывается на низком риске опасных осложнений в определенных клинических группах. Используются препараты, которые изменяют литогенность желчи (т.е. камнеобразование) – препараты урсодезоксихолевой кислоты. Например, молодая женщина без жалоб на боли в животе, с выявленным одиночным конкрементом диаметром 5 мм вполне может рассчитывать на успех консервативного лечение препаратами урсодезоксихолевой кислоты. Среди недостатков – длительный (более 6 мес.) прием дорогостоящих препаратов, высокая вероятность повторного камнеобразования (рецидива) после прекращения приема препаратов.
ЖКБ операция или консервативное лечение
Важно не избежать операции, а избежать осложнений. Цена ошибки может оказаться инвалидностью на всю оставшуюся жизнь. Существует много трагических примеров, когда пациенты неоправданно долго отказывались от операции и врачи не могли спасти их от тяжелых осложнений ЖКБ. Но немало и других примеров, когда пациента уговаривали на операцию при отсутствие каких-либо жалоб, а после операции качество жизни резко ухудшалось. Сегодня постхолецистэктомический синдром – один из наиболее частых поводов для обращения пациентов к врачу после оперативного лечения ЖКБ. Поэтому выбор должен основывать на комплексном анализе различных рисков, который должен быть проведен опытным клиницистом. Тщательно выбирайте врача, получайте несколько консультаций. Читайте отзывы на форумах.
Отбор пациентов для консервативного лечения ЖКБ без операции
Критериями отбора являются:
— отсутствие желчных колик , болей в правом подреберье, повышения билирубина (желтухи) в прошлом
— холестериновый тип конкрементов (холестериновые конкременты рентгенопрозрачны – т.е. при выполнении рентгенографии или компьютерной томографии брюшной полости холестериновые камни не видны).
— Хорошая сократимость желчного пузыря (выполняется УЗИ с функциональной нагрузкой – до и после приема желчегонного завтрака)
ЖКБ диета. Диета после операции лапароскопической холецистэктомии.
Главными принципами диеты являются:
— исключение острых, перченых и маринованных продуктов.
— резкое ограничение алкогольных напитков (при панкреатите полное исключение)
— дробное питание не менее 4 раз в сутки. Исключить редкие и большие объемы пищи
Лекарства после неосложненной плановой холецистэктомии
В большинстве случаев после неосложненной плановой лапароскопической холецистэктомии приема лекарственных препаратов не требуется.
— в раннем послеоперационном периоде при болях прием НПВС (кеторол,
— ферментные препараты (креон, мезим), спазмолитические пре параты (ношпа, дюспаталин) в течение 1-2 недель при сохраняющемся дискомфорте и тяжести после приема пищи ли при сопутствующем хроническом панкреатите
— препараты урсодезоксихолевой кислоты если при эндосонографии (эндо УЗИ, ЭУС, эндоскопическое ультразвуковое исследование) были выявлены признаки микрохолелитиаза.
Что такое микрохолелитиаз при ЖКБ ?
Под микрохолелитиазом понимают наличие конкрементов диаметром 0,1-0,2 см и менее в желных протоках и желчном пузыре. Раньше говорили – резкое сгущение желчи. Выявить такие микроконкременты (микролиты) можно с помощью эндоскопической ультрасонографии (ЭУС, эндо УЗИ, эндосонография).
Микрохолелитиаз может являться причиной болей, холангита, желтухи, постхолецистэктомического синдрома. При этом стандартные методы (УЗИ, КТ, МРТ) изменений обычно не выявляют.
Новое в лечении ЖКБ
Новое в стратегии лечения ЖКБ и хронического калькулезного холецистита связано с правильным составлением лечебной программы (операция или нет, какая операция, если несколько операций – то в какой последовательности – например эндоскопическая папиллосфинктеротомия, затем лапароскопическая холецистэктомия). Важно не избежать операции, а избежать осложнений. Цена ошибки может оказаться инвалидностью на всю оставшуюся жизнь. Эти случаи на афишируются, но их много. Поэтому не сокращайте обследование, которое назначил Вам специалист.
Концепция «Безопасной холецистэктомии» связана с понятием «критической оценки безопасности» Critical View of Safety (CVS). В последние годы с целью увеличения безопасности операций в клиническую практику была внедрена ICG-флуоресцентная навигация, обеспечивающая более детальную визуализацию анатомических объектов. В хирургии ЖКБ данная технология позволяет улучшить визуализацию внепеченочных желчных протоков и снизить вероятность осложнений. В качестве вещества, обеспечивающего эффект флуоресценции, используется абсолютно безопасный индоцианин зеленый (ICG). При внутривенном введении большая часть ICG выводится через печень в желчевыводящие пути, что и обеспечивает свечение протоков при использовании специального высокотехнологичного оборудования. Это свечение является навигацией для хирурга и предупреждает его от неверных манипуляций.
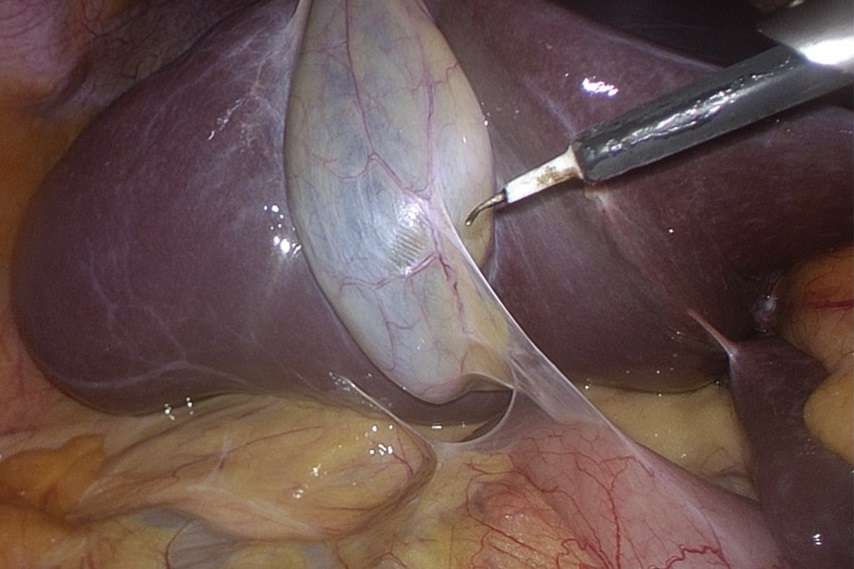 | 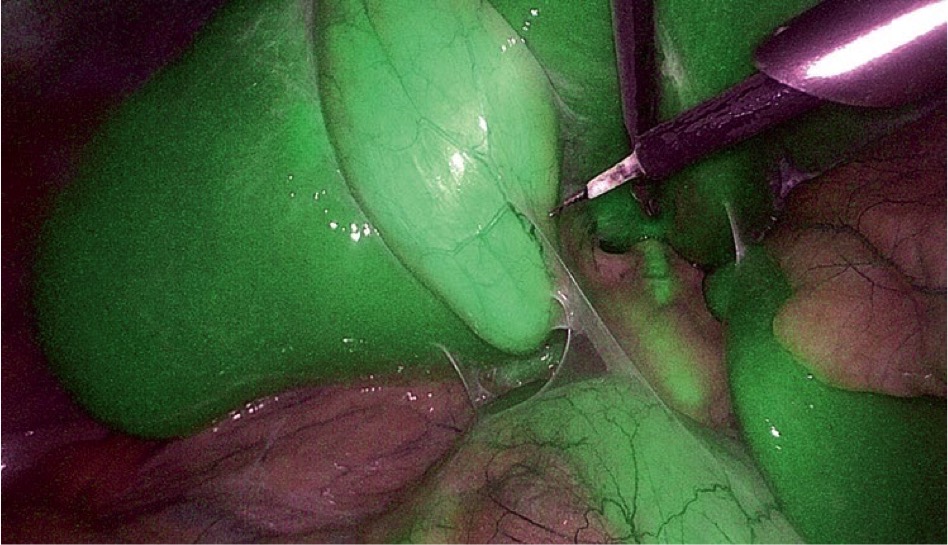 |
Рис. Обычная (слева) и флуоресцентная (справа) лапароскопия через 1 час после внутривенного введения ICG. Визуализируется флуоресценция в проекции пузырного протока и общего печеночного протока (в центре правой фотографии). Интенсивная флуоресценция от паренхимы печени (по бокам правой фотографии)
Таким образом, современные хирургические технологии позволяют индивидуализировать выполнение оперативного приема на основе интраоперационной навигации и уменьшить риск осложнений. По образному выражению ICG флуоресценция оказалась своеобразным GPS-навигатором в мире хирургии.
Новые хирургические методы в лечение ЖКБ и хронического калькулезного холецистита связаны также с уменьшением травматичности операций. Одно направление – уменьшение диаметра инструментов. Такую операцию называют минихолецистэктомией. Другое направление – сокращение количества проколов, вплоть до одного прокола. Такие операции называют SILS, однопрокольная холецистэктомия, операции из единого доступа.
SILS – это аббревиатура английских слов «хирургия через один прокол». Хирургия одного прокола – это более щадящий и косметичный вариант лапароскопической операции. При этом все более тонкие инструменты устанавливаются через одни прокол в области пупка, в то время как при традиционной лапароскопии выполняется 3-4 прокола длиной от 5 мм до 3 см. После правильно выполненной операции через один прокол маленький рубчик остается в пупке и никаких швов не видно. Использование данной технологии предпочтительно в плановой хирургии и при отсутствии избыточного веса у пациента.
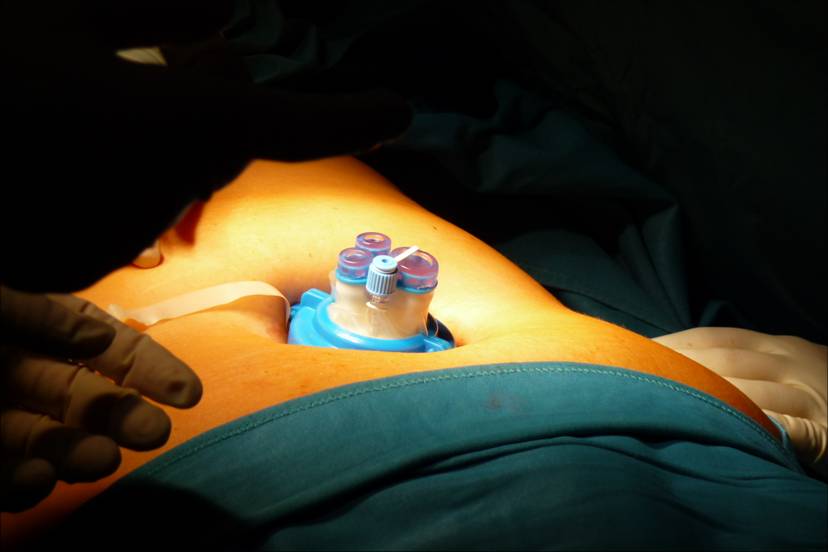
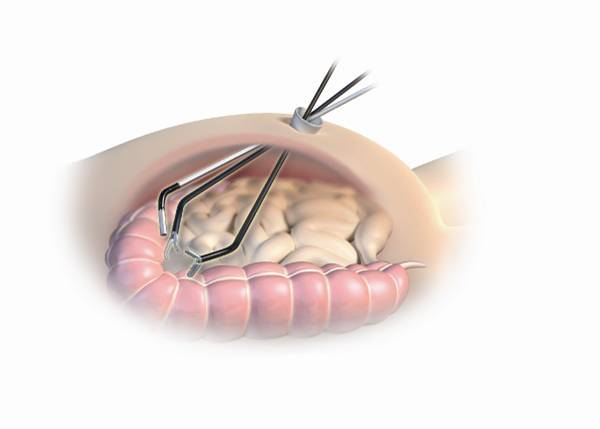
Если SILS не справляется
Если случай сложный и технологии «одного прокола» недостаточно, хирург осуществляет дополнительный прокол 5 мм. Суммарная агрессия все равно остается меньше традиционной лапароскопии.
Особенности инструментов для лапароскопии одного прокола
Это новейшие разработки компаний. Отличительная черта лапароскопов и инструментов для SILS – их изгибаемость во всех плоскостях. Это расширяет возможности визуализации и манипуляций хирург.
Стоимость лапароскопической операции. Стоимость лапароскопической холецистэктомии.
Часто мы слышим вопрос: Сколько стоит лечение ЖКБ? Сколько стоит лечение холецистита или Сколько стоит лапароскопическая холецистэктомия?
Вопрос о стоимости лечения, стоимости операции является достаточно актуальным. Нужно учитывать, какие услуги могут быть включены в оплату. Кроме того, затраты на лечение могут варьироваться в зависимости от индивидуального случая. Тем не менее существуют усредненные ориентиры.
Стоимость лечения обычно включает комфортные условия пребывания, а также расходные материалы и дополнительные диагностические процедуры.
Лечение холецистита

Холецистит – воспаление желчного пузыря. В зависимости от причины, он может быть каменным (калькулезным) или бескаменным (некалькулезным). Процесс воспаления связан с присоединением инфекции на уже имеющуюся функциональную проблему (в основном – дисфункция желчевыводящих путей с повышением или понижением тонуса, а также застой желчи). При холецистите, желчный пузырь выглядит отечным, гиперемированным, увеличенным в размере из-за застоя желчи. Отмечается болезненность, особенно при надавливании на область проекции желчного пузыря. Холецистит – заболевание, требующее адекватной и грамотной медицинской помощи.
В зависимости от характера течения заболевания, лечение холецистита различно.
Если своевременно не лечить холецистит, желчный пузырь в результате хронического воспалительного процесса будет деформироваться, покрываться рубцами, что приведет к еще большему затруднению отхождения желчи и дальнейшему формированию камней.
Одним из самых частых вариантов является хронический калькулезный холецистит. В патогенезе возникновения камней желчного пузыря лежит застой желчи, нарушение нормального обмена липидов в организме, нерациональное питание, а также, наследственная предрасположенность.
Лечение холецистита – операция или таблетки?
Лечение холецистита, его некалькулезной формы, может быть медикаментозным. Адекватную схему лечения холецистита может подобрать только врач-гастроэнтеролог. Самолечение холецистита может привести к негативным последствиям и осложнениям.
Лечение хронического калькулезного холецистита не может ограничиться приемом лекарственных препаратов – они помогут только избавиться от симптомов болезни, но не вылечить ее. Существуют еще методы лечения калькулезного холецистита без операции – например при помощи ударно-волновой литотрипсии, но удалив камни, не избавившись от причины их формирования, нельзя добиться стойкого регресса болезни. Тем более что для такого лечения хронического калькулезного холецистита необходим определенный размер камней (в идеале всего 5мм). Поэтому самый надежный и верный способ лечения калькулезного холецистита – операция.
Вариант операции при калькулезном холецистите наиболее безопасный и на сегодняшний день является «золотым стандартом» лечения калькулезного холецистита. Желчный пузырь при этой операции может быть удален двумя способами: от дна или от шейки (антероградно или ретроградно). В этом случае все зависит от предпочтений хирурга, а также наличия, например, спаечного процесса.
Малая инвазивность метода позволяет максимально снизить операционный риск и частоту возникновения послеоперационных осложнений.
Через несколько небольших разрезов на передней брюшной стенке (можно назвать их проколами, так как длина составляет около 5-10 мм) в полость живота вводятся троакары, специальный инструментарий и оптический прибор с камерой на конце, передающий изображение на экран монитора, по которому ориентируется хирург. Рассечение тканей, спаек и удаление желчного пузыря производится специальным электроножом. Под действием высокой температуры, все кровеносные сосуды как бы запаиваются, что значительно снижает риск кровотечения.
Операция при калькулезном холецистите, выполненная лапароскопическим доступом характеризуется намного меньшим временем ее проведения, а значит, пациент будет меньше находиться под общим наркозом. Данный вариант лечения холецистита можно рекомендовать и пожилым пациентам, так как операционный риск минимален.
Лечение холецистита в Нижнем Новгороде. Лечение калькулезного холецистита
Лечение холецистита в Нижнем Новгороде в МЦ «ТОНУС ПРЕМИУМ» – это гарантия безопасности пациента на всех этапах лечения холецистита и максимально эффективного результата. Наличие собственного хирургического стационара и опытных врачей-хирургов позволяет обеспечить надлежащий контроль за пациентом в послеоперационный период, а чуткий и правильно обученный персонал поможет сделать пребывание в клинике наиболее комфортным.
«ТОНУС ПРЕМИУМ» – выбирайте качественную медицинскую помощь!
Записаться на прием в МЦ “ТОНУС ПРЕМИУМ” вы можете по телефону 8 (831) 411-13-13
Причины образования камней
Желчь вырабатывается печеночными клетками, по мелким протокам стекается в пузырь. В составе желчи имеется холестерин, билирубин, желчные кислоты. По консистенции она представляет собой очень насыщенный концентрированный раствор. Все вещества находятся в химическом равновесии. При изменении состава, вызванном увеличением одного вещества и уменьшением другого, часть растворенных солей выпадает в осадок, кристаллизуется с последующим образованием камней (конкрементов). С годами происходит их рост. Движение с током желчи сопровождается повреждением камнем стенки желчного пузыря. Это вызывает симптом боли. Конкременты могут иметь разные размеры, быть одиночными или множественными, гладкими или «игольчатыми». Считается, что они имеются у 1/10 взрослого населения. Женщины болеют в несколько раз чаще мужчин. У детей образуются редко. При расположении конкрементов в главном протоке наступает механическое перекрытие тока желчи. Пузырь растягивается, увеличивается в размерах. Стенка истончается, может произойти разрыв и выход желчи в брюшную полость. Такое неблагополучное течение заболевания возникает при отсутствии своевременного лечения хронического калькулезного холецистита (ЖКБ). /> Клинические формы
Калькулезный холецистит (ЖКБ) может протекать в острой и хронической форме. Острый процесс возникает редко. Для этого нужно сильное инфекционное воздействие на фоне бессимптомного холецистита с образованием камней. Воспаление деформирует и разрушает стенку пузыря, вызывает симптомы нагноения и опасность перитонита. Хронический калькулезный холецистит (ЖКБ) развивается несколько лет. В этом варианте главным поражающим фактором является не инфекция, а изменение состава желчи и перекрытие желчного протока.
Заболеванию предшествуют и способствуют:
• дискинезия желчных путей по гипертоническому или гипотоническому типу;
• хронические гастриты, язвенная болезнь, вирусный гепатит, цирроз печени, хронический панкреатит;
• нарушение гормональной регуляции обмена веществ (сахарный диабет, ожирение, климакс, беременность);
• погрешности в диете на фоне хронического холецистита;
• анатомические особенности строения желчевыводящих путей;
• работа, связанная с подъемом тяжести;
Клинические проявления
Хронический калькулезный холецистит временами проявляется в виде приступообразного болевого синдрома (желчной колики). Он вызван передвижением камня.
Причиной пациенты чаще всего считают:
• нарушение диеты (употребление жирной пищи и алкоголя);
• выполнение тяжелой работы;
Боли, как типичный симптом, возникают внезапно, локализуются в правом подреберье, отдают в лопатку и спину. Возможны тупые постоянные боли, чувство тяжести в правом подреберье. Между приступами беспокоит общее недомогание, усталость.Тошнота и рвота на высоте боли, возможны с примесью желчи. Повышение температуры для хронического калькулезного холецистита (ЖКБ) — нетипичный симптом. Возможно появление желтушности склер на второй день после болевого приступа. Ухудшение состояния сопровождается потемнением мочи, светлым калом.
Методы диагностики
При подозрительных симптомах на хронический калькулезный холецистит (ЖКБ) назначается комплекс обследования:
• общий анализ крови покажет степень воспалительной реакции;
• анализ мочи и кала на уробилин и стеркобилин говорит о повышенном уровне желчных кислот;
• биохимические пробы печени, билирубин крови указывают на нарушение синтеза и выведения желчи;
• исследование ферментов поджелудочной железы говорит о вовлечении в процесс соседних органов;
• ультразвуковое исследование (УЗИ) позволяет увидеть структуру желчного пузыря, размеры, форму, наличие конкрементов;
• с помощью дуоденального зондирования берется желчь из двенадцатиперстной кишки, определяется нарушенный химический состав;
• рентгеновские снимки с предварительным введением контрастного вещества позволяет контурировать камни, проходимость протока.
Лечение
Хронический калькулезный холецистит (ЖКБ) лечится консервативными и оперативными методами. Во время приступа следует вызвать «Скорую помощь». Пациента кладут для наблюдения и лечения в хирургический стационар. От результатов обследования и реакции на проводимое лечение будут зависеть дальнейшие действия врачей.
• Непременными условиями являются постельный режим и полный покой пациента.
• Диета включает значительные ограничения. Два дня голода на фоне употребления отвара шиповника, воды, легкого сладкого чая. Далее переход к столу №5а (жидкая протертая пища), еще через три дня — стол №5. Диета хорошо знакома больному хроническим холециститом. Она не отличается от аналогичной при бескаменном воспалении.
• Для снятия болевого синдрома применяют инъекции спазмолитиков (Атропин, Платифиллин, Но-шпа).
• Проводится противовоспалительное лечение антибиотиками.
• Средства, обладающие свойствами к растворению камней назначают на фоне стихающего воспаления (Урсосан, Хенофальк, Литофальк).
Лечение хронического калькулезного холецистита проводится без желчегонных средств. Употребление отваров трав, влияющих на желчевыделение противопоказано. Считается, что консервативная терапия только временно помогает снять симптомы калькулезного холецистита. Больного можно вылечить только с помощью операции. В настоящее время проводятся органосохраняющие операции с помощью эндоскопической техники. Они через небольшой кожный разрез позволяют удалить желчный пузырь вместе с камнями. Оставляется проток, который напрямую доставляет желчь из печени в двенадцатиперстную кишку. Поскольку «склада» для накопления желчи после операции не существует, пациенту приходится всю жизнь соблюдать строгую диету. Однако, это лучше, чем развитие опасных для жизни осложнений. Санаторно-курортное лечение с употреблением по показаниям минеральных вод приводит к оздоровлению всех видов обмена веществ, нормализует работу печени.
Холецистит
«ЮНИОН КЛИНИК» гарантирует полную конфиденциальность Вашего обращения.
Ультразвуковое исследование желчного пузыря — 600 руб.
УЗИ печени и желчного пузыря — 1000 руб.
Холецистит — воспаление желчного пузыря.
Выделяют острое и хроническое течение этого заболевания.
Острый холецистит занимает второе место после аппендицита среди остро протекающих заболеваний органов брюшной полости.
Хронический холецистит наряду с язвенной болезнью — одно из самых частых заболеваний органов пищеварения с тенденцией к росту заболеваемости. В большинстве случаев воспаление желчного пузыря обусловлено наличием в нем конкрементов (камней) и лишь 15–20% приходится на бескаменный холецистит.
В молодом возрасте преобладает некалькулезный (бескаменный) холецистит, в 30–50 лет калькулезный холецистит, который также называют каменным, встречается в 2,5 раза чаще.
Холецистит – заболевание, в развитии которого могут принимать участие многие причины. Основные причины его развития :
- алиментарный — нарушение ритма питания, злоупотребление жирным, жареным, спиртным;
- нервно-психический;
- иммунный;
- аллергический;
- гормональный;
- аномалии развития желчного пузыря;
- наличие очагов инфекции в организме;
- наследственный.
Механизмы формирования воспалительной реакции в стенке желчного пузыря:
- растяжение пузыря, повышение давления в полости желчного пузыря, нарушение кровоснабжения, приводящие к развитию ишемии (кислородному голоду) стенки желчного пузыря;
- повреждающее действие токсических веществ, содержащихся в желчи, перенасыщенной желчными кислотами, холестерином, лизолецитином);
- повреждающее действие бактериальных токсинов (опасных продуктов жизнедеятельности микробов);
- повреждающее действие аллергических реакций, особенно при пищевой аллергии.
Большую роль в механизмах развития холецистита у взрослых пациентов играет инфекция:
- условно-патогенная микрофлора (Escherichia coli, Streptococcus faecalis, Klebsiella spp.), которая высевается в 2,5 раза чаще, чем патогенная;
- патогенная микрофлора (шигеллы и сальмонеллы);
- вирусная инфекция (цитомегаловирус, энтеровирусы, вирусы гепатита В и С);
- паразитарные инфекции (лямблиоз, описторхоз, аскаридоз).
Существуют три пути проникновения инфекции в желчный пузырь и желчные протоки: лимфогенный (по сосудам лимфатической системы), гематогенный (по кровеносным сосудам из очагов инфекции в организме), восходящий (из двенадцатиперстной кишки).
Выделяют:
А. Острый холецистит:
- каменный;
- бескаменный.
Б. Хронический холецистит (каменный или бескаменный).
В том числе:
- без нарушений основных функций желчного пузыря;
- с нарушением концентрационной функции желчного пузыря;
- с нарушением двигательной функции желчного пузыря;
- нефункционирующий желчный пузырь (сморщенный, обызвествленный, временно отключенный).
- с преобладанием воспалительного процесса;
- с преобладанием дискинезий: а) гиперкинетический, гипертонический с дистонией сфинктеров (с нормотонией сфинктеров); б) гипокинетический, гипотонический с дистонией сфинктеров (с нормотонией сфинктеров).
- рецидивирующий (часто, редко);
- вялотекущий;
- атипичное течение.
- обострение;
- затухающее обострение;
- ремиссия.
Симптомы холецистита
Клиническая картина хронического бескаменного холецистита проявляется следующими симптомами :
- Боль, которая локализуется чаще всего в правом подреберье, иногда — в эпигастрии, левом подреберье. Провоцируется боль погрешностями в диете (жареная, жирная, острая пища, алкоголь и др.), психо-эмоциональным напряжением, иррадиирует (распространяется) под правую лопатку, в правый плечевой сустав, шею. Характер боли зависит от вида дискинезии желчевыводящих путей: при гипомоторной дискинезии наблюдается тупая, ноющая боль, при гипермоторной — острая, приступообразная (печеночная колика). Если развивается перихолецистит, боль становится длительной, провоцируется физическим напряжением.
- Диспепсические явления: горечь во рту, тошнота, чувство тяжести в эпигастрии, неустойчивый стул, метеоризм.
- Повышение температуры тела до субфебрильных цифр характерно для катарального холецистита, при гнойном холецистите и холангите наблюдается фебрильная (свыше 38 градусов) температура с подъемом в вечерние и ночные часы.
- Синдром вегетативной дисфункции имеет место у большинства больных (мигрени, синдром предменструального напряжения и др.).
Диагностика холецистита
Для диагностики хронического некалькулезного холецистита используют:
- Клинический анализ крови . Лейкоцитоз, сдвиг лейкоцитарной формулы влево, ускорение СОЭ — показатели, указывающие на наличие воспалительного процесса, характерны для фазы обострения заболевания.
- Биохимический анализ крови. При наличии холестаза (желчнозастойного синдрома) может быть увеличение уровней прямого билирубина, щелочной фосфатазы (ЩФ), y-ГТ, альфа2- и бета-глобулинов.
- Дуоденальное зондирование позволяет выявить косвенные признаки холецистита: мутная с хлопьями желчь порции В, снижение рН желчи, наличие песка, простейших. Возможно определение индекса литогенности желчи. Посев желчи дает возможность выделить бактерии и определить их чувствительность к антибиотикам. Дуоденальное зондирование позволяет определить характер моторно-эвакуаторных нарушений желчевыделительной системы.
- Ультразвуковое исследование (УЗИ) желчного пузыря позволяет оценить размеры органа, обнаружить утолщение стенок желчного пузыря (более 3 мм), его деформацию, инфильтрацию околопузырной ткани, наличие перетяжек, застойной желчи, холестероза, камней, опухолей, наличие газа в желчном пузыре. Проба с желчегонным завтраком выявляет вид дискинезии желчного пузыря. Компьютерная томография (КТ) преимуществ перед УЗИ не имеет.
- Рентгенологическое исследование:
- обзорный снимок брюшной полости выполняют при подозрении на перфорацию желчного пузыря, для исключения калькулезного холецистита, обызвествления пузыря;
- эндоскопическая ретроградная холецистохолангиопанкреатография (ЭРХПГ) проводится для выявления обструктивных (нарушения проходимости) поражений желчных и панкреатических протоков.
- Радиоизотопное исследование:
- холесцинтиграфия — для исключения острого холецистита, «отключенного» желчного пузыря;
- радионуклидная холецистография — для выявления дискинезий;
- внутривенная холеграфия — для диагностики «отключенного» желчного пузыря, выявления конкрементов в сомнительных случаях;
- пероральная холецистография — для выявления дискинезий, шеечного холецистита (воспаление в шейке желчного пузыря).
Лечение холецистита в «Юнион Клиник»

Последние два метода в последние годы используется редко.
Дифференциальный диагноз проводят пациентам с хроническим калькулезным холециститом, функциональными заболеваниями желчевыводящих путей, язвенной болезнью двенадцатиперстной кишки.
Лечение хронического бескаменного холецистита в фазе обострения:
- Диетотерапия. Диета при холецистите с механическим, химическим и термическим щажением (диета № 5-а по Певзнеру или специальный щадящий вариант диеты согласно приказу № 530 МЗ РФ от 5.08.03, постепенно расширяющиеся в зависимости от эффективности лечения заболевания). На этапах течения болезни требуется строгая индивидуализация лечебного питания.
- Медикаментозная терапия включает ряд важнейших направлений:
- антибактериальная терапия (индивидуальный подбор лекарственных препаратов на основании результатов исследований микрофлоры на чувствительность к антибиотикам и в зависимости от клинического эффекта проводимого лечения)
- противовоспалительная терапия
- спазмолитическая терапия
- применение антиоксидантов и антигипоксантов
- использование препаратов, нормализующих моторно-эвакуаторную функцию желчевыделительной системы
- проведение дезинтоксикационной терапии
- лечение паразитарных процессов, например, лямблиоза, описторхоза, энтеробиоза и др. (при наличии показаний)
- проведение программы иммуномодуляции (при необходимости)
- лечение осложнений и сопутствующей патологии
Лечение острого холецистита проводится, как правило, в условиях хирургического стационара. Для лечения обострения хронического холецистита в настоящее время широко используются так называемые стационар замещающие технологии: амбулаторное лечение пациентов в специализированных гастроэнтерологических отделениях лечебных учреждений с современной лабораторно-инструментальной диагностической базой. При лечении таких пациентов осуществляется постоянное их наблюдение и мониторинг эффективности лечения с систематическими осмотрами лечащего врача-гастроэнтеролога.
Продолжительность лечения хронического холецистита в фазе обострения — не менее 1,5-2-х месяцев.
Лечение хронического некалькулезного холецистита вне обострения:
- Диетотерапия (диета №5 по Певзнеру или основной вариант стандартной диеты согласно приказу № 530 МЗ РФ от 5.08.03).
- Лекарственная (поддерживающая и противорецидивная) терапия:
- желчегонная терапия
- спазмолитическая терапия (при необходимости)
- восстановление микрофлоры кишечника (лечение кишечного дисбактериоза) с помощью биологических средств, пробиотиков, пребиотиков, симбиотиков, синбиотиков
- проведение иммуномодуляции
- общеукрепляющая терапия
- лечение сопутствующих заболеваний и патологических процессов.
Амбулаторное лечение пациентов по окончании терапии острого или обострения хронического холецистита следует проводить под контролем гастроэнтеролога с систематическим осмотрами и контрольными лабораторно-инструментальными исследованиями.
- Санаторно-курортное лечение.
Осложнения хронического бескаменного холецистита встречаются достаточно редко:
- «отключенный» (нефункционирующий) желчный пузырь вследствие отека, накопления слизи или спазма пузырного протока. При уменьшении воспаления функция пузыря может восстановиться;
- перихоледохеальный лимфаденит – воспаление лимфатических узлов по ходу внепеченочных желчных протоков;
- перфорация, образование свища в соседний прилегающий орган – двенадцатиперстную кишку, печеночный изгиб ободочной кишки, реже – в желудок, тощую кишку, почечную лоханку.
Для профилактики рецидивов заболевания необходимо соблюдение диеты, лечение как первичных, так и вторичных дискинезий желчевыводящих путей, обусловленных, как правило, другими заболеваниями органов пищеварения и паразитарными инвазиями.
Прогноз при своевременном и адекватном лечении хронического бескаменного холецистита благоприятный.
«ЮНИОН КЛИНИК» гарантирует полную конфиденциальность Вашего обращения.
Хронический холецистит и панкреатит
Хронический холецистит или желчнокаменная болезнь, осложненные хроническим билиарным панкреатитом, — одно из распространенных сочетаний, с которыми к нам в центр все чаще и чаще обращаются пациенты.
Лечение начинается с приема гастроэнтеролога, н котором вы получите подробную консультацию врача по диагностике и лечению, которые помогут:
- выявить точную причину заболевания;
- подобрать оптимальное лечение;
- избавиться от неприятных симптомов и предотвратить опасные осложнения.
В случае сочетания хронического холецистита и хронического панкреатита перед началом лечения необходимо выявить, какая патология желчного пузыря и желчных путей является причиной данного состояния. От этого зависит выбор дальнейшей тактики лечения – консервативный или оперативный подход.
Лечение хронического холецистита, осложненного острым панкреатитом, обычно проводится в стационаре. Для снятия острого приступа используются диета, которая направлена на создание покоя для поджелудочной железы, — голодание в первые дни с постепенным включением протертых нежирных блюд, и лекарственные препараты для снятия болевого приступа и коррекции ферментной недостаточности.
При наличии хронического холецистита с образованием камней и сопутствующего острого или хронического панкреатита холецистэктомия (удаление желчного пузыря) является необходимым условием для лечения. Оперативное лечение проводится в стадии ремиссии панкреатита после подробного обследования желчного пузыря и желчных путей и их подготовки к оперативному вмешательству. Тщательно проведенное обследование является залогом проведения успешной операции и отсутствия осложнений, в частности постхолецистэктомического синдрома.
После удаления желчного пузыря рекомендуется придерживаться диеты и наблюдаться у врача для исключения развития осложнений.
При сочетании хронического некалькулезного (без камней в желчном пузыре) холецистита и хронического панкреатита для лечения используются:
- Лечебная диета и лекарственные препараты, направленные на создание покоя для поджелудочной железы.
- Лекарственные препараты для снятия болевого приступа и нормализации оттока желчи.
- Лекарственные препараты для корректировки ферментной недостаточности при ее наличии.
Пациент в результате лечения получит
- Ослабление симптомов и улучшение качества жизни.
- Профилактику осложнений и удлинение ремиссии.
- Торможение воспалительного процесса в поджелудочной железе.
- Устранение факторов риска.
Советы и рекомендации
После снятия обострения мы рекомендуем придерживаться диеты лечебного стола 5п (панкреатический) в щадящем или расширенном варианте, отказаться от алкоголя и курения и принимать лекарственные препараты, назначенные врачом.
Справочная информация
Длительное течение хронического холецистита, в особенности калькулезного с образованием камней, может стать причиной приступа острого панкреатита или постепенного развития хронического билиарного панкреатита. Это связано с анатомическими особенностями строения желудочно-кишечного тракта и с близким соседством общего желчного протока и панкреатического протока. Общий желчный проток и панкреатический проток при впадении в двенадцатиперстную кишку объединяются и регулируются специальной мышечной структурой – сфинктером Одди.
Справочная информация
Основные симптомы
- боли в животе и тяжесть в правом подреберьи;
- тошнота, рвота;
- неприятные привкусы во рту;
- вздутие живота, метеоризм, послабление стула;
- похудение, снижение аппетита.
Механизм развития заболевания
Среди возможных причин такого сочетания можно отметить:
- наличие хронического холецистита в течение длительного времени и неэффективное его лечение;
- длительное бессимптомное течение хронического калькулезного холецистита, что не побуждает пациентов обращаться к врачу за лечением;
- распространение ожирения в популяции населения, что способствует развитию нескольких взаимосвязанных заболеваний ЖКТ;
- нарушения в питании и не соблюдение диеты при хроническом холецистите.
Какие заболевания способствуют развитию билиарнозависимого панкреатита?
Различные патологии гепатобилиарной зоны, состоящей из печени, внутри и внепеченочных желчных путей и желчного пузыря, могут привести к развитию острого или хронического билиарнозависимого панкреатита, воспалительного заболевания поджелудочной железы. К таким заболеваниям относится хронический холецистит, прежде всего калькулезный (желчнокаменная болезнь), постхолецистэктомический синдром, функциональные расстройства сфинктера Одди и желчного пузыря.
Почему хронический холецистит и другие патологии желчных путей могут стать причиной острого или хронического панкреатита?
Одновременно с обработанной желудком пищей в двенадцатиперстную кишку должны поступать желчь из общего желчного протока и ферменты поджелудочной железы из панкреатического протока. При хроническом холецистите мелкие камни (диаметром до 4 мм) и густая желчь (билиарный сладж), образовавшиеся в желчном пузыре, создают препятствие току желчи по желчному протоку. Задержка поступления желчи в двенадцатиперстную кишку приводит к задержке прохождения пищи по кишке и нарушению переваривания жиров. Все это может привести к забросу содержимого двенадцатиперстной кишки в панкреатический проток или задержке поступления ферментов поджелудочной железы из панкреатического протока. Оба этих фактора вызывают повреждение поджелудочной железы с развитием в ней воспалительного процесса – панкреатита.
Кроме того при нарушении прохождения желчи по общему желчному протоку давление в нем повышается и желчь, содержащая микроорганизмы и активные вещества, может попадать в панкреатический проток и повреждать ткани поджелудочной железы, так же вызывая ее воспаление. Микроповреждения сфинктера Одди мелкими камнями (диаметр до 4 мм) приводят к появлению новообразований на его стенках, также препятствующих прохождению желчи и повышению давления в желчном протоке.
Когда необходимо обратиться к врачу?
При появлении повторяющихся болей в животе и нарушениях пищеварения необходима консультация гастроэнтеролога для исключения хронического панкреатита и холецистита.
Пациенты болеющие желчнокаменной болезнью более 10 лет входят в группу риска по хроническому панкреатиту даже при отсутствии какой-либо симптоматики. Поэтому всем пациентам с хроническим холециститом рекомендуется проводить лечение, направленное на коррекцию оттока желчи и профилактику панкреатита.