Спаечная болезнь брюшной полости как проявляется и лечится патология?
Спаечная болезнь
Спаечная болезнь – понятие, употребляемое для обозначения патологических состояний, связанных с образованием спаек в брюшной полости. В большинстве случаев спаечная болезнь является неизбежным браком именно хирургии, а не хирурга, так как хирург, спасая больного от одного смертельного заболевания, вызывает у пациента новое заболевания брюшной полости.
Спайки образуются в ответ на механическое воздействие на брюшину. То есть фактически спайки – это ответ и защита организма и брюшины на любой раздражитель.
Основные причины спаечной болезни
- механические повреждения брюшины, в том числе во время операции;
- высушивание органов бр. полости при хирургических вмешательствах;
- инфекционный процесс в брюшной полости ( в том числе перитонит и т.д.);
- скопление крови в брюшной полости;
- инородные тела (дренажи, тампоны, шовный материал);
- длительный парез ЖКТ;
- воспалительные заболевания брюшной полости (гепатит, энтероколит, колит);
- врожденные спайки;
- причины, ведущие к припаиванию сальника к участкам поврежденной брюшины.
Спаечный процесс развивается главным образом после операций, производимых в нижних отделах брюшной полости. После лапаротомии чаще всего спаечный процесс развивается у больных в возрасте 20-30 лет, поэтому показания к оперативному вмешательству в этом возрасте, особенно у женщин, должны ставиться весьма обоснованно.
Развитие спаечной болезни в значительной степени зависит и от конституции организма. В некоторых случаях после одной лапаротомии развивается значительное количество спаек, в других случаях после ряда лапаротомии спайки не образуются.
Как проявляется спаечная болезнь?
Спайки в брюшной полости вызывают расстройство нормальной кишечной перистальтики. Это приводит к нарушению продвижения содержимого кишечника. Это приводит к появлению боли, вздутия живота, запоров, тошноты.
При спаечной болезни у больных могут наблюдаться боли в различных участках живота, в зависимости от локализации спаек. Часто боль усиливается при физическом напряжении больного или при употреблении большого количества нищи, после нервных расстройств.
Как лечится спаечная болезнь?
Консервативное лечение
Обычно спаечная болезнь имеет хроническое течение, лишь периодически дает приступы – обострение болей. Поэтому консервативное лечение в ремиссии видоизменяется при появлении болевого приступа.
- В ремиссию эффективно назначение физиотерапии.
- Болевой приступ при некоторой задержке газов можно купировать очистительной клизмой, тепло на живот, ведение спазмолитиков.
- При наличии запоров рекомендуется употреблять пищу которая усиливает перистальтику кишок, но не слишком. Если запоры продолжаются, следует применять легкие слабительные, необходим регулярный прием пищи. Не следует употреблять пищу от которой может быть резкое вздутие живота.
- Рекомендуется избегать тяжелой физической работы.
Соблюдая режим питания, следя за регулярным опорожнением кишечника, периодически применяя физиотерапевтические процедуры, больные со спаечной болезнь могут жить сносно достаточно долго. Но нарушение такого режима жизни сразу же ведет к обострению спаечной болезни.
Хирургическое лечение
Хирургическое лечение проводится острых состояниях, требующих немедленного вмешательства, частых рецидивах заболевания, постоянных обострений хронического процесса.
Согласно статистике, в 20% случаев при проведении оперативного вмешательства вновь образуются спайки.
Профилактика
При спаечной болезни брюшной полости лечение начинается с профилактики во время операций. Используются специальные вещества, которые заполняют пространство вокруг кишечника ине дают развиться соединительной ткани.
Для профилактики спаечной болезни пациентам назначают физиопроцедуры, которые делают рубцы более мягкими и рассасывают спайки. Это могут быть магнитные процедуры, например, электрофорез с «Лидазой». Но они обычно эффективны в первое послеоперационное время.
Городская клиническая больница имени Д.Д.Плетнёва
Государственное бюджетное учреждение Департамент здравоохранения г. Москвы
Мы в соц. сетях: 



Спаечная болезнь брюшной полости
Термин спаечная болезнь брюшной полости – собирательный, им обозначают появление соединительнотканных тяжей (спаек) в брюшной полости после воспалительных процессов, травм и оперативных вмешательств. Различают спайки с кишечной непроходимостью, спайки брюшной полости, малого таза и др.
 Развитие спаечной болезни брюшной полости определяется физиологическими свойствами брюшины (серозной оболочки, выстилающей брюшную полость). Она обладает высокой адгезивной способностью («слипчивостью»), благодаря чему любые повреждения брюшной полости отграничиваются от неизмененных тканей. Воспалительный процесс, а также неизбежное травмирование брюшины в ходе оперативных вмешательств приводит к усиленной выработке фибрина и образованию сращений, препятствующих дальнейшему распространению воспаления. Для образования спаек нужно определенное время, поэтому своевременно начатое лечение различных воспалительных заболеваний брюшной полости и малого таза является эффективной профилактикой развития спаечной болезни брюшной полости.
Развитие спаечной болезни брюшной полости определяется физиологическими свойствами брюшины (серозной оболочки, выстилающей брюшную полость). Она обладает высокой адгезивной способностью («слипчивостью»), благодаря чему любые повреждения брюшной полости отграничиваются от неизмененных тканей. Воспалительный процесс, а также неизбежное травмирование брюшины в ходе оперативных вмешательств приводит к усиленной выработке фибрина и образованию сращений, препятствующих дальнейшему распространению воспаления. Для образования спаек нужно определенное время, поэтому своевременно начатое лечение различных воспалительных заболеваний брюшной полости и малого таза является эффективной профилактикой развития спаечной болезни брюшной полости.
Наиболее частым проявлением спаечной болезни являются признаки кишечной непроходимости. Соединительнотканные тяжи могут пережимать кишечник, нарушать подвижность его петель, что в различной степени нарушает перемещение каловых масс по кишечнику. В зависимости от распространенности и локализации спаек могут развиваться такие формы спаечной болезни, как острая, преходящая и хроническая.
При остром течении возникает острая непроходимость кишечника: возникают выраженные схваткообразные боли в животе, отмечается задержка кала и газов. При высоком расположении спаек возникает рвота. Общее состояние больного при расположении спаек в дистальных отделах кишечника может оставаться удовлетворительным в течение нескольких дней. Затем возникает парез кишечника, перистальтика исчезает и развивается перитонит, что приводит к утяжелению общего состояния больного (сильные боли, неукротимая рвота, падение артериального давления, спутанность сознания и т.д.).
Преходящее (интермиттирующее) течение приводит к периодически возникающим приступам острой кишечной непроходимости, что является причиной для многократной госпитализации.
Хроническая форма спаечной болезни брюшной полости характеризуется дискомфортом, ноющими болями, запорами и также может осложняться приступами острой кишечной непроходимости. Кроме того, спаечные процессы могут стать причиной тазовых болей и механически препятствовать процессам оплодотворения. Если при образовании спаек они затрагивают маточные трубы, яичники, матку, то возникает механическое препятствие для попадания яйцеклетки в маточную трубу, ее продвижению по ней и оплодотворению сперматозоидом. Кроме того, при наличии спаечной болезни брюшной полости увеличивается риск развития внематочной беременности.
Основным методом диагностики является рентгенологическое исследование кишечника и лапароскопическое исследование органов малого таза.
Лечение оперативное, состоит в иссечении спаек или их удалении с помощью лазера, электроножа или струей воды под высоким давлением.
Лечение данного заболевания производят:
Висцеральная терапия
Висцеральная терапия – это метод воздействия руками врача на внутренние органы (печень, желудок, брюшину, кишечник) с целью восстановления их анатомического положения и нормализации нарушенной функции. Висцеральная терапия имеет также другие названия: «массаж внутренних органов» и «мануальная терапия живота». Названия почти полностью отражают суть метода. Этот современный метод коррекции заболеваний внутренних органов относится к категории мягкой мануальной терапии.
В конце 20 века методика мануальной терапии живота получила «второе дыхание» благодаря работе французских ученых, в частности Жана-Пьера Барраля, получила свое научное обоснование, высочайшая результативность (хотя и доказанная многолетним опытом применения знахарями и целителями) была подтверждена инструментально на современном уровне (рентгенография, УЗИ, компьютерная томография), а главное, методикой стали заниматься врачи, то есть люди со специальным медицинским образованием.
ТРУДНЫЙ ПАЦИЕНТ
Так уж и невозможно таблетками внутренние органы лечить? Ответ однозначный: всегда лечили, но не всегда вылечивали. Одно дело изжогу на нервной почве таблеткой снять (эффективно, надежно, работает безотказно), а другое – у больного со спаечной болезнью после операции убрать боли в животе и хронический запор! Таблетками тут разве что немного подлечить можно… Итак, существует группа болезней внутренних органов, которые совершенно неэффективно, или очень малоэффективно, (просто плохо) лечатся привычными химическими препаратами; а именно: хронический запор с пониженной моторикой, спаечная болезнь, птоз желудка, грыжа пищеводного отверстия диафрагмы, опущение почки, дискинезия желчевыводящих путей, бескаменный хронический холецистит и т.п. Получается, уважаемые граждане, что среди «обычных» больных при привычной лекарственной терапии мы имеем группу «неизлечимых хроников». Разве не обидно? Но выход есть! Это – висцеральная терапия.
ОТ КОРНЕЙ ДО САМЫХ КОНЧИКОВ
Да, ну их, казалось бы, эти болезни – для жизни не опасно, — и ладно. Для жизни не опасно, а жить мешает! Мешает еще как,- прямо и косвенно. Болит живот! Но также в хронической патологии живота кроется причина большого количества болей в спине (да, да! Именно типичных, якобы «остеохондрозных» болей происходит от застоя крови в болезненных органах брюшной полости и малого таза!) Где вы видели остеохондрозного больного со здоровыми печенью, желудком и кишечником? Редкость. Смело скажем, что корни многих патологических состояний спины коренятся в глубине живота.
И не только «радикулит» после работы с животом проходит! (В эффективности такого положения вещей не трудно убедиться на собственном опыте). Про грыжу пищеводного отверстия диафрагмы или про опущенную почку вы, явно, еще не знаете… Всем достоверно известно, что эти болезни неизлечимы…, или излечимы только хирургическим путем.
Так уж достоверно? Только в запущенных случаях! Не будем принимать на веру теоретические споры ученых, а обратимся к доказательствам. Как мы уже упомянули, французская школа мануальной терапии сделала многое для доказательства эффективности своих приемов, в том числе «поднятие опущенной почки» подтверждается УЗИ, исчезновение грыжи ГПОД гастроскопией, а ликвидация у большинства больных ранее не прекращавшихся болей в нижней части спины или в грудной клетке говорит о том, что причина болезни, наконец, найдена и болезнь «выведена с корнем».
ЭТО БОЛЬНО?
Не более, чем массаж. В медицинском центре «Мой доктор» мы вообще не пользуемся жесткими методами мануальной терапии, как в отношении спины, так и живота (хотя существуют в науке разные подходы). Манипуляции «обдавливания» внутренних органов не очень приятны, но совершенно не отдают живодерством. «Гимнастика для внутренних органов» оздоравливает организм очень эффективно, ликвидируя ранее считавшиеся неизлечимыми хронические болезни внутренних органов, причины болей в спине и функциональных расстройств стула и пищеварения. Методика, проводимая врачом, сложна, но врач не откажет обучить вас некоторым простым приемам самопомощи, технике обдавливания живота в домашних условиях (это очень может пригодиться).
Мануальная терапия живота уменьшает проявления спаечных процессов в брюшной полости, неизменно сопровождающие операции на органах таза и брюшной полости, а также хронические воспалительные процессы: аднекситы (сальпингоофориты), проявляющиеся у женщин иногда болезненностью месячных, расстройствами менструального цикла, бесплодием, колит, холецистит, панкреатит, простатит, может уменьшить у мужчин не купирующуюся стандартными методами боль по типу «простатита» или расстройства потенции. Вялое состояние органов брюшной полости и малого таза, спаечная болезнь, венозный застой требуют лечения, и это – факт.
ПАНАЦЕЯ?
Скорее, неотъемлемая часть лечения многих недугов. Ведь всякая болезнь протекает на нескольких уровнях: молекулярном, тканевом, органном и характеризуется не только расстройствами химических реакций и процессов, но и изменением анатомии, положения и движения органов. Сегодня нельзя это отрицать. Логично воздействовать на все звенья патологического процесса, а потому висцеральная терапия очень и очень важна.
ПОДГОТОВКА
Задумали лечиться? Хорошо. Однако, в зависимости от ваших жалоб, не плохо было бы сначала посетить соответствующего специалиста (скажем, гинеколога, гастроэнтеролога или невролога), и – милости просим к остеопату! Обязательно сделать УЗИ органов брюшной полости, чтобы не пропустить опухоль, аневризму аорты, камни в желчном пузыре и почках (это относительные противопоказания). Перед сеансом висцеральной терапии рекомендуется сделать клизму с теплой водой, или с содой (1ст. ложка питьевой соды на 3 литра теплой воды), очистив таким образом кишечник; или тюбаж, очистив желчный пузырь от застоявшейся желчи. Будет общий слабительный эффект, а потому тюбаж и клизмы лучше делать в тот день, когда вам не нужно особенно никуда ходить. Но вся подготовка не является категорически обязательной. На время лечения назначается диета с ограничением хлебобулочных изделий (сдобы, хлеба, макарон и т.п.), а также снижением мяса в привычном рационе.
Мануальной терапией живота занимается мануальный терапевт (чаще остеопат). К нему и идите. Хотя Вы, возможно, получите этот буклет у врача, который уже рекомендовал вам висцеральную терапию и объяснил Ваши дальнейшие действия.
Желаем Вам успешного и эффективного лечения и здоровья на долгие годы.
Спаечный процесс малого таза: Симптомы и лечение
Спайки в малом тазу — соединительнотканные тяжи, покрывающие поверхность тазовых органов и соединяющие их между собой. Спаечный процесс проявляется постоянными или периодическими тазовыми болями, невынашиванием беременности или бесплодием, кишечными расстройствами в виде запора, учащенного стула и метеоризма.
Тазовая спаечная болезнь развивается на фоне процессов, провоцирующих усиленное образование соединительной ткани. Непосредственными причинами формирования спаек являются:
- Воспаление тазовых органов. Заболевание чаще диагностируется у женщин, перенесших острый воспалительный процесс, страдающих хроническим кольпитом, эндометритом, аднекситом, параметритом и т. п.
- Хирургические вмешательства. Вероятность возникновения спаечной болезни выше после лапаротомических операций: аппендэктомии, кесарева сечения, удаления придатков, надвлагалищной ампутации или экстирпации матки.
- Кровоизлияния в малый таз. Толчком к началу спаечного процесса может послужить апоплексия яичника, кровотечение вследствие разрыва трубы при внематочной беременности.
- Эндометриоз. Распространение эндометриодных разрастаний на органы и брюшину малого таза стимулирует образование фибринозных соединительнотканных тяжей.
- Травмы малого таза. К развитию заболевания могут привести открытые и закрытые повреждения, полученные в аварии, при падении с высоты, на производстве.
По данным исследований, более чем в половине случаев пластический пельвиоперитонит возникает при сочетанном действии двух и более причин. В развитии патологии важную роль играют предрасполагающие факторы: инвазивные гинекологические вмешательства, беспорядочная половая жизнь, позднее обращение за медицинской помощью.
Как это происходит?
 Брюшная полость выстлана брюшиной, представляющей собой замкнутую серозную оболочку. Она состоит из 2-х листков, переходящих один в другой. Один из них, париетальный, выстилает внутреннюю поверхность всей брюшной полости и полости малого таза, второй, висцеральный — покрывает внутренние органы.
Брюшная полость выстлана брюшиной, представляющей собой замкнутую серозную оболочку. Она состоит из 2-х листков, переходящих один в другой. Один из них, париетальный, выстилает внутреннюю поверхность всей брюшной полости и полости малого таза, второй, висцеральный — покрывает внутренние органы.
При травматических повреждениях, остром и хроническом воспалении брюшины, покрывающей тазовые органы, выделяются медиаторы, стимулирующие процесс регенерации. Одним из звеньев этого процесса является активация фибробластов, синтезирующих фибрин. В результате фибриновые волокна «склеивают» расположенные рядом органы и ткани. Такая реакция носит защитный характер и направлена на локализацию очага воспаления. При массивных поражениях и хронических воспалительных процессах обратная резорбция соединительной ткани нарушается, что приводит к образованию плотных спаек между серозными оболочками тазовых органов. При этом листки брюшины также уплотняются, подвижность матки и придатков ограничивается. При смещении органов спайки натягиваются, что сопровождается раздражением нервных окончаний и возникновением характерного болевого синдрома.
Диагностика
В постановке диагноза важную роль играет сбор анамнестических сведений и выявление возможных причин развития патологии. Чтобы подтвердить наличие спаек в малом тазу, в план обследования включают:
- Осмотр в гинекологическом кресле. При бимануальной пальпации в области придатков определяется тяжистость, болезненность. Подвижность матки ограничена. Своды влагалища укорочены.
- Диагностическая лапароскопия. Эндоскопическое обследование является «золотым» стандартом диагностики, обеспечивающим хорошую визуализацию спаек между органами малого таза.
- Гинекологическое УЗИ. В процессе исследования сращения выявляются в виде неоднородных эхо-сигналов различной интенсивности, соединяющих стенки малого таза и тазовые органы.
- Гистеросальпингография. Методики направлены на оценку степени вовлеченности в спаечный процесс маточных труб.
- МРТ тазовых органов. На полученном трехмерном изображении в полости малого таза определяются анэхогенные белые тяжи.
- Гистероскопия. Позволяет диагностировать наличие спаек в полости и разрушить их во время процедуры.
Для выявления причин заболевания пациентке назначают мазок на флору, бакпосев с антибиотикограммой, ПЦР-диагностику ИППП. Дифференциальную диагностику проводят с острыми и хроническими воспалительными процессами, доброкачественными и злокачественными новообразованиями в органах малого таза.
Принципы лечения
Лечение спаечного процесса в малом тазу осуществляется такими консервативными методами, как применение физиотерапивтических методов лечения: ультразвука, токов высокой частоты, ионофореза с ферментными препаратами, магнитотерапии, грязелечения и других, в сочетании с медикаментозным лечением. Однако, любая консервативная терапия в целях ликвидации спаек неэффективна. В некоторой степени она помогает в устранении симптомов спаечного процесса при синдроме хронической тазовой боли и еще меньше при бесплодии.
Для лечения бесплодия возможны попытки восстановления проходимости маточных труб путем рассечения спаек лапороскопическим методом и их последующей пластикой, что также малоэффективно. Программа ЭКО в таких случаях является наилучшим вариантом.
Спайки в кишечнике
Спайки кишечника — патология, которая развивается в брюшной полости вследствие хирургических вмешательств, воспалительных процессов, некоторых заболеваний или перенесенных травм. Будучи защитной реакцией организма, направленной на локализацию очага травмы или воспаления, спаечный процесс приводит к сращению петель кишечника между собой или с соседними органами и сальником. В результате таких сращений петли кишечника деформируются и не могут двигаться, что нарушает их функцию.
Причины развития спаек кишечника
Сращение петель кишечника после хирургических вмешательств в брюшной полости происходит в результате следующих причин:
- травматизация тканей в ходе операции;
- воспаление, сопровождающее любое хирургическое вмешательство;
- высушивание тканей во время оперативного вмешательства, в том числе при лапароскопии;
- контакт тканей с марлей, хирургическими перчатками, шовным материалом, газом при лапароскопии;
- наличие крови или кровяных сгустков в брюшной полости;
- отсутствие применения противоспаечных барьеров в ходе операции.
Помимо этого, существуют и другие причины возникновения спаек:
- онкология;
- эндометриоз;
- хронические инфекции в брюшной полости;
- лучевая терапия при лечении онкологии;
- перитонеальный диализ у пациентов с ХПН.
Симптомы и осложнения спаек кишечника
Клиническая картина (симптомы и течение заболевания) зависят от распространённости и степени выраженности спаечного процесса, а также от того, какие части кишечника и соседних органов вовлечены в процесс.
Зачастую спайки могут никак себя не проявлять и оказаться «находкой» при хирургическом вмешательстве по какому-либо другому поводу.
Спайки в брюшной полости могут заявлять о себе такими симптомами, как:
- постоянные болевые ощущения в животе;
- вздутие живота, урчание;
- частые длительные запоры;
- отрыжка.
Но в некоторых случаях развивается грозное осложнение спаечной болезни — частичная или полная непроходимость кишечника, которая проявляется рядом характерных признаков:
- острой болью в животе;
- рвотой, не приносящей облегчения;
- длительным отсутствием стула;
- повышением температуры.
При этих симптомах необходимо немедленно обратиться за медицинской помощью!
При выраженном распространённом спаечном процессе может нарушаться функция кишечника. Серьёзным и опасным для жизни осложнением может стать развитие кишечной непроходимости.
Перекрученные, сдавленные петли кишечника могут затруднять прохождение каловых масс по кишечнику, что приводит к перерастяжению петель кишечника, интоксикации организма их содержимым. Перекрут кишечных петель может привести к сдавлению сосудов, питающих стенку кишечника, некрозу стенки кишечника, её перфорации, излитию кишечного содержимого в брюшную полость и развитию разлитого перитонита. Это крайне тяжёлое осложнение, спасение жизни пациента при котором возможно только при своевременно оказанной хирургической помощи.
Методы диагностики спаек кишечника
Диагностика спаечного процесса кишечника затруднена, поскольку вне серьёзных осложнений симптомы не являются специфическими.
При наличии жалоб пациента могут быть применены ультразвуковое исследование органов брюшной полости (УЗИ), рентгенологическое исследование, компьютерная или магнитно-резонансная томография, эндоскопическое исследование (гастроскопия, колоноскопия). Но все перечисленные методы исследования демонстрируют лишь косвенные признаки спаечного процесса в брюшной полости.
Иногда для диагностики может быть применена диагностическая лапароскопия, во время которой хирург визуально оценивает наличие или отсутствие спаек кишечника.
Если же развивается картина острой кишечной непроходимости, то помимо перечисленных методов исследования врач ориентируется на клиническую картину, осмотр пациента, клинические и биохимические анализы крови.
Лечение спаек в кишечнике
Наиболее эффективно проводить профилактику развития спаечного процесса в кишечнике при каждом плановом хирургическом вмешательстве.
Если спайки уже образовались, то лечение, в основном, носит симптоматический характер.
Если функции органов, задействованных в спаечный процесс, нарушаются, то может быть применено хирургическое рассечение спаек лапароскопическим доступом. Малоинвазивная операция значительно сокращает период послеоперационной реабилитации и снижает риски осложнений.
Если возникло осложнение в виде острой кишечной непроходимости, то требуется немедленная госпитализация в хирургический стационар, где первично проводят интенсивную консервативную терапию, в случае её неэффективности экстренное хирургическое вмешательство.
Консервативная терапия в хирургическом стационаре является также и методом предоперационной подготовки (если операция все же потребуется):
- Аспирация содержимого желудка и верхних отделов кишечника через установленный зонд.
- Проведение очистительных и сифонных клизм. Иногда эта мера может помочь устранить препятствие (например, размыть плотные каловые массы).
- Срочная колоноскопия. Проводится с диагностической целью, но также может устранить некоторые виды непроходимости (например, инвагинацию, или частично расширить кишку при обтурации).
- Восполнение потерь жидкости и электролитов: инфузия солевых растворов, белковых гидролизатов, реологических растворов.
- При усиленной перистальтике и болях назначаются спазмолитические средства, при парезе кишечника — средства, стимулирующие перистальтику.
- Антибактериальная терапия.
Если консервативные меры не устранили проблему, операции не избежать. Основные задачи хирургического вмешательства:
- устранение препятствия (спайки, опухоль, др.);
- по возможности ликвидация заболевания, приведшего к данному осложнению;
- профилактика послеоперационных осложнений и рецидива.
При кишечной непроходимости проводится лапаротомия. Она предусматривает рассекание тканей брюшной стенки, обеспечивая свободный доступ к пораженному кишечнику. Проведя ревизию состояния кишечника и соседних органов, хирург устраняет препятствие для нормальной перистальтики кишечника. В случае некроза кишечной стенки или выявленного опухолевого процесса врач резецирует повреждённый участок кишки. После резекции кишечника зачастую выводится стома на переднюю брюшную стенку. Впоследствии путём реконструктивно-пластической операции целостность кишечной трубки может быть восстановлена. Но для этого потребуется время и повторная операция.
Профилактика развития спаечного процесса — обязательный элемент современной хирургии. Нанесение противоспаечного барьера на область хирургического вмешательства позволяет предотвратить слипчивый процесс в послеоперационном периоде и развитие заболевания.
Применение барьера с содержанием гиалуроновой кислоты — Антиадгезина — позволяет улучшить процессы регенерации тканей, задействованных хирургическим вмешательством.
Разделение тканей на время их раневого заживления эффективно профилактирует слипание и сращение, сохраняет их подвижность и не допускает развития спаечного процесса в кишечнике.
Спаечная болезнь
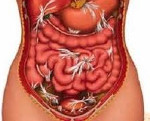
Спаечная болезнь – заболевание, вызванное образованием соединительнотканных тяжей между внутренними органами и брюшиной. Патология чаще всего связана с предшествующей операцией. Симптомы зависят от локализации спаек и их распространенности. Для острого периода характерны абдоминальные боли, поносы или запоры, рвота, падение давления, повышение температуры, слабость. Диагностика заключается в тщательном сборе анамнеза и жалоб, а также проведении рентгенографии органов брюшной полости, УЗИ, МРТ, лапароскопии. Лечение направлено на купирование симптомов, предотвращение прогрессирования патологии, при частых обострениях и рецидивах показано проведение операции.
МКБ-10


- Причины
- Патогенез
- Симптомы спаечной болезни
- Диагностика
- Лечение спаечной болезни
- Консервативная терапия
- Хирургическое лечение
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Спаечная болезнь — патологическое состояние, обусловленное формированием соединительнотканных сращений (спаек) в брюшной полости. Организм человека уникально устроен, в определенный момент времени он включает защитные механизмы, которые могут предотвратить развитие тяжелых осложнений, но это отражается на общем состоянии. С целью ограждения здоровых органов от поврежденных структур вокруг патологического очага формируется соединительная ткань. Она не может восполнить функции утраченной, но позволяет заполнить пустоту и оградить окружающие ткани от патологии. Вначале эта ткань рыхлая, затем она уплотняется и иногда окостеневает. Так и образуются спайки.
Спайки в брюшной полости представляют собой соединительнотканные тяжи, которые соединяют брюшину и внутренние органы. Сращения перетягивают органы и ограничивают их подвижность, создают условия для нарушения их функций, поэтому нередко становятся причиной серьезных заболеваний, например, непроходимости кишечника или женского бесплодия.

Причины
Провоцирующими факторами, инициирующими механизм спаечной болезни, могут быть заболевания внутренних органов в сочетании с оперативной травмой (в 98% случаев). Если к травме присоединяются инфекция, кровь, пересыхание брюшины, то риск появления спаек возрастает.
Запустить развитие спаечной болезни могут ушибы и травмы живота. Тупые механические повреждения нередко сопровождаются внутренними кровотечениями, образованием гематом, нарушением лимфооттока и обмена веществ в пораженных тканях. Это ведет к расстройству кровотока в брюшине и началу воспаления со всеми вытекающими последствиями. Спаечную болезнь могут также вызывать врожденные аномалии и пороки развития, химические вещества, лекарственные препараты и инородные тела.
Патогенез
Внутренние органы брюшной полости покрыты тонкими листками брюшины. В норме они имеют гладкую поверхность и секретируют небольшое количество жидкости, чтобы обеспечить свободное перемещение органов брюшной полости относительно друг друга. Различные провоцирующие факторы приводят к отеку тканей и появлению фибринового налета на брюшине. Фибрин – это клейкое вещество, которое способствует соединению близлежащих тканей. Если в это время не провести адекватную терапию, то после стихания патологических процессов на месте склеивания образуются спайки.
Процесс формирования сращений проходит в несколько этапов: вначале выпадает фибрин, затем через 2-3 суток на нем появляются специальные клетки (фибробласты), которые секретируют коллагеновые волокна. Выраженное замещение воспаленных тканей соединительными начинается на 7 день и заканчивается на 21. За этот период сращения превращаются в плотные спайки, в них прорастают капилляры и нервы.
Симптомы спаечной болезни
Клинические признаки спаечной болезни зависят от локализации спаек и распространенности патологии. Заболевание может протекать бессимптомно или появляться внезапно и остро с необходимостью срочной госпитализации в отделение хирургии.
Неотложные состояния при спаечной болезни чаще всего связаны с непроходимостью кишечника. В подобных ситуациях пациенты предъявляют жалобы на интенсивную боль, тошноту, рвоту, повышение температуры тела. Пальпация живота вызывает резкие болевые ощущения, к тому же пациент не может определить их точную локализацию. Заболевание оказывает сильное влияние на перистальтику кишечника: возможно ее усиление с развитием поноса или, наоборот, ослабевание до полного исчезновения, что приводит к появлению запоров. Многократная рвота резко ухудшает состояние пациентов и вызывает обезвоживание, это сочетается с падением артериального давления, резкой слабостью и усталостью.
Иногда симптомы спаечной болезни имеют периодический характер, то появляясь, то внезапно исчезая. В этом случае пациента беспокоят боли в области живота, запор или диарея. Если клинические проявления слабо выражены, изредка возникает ноющая боль и незначительные расстройства кишечника, тогда говорят о развитии хронической спаечной болезни. Чаще всего с подобными состояниями сталкиваются гинекологи, поскольку спаечный процесс может поражать внутренние половые органы, оказывая негативное влияние на менструальную функцию и способность к деторождению.
Диагностика
Хирург может заподозрить спаечную болезнь во время первичного осмотра пациента при наличии характерных жалоб, предшествующих воспалительных заболеваний органов брюшной полости, оперативных процедур и инфекционной патологии. Диагностические мероприятия подразумевают проведение лапароскопии, УЗИ и МСКТ органов брюшной полости, рентгенографии, электрогастроэнтерографии.

- Лапароскопическое исследование – наиболее информативный метод диагностики спаечной болезни. Это по своей сути микрооперация, заключающаяся в выполнении небольших разрезов, введении в них специальных инструментов с камерой, которая позволяет провести видеовизуализацию внутренних органов. Это не только диагностическая процедура: после обнаружения проблемы можно сразу осуществить оперативное вмешательство для лечения спаечной болезни.
- Обзорная рентгенография ОБПиграет большую роль в постановке диагноза спаечной болезни. Метод позволяет обнаружить воспалительный экссудат в брюшной полости, повышенное газообразование в кишечнике и его вздутие. Часто исследование проводят с использованием контрастного вещества для определения непроходимости кишечника.
- Электрогастроэнтерография подразумевает измерение электрических сигналов от разных отделов пищеварительного тракта во время его сокращения.
- УЗИ и КТ органов брюшной полости– точные методы, позволяющие определить расположение спаек и их распространенность.

Лечение спаечной болезни
Лечение спаечной болезни заключается в проведении консервативных и хирургических процедур. Консервативные терапевтические мероприятия направлены на предотвращение образования спаек и их негативных последствий, а также купирование симптомов. Оперативное вмешательство проводится при острых неотложных состояниях, постоянных рецидивах патологии и частых обострениях.
Консервативная терапия
В начале консервативного лечения спаечной болезни в первую очередь купируют болевые ощущения. Этого можно добиться путем проведения очистительной клизмы (если боль связана с запорами и задержкой газов), наложением тепла на живот, приемом спазмолитиков. Решить проблему запоров можно назначением специальной диеты, обогащенной продуктами, которые усиливают перистальтику (любые погрешности в питании могут вызвать резкое обострение патологии). Если это не помогает, назначают легкие слабительные препараты и физиопроцедуры: диатермию, парафиновые аппликации, ионофорез, грязелечение.
Пациентам рекомендуют исключить физические нагрузки, чтобы предотвратить спазмы мускулатуры, которые вызывают усиление боли. Для устранения рвоты назначают противорвотные препараты, а также используют внутривенные растворы для снятия симптомов обезвоживания.
Хирургическое лечение
Хирургические вмешательства при спаечной болезни довольно сложны, к тому же они подразумевают серьезную предоперационную подготовку. Очень часто операции делают по поводу неотложных состояний: подготовка таких пациентов скоротечна, но всегда полноценна. Больным переливают плазму, раствор хлорида натрия, Рингера-Локка, гидрокарбоната натрия для устранения симптомов обезвоживания и нормализации кислотно-основного состояния крови. С целью детоксикации вводят солевые растворы, реополиглюкин с преднизолоном или гидрокортизоном.
Старые рубцы на коже от предшествующей операции не иссекают, так как это может привести к осложнениям, поскольку петли кишечника припаяны к рубцу. Спайки удаляют, разделяют, раздвигают. Выбор метода зависит от конкретной ситуации. Если обнаружены участки некроза кишечника, то поврежденную область резецируют, а проходимость восстанавливают или накладывают стому. При спайках, деформирующих кишечник, формируют обходной анастомоз. Подобные манипуляции показаны при наличии плотного конгломерата петель, но иногда этот участок резецируют.
Во время операции соблюдают основные меры по профилактике рецидива заболевания: делают широкие разрезы, предотвращают пересыхание листков брюшины, проводят полноценную остановку кровотечений и своевременно удаляют кровь, исключают попадание в рану инородных предметов; в рану не вносят сухие антисептики и антибиотики, для сшивания используют полимерные нити.
После операции показано внутрибрюшинное введение протеолитических ферментов, назначение противовоспалительных и антигистаминных препаратов, проведение стимуляции перистальтики. Следует отметить, что хирургические манипуляции в 15-20% случаев приводят к повторному образованию спаек, поэтому к вопросу терапии стоит подходить обдуманно.
Прогноз и профилактика
Прогноз при единичных спайках благоприятный, но множественные поражения вызывают негативные последствия. Предотвратить развитие спаечной болезни можно, выполняя ряд несложных действий: следует вести правильный образ жизни, полноценно и рационально питаться, заниматься спортом. Нельзя допускать периоды длительного голодания, чередующиеся с приступами переедания. Важно следить за регулярностью стула, а также обеспечить полноценное пищеварение, проводя профилактику заболеваний желудочно-кишечного тракта и проходя регулярные осмотры у гастроэнтеролога. Во многом профилактика спаечной болезни зависит от компетентности врачей, соблюдения ими техники и правил операции, назначения адекватной терапии.



